Как привести количество кальция в детской моче в норму?
Еще в период вынашивания женщине стоит позаботиться о профилактике дефицита микроэлемента у ребенка. Каждая будущая мама с 28-32 недели должна получать дополнительно препараты с витамином D3 на протяжении 6-8 недель. После рождения ребенку также необходимо давать этот элемент в профилактических дозах. В меню малыша в зависимости от его возраста следует включать кисломолочные продукты, молочный шоколад, сухофрукты, говяжью печень, яичный желток. Дополнительные меры — различные виды ванн, прогулки на свежем воздухе, массаж и ЛФК.
Если коррекция питания не помогла повысить уровень кальция, используют синтетические препараты кальция, которые подбирает лечащий врач. Лучшему усвоению минерала способствует прием рыбьего жира.
При избыточном содержании кальция следует придерживаться следующих правил в питании ребенка:
- исключить продукты с щавелевой кислотой (ревень, щавель, томаты, жирные сорта рыбы и мяса, копчености, шоколад);
- обогатить меню витаминами А и В, белком, калием и магнием;
- сократить употребление соли;
- давать пищу малышу дробными порциями и часто (5-6 раз в день);
- соблюдать питьевой режим (не менее 2 л воды в день);
- в качестве питья можно использовать морсы и компоты из брусники и клюквы, минеральную щелочную воду без газа.
В качестве медикаментозных средств используются препараты с антиоксидантными и мембраностабилизирующими свойствами. Также рекомендуется дополнительный прием витаминов А и В, магния, калия.
Принципы лечения насморка
Главная задача врача-отоларинголога выявить и устранить первопричину, которая вызвала нарушение носового дыхания, а также купировать симптомы воспаления. В зависимости от этиологии заболевания применяется различный подход к лечению:
- При рините, вызванном попаданием аллергена на слизистую оболочку полости носа, необходим прием антигистаминов или кортикостероидов местного действия, а также полное исключение раздражающего фактора.
- При вирусной природе происхождения насморка ребенку будут назначены противовирусные и иммуномоделирующие препараты, промывание полости носа антисептическими растворами.
- Бактериальный ринит устраняется противовоспалительными и антибактериальными средствами в форме капель или спреев и, при необходимости, прием жаропонижающие средств.
Напоминаем родителям, что сосудосуживающие капли необходимо применять не чаще 2 раз в день и не более 5 дней в общей сложности. Злоупотребление ими разрушает местный иммунитет полости носа и превращает вирусный насморк в затяжной медикаментозный ринит, который впоследствии очень сложно вылечить.
В комплексе с медикаментозным лечением успешно применяются физиотерапевтические процедуры, такие как ингаляции, УФО и УВЧ-терапия. Прием поливитаминных препаратов и прогулки на свежем воздухе помогут укрепить общий иммунитет и быстрее восстановить носовое дыхание.
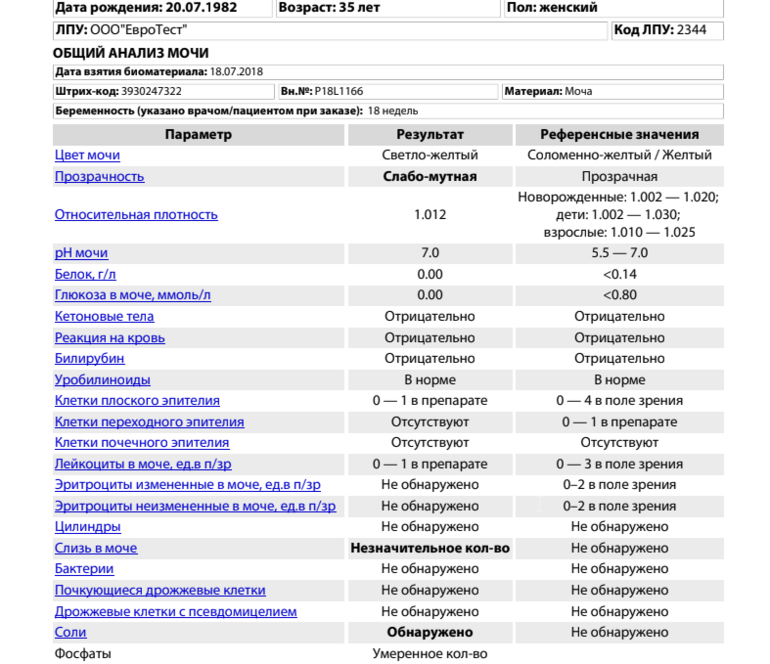
Факторы образования солей в детской урине
Причины солей в моче у ребенка могут иметь эндогенное происхождение (внутренние нарушения) и экзогенное основание (внешнее влияние). В первом случае триггером к формированию кристаллических отложений служат заболевания органов мочеполовой системы, во втором – особенности рациона малыша. Появление солей в урине у грудного ребенка, находящегося на естественном вскармливании, обусловлено неправильным питанием кормящей мамы.
Оксалурия (образование оксалатов)
С пищей поступает до 15% органических соединений, содержащих соли щавелевой кислоты. Остальное производится организмом в процессе обмена веществ. Избыток солей щавелевой кислоты встречается у детей наиболее часто.
К патологическим причинам образования оксалатов относятся нарушения работы внутренних органов:
- ювенильный сахарный диабет (1 тип);
- панкреатические изменения поджелудочной железы;
- неспецифическое воспаление почечных канальцев (пиелонефрит);
- застой желчи;
- МКБ;
- нарушение кишечной микрофлоры (дисбактериоз);
- глютеновая непереносимость;
- воспалительные и язвенные процессы ЖКТ (желудочно-кишечного тракта);
- эпилепсия;
- гиповитаминоз пиридоксина (дефицит витамина В6).
Оксалатные кристаллы появляются после передозировки аскорбиновой и ацетилсалициловой кислоты. Экзогенный фактор оксалурии – чрезмерное употребление продуктов, богатых аскорбиновой кислотой:
- овощи: сельдерей, томаты, свекла, сладкий перец;
- фрукты и ягоды: крыжовник, смородина, слива, виноград, апельсины, лимоны, шиповник;
- зелень: шпинат, щавель, ревень, петрушка;
- шоколад и орехи;
- квашеная капуста.
Дополнительным фактором является недостаточное поступление в организм воды.
Уратурия (формирование кристаллов мочевой кислоты)
Эндогенные причины повышенного содержания солей мочевой кислоты связаны с онкогематологическими болезнями (рак крови и лимфосистемы), развитием гломерулонефрита (поражение клубочков почек), транзиторными (временными) недомоганиями: дегидратация (обезвоживание), гипертермия, голодание.
К внешним воздействиям относятся длительное лечение антибактериальными и противовоспалительными препаратами, интенсивные физические нагрузки, перекос в рационе в сторону белковых продуктов (мяса, грибов, орехов, блюд из бобовых культур).
Фосфатурия (наличие фосфатных солей)
Высокую концентрацию фосфатов калия в моче провоцируют:
- малокровие (анемия);
- воспалительный процесс стенок мочевого пузыря (цистит);
- гиперфункция паращитовидных желез по производству паратгормона (гиперпаратиреоз);
- МКБ;
- наследственная дисфункция почечных канальцев (синдром Фанкони);
- ревматизм.

В отдельных случаях фосфатурия развивается на фоне длительной интоксикации, сопровождаемой рвотой и гипертермией. Наличие фосфатов при отсутствии заболеваний означает преобладание в рационе крупяных блюд из овса, гречи, перловки, молочных и кисломолочных продуктов.
Возможные осложнения у ребенка
Ребенок с оксалурией обычно развивается и растет нормально. Недуг, находящийся под врачебным контролем, его не особо беспокоит. Возможны лишь головные боли и аллергические реакции.
При несоблюдении предписаний врачей и диеты оксалурия способна вызвать нарушения обменных процессов в организме, скопление солей, появление конкрементов, способных закупорить мочевыводящие пути и даже спровоцировать разрыв тканей.
Основные осложнения после оксалатурии:
- аллергия в тяжелой форме;
- вегетососудистая дистония;
- ожирение;
- патологии желчевыводящих путей;
- пиелонефрит;
- цистит;
- уретрит;
- воспаление почек.
Самое тяжелое последствие оксалурии при отсутствии ее лечения — развитие почечнокаменной болезни и почечных колик. Особенно это опасно для грудничков, поскольку чревато нарушениями функций почек и прекращением их работы.
Причины полиурии
Поскольку полиурия — неспецифический симптом, для ее возникновения существует множество причин. К наиболее частым причинам увеличения объема мочи относятся:
- чрезмерное потребление жидкости,
- низкая температура окружающей среды,
- декомпенсированный диабет,
- несахарный диабет,
- почечный несахарный диабет.
 Чрезмерное потребление жидкости
Чрезмерное потребление жидкости
Если мы потребляем много жидкости в течение дня, мы увеличиваем объем циркулирующей крови. Это приводит к усилению кровотока через почки , что увеличивает клубочковую фильтрацию и, следовательно, количество вырабатываемой первичной мочи.
Затем первичная моча концентрируется в собирающих канальцах с образованием конечной мочи. Этот процесс дополнительно регулируется антидиуретическим гормоном вазопрессином (АДГ). Этот гормон в основном отвечает за регулирование процесса концентрации первичной мочи.
Диета при оксалатурии (повышенном количестве оксалатов в моче)
Для нормализации количества оксалатов у ребенка прежде всего вы корректируете питание и обеспечиваете достаточный
питьевой режим. При соблюдении этих двух правил вскоре организм ребенка будет в порядке.
Желательно уменьшить в меню ребенка или
исключить:
- жирные, жареные, копченые, острые, маринованные блюда.
- шпинат, щавель
- шоколад и какао
- наваристые бульоны
- фасоль и другие бобовые
- кукурузу
- ягоды с большим содержанием витамина С
(смородина, черника) - аптечная «аскорбинка»
Выше перечисленные продукты, а особенно ягоды с содержанием витамина С и аптечную аскорбинку в период обнаружения оксалатов в анализе мочи ребенка полностью исключить!
Мясными и молочными блюдами кормить малыша в первой половине дня.
Что можно кушать при обнаружении оксалатов в моче, разрешенные продукты
Безопасны в пище для таких детей:
- различные каши: гречневая, ячневая, перловая и др.
- из сладостей: изюм и курага
- овощи — разрешена капуста (белокачанная, пекинская, цветная, брокколи).
Из разрешенных продуктов тоже можно приготовить разнообразное меню, ребенок не будет голодать.
Предупредите родственников, особенно бабушек и дедушек, воспитателей в деском саду, что ваш ребенок на диете и крайне важно соблюдать установленный режим питания до полного выздоровления. От родителей потребуется выдержка, терпение и помощь ребенку справиться с ситуацией
Помните, что ваш ребенок не сам нарастил в моче избыток оксалатов. Скорее всего в вашем окружении есть уже установленные пищевые привычки, которые стоит пересмотреть, в питании детей особенно.
Вы можете записаться на онлайн консультацию к детскому врачу педиатру. Заполните форму и доктор с вами свяжется в ближайшее время.
Будьте здоровы!
Что это за наркотик – соль?
 МДПВ (метилендиоксипировалерон) – это психоактивное вещество, производное эфедрина, которое стимулирует ЦНС. По сравнению с метамфетамином его действие в десятки раз сильнее. Название наркосоль получила потому, что внешне очень напоминает кристаллы обычно поваренной соли. Состав наркотического вещества регулярно меняется, чтобы сложнее было как искать распространителей, так и следы нарковеществ в организме.
МДПВ (метилендиоксипировалерон) – это психоактивное вещество, производное эфедрина, которое стимулирует ЦНС. По сравнению с метамфетамином его действие в десятки раз сильнее. Название наркосоль получила потому, что внешне очень напоминает кристаллы обычно поваренной соли. Состав наркотического вещества регулярно меняется, чтобы сложнее было как искать распространителей, так и следы нарковеществ в организме.
Однако чаще всего такие методы не помогают избежать ответственности. В современных лабораториях давно есть все необходимое, чтобы при помощи теста на наркотики выявить соль. Далее вы узнаете, показывает ли соль на тесте в моче или крови. Обычные тесты, которые продаются в аптеке, рассчитаны лишь на определенные вещества, поэтому не всегда могут выявить соль. Именно с этим и связан миф о том, что тесты не показывают соль.
Через сколько действует соль?
Сколько и как долго держит скорость (соль) по времени, если покурить? То, сколько длится эффект от соли, зависит от метода введения в организм. Как правило, наркотик начинает действовать уже через 5-10 минут после употребления. Сколько действует наркотик соль по времени? Этот параметр зависит от дозы, пола, возраста, состояния здоровья, стажа употребления и ряда других немаловажных факторов.
Хотите узнать о стоимости услуг?
8 (800) 333-20-07 — позвоните нашему специалисту
Наркотический эффект от наркосолей следующий:
- галлюцинации;
- эйфория;
- бессонница;
- повышенная активность;
- уверенность в себе;
- устранение комплексов.
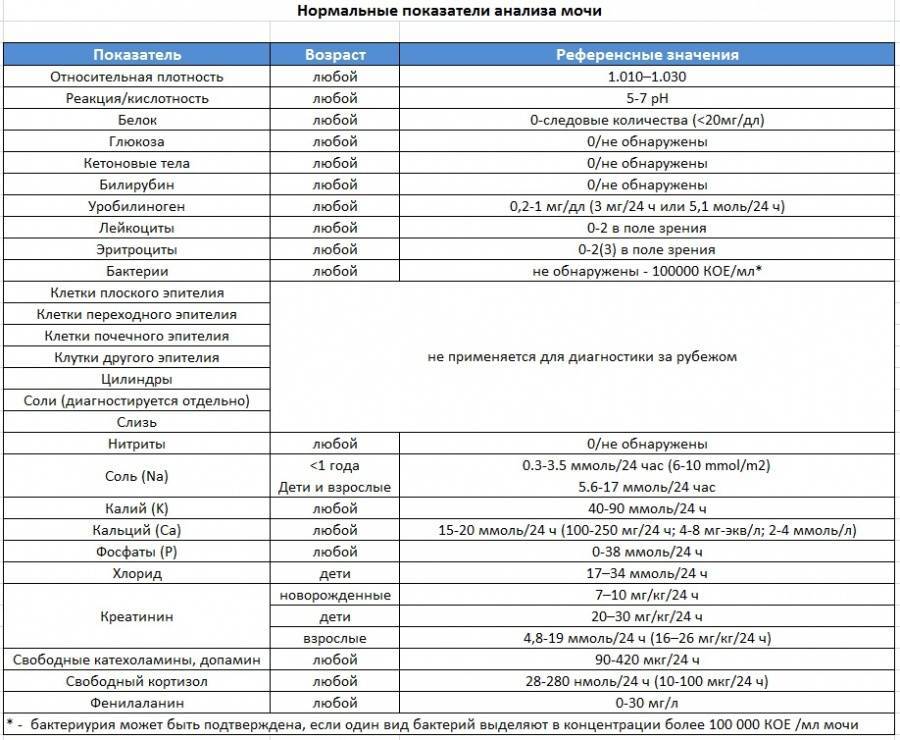
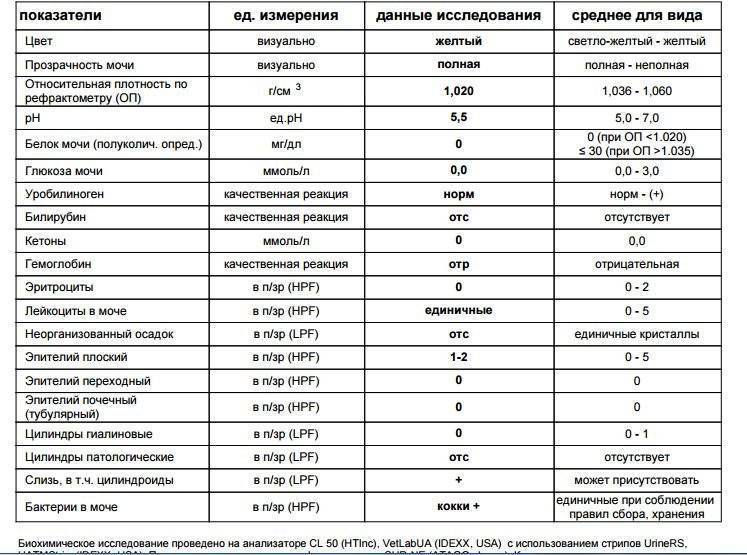
В каких случаях назначается анализ на определение уровня кальция в моче?
Высокая потребность в кальции появляется у новорожденных, и по мере роста организма нормальный уровень микроэлемента имеет решающее значение для здоровья ребенка. Повышение или снижение уровня минерала в организме может длительное время не проявляться, что особенно сложно заметить у малышей. Первые симптомы чаще всего обнаруживаются, когда показатели уже достигают критических значений. Реальное положение выясняется только в результате лабораторных исследований.
Педиатр даст направление на анализ мочи при обнаружении следующих симптомов:
- постоянная слабость и усталость;
- рвота и приступы тошноты;
- ухудшение аппетита;
- боль в эпигастральной области;
- запоры;
- слишком частое мочеиспускание;
- постоянная жажда.
Кроме того, следует пройти обследование при патологиях паращитовидной и щитовидной желез, костной системы, почек, пищеварения. Также анализ требуется при скудном и однообразном рационе питания.
Слегка низкий или слегка повышенный pH мочи
Однако иногда при проверке pH мочи при общем осмотре выясняется, что pH повышен. Как правило, небольшие изменения, такие как pH мочи 7 или pH 6, являются стандартными и в большинстве случаев не указывают на какую-либо угрозу здоровью. Такие небольшие изменения могут быть результатом недостаточного или чрезмерного увлажнения тела. Еще одно объяснение — ежедневный рацион.
Люди, которые едят больше продуктов животного происхождения, обычно имеют кислый pH мочи. Вегетарианцы будут иметь щелочной pH мочи. Ни в том, ни в другом случае это не особо опасный показатель. Но следует помнить, что лучше всего, если диета будет разнообразной и не вызывает отклонений ни в одном из параметров нашего тела.
Фосфаты в моче при беременности
Период вынашивания беременности считается фактором риска образования кристаллов. Появление солей в моче беременной связано со многими факторами:
- особенностями питьевого режима;
- физической активностью беременной;
- особенностями питания;
- воздействием гормонов.
Если выявлены аморфные фосфаты, соли — это указывает на вегетарианский рацион беременной. На фоне токсикоза беременная переходит на легкое питание — употребляет фрукты, овощи, творог, сыры, йогурты и придерживается такого питания длительное время. При беременности нельзя переходить на вегетарианство, поскольку это совместно с другими факторами (гормональные изменения, возможное обострение инфекции мочевой системы) становится причиной того, что в моче выпадают кристаллы солей. Аморфные фосфаты в моче также образуются при частой рвоте (токсикоз беременных) или промывании желудка в связи с обезвоживанием и потерей желудочного сока.
Ограничение употребления жидкости и застой мочи (повышенный уровень прогестерона вызывает снижение тонуса мочеточников и мочевого пузыря) являются основными механизмами солеобразования при беременности. Аморфные фосфаты образуются также у лиц с неустойчивой нервной системой. Данная разновидность солей не склонна к образованию камней и при отсутствии других изменений в анализе моче значения в клинике не имеет.
При стойком солевом диатезе в моче беременной выявляются трипельфосфаты и фосфаты кальция, снижается антикристаллообразующая способность мочи, повышается выведение с мочой липидов, но не обнаруживают снижения почечных функций. При постоянном выявлении трипельфосфатов у беременной нужно исключить инфекции мочевыводящих путей. Продукты обмена возбудителей изменяют рН мочи в щелочную сторону и способствуют образованию трипельфосфатов (такие мочевые соли и камни называют солями инфекции). Наличие других изменений в моче (лейкоцитоз, бактерии), изменение клинического анализа крови (лейкоцитоз, повышение СОЭ) и жалоб беременной (повышение температуры, учащенное мочеиспускание, тяжесть в поясничной области, слабость) указывают на пиелонефрит беременных. Диагноз подтверждается при ультразвуковом исследовании. При цистите чаще образуются аморфные фосфаты. В случае инфекции мочевых путей обязательно проводится лечение.
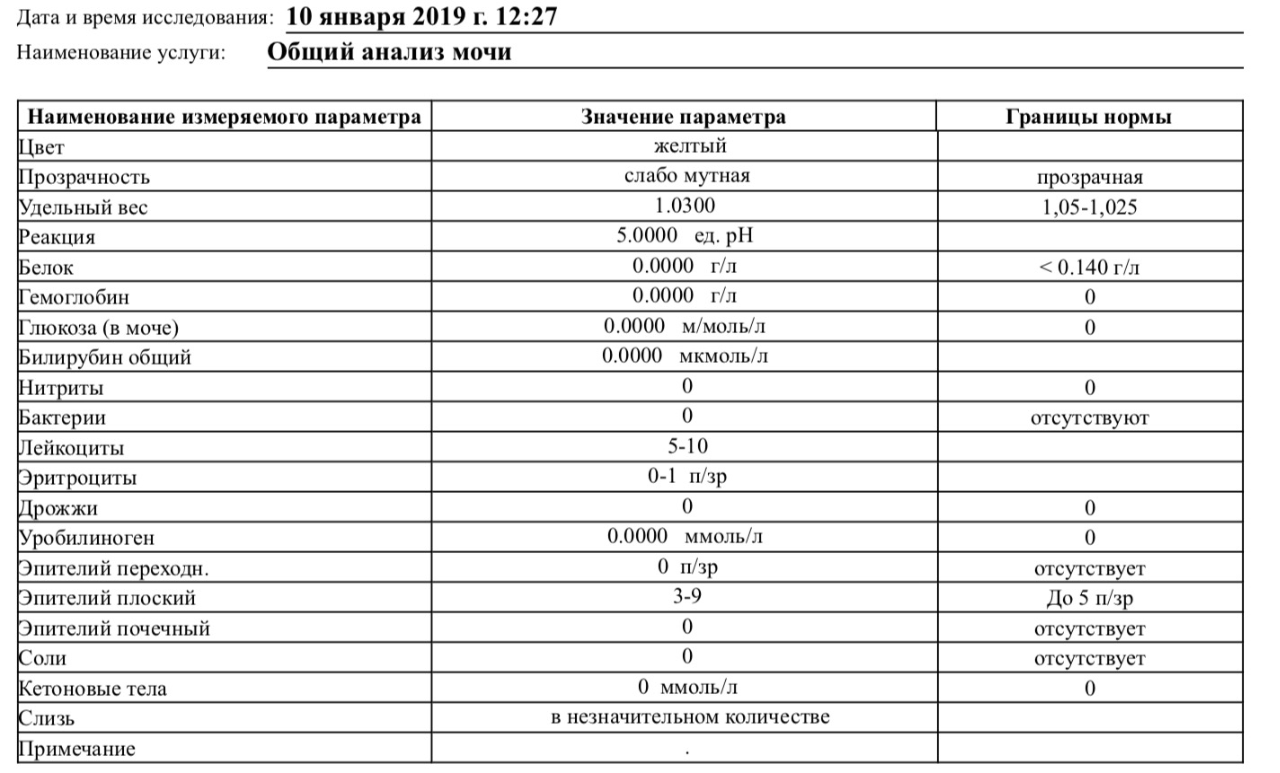
Что может повлиять на результат исследования?
При неправильной подготовке к сбору мочи результаты анализа могут оказаться искаженными. Факторы, влияющие на итоговые показатели исследования:
- прием некоторых медицинских препаратов (например, мочегонных и слабительных средств) накануне сбора урины;
- употребление перед сдачей анализа пищи с высоким содержанием витамина D и кальция;
- длительное соблюдение постельного режима;
- чрезмерно высокие физические нагрузки;
- долгое пребывание на солнце.
Для того чтобы полученный результат исследования был наиболее достоверным, важно правильно собрать мочу. Для этого сразу после сна необходимо провести гигиену половых органов и хорошо их вытереть
Только после этого можно приступать к сбору биоматериала. У новорожденных для забора мочи потребуется специальный мочеприемник, у детей постарше урину можно собрать в пластиковый контейнер. Емкости с биоматериалом следует доставить в лабораторию в течение 2-3 часов.
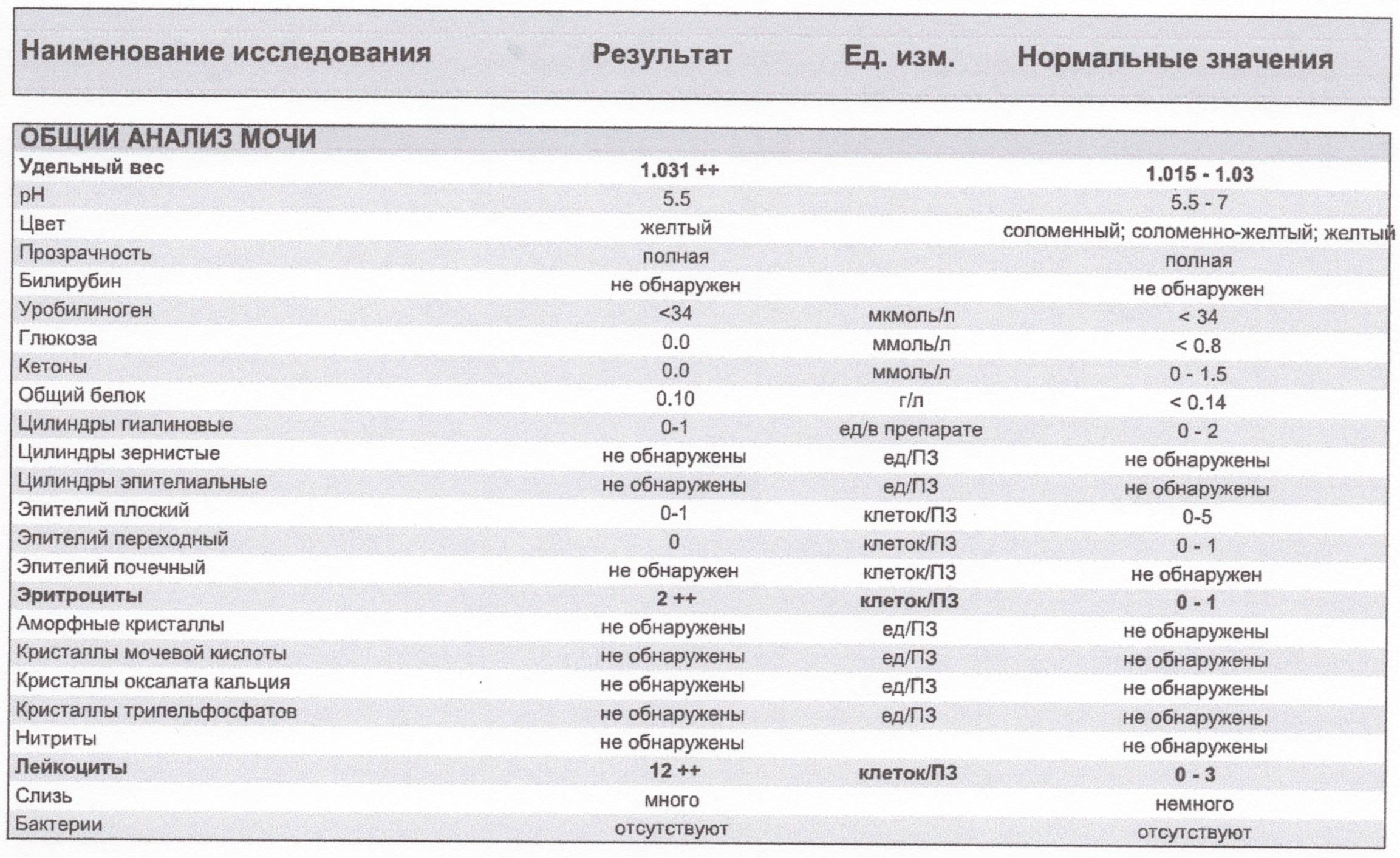
Симптомы патологии
Симптоматика может значительно отличаться в каждом отдельном случае, особенно если нефропатия развивается на фоне другого системного заболевания. Иногда недуг протекает практически бессимптомно и обнаруживается только при плановой сдаче анализов. Нелегко распознать проблему у младенцев и грудничков, которые не могут пожаловаться на плохое самочувствие.
Тревожные симптомы:
- изменение цвета и запаха мочи (запах становится резким и неприятным);
- наличие в урине кровяных примесей;
- повышение концентрации выделений (темный цвет);
- боль в пояснице и животе;
- покраснение в районе промежности;
- уменьшение объема выделяемой урины;
- сухость кожи;
- повышенная капризность у малышей;
- плохое самочувствие, слабость;
- иногда появляются высыпания на коже, ребенок чрезмерно потеет, его мучают головные боли.
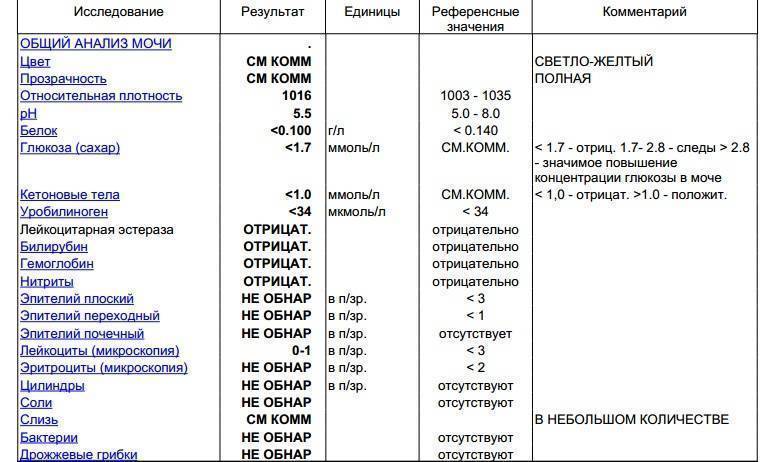
Удельная плотность мочи
| ||||||||||||
| Относительная плотность мочи зависит от концентрации растворенных в ней веществ. Чем более концентрированной выводится из организма моча, тем большей плотностью она обладает. Плотность мочи определяют как соли, растворенные в ней, так и органические вещества (белок, сахара, билирубин), так же плотность мочи повышают клетки, которые при патологии могут в ней присутствовать (бактерии, лейкоциты, эритроциты). | ||||||||||||
| ||||||||||||
| В случае, выявления повышенной или пониженной плотности мочи, для выставления диагноза доктор может назначить еще один анализа – пробу Зимницкого. Этот анализ позволяет более детально изучить работу почек и выставить точный диагноз. |
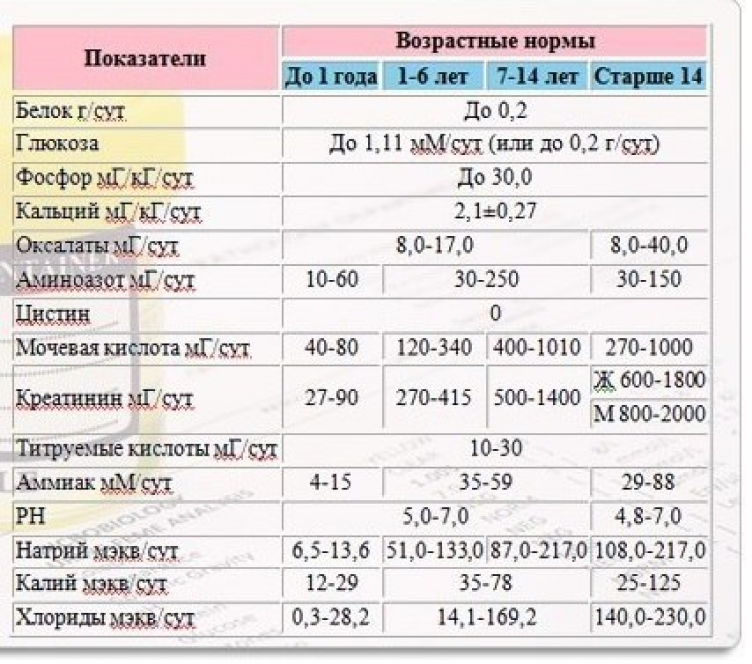
Причины возникновения дисметаболической нефропатии
ДМН – синдром спровоцированный комплексом факторов. Наиболее частыми можно назвать интоксикации при различных инфекциях, интенсивные физические нагрузки на организм, длительное употребление лекарственных средств, однообразный рацион и дефицит некоторых питательных веществ.
Для детей дополнительными причинами могут быть предшествовавший поздний токсикоз беременности у матери, гипоксия плода и нейро-артритический диатез. Перечисленные факторы актуальны для вторичных нефропатий. Первичные, как сказано ранее, обусловлены наследственностью.
В частности для развития оксалатных ДМН (оксалурии), составляющих основную часть кристаллурий, характерен предшествовавший недостаток калия, магния, витаминов A, B6, E, переизбыток витамина D, как следствие лечения рахита, а также увеличенное потребление с пищей оксалатов. Нередко оксалурия обнаруживается на фоне течения хронического панкреатита, пиелонефрита, энтеритов, колитов, болезни Крона, сахарного диабета, дисфункции гепатобилиарной системы.
Повышение уровня (глюкозурия):
- сахарный диабет;
- острый панкреатит;
- гипертиреоидизм;
- почечный диабет;
- стероидный диабет (прием анаболиков у диабетиков);
- отравление морфином, стрихнином, фосфором;
- демпинг-синдром;
- синдром Кушинга;
- феохромоцитома;
- большая травма;
- ожоги;
- тубулоинтерстициальные поражения почек;
- прием большого количества углеводов.
1.7. Билирубин в мочеБилирубин – основной конечный метаболит порфиринов, выделяемый из организма. В крови свободный (неконъюгированный) билирубин в плазме транспортируется альбумином, в этом виде он не фильтруется в почечных клубочках. В печени билирубин соединяется с глюкуроновой кислотой (образуется конъюгированная, растворимая в воде форма билирубина) и в этом виде он выделяется с желчью в желудочно-кишечный тракт. При повышении в крови концентрации конъюгированного билирубина, он начинает выделяться почками и обнаруживаться в моче. Моча здоровых людей содержит минимальные, неопределяемые количества билирубина. Билирубинурия наблюдается главным образом при поражении паренхимы печени или механическом затруднении оттока желчи. При гемолитической желтухе реакция мочи на билирубин бывает отрицательна.
Референсные значения: отрицательно.
Обнаружение билирубина в моче:
- механическая желтуха;
- вирусный гепатит;
- цирроз печени;
- метастазы новообразований в печень.
1.8. Уробилиноген в мочеУробилиноген и стеркобилиноген образуются в кишечнике из выделившегося с желчью билирубина. Уробилиноген реабсорбируется в толстой кишке и через систему воротной вены снова поступает в печень, а затем вновь вместе с желчью выводится. Небольшая часть этой фракции поступает в периферический кровоток и выводится с мочой. В норме в моче здорового человека уробилиноген определяется в следовых количествах – выделение его с мочой за сутки не превышает 10 мкмоль (6 мг). При стоянии мочи уробилиноген переходит в уробилин.
Референсные значения: отрицательно.
Повышенное выделение уробилиногена с мочой:
- повышение катаболизма гемоглобина: гемолитическая анемия, внутрисосудистый гемолиз (переливание несовместимой крови, инфекции, сепсис), пернициозная анемия, полицитемия, рассасывание массивных гематом;
- увеличение образования уробилиногена в желудочно-кишечном тракте: энтероколит, илеит, обструкция кишечника, увеличение образования и реабсорбции уробилиногена при инфекции билиарной системы (холангиты);
- повышение уробилиногена при нарушении функции печени: вирусный гепатит (исключая тяжелые формы; хронический гепатит и цирроз печени;
- токсическое поражение: – алкогольное, органическими соединениями, токсинами при инфекциях, сепсисе;
- вторичная печеночная недостаточность: после инфаркта миокарда, сердечная и циркуляторная недостаточность, опухоли печени;
- повышение уробилиногена при шунтировании печени: цирроз печени с портальной гипертензией, тромбоз, обструкция почечной вены.
1.9. Кетоновые тела в моче (кетонурия)Кетоновые тела (ацетон, ацетоуксусная и бета-оксимасляная кислоты) образуются в результате усиленного катаболизма жирных кислот
Определение кетоновых тел важно в распознавании метаболической декомпенсации при сахарном диабете. Инсулинзависимый ювенильный диабет часто впервые диагностируется по появлению кетоновых тел в моче
При неадекватной терапии инсулином кетоацидоз прогрессирует. Возникающие при этом гипергликемия и гиперосмолярность приводят к дегидратации, нарушению баланса электролитов, кетоацидозу. Эти изменения вызывают нарушения функции ЦНС и ведут к гипергликемической коме.
Референсные значения: отрицательно.
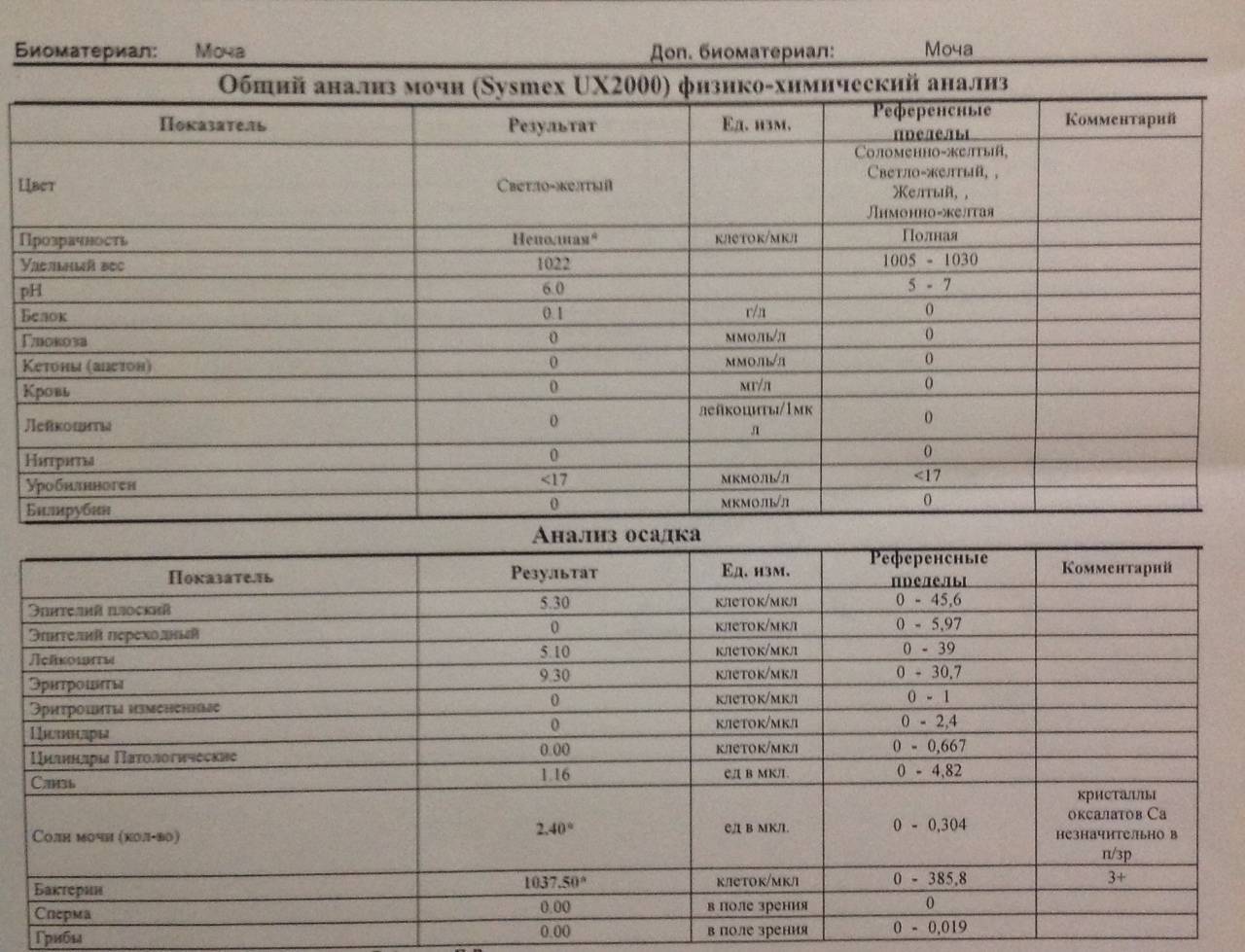
Диагностика
Выполняется посредством общего анализа мочи. Количество кристаллов можно подсчитывать и в камере Горяева (аналогично стандартному тесту по Нечипоренко для эритроцитов, лейкоцитов и цилиндров), но эта методика не нашла широкого применения. Также существует исследование транспорта солей.
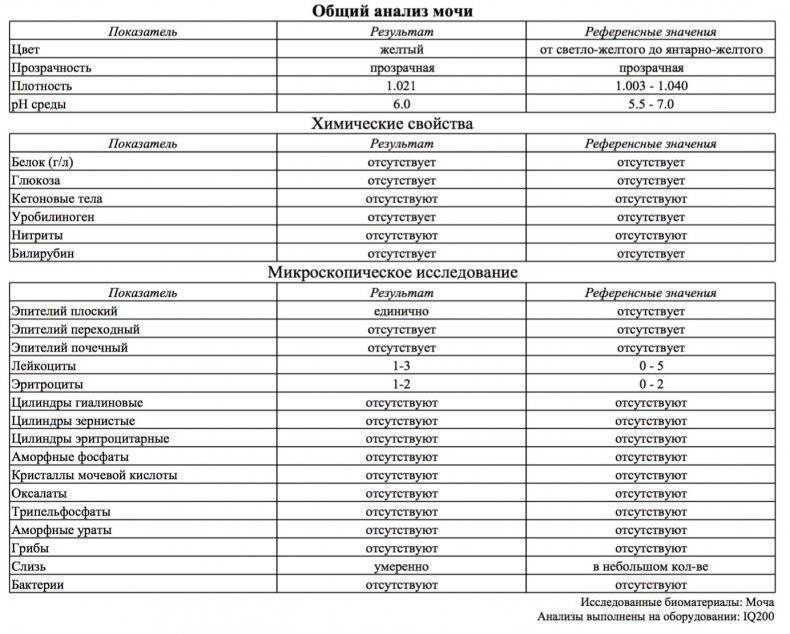
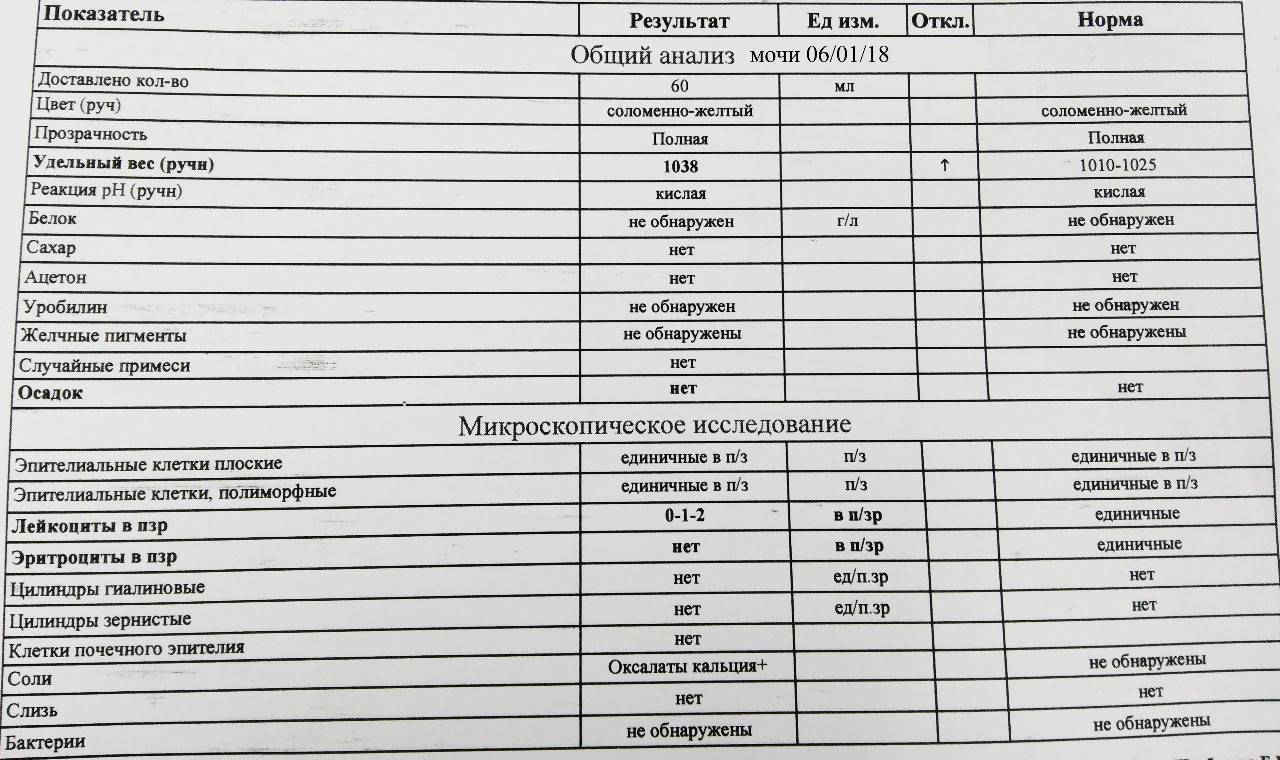
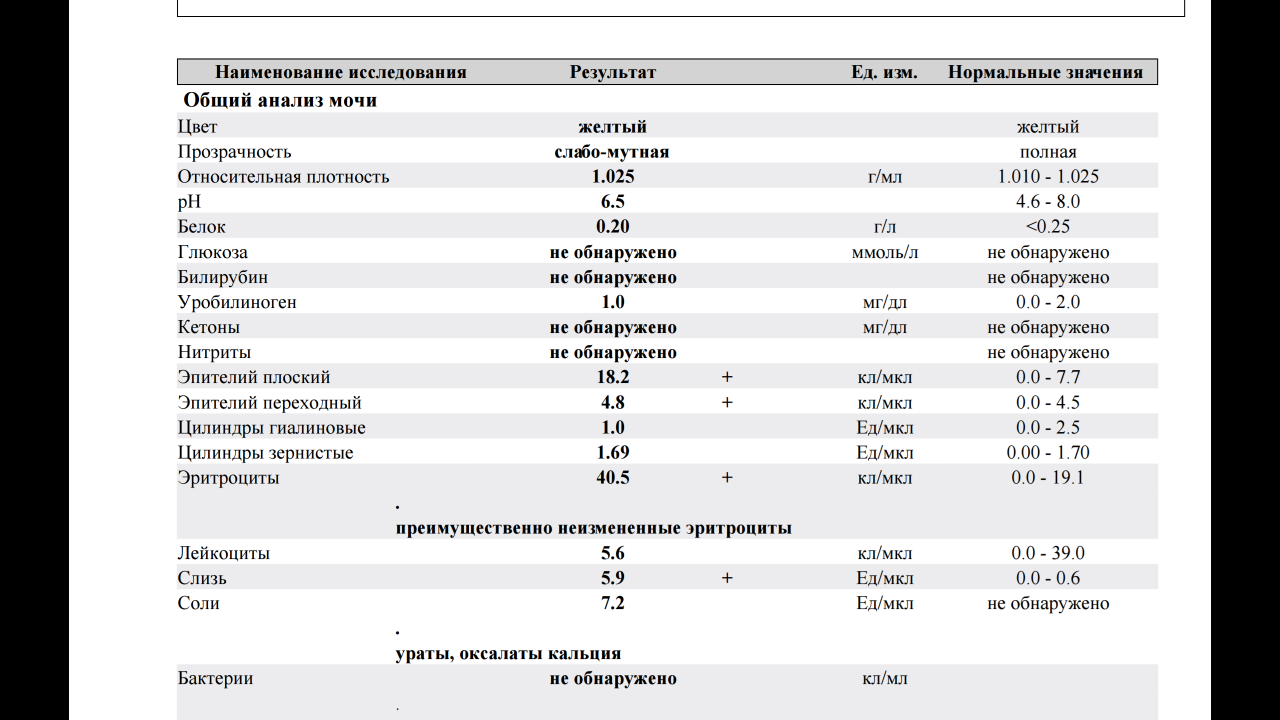
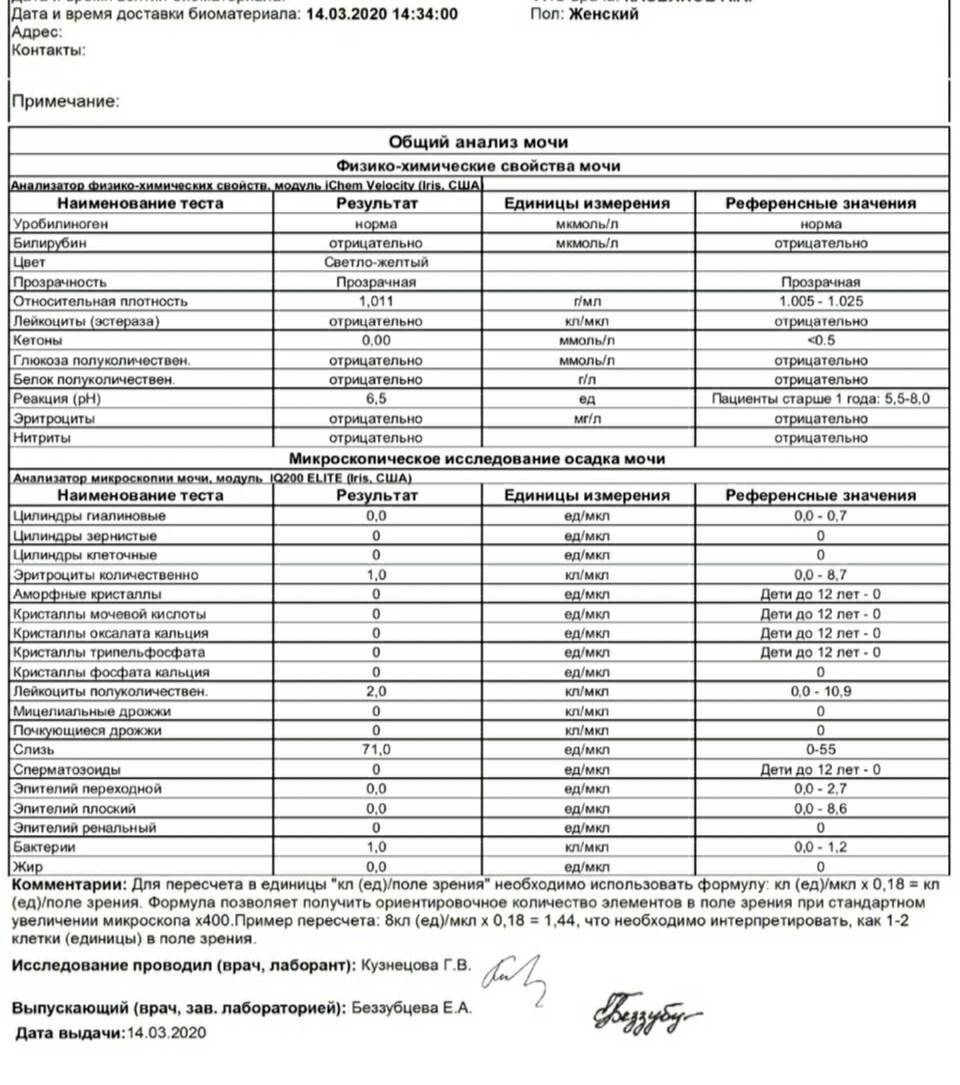
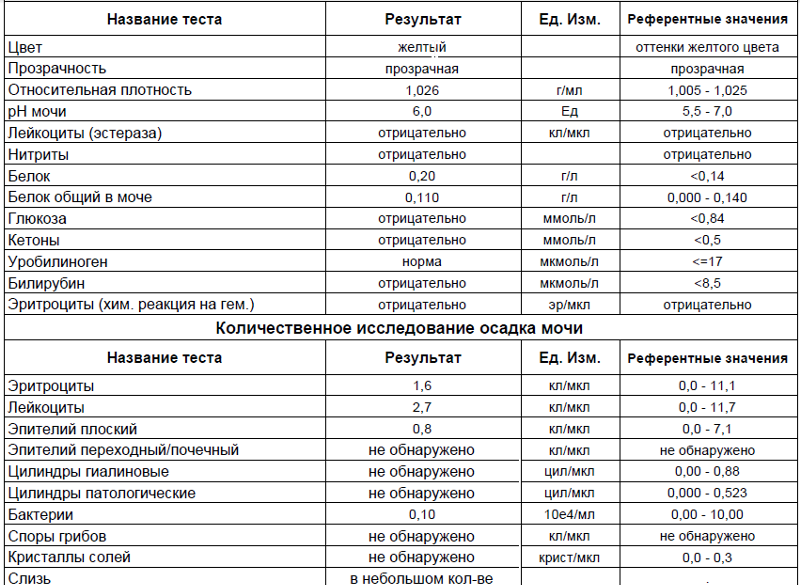
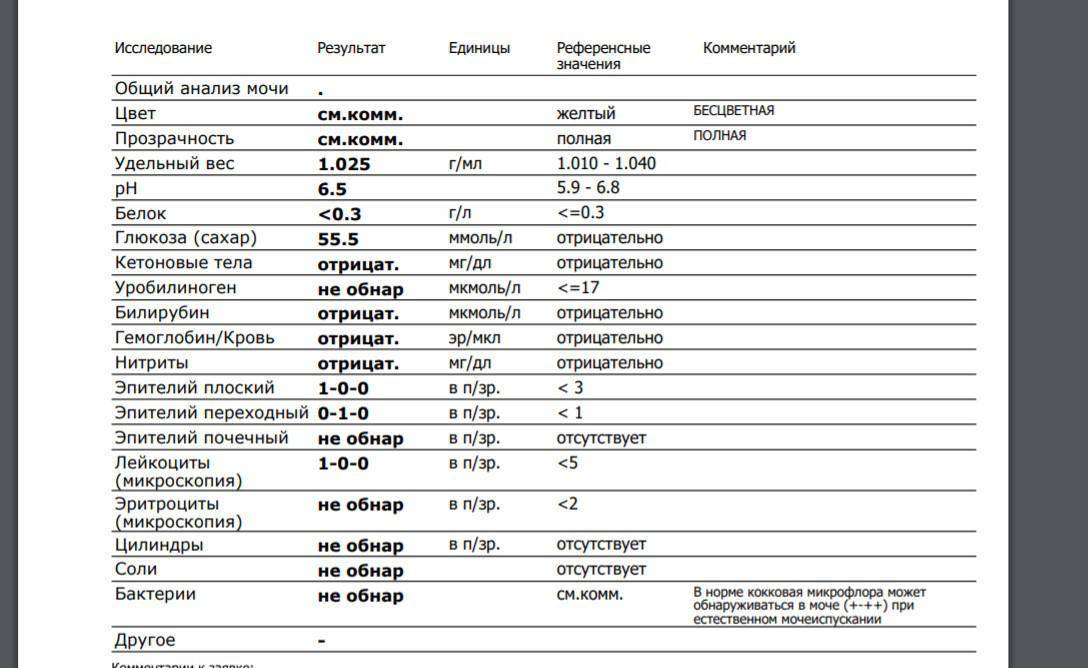
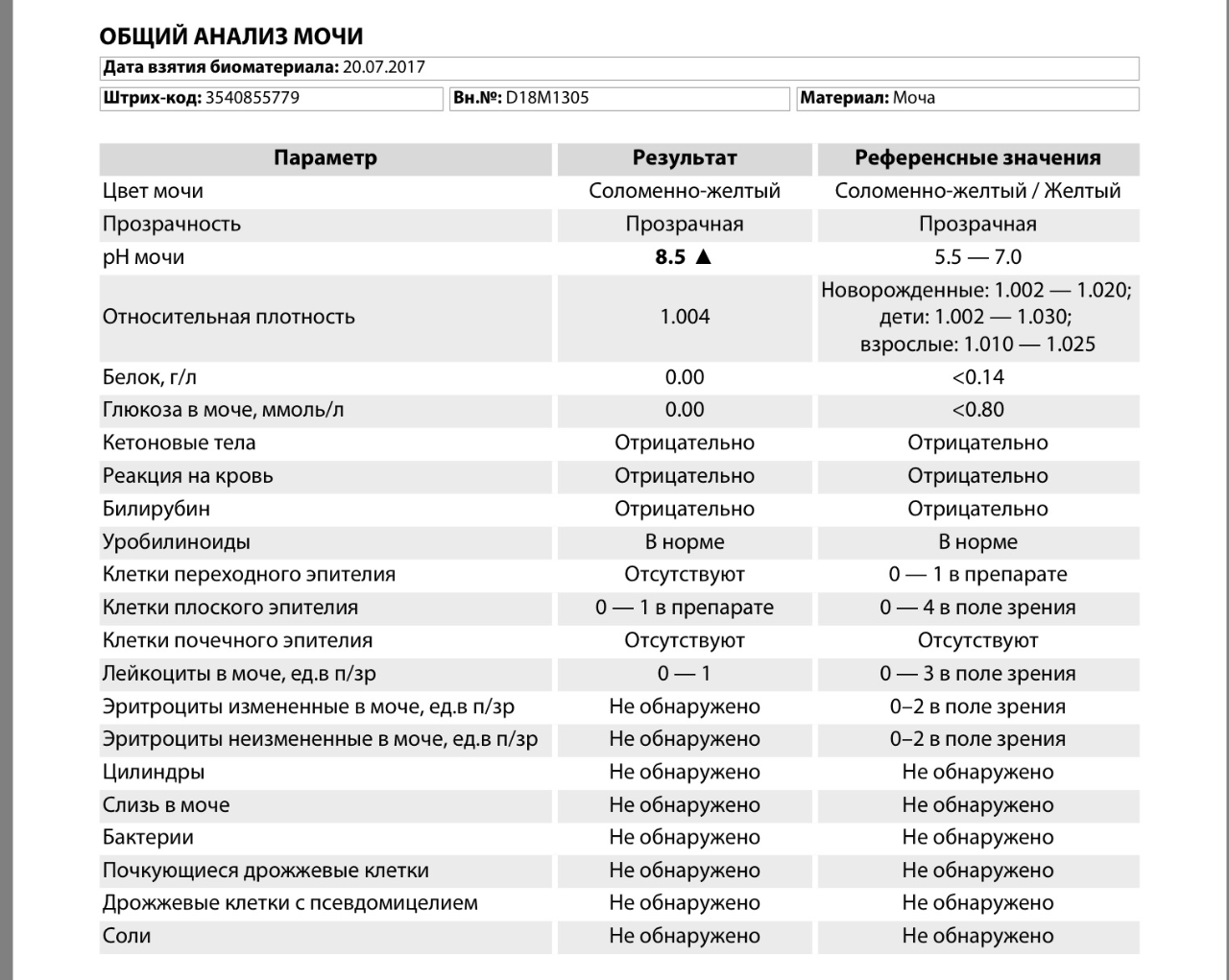
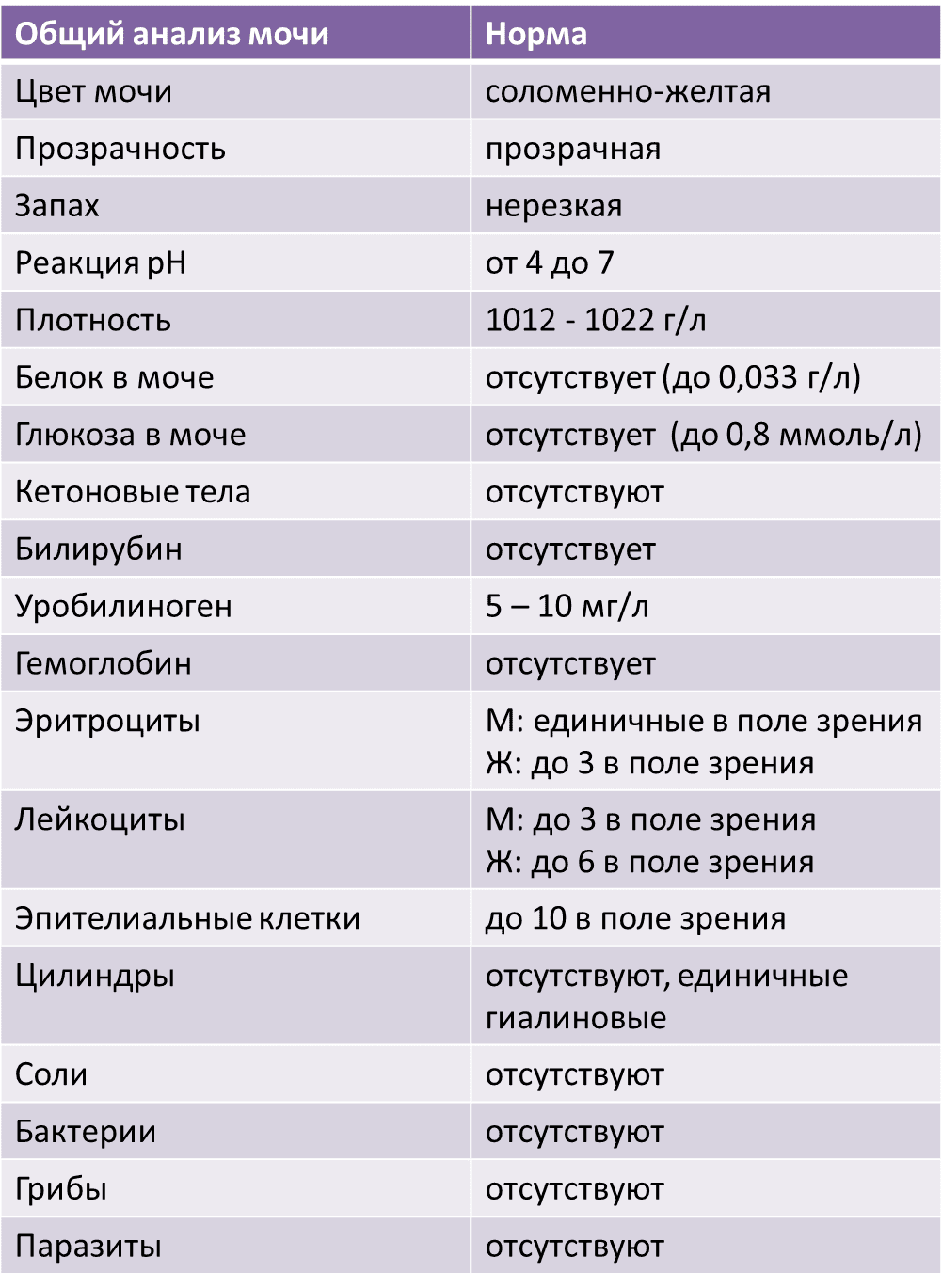
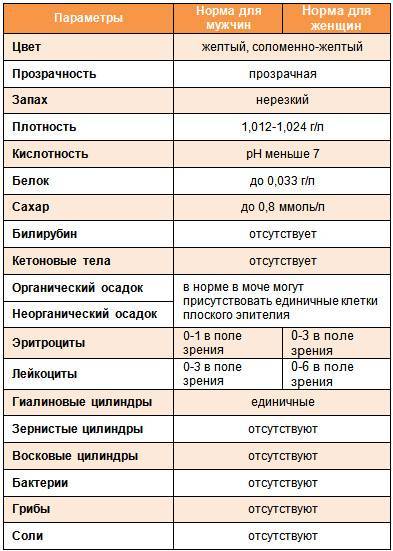
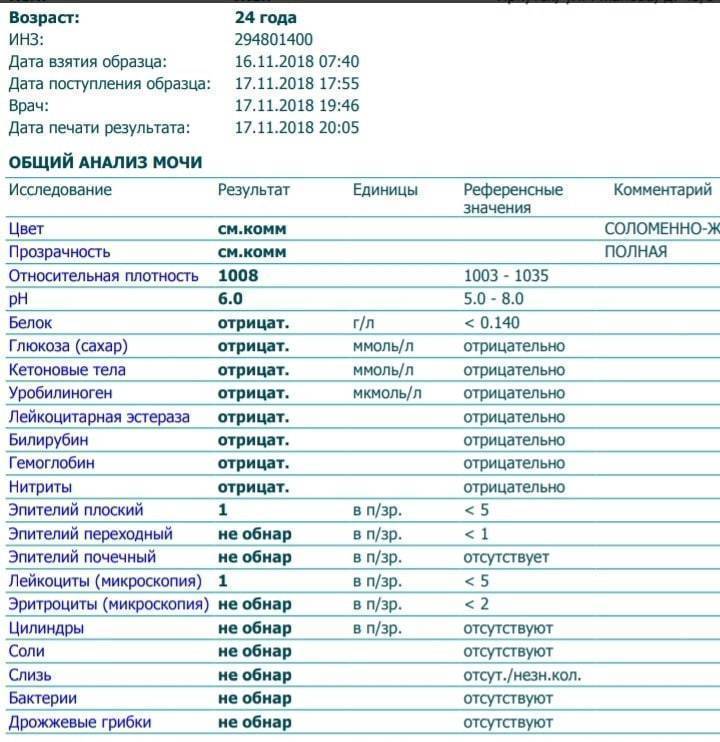
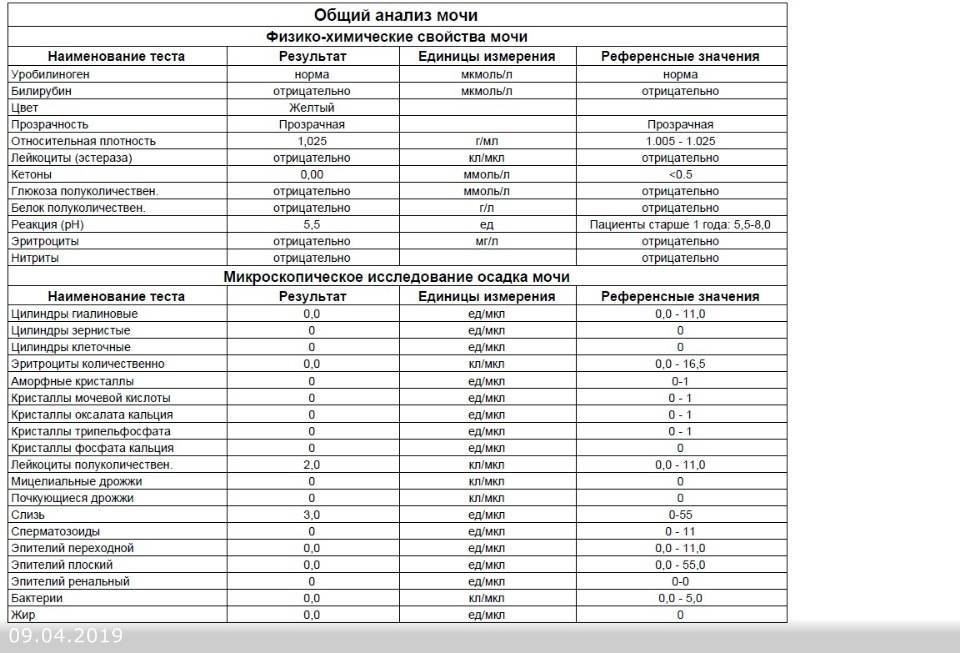
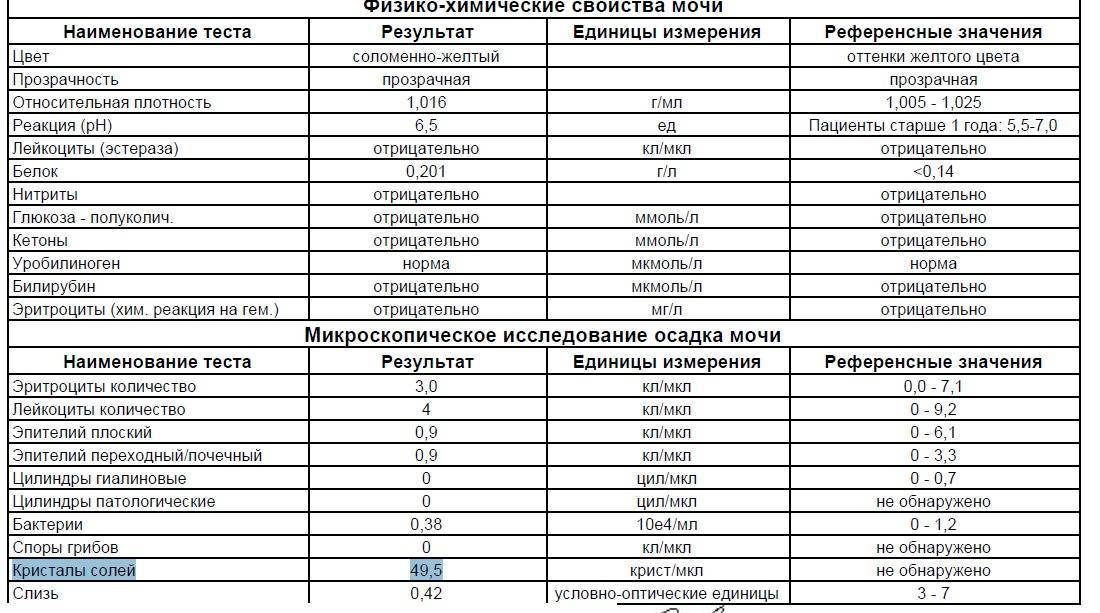
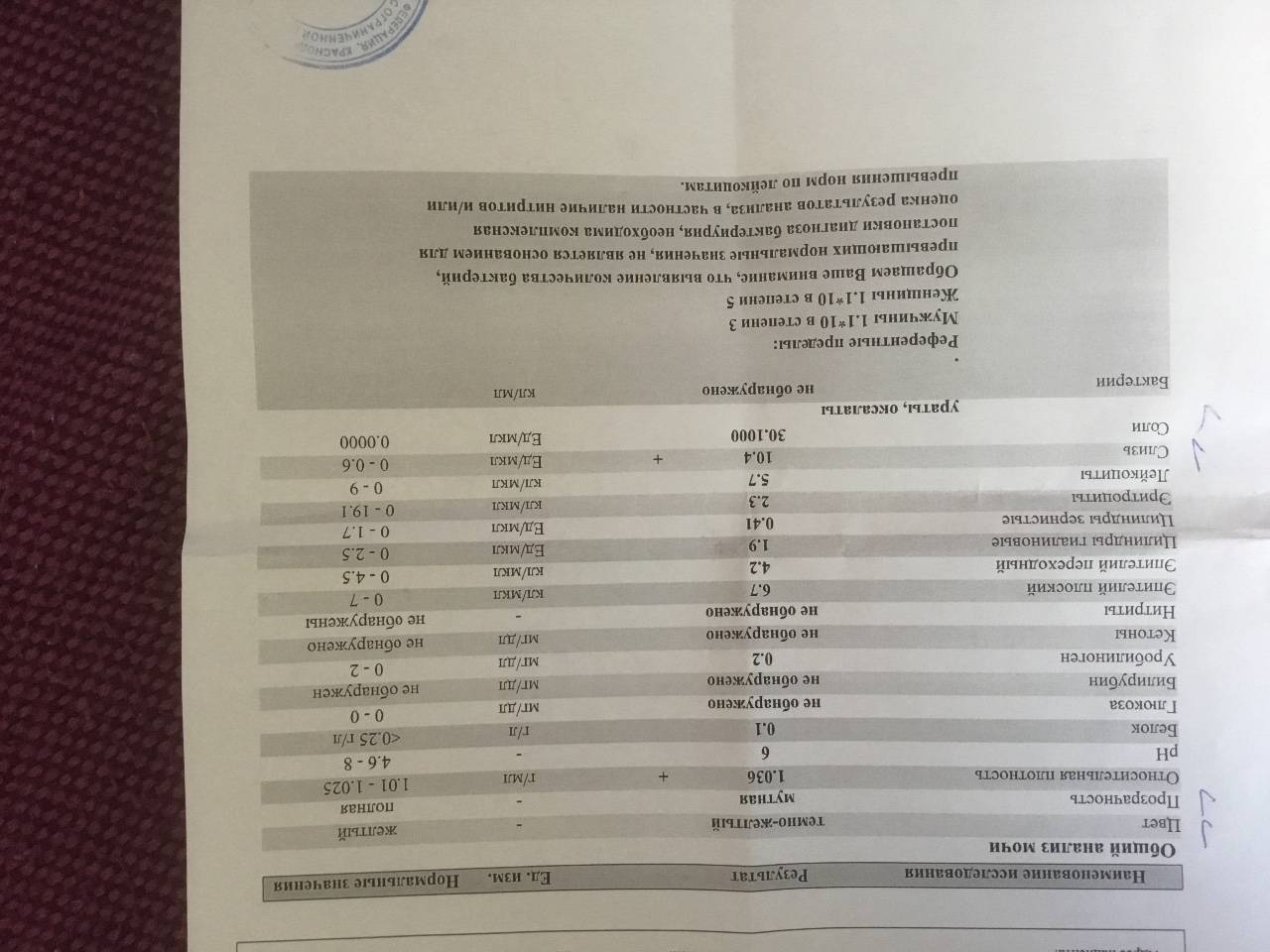
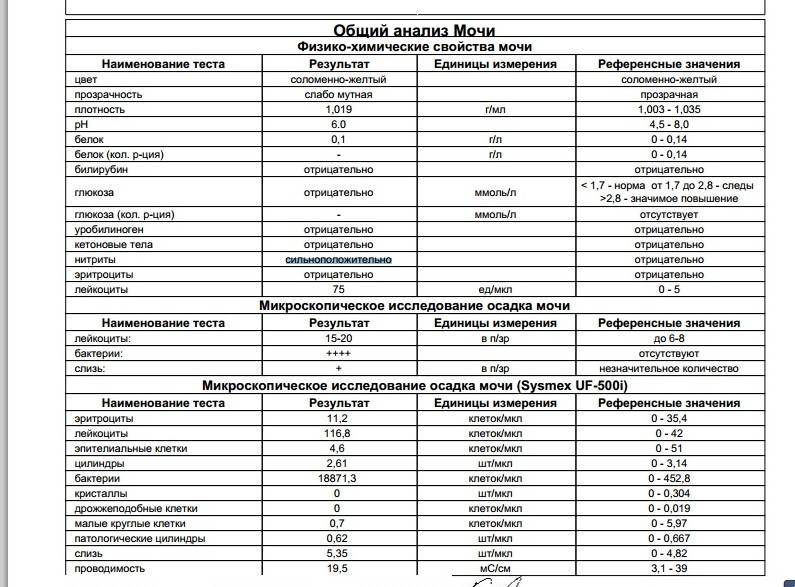
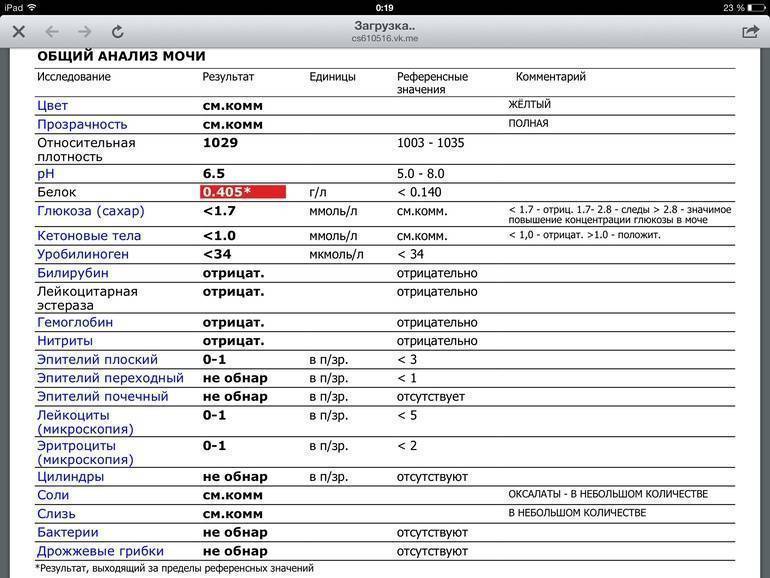
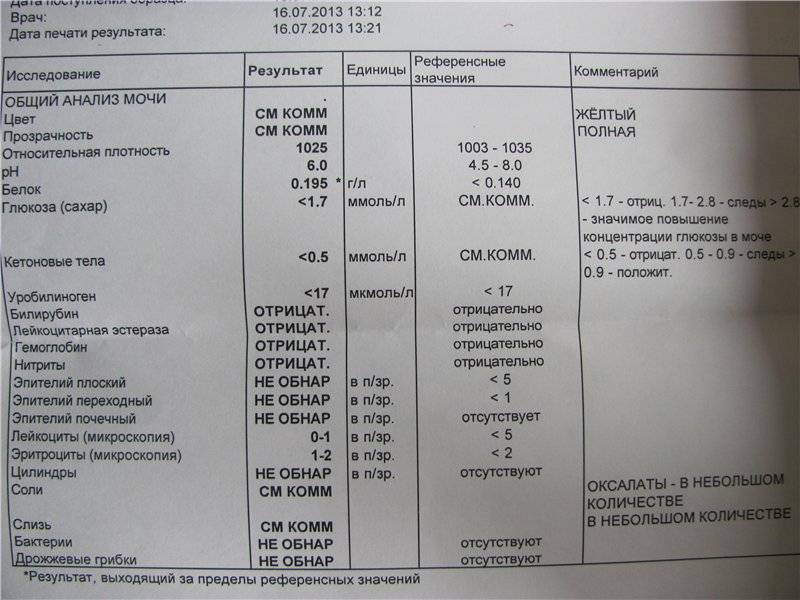
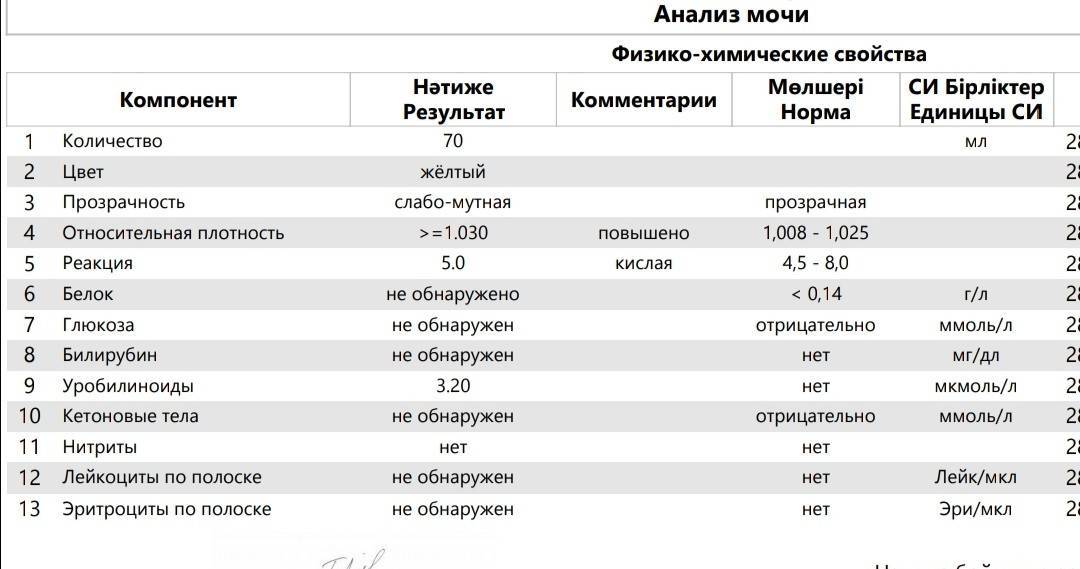
Общий анализ мочи
Тест проводится для детей разного возраста – с его помощью можно оценить, как чувствует себя грудной ребенок или пациент старше года. Он позволяет проверить такие показатели как:
- pH;
- удельный вес;
- белок;
- глюкоза;
- эритроциты;
- лейкоциты;
- цилиндры;
- эпителий;
- неорганизованный осадок в виде солей.
Образец мочи подвергают центрифугированию, после чего можно исследовать на предметном стекле под микроскопом приготовленный из него препарат. Лаборант видит, есть кристаллы или отсутствуют, и выдает так называемый качественный ответ: «обнаружено» либо «не выявлено». Обязательно указывается вид солей.
Существует также оценка содержания в плюсах:
- «+» – соли единичные в поле зрения.
- «++» – больше среднего содержания, есть скопления.
- «+++» – много кристаллов.
- «++++» – покрывают препарат, иногда настолько плотно, что мешают полноценному обзору.
Важно знать! Такая методика называется полуколичественной, так как результат приблизителен и оценивается «на глаз». В то же самое время она является достаточно хорошим ориентиром для врача, читающего данные тестов
Стоит знать, что в одном образце могут обнаруживаться разные виды кристаллов.
Транспорт солей
Это исследование применяется в случаях, когда существует высокий риск развития мочекаменной болезни. У пациентов, которым уже  установлен диагноз, тест позволяет оценить качество терапии, провести профилактику осложнений.
установлен диагноз, тест позволяет оценить качество терапии, провести профилактику осложнений.
Используется биоматериал:
- венозная кровь;
- суточная моча.
Транспорт солей – тест, позволяющие обнаружить метаболические нарушения. Это не только мочекаменная болезнь, но и различные обменные нефропатии, или диатезы, часто встречающиеся в детском возрасте. Интерпретация проводится совместно с другими исследованиями.
В крови определяют показатели:
- кальций;
- мочевая кислота;
- фосфор.
Мочу используют, оценивая уровень кислотности, то есть pH, а также для тестов на содержание оксалатов, кальция, фосфора. Исследования проводятся аппаратными методиками, что позволяет выяснить точную концентрацию определяемых веществ.
Правила подготовки
Мочу на анализ сдают:
- Разовую для общего теста – утром, после ночного сна.
- Суточную – собирают на протяжении 24 часов, хранят в холоде.
- Не употребляя накануне красящих продуктов (морковь, свекла).
- До диагностических и лечебных процедур (рентген, физиотерапия, пункции).
Нужна чистая сухая емкость (лучше одноразовая аптечная). Перед сбором необходимо провести гигиену зоны уретры. У детей младшей возрастной группы материал получают, прикрепляя к области наружных половых органов стерильный пакет-мочеприемник.
Кровь из вены сдают натощак в утренние часы (для маленьких детей стоит заранее уточнить интервал между кормлениями у педиатра). Воду пить разрешается – но только чистую, без газа, красителей, добавления сахара.
2.Причины
Основными факторами присутствия кристаллических солей в выводимой моче являются:
- дефицит ферментов, расщепляющих соответствующие соединения (энзимопатия);
- воспалительные процессы в почках (нефриты).
Факторы риска:
- недостаточное суточное потребление жидкости;
- преобладание соленой, острой, сладкой и кислой пищи в рационе;
- гестационный период (вынашивание беременности).
Способствовать кристаллурии может также употребление чрезмерно фильтрованной воды (очищенной чуть ли не до дистиллированного состояния, как делается в некоторых дорогостоящих современных системах индивидуальной водоочистки); дело в том, что одновременно с вредоносными примесями из воды удаляются и необходимые человеку микроэлементы и соединения.
Следует отметить, что около 80% всех выявляемых почечных камней образованы оксалатами, т.е. солями щавелевой кислоты. Нарушения ее метаболизма (а также циркуляции других кислот) в ряде случаев обусловлены, кроме перечисленных выше факторов, наследственной предрасположенностью.