Причины повышения удельного веса
Все существующие причины выхода показателя плотности урины за пределы нормы можно разделить на физиологические и патологические. К первым факторам, независящим от пола и возраста можно отнести:
- особенность питьевого режима, выражающаяся в недостаточном потреблении жидкости в течение суток:
- прием в значительных дозах препаратов, активно выводимых с уриной: диуретиков (а точнее, отдельных групп мочегонных, способствующих увеличению выводу вместе с мочой мочевины и других веществ), а также антибиотиков;
- обезвоживание, вызванное частой рвотой или диареей, а также обильным потоотделением в жаркую погоду либо при интенсивных физических тренировках;
- ожоги обширных участков тела и травмы области живота – естественно, оба этих состояния требуют терапии, однако механизм появления гиперстенурии здесь в целом естественный.
Среди заболеваний, могущих вызвать изменение лабораторного показателя SG, выделяют:
- сердечная недостаточность, с сопутствующими ей отечными проявлениями;
- сахарный диабет, сопровождающий высокой концентрацией сахара в урине;
- воспалительные заболевания почек или нижних отделов мочевыделительной системы;
- хронический гломерулонефрит либо, напротив, старт острой его стадии;
- нефротический синдром (гиперстенурия сочетается в олигоурией – уменьшением количества мочи);
- заболевания, сопровождающиеся протеинурией (наличием белка в моче).
- эндокринные патологии.
Гиперстенурия у беременных
Лабораторные показатели у женщин в период вынашивания ребенка могут значительно отличаться от нормы, как в силу физиологических, так и требующих лечения причин. Повышение удельной плотности может появляться в связи с такими явлениями, как:
- токсикоз и сопутствующее ему обезвоживание, а также нарушение водно-солевого баланса;
- гестоз (преэкламсия) – рост удельного веса урины возникает в условиях обширных отеков, малого объема выделяемой мочи и наличия в ней большого количества белка.
Гиперстенурия у детей
Внушительные цифры, характеризующие этот показатель, могут возникать у малышей, как на фоне общих причин, так и иметь специфические предпосылки:
- врожденные либо приобретенные патологии мочевыводящих органов;
- частые отравления и желудочно-кишечные инфекции, приводящие к диарее и рвоте.
- у грудничков повышение удельного веса урины может быть связано с особенностями пищевого рациона матери – избытка в нем животных белков, жирной пищи, субпродуктов.
Повышение значений рН (защелачивание)
pH мочи повышается в следующих случаях:
- Мочеполовые патологии (пиелонефрит, цистит, гломерулонефрит, острая и хроническая почечная недостаточность и т.д.), не связанные с жизнедеятельностью кишечной палочки или микобактерии туберкулеза;
- Потеря воды и хлора вследствие пищевых расстройств (диарея, рвота);
- Повышенная кислотность желудочного секрета;
- Дистальный почечный ацидоз (нарушение подкисления мочи почками);
- Гиперкалиемия (повышенное содержание калия в организме);
- Гиперфункция паращитовидной железы;
- Гипоальдостеронизм (дефицит альдостерона);
- Гематурия (скрытая кровь в моче);
- Особенности диеты – рацион на основе ржаного хлеба, растительной и молочной пищи (нередко алкалоз диагностируется у вегетарианцев);
- Продолжительное лечение щелочной минеральной водой;
- Терапия щелочными препаратами (бикарбонат, никотинамид, адреналин и др.).
Первый триместр
Если у вас нет никаких хронических заболеваний или особенностей течения беременности, то при постановке на учет вам назначат вот такие обследования.
Анализы крови — общий и биохимический.
Клинический (общий) анализ крови за весь период беременности в обязательном порядке следует сдавать не менее 3 раз — при постановке на учет (до 12 недель беременности) и далее в каждом триместре беременности — на сроке 18 и 30 недель.
Исследование свертываемости крови (коагулограмма или гемостазиограмма) — очень важное исследование, так как от системы свертывания крови во многом зависит функция плаценты.
Общий анализ мочи необходим для оценки функции почек: при беременности они испытывают большую нагрузку.
Исследования на такие инфекции, как сифилис, вирус иммунодефицита человека (ВИЧ), гепатиты В и С, цитомегаловирус, краснуху, вирусы герпеса, токсоплазмоза, которые могут нанести вред как будущей маме, так и плоду.
Анализ крови на группу и резус-фактор.
Электрокардиография (ЭКГ): во время беременности сердце испытывает дополнительную нагрузку.
Обязательно надо посетить терапевта, стоматолога, офтальмолога и отоларинголога.
На сроке 10–12 недель для выявления повышенного риска генетических аномалий и пороков развития плода проводится биохимический скрининг — так называемый двойной тест: исследование крови на хорионический гонадотропин (ХГЧ) и ассоциированный с беременностью плазменный белок А (РАРР-А). Важно учитывать, что данные тесты являются скрининговыми
Их задача — не пропустить патологию, поэтому они обладают высокой чувствительностью, но не специфичностью. При необходимости для уточнения результата женщину направляют на дополнительные обследования.
Важно учитывать, что данные тесты являются скрининговыми. Их задача — не пропустить патологию, поэтому они обладают высокой чувствительностью, но не специфичностью
При необходимости для уточнения результата женщину направляют на дополнительные обследования.
Если у будущей мамы имеются какие-либо хронические заболевания или особенности течения беременности, объем обследований и консультаций узких специалистов будет увеличиваться в зависимости от вида патологии. Так, в случае если у мамы — отрицательный резус-фактор, то ей регулярно будет назначаться анализ на наличие антител вплоть до 28 недель для принятия решения о введении иммуноглобулина.
При выявлении у женщины возможности развития резус-сенсибилизации кровь из вены на определение титра антител необходимо сдавать 10–12 раз за всю беременность. Этого анализа не следует бояться и пренебрегать им, так как в настоящее время существуют эффективные способы предотвращения развития резус-конфликта.
В 11–12 недель беременности назначаются:
- скрининговое экспертное УЗИ;
- мазок на флору отделяемого влагалища;
- анализ на инфекции, передающиеся половым путем.
На ранних сроках беременности проводится исследование крови на гормоны: тиреотропный гормон (ТТГ), тироксин (Т4), трийодтиронин (Т3).
Если есть какие-либо отклонения от нормальных показателей, будущую маму отправляют на консультацию к эндокринологу.
Классификация
В соответствии с этиологией выделяют центральную и почечную формы болезни. При этом центральная подразделяется еще на 2 группы:
- идиопатическая или возникшая по неизвестной причине;
- симптоматическая, развившаяся после другого перенесенного заболевания.
Идиопатическая форма – это врожденное снижение количества продуцируемого гормона. Повлиять на этот процесс никак нельзя, и выздороветь тоже невозможно.
Течение симптоматической формы более благоприятное, после прекращения основного заболевания может прекратиться и мочеизнурение. Такие случаи бывают достаточно часто.
Техника взятия анализа в вакуумные пробирки
Взять пробу мочи в подготовленную емкость, вставить туда тонкий конец держателя и перемешать жидкость. Затем упереться держателем в донышко емкости и вставить иглу держателя в крышку пробирки, не снимая ее. Нужно слегка надавить для того, чтобы иголка держателя проткнула крышку, подождать пока пробирка наполнится и отцепить ее от держателя.
Анализ должен поступить в лабораторию не позднее 24 часов, транспортировать пробу допустимо при температурном режиме не ниже + 2 С° и не выше + 24 С°. Материал для исследования
8 порций суточной мочи. Каждые 3 часа, включая ночное время, исследуемый должен в отдельную емкость собирать биологический материал.
Интерпретация результатов:
При анализе по Зимницкому вычисляют следующие показатели:
- объем суточного диуреза или всей мочи, которая выделяется за 24 часа;
- объем мочи в каждой емкости;
- дневной объем, он равен сумме мочи, находящейся с 1 по 4-ю пробу;
- ночной объем, т.е. количество мочи равное сумме с 5 по 8 пробу;
- уровень относительной плотности во всех 3-часовых пробах.
Референсные величины зависят от:
- большого приема воды и другой жидкости;
- употребления осмотических мочегонных препаратов;
- несахарной формы диабета;
- разнообразных почечных болезней (почечная недостаточность, хронический пиелонефрит, наличие поликистоза почек и пр.);
- саркоидоза, гипоальдостеронизма, миеломного заболевания.
Суточный объем мочи при полиурии состовляет ¾ от выпитой жидкости. При полиурии за сутки выводится свыше 2000 мл, причины обусловлены:
- хронической почечной недостаточностью;
- пиелонефритом;
- сахарным диабетом;
- сердечной недостаточностью;
- болезнью простаты;
- раковой опухолью, в области таза
При олигурии за сутки выводится меньше 400 мл. Уменьшение объема может быть обусловлено:
- сверхмалым приемом воды и другой жидкости;
- отечностью любого происхождения, возникающей при сердечной либо почечной недостаточности;
- высокой потерей жидкости (при рвоте, диарее, сильном потоотделении).
При анурии объем суточной мочи снижен до 200 мл либо полностью отсутствует, причины обусловлены:
- нарушением секреторной функции;
- прекращением клубочковой фильтрации из-за большой кровопотери, шокового состояния, уремии;
- нарушением мочевыделительной функции;
- поражением мочевого пузыря;
- экскреторной анурией.
Дневной и ночной диурезы
У здоровых людей днем выделяется больше мочи, чем ночью, примерно в 2 раза. При никтурии – ночной объем мочи равен или приближается к дневному, это может быть вызвано:
- сердечными патологиями;
- плохой концентрационной способностью почек
Плотность мочи (удельный вес) При гипостенирии снижена плотность мочи до 1.012 г/мл из-за недостаточной концентрационной возможности почек, встречается при несахарной форме диабета, при сердечных патологиях, при почечной недостаточности.
При гипоизостенурии в каждой 3-часовой пробе плотность не больше 1.009 г/мл, показатели постоянные все 24 часа. Главная причина – наличие у пациента тяжелейшей почечной недостаточности.
Гипоизостенурия – в пробах неизменно большой удельный вес мочи. Подобное отклонение встречается:
- при наличии токсикоза у беременных;
- гломерулонефритах;
- сахарных диабетах;
- нефротических синдромах.
- Альдостерон (Aldosterone)
- Липаза (Триацилглицеролацилгидролаза, Lipase)
Полиурия при декомпенсированном диабете
В результате неправильно леченного диабета в первичной моче наблюдается повышение уровня глюкозы. По этой причине создается повышенное осмотическое давление мочи, которое определяет поступление воды в просвет почечных канальцев. В результате этого происходит повышенная потеря воды из организма и, следовательно, увеличение объема вырабатываемой мочи.
Такая ситуация чаще всего наблюдается, когда концентрация глюкозы в первичной моче превышает значение 250 мг/л. Тогда собирающие каналы не могут впитать достаточно большой объем воды — увеличивается количество выделяемой мочи.
Показатели нормы лимфатических узлов:
- диаметр примерно до 5 мм;
- мягкая консистенция;
- единичное расположение, то есть отсутствие соединения между собой либо с кожей;
- отсутствие боли при пальпации (прощупывании);
- подвижность.
Причины увеличения и основные группы лимфоузлов
Группа лимфатических узлов
Типичные причины увеличения
Околоушная
Пиодермия (воспаление волосистой части головы, сопровождаемое гноем), воспаление наружного либо среднего уха, наличие вшей, атопический дерматит, экзема.
Затылочная
Различные воспаления в волосистой части головы, грибковые заболевания, краснуха и др.
Подбородочная
Абсцесс челюсти, воспаление нижней губы, поражение передних зубов, стоматит.
Подчелюстная
Гингивит, стоматит, поражение зубов.
Шейная (по направлению мышц в задней части шеи)
Ангина, хронический тонзиллит, туберкулез миндалин, аденоиды, мононуклеоз инфекционной формы.
Шейная (срединная)
Скарлатина, ангина, «болезнь кошачьей царапины», ходжкинская либо неходжкинская лимфома (важно – это злокачественные онкологические процессы!), токсоплазмоз.
Шейная (боковая)
Опухоли, туберкулез лимфоузлов, инфекции носоглотки.
Локтевая
Инфекции предплечья или кисти.
Подмышечная
Инфекции плеча или руки, реакция на вакцину, «болезнь кошачьей царапины».
Паховая
Инфекции кожи, костей и мышц нижних конечностей, воспаление суставов, дерматит, воспалительные процессы в половых органах, реакция на вакцину, введенную в бедренную зону.
Холестерин в мясе крупного, мелкого рогатого скота, субпродуктах
К мясу крупного рогатого скота относят говядину, телятину (молодую говядину), мелкого – баранину, козлятину. Говядина обладает низкой жирностью, содержит такие полезные соединения, как коллаген и эластин, участвующие в строительстве суставных тканей. Телятина нежнее по вкусу, является более диетической. В отличие от говядины, холестерин в мясе телят практически отсутствует.
Баранина, ягнятина, часто рекомендуется людям с избыточным весом, так как содержание насыщенных триглицеридов мяса крайне мало. Благодаря этому баранину можно употреблять при атеросклерозе сосудов. Исключение составляет бараний курдюк, насыщенный жирами.
Козлятина не получила широко применения из-за специфического запаха. Деликатесом считаются только молодые кастрированные козлята. Во многих диетах, направленных на снижение уровня холестерина, этот продукт присутствует в списке разрешенных блюд. Мало жировых прожилок, оно легкоусвояемое, почти не содержит противопоказаний.
Свинина – частый «гость» на домашней кухне. Она широко распространена практически во всем мире. Состав мяса свиньи значительно меняется от используемой части туши.
Плюсом является легкость, с которой можно отделить жировую прослойку (сало), представляющую собой животные триглицериды. В свином сале содержится огромное количество вредного холестерина, оно категорически запрещено к употреблению людям, страдающим атеросклерозом.
Крольчатина – самый известный диетический вид мяса. Она нежная на вкус, гипоаллергенная, практически полностью усваивается организмом. Особенность – легкое отделение сала от постной части тушки. Микроэлементы крольчатины положительно влияют на сердечно-сосудистую систему, улучшают состав крови.
В конине триглицериды содержатся только в реберной области, оставшаяся часть туши считается постной. Конина небогата насыщенными жирными кислотами, соответственно, показатель холестерина также невысок.
Как видно из таблицы, меньше всего холестерина в мясе кролика, а самое большое содержит жирная свинина.
Субпродукты при гиперхолестеринемии употреблять не рекомендуется.
Мозги, печень и сердце способны его накапливать
Колбасные изделия следует употреблять с осторожностью, они часто содержат сало, субпродукты
Последнее обновление: Март 21, 2019
| Готовые продукты Холестерин (мг) | ||
| Молоко 6%, ряженка — 1 стакан | Говядина вареная — 100 г | |
| Кефир 1%, молоко 1% — 1 стакан | Баранина вареная — 100 г | |
| Молоко сгущенное — 1 ч.л | Свинина без жира вареная — 100 г | |
| Молоко 3%, кефир 3% -1 стакан | Кролик вареный — 100 г. | |
| Кефир обезжиренный, снятое молоко (обезжиренное) — 1 стакан | Колбаса варенная — 100 г. | |
| Колбаса сырокопченая — 100 г | ||
| Сметана 30% — 1ч. л | Колбаса варено-копченая — 100 г. | |
| Сметана 30% — 1/2 стакана | Сосиски (1 шт.) | |
| Сливки 20% — 1/2 стакана. | Шпик, корейка, грудинка — 100 г | |
| Творог обезжиренный — 100 г. | Почки — 100г. | |
| Творог жирный 18% — 100 г | Язык — 100 г. | |
| Творог 9% — 100 г. | Печень — 100 г | |
| Сырок творожный — 100 г | Вымя — 100 г | |
| Сыр жирный — 25 г | Бараний жир 1ч.л. | |
| Сыр плавленый и соленые сыры | Майонез — 1 ч.л | |
| (брынза и др.) — 25 г. | Консервы рыбные в томате — 100 г. | |
| Мороженое молочное — 100 г. | Консервы рыбные в собственном соку — 100 г | |
| Мороженое пломбир — 100 г. | ||
| Мороженое сливочное — 100 г. | Печень трески консервированная — 100 г. | |
| Масло сливочное — 1ч.л. | Рыба средней жирности — морской окунь, | |
| Яйцо (желток) | ||
| Мясо птицы (гусь, утка) — 100 г. | Рыба нежирная — треска, навага, хек, судак — 100 г | |
| Куры, мясо белое — грудка с кожей — 100 г | ||
| Куры, мясо темное — ножка, спинка, шейка с кожей — 100 г | Креветки — 100г | |
| Крабы, кальмары — 100г | ||
| Желудок куриный — 100 г | Рыбная икра (красная, черная) — 100 г. .. |
Питание при повышенном уровне холестерина в крови
Правильное питание поможет Вам снизить уровень холестерина в крови, задержать развитие атеросклероза, значительно уменьшить вероятность инфарктов и инсультов. Ваши сосуды дольше останутся «чистыми» и здоровыми. Это продлит Вам молодость и жизнь
Лицам с повышенным уровнем холестерина и атеросклерозомважно придерживаться 12 основных правил
Норма
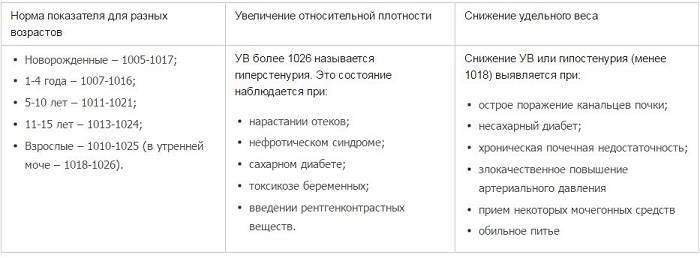
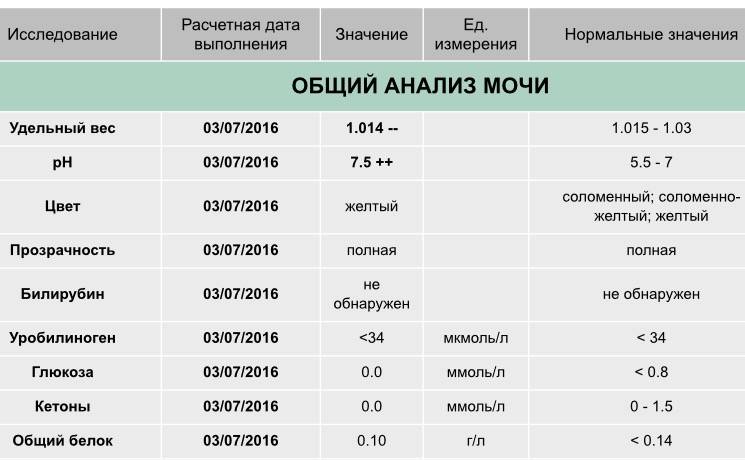
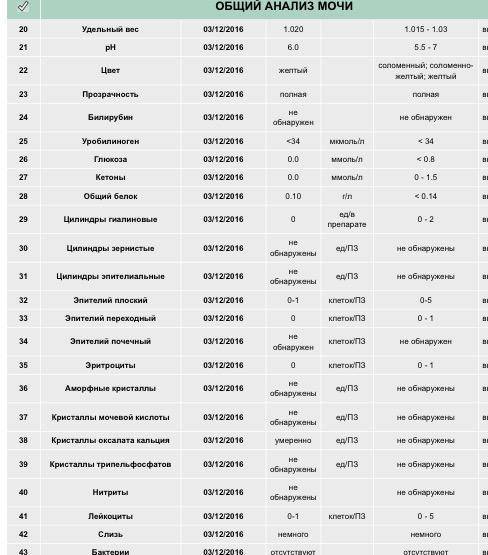
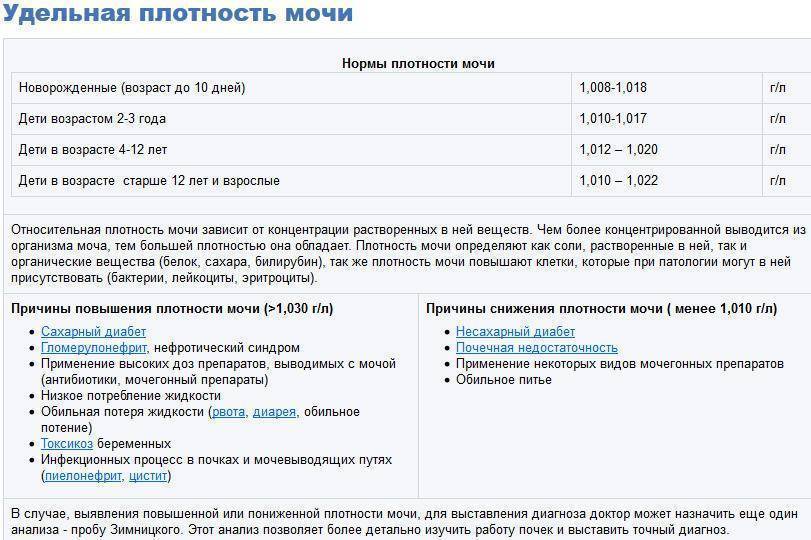
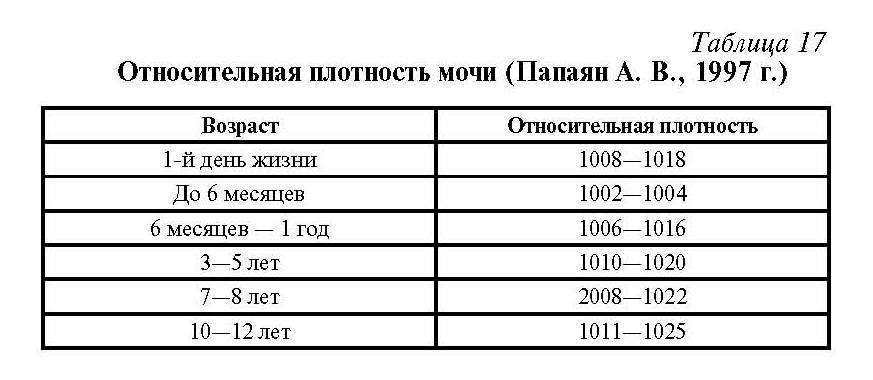
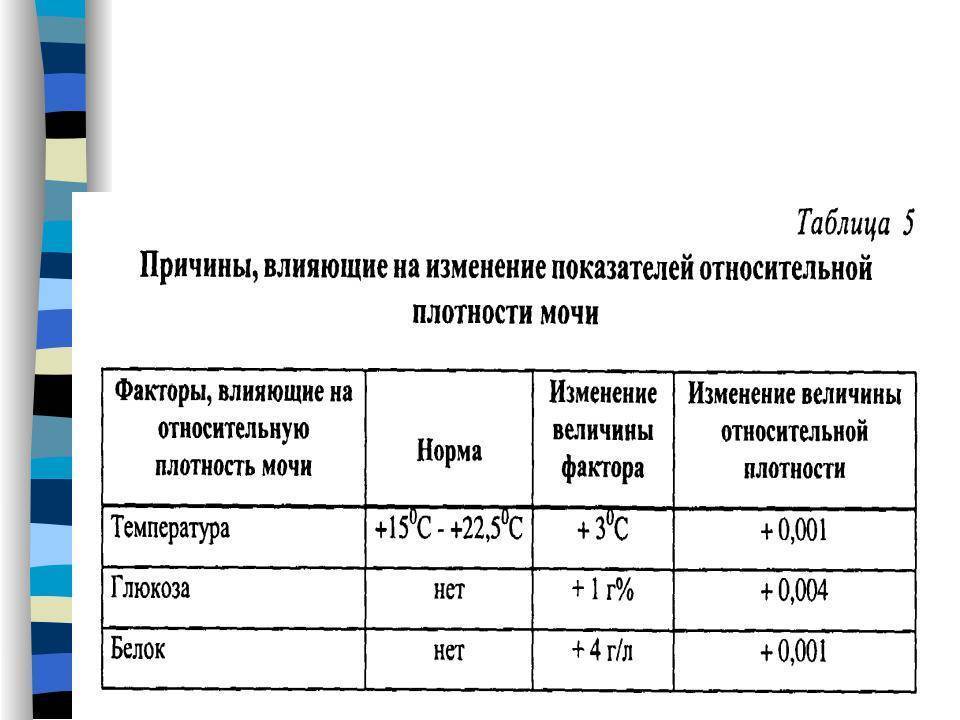
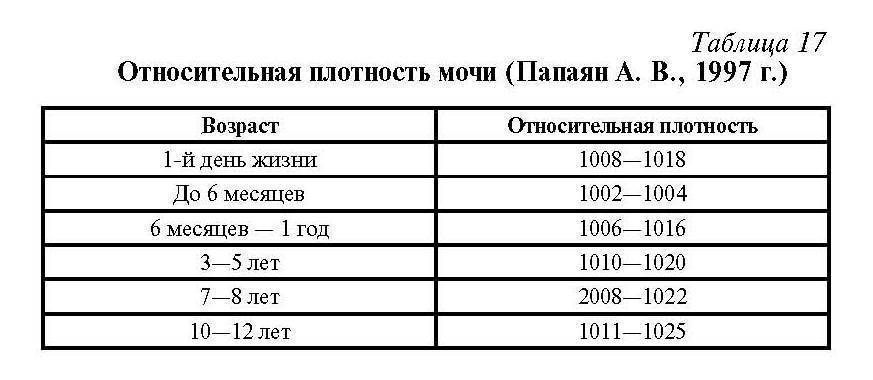
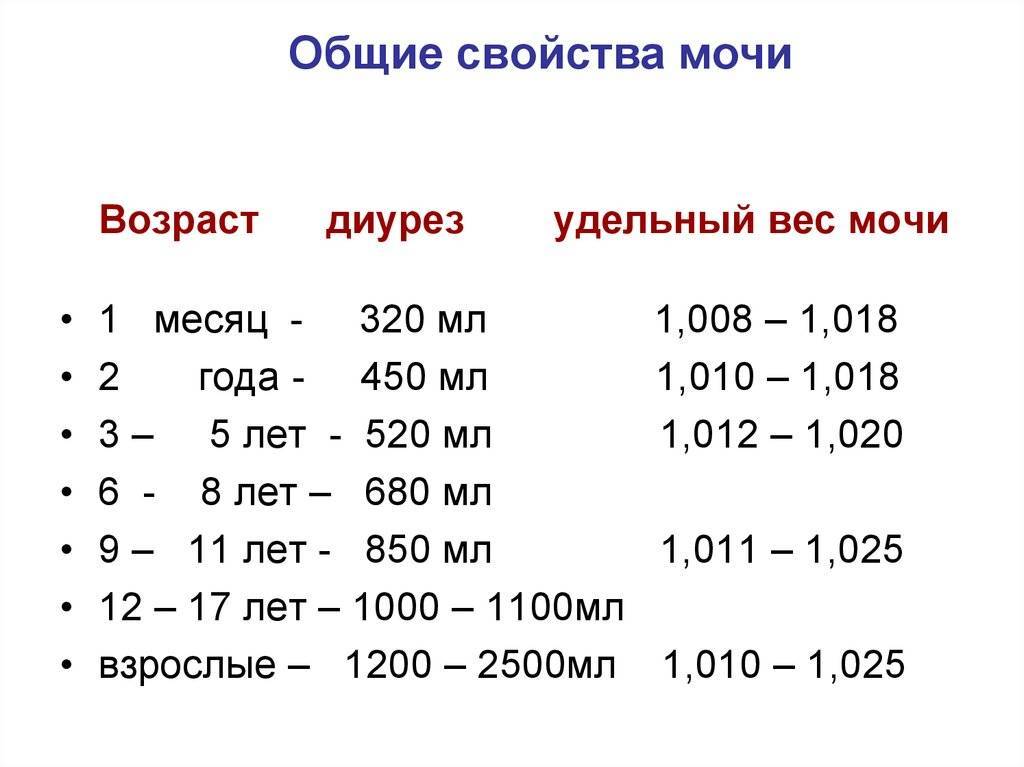
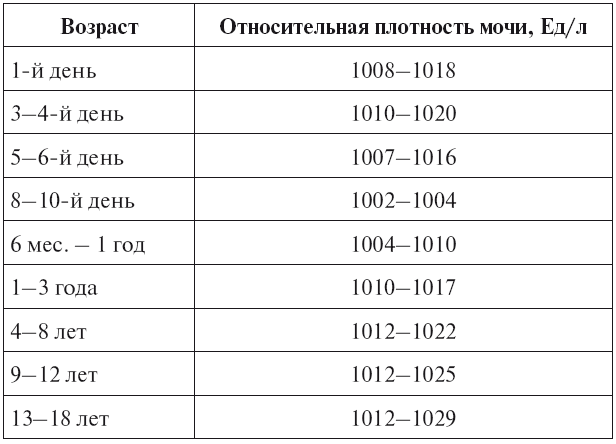
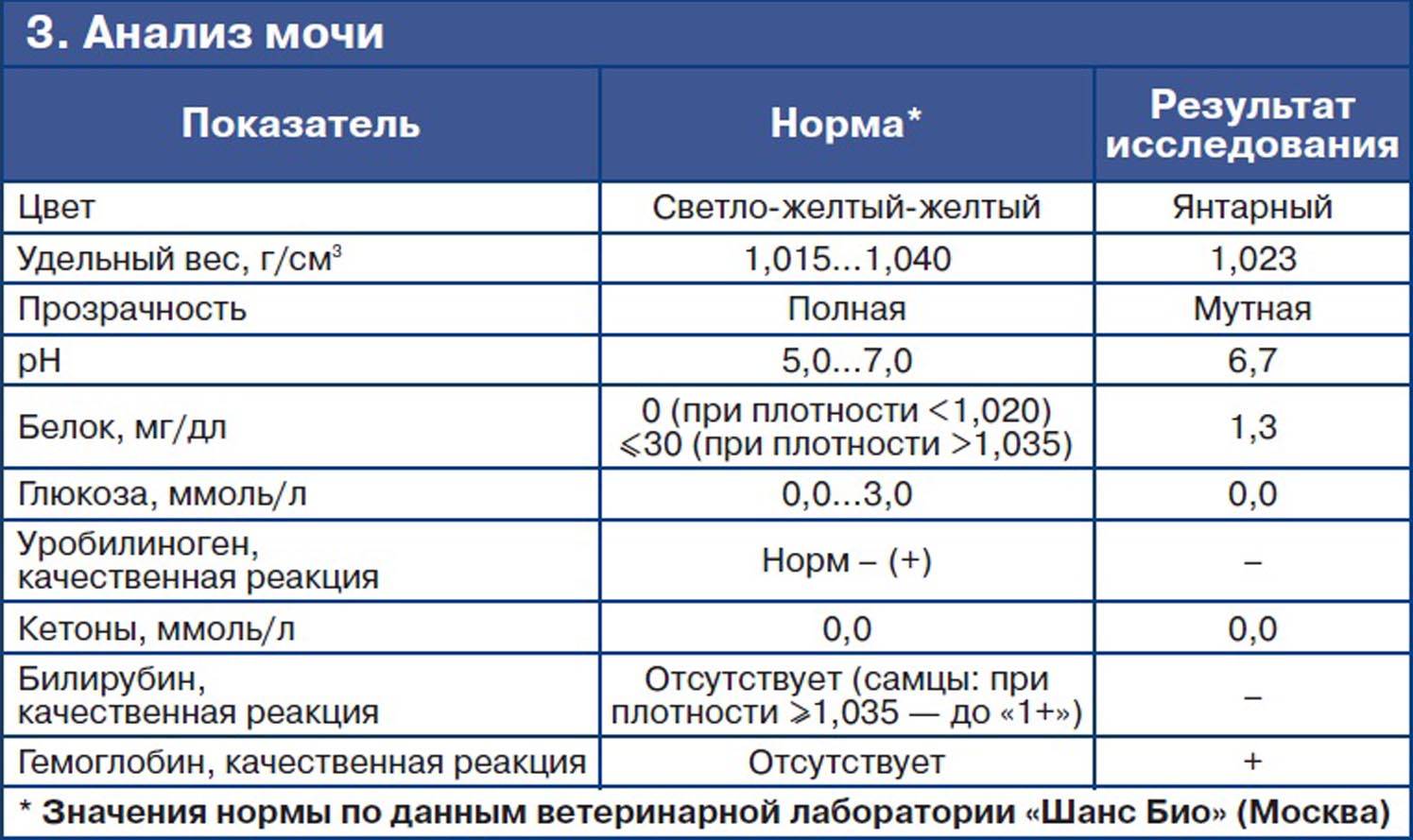
Для взрослого пациента плотность мочи в норме должна составлять 1,01 – 1,025. Если показатели отклоняются, даже незначительно, нужно провести дополнительное обследование для выяснения причин нарушения. В некоторых случаях плотность мочи увеличивается или уменьшается по физиологическим причинам, например из-за большого количества жидкости, выпитой накануне обследования.
Когда ребенок рождается, у него сразу же берется моча на лабораторное исследование. В этом возрасте нормальные показатели должны составлять 1,005 – 1,017. Однако у грудничков до 2-х месяцев система пищеварения еще не до конца сформирована, водно-солевой баланс не стабилен. В процессе роста и развития ребенка удельный вес урины постепенно становится больше, почки начинают усиленно работать. Для разного возраста своя норма, а именно:
- 1-4 года – от 1,007 до 1,016;
- 5-10 лет – 1,011 – 1,021;
- 11-15 лет – минимум 1,013 – 1,024.
Если была выявлена недостаточная плотность мочи, пациенту ставится диагноз – гипостеинурия. Почки при этом плохо концентрируют мочу, выделений слишком много, но соли и мочевины в них содержится минимум.
Плотность мочи выше нормы называется гиперстенурия. У ребенка выделяется густая моча, в которой содержится огромное количество остаточных продуктов обмена веществ. Чтобы поставить точный диагноз, врачу необходимо изучить дополнительные параметры биохимического исследования урины. Это позволит сделать предположение о развитии воспалительного процесса.
Важные нюансы
Плотность мочи может постоянно меняться, в течение всего дня. Этот показатель во многом зависит от питьевого режима, рациона питания, температуры воздуха. Самая высокая концентрация веществ в утренней моче. Это связано с тем, что человек ночью спит, и при этом не пьет, ничего не ест, и практически не потеет. Именно поэтому для постановки точного диагноза медики рекомендуют собирать урину утром, сразу после пробуждения.
В некоторых случаях врач назначает исследование утренней, дневной и вечерней мочи ребенка. Если показатели плотности выделений в течение всего дня остаются неизменными, ставится диагноз пиелонефрит.
Патогенез (что происходит?) во время Острой почечной недостаточности у детей:
Патогенез (механизм зарождения и развития болезни и отдельных её проявлений) развития истинной ОПН проходит 4 последовательные фазы (стадии):
- Преданурическая.
- Анурическая.
- Полиурическая.
- Восстановительная.
Преданурическая фаза острой почечной недостаточности у ребенка является стадией первичного воздействия на почку этиологических факторов (причин, движущих сил патологического процесса, определяющих его характер или отдельные черты). Во время анурической стадии, собственно, и происходит процесс утраты почками их гомеостатических функций (способности поддержание постоянства водно-электролитного баланса и осмотического давления плазмы крови). Проявляется это следующим образом. В крови и тканях задерживаются калий, вода, метаболиты (например, так называемые «средние» молекулы: мочевина, аммиак, креатинин), прогрессирует метаболический ацидоз.
Избыточное количество в организме токсичных веществ приводит к аммиачному отравлению. Восстановление диуреза (нормального объема мочи, образуемой за определенный промежуток времени) у больных с ОПН практически всегда сменяется стадией полиурии – чрезмерного выделения мочи. В этой фазе болезни исчезает почечная вазоконстрикция (сужение просвета кровеносных сосудов), приходит в норму проницаемость капилляров клубочков.
Оценивая почечные функции, нужно учитывать, что диурез у детей – это сумма обязательной и дополнительной потери почками жидкости. Обязательный диурез – это количество жидкости, которое необходимо для полного выполнения осмотической нагрузки, а именно, выделения такого объема мочи, который характерен для почек, работающих в максимальном концентрационном режиме. В этом случае предельная осмолярность (осмоль на литр раствора) мочи у взрослого человека примерно равна 1400 мосм/л, тогда как у новорожденного – 600 мосм/л, а у ребенка до 1 года – 700 мосм/л.
Таким образом, чем старше ребенок, тем меньше у него объем обязательного диуреза. Поэтому для выделения 1 мосм/л грудному младенцу необходим диурез, равный 1,4 мл. Тогда как взрослому – 0,7 мл. А это означает, что если нефроны (структурная и функциональная единица почки) не имеют органических повреждений, снижение диуреза не может быть беспредельным. Он ограничен обязательным. Но при повышении осмотической нагрузки повышается, в свою очередь, диурез.
Чтобы определить осморегулирующую и концентрационную функции почек, нужно знать осмолярность мочи или коррелирующий с ней показатель ее относительной плотности. Для сопоставления этих показателей Э. К. Цыбулькиным и H. М. Соколовым предложена формула: ОК = 26 х (ОПМ + 6), где ОК – осмотическая концентрация мочи, ОПМ – относительная плотность мочи.
Удельный вес мочи у ребенка выше нормы
Повышение относительной плотности мочи, или гиперстенурия, часто диагностируется у малышей, которые пьют мало воды. У них всегда урина излишне концентрирована, ее цвет варьируется от темно-желтого до темно-коричневого оттенка. Особенно часто это происходит в жаркое время года, когда происходит естественная потеря влаги через усиленное потоотделение.
Дети болеют значительно чаще взрослых. Многие из заболеваний сопровождаются нарушениями работы желудочно-кишечного тракта: рвотой и диареей. При этом происходит большая потеря жидкости, что способствует повышению удельного веса мочи. Показатели также увеличиваются в следующих случаях:
- У детей с сердечно-сосудистыми патологиями накапливается жидкость в организме из-за развития отечности.
- При сахарном диабете удельный вес мочи значительно выше нормы. Масса сухого остатка увеличивается, так как в ней содержится много сахара.
- Если у ребенка обнаружены инфекционные заболевания, то удельный вес повышается из-за патогенных микроорганизмов.
Относительная плотность всегда повышена при наличии патологий мочевыделительной системы. Врожденные и приобретенные заболевания почек, мочевыводящих путей и мочевого пузыря сопровождаются нарушениями мочеиспускания и застоем урины. Такие симптомы схожи с признаками гиперстенурии:
- выделение небольшого количества урины при каждом мочеиспускании;
- темный цвет мочи;
- неприятный запах урины;
- появление отеков различной локализации;
- повышенная слабость, утомляемость, сонливость, апатия;
- боли в животе.
Высокий показатель плотности мочи регистрируется при лечении антибиотиками, а также при кишечной непроходимости. Тупые травмы живота способны могут стать причиной повышения удельного веса.
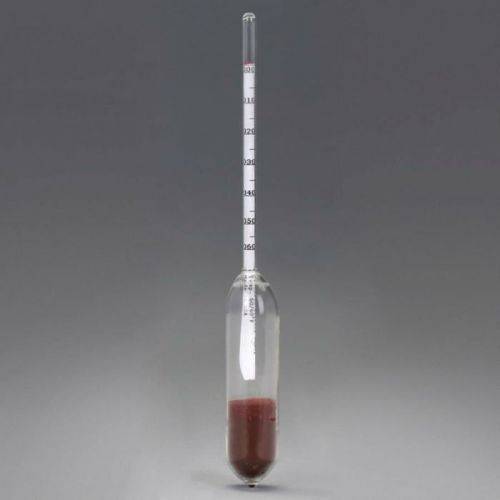
Удельный вес мочи определяется при помощи урометра
Нормальные показатели удельного веса
Показатель относительной плотности (это еще одно название удельного веса) характеризует способность почки, в зависимости от потребности организма, разводить или концентрировать первичную мочу. Его величина зависит от концентрации мочевины и солей, растворенных в ней. Эта величина не является постоянной, и в течение дня ее показатель может значительно изменяться под влиянием пищи, питьевого режима, процессов выделения жидкости с потом и дыханием. Для взрослых удельный вес мочи в норме будет составлять 1,015—1,025. Плотность мочи у детей несколько отличается от показателей взрослых. Самые низкие цифры фиксируются у новорожденных в первые дни жизни. Для них удельный вес мочи в норме может варьироваться от 1,002 до 1,020. По мере роста ребенка эти показатели начинают повышаться. Так, для пятилетнего ребенка нормой считают показатели от 1,012 до 1,020, а удельный вес мочи у детей 12 лет уже практически не отличается от значений у взрослых. Он составляет 1,011—1,025.
Образование мочи
Моча в организме человека образуется в два этапа. Первый из них, образование первичной мочи, происходит в почечном клубочке, где кровь проходит через многочисленные капилляры. Так как это осуществляется под высоким давлением, то происходит фильтрация, отделяющая клетки крови и сложных белков, которые задерживаются стенками капилляров, от воды и молекул аминокислот, сахаров, жиров и других продуктов жизнедеятельности, растворенных в ней. Далее, следуя по канальцам нефрона, первичная моча (за сутки ее может образовываться от 150 до 180 литров) подвергается реабсорбации, то есть под действием осмотического давления вода вновь всасывается стенками канальцев, а находящиеся в ней полезные вещества за счет диффузии вновь поступают в организм. Оставшаяся вода с растворенными в ней мочевиной, аммиаком, калием, натрием, мочевой кислотой, хлором и сульфатами представляет собой вторичную мочу. Именно она через собирательные трубочки, системы малых и больших почечных чашечек, почечную лоханку и мочеточник поступает в мочевой пузырь, где накапливается и затем выводится в окружающую среду.
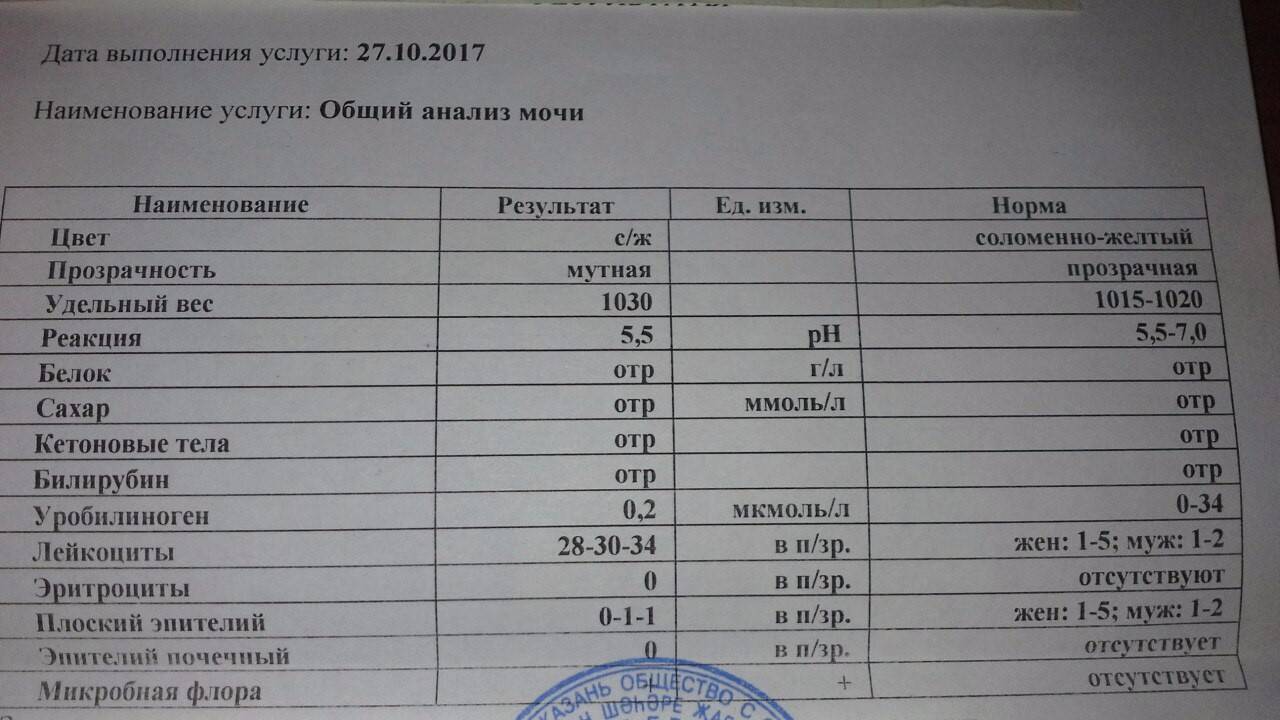
Лейкоциты в моче
| |||||
| Лейкоциты – это белые кровяные тельца, которые выполняют защитную (иммунную) функцию в организме. Лейкоциты участвуют в обезвреживании токсинов, уничтожении бактерий, паразитов, вирусов и онкологических клеток. В моче лейкоциты могут присутствовать в норме, но в малых количествах – не более 3-х в поле зрения. В том случае, если количество лейкоцитов 3-10 в поле зрения, то такой результат считается сомнительным. Повышение уровня лейкоцитов в моче свыше 10 в поле зрения дает основания доктору заподозрить патологию мочевыделительной системы. Причины повышения лейкоцитов в моче в ряде случаев случайно или в ходе диагностики, каких либо заболеваний выявляется повышенный уровень лейкоцитов в моче. Каковы причины их появления в моче? Данный лабораторный симптом может возникать при различных заболеваниях почек, мочеточников, мочевого пузыря или уретры, у мужчин повышение лейкоцитов может быть вызвано простатитом. | |||||
Причины наличия лейкоцитов в моче
| |||||
| Что делать, если в моче повышены лейкоциты? В том случае, если результаты Ваших анализов выявили повышение числа лейкоцитов в моче, необходимо обратиться за личной консультацией к врачу урологу для личной консультации. Возможно понадобится проведение дополнительных исследований: общий анализ крови, УЗИ почек, анализ мочи по Нечипоренко, трехстаканная проба. |