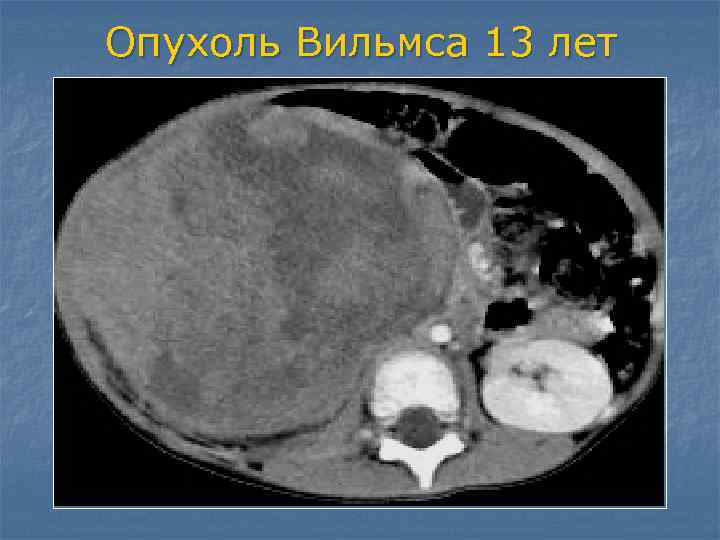
Методика лечения заболевания
Лечение больных детей с опухолью Вильмса должно быть комплексным и включать в себя хирургическое вмешательство, лучевое воздействие и применение химиопрепаратов. Основным методом борьбы с эмбриональной нефробластомой всегда была и остаётся операция.
Медикаментозное сопровождение хирургического вмешательства
Первым делом ребёнку назначают предоперационную химиотерапию следующими препаратами в различных сочетаниях друг с другом:
- Адриамицин;
- Актиномицин;
- Диктиномицин;
- Этопозид;
- Ифосфамид;
- Винкристин;
- Циклофосфан.
Главной целью медикаментозной подготовки является уменьшение размеров первичной (основной) нефробластомы и вторичных метастатических опухолей. Указанные выше препараты, применяемые в правильной комбинации, позволяют добиться положительного результата у 80% пациентов. После рациональной химиотерапии новообразования уменьшаются более чем вдвое, поэтому следующее за медикаментозным лечением хирургическое вмешательство выполняется в намного более комфортных условиях.
После хирургического вмешательства ребёнку снова назначают терапевтический курс вышеперечисленных препаратов. Лечение проводится под контролем анализов крови, ибо самые частые осложнения во время применения медикаментов этого ряда бывают именно со стороны кроветворения: в организме уменьшается количество тромбоцитов и лейкоцитов. Послеоперационная полихимиотерапия должна продолжаться приблизительно 1,5–2 года.
Хирургические и лучевые методы
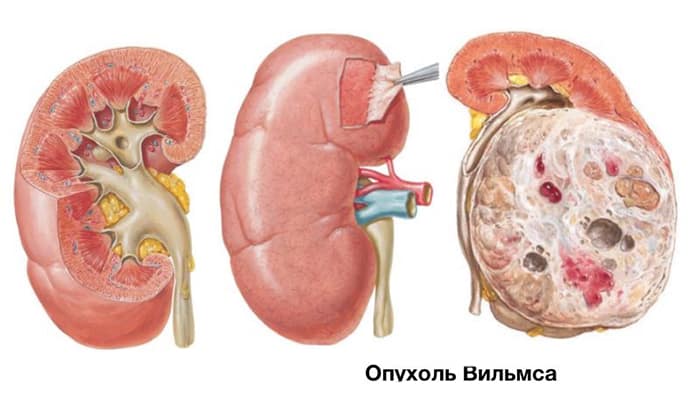
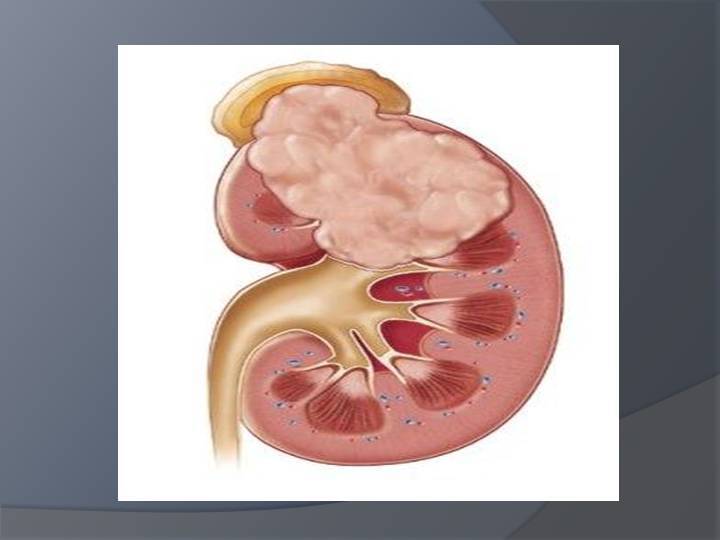
Оперативное вмешательство — следующая за подготовительным этапом ступень лечения. При одностороннем поражении выполняют радикальную нефрэктомию — почку удаляют единым блоком вместе с повреждёнными опухолью лимфоузлами, околопочечным жировым телом и забрюшинной клетчаткой. Доступ к операционному полю осуществляется через разрез в передней брюшной стенке.
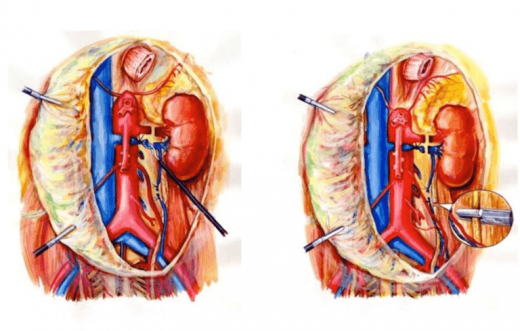
При одностороннем поражении выполняется нефрэктомия — полное удаление почки с опухолью
При двухстороннем онкологическом процессе производится удаление части каждой почки с опухолью (резекция) с захватом здоровых тканей. Если новообразование к моменту операции успело прорасти за пределы почки в окружающие её ткани и органы, в хирургическое вмешательство также включается удаление селезёнки, резекция печени, кишечника и т. д.
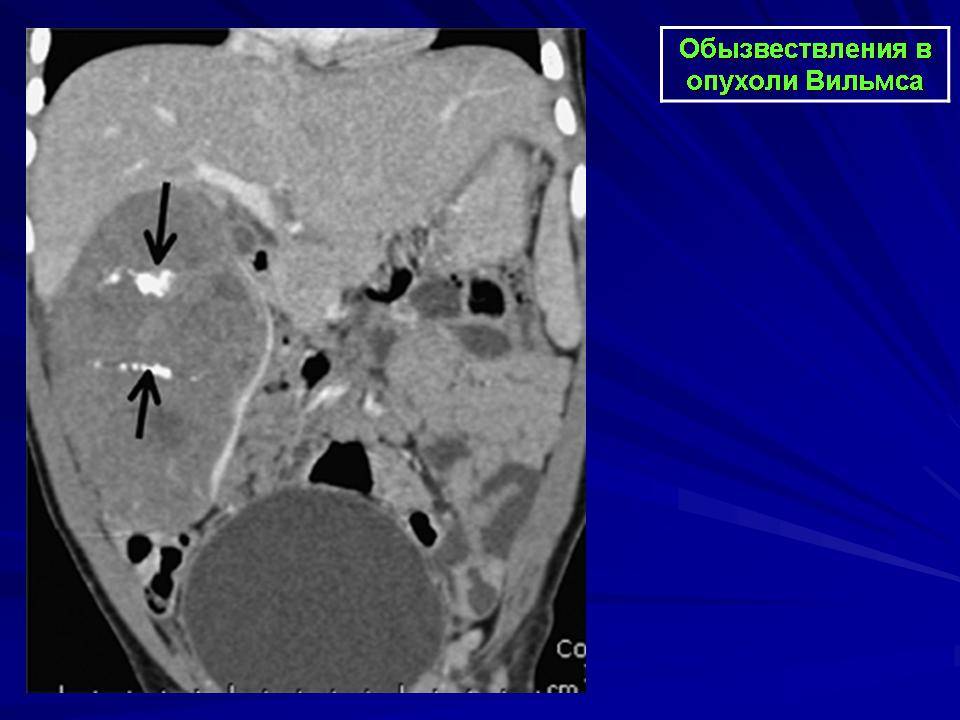
Во время операции ложе удалённой аденосаркомы, особенно большой, помечается специальными металлическими клипсами. Это делается с целью более целенаправленного лучевого воздействия на эту зону после хирургического лечения, а также во избежание ненужного облучения здоровых тканей.
Девочкам во время операции параллельно проводят овариопексию (смещение яичников и прикрепление их к стенке малого таза) и маркируют половые железы для предотвращения их облучения, в тяжёлых случаях болезни жизненно необходимого в послеоперационный период.
В зону облучения включают:
- опухолевое ложе;
- нижнюю полую вену;
- околоаортальные лимфатические узлы.
Этапы образования опухоли Вильмса
Любая опухоль начинает свою историю с одной злокачественной клетки. Нефробластома не является исключением. Однако возникновение опухоли начинается ещё раньше. Программа роста и развития человека заложена в генах. Одна половина из них достаётся ребёнку от матери, другая от отца. Именно в генах находится информация о том, какие клетки и с какой частотой будут обновляться. Все клетки обладают одинаковым набором генов. Каждой новой клетке необходимой свой набор. Копирование генов происходит регулярно в разных клетках. В этот процесс часто вкрадываются ошибки. Получившиеся в результате дефектные клетки отслеживаются иммунитетом и уничтожаются. Из такой испорченной клетки, появившейся внутри нефрона, и развивается опухоль.
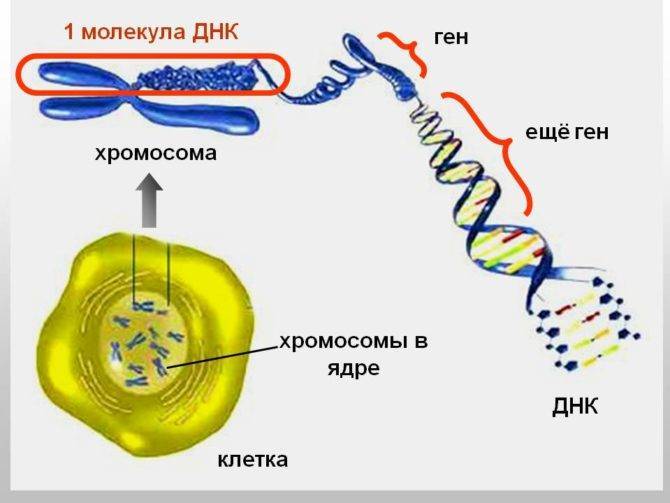
В молекуле ДНК заложена вся информация о человеке
Тайны ДНК — видео
Нефробластома обладает несколькими типичными чертами злокачественной опухоли. Клетки новообразования не делают в организме ничего полезного. Ими управляет порочная программа, заставляющая их высасывать из крови все полезные вещества. Они тратятся на строительство растущих злокачественных клеток. Остальные здоровые клетки начинают терпеть нехватку энергии и входят в режим голодания.
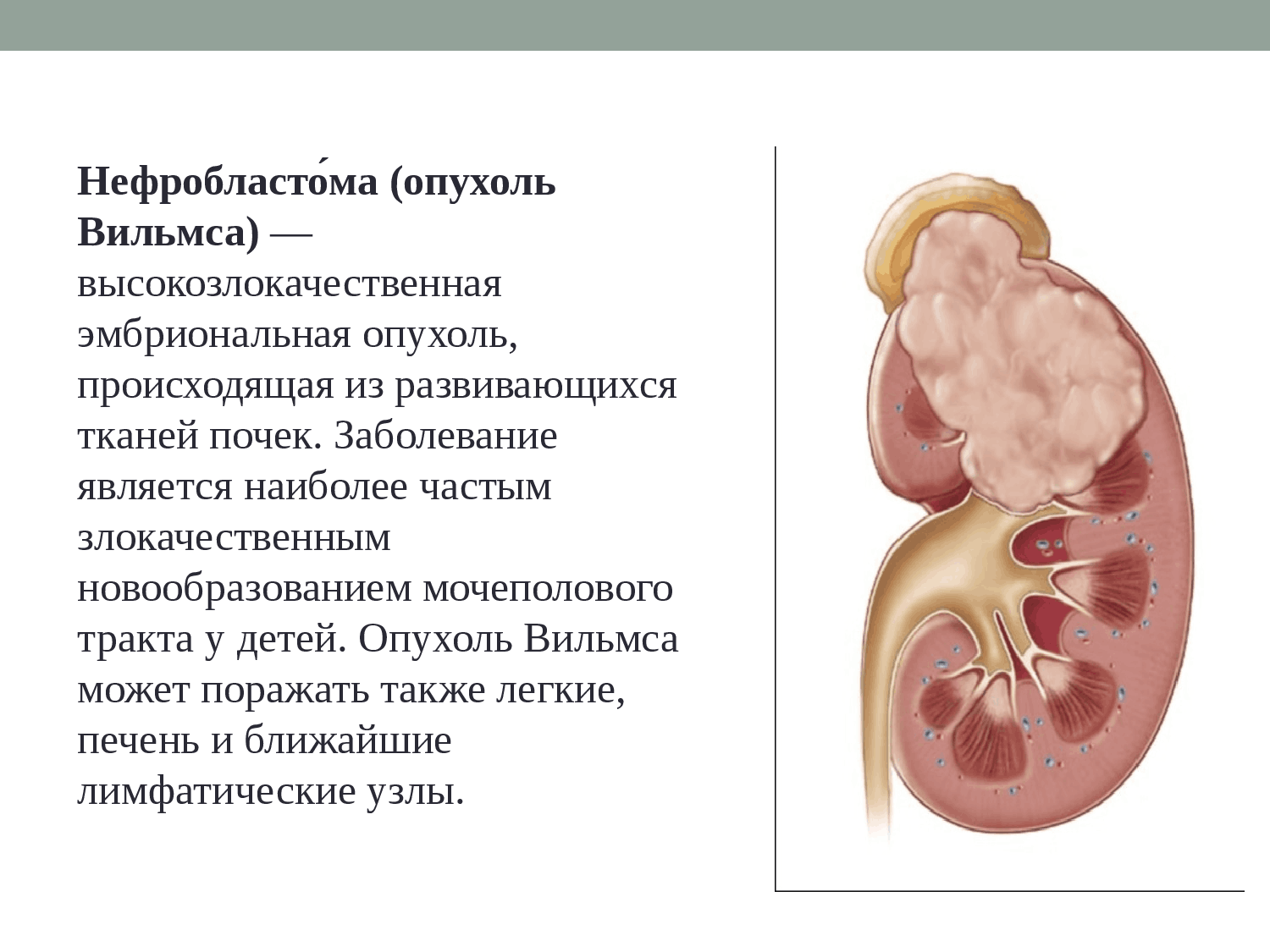
Ещё одна характерная черта злокачественности нефробластомы — способность распространяться. Опухоль Вильмса быстро прорастает внешнюю границу почки — её прочную соединительнотканную оболочку (капсулу). Это образование, которое скрепляет вместе кору почки и лоханку, легко подаётся влиянию нефробластомы. Помимо местного распространения, для опухоли Вильмса характерно и более отдалённое. Злокачественные клетки по одной путешествуют по кровеносным и лимфатическим сосудам, осаждаясь в лимфоузлах, печени, головном мозге, лёгких. Из каждой клетки может вырасти полноценная опухоль — метастаз.
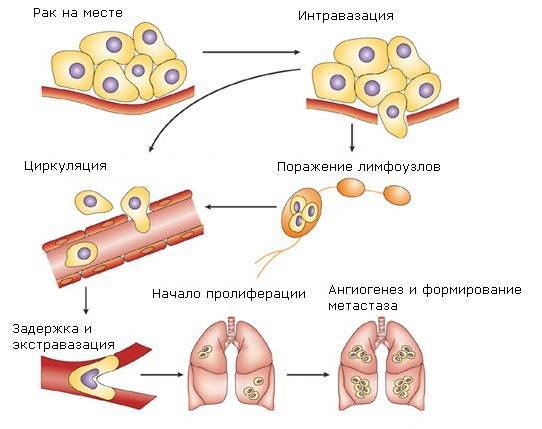
Раковая опухоль распространяется по кровеносным и лимфатическим сосудам
Существует несколько обстоятельств, влияние которых увеличивает риск генетических поломок:
- возраст родителей на момент рождения ребёнка старше тридцати лет;
- влияние вредного производства, с которым связана работа родителей заболевшего ребёнка;
- контакт родителей с химикатами и радиацией.
Причины и факторы риска
На сегодняшний день выявить четкие причины, почему же начинает развиваться нефробластома ученым, к сожалению, не удалось.
Известен лишь тот факт, что опухоль начинает формироваться в результате неправильного развития клеток в ДНК ребенка.
Иногда это заболевание может передаваться от родителей к ребенку (1,5% случаев). В таких ситуациях заболевание называется семейной нефробластомой.
Но чаще всего, причина опухоли ни каким образом не связана между родителями и малышом.
Факторы риска заболевания следующее:
Предрасположенность к опухоли чаще развита у девочек, нежели у мальчиков.
Генетическая наследственность. Опухоль может передаваться от родителей к ребенку, но таких случаев встречается очень мало.
Раса человека. Как писалось выше, заболевание чаще характерно для чернокожих детей. Такие дети болеют в 2 раза больше, чем малыши с белой кожей
Таким образом, можно судить о том, что на развитие болезни может оказать влияние расовая предрасположенность ребенка.
Так же важно учитывать фактор окружающей среды и его влияние на детский организм. Очень часто различные радиоизлучение и канцерогены могут негативно отразиться на состоянии здоровья ребенка.
На развитие образования могут повлиять и врожденные отклонения в развитии внутренних органов
К ним следует отнести гимегипертрофию, крипторхизм, гипоспадию и неправильную форсированность почек (в каждой может располагаться по нескольку лоханок).
Диагностика ангиолипомы
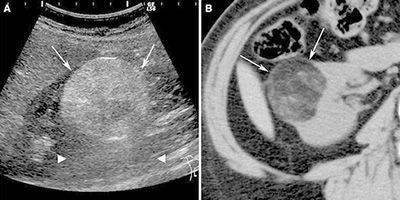
На начальной стадии формирования ангиомиолипома обнаруживается случайно на УЗИ или при рентгенологическом исследовании. При болях в пояснице различной интенсивности проводится инструментальная диагностика, которая быстро устанавливает патологию. Обязательно назначается лабораторное исследование мочи и крови. В моче обнаруживается микро- или макрогематурия.
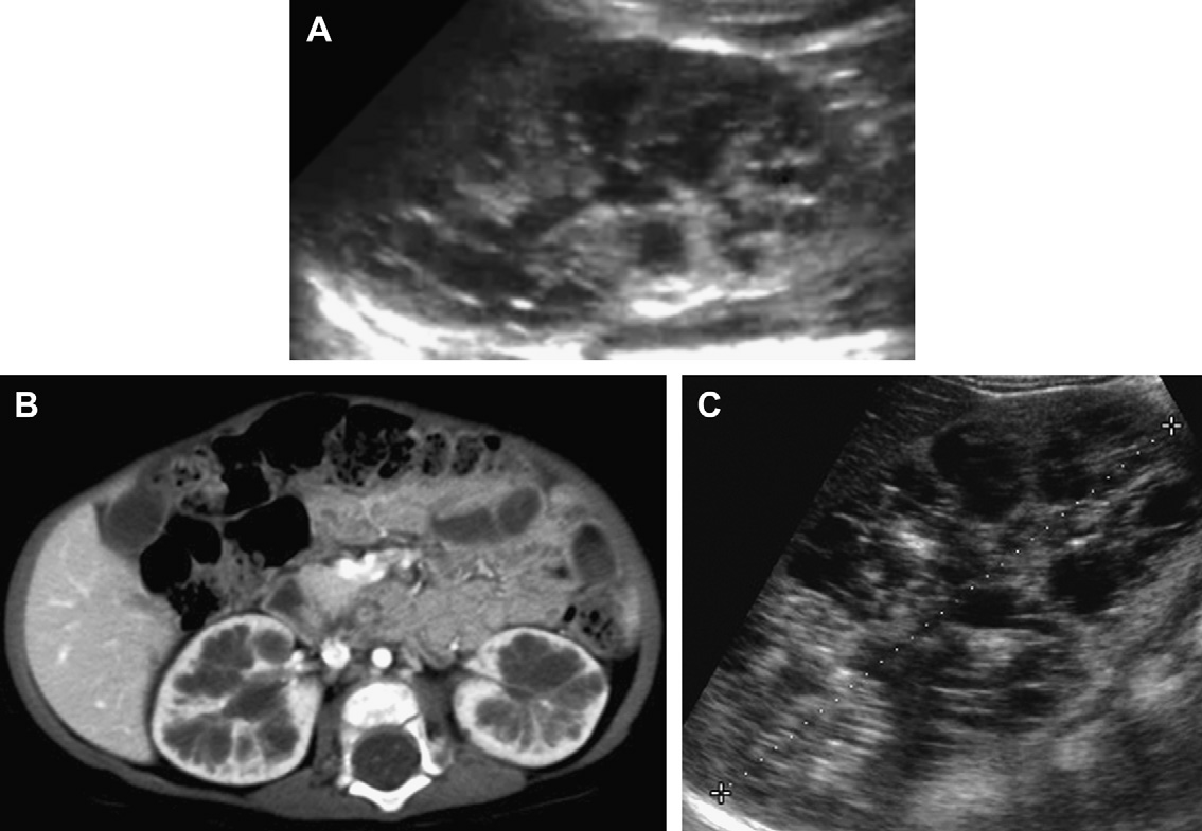
Чаще всего опухоль обнаруживается на УЗИ в виде округлого изолированного участка сниженной эхогенности. Типичное расположение, округлая форма и однородность говорят в пользу того, что это ангиомиолипома. Небольшие изолированные опухоли чаще обнаруживаются в правой почке. Поражение левой почки бывает реже.
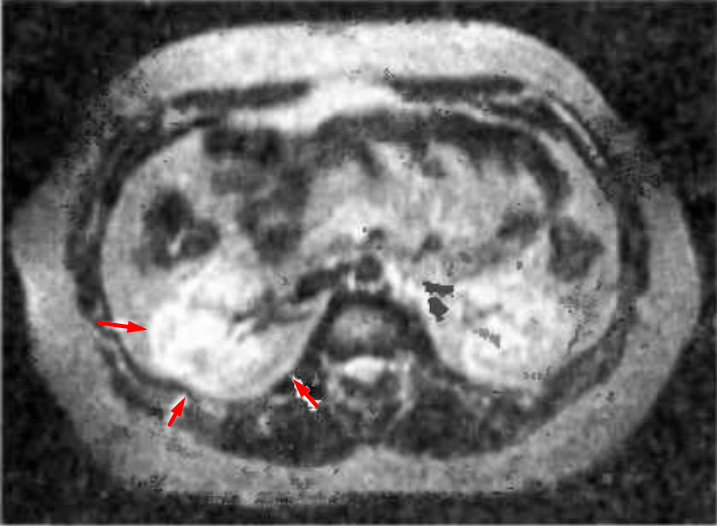
Второй по информативности метод обследования — мультиспиральная () с контрастированием. Это мультисрезовое исследование, которое позволяет изучить структуру почки в режиме реального времени. При МСКТ можно хорошо оценить кровоснабжение почки, кровоток в опухоли.
Также для диагностики применяется МР-томография, при которой лучше видны мозговое и корковое вещество почки. Эти методы взаимно дополняют друг друга
Кроме того, при не используется рентгеновское излучение, что важно для некоторых категорий пациентов
Ультразвуковая ангиография (дуплексное сканирование почечных артерий) используется для визуализации сосудов. Если исследование обнаруживает опухоль в виде клубка сосудов, то на мониторе четко прослеживаются изменения сосудистой стенки, расширения, сужения и другие образования.
При подозрении на ангиомиолипому может быть выполнена биопсия ткани опухоли, которая проводится под ультразвуковым контролем или во время эндоскопической операции. Гистологическое исследование позволяет уточнить диагноз.
Методы исследования подбирает лечащий врач в зависимости от особенностей конкретного случая.
Наши врачи

Кочетов Сергей Анатольевич
Врач-уролог, кандидат медицинских наук, врач высшей категории
Стаж 35 лет
Записаться на прием
Перепечай Дмитрий Леонидович
Врач-уролог, кандидат медицинских наук, врач высшей категории
Стаж 41 год
Записаться на прием
Хромов Данил Владимирович
Врач-уролог, кандидат медицинских наук, врач высшей категории
Стаж 36 лет
Записаться на прием
Лечение англиолипомы

Лечение этой опухоли зависит от многих факторов: ее размера, возраста и пола пациента, наличия сопутствующих болезней, общего уровня здоровья и состояния организма.
При маленьких опухолях лечение не требуется, за состоянием наблюдают, периодически повторяют обследование. Периодичность контрольного ультразвукового обследования назначает лечащий врач, вначале это обычно 1 раз в квартал. Если долгое время роста опухоли нет, контроль проводят реже.
При внушительном размере опухоли лечение только хирургическое. Срочная операция нужна в случае развития кровотечения из сосудов опухоли.
Виды оперативного лечения ангиолипомы почки:
- энуклеация опухоли;
- резекция почки;
- ();
- суперселективная эмболизация артерий, питающих опухоль;
- криоаблация.
Энуклеация — это вылущивание опухоли вместе с капсулой. Метод щадящий, окружающие ткани не страдают, но применим только в случае несомненной доброкачественности процесса. Выполняется эндоскопическим способом (через проколы).
Резекция почки — это иссечение опухоли вместе с частью почки. Используется в том случае, если капсула неплотная, или опухоль проросла в соседние ткани, но остальная ткань почки здорова и нормально функционирует. Резекция может выполняться через классический доступ (рассечение тканей) или лапароскопический — через проколы передней брюшной стенки. В ЦЭЛТ в большинстве случаев применяется лапароскопическая резекция почки.
Нефрэктомия или удаление всей почки применяется, когда сохранить орган невозможно. Нефрэктомия применяется в случаях, когда в почке обнаруживается множество опухолей, и их изолированное удаление бесперспективно.
Эмболизация — это введение лекарственных веществ, которые приводят к слипанию стенок сосудов, питающих опухоль. Не получая питания, опухоль постепенно уменьшается в размерах.
Криоаблация — это воздействие на ткань опухоли жидким азотом, от чего патологическая ткань погибает. Такой метод возможен при единичной опухоли, общем хорошем уровне здоровья, высоких защитных силах организма.
Наши услуги
| Название услуги | Цена в рублях |
|---|---|
| УЗИ почек и надпочечников | 2 700 |
| МРТ органов забрюшинного пространства живота (почек и надпочечников) с внутривенным контрастированием | 14 000 |
- Опухоль мочевого пузыря
- Опухоли лоханки и мочеточника
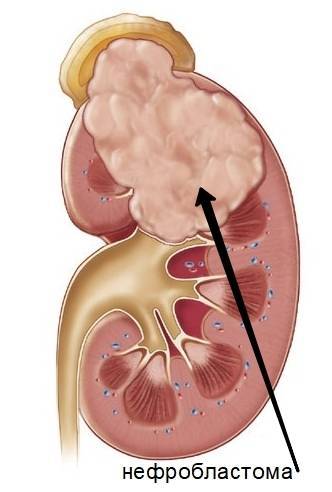
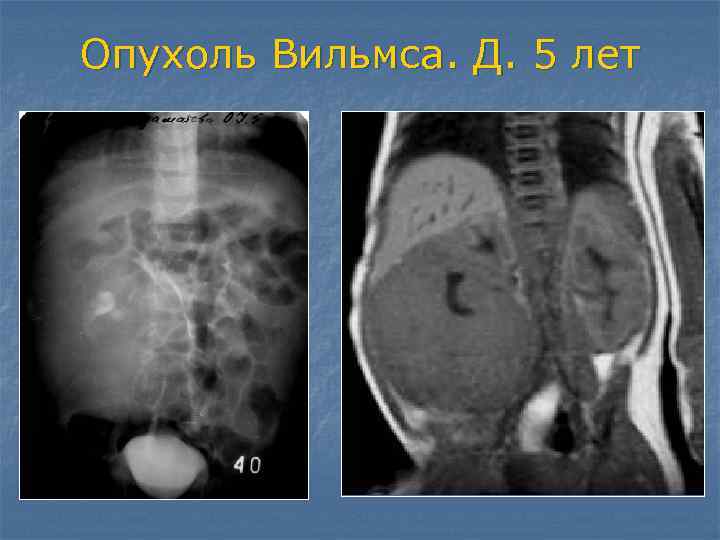
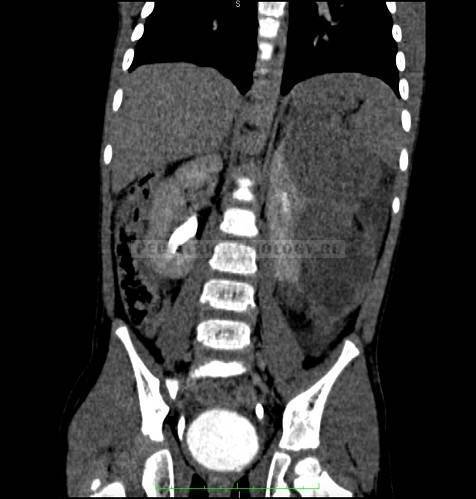
Разновидности нефробластомы у детей
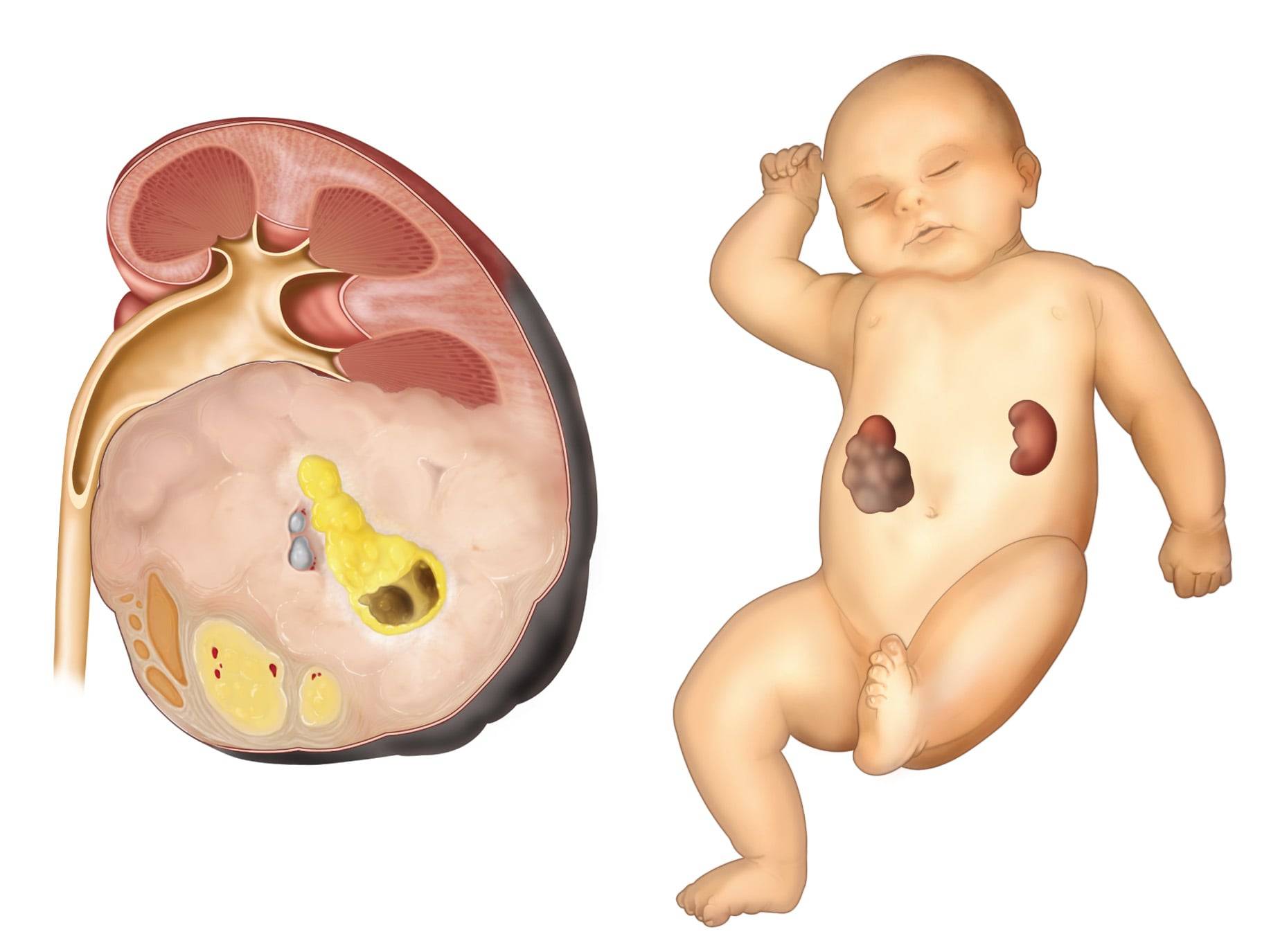
Нефробластома, возникающая у детей, имеет несколько разновидностей:
- Опухоль может затрагивать только одну почку или поражать оба органа сразу. В связи с этим выделяют:
- правостороннюю нефробластому;
- левостороннюю нефробластому;
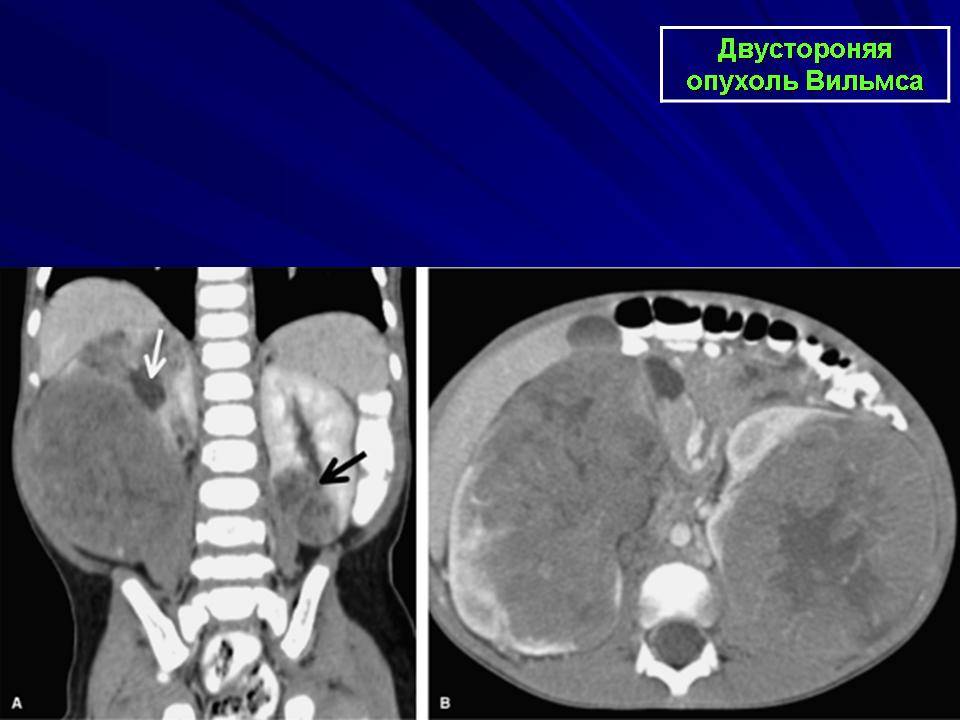
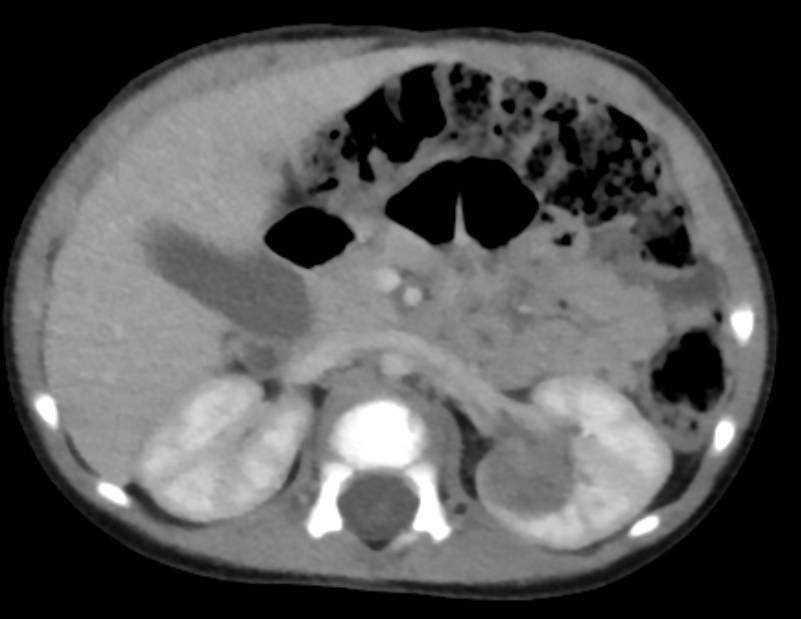
- двустороннюю нефробластому. Злокачественная опухоль, источником которой стали нефроны обеих почек ребёнка, наблюдается очень редко — в 5% случаев.
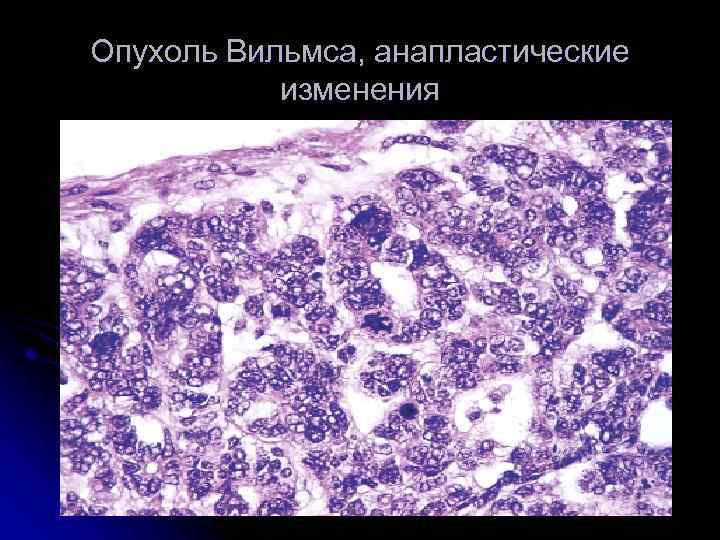
- Под микроскопом злокачественные нефробластомы выглядят по-разному. Размер и форма клеток могут отличаться. В связи с этим обстоятельством выделяются три вида нефробластомы:
опухоль Вильмса, состоящая из клеток, наиболее схожих по внешнему виду с нормальными;
- опухоль Вильмса, в которой наиболее злокачественными являются сосудистые клубочки. Канальцы по внешнему виду схожи с нормальными;
- наиболее злокачественная нефробластома. По внешнему виду клеток её трудно отнести к опухолям почки.
В связи со способностью опухоли распространяться по всему организму была создана классификация, учитывающая стадию болезни. Согласно этой градации всем нефробластомам присваивается трёхбуквенный код. От него зависит не только тактика лечения болезни, но и прогноз. Трёхбуквенный код расшифровывается по схеме:
- Латинской буквой Т кодируется размер нефробластомы, растущей из нефронов:
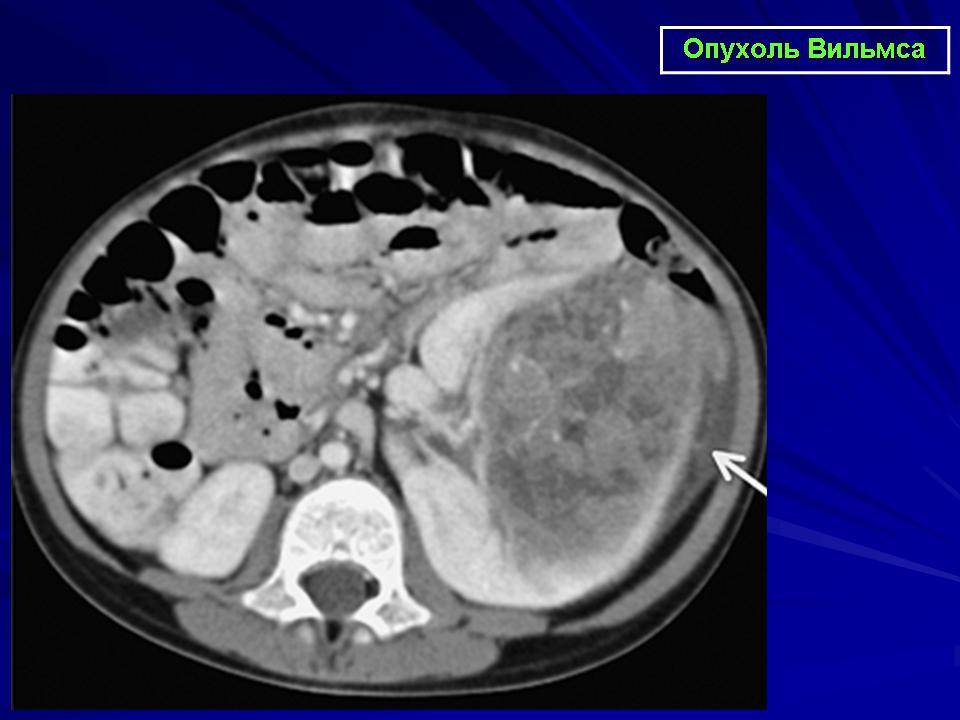
- Т1 присваивается опухоли, которая целиком расположена внутри органа и наибольший размер её не превышает семь сантиметров;
- Т2 подразумевает опухоль Вильмса, которая не проросла внешнюю оболочку почки, но размер её составляет более семи сантиметров;
- Т3 — это опухоль Вильмса, которая проросла внешнюю оболочку почки;
- стадия Т4 — это запущенная форма заболевания, при которой на момент установления диагноза опухоль Вильмса уже успела распространиться на ближайшие органы.
- Опухоль Вильмса распространяется по лимфатической сети, злокачественные клетки оседают в лимфоузлах, растут и образую метастазы:
- на стадии N1 злокачественные клетки проникли только в один лимфоузел вблизи поражённого органа;
- на стадии N2 метастазы нефробластомы обнаруживаются в двух и более лимфатических узлах.
- Буквой М кодируются те метастазы, которые по кровеносным сосудам проникли в другие органы, находящиеся вдалеке от поражённой почки:
- М0 обозначает отсутствие таких отдалённых метастазов опухоли Вильмса;
на стадии М1 опухоль успела проникнуть в другие органы и дать отдалённые метастазы.
Для более точного понимания положения дел в организме удобно воспользоваться таблицей.
Стадии опухоли Вильмса у детей — таблица
| Стадия | Распространение первичной нефробластомы | Отсутствие или наличие метастазов в регионарных лимфатических узлах | Отсутствие или наличие отдалённых метастазов |
| I | T1 | N0 | М0 |
| II | T2 | N0 | М0 |
| III | T1T2 | N1N1 | М0М1 |
| IV | T3 | N0, N1 | М0 |
| T4 | N2 | М0 | |
| Любая Т | Любая N | М0 | |
| Любая Т | Любая N | М1 |
Лечение
Тактика лечения зависит от стадии, степени дифференцировки, локализации и числа опухолей. Кроме того, следует учитывать строение и функцию почки на стороне поражения. Общепринятый метод лечения рака почечной лоханки и мочеточника — нефроуретерэктомия, поскольку для опухолей верхних мочевых путей характерен мультицентрический рост. При опухолях почечной лоханки и проксимального отдела мочеточника удаляют весь мочеточник вместе с небольшим участком стенки мочевого пузыря, окружающим устье. При опухолях дистального отдела мочеточника при условии, что в проксимальном отделе патология отсутствует, можно выполнить резекцию мочеточника и уретероцистонеостомию или пластику по методу Боари.
Показания к открытым и эндоскопическим органо-сохраняющим операциям при раке верхних мочевых путей пока четко не определены. Абсолютные показания — опухоль почечной лоханки или мочеточника у больного с единственной почкой, опухоль верхних мочевых путей у больного с ХПН, двусторонние опухоли верхних мочевых путей. Если сохранены обе почки и ХПН нет, то эндоскопические вмешательства допустимы только при высокодифференцированных поверхностных опухолях. Недостаток эндоскопических операций в том, что они не позволяют установить морфологическую стадию. Опыт эндоскопической электрорезекции, электрокоагуляции и лазерной коагуляции опухолей верхних мочевых путей пока невелик. Однако уже сейчас понятно, что при тщательном отборе больных эти вмешательства достаточно безопасны и сопровождаются осложнениями примерно в 7% случаев. Рецидивы после открытых или эндоскопических органосохраняющих операций возникают у 15—42% больных. Для снижения их риска применяют иммуно- и химиотерапию. Препараты вводят в верхние мочевые пути через нефростомические или мочеточниковые катетеры.
Роль лучевой терапии при раке почечной лоханки и мочеточника невелика. Существует мнение, хотя и спорное, что при опухолях с глубокой инвазией послеоперационное облучение снижает риск рецидива и повышает выживаемость. Диссеминированный рак почечной лоханки и мочеточника лечат так же, как диссеминированный рак мочевого пузыря, с помощью полихимиотерапии. Назначают комбинации цитостатиков на основе цисплатина.
Симптоматика ангиолипомы

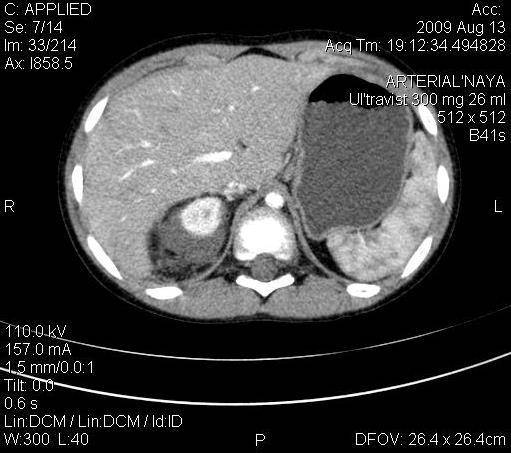
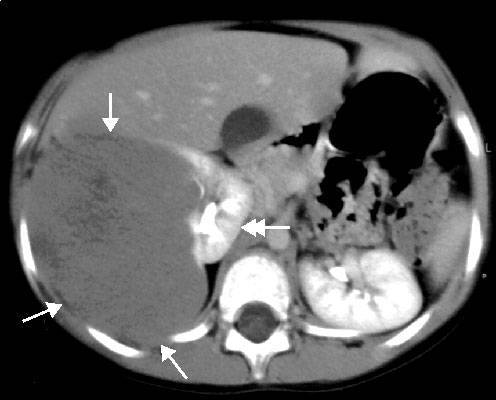
КТ почек
Подробнее
Проявления заболевания зависят от размера: до 4 см в диаметре опухоль ведет себя бессимптомно. Однако и при увеличении ангиомиолипома почки может долго не проявлять себя. Так, у 80% обследованных обнаруживаются образования размером 5 см, а у 18% — 10 см, найденные случайно при исследовании почек по другому поводу.
Размер в 4-5 см считается предельно безопасным, поскольку у подавляющего большинства людей никаких симптомов при этом нет. В дальнейшем опухоли требуется больше кислорода. Мышечная ткань формируется быстрее сосудов, которые не успевают за ростом мышц.
В итоге сосуды растягиваются, нагрузка на них в разы увеличивается. В стенках сосудов образуются участки истончения и аневризмы, которые легко рвутся. К тому же сама структура сосудистой стенки в опухоли редко бывает нормальной. Кровоизлияния – наиболее частые осложнения таких опухолей.
Ангиомиолипома почки может проявлять себя таким признаками:
- тупые боли или дискомфорт в пояснице и животе на стороне опухоли;
- быстрая утомляемость, слабость;
- увеличение почки или ясно прощупываемое округлое эластичное уплотнение в животе;
- примесь ;
- скачки артериального давления.
При разрыве сосуда и кровотечении развивается картина геморрагического шока, появляется острая боль в пояснице, видимая кровь в моче, прощупывается увеличивающееся уплотнение в области почки. Если кровь излилась в брюшную полость, формируется картина «острого живота».
К осложнениям заболевания относятся также сдавление соседних органов, некроз тканей опухоли, сосудистый тромбоз и раковое перерождение. Иногда опухоль остается доброкачественной, но образуются мелкие узелки в соседних органах, часто в печени.
Лечение на разных стадиях
Выбор тактики лечения при раке почки в первую очередь определяется стадией опухоли и состоянием здоровья пациента.
При стадиях I и II возможно хирургическое лечение. Стандартным вариантом считается нефрэктомия. К органосохраняющим операциям прибегают реже, в частности, при опухолях в единственной почке. Кроме того, на выбор объема операции влияет размер опухоли. Также удаляют близлежащие лимфатические сосуды, особенно если они увеличены, окружающую жировую клетчатку.
При III стадии рака почки основным методом лечения также является нефрэктомия, при этом должны быть удалены все регионарные метастазы. Если опухоль прорастает в почечную или нижнюю полую вену или мигрирует в их просвете в виде опухолевого тромба, пораженные ткани также нужно удалить, при этом может потребоваться подключение пациента к аппарату искусственного кровообращения.
При высоком риске рецидива после операции применяют адъювантную терапию таргетным препаратом сунитинибом. Пациенты получают его в течение года.
Если хирургическое вмешательство противопоказано, прибегают к радиочастотной аблации, эмболизации.
На IV стадии подходы к лечению могут быть разными, в зависимости от степени распространения рака в организме. В некоторых случаях возможно хирургическое лечение, в том числе циторедуктивные операции, во время которых хирурги не могут убрать опухоль полностью, но стараются удалить как можно больший ее объем. В редких случаев возможно удаление основной опухоли в почке и единичных вторичных очагов в других органах. После операции назначают курс таргетной терапии, иммунотерапии.
При неоперабельном раке почки основными методами лечения становятся иммунотерапия и таргетная терапия.

Симптомы рака почки: когда нужно посетить врача?
В некоторых случаях рак почки удается выявить на ранних стадиях, когда опухолевые клетки не распространяются за пределы органа. Но зачастую заболевание диагностируют на более поздних стадиях. Во-первых, это связано с тем, что рак почки может очень долго протекать бессимптомно. Во-вторых, для этого типа рака на данный момент не существует рекомендованных скрининговых исследований.
Все симптомы можно разделить на ренальные (связанные с поражением почек) и экстраренальные.
Среди ренальных проявлений рака почки наиболее характерны три:
- Гематурия (примесь крови в моче) – самый распространенный и зачастую первый симптом. Он возникает более чем у половины пациентов с раком почки. Моча приобретает красный цвет, при этом боль не беспокоит либо носит острый характер и возникает после гематурии. Этим злокачественная опухоль отличается от неопухолевых заболеваний почки, например, мочекаменной болезни, при которой обычно сначала возникает боль, а потом появляется примесь крови в моче. Гематурия периодически исчезает, но через некоторое время снова появляется, причем, промежутки между кровотечениями сокращаются. Количество крови в моче не зависит от размеров опухоли.
- Боли беспокоят около половины пациентов. Острая боль после гематурии возникает из-за того, что сгустки крови перекрывают просвет мочеточника. Тупые сильные боли зачастую говорят о плохом прогнозе.
- Пальпируемая опухоль – симптом, который выявляет врач во время осмотра примерно у трети пациентов.
Все три симптома одновременно встречаются у одного из десяти пациентов с раком почкеи. Обычно при этом выявляют запущенные опухоли.
Среди экстраренальных симптомов в первую очередь стоит отметить повышение температуры тела. У 5% больных лихорадка – единственное проявление заболевания. У некоторых пациентов повышается артериальное давление, отмечается покраснение лица из-за увеличения количества эритроцитов в крови, у мужчин – расширение вен мошонки (варикоцеле). На поздних стадиях снижается аппетит, пациент теряет вес без видимой причины, постоянно ощущает утомление, недомогание.
Жизнь после рака почки
Мониторинг рецидива
После завершения лечения пациентам нужно будет проходить обследования на предмет рецидива в рамках последующего наблюдения. Врачи дадут конкретные рекомендации по необходимым обследованиям и объяснят, как часто нужно будет их проходить. Пациенты с определенными наследственными синдромами или генетическими заболеваниями подвержены риску развития рака в будущем и нуждаются в дополнительных обследованиях.
Жизнь после нефрэктомии
Пациенты с удаленной почкой могут вести нормальную, активную жизнь с оставшейся почкой
Тем не менее, важно, чтобы семьи обсудили с лечащим врачом потребность в медицинской помощи и образ жизни. Пациенты должны проходить медицинские осмотры не реже одного раза в год
Обследование должно включать в себя измерение кровяного давления, исследование функции почек (АМК, креатин) и анализ мочи. При обнаружении проблем пациента следует направить к нефрологу.
Способы сохранения здоровья почек
- Пейте достаточно воды, около 6–8 чашек в день, и избегайте обезвоживания. Во избежание обезвоживания будьте особенно осторожны во время занятий спортом и в жаркую погоду.
- Ограничьте потребление кофеина.
- Будьте осторожны при использовании нестероидных противовоспалительных препаратов (НПВП), так как их чрезмерное употребление может нанести вред почкам. По возможности избегайте приема этих препаратов и консультируйтесь с врачом перед их приемом.
- Перед приемом нового лекарственного препарата проконсультируйтесь с врачом или фармацевтом. Это касается рецептурных и безрецептурных препаратов, а также растительных добавок. Если у пациента одна почка, убедитесь, что все врачи и фармацевты знают об этом.
- Употребляйте достаточное количество воды и клетчатки для профилактики запоров. Принимайте лекарственные препараты для смягчения стула, если они рекомендованы врачом.
- Убедитесь, что ребенок готов приучаться к горшку, чтобы избежать проблем из-за удержания мочи.
- Обращайтесь к врачу в случае возникновения любых признаков инфекции мочевыводящих путей (ИМП) или почечной инфекции.
- Поддерживайте физическую активность. Большинство видов физической нагрузки и спорта (включая контактные виды спорта) практически не представляют опасности для здоровья почек. Обсудите виды нагрузки и связанные с ними вопросы с врачом.