Классификация
В соответствии с этиологией выделяют центральную и почечную формы болезни. При этом центральная подразделяется еще на 2 группы:
- идиопатическая или возникшая по неизвестной причине;
- симптоматическая, развившаяся после другого перенесенного заболевания.
Идиопатическая форма – это врожденное снижение количества продуцируемого гормона. Повлиять на этот процесс никак нельзя, и выздороветь тоже невозможно.
Течение симптоматической формы более благоприятное, после прекращения основного заболевания может прекратиться и мочеизнурение. Такие случаи бывают достаточно часто.
Диагностика Несахарного диабета у детей:
Лабораторные исследования
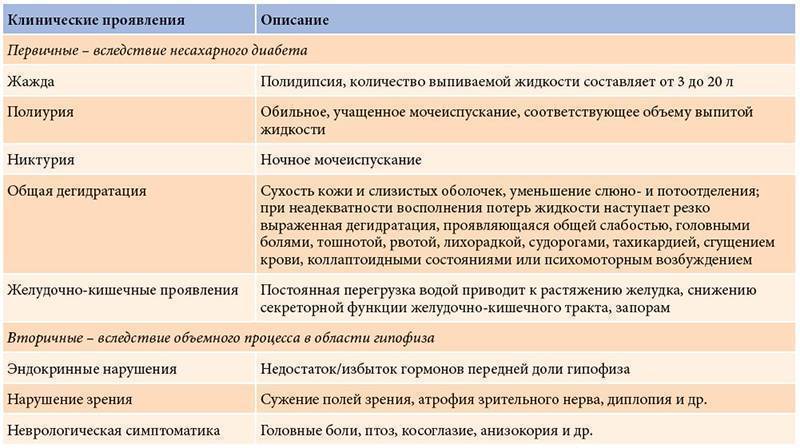
Лабораторные методы выявляют полипсидию и полиурию, а относительная плотность мочи составляет от 1001 до 1005. Проводят пробу, исключая жидкость на протяжении трех часов. При этом низкой остается относительная плотность мочи, а осмоляльность плазмы становится выше. Если относительная плотность мочи растет, а осмоляльность плазмы в норме, это говорит о психогенной полидипсии, которая может быть у детей раннего возраста.
Проводится проба с вазопрессином – 5ЕД вводят под кожу. При абсолютной недостаточности антидуиретического гормона (что говорит о несахарном диабете) относительная плотность мочи становится выше. Если у ребенка резистентность к антидуиретическому гормону, что бывает при нефрогенном несахарном диабете, относительная плотность мочи такая же низкая.
Инструментальные исследования
Для диагностики необходима визуализация гипоталамо-гипофизарной области – КТ, рентгеновское исследование черепа, МРТ.
Дифференциальная диагностика несахарного диабета у детей
Несахарный диабет по проявлениям похож с избыточным потреблением воды или первичной полидипсией, которая объясняется психогенным происхождением. У больных шизофренией может наблюдаться полидипсия, что также нужно учитывать при постановке диагноза.
Если у ребенка психогенная полипсидия, то проба с сухоедением приводит к тому, что диурез уменьшается, относительная плотность мочи приходит в норму (как у здоровых детей – 1020), состояние ребенка остается нормальным, а симптомов дегидратации не наблюдается.
Следующий этап дифдиагностики – исключение нефрогенной формы болезни, при которой почечные канальцы нечувствительны к вазопрессину. Формы нефрогенного несахарного диабета:
- семейная форма с наследственным дефектом развития ренальных канальцев
- приобретенная форма как результат соматических, инфекционных заболеваний и интоксикаций
Чтобы провести дифференциальную диагностику сахарного диабета с другими патологическими состояниями, нужно провести исследование функции почек, мочеполовой системы, системы крови, провести названные выше пробы.
Симптомы Несахарного диабета у детей:
Типичный симптом несахарного диабета у детей – существенное повышение выделения разведенной мочи. Мочеиспускание у малыша обильное, происходит часто, причем как днем, так и ночью. Диурез (выделение мочи) может достигать 40 литров за 24 часа. В среднем суточное выделение мочи составляет 3-10 литров. Относительная плотность мочи меньше, чем должна быть. В среднем показатель равен 1005. В ней нет сахара и патологических изменений.
При полиурии и неспособности к образованию концентрированной мочи приводит к развитию такого симптома как жажда. Ребенок хочет пить днем и ночью. Если ему не давать пить, усилится гиповолемия и гиперосмолярность плазмы. Результат – еще более тяжелые симптомы:
- повышение температуры
- возбуждение
- ступор
- гиперпноэ
- кома
- летальный исход
Несахарный диабет может проходить у детей без сильной жажды, но такие случаи в медицинской практике редкие. В таких случаях полиурия сильно выражена, жажды нет, можно ожидать спонтанного развития описанных выше симптомов дегидратации. Бывают случаи, когда рассматриваемом заболевание проходит без симптомов, а обнаружить его можно только проводя лабораторные анализы. Врачи обнаруживают низкую относительную плотность мочи, избыточный диурез. Симптомы дополняются, как правило, такими нейро-эндокринными расстройствами, как нарушения менструального цикла у девушек, импотенция и половой инфантилизм у парней-подростков.
Часто у ребенка снижается аппетит и масса тела, в особенности тогда, когда такой симптом как жажда не выражен. Симптомы несахарного диабета можно найти в рамках церебральных форм ожирения, пангипопитуитаризма, акромегалии. Если есть такое сочетание, то проявления могут носить стертый (нечетко выраженный) характер.
Достаточно частыми являются психопатологические проявления несахарного диабета: астенический и тревожно-депрессивный синдромы. Могут быть не сильно выражены и вегетативные расстройства. Они могут проявляться периодически, хотя вероятны и вегетативные пароксизмы преимущественно симпатоадреналовой направленности. Перманентные вегетативные расстройства проявляются сухостью кожи, отсутствием потливости, ненормальной сухостью слизистых оболочек, обычно они протекают с другими симптомами несахарного диабета у детей.
Также в частых случаях обнаруживают лабильность артериального давления, есть тенденция к его повышению, склонность ребенка к тахикардии. Неврологическое обследование может выявить только неяркие симптомы. На краниограммах достаточно часто можно видеть уплощенную форму основания черепа с небольшими размерами турецкого седла, что, вероятнее всего, относится к признакам дизрафического статуса. Нарушения ЭЭГ такие же, как при других нейро-обменно-эндокринных заболеваниях.
Классификация несахарного диабета
В зависимости от того, на каком уровне происходят нарушения, различают два типа несахарного диабета:
1. Центральный, или гипоталамический несахарный диабет – возникает в результате нарушения образования или выделения антидиуретического гормона. Он в свою очередь подразделяется на идиопатический несахарный диабет, в основе которого лежит наследственная патология, характеризующаяся низкой выработкой антидиуретического гормона, и симптоматический несахарный диабет,
который может возникнуть на фоне других заболеваний, например, при
травмах и опухолевых процессах головного мозга, инфекционном воспалении
мозговых оболочек и т.п.
2. Нефрогенный, или почечный несахарный диабет – возникает
вследствие нарушения чувствительности почечных тканей к воздействию
вазопрессина. Встречается этот тип несахарного диабета гораздо реже. При
этом отмечается либо неполноценность структуры нефронов, либо
вазопрессинрезистентность рецепторов почечной ткани. Данный тип
несахарного диабета может носить врожденный характер, а может возникать
при медикаментозном повреждении клеток почек.
Ряд авторов выделяет также гестагенный несахарный диабет беременных,
развитие которого связано с повышенной активностью особого фермента
плаценты, который разрушает вазопрессин. У детей раннего возраста может
развиться функциональный несахарный диабет, связанный с
незрелостью механизма концентрации мочи в почках. Кроме того, на фоне
применения лекарственных препаратов из группы диуретиков, не исключается
развитие ятрогенного несахарного диабета.
Эндокринологи выделяют также первичную полидипсию как одну из
форм несахарного диабета, которая проявляется в виде патологического
чувства жажды (при повреждениях или опухолевых процессах центра жажды в
гипоталамусе) или компульсивного желания пить (при неврозах, психозах и
шизофрении). При этом за счет увеличения потребления жидкости
подавляется физиологическая выработка вазопрессина и развивается
клиническая картина несахарного диабета.
Исходя из клинической картины, несахарный диабет классифицируют также
по степени тяжести без коррекции лекарственными препаратами:
– легкая степень заболевания характеризуется суточным выделением мочи в пределах 6-8 л;
– при средней степени патологии количество выделенной за сутки мочи составляет 8-14 л;
– для тяжелой степени характерен суточный объем выделенной мочи более 14 л.
В период, когда заболевание подвергается коррекции лекарственными препаратами, в его течении выделяют три стадии:
1. стадия компенсации, для которой характерно отсутствие симптомов жажды и увеличения объема выделяемой мочи;
2. субкомпенсаторная стадия – с периодическим возникновением чувства жажды и наличием полиурии.
3. стадия декомпенсации, которая характеризуется постоянным чувством жажды и полиурией даже на фоне лечения.
Диагностика заболевания
Диагностика начинается с исследования свойств мочи: суточного количества, относительной плотности и осмолярности, по которой судят о концентрационной функции почек. Другие необходимые исследования, без которых невозможна полная диагностика:
- уровень калия и кальция крови;
- глюкоза крови натощак;
- АДГ крови;
- УЗИ и почек;
- биопсия почек (по показаниям);
- ;
- головного мозга.
Лечащий врач может назначить другие исследования, если подозревается недостаточность какого-либо органа. У детей желательно проводить психоневрологическое обследование, поскольку у них врожденные нарушения часто сочетаются с патологией этой сферы.
Для уточнения диагноза может быть назначено сухоядение на 10 или 12 часов. Если человек болен, то за это время вес тела может уменьшиться на 5% за счет потери жидкости.
Наши врачи

Михайлова Елена Владимировна
Врач-эндокринолог, диабетолог, кандидат медицинских наук
Стаж 47 лет
Записаться на прием

Словеснова Татьяна Алексеевна
Врач-эндокринолог, кандидат медицинских наук, врач высшей категории
Стаж 49 лет
Записаться на прием

Колодко Инна Михайловна
Врач – эндокринолог, врач высшей категории
Стаж 27 лет
Записаться на прием
Лечение несахарного диабета
Лечение зависит от формы и причины болезни. Симптоматическое мочеизнурение лечится устранением основной причины – удалением опухоли, воздействием на сифилис, малярию или туберкулез.
Для того чтобы облегчить работу почек, назначается диета, содержащая минимум животного белка. Взамен этого пища должна содержать много углеводов и жиров. Нужны крупы, овощи и фрукты, молочные продукты, натуральные соки и морсы. Еду готовят без соли, подсаливают уже на столе, при этом в день разрешается не более 5 г (чайная ложка) поваренной соли. Пить лучше не воду, а натуральные компоты или соки.

На время лечения назначается синтетический аналог антидиуретического гормона – препарат Десмопрессин. Лекарство выпускается в виде таблеток и назального спрея. Лечение начинают с капель в нос, подбирают нужную дозу, а далее переходят на таблетки. Дозировка подбирается индивидуально, суточное количество может быть разделено на 2 приема. Привыкания не наступает, полное разрушение препарата происходит в кишечнике. Лекарство назначается только после всестороннего обследования, имеются противопоказания.
По показаниям могут назначаться средства, которые опосредованно стимулируют выработку естественного АДГ: Хлорпропамид, Карбамазепин и другие.
Для уменьшения количества выделяемой мочи могут использоваться средства, содержащие сульфаниламидные группы. Особенно хорошо действует мочегонное средство Гидрохлортиазид. Лекарство уменьшает обратное всасывание натрия, взамен этого выводит гидрокарбонаты и фосфаты. Не изменяет кислотно-основное состояние. Усиливает выведение магния, уратов, задерживает в организме кальций. Все это приводит к тому, что количество выделяемой мочи у больных несахарным диабетом уменьшается, а концентрация ее растет.
Прогноз
Опасности для жизни несахарный диабет не представляет, поскольку заместительной терапией Десмопрессином можно пользоваться всю жизнь. При правильном лечении даже не страдает трудоспособность. Исключение – почечная форма у детей, поскольку основой служит анатомический дефект.
- Диффузный токсический зоб
- Гипопаратиреоз
Нефрогенный несахарный диабет
В основе развития ННД лежит резистентность почек к действию АДГ, поэтому применение десмопрессина пациентами с данным заболеванием неэффективно. Первоочередная задача лечения ННД – обеспечить поступление достаточного количества воды в организм, особенно маленьким детям, не имеющим возможность взять воду самостоятельно.
В отношении детей грудного возраста следует отдавать предпочтение естественному вскармливанию, поскольку грудное молоко создает меньшую осмотическую нагрузку. С учетом неспособности маленького ребенка реагировать на наличие жажды каким-либо специфическим образом грудным детям и детям до 3 лет следует давать воду каждые 2 часа как днем, так и ночью. У детей данной возрастной группы потребление больших объемов жидкости может усиливать физиологический желудочно-пищеводный рефлюкс, что в свою очередь может потребовать соответствующего лечения. Необходимо тщательно следить за аппетитом детей с ННД и темпами их физического развития .
Определенные изменения в пищевом рационе ведут к уменьшению водной нагрузки на почки, что особенно важно для пациентов с ННД. Детям с НД рекомендуется диета с пониженным содержанием натрия и белка
Ограничение потребления соли до 100 мЭкв/сут (2,3 г натрия) и белка до 2 г/кг/сут может приводить к значимому уменьшению полиурии. Однако диету с подобными ограничениями достаточно сложно поддерживать в течение длительного времени. Кроме того, детям белки необходимы для роста и развития организма, поэтому для них целесообразно строже ограничивать потребление соли . Для предотвращения развития дилатации и дисфункции мочевого пузыря всем пациентам с выраженной полиурией следует рекомендовать частое «двойное» мочеиспускание (т. е. после мочеиспускания необходимо подождать несколько минут, а затем попробовать еще раз опорожнить мочевой пузырь полностью).
Диета с пониженным содержанием натрия в сочетании с приемом тиазидных диуретиков парадоксальным образом ведет к уменьшению полиурии. Считается, что при таком подходе происходит выведение натрия, сопровождающееся уменьшением объема экстрацеллюлярной жидкости, снижением скорости клубочковой фильтрации и усилением реабсорбции натрия и воды в проксимальном отделе канальцев . Применяют тиазиды в следующих дозировках: хлортиазид – 30 мг/кг/сут (или 1 г/м2/сут) внутрь в 3 приема; гидрохлортиазид – 3 мг/кг/сут (или 0,1 г/м2/сут) внутрь в 3 приема. Эффективной представляется комбинация гидрохлортиазида (3 мг/кг/сут) с калийсберегающим диуретиком амилоридом (0,3мг/кг/сут); препараты принимаются внутрь 3 раза в день, вначале амилорид, через 2–3 часа гидрохлортиазид. Этот способ позволяет обходиться без добавления калия к пище и почти не вызывает отдаленных побочных реакций .
В настоящее время существует комбинированный препарат Модуретик, в состав которого входят амилорид (5 мг) и гидрохлортиазид (50 мг), однако безопасность его применения для детей изучена еще недостаточно.
Ингибиторы циклооксигеназы (ЦОГ), как неспецифические, например индометацин, так и специфические ингибиторы ЦОГ-2, например нимесулид, могут значимо уменьшать объем диуреза. Индометацин назначают в дозах 1,5–3,0 мг/кг массы тела. Длительное применение препарата может вызывать серьезные побочные эффекты со стороны почек и желудочно-кишечного тракта.
Последние годы при лечении ННД чаще применяются селективные ингибиторы ЦОГ-2 – нимесулид в дозе 1,5 мг/кг в сочетании с тиазидными диуретиками в вышеуказанных дозах .
Online-консультации врачей
| Консультация сосудистого хирурга |
| Консультация онколога-маммолога |
| Консультация офтальмолога (окулиста) |
| Консультация специалиста банка пуповинной крови |
| Консультация радиолога (диагностика МРТ, КТ) |
| Консультация оториноларинголога |
| Консультация аллерголога |
| Консультация маммолога |
| Консультация стоматолога |
| Консультация сексолога |
| Консультация невролога |
| Консультация психолога |
| Консультация иммунолога |
| Консультация специалиста по лазерной косметологии |
| Консультация гомеопата |
Новости медицины
Футбольные фанаты находятся в смертельной опасности,
31.01.2020
“Умная перчатка” возвращает силу хвата жертвам травм и инсультов,
28.01.2020
Назван легкий способ укрепить здоровье,
20.01.2020
Топ-5 салонов массажа в Киеве по версии Покупон,
15.01.2020
Новости здравоохранения
Глава ВОЗ объявил пандемию COVID-19,
12.03.2020
Коронавирус атаковал уже более 100 стран, заразились почти 120 000 человек,
11.03.2020
Коронавирус атаковал 79 стран, число жертв приближается к 3200 человек,
04.03.2020
Новый коронавирус атаковал 48 стран мира, число жертв растет,
27.02.2020
Диагностика несахарного диабета
Вначале врач выясняет несколько моментов:
Не связанна ли повышенная жажда и с психологической причиной. Если она отсутствует, когда больной занимается любимым делом, гуляет или находится в гостях, то, скорее всего, у него психогенная полидипсия.
Имеются ли заболевания (опухоли, эндокринные нарушения и другие), которые могут дать толчок к развитию несахарного диабета.
в амбулаторных условиях проводятся следующие исследования
- определяется осмолярность и относительная плотность мочи (характеризует фильтрующую функцию почек), а также осмолярность сыворотки крови
- компьютерная томография или магнитно-ядерный резонанс головного мозга
- рентгенография турецкого седла и черепа
- эхоэнцефалография
- экскреторная урография
- УЗИ почек
- определяется в сыворотке крови уровень натрия, кальция, калия, азота, мочевины, глюкозы (сахара)
- проба Зимницкого
диагностическими критериями несахарного диабета являются следующие показатели:
- повышение натрия крови (более 155 мэкв/л)
- повышение осмолярности плазмы крови (более 290 мосм/кг)
- понижение осмолярности мочи (менее 100-200 мосм/кг)
- низкая относительная плотность мочи (менее 1010)
Методика проведения теста с ограничением жидкостей
Проведение пробы прекращается, если у больного:
- потеря в весе составляет 3-5%
- появляется невыносимая жажда
- резко ухудшается общее состояние (появляется тошнота, рвота, головная боль, учащаются сердечные сокращения)
- уровень натрия и осмолярности крови превышают нормальные цифры
О чем говорят результаты теста?центрального несахарного диабетапочечном несахарном диабете.
Несахарный диабет: дифференциальная диагностика
| Признак | Несахарный диабет | Сахарный диабет | Психогенная полидипсия |
| Жажда | сильно выражена | выражена | сильно выражена |
| Количество выделяемой мочи в сутки | от 3 до 15 литров | до двух-трех литров | от 3 до 15 литров |
| Начало заболевания | как правило, острое | постепенное | как правило, острое |
| Ночное недержание мочи | иногда присутствует | отсутствует | иногда присутствует |
| Повышение глюкозы крови | нет | да | нет |
| Наличие глюкозы в моче | нет | да | нет |
| Относительная плотность мочи | понижена | повышена | понижена |
| Общее состояние при проведении пробы с сухоядением | ухудшается | не меняется | не меняется |
| Объем выделяемой мочи при проведении пробы сухоядения | не меняется либо уменьшается незначительно | не меняется | уменьшается до нормальных цифр, при этом её плотность повышается |
| Уровень мочевой кислоты в крови | более 5 ммоль/л | повышается при тяжелом течении заболевания | менее 5 ммоль/л |
Диагностика и лечение
Диагностика несахарного диабета комплексная. Лечащий врач интервьюирует пациента, изучает его историю болезни, а затем назначает клинические и лабораторные исследования:
- ежедневное измерение количества выделяемой мочи;
- анализ состава урины и крови на наличие сахара, мочевины, электролитов;
- дегидратационный тест – проводится только под наблюдением врачей и сопровождается отказом от питья на срок до 6 часов;
- проба с аналогом вазопрессина, при которой в организм вводят, как правило, десмопрессин и отслеживают плотность выделяемой урины;
- аппаратные исследования: МРТ мозга, КТ внутренних органов, УЗИ почек.
ЧИТАЕМ ТАКЖЕ: каким должен быть уровень сахара в крови у детей?
Лечение детей зависит от причины возникновения заболевания. Если несахарный диабет связан с недостатком АДГ, то ребенку назначают его заменители — таблетки Десмопрессин или мазь Адиурекрин. Универсального метода лечения нет, дети регулярно должны проходить обследование у эндокринолога и невролога. Болезнь является хронической.
Детям с несахарным диабетом показана строгая диета. Кормят часто, но понемногу. При приготовлении пищи не используют соль, дают много овощей и фруктов, в постоянном доступе должна быть вода и другие жидкости. При соблюдении диеты и регулярном наблюдении врачей прогноз заболевания в целом благоприятный.
https://youtube.com/watch?v=gBjtTg3_MvI
Диагностика заболевания
Для подтверждения предположения о несахарном диабете диагностический поиск проходит по этапам:
- Выявление обильного приема воды (по данным опроса ребенка или его родных).
- Обнаружение повышенного суточного выведения мочи с низкой плотностью (удельный вес от 1001 до 1005), проба Зимницкого показывает практически равные значения во всех порциях (норма 1010-1025).
- Определение осмотического давления биологических жидкостей (увеличено в крови, снижено в моче).
- Биохимический анализ крови – повышен натрий, а сахар, мочевина и креатинин в норме.
- Проба с сухоядением – показана только после 7 лет в стационарных условиях. Ребенок не должен пить на протяжении ночи (всего не более 6 часов). По окончанию этого периода проводится анализ мочи, при несахарном диабете ее плотность не повышается по сравнению с взятой до теста.
- Реакция на аналог вазопрессина (десмопрессин) позволяет отличить центральную форму от почечной. Если причина в снижении образования гормона, то его введение извне останавливает выведение мочи. При почечном диабете таких изменений нет.
- Углубленное обследование для обнаружения опухоли.
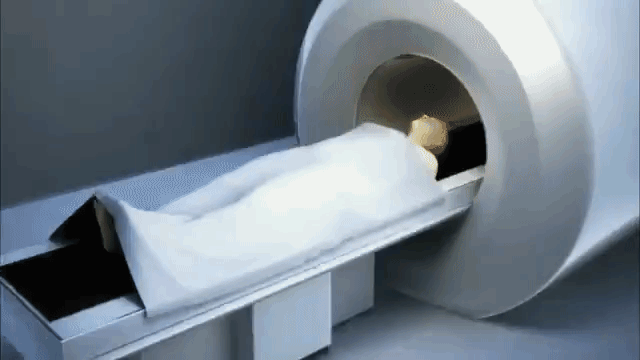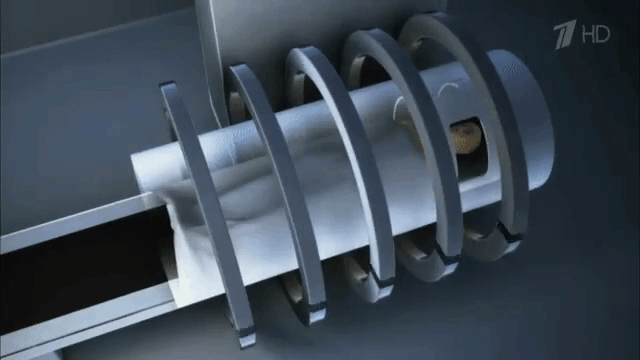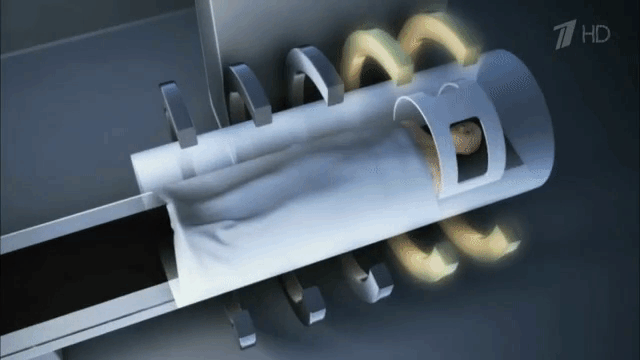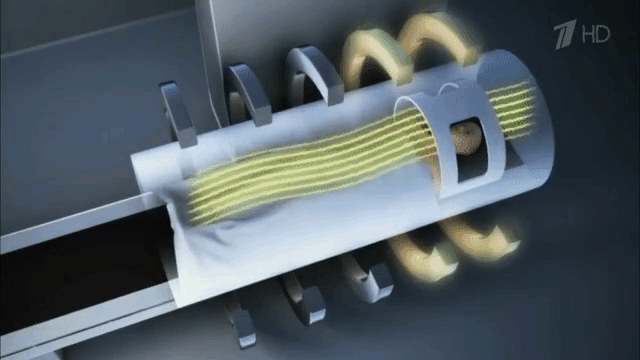 МРТ головного мозга
МРТ головного мозга
Для исследования головного мозга назначают рентгенографию черепа, томографию (МРТ или КТ), осмотр окулиста, невропатолога, электроэнцефалографию. О наличии объемного процесса свидетельствуют:
- смещение срединных структур мозга на ЭЭГ;
- повышенное внутричерепное давление по данным рентгенографии;
- очаговые неврологические нарушения;
- застойные изменения на глазном дне;
- обнаружение новообразования на термограмме, отсутствие свечения задней доли гипофиза.
Детям при центральной форме болезни проводится исследование гипофизарных гормонов: соматостатина, тиреотропина, кортикотропина, пролактина. При почечной форме с отрицательным результатом теста на десмопрессин требуется обследование почек:
- УЗИ
- анализ креатинина в крови и моче;
- экскреторная урография;
- определение наличия лейкоцитов, эритроцитов в осадке мочи;
- генетический анализ.
 Консультация окулиста
Консультация окулиста
Причины развития несахарного диабета у детей
В детском возрасте имеются специфические факторы, приводящие к развития болезни. В зависимости от уровня нарушений выделяют такие типы болезни: центральный, почечный (нефрогенный), идиопатический (неизвестного происхождения).
Центрального
Вызван поражением одной из структур мозга:
- супраоптических ядер гипоталамуса;
- нарушением проведения гормона вазопрессина от гипоталамуса к гипофизу по воронке между ними;
- задней доли гипофиза.
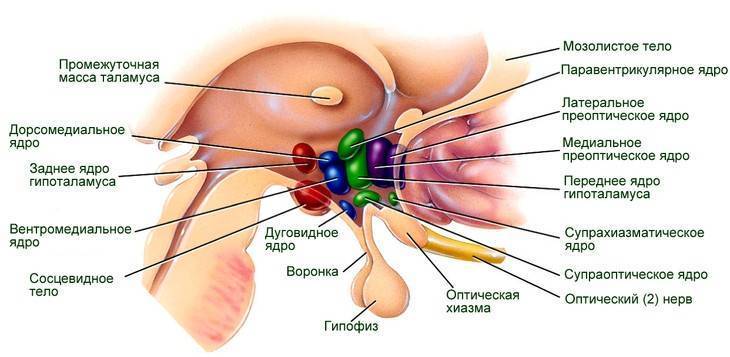 Строение и ядра гипоталамуса
Строение и ядра гипоталамуса
Ведущей причиной в детском возрасте является инфекционный процесс в гипофизарно-гипоталамической области. Чаще всего болезнь начинается после перенесенных:
- гриппа,
- ангины,
- ветряной оспы,
- цитомегаловируса,
- герпеса,
- коклюша,
- эпидемического паротита,
- менингококковой инфекции.
Такое преобладание микробных поражений вызвано обильным кровоснабжением гипоталамо-гипофизарной зоны, высокой проницаемостью гематоэнцефалического барьера и сосудистой сети у детей. Воспаление возникает в период внутриутробного развития или сразу после рождения ребенка.
В более позднем возрасте провоцирующим фактором бывает черепно-мозговая травма, сильный стресс или нарушения гормонального баланса в подростковом периоде. Одна из существенных причин несахарного диабета в любом возрастном периоде – опухоль. Ее клетки могут разрушать гипоталамус и гипофиз, а также подобное нарушение связывают с оперативным лечением структур головного мозга, лучевой терапией.
Первичные аномалии развития возникают при наследственном заболевании – синдроме Вольфрама. Ним чаще страдают мальчики. Развернутая форма патологии включает сахарный, несахарный диабет, глухоту и резкое падение зрения.
А здесь подробнее о лечении гиперпаратиреоза.
Идиопатического
Так называют заболевания, когда не удается обнаружить их причину. В отношении этой формы диабета возникает все больше сомнений. Длительное наблюдение показало, что со временем у пациентов появляются опухолевые поражения в зоне гипофиза или гипоталамуса. На начальных этапах из-за мелких размеров их не находят. Поэтому рекомендуется периодическое обследование больных, чтобы не пропустить время для оперативного удаления новообразования.
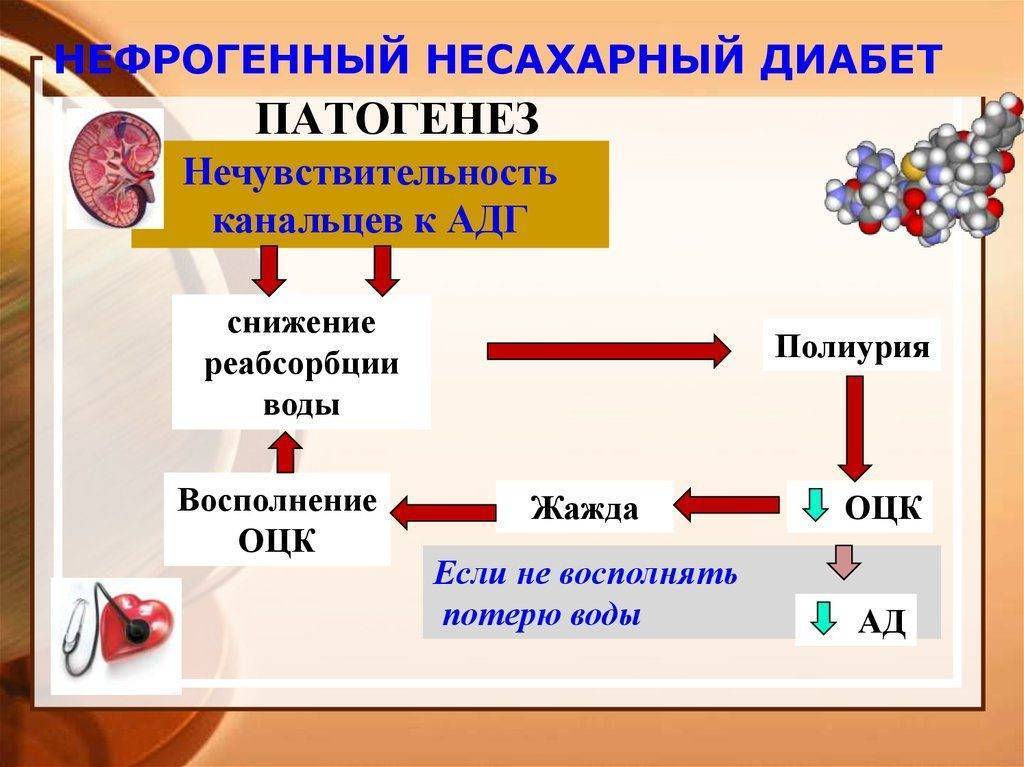
Нефрогенного
При этой форме у детей образуется достаточное количество вазопрессина, но почечные канальцы на него не реагируют, жидкость в организме не задерживается. Бывает врожденным или приобретенным. Первый связан с анатомическими нарушениями в почках, появлением дефектных рецепторов или патологическими изменениями канальцев. Приобретенная форма встречается чаще. Ее обнаруживают при пиелонефрите, поликистозе, мочекаменной болезни, гидронефрозе.
Лечение заболевания
Когда поставлен диагноз, доктор в соответствии с клиническими рекомендациями, назначает наблюдение и обследование ребенка каждый месяц. Контроль состояния позволяет вносить коррективы в терапию, предупреждать обострения и не допускать перехода патологии в тяжелую форму.
- Правильное питание. Специалист разрабатывает сбалансированную диету по калориям и БЖУ. Необходим комплекс витаминов. В рационе должно быть ограничено употребление хлебобулочных изделий, блюд из картофеля. Несладкие фрукты и овощи можно есть в любых количествах. Ребенку требуется обеспечить дробное 6-разовое питание.
- Упражнения способствуют снижению уровня глюкозы и повышению восприимчивости к инсулину. Нагрузка должна быть точно дозирована, подбирается лечащим врачом. В течение и после занятий необходимо принимать углеводы.
- Лекарства. Детям назначают препараты с инсулином. В большинстве случаев, достаточно однократного введения каждый день. Доктор подбирает дозу и график введения. Дополнительно к основному лечению или при легком типе сахарного диабета у детей показаны таблетки.