Причины гипоксии
Факторов, влияющих на развитие гипоксии, достаточно много:
- хронические болезни женщины и ослабленный иммунитет;
- аморальный образ жизни, злоупотребление алкоголем, никотином, лекарственными препаратами.
Это негативно влияет не только на общее состояние здоровья, но и на формирование плода, кровоток и прочие системы жизнеобеспечения.
Также среди причин:
- резус-конфликт;
- инфекционные болезни в период гестации;
- аномалии развития;
- неправильное расположение пуповины (обвитие, выпадение);
- длительный токсикоз, гестоз;
- многоплодная беременность;
- маловодие, многоводие;
- патологии плаценты;
- психологический фактор: сильные стрессы и неврозы;
- аномальное строение матки и репродуктивных органов;
- плохое питание;
- негативная экологическая обстановка;
- применение седативных средств, наркоза при родоразрешении.
Беременность желательно планировать. Это позволяет выявить возможные угрозы и риски. Один из важнейших моментов — постоянное наблюдение у гинеколога в период вынашивания.
Профилактика Гипоксии плода:
Острую гипоксию плода предотвратить практически невозможно. Но есть методы, позволяющие провести профилактику хронической. Прежде всего, у роженицы не должно быть вредных привычек (курение, алкоголизм, наркомания и т.д.). Также не должно быть такой привычки как курение у ближайшего окружения беременной, поскольку пассивное курение также негативно сказывается на состоянии плода, какой бы срок вынашивания не был.
Беременная должна достаточное количество времени проводить на свежем воздухе. Если она проживает в большом городе или мегаполисе, лучше всего гулять в парках, чаще выезжать на природу, где гораздо меньше загазованность. Если беременная проживает в индустриальной зоне или городе с загрязненным любыми веществами воздухе, лучше переехать в более чистую зону.
Следует регулярно посещать врача, сдавать анализы в те сроки, которые были приписаны наблюдающим врачом. Назначенные обследования игнорировать не стоит
Важно следить, чтобы в рационе женщины были продукты с большим содержанием железа. Это позволяет избежать железодефицитной анемии, которая часто вызывает хроническую гипоксию плода
При посещении врача не забудьте рассказать ему о болезнях органов дыхания и других хронических заболеваниях, если таковые есть у беременной. Следует каждый день проветривать жилье. При всех беспокоящих симптомах (ненормальные толкания плода, боли в животе, выделения и т.п.) следует срочно обращаться к врачу.
Выше перечисленные методы не могут на 100% гарантировать отсутствие гипоксии и асфиксии плода. Всё же они значительно повышают шансы на нормальное развитие и рождение плода.
Степени гипоксии плода
По скорости протекания гипоксия делится на:
- кратковременная, т. е. возникает быстро и неожиданно
- средней тяжести – выражается непосредственно во время родов
- острая – признаки болезни наблюдаются за несколько дней до предстоящих родов
- хроническая гипоксия плода – появляется она при сильном токсикозе, несовместимости групп крови или резус-факторов матери и ребёнка, внутриутробных инфекциях плода.
По времени возникновения гипоксия делится:
- образовавшееся на первых месяцах беременности
- во второй половине из отведённого срока
- во время родов
- после родов возникает очень редко.
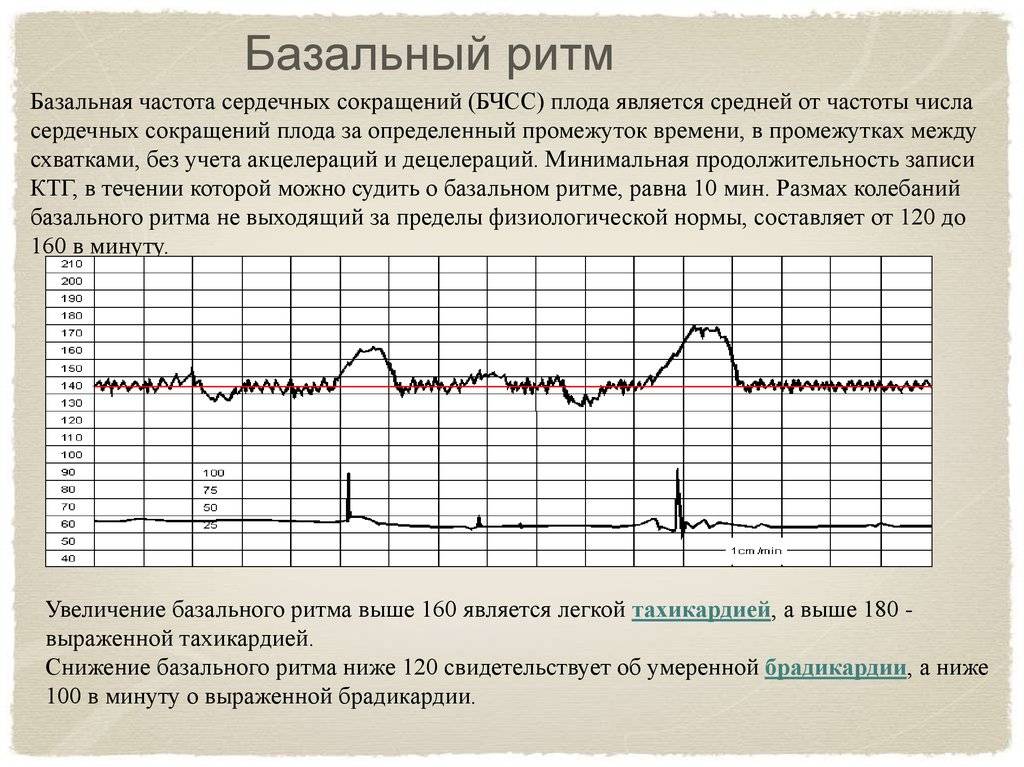
Диагностика брадикардия у плода
Выявление аномально низких сердечных сокращений у матери не вызовет никаких проблем. Но вот обнаружить низкий уровень ЧСС у ребенка – довольно сложная задача, которая требует определенных навыков и наличия современных высокотехнологичных аппаратов инструментальной диагностики.
Для того чтобы провести исследование сердечно-сосудистой системы у ребенка, необходимо использовать такие методы исследования:
Аускультация ЧСС у плода. Это наиболее простой и бесплатный метод подсчета числа сердечных сокращений у ребенка. Проводится он с помощью стетоскопа, прослушивание происходит через переднюю брюшную стенку матери. Но данный метод не является достаточно эффективным, на точность подсчета ЧСС плода может повлиять подкожно-жировая клетчатка матери и гиперактивность плода. В таких ситуациях мы получим не совсем точные результаты, которые могут показать ложное состояние сердечно-сосудистой системы эмбриона.
Ультразвуковое исследование. Данный метод позволит нам не только визуализировать процесс сокращения сердца эмбриона, но и достаточно четко услышать его. Проводить ультразвуковое исследование плода можно двумя методами: абдоминально, через переднюю брюшную стенку будущей матери, а также трансвагинально, когда датчик вводится во влагалище женщины. При втором методе врач сможет получить совершенно точные результаты о двигательной активности, дыхании и ЧСС ребенка.
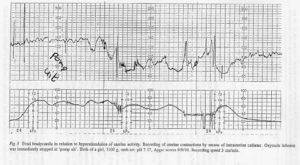
Кардиотокография (брадикардия плода на КТГ). Данный метод регистрации числа сердечных сокращений у эмбриона является наиболее точным и малоинвазивным для женщины. Его можно использовать абсолютно любым женщинам, даже с сердечно-сосудистыми или эндокринными патологиями. Суть данного метода заключается в том, что с помощью датчиков регистрируются сокращения сердца эмбриона и сопоставляются с сокращениями матки женщины. Результаты подсчитываются в баллах. Если в результате было получено от 8 до 10 баллов, то брадикардия не наблюдается; если было получено от 6 до 8 баллов – легкая брадикардия; менее 6 баллов означает наличие более тяжелой формы брадикардии.
Норма ЧСС
Сердечная мышца начинает работать уже на 3-й неделе беременности, однако услышать его стук на этом сроке невозможно. Современные аппараты УЗИ позволяют определить сердцебиение плода на 5-6 акушерской неделе. В этот период частота сердцебиений малыша примерно равна пульсу матери. Со временем ЧСС постепенно увеличивается, достигая максимума к концу I триместра беременности. В начале II триместра частота сердцебиений плода начинает снижаться.
Норма ЧСС плода по неделям: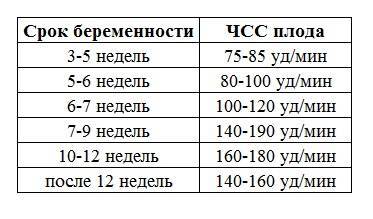
Брадикардия – это урежение частоты сердцебиений плода. При определении ЧСС нужно обязательно учитывать срок беременности, начиная от даты последней менструации. У женщин с нерегулярным циклом следует ориентироваться на предполагаемую дату зачатия. Если дату зачатия вычислить невозможно, необходимо определить срок беременности с помощью УЗИ.
Как диагностируется?
Выявляется брадикардия при беременности у плода на плановом ультразвуковом исследовании КТГ. Невозможно увидеть брадикардию по внешним признакам без инструментальной диагностики.
На любой неделе беременности после 8 можно четко определить частоты сердечных сокращений плода. Тяжелая синусовая брадикардия может достигать отметки в 70 ударов за минуту и даже меньше, что уже считается критическим состоянием. Диагностические признаки брадикардии на 28-30 неделе:
- движение плода прекращается, он замирает, иногда отмечаются судороги;
- приступы апноэ вплоть до остановки сердца;
- синюшный оттенок кожи.
Появление брадикардии уже считается полноценным диагнозом, потому других признаков заболевания врач не дожидается, а назначает женщине специальное лечение. К сожалению, на сегодня высокий показатель смертности при появлении отклонения на 20-30 неделе ношения плода.
Меры профилактики
Чтобы не допустить каких-либо нарушений в развитии эмбриона, следует больше внимания уделить:
- Планированию беременности.
- Лечению хронических болезней до зачатия.
- Здоровому образу жизни.
- Прогулкам на свежем воздухе.
- Употреблению витаминов и минералов.
- Регулярному отдыху.
- Устранению стрессов и физических нагрузок.
- Прохождению профилактических осмотров.
Гораздо легче постараться избежать брадикардии, чем устранять ее. Благодаря соблюдению несложных рекомендаций можно успешно выносить и родить полностью здорового ребенка.
Профилактические меры позволяют избежать развития брадикардии и устранить патологический процесс на начальных этапах формирования. С помощью этого также можно снизить вероятность аномалий в развитии плода.
Брадикардия – это состояние, при котором происходит замедление частоты сердечных сокращений (ЧСС). Подобное явление может возникать на любом этапе внутриутробного развития. Брадикардия у плода встречается при патологии сердечно-сосудистой системы, а также в случае других серьезных осложнений во время беременности.
Лечение гипоксии плода
При первых же проявлениях симптомов гипоксии плода беременную женщину незамедлительно госпитализируют. Первое, на что направлено лечение, это стабилизация подачи кислорода к плоду и понижение тонуса матки. Для этого пациентке назначают строгий постельный режим и приём лекарственных препаратов, которые улучшат проходимость кислорода и метаболизм. Часто также назначают оксигенотерапию и гипербарическую оксигенацию (барокамеру), что позволяет повысить оксигенацию крови не только в организме матери, но и плода.
Когда наблюдаются первые улучшения состояния плода, женщина может выполнять гимнастику, различные дыхательные упражнения, посещать аквагимнастику. Если никакие меры для нормализации подачи кислорода к плоду не дали должного эффекта или симптомы гипоксии плода сохраняются более двадцати восьми недель беременности, лучше всего немедленно провести кесарево сечение. В случае острой гипоксии для новорождённого ребёнка необходима помощь реаниматолога.
Отклонения от нормы
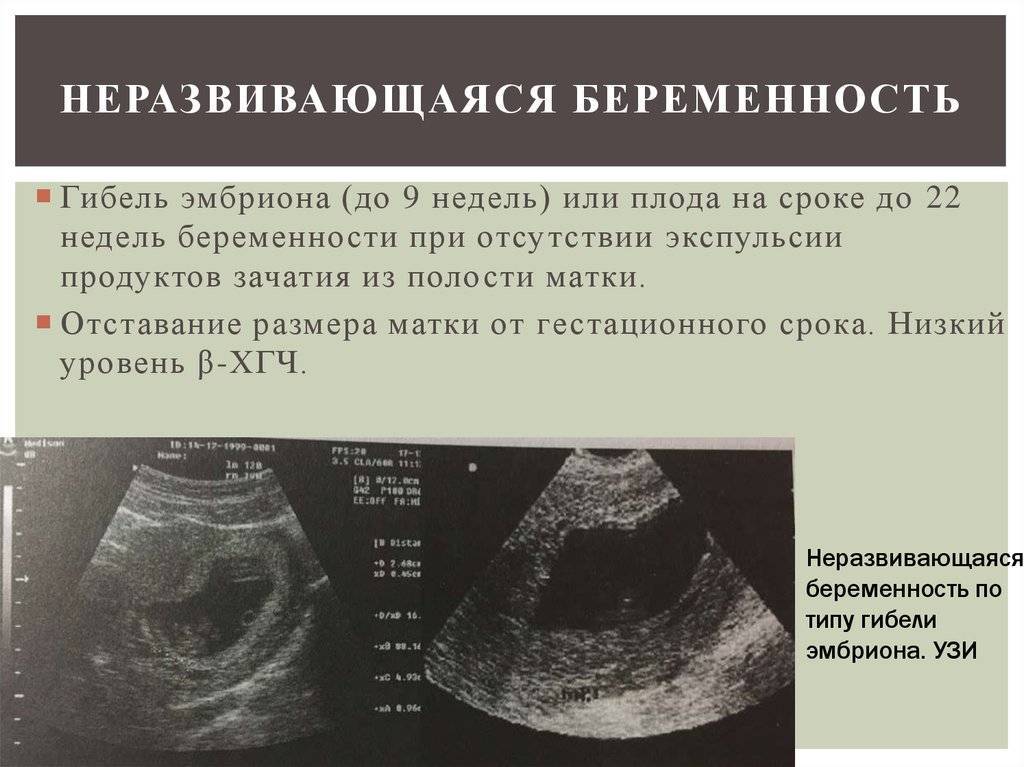
Плохое сердцебиение в начале срока при длине эмбриона до 8 мм может быть последствием замершей беременности.
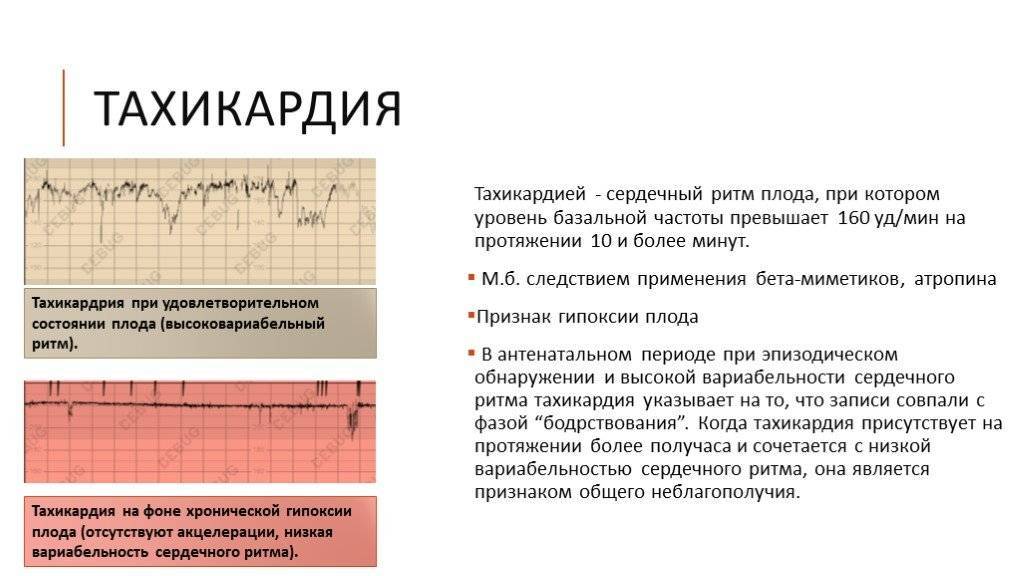
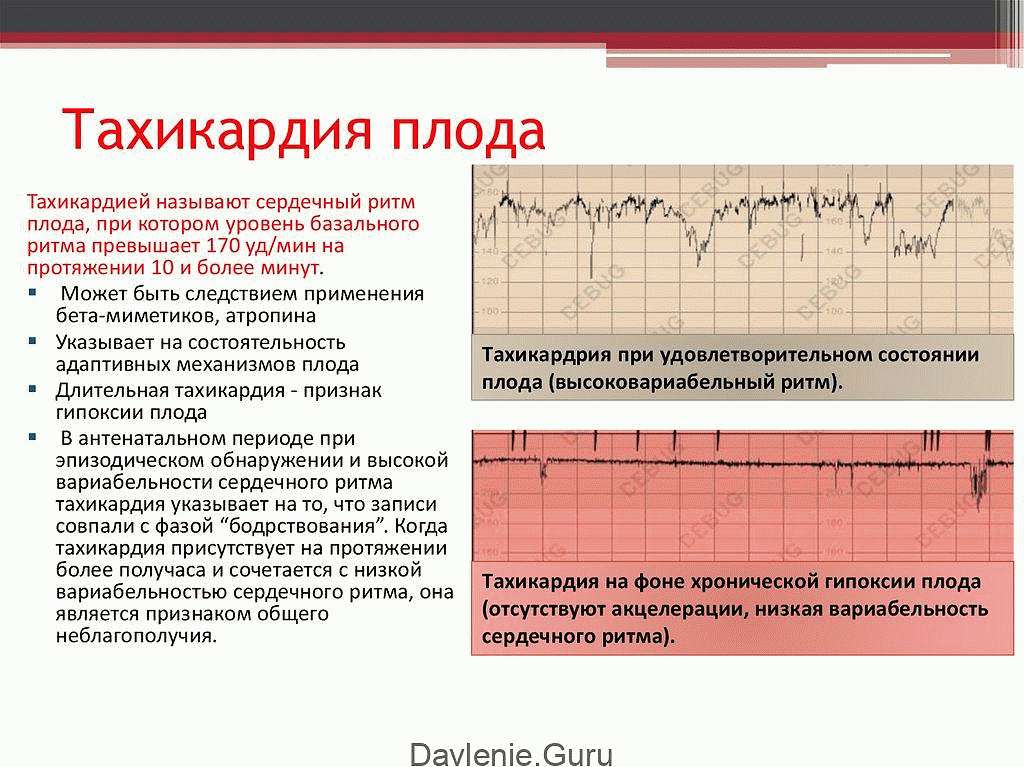
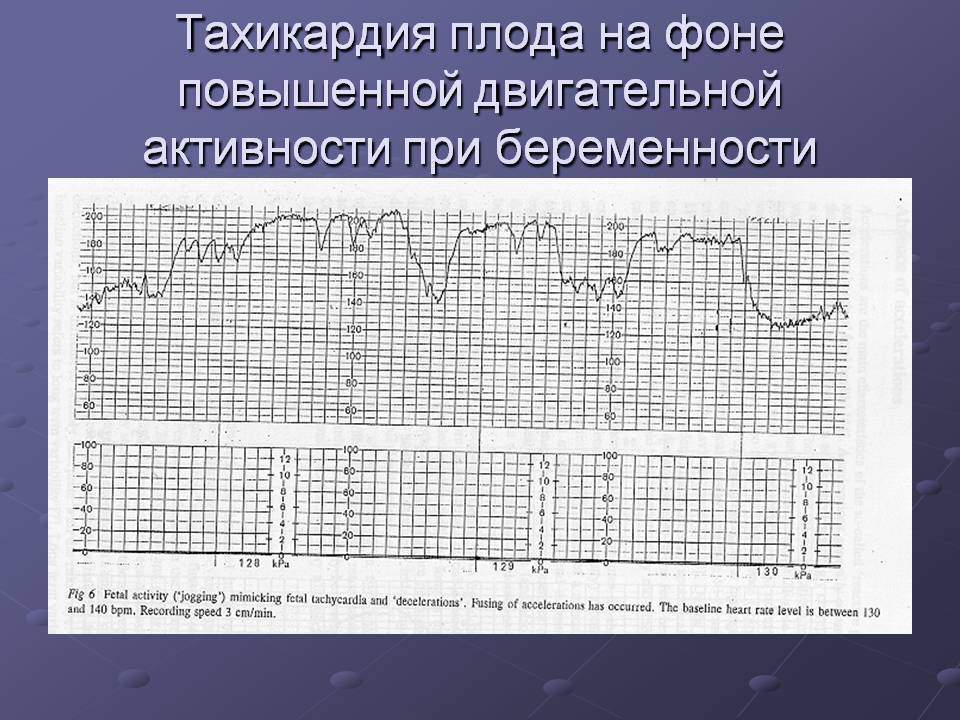
Выслушивание тахикардии плода иногда является следствием недостатка кислорода в утробе матери. Такое состояние – результат длительного пребывания в замкнутом невентилируемом помещении. Беременной назначают анализ крови на гемоглобин для исключения железодефицитной анемии.
Иногда учащенное сердцебиение возникает после активной физической нагрузки будущей мамы и проходит самостоятельно.
Среди причин брадикардии выделяют:
- гипоксию плода,
- фетоплацентарную недостаточность,
- тазовое предлежание,
- много- или маловодие.
Тактика лечения определяется после дополнительного обследования и устранения неблагополучных факторов. Иногда урежение ритма обусловлено наследственным фактором и не представляет опасности для сердечно-сосудистой системы малыша.

Online-консультации врачей
| Консультация специалиста по лечению за рубежом |
| Консультация детского психолога |
| Консультация дерматолога |
| Консультация офтальмолога (окулиста) |
| Консультация андролога-уролога |
| Консультация кардиолога |
| Консультация уролога |
| Консультация психиатра |
| Консультация радиолога (диагностика МРТ, КТ) |
| Консультация семейного доктора |
| Консультация сексолога |
| Консультация пульмонолога |
| Консультация специалиста по лазерной косметологии |
| Консультация сурдолога (аудиолога) |
| Консультация психолога |
Новости медицины
Футбольные фанаты находятся в смертельной опасности,
31.01.2020
“Умная перчатка” возвращает силу хвата жертвам травм и инсультов,
28.01.2020
Назван легкий способ укрепить здоровье,
20.01.2020
Топ-5 салонов массажа в Киеве по версии Покупон,
15.01.2020
Новости здравоохранения
Глава ВОЗ объявил пандемию COVID-19,
12.03.2020
Коронавирус атаковал уже более 100 стран, заразились почти 120 000 человек,
11.03.2020
Коронавирус атаковал 79 стран, число жертв приближается к 3200 человек,
04.03.2020
Новый коронавирус атаковал 48 стран мира, число жертв растет,
27.02.2020
Профилактика гипоксии плода
Профилактику гипоксии плода должна выполнять женщина, которая решила стать матерью, а именно:
- правильно выбрать способ рождения ребёнка. При кесаревом сечении меньше шансов на возникновение гипоксии плода, чем при естественных родах
- своевременное лечение болезней, которые сопутствуют беременности
- избегать сильных физических нагрузок, только дыхательная гимнастика
- отдыхать достаточное количество времени
- рационализировать питание, путём употребления большого количества витаминов и кальция
- вести здоровый образ жизни, отказаться от алкоголя, никотина и наркотиков
- регулярно наблюдаться в женской консультации
- вовремя становиться на учёт к акушеру-гинекологу
- планировать беременность и тщательно к ней подготавливаться, путём обследования у врачей, лечения хронических, инфекционных или гинекологических заболеваний
Существует много исследований, связанных с лечением гипоксии плода. Одно из них — применение баротерапии в лечении гипоксии плода.
Возможные последствия брадикардии у плода
Для того чтобы понять опасность данной ситуации, необходимо знать механизм развития брадикардии у эмбриона.
По различным причинам аномально низкое число сердечных сокращений эмбриона способствует уменьшению сердечного выброса. Сердечный выброс – объем крови, который должен выбрасываться из сердца за одно сокращение.
При аномально низкой ЧСС сердечный выброс становится меньше, чем артериальная кровь, которая обогащена кислородом и питательными веществами, поступает в меньшем объеме ко всем органам и тканям эмбриона. То есть ребенок начинает испытывать острое кислородное голодание и острую необходимость в питательных веществах.
Наиболее опасным является кислородное голодание при брадикардии сердца у плода. При кислородном голодании самыми первыми поражаются клетки головного мозга. Это обусловлено тем, что нервная ткань не требует большого количества кислорода для нормальных метаболических процессов и выведения токсических веществ. Когда кислород не поступает в необходимом объеме, эти токсические вещества начинают накапливаться в головном мозге, и они постепенно могут отравлять ткани головного мозга, что в конечном итоге приведет к их гибели. Это произойдет только в том случае, если гипоксия является острой и долговременной.
Что касается питательных веществ, которые не поступают с необходимым объемом крови, данный дефицит может привести к незрелости органов и систем у эмбриона при рождении. Если при острой форме брадикардии у плода не была начата адекватная терапия, то это может привести к замершей беременности или выкидышу.
Если брадикардия у плода была замечена на ранних сроках и были предприняты быстрые адекватные методы разрешения данной ситуации, то последствия практически незаметны и не являются губительными для эмбриона. Но все же существует риск возникновения определенных патологий, которые могут быть вызваны эмбриональной брадикардией на поздних строках беременности.
Диагностирование гепатоза и его признаки
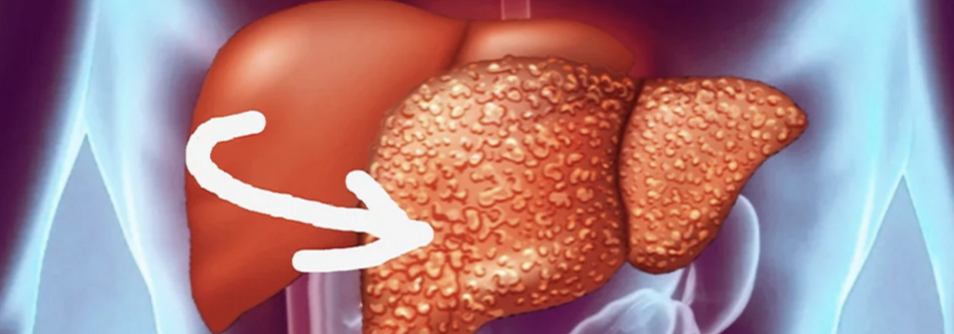
Гепатоз беременных – это заболевание, которое порой очень трудно диагностировать. Матка к этому сроку уже занимает всю брюшную полость, что делает невозможным пальпацию печени. Нередко этот недуг путают с желчекаменной болезнью, потому что их симптомы очень схожи.К самым распространенным признакам гепатоза относятся:
- кожный зуд;
- пожелтение кожных покровов и белков глаз, проявление сосудистой сеточки на лице и руках, покраснение ладоней (они будто покрываются изнутри красными пятнами);
- тошнота, рвота, дискомфорт в животе, горечь во рту, нарушение стула, снижение аппетита;
- боли в правом подреберье;
- осветление кала и потемнение мочи (от оранжевого до темно-коричневого цвета);
Когда нарушается желчеток, в печени скапливается большое количество желчи. Не имея возможности выйти наружу, желчь начинает прорываться в лимфосистему, а уже оттуда – в общий кровоток. Если провести анализ крови, он покажет повышение уровня трансаминаз, щелочной фосфатазы, билирубина и холестерина, понижение гемоглобина, а также эритроцитов и тромбоцитов. Анализ мочи выявит наличие желчных кислот и повышенное выделение уробилина.
Попадая в кровь, желчь и вызывает зуд, который усиливается в вечернее и ночное время. Чаще всего беременные с этим заболеванием обращаются к врачу именно с жалобами на острое и непреодолимое желание почесаться. Оно сводит с ума, нарушает сон, приводит к утомленности и раздраженности. Как правило, сильнее всего чешутся руки, голени и живот.
Наполнение печени желчью вызывает перерастяжение ее капсулы, поверхность которой имеет большое количество болевых рецепторов. Это является причиной постоянной тупой боли в правом боку.
При подозрении на гепатоз врач женской консультации должен внимательно осмотреть пациентку, попытаться пропальпировать область печени, назначить расширенные анализы крови и мочи, а также ультразвуковое исследование печени, желчного пузыря и соседних органов.
Меры профилактики
Чтобы не допустить каких-либо нарушений в развитии эмбриона, следует больше внимания уделить:
- Планированию беременности.
- Лечению хронических болезней до зачатия.
- Здоровому образу жизни.
- Прогулкам на свежем воздухе.
- Употреблению витаминов и минералов.
- Регулярному отдыху.
- Устранению стрессов и физических нагрузок.
- Прохождению профилактических осмотров.
Гораздо легче постараться избежать брадикардии, чем устранять ее. Благодаря соблюдению несложных рекомендаций можно успешно выносить и родить полностью здорового ребенка.
Профилактические меры позволяют избежать развития брадикардии и устранить патологический процесс на начальных этапах формирования. С помощью этого также можно снизить вероятность аномалий в развитии плода.
Диагностика брадикардии плода
Если у новорожденного установить брадикардию довольно легко, то у человеческого зародыша диагноз этого заболевания поставить гораздо сложнее. Современная кардиотокография дает возможность регистрации ударов сердца эмбриона, начиная со времени возникновения этого органа. Однако диагностировать брадикардию можно лишь на 20-22 неделе беременности. На более ранних сроках диагностика этого заболевания не имеет смысла, поскольку ЧСС плода изменяется постоянно. По биению сердца можно лишь установить, жив плод или мертв. А это значит, что на 5, 6, и даже на 7-8 неделе будущей маме не следует беспокоиться о проблемах с ритмикой сердца плода. Контролировать этот показатель состояния будущего ребенка целесообразно лишь начиная с 20 недели.
Дальнейшее регулярное наблюдение за состоянием ребенка во внутриутробном возрасте проводится комплексными методами – от простого использования стетоскопа до УЗИ. Ни одно из них в любых количествах не влияет ни на здоровье плода, ни на последующее его развитие.
Лечение патологии
Брадикардия у плода при беременности лечится путем нормализации образа жизни и изменения рациона женщины, а также назначением витаминных комплексов.
Даже в случае небольших отклонений от нормы будущая мать должна постоянно находиться под присмотром врача
При слишком низкой частоте сокращений сердца у плода важно соблюдать все его предписания
В большинстве случаев необходима госпитализация и лечение в условиях стационара.
Если проблема возникла на позднем сроке, и внутриутробное развитие эмбриона протекает без отклонений, то в качестве метода родоразрешения рекомендуют кесарево сечение.
Если УЗИ показало ухудшение работы сердца у плода, замедление или остановку шевеления, наличие резких дыхательных движений и судорог, женщина должна:
- Полностью отказаться от вредных привычек.
- Нормализовать образ жизни.
- Употреблять подобранные врачом витаминно-минеральные комплексы.
- Пить чаи и настойки на основе лекарственных растений.
- Принимать подобранные медикаменты.
В каждом случае назначают отдельные методы решения проблемы.
Что такое брадикардия?
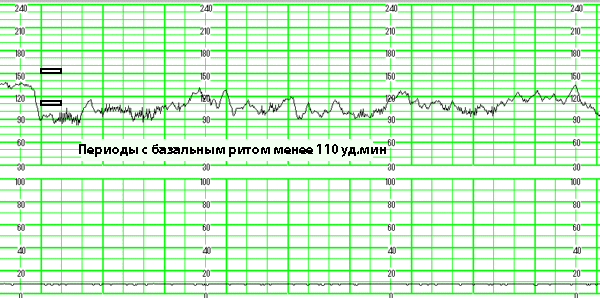
Брадикардия сердца – что это такое и чем она опасна? Патология характеризуется значительным снижением сердечного ритма у эмбриона (до 80-90 ударов в минуту). Патологическое состояние часто сопровождаются отклонениями в работе сердечно-сосудистой и других систем организма.
При снижении сердечного ритма плод недополучает кислород, что чревато гипоксией. На замедление ЧСС у эмбриона обычно оказывает влияние ухудшение состояния матери, то есть чем здоровее женщина, тем меньше вероятность патологии у малыша.
На ранних сроках брадикардия не считается патологией, так как любые исследования будут недостаточно информативными. Начиная с 6 недели, ЧСС стабильно поднимается на несколько единиц каждую неделю. В 9 недель сердцебиение достигает максимального значения в 175 ударов в минуту, а с 10-й начинает постепенно снижаться.
Показатели нормы (кол-во ударов сердца в минуту):
- 6 недель – 104-126;
- 8 недель – 150-172;
- 10 недель – 170;
- 14 недель – 157;
- 22-33 недели – 140-160;
- 34-40 нед. – 140-130.
Лечение гепатоза беременных
Лечение гепатоза осложняется тем, что беременным противопоказаны практически все лекарственные средства
Многие лекарства могут вызывать у плода гипоксию и задержку внутриутробного развития, поэтому врач должен провести полное обследование пациентки и убедиться в правильности диагноза, прежде чем определиться с методикой лечения.
Очень важно понять, на какой стадии находится болезнь. В легкой стадии можно обойтись без медикаментозного вмешательства, применяя специальную диету
Будущая мама должна исключить из рациона всю тяжелую, жирную и высококалорийную пищу, а также прекратить прием витаминных комплексов и прочих лекарств (если их отмена не повредит беременности). Также нередко назначаются препараты, призванные оптимизировать работу печени (Хофитол, Эссенциале Форте Н и другие). Во многих случаях диеты бывает достаточно для того, чтобы токсины вывелись из организма, а состояние пациентки улучшилось.
При более тяжелых стадиях женщину направляют в стационар, где решается вопрос о досрочном родоразрешении. Если опасности для плода нет, то роды можно отсрочить, проводя очистку крови при помощи капельниц. Их сочетают с приемом больших доз вышеупомянутых препаратов и жесткой диетой. Если такая методика позволяет приглушить болезнь или хотя бы удерживать ее на одном уровне развития, а состояние плода не вызывает волнений, то лечение продолжают до 37-38 недель, а к этому сроку планируют роды. Если же метод не дает нужного результата (или если состояние плода ухудшается, явно прослеживается гипоксия), в срочном порядке подписывается согласие на индуцированные роды или Кесарево сечение. Часто у ребенка срабатывает защитная реакция на создавшуюся неблагоприятную ситуацию, и самопроизвольно начинаются преждевременные роды. Однако не стоит надеяться только на природу. При возникновении серьезных показаний рекомендуется запустить родовой процесс заранее, чтобы минимизировать риск осложнений.
Очень важно, чтобы беременная с сильным гепатозом находилась под постоянным контролем врачей. Также необходимо проводить расширенный анализ крови каждые два дня
Нередко бывает так, что под действием капельниц показатели крови вдруг отлично падают. Решив, что болезнь отступила, врач выписывает пациентку, а через пару дней она снова поступает в стационар с резко подскочившими трансаминазами.
Сделайте первый шагзапишитесь на прием к врачу!
Записаться на прием к врачу
Возможные риски
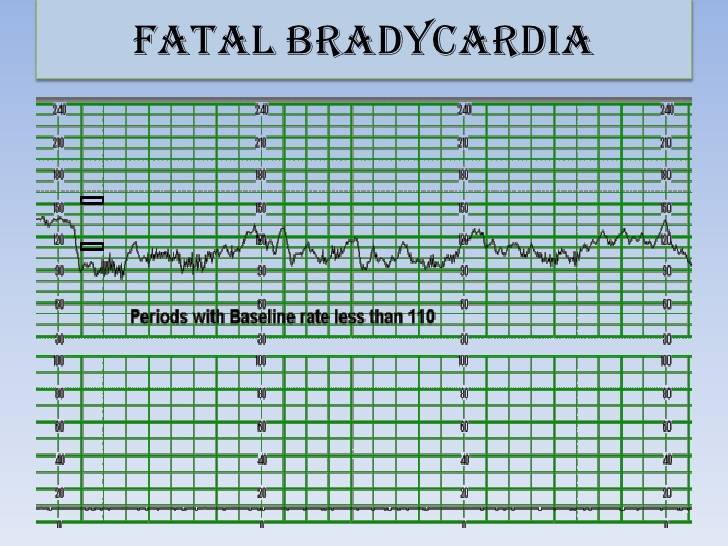
Зависимо от формы брадикардии, состояние может быть безвредным или закончиться гибелью плода. Благоприятный прогноз имеет базальная синусовая брадикардия. Децелерантная в свою очередь крайне опасна и заканчивается гипоксией.
В некоторых случаях наблюдается синусовая брадикардия в пределах 70 ударов, на что плод реагирует нормально и никакой опасности нет, но это редкие исключения. Тяжелые последствия брадикардии:

- врожденные генетические отклонения, включая синдром Дауна;
- недоразвитость плода, атрофия мышечной ткани;
- сердечно-сосудистые заболевания, пороки сердца;
- мертворождение, выкидыш.
Причины брадикардии плода
Причинами брадикардии у человеческого плода при беременности могут стать:
- асоциальный образ жизни (алкоголь, никотин, наркотики);
- низкое содержание витаминов и витаминообразующих веществ в пище, частое употребление фаст-фуда;
- недостаток свежего воздуха, слишком редкие прогулки будущей мамы;
- легочные и сердечные заболевания женщины, особенно при обострении их хронического течения;
- различные виды анемии;
- случаи давления во время беременности;
- инфекционное заболевание;
- токсичные препараты, влияющие на зародыш;
- выраженное состояние стресса;
- тяжелые формы длительного токсикоза;
- ряд аномалий зародышевого развития;
- преждевременно отслоившаяся плацента;
- случаи обвития пуповиной;
- много- и маловодие.
Поскольку выявить брадикардию возможно не раньше, чем спустя 20 недель беременности (т.е. на ее пятом месяце), ради профилактики брадикардии у эмбриона необходимо правильно питаться, вести здоровый образ жизни и выполнять общие рекомендации врачей на срок вынашивания плода. Регулярное посещение врача начиная с 8 недель беременности (а еще лучше – на шестой или на седьмой неделе) позволит определить, какие заболевания плода возможны в период вынашивания, чтобы впоследствии вовремя диагностировать их.
Острая форма
Острая форма нехватки кислорода может возникнуть в любой момент и даже во время родоразрешения. При таком диагнозе необходим срочные оперативные действия. Если это происходит на позднем сроке, то скорее всего женщине вызовут роды или проведут кесарево сечение.
Осложнения же зависят от тяжести гипоксии, индивидуальных особенностей здоровья женщины и течения беременности:
- При повышенной густоте крови роженицы, её ткани и ткани ребёнка подвергаются большому дефициту кислорода и питательных элементов. Это провоцирует кровоизлияние и отмирание некоторых клеток у малыша после появления на свет. Чаще всего страдают нервная система и мозг;
- Патология вызывает преждевременное старение и отслоение плаценты, это опасно для ребёнка и матери. Могут начаться преждевременные роды, открыться кровотечение, а у ребёнка может быть геморрагический шок, обескровливание.