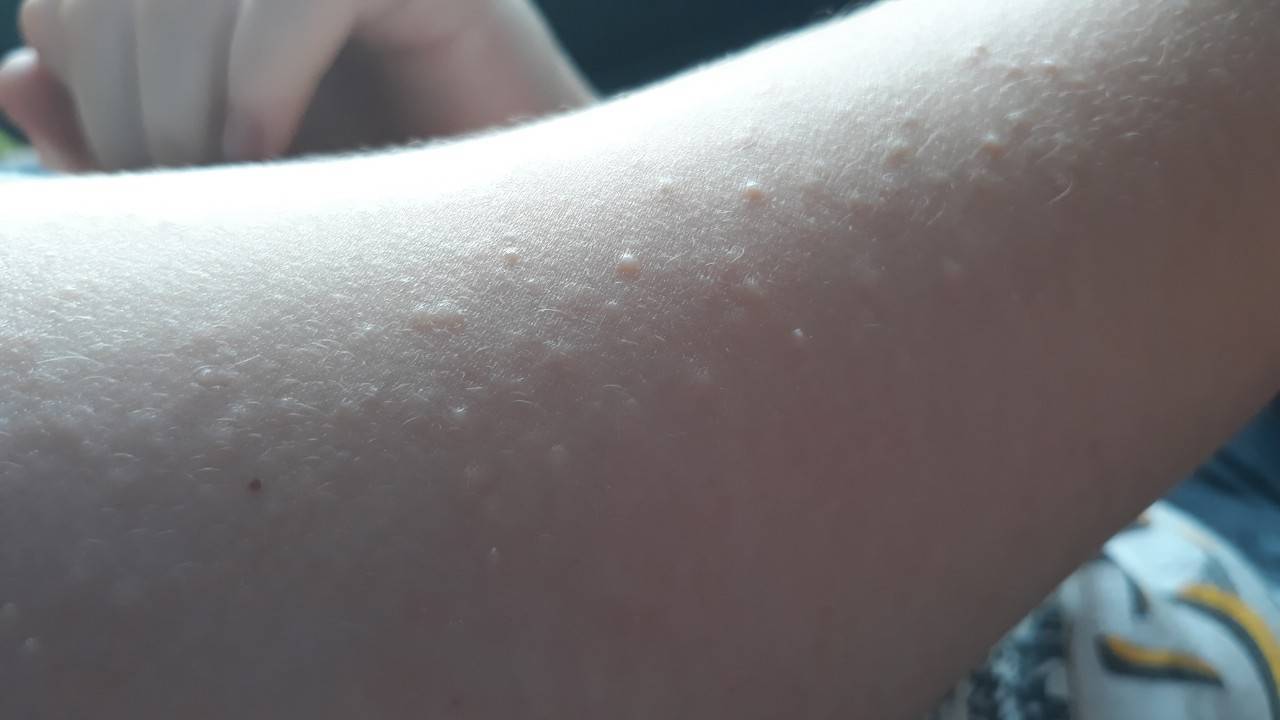
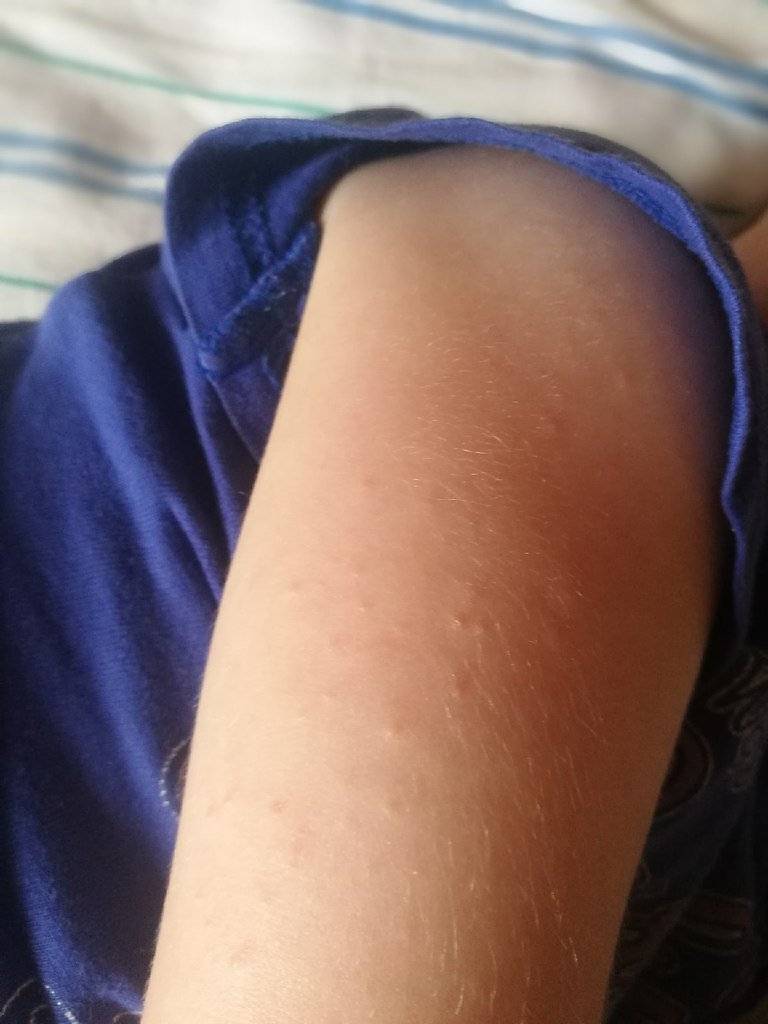
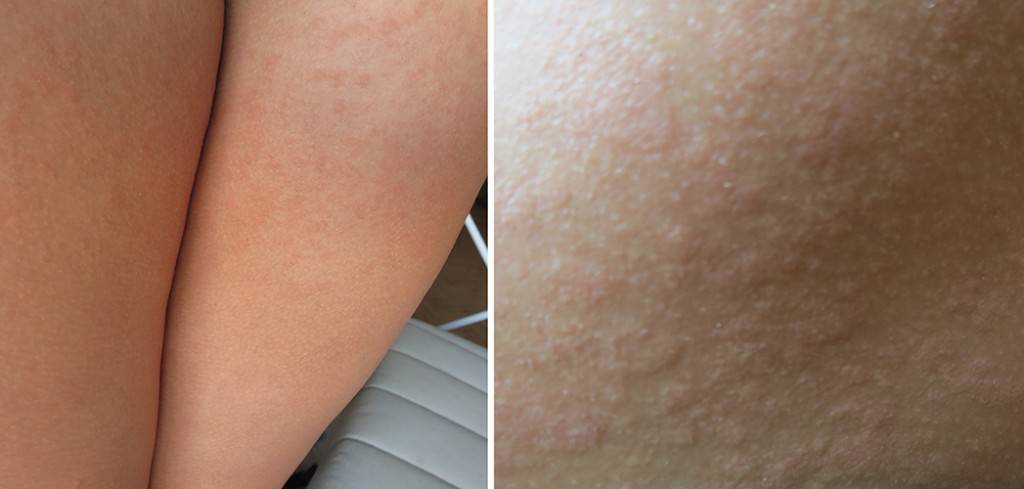
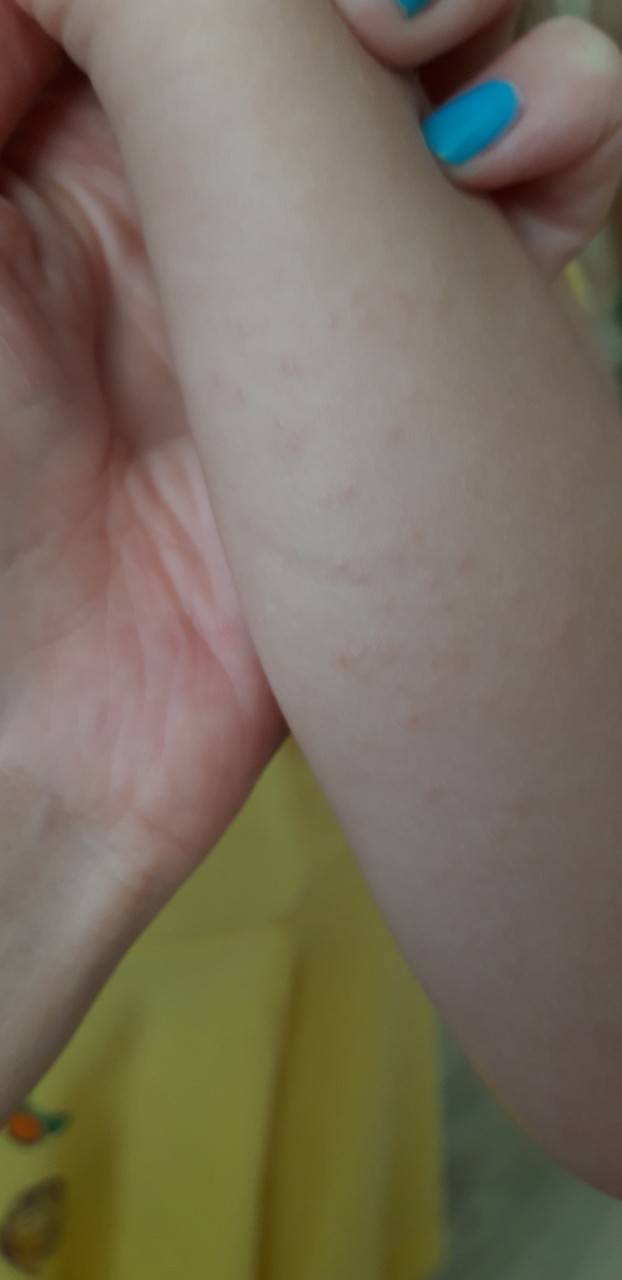
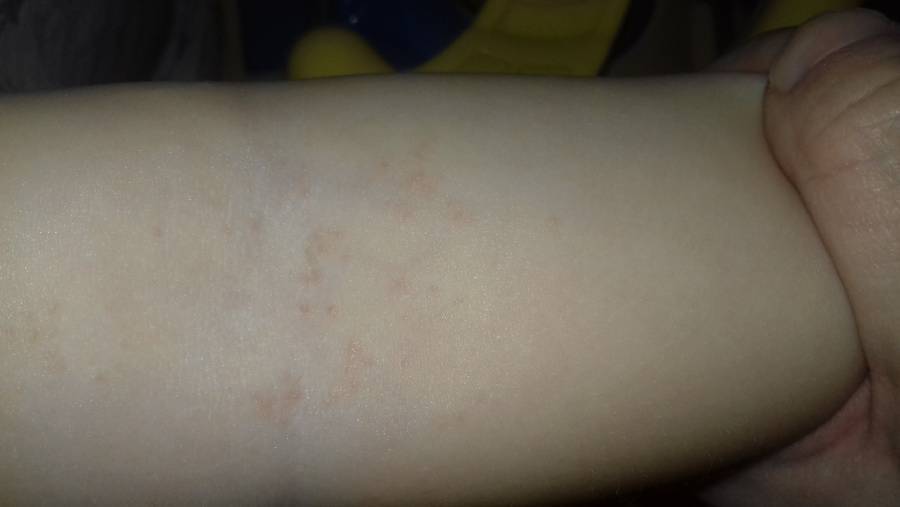
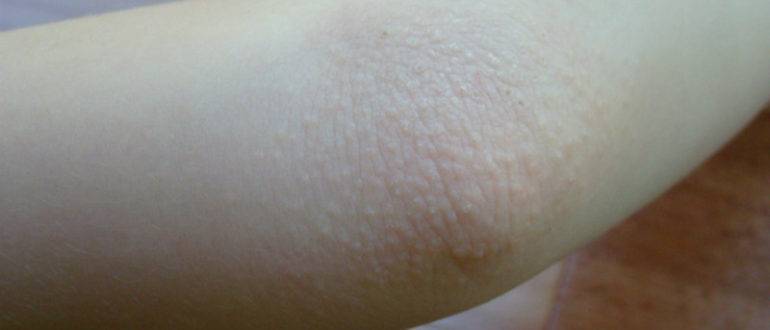
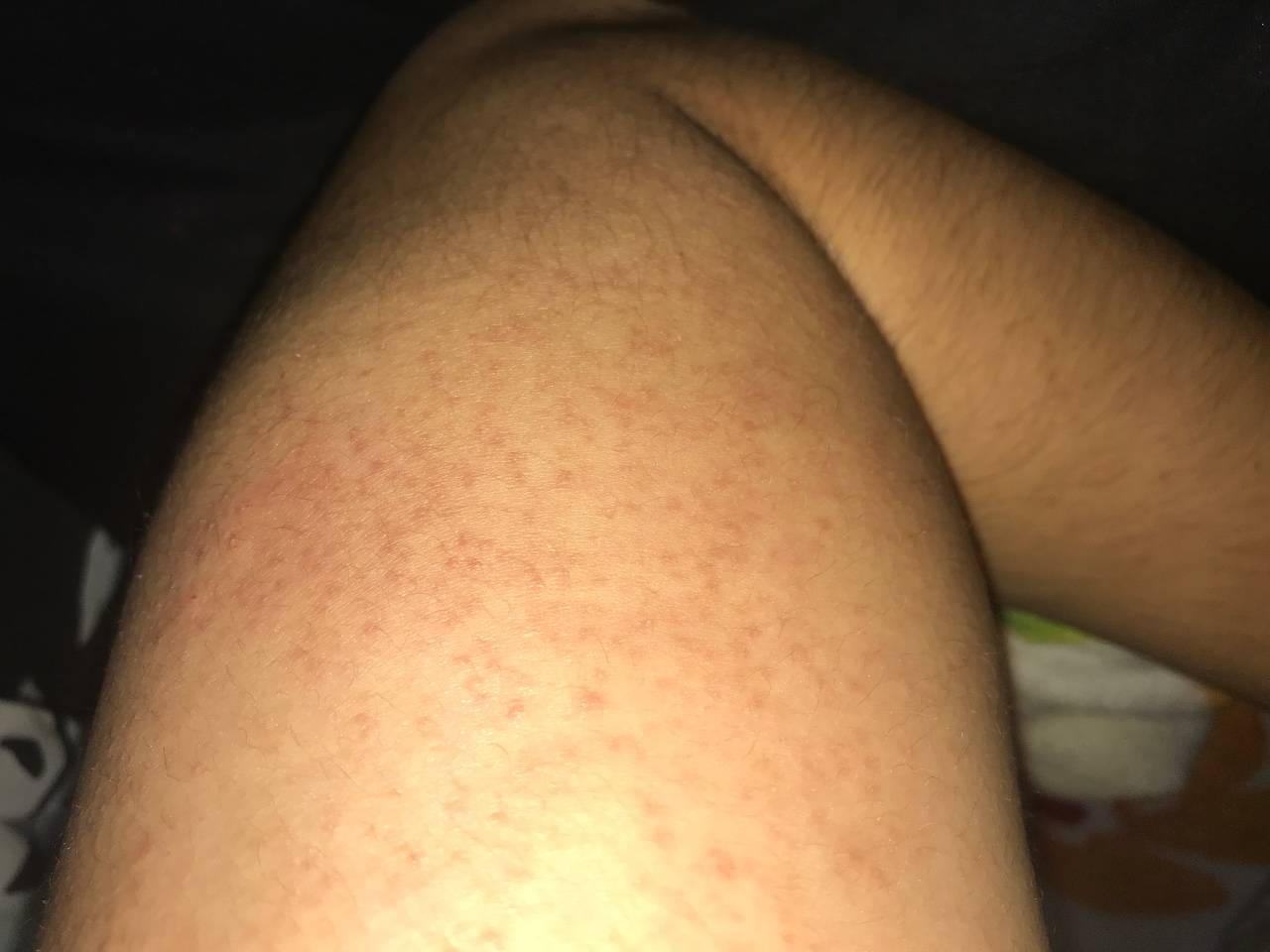
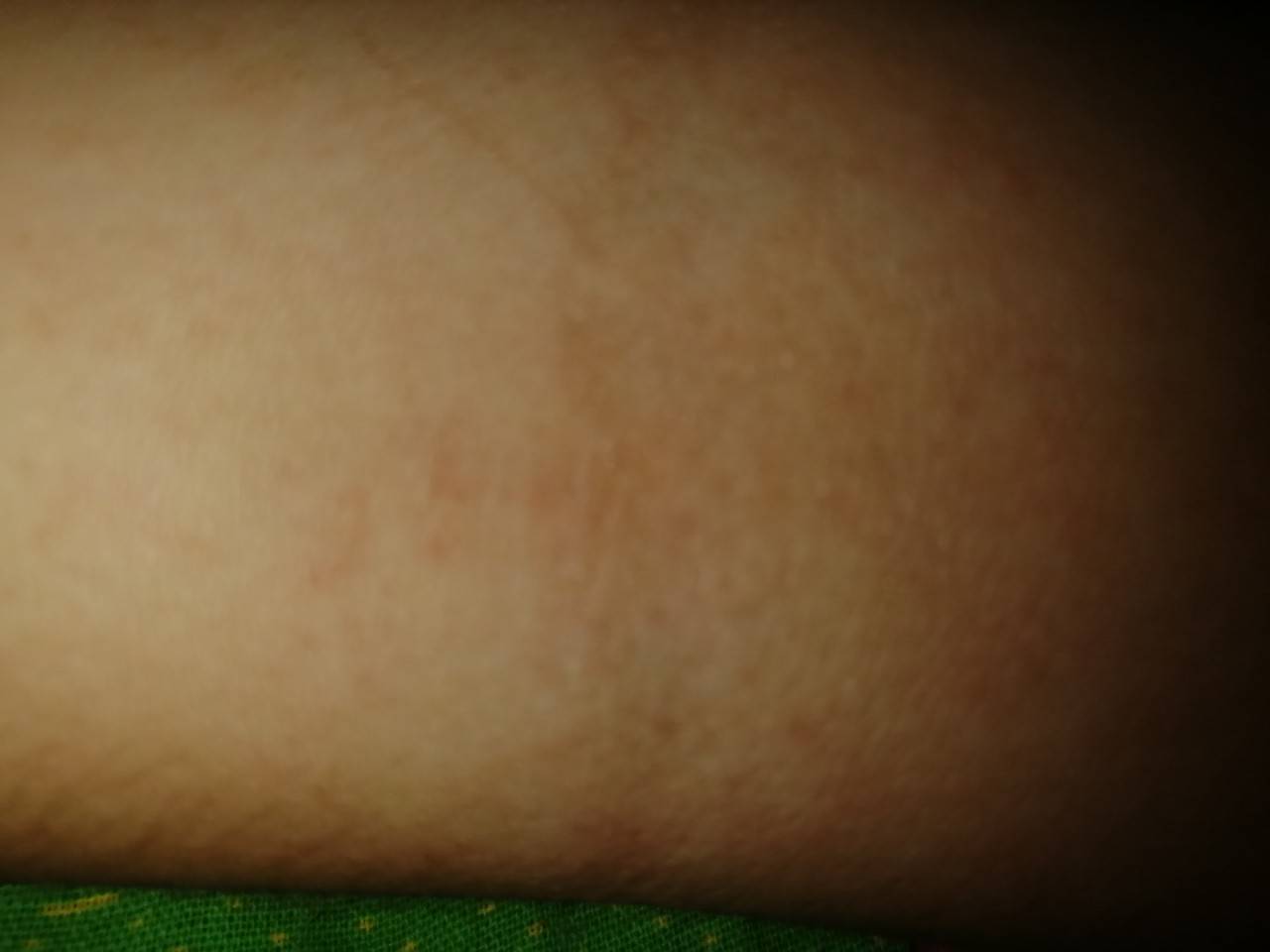
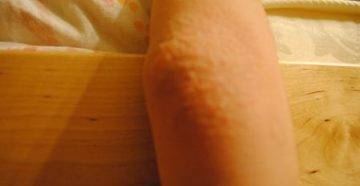
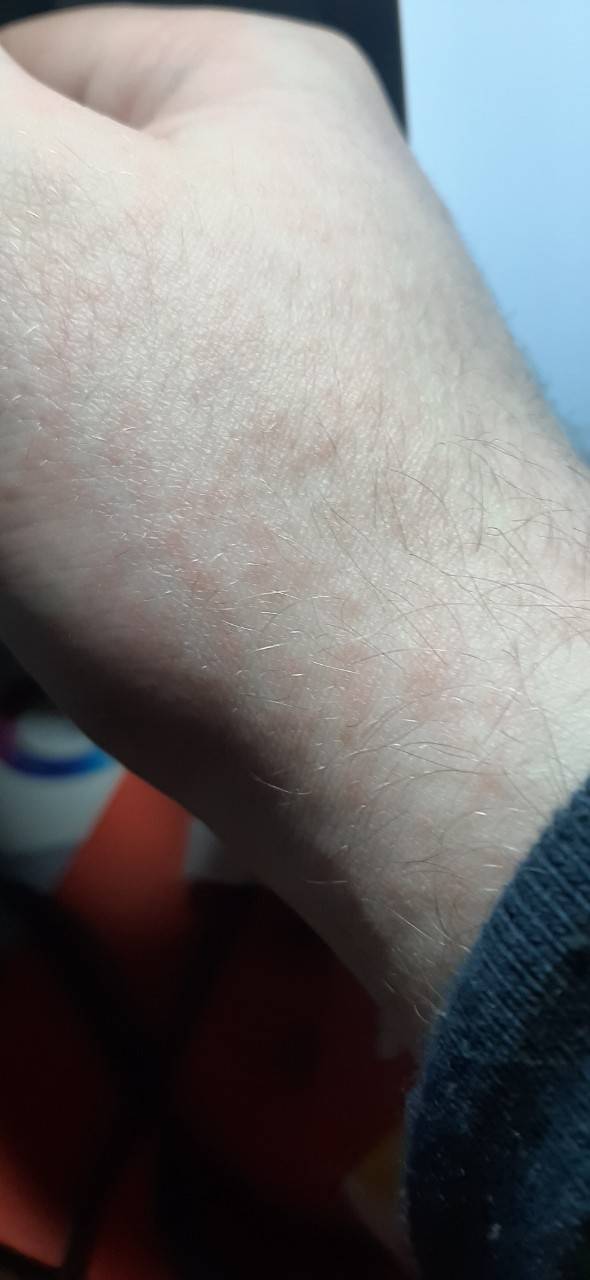
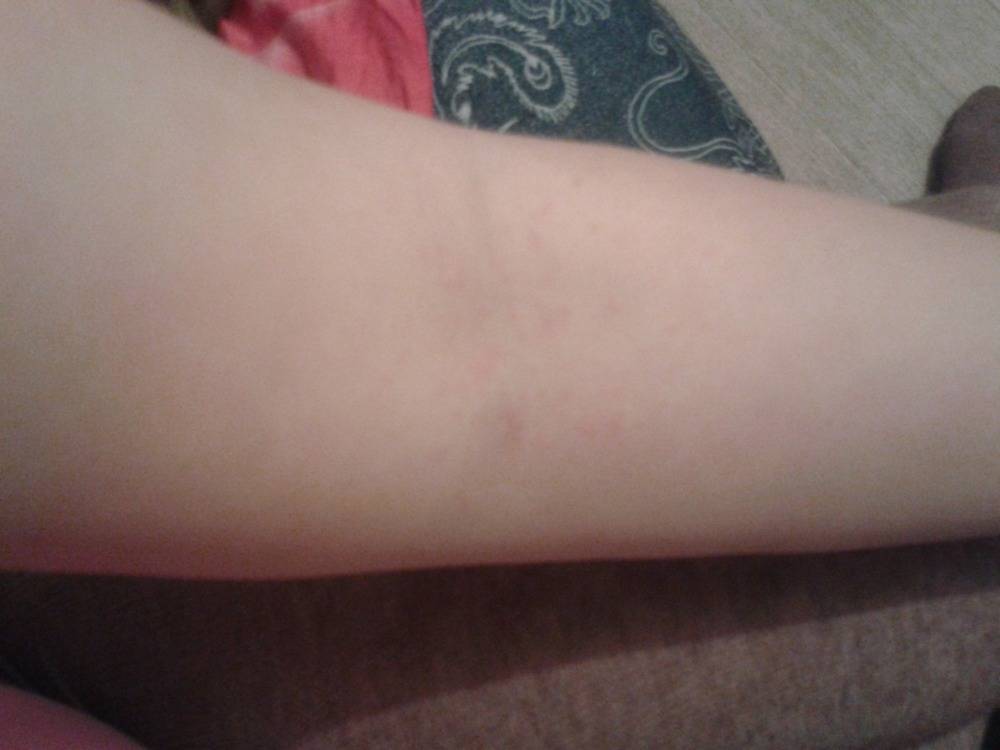
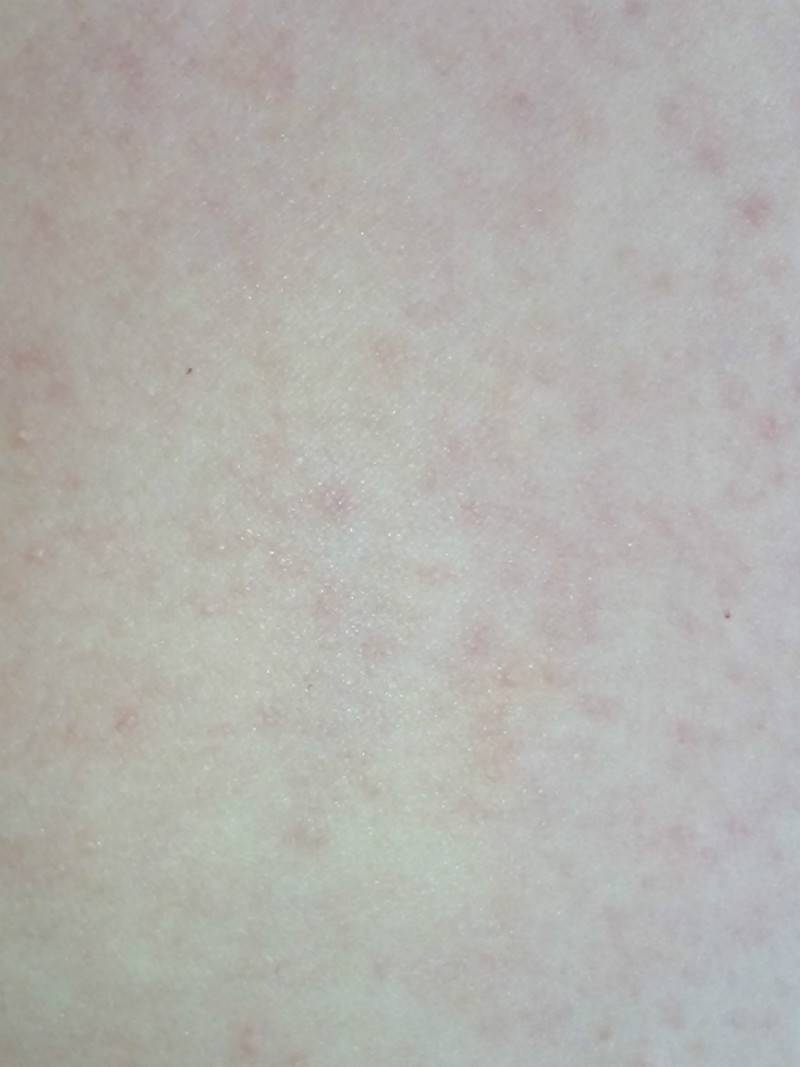
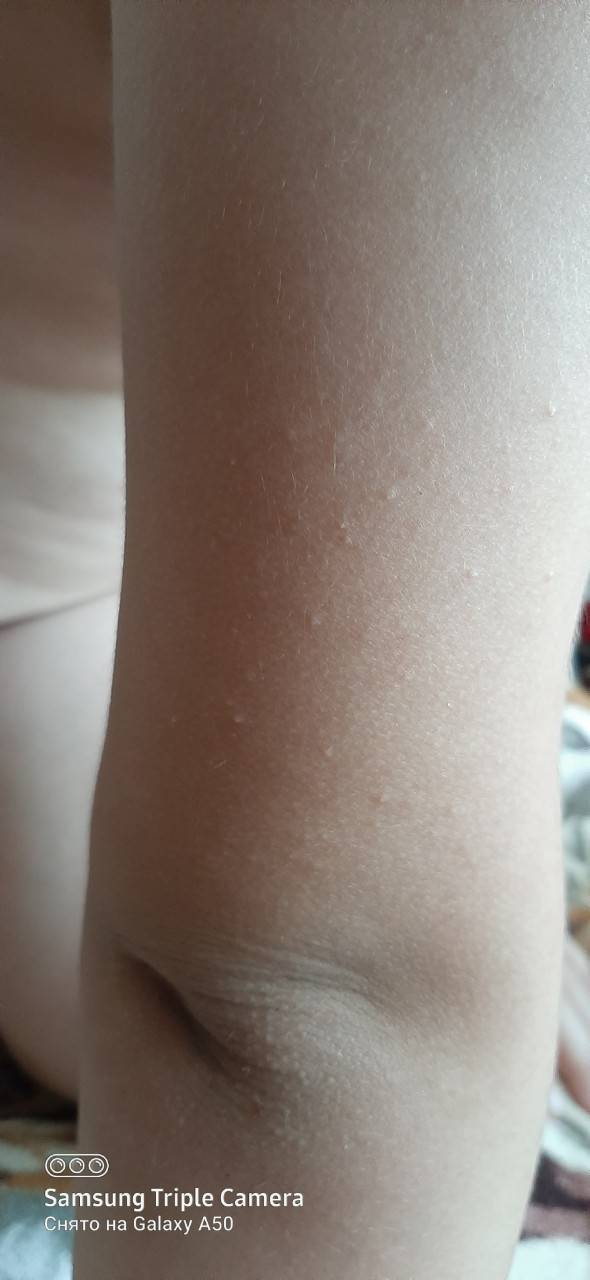
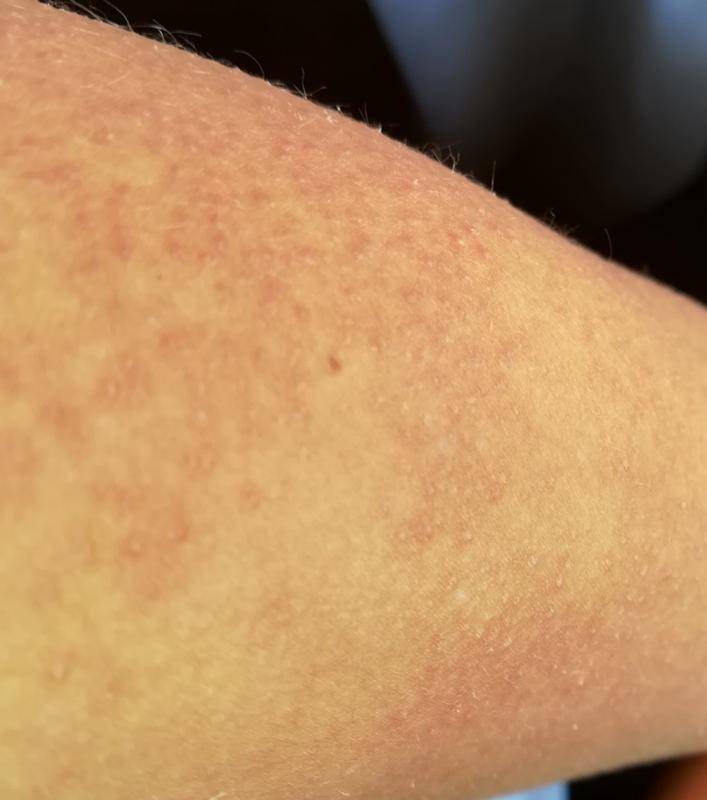
Мелкие чешущиеся прыщи на локтях и коленях
Локти и колени часто подвергаются воздействию раздражителей от жестких мыл (например, хозяйственное или дегтярное), одежды или гигиенических средств, не предназначенных для использования на детской нежной коже, особенно локтей и колен.
Каждый тип шишек на локтевой экземе имеет специфические характеристики и различие симптомов:
- Атопическая экзема (атопический дерматит) рассматривается как раздраженные, красные прыщи с коркой на коже локтя и других частях тела Если кожа становится сильно зараженной, она может развить водянистые прыщи Чесание и царапанье зудящих прыщей в этих областях приводят к большему раздражению, что также увеличивает риск заражения другими инфекциями и восхвалениями.
- Контактный дерматит — когда раздражитель приводит к контактному дерматиту, тогда симптомы могут варьироваться от легкого покраснения кожи до даже сильных язвенных шишек на коже локтей или коленях.
Когда такие заболевания вызваны аллергической реакцией, это обычно приводит к покраснению кожи, мелким красным шишкам на локтях или волдырям и очень сильному зуду.
Реакция кожи, вызванная аллергией на растения, очень интенсивна Это видно на примере того, как быстро появляется сыпь чешущихся прыщей сразу же после контакта кожи с раздражителем.
Дополнительная диагностика
Для определения причины высыпаний на локтях и коленях необходима комплексная диагностика. Иногда происхождение пятен ясно и по данным клинического осмотра, но зачастую приходится проводить дополнительные исследования:
- Общий анализ крови (лейкоцитарная формула, СОЭ).
- Биохимические показатели (иммуноглобулины E, антистрептолизин-О, ревмопробы).
- Серологические маркеры (МРП, ИФА, РИФ).
- Аллергопробы (аппликационные, прик-тест).
- Соскоб с пораженных участков (микроскопия, посев).
Исходя из конкретной ситуации, ребенку или взрослому может потребоваться консультация смежных специалистов – аллерголога, инфекциониста, ревматолога. Дифференциальную диагностику приходится проводить с широким спектром состояний, сопровождающихся сыпью на коже.
Профилактические рекомендации
Особых профилактических мероприятий не существует, однако есть простые правила, которые следует соблюдать:
- поддерживать гигиену тела и своевременно увлажнять сухие участки кожи;
- избегать механических повреждений коленей и локтей;
- потреблять большое количество овощей и фруктов;
- курс витаминотерапии рекомендован дважды в год;
- избегать тактильных контактов с людьми, страдающими грибковыми заболеваниями;
- минимизировать контакт с аллергенами, особенно с ядохимикатами;
- работать с бытовой химией (чистящими порошками, средствами для мытья посуды) в плотных резиновых перчатках.
Для избежания аллергии у детей необходимо соблюдать простые меры. Прежде всего, правильно вводить прикорм малышам и следить за реакцией организма на введение новых продуктов в рацион питания грудничков. Часто у младенцев начинается сыпь на готовые каши и молочные смеси. Дети более старшего возраста не должны злоупотреблять шоколадом, цитрусовыми и фаст-фудом.
Кормящим матерям рекомендуется соблюдать диету: отказаться от большого количества кофе и шоколада, морепродуктов, концентрированных соков, апельсинов и мандаринов. Аллергены, полученные мамой при неправильном питании, могут не беспокоить женщину, но передаваться через грудное молоко ее малышу и вызывать у него атопическую сыпь.
Одежда для детей предпочтительна из натуральных тканей. Крупные производители бытовой химии разрабатывают детские серии противоаллергических средств по уходу за малышами: стиральные порошки, шампуни, гели для мытья. Не нужно дожидаться появления симптомов аллергического дерматита – лучше сразу, с рождения, пользоваться специальными средствами из детской линейки.
Стадии протекания экземы на локтях
Болезнь может протекать в виде следующих стадий:
- Острая. Она в свою очередь подразделяется на:
- эритематозную – покраснение и отек пораженного участка кожи;
- папулезную – появление папулезных высыпаний;
- везикулезную – появление на поверхности папул пузырьков;
- мокнущую – образование эрозий и выделение серозной жидкости;
- корковую – засыхание везикул и покрытие их корочками.
- Подострая – кожа утолщается, усиливается рисунок, появляется шелушение.
- Хроническая – кожа становится синюшной, лихенизируется, шелушится, появляются пигментные пятна. Периодически развивающиеся рецидивы характеризуются появлением небольшого количества пузырьков.
Высыпания и их причины
Причин, на самом деле, может быть большое количество. К примеру, иногда высыпания возникают вследствие механического воздействия, когда используется тесная или неудобная обувь. В результате, колени:
- Краснеют;
- Натираются;
- Покрываются мелкой красной сыпью.
Может появиться сыпь после того, как укусит насекомое. В результате, человек чувствует зуд и начинает сильно расчесывать ранку. Таким образом, может занестись какая-нибудь инфекция. Когда кусают клещи, вполне может появиться геморрагическое высыпание.
Еще одной нередкой причиной может быть грибок. Например, микоз обозначает высыпание на стопах из-за паразитических грибков. Начало подобной болезни связано с возникновением водянистой сыпи и некоторых трещин, возникающих среди пальцев ног. Потом кожные частицы начинают шелушиться и возникают даже гнойные язвочки там, где сначала были пузырьки.
Если речь идет о чесотке, сыпь сопровождается сильным зудом. Так бывает из-за того, что чесоточный клещ передвигается под кожным покровом. Когда имеется лишай, тоже могут появляться пузырьки.
Когда сыпь вызывается аллергическими реакциями, нередко это связано с применением косметических средств или же определенных моющих препаратов, оказывающих аллергенное действие. Реакции могут быть вызваны шерстью, например. Зуд возникает из-за пылевых клещей и постельных клопов. Часто встречается пищевая аллергия, вызванная цитрусами, шоколадом, молочными продуктами и так далее.
Наконец, не следует забывать о крапивнице, как возможной причине появлении высыпаний. В таком случае сыпь может возникать и затем появляться. Впоследствии высыпания становятся волдырями – практически такими же, какие могут возникать, если человек обжигается крапивой.
Врачи немалое внимание уделяют наследственным причинам возникновения сыпи. Это может быть экзема, к примеру
При ней обычно возникают пузырьки, внутри которых содержится жидкость. Потом они начинают лопаться и заменять сухими корочками.
Во время сахарного диабета может быть кожный зуд вместе с сыпью на коленях. Если восстановить и стабилизировать нормальные показатели сахара в крови, высыпания, как правило, исчезают.
Методы диагностики кожных заболеваний:
- Диагностика кожных заболеваний
- Диагностика кожных заболеваний на дому
- Диагностика аллергических заболеваний кожи
- Диагностика бактериальных заболеваний кожи
- Диагностика вирусных заболеваний кожи
- Диагностика заболеваний волос
- Диагностика заболеваний ногтей
- Диагностика новообразований на коже
- Соскоб с кожи
- Пузыри на коже
- Дерматоскопия
- Анализы на демодекс
- Диагностика половых инфекций
- Анализы на грибы
- Соскоб с кожи
Стадии развития псориаза локтей
Псориаз на локтях обычно протекает волнообразно, с рецидивами и ремиссиями. Обострения развиваются стандартно.
Встречаются летняя, зимняя и внесезонная формы заболевания. Более распространена форма с рецидивами в холодное время года. Летом у таких больных элементы сыпи могут полностью исчезать. Избавиться от симптомов летней формы заболевания можно на море.
Прогрессирующая (начальная) стадия
На задней поверхности рук в области локтей формируется сыпь увеличивающиеся и сливающиеся между собой; иногда это небольшие элементы, не распространяющиеся на окружающую кожу; но часто образуются большие бляшки, переходящие на предплечье и кисть; псориаз на локтях, начальная стадия, фото.
Cтационарная
Заболевание «застыло», нет ни прогрессирования, ни обратного развития; в отличие от начальной стадии травмирование кожи не приводит к усилению сыпи.
Регрессирующая
Заживление происходит постепенно; сыпь начинает бледнеть или от центра к периферии (получаются розовые кольца) или от периферии к центру (кольца белого цвета); на месте сыпи образуются белые или коричневые пятна, которые постепенно проходят; но чаще всего на локтях остается одна – две дежурные бляшки.
При правильном своевременном местном и общем лечении ремиссия может длиться очень долго, десятилетиями. Но при активном действии провоцирующего фактора возможно обострение, как правило, происходит из-за неправильного лечения.
Причины сыпи на локтях
Кожа может повреждаться не только снаружи в виде сыпи, но и изнутри путем:
- инфицирования;
- аллергических реакций;
- нарушений трофики и иннервации при хронических заболеваниях;
- при онкологии;
- от старости.
Причинами сыпи на локтях и коленях у ребенка могут стать:
пеленочный дерматит;
ветрянка, скарлатина, краснуха, корь;
пищевая аллергия;
потница;
раздражение кожи контактом с одеждой, выстиранной с аллергенным порошком;
укусы жалящих и кровососущих насекомых;
контакт кожи с некоторыми растениями (крапива).
У взрослых этиология в некоторой степени определяется возрастом. У пожилых, например, прослеживается четкая связь сыпи с приемом некоторых лекарств, со стрессами, обменными и дистрофическими нарушениями и воспалениями (нейродермитом, бурситом и пр.). Поскольку структура кожи и локтей, а также функция этих областей практически не отличается, все сказанное в дальнейшем будет касаться обеих областей.
Есть некоторые патологии, которые любят поражать именно локти: например, частой причиной становится постоянное трение локтей о поверхности столов, парт.
Такой постоянный контакт создает определенную степень влажности и температуры, в коже возникают микротрещины, в них поселяются микробы, размножаясь, они вызывают воспаления.
Особенно часто такое наблюдается при работе за компьютерным столом, у барменов, бухгалтеров и др. Кожа на локтях чувствительна, отличается сухостью и склонностью к шелушениям.
Причинами сыпи на локтях и коленях у детей и взрослых могут быть еще следующие факторы:
крапивница;
атопический дерматит;
экзема;
псориаз;
лишай;
чесотка;
микозы (редко).
Рекомендации для переболевших
Аллергические и инфекционно-аллергические артриты, обычно заканчиваются полным выздоровлением. Но всегда есть риск развития рецидива при повторном контакте с вызвавшем заболевание аллергеном. Поэтому переболевшему человеку рекомендуется:
- не допускать контактов с аллергенами;
- соблюдать гипоаллнергенную диету, исключив из рациона продукты, оказывающие аллергизирующее воздействие: мед, орехи, шоколад, яйца, а также сладости и сдобу;
- заниматься лечебной гимнастикой, плаванием и посильными видами спорта, больше двигаться;
- устранить тяжелые физические нагрузки, следить за своим весом, не допуская его чрезмерного увеличения;
- своевременно лечить все острые заболевания и санировать очаги инфекции.
Профилактика аллергического артрита
Об этом особенно следует позаботиться лицам, страдающим аллергическими заболеваниями (атопическим дерматитом, бронхиальной астмой) или склонностью к развитию аллергических реакций (крапивницы, отека Квинке, анафилактического шока). Профилактика должна включать в себя: гипоаллергенную диету, устранение воздействия аллергенов и своевременное лечение всех острых и хронических заболеваний.
Уходовые средства для возвращения коже здорового вида
Строить лечение сыпи на использовании одних только ухаживающих средств нельзя. Однако, когда начнется процесс выздоровления, необходимо обеспечить коже достаточное увлажнение и питание. Можно сделать это при помощи средств «Ла-Кри».
Крем «Ла-Кри» восстанавливающий – это эффективный крем от аллергической сыпи, который помогает и при лечении других видов сыпи на коже. Это средство оказывает восстанавливающее, успокаивающее и противовоспалительное действие. Крем от сыпи содержит целый ряд натуральных добавок – экстракт грецкого ореха, череды, фиалки и солодки, масло авокадо, бисаболол, пантенол. Эти компоненты успокаивают и смягчают кожу, способствуют заживлению возникающих при зуде расчесов и трещин, оказывают противомикробное действие. Пантенол обладает регенерирующим и очищающим эффектом, укрепляя естественный барьер эпидермиса.
Как лечить крапивницу у ребенка?
Лечение всегда начинается с устранения причин. Если ситуация простая, и понятно, что именно стало «спусковым крючком» заболевания, необходимо оградить ребенка от повторного воздействия этого фактора. Например, если крапивница развилась после укуса осы, достаточно лишь постараться, чтобы малыш больше не встречался с этими насекомыми. Если карапуз покрылся волдырями после назначения определенного лекарственного препарата, лечение методом исключения также не займет много времени.
Наш эксперт врач-дерматолог |
Существует несколько важных правил профилактики с целью предупреждения повторного возникновения крапивницы. Среди них — устранение или ограничение триггеров крапивницы и обращение к врачу (педиатру или аллергологу) для выявления аллергена, чтобы максимально ограничить взаимодействие с ним. Больному, склонному к проявлению анафилактических реакций, также рекомендуется носить браслет или записку с информацией о вызывающих их аллергенах. |
Встречаются ситуации, и они не единичные, когда не удается понять, какой раздражитель вызвал симптомы крапивницы. Особенно часто это происходит, если родители вовремя не обратились к врачу, посчитав, что досадное высыпание пройдет само собой, а этого не случилось.
Если раздражитель неизвестен, ребенку назначается лечение в виде гипоаллергенной диеты. Из его рациона должны быть исключены все продукты, содержащие гистаминолибераторы. В список риска входят:
Яркие красные и оранжевые фрукты: апельсин, ананас, томат, клубника и т.д.
Шоколад, кофе, какао.
Бобовые, включая продукты с соей.
Пшеница и другие злаки, содержащие глютен.
Ферментированные сыры и сыры с плесенью.
Маринованные, соленые, квашеные продукты.
Рыба и морепродукты.
Ветчина и копчености.
Орехи, семечки.
Специи, травы и овощи с острым вкусом, такие как редис, хрен и т.д.
Яйца.
Мед.
Шпинат.
Пищевые добавки — красители, консерванты, ароматизаторы.
Диета назначается на время, пока не пропадут симптомы. После этого можно начинать возвращать в рацион малыша продукты по одному, отслеживая реакцию организма.
Если в течение 1–2 месяцев диета не принесла результата, необходимо переходить к медикаментозному лечению. Его назначает доктор, наблюдающий ребенка.
Как понять, у ребенка сильная крапивница или не очень?
Для оценки признаков заболевания разработан специальный метод, который называется «Индекс активности крапивницы за 7 дней». Он очень простой, и вы его без труда освоите.
В течение семи дней необходимо оценивать два признака крапивницы — волдыри и зуд. Ежедневно ставьте каждому симптому балл от 0 до 3 в зависимости от того, насколько они выражены.
Суммарная оценка за 1 день для обоих признаков составит от 0 до 6. Чтобы получить общую оценку за 7 дней, сложите все ежедневные цифры вместе. Результат покажет, насколько сильна крапивница у ребенка:
Полученный результат позволит вам оценить, насколько эффективно проходит лечение.
Авторы: , врач-дерматолог
По всему телу
Если волдыри на теле у ребенка, т.е. по всему туловищу, то есть очень высокая вероятность, что причиной выступает одна из инфекций. Причем многие из таких болезней заразны, в связи с чем лучше вызвать врача на дом. Возможные причины высыпаний:
- стрептодермия;
- ветряная оспа;
- фолликулярная ангина;
- рожистое воспаление;
- энтеровирус;
- опоясывающий лишай;
- пузырчатка;
- герпес 1 и 2 типа.
При инфекции кроме высыпаний наблюдаются повышенная температура, общая слабость и озноб. Локализация пузырьков может подсказать тип заболевания. К примеру, при пузырчатке сыпь появляется на животе, вокруг пупка и на бедрах. Разновидность этого заболевания – болезнь Риттера (отслаивающийся дерматит). Пузырьки сначала возникают вокруг рта, обычно во время кормления (если у женщины есть трещины на сосках), а затем распространяются по всему телу. Рожистое воспаление тоже начинается с области вокруг пупка, после чего быстро распространяется на соседние ткани.
Источники
- Torjesen I. Covid-19: Omicron may be more transmissible than other variants and partly resistant to existing vaccines, scientists fear. BMJ. 2021 Nov 29;375:n2943. doi: 10.1136/bmj.n2943. PMID: 34845008.
- HKUMed finds Omicron SARS-CoV-2 can infect faster and better than Delta in human bronchus but with less severe infection in lung. https://www.med.hku.hk/en/news/press/20211215-omicron-sars-cov-2-infection
- Попова допустила шестизначные числа заражений COVID из-за омикрона https://www.rbc.ru/society/11/01/2022/61dd8bd19a7947ba4bee93b5
- Barrett CE, Koyama AK, Alvarez P, et al. Risk for Newly Diagnosed Diabetes >30 Days After SARS-CoV-2 Infection Among Persons Aged <18 Years — United States, March 1, 2020–June 28, 2021. MMWR Morb Mortal Wkly Rep 2022;71:59–65. DOI: http://dx.doi.org/10.15585/mmwr.mm7102e2.
Прыщи на локтях приносят дискомфорт?
Любой из участков нашего тела отличается от другого набором свойств, будь они физиологические, анатомические или биохимические. Именно от этого зависят места локализации кожных высыпаний в виде прыщей. Каждая из болезней определяет участок, на котором она может проявиться. Какова же причина появления прыщиков на локтях? И какие должны быть действия в этой ситуации, если они у вас чешутся?
Причины появления прыщей на локтях и лечение
Чаще всего прыщи на коленях и локтях являются проявлением аллергического дерматита, который, в свою очередь, имеет место при нестандартной (неадекватной) реакции вашего организма на раздражители различного рода. В течение жизни мы довольно часто сталкиваемся с внешними раздражителями, например, большое количество средств бытовой химии, декоративная косметика, мед, цитрусовые фрукты и многое другое.
В данной ситуации для того, чтобы избавиться от прыщиков, нужно определить аллерген, провоцирующий их появление. Для этого дерматологи проводят определенные анализы. После того как аллерген будет выявлен врачом-дерматологом, назначается курс лечения, состоящий из перорального (внутрь) приема антигистаминных препаратов, который сопровождается обработкой локтей различными мазями.
Если появившиеся прыщи выше локтя и непосредственно на самих локтях зудят и чешутся, то, возможно, их высыпание связано с чесоткой, ведь это является одним из ее симптомов. Поражение организма чесоткой связано с паразитированием на кожном покрове микроскопического клеща, относящегося к семейству арахнид. В народе этого паразита называют – чесоточный зудень. Он внедряется в кожный покров и затем начинает питаться его тканями, при этом наблюдается создание целых колоний этого паразитического клеща.
Кроме этого, прыщи при чесотке выделяются ярко-красным цветом и жидкостью, которой они наполнены. Своевременное лечение чесотки поможет избежать ее дальнейшее распространение по телу. Кроме этого, вы сможете обезопасить себя от возникновения экземы, которая появляется в запущенных случаях данного заболевания.
В зависимости от причин назначается лечение
Нередко прыщи на локтях вызваны нарушением привычного ритма работы внутренних органов. Борьба в этом случае будет также индивидуальна.
Если в вашем организме произошло нарушение обмена веществ, то на локтях чаще всего появляются мелкие красные прыщики, внутри которых находится гнойное содержимое. В некоторых случаях такие прыщики могут появляться в результате наследственной предрасположенности. Если появление прыщиков на локтях передалось вам генетически, то обычно это сопровождается зудом и повышенной сухостью кожного покрова.
Появление прыщиков на локтях может быть связано с авитаминозом или нехваткой необходимых организму микроэлементов. Жесткая кожа может быть связана с избыточным содержанием солей магния и кальция и может стать причиной кожных высыпаний.
В этой ситуации для лечения прыщей на локтях назначается курс приема поливитаминных препаратов с богатым содержанием витаминов А и С, который сочетается с нанесением на локти 5 или 10-процентной салициловой мази.
Еще одной причиной появления прыщиков на локтях могут стать проблемы в работе желудочно-кишечного тракта. Несмотря на то что использование скрабов или подсушивающих масок помогает в данной ситуации, всё же необходимо вылечить заболевание, ставшее причиной появления прыщиков. Это избавит вас от повторного появления прыщиков. В данной ситуации нужно обратиться за помощью к гастроэнтерологу, он подберёт вам подходящее лечение.
По секрету
Если у Вас проблемная кожа, то у Вас есть всего три варианта:
Вариант №1. Пользоваться косметологическими средствами, которые не убирают причину прыщей (Зинерит, Дифферин и другие). В этом случае эффект будет краткосрочным, а тональный крем станет лучшим другом.
Вариант №2. Пилинги, чистка ультразвуком, озонотерапия. Минусы:
Причины появления сыпи на теле у ребенка
Аллергия – ответная реакция организма на раздражитель. Наиболее подвержены проявлению аллергии дети с ослабленным иммунитетом. Чаще всего она проявляется в виде сыпи на теле; кроме того, может появиться слезотечение и заложенность носа. Следует отметить, что аллергия наиболее опасна для новорожденных детей; чем старше ребенок, тем меньший вред здоровью она наносит.
Патологическое состояние может вызвать любой раздражитель, попавший в организм, или оказывающий внешнее влияние. Основные причины появления сыпи:
- Наследственность. Если один из родителей имеет склонность к проявлению аллергии, у ребенка увеличивается риск развития патологии.
- Продукты питания. При естественном вскармливании все питательные вещества поступают вместе с грудным молоком. При употреблении матерью запрещенных продуктов (сладкого, цитрусовых, меда) у малыша появляется сыпь. Если ребенок находится на искусственном вскармливании, необходимо правильно выбрать смесь. Следует правильно вводить прикорм, чтобы своевременно обнаружить и определить аллерген. Чаще всего у детей возникает пищевая аллергия на яйца, орехи и ягоды (рекомендуем прочитать: пищевая аллергия у ребенка: симптомы, лечение и фото). Она проявляется на лице и руках.
- Лекарственные препараты. Многие средства, содержащие в составе красители, подсластители и консерванты, вызывают аллергическую реакцию. Появление сыпи возможно и после лечения антибактериальными препаратами, поэтому следует внимательно подходить к выбору медикаментов и принимать их совместно с антигистаминными средствами.
- Аллергия может появиться после введения прививки. Инъекции маленьким детям ставятся после приема противоаллергических препаратов.
- Природные факторы. При низком иммунитете аллергия может появиться из-за воздействия солнечных лучей и холода. Сильнейшими аллергенами являются шерсть домашних животных, пыль и пыльца цветов. Следует отметить, что близкий контакт с животными на улице менее опасен, чем в закрытом помещении, из-за высокой концентрации аллергена в воздухе.
- Химические раздражители. К ним относятся стиральный порошок, средства для купания, крема и мази. Прыщи появляются сразу после контакта.
ЧИТАЕМ ТАКЖЕ: какие симптомы имеет аллергия на солнце у детей?
Причины аллергического артрита
Причиной аллергического артрита является повышенная чувствительность организма к различным факторам окружающей среды – аллергенам. Аллергенами могут быть различные частички, попадающие в организм – продуктов питания, частичек кожи или шерсти животных, чешуи рыб, лекарств, возбудителей инфекции и т.д. Болезнь может развиваться также в ответ на введение вакцины или сыворотки.
Внедрение аллергена в организм вызывает сенсибилизацию – повышенную чувствительность организма к определенному веществу – антигену. В ответ на внедрение данного вещества организм вырабатывает нейтрализующие его антитела. При повторном попадании в организм этого аллергена образуются комплексы антиген (аллерген) – антитело, откладывающиеся на стенках органов-мишеней и вызывающих воспалительный процесс. При аллергическом воспалении суставов таким органом – мишенью является внутренняя синовиальная оболочка, выстилающая его полость.
Аллергический артрит у детей в большинстве случаев имеет инфекционно-аллергическую природу. Начало его связано с перенесенной бактериальной или вирусной инфекцией. Чаще всего это стрептококковая, стафилококковая, кишечная или хламидийная инфекция. Заболевание протекает остро, носит доброкачественный характер и при правильном лечении артрита заканчивается полным выздоровлением.
В некоторых случаях, при наличии наследственной отягощенности (близких родственников, болеющих аллергическими заболеваниями) сначала развивается аллергия на инфекцию, а затем к ней присоединяется аллергия на собственные ткани пациента. При артрите это аллергия на внутрисуставные ткани. В результате развивается длительный рецидивирующий аутоиммунный воспалительный процесс, разрушающий пораженный сустав – ревматоидный артрит.
Кроме детей к развитию инфекционно-воспалительного артрита склонны лица, страдающие сахарным диабетом, онкологическими заболеваниями, СПИДом, половыми инфекциями, страдающие другими аллергическими болезнями и хроническими артритами различной этиологии.
Как лечить сыпь медикаментами?
Безусловно, первое, что нужно сделать при появлении подобного раздражения на коже – это определить его причину. Затем – начать лечение основного заболевания, ведь кожная сыпь – это всего лишь симптом.
Обычно терапия аллергической сыпи на теле, руках, ногах, лице и шее строится на употреблении антигистаминных препаратов, кортикостероидных или негормональных мазей и кремов, седативных средств (если сыпь чешется и зудит), обработке кожных высыпаний зеленкой или фукорцином, соблюдении диеты. В качестве эффективных кортикостероидных препаратов можно упомянуть Дермовейт, Локоид и Адвантан. Из негормональных средств обычно назначают Бепантен, Деситин, Гистан, Глутамол.
Диагностика
Для того, чтобы назначить адекватное лечение, необходимо установить правильный диагноз и по возможности выяснить причину развития аллергии. С этой целью назначают следующие исследования:
- Лабораторные:
- общеклинические – общий анализ крови выявляет признаки воспаления;
- биохимические – выявляются нарушения обменных процессов и признаки воспаления (высокий уровень С-реактивного белка);
- иммунологические – выявление антител к определенным аллергенам, в том числе инфекционного происхождения; определяют также наличие ревматоидного фактора – аутоантител к собственным тканям организма;
- микробиологические – посев биологических сред (крови, суставной жидкости) на питательные среды с целью выявления инфекции и ее чувствительности к антибиотикам.
- Инструментальные исследования суставов:
- УЗИ – выявляет признаки воспаления;
- рентгенография – возможные изменения в костных структурах;
- артроскопия – проводится по показаниям; это осмотр внутренней поверхности сустава с возможным взятием синовиальной жидкости на исследование; помогает отличить инфекционный процесс от токсико-аллергического.
Поставить диагноз и правильно пролечить аллергический артрит в домашних условиях невозможно. Это можно сделать только в условиях клиники, оборудованной современной аппаратурой.
Лечение аллергического артрита
После выявления причин болезни назначается лечение, включающее:
- устранение попадание в организм аллергена, вызвавшего заболевание;
- при подозрении на инфекционно-воспалительный процесс выявление возбудителя инфекции и его полное выведение из организма;
- подавление аллергической реакции;
- устранение воспалительного процесса;
- предупреждение хронизации болезни.
 Лечение аллергического артрита комплексное и индивидуально подобранное
Лечение аллергического артрита комплексное и индивидуально подобранное
Медикаментозная терапия
Назначаются лекарственные препараты следующих групп:
- Противовоспалительные препараты – назначаются внутрь или внутримышечно, а также в виде наружных средств (Вольтарен, Фастум-гель). Популярные НПВС 1-го поколения (Диклофенак, Ибупрофен) отлично снимают воспаление, но оказывают отрицательное воздействие на желудок. НПВС последнего поколения (Найз, Мовалис) действуют мягче и побочных эффектов почти не дают. Детям чаще назначают не дающий побочек Парацетамол.
- Глюкокортикоидные гормоны – назначаются при выраженном отеке суставов и сильных болях. Они быстро снимают данные симптомы, но дают много побочек, поэтому их назначают короткими курсами внутрь, внутримышечно или в виде внутрисуставных инъекций.
- Антигистаминные средства – назначают с целью подавления секреции гистамина, поддерживающего воспаление. К препаратам этой группы относятся Супрастин, Тавегил – они способствуют также засыпанию, поэтому назначаются на ночь. Препараты последнего поколения (Кларитин, Эриус) сонливости не вызывают, их можно принимать и днем.
- Антибиотики назначаются по результатам лабораторных исследований с определением чувствительности к ним выявленной инфекции.
- Курс противоревматических базовых средств – при появлении риска хронизации артрита (Метатрексат, Сульфасалазин) или сочетает их назначение с группой биологических агентов (Мабтера, Энбрел и др.). Это способствует длительному подавлению воспаления и предупреждению рецидивов.
При выявлении токсико-аллергического воспаления суставов назначается лечение основного заболевания, вызвавшего осложнение. Проводится также санация (оздоровление) выявленных очагов инфекции – кариозных зубов, хронических заболеваний ЛОР-органов и др.
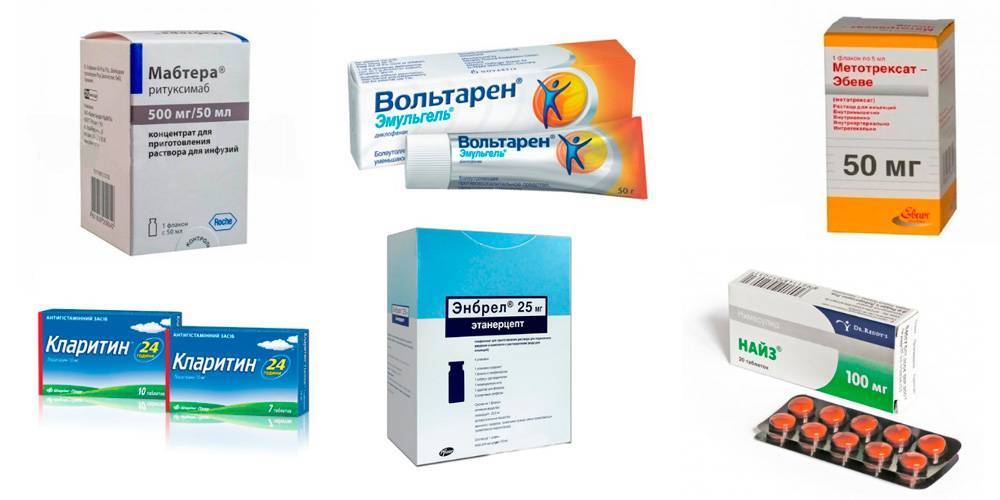 Препараты для лечения аллергического артрита
Препараты для лечения аллергического артрита
Немедикаментозные методы лечения
На разных стадиях болезни назначаются следующие лечебные мероприятия:
- Физиотерапевтические процедуры – электрофорез с гидрокортизоном, УВЧ, парафин или озокерит, магнито- или лазеротерапию.
- Лечебный массаж – назначается после устранения выраженных симптомов воспаления для улучшения кровообращения и обмена веществ, предупреждения хронизации процесса и атрофии мышц.
- Лечебная гимнастика – назначается в зависимости от активности воспалительного процесса для ускорения восстановительных процессов в суставах и мышечной силы.
- Рефлексотерапия (РТ) – воздействие на активные точки на поверхности тела, рефлекторно связанные с суставными тканями. Устраняются воспаление, боль, стимулируется восстановление тканей.
Хруст в суставах – когда стоит беспокоиться
Внутрисуставные инъекции гиалуроновой кислоты
Народные методы
К народным методам специалисты прибегают достаточно часто для того, чтобы снизить лекарственную нагрузку на пациента. Но самостоятельно применять эти средства не рекомендуется: без назначения врача это может утяжелить течения заболевания. К популярным народным средствам относятся:
- солевые аппликации – проводятся с гипертоническим раствором соли (чайная ложка с горкой соли на 100 мл воды – получается приблизительно 9% раствор); салфетку смочить солевым раствором, слегка отжать и прибинтовать к пораженному суставу; аппликацию можно оставить на 1 – 3 часа; отлично устраняют отечность и боль;
- мазь из тополиных почек – высушенные почки тополя измельчить, растереть в порошок и соединить с равным объемом сливочного масла; хранить в холодильнике и применять как растирание на ночь; хорошо снимает неприятную симптоматику.