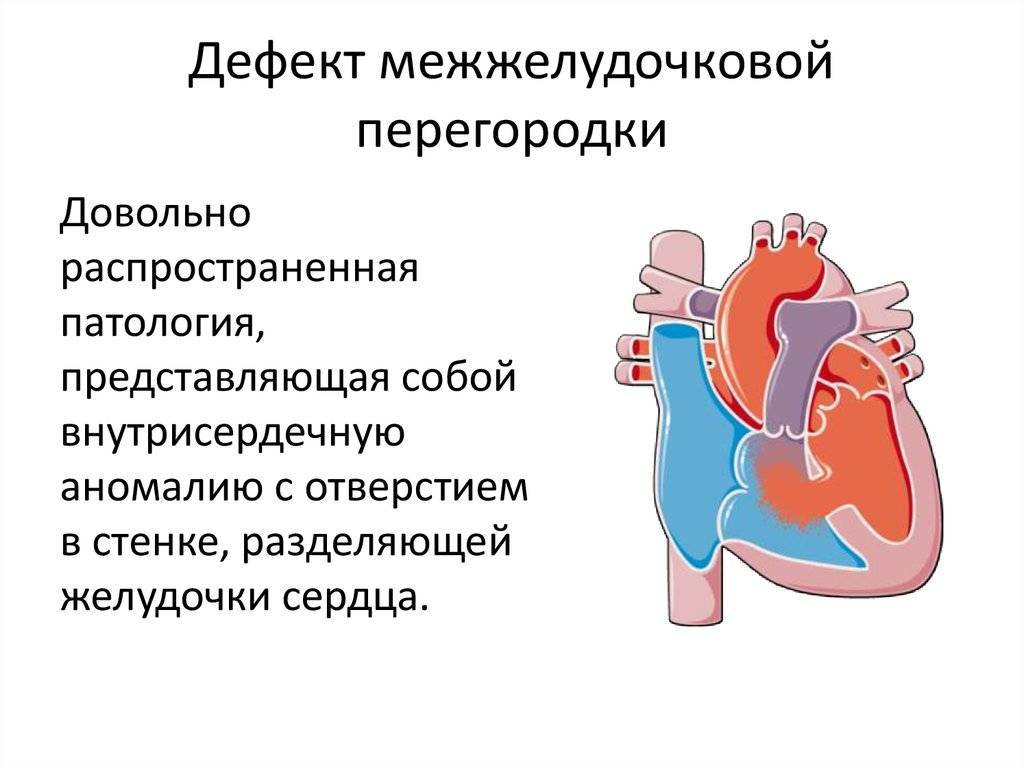
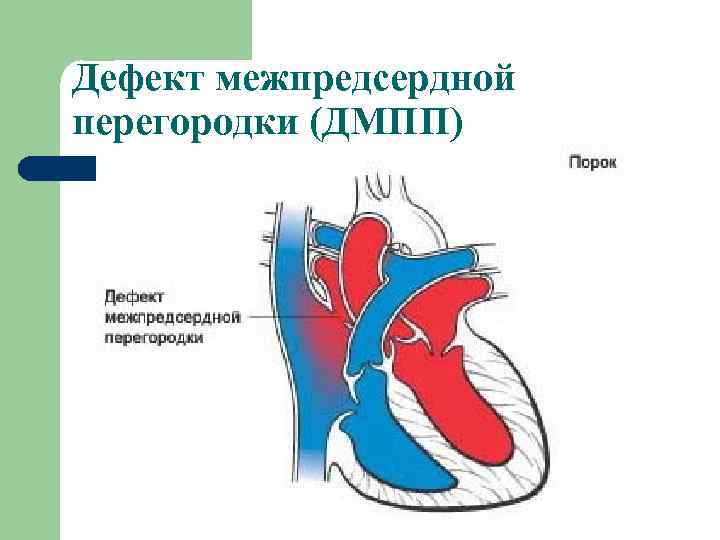
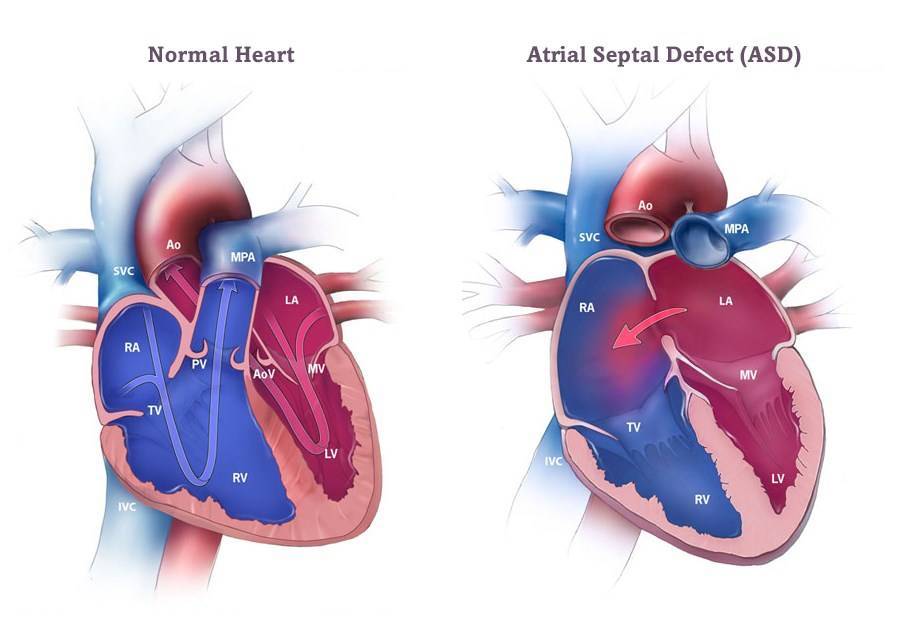
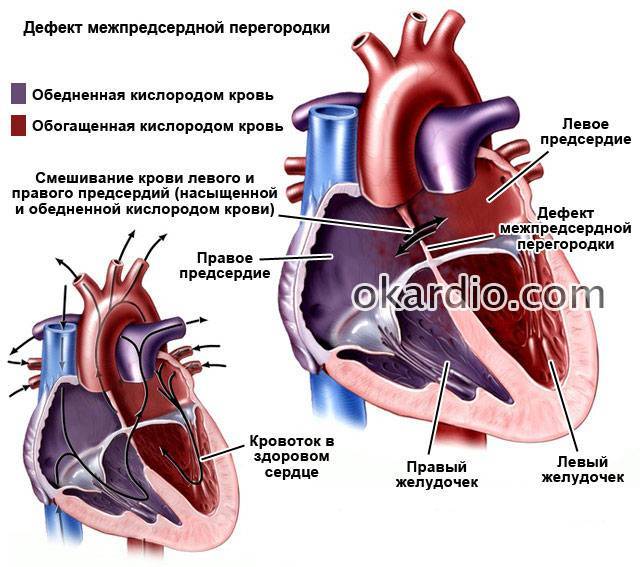
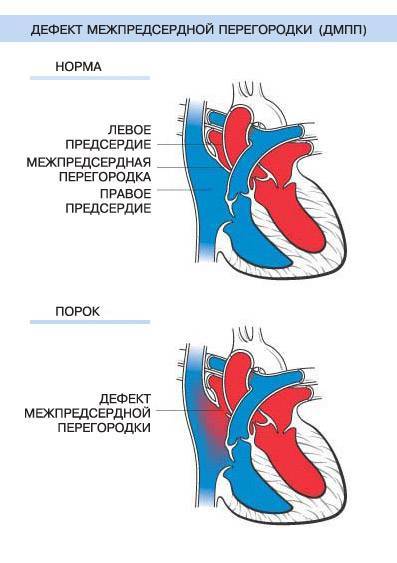
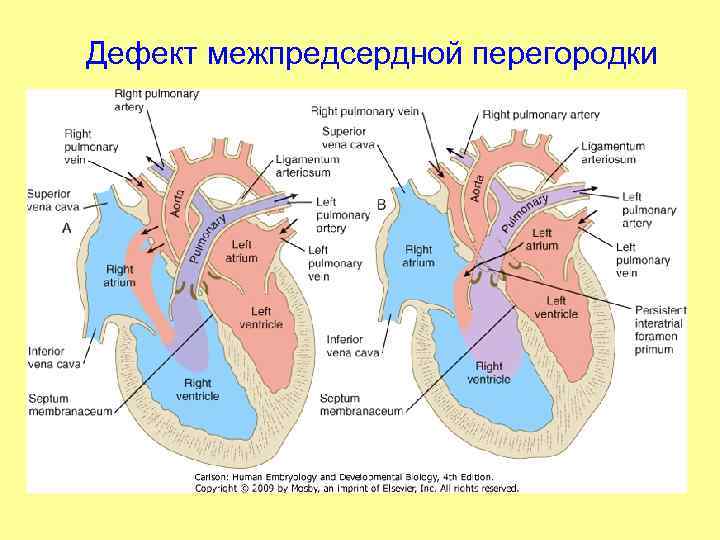
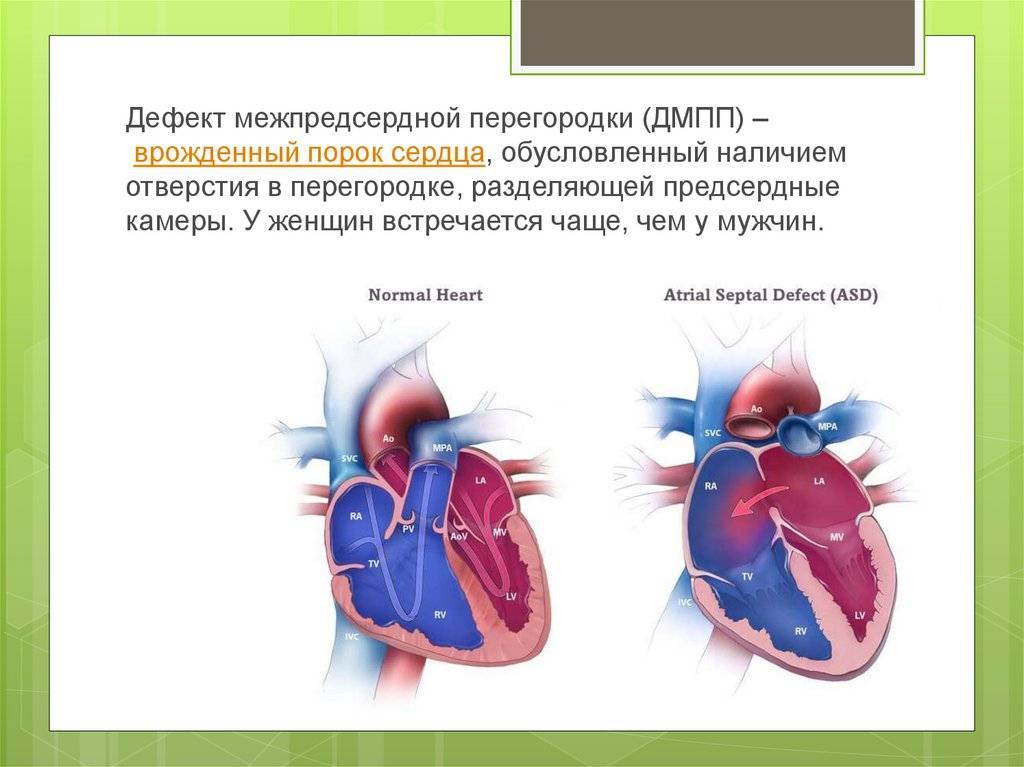
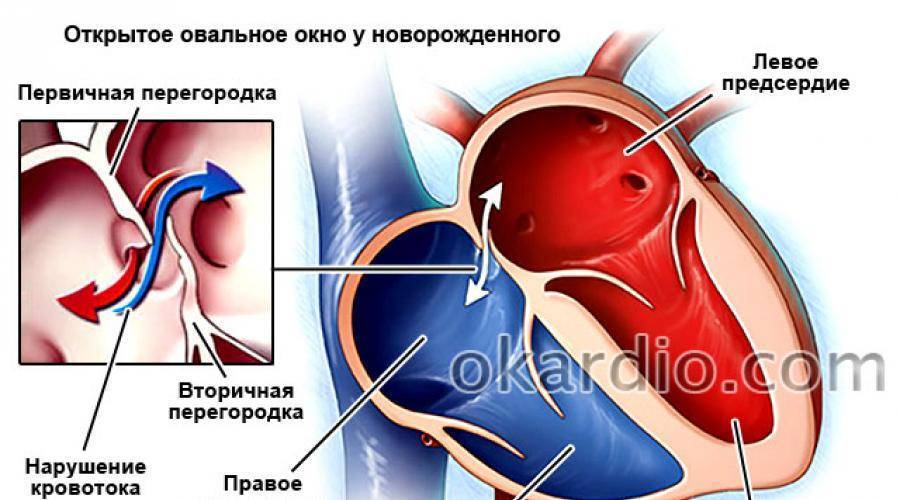
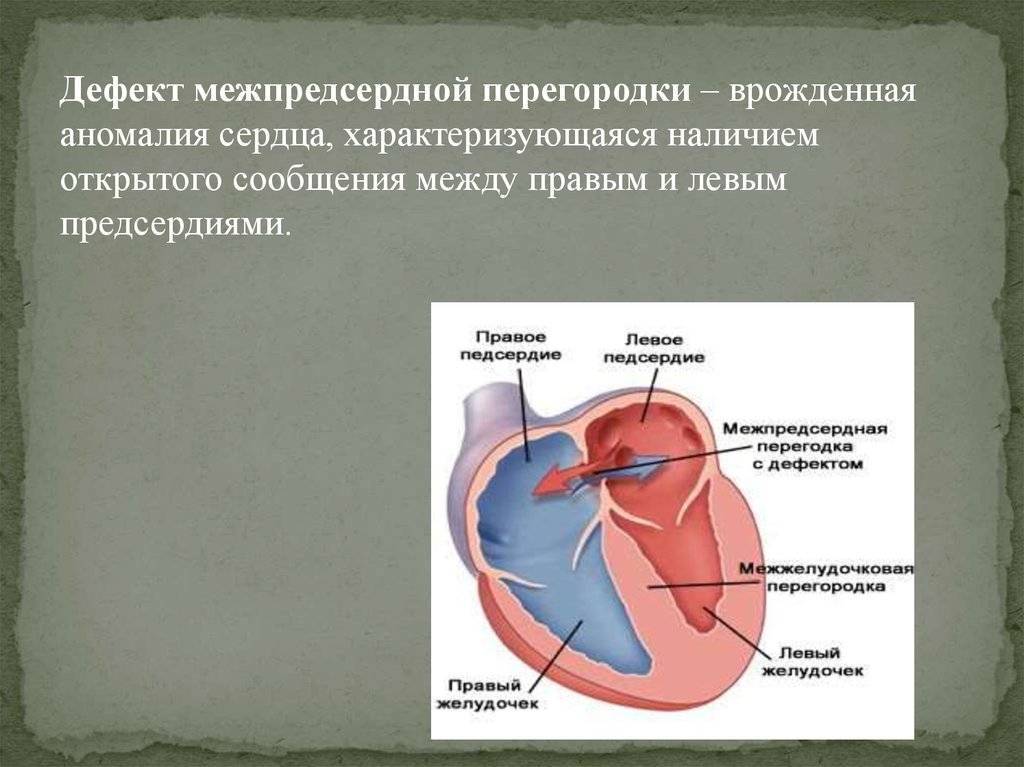
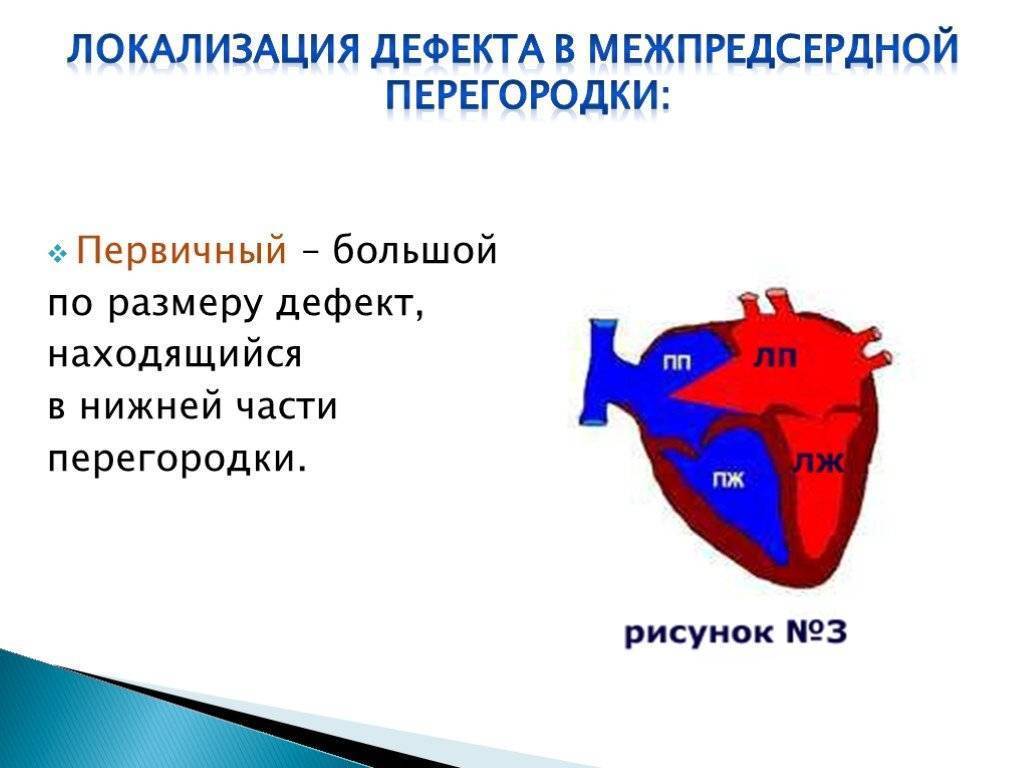
Особенности гемодинамики
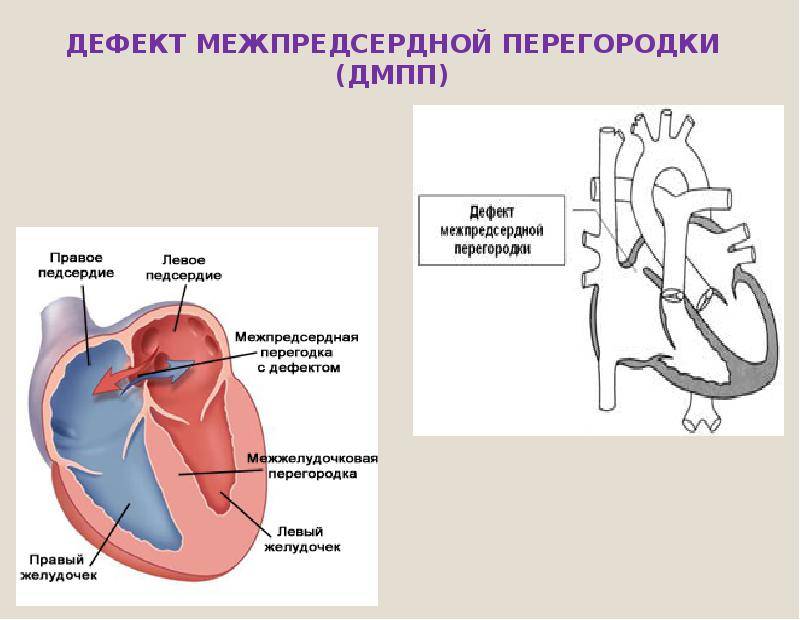
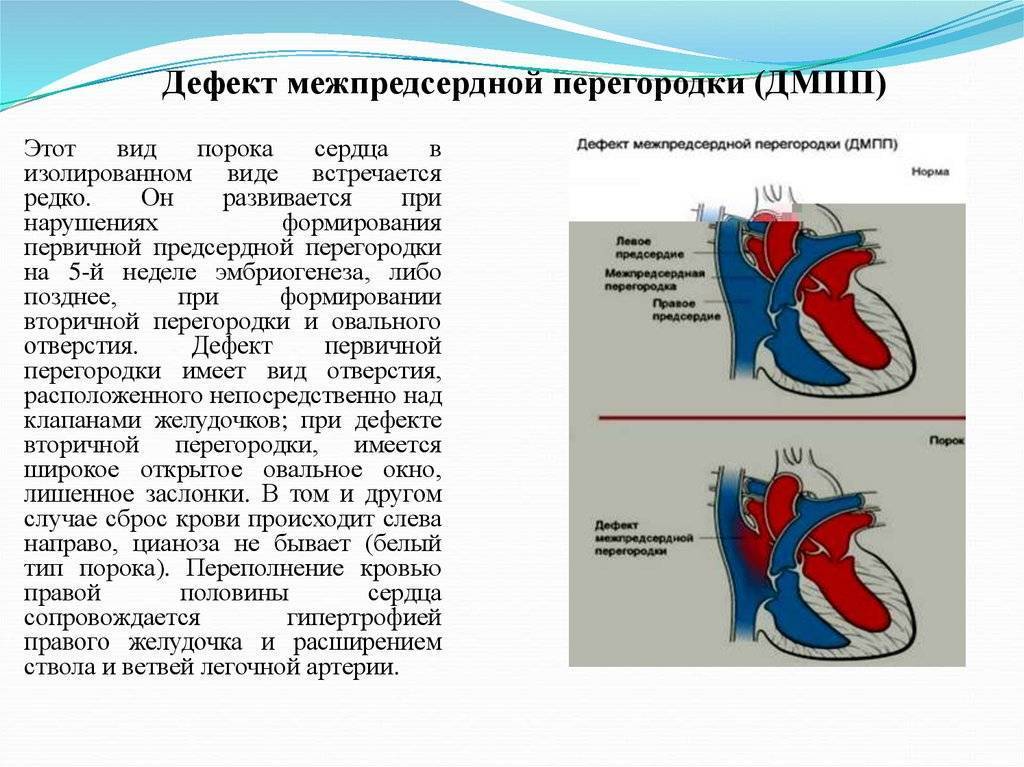
В результате сообщения камер, кровь из левого предсердия возвращается в правое. Эффективный объем делится на две части. Кислородом обогащается только некоторое количество жидкой соединительной ткани.
Другая в неизменном виде выбрасывается в большой круг. Эффекта от этого нет, потому как ни питания, ни кислорода ткани в результате не получают.
При формально сохранном количестве циркулирующей крови, эффективность трофики падает в разы. Это оборачивается церебральными нарушениями, почечной, печеночной недостаточностью.
При незначительном объеме обратного тока жидкой ткани, проявления минимальны или их нет. Порок, однако, склонен с годами прогрессировать.
Как выявляется патология?
Сегодня выработан целый комплекс обследований маленького пациента на предмет врожденного порока сердца. Во многом они схожи с обследованием взрослых людей. Методы диагностики дефекта перегородки у детей проводят современными способами с использованием соответствующей аппаратуры. Все зависит от возраста ребенка:
| Возраст ребенка | Способ диагностики | Суть метода |
| Новорожденные дети | Прослушивание сердца | Применяется для выявления шумов в сердце. |
| Рентген (рекомендуем прочитать: можно ли делать рентген детям и когда?) | Позволяет обнаружить увеличенные размеры сердца и расширение крупных артерий. | |
| ЭхоКГ, УЗИ сердца | Подтверждается или опровергается информация об увеличенных размерах сердца, выявляется застой крови в крупных сосудах. | |
| Дети от 7 лет и старше | Рентген | Выявляет размеры сердца, дефекты в его строении, застой крови в крупных венах. |
| Кардиограмма | Показывает степень перегруженности правой стороны сердца. | |
| ЭхоКГ | Обнаруживает отверстия в перегородке и оценивает объем увеличения правого желудочка. | |
| Катетеризация сердца | Применяется в экстренных случаях перед операцией. Есть возможность введения катетера из правого предсердия в левое. | |
| Ангиокардиография | Позволяет обнаружить отверстия в межпредсердной перегородке при помощи введения специальной красящей жидкости в кровь пациента. |
ЧИТАЕМ ТАКЖЕ: основные причины шумов в сердце у ребенка
ЧИТАЕМ ТАКЖЕ: у новорожденного мышечный дефект межжелудочковой перегородки в сердце
Возможные осложнения болезни
Патология межпредсердной перегородки дает осложнения на общее самочувствие ребенка. Дети, находящиеся в группе риска, чаще других подвержены бронхо-легочным заболеваниям, которые имеют затяжной характер и сопровождаются сильным кашлем и одышкой. Редко явление отхаркивания кровью.
Если дефект не был обнаружен во младенчестве, то о себе он даст знать ближе к 20-ти годам пациента, а осложнения будут достаточно серьезными и часто необратимыми. Всевозможные последствия и осложнения ДМПП приведены в таблице ниже.
| Возможные осложнения | Характеристика заболевания |
| Легочная гипертензия | Перегружается правая часть сердца, легочный круг застаивается, а давление в нем резко повышается. |
| Сердечная недостаточность | Сердце перестает качественно качать кровь. Насос не работает, клетки организма недополучают кислородного питания. |
| Аритмия | Сердечный ритм увеличивается, затем резкий перепад и снова увеличение темпа. Изменения чреваты летальным исходом из-за внезапной остановки сердца. |
| Синдром Эйзенменгера | Последствие легочной гипертензии. |
| Тромбоэмболия | Возникновение тромбов на любом из участков сосудов. Возможно закупорка жизненно важных артерий и мгновенная смерть. |
Online-консультации врачей
| Консультация репродуктолога (диагностика и лечение бесплодия) |
| Консультация пластического хирурга |
| Консультация педиатра-аллерголога |
| Консультация онколога |
| Консультация сосудистого хирурга |
| Консультация иммунолога |
| Консультация нефролога |
| Консультация невролога |
| Консультация анестезиолога |
| Консультация эндоскописта |
| Консультация нейрохирурга |
| Консультация детского психолога |
| Консультация диетолога-нутрициониста |
| Консультация оториноларинголога |
| Консультация массажиста |
Новости медицины
Футбольные фанаты находятся в смертельной опасности,
31.01.2020
“Умная перчатка” возвращает силу хвата жертвам травм и инсультов,
28.01.2020
Назван легкий способ укрепить здоровье,
20.01.2020
Топ-5 салонов массажа в Киеве по версии Покупон,
15.01.2020
Новости здравоохранения
Глава ВОЗ объявил пандемию COVID-19,
12.03.2020
Коронавирус атаковал уже более 100 стран, заразились почти 120 000 человек,
11.03.2020
Коронавирус атаковал 79 стран, число жертв приближается к 3200 человек,
04.03.2020
Новый коронавирус атаковал 48 стран мира, число жертв растет,
27.02.2020
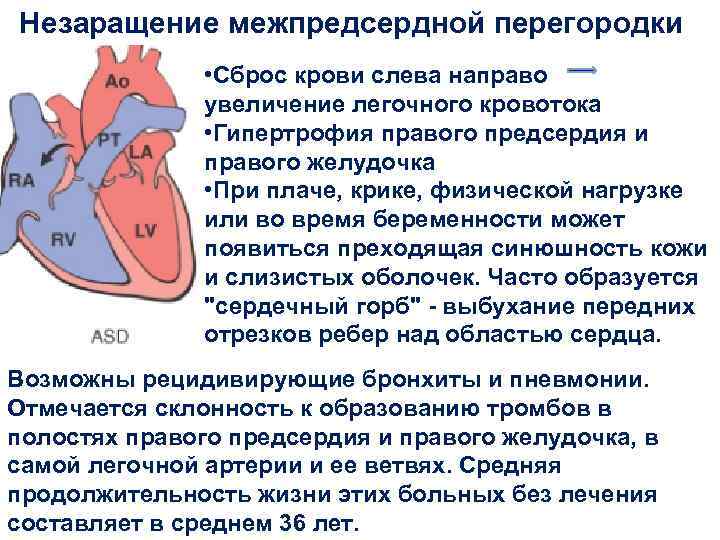
Симптомы Аневризмы межпредсердной перегородки:
Начало болезни не проявляется какими-либо выраженными симптомами, но для каждого возраста характерны изменения в организме, на которые стоит обратить внимание родителям, и отвести ребенка на обследование. У детей 1-3 лет с данным заболеванием проявляется торможение как психического, так и физического развития, дети могут не набирать необходимый вес
Дети склонны к сезонным вирусным заболеваниям. Есть первые признаки перенагрузки правого предсердия, увеличение объема правого желудочка, перезагрузка легочного круга кровообращения
У детей 1-3 лет с данным заболеванием проявляется торможение как психического, так и физического развития, дети могут не набирать необходимый вес. Дети склонны к сезонным вирусным заболеваниям. Есть первые признаки перенагрузки правого предсердия, увеличение объема правого желудочка, перезагрузка легочного круга кровообращения.
В старшем возрасте у детей наблюдается отставание в росте, непереносимость физической активности, проблемы в развитии половой системы, иногда наблюдаются аритмия, утомляемость, слабость, боли в зоне сердца и грудной клетки.
У детей отмечается бледность кожных покровов, изменения в грудной клетке в виде выпячивания в зоне сердца, что вызвано атрофией мышц и увеличением правого желудочка. Легочный ствол и правое предсердие увеличены. Пульс и артериальное давление могут быть немного ниже нормы.
Во время прослушивания у детей I тон усилен, II тон усилен преимущественно у детей от 7 лет.
Систолический шум – не грубый, ниже средней громкости и протекаимости. Во время физической нагрузки шум при аневризме усиливается.
Детям, которым уже диагностировали аневризму межпредсердной перегородки необходимо на регулярной основе проходить УЗИ и ЭКГ, чтобы следить за изменениями паталогиии, а также быть под наблюдением кардиолога. Опасным является осложнение заболевания – разрыв аневризмы. Оно проявляется у детей старшего возраста из-за сильного стресса, сердечных травм и сильной физической активности. При разрыве в месте аневризмы появляется отверстие, вызывающее гемодинамические нарушения, а именно отток крови слева направо.
Опасность аневризмы – это её разрыв. Все случаи индивидуальны и требуют строгого наблюдения врачей. В некоторых случаях при разрыве происходит формирование дефекта, при котором люди могут жить десятки лет, не имея при этом каких-либо последствий. В других же случаях появляется риск нарушения кровообращения мозга и инсульта. Существует потенциальный риск образования тромбов, которые оторвавшись, могут привести к инсульту.
Обычно дети достигают зрелого возраста, но часто уже после 40 лет из-за своей болезни получают инвалидность.
Как лечить?
Если дефект выражен незначительно, специалисты просто контролируют состояние ребенка в течение его первых лет жизни. Подобного мнения придерживается известный педиатр Комаровский. Он рекомендует родителям не паниковать раньше времени, так как в подавляющем большинстве случаев просвет в межпредседной перегородке с возрастом полностью закрывается.
Хирургическая операция может потребоваться только в тех случаях, когда заболевание прогрессирует и негативно отражается на здоровье ребенка. В остальных случаях применяется медикаментозное лечение, которое помогает снизить риск развития осложнений и снять симптомы болезни.
Консервативная помощь (лекарственные средства)
Если в течение первых лет жизни окно в перегородке самостоятельно не закрылось, тогда для устранения дефекта проводится операция. С помощью лекарственных препаратов проблему решить нельзя. Никакие лекарства не могут повлиять на зарастание отверстия.

В некоторых случаях врачи все же используют консервативное лечение ДМПП у малышей. Специальные препараты улучшают работу сердечно-сосудистой системы и обеспечивают нормальное кровоснабжение всех жизненно важных органов. Для лечения детей с ДМПП применяются следующие медикаменты:
- сердечные гликозиды (Строфантин, Дигоксин и пр.);
- диуретики (Спиронолактон, Индапамид и пр.);
- ингибиторы АПФ;
- витаминно-минеральные комплексы, обогащенные витаминами группы А, С, Е, селеном и цинком;
- антикоагулянты (Варфарин, Фенилин, Гепарин);
- кардиопротекторы (Милдронат, Рибоксин, Панангин и многие другие).
Хирургическое вмешательство
Перед началом операции ребенку вводят общий наркоз и понижают температуру тела. В условиях гипотермии организму требуется меньше кислорода. Затем пациента подключают к аппарату искусственного кровообращения и вскрывают грудную клетку.
Хирург делает разрез на сердце, после чего устраняет имеющийся дефект. Если диаметр отверстия не более 3 см, окно ушивается. При больших дефектах проводится имплантация ткани (синтетический материал или участок перикарда). На последнем этапе операции накладываются швы и повязка. Пациент переводится в реанимационное отделение на сутки. Лечение в общей палате обычно занимает не больше 10 дней.
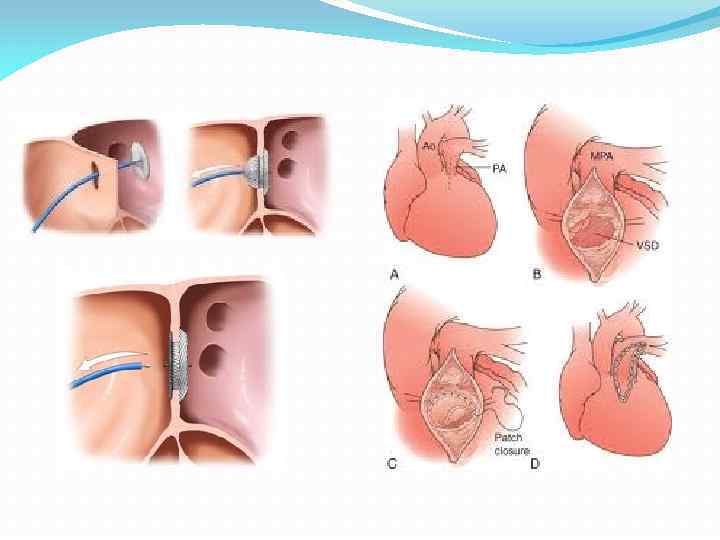
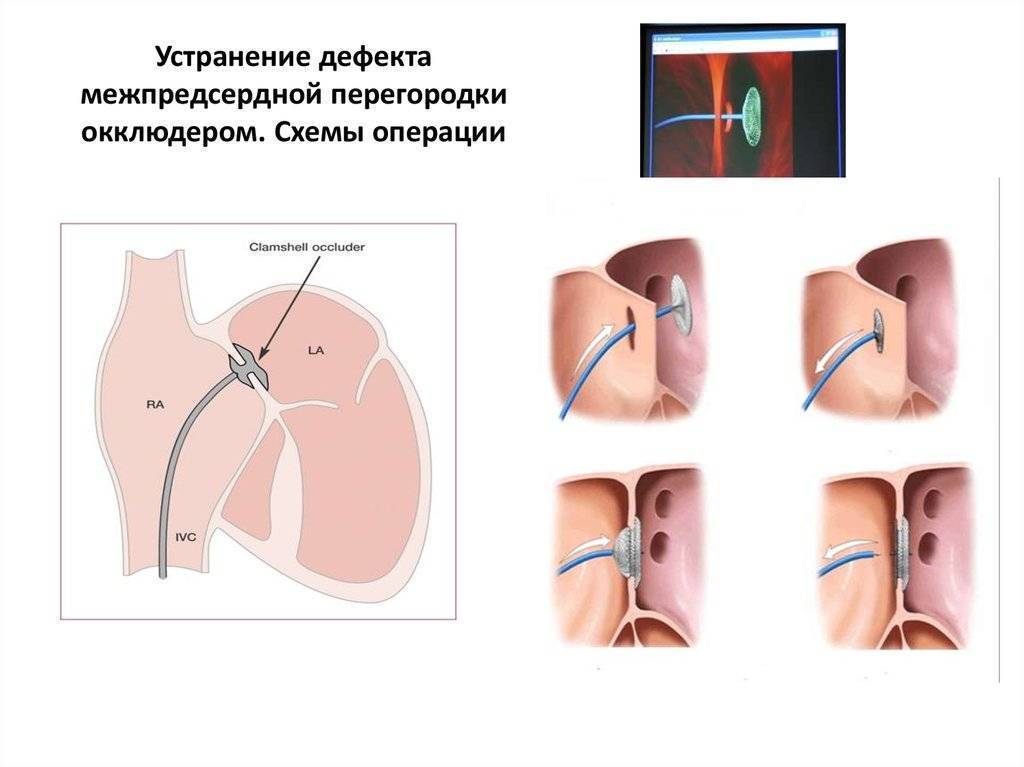
На сегодняшний день существует малоинвазивная методика устранения дефекта межпредсердной перегородки. При катетеризации сердца врач вводит зонд в вену в области бедра. Затем с помощью введенного катетера в месте поражения перегородки специалист устанавливает особую заплатку-сетку для того, чтобы закрыть отверстие.
Возможно ли лечение ДМПП?
Вылечить ДМПП возможно. Главное, своевременно обратиться за квалифицированной медицинской помощью. Доктор Комаровский настаивает на том, что ребенок, попавший в группу риска и имеющий подозрение на дефект перегородки, должен быть максимально обследован. Постоянный контроль за состояние малыша с врожденным пороком сердца – первостепенная задача любого из родителей. Случается, что аномалия со временем проходит сама, а бывает, что требуется операция.
Способ лечения зависит от степени тяжести патологии, ее вида. Выделяют несколько основных методов лечения: медикаментозное при легкой форме порока, операция – при более сложных формах ДМПП.
Хирургический способ
В случае, если овальное окно не закрывается самостоятельно, а симптомы нарастают, срочно требуется операция.
На сегодняшний день манипуляции проводятся двумя основными способами:
- Катетеризация. Суть этого метода в том, что через вену в бедре вводится специальный зонд, который направляют к месту образования окна. Устанавливается своего рода заплатка на незакрытое отверстие. С одной стороны, метод малоинвазивный, не требует проникновения в грудную клетку. С другой – имеет неприятные последствия в виде болей в области ввода зонда.
- Открытая операция, когда через грудную клетку в сердце вшивается синтетическая заплатка. Это нужно, чтобы закрыть овальное окно. Данная манипуляция сложнее первой за счет длительного периода реабилитации малыша.
Новая и современная технология хирургического лечения патологии межпредсердной перегородки – эндоваскулярный метод. Появился он в конце 90-х годов и сегодня набирает популярность. Суть его в том, что через периферическую вену вводят катетер, который при открытии напоминает зонтик. Подойдя близко к перегородке, устройство раскрывается и закрывает собой овальное окно.
Операция проходит быстро, практически не имеет осложнений, не требует много времени для восстановления маленького пациента. Лечение первичного ВПС таким методом не производится.
Поддержка лекарственными средствами
Каждый родитель должен понимать, что никакие лекарства не способны заставить окно закрыться. Это может произойти со временем самостоятельно либо в противном случае оперативное лечение неизбежно. Однако прием медикаментов способен улучшить общее состояние больного, успокоить и привести в норму сердечный ритм.

Усилить эффект зарастания отверстий способны следующие препараты:
- Дигоксин;
- лекарства, уменьшающие свертываемость крови;
- бета-блокаторы, снижающие давление;
- при отеках детям назначаются мочегонные препараты, диауретики;
- лекарства, направленные на расширение сосудов.
9.2. ТЕТРАДА ФАЛЛО
Тетрада Фалло – врождённый порок сердца, характеризующийся наличием четырёх компонентов: 1) большого высокорасположенного ДМЖП; 2) стеноза лёгочной артерии; 3) декстропозиции аорты; 4) компенсаторной гипертрофии правого желудочка.
Распространённость
Тетрада Фалло составляет 12-14% всех врождённых пороков сердца.
ГЕМОДИНАМИКА
При тетраде Фалло аорта располагается над большим ДМЖП и над обоими желудочками, в связи с чем систолическое давление в правом и левом желудочках одинаковое (рис. 9-2). Главный гемодинамический фактор – отношение между сопротивлением кровотоку в аорте и в стенозированной лёгочной артерии.
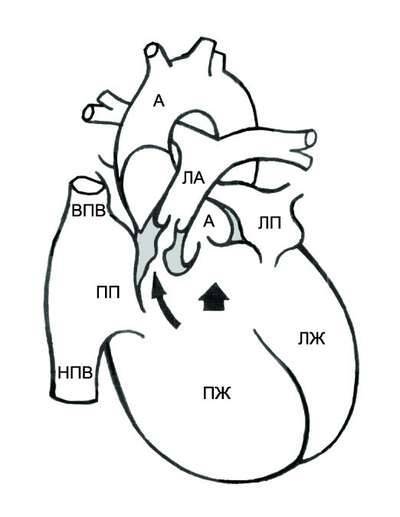 Рис. 9-2. Анатомия и гемодинамика при тетраде Фалло. А – аорта; ЛА – лёгочная артерия; ЛП – левое предсердие; ЛЖ – левый желудочек; ПП – правое предсердие; ПЖ – правый желудочек; НПВ – нижняя полая вена; ВПВ – верхняя полая вена. Короткая стрелка указывает на дефект межжелудочковой перегородки, длинная – на подклапанный стеноз лёгочной артерии.
Рис. 9-2. Анатомия и гемодинамика при тетраде Фалло. А – аорта; ЛА – лёгочная артерия; ЛП – левое предсердие; ЛЖ – левый желудочек; ПП – правое предсердие; ПЖ – правый желудочек; НПВ – нижняя полая вена; ВПВ – верхняя полая вена. Короткая стрелка указывает на дефект межжелудочковой перегородки, длинная – на подклапанный стеноз лёгочной артерии.
• При небольшом сопротивлении в лёгочных сосудах лёгочный кровоток может быть вдвое больше кровотока в большом круге кровообращения, и насыщение артериальной крови кислородом может быть нормальным (ацианотичная тетрада Фалло).
• При значительном сопротивлении лёгочному кровотоку возникает сброс крови справа налево, в результате чего возникают цианоз и полицитемия.
Стеноз лёгочной артерии может быть инфундибулярным или комбинированным, реже клапанным (подробнее об этом см. в главе 8 “Приобретённые пороки сердца”).
При физической нагрузке происходит увеличение притока крови к сердцу, но кровоток через малый круг кровообращения не возрастает из-за стенозированной лёгочной артерии, и избыточное количество крови сбрасывается в аорту через ДМЖП, поэтому цианоз усиливается. Возникает гипертрофия, что приводит к усилению цианоза. Гипертрофия правого желудочка развивается вследствие постоянного преодоления препятствия в виде стеноза лёгочной артерии. В результате гипоксии развивается компенсаторная полицитемия – увеличивается количество эритроцитов и гемоглобина. Развиваются анастомозы между бронхиальными артериями и ветвями лёгочной артерии. У 25% больных обнаруживают правостороннее расположение дуги аорты и нисходящей аорты.
КЛИНИЧЕСКАЯ КАРТИНА И ДИАГНОСТИКА
Жалобы
Основной жалобой взрослых больных тетрадой Фалло является одышка. Кроме того, могут беспокоить боли в сердце без связи с физической нагрузкой, сердцебиение. Больные склонны к лёгочным инфекциям (бронхиты и пневмонии).
Осмотр
Отмечают цианоз, степень выраженности которого может быть различной. Иногда цианоз настолько выражен, что синеют не только кожные покровы и губы, но также слизистая оболочка полости рта, конъюнктива. Характерно отставание в физическом развитии, изменение пальцев (“барабанные палочки”), ногтей (“часовые стёкла”).
Пальпация
Обнаруживают систолическое дрожание во II межреберье слева от грудины над участком стеноза лёгочной артерии.
Аускультация сердца
Выслушивают грубый систолический шум стеноза лёгочной артерии во II-III межреберьях слева от грудины. II тон над лёгочной артерией ослаблен.
Лабораторные исследования
Общий анализ крови: высокий эритроцитоз, повышение содержания гемоглобина, СОЭ резко снижена (до 0-2 мм/ч).
Электрокардиография
Электрическая ось сердца обычно смещена вправо (угол α от +90° до +210°), отмечают признаки гипертрофии правого желудочка.
Эхокардиография
ЭхоКГ позволяет обнаружить анатомические составляющие тетрады Фалло.
Рентгенологическое исследование
Отмечают повышенную прозрачность лёгочных полей из-за уменьшения кровенаполнения лёгких. Контуры сердца имеют специфическую форму “деревянного башмака сабо”: уменьшенная дуга лёгочной артерии, подчёркнутая “талия сердца”, закруглённая и приподнятая над диафрагмой верхушка сердца. Дуга аорты может быть справа.
ОСЛОЖНЕНИЯ
Наиболее часто возникают инсульты, ТЭЛА, выраженная сердечная недостаточность, инфекционный эндокардит, абсцессы мозга, разнообразные аритмии.
ЛЕЧЕНИЕ
Единственный метод лечения – хирургический (радикальная операция – пластика дефекта, устранение стеноза лёгочной артерии и смещение аорты). Иногда хирургическое лечение состоит из двух этапов (первым этапом ликвидируют стеноз лёгочной артерии, а вторым проводят пластику ДМЖП).
Особенности лечения детей с ДМПП в Израиле: Комплекс матери и ребёнка в МЦ Хадасса
Детям, проходящим лечение в МЦ «Хадасса», и в том числе детям с ДМПП выделен отдельный корпус — детская клиника «Хадасса», оформленный особым образом и оборудованный специально под детские нужды. Родители сопровождают детей во время всех процедур, проводящихся наиболее безболезненными методами. В тех случаях, когда требуется операция, родители могут находиться в операционной и в момент введения наркоза, и сразу перед окончанием его действия. Так, чтобы у детей сложилось впечатление, будто родители были с ними всё время. Многопрофильная команда, в которую входят не только врачи, но и педагоги, психологи и даже специальные больничные клоуны, постоянно наблюдает за состоянием и настроением ребёнка и старается сделать все, чтобы ребёнку было нестрашно и, по возможности, не больно пока он проходит лечение.
Могут ли у ребенка возникнуть осложнения?
Любая операция может привести к определенным осложнениям. Иногда у пациентов повышается температура тела выше 38 градусов, появляются выделения из раны, меняется ритм биения сердца, возникает одышка с тахикардией и сердечной недостаточностью. У ребенка могут посинеть губы и кожа. В этом случае нужно немедленно обратиться за медицинской помощью. Подобные состояния наблюдаются достаточно редко, обычно дети после операции быстро идут на поправку.
Если отказаться от лечения, значительно возрастет риск образования тромбов, инфарктов и инсультов, нередко с летальным исходом. Своевременная диагностика и правильно подобранное лечение позволяют устранить дефекты в развитии сердца и продлить жизнь.
Часто задаваемые вопросы
Среднее время пребывания в стационаре 3-4 дня. Как правило, в день поступления утром вы проходите обследование, включающее в себя клинический и биохимический анализ крови (приезжать нужно натощак), делаете рентгеновский снимок, ЭКГ, ультразвуковое исследование сердца и консультацию кардиолога и кардиохирурга. Если все показатели в норме, на следующий день проводится операция по устранению порока. На третий день мы проводим контрольные исследования и выписываем Вас.
Для госпитализации в наш стационар вам понадобится паспорт или свидетельство о рождении ребенка.
Если пациент детского возраста, нужна справка о санэпидокружении (о том, что в последнее время ребенок не контактировал с инфицированными больными), которую вы получите в поликлинике по месту жительства.
Желательно иметь при себе предыдущие консультативные заключения, ЭКГ и рентгеновский снимок органов грудной.
Направление от кардиолога по месту жительства НЕ ТРЕБУЕТСЯ. Вы можете приехать на консультацию и последующее лечение в порядке самообращения. Если Вам более 30 лет или вы ощущали перебои в работе сердца, желательно провести холтеровское мониторирование по месту жительства. Такое исследование можно провести и у нас, но это увеличит Ваше время пребывания в стационаре на 1-2 дня.
Если вы страдаете хроническим гастритом, язвенной болезнью желудка или двенадцатиперстной кишки необходимо сделать фиброгастродуоденоскопию. В случае подтверждения заболевания, Вам необходимо пройти курс лечения по месту жительства. Такое исследование можно провести и у нас, но это увеличит Ваше время пребывания в стационаре на 1-2 дня в случае отсутствия язв и эррозий.
Как правило, длительность операции в пределах 1-1,5часа. Но при сложных анатомических вариантах время операции может увеличится.
Всем взрослым пациентам операция проводится под местной анестезией. Пациент может наблюдать за ходом операции и общаться с персоналом. Исключение составляют пациенты с дефектом межпредсердной перегородки, которым во время операции требуется контроль транспищеводного УЗИ и для комфорта пациента операция проводится в состоянии медикаментозного сна. Все эндоваскулярные операции у детей и мнительных пациентов проводятся под общей анестезией.
Самый неприятный момент – это укол местного анестетика в паховую область. Затем болевая чувствительность полностью исчезает.
Через 3-6 месяцев имплантированные устройства полностью прорастают своими клетками – покрываются эндотелием и их уже не отличить от внутренней поверхности сердца. Все устройства выполнены из высокотехнологичного медицинского сплава, который не вызывает реакций отторжения или аллергических реакций.
Нет, установленные устройства не ощущаются.
Да, на КТ ограничений нет. На МРТ производители имплантов гарантируют безопасность при 1,5 и 3 Тесла. Перед обследованием обязательно сообщите радиологу о том, что у Вас установлен внутрисердечный имплант.
Необходимо ограничить сильную физическую нагрузку на 6 месяцев. Необходима профилактика респираторных инфекций, тонзиллита, кариеса. В случае, если заболевание начало развиватьс я, в схему лечения нужно включить антибактериальные препараты, после консультации с врачом. В течении первого месяца после операции необходимо также ограничить половую жизнь.
Немедленно вызовите скорую помощь, указав по телефону какой вид операции Вы перенесли. Затем перезвоните врачу, который делал операцию.
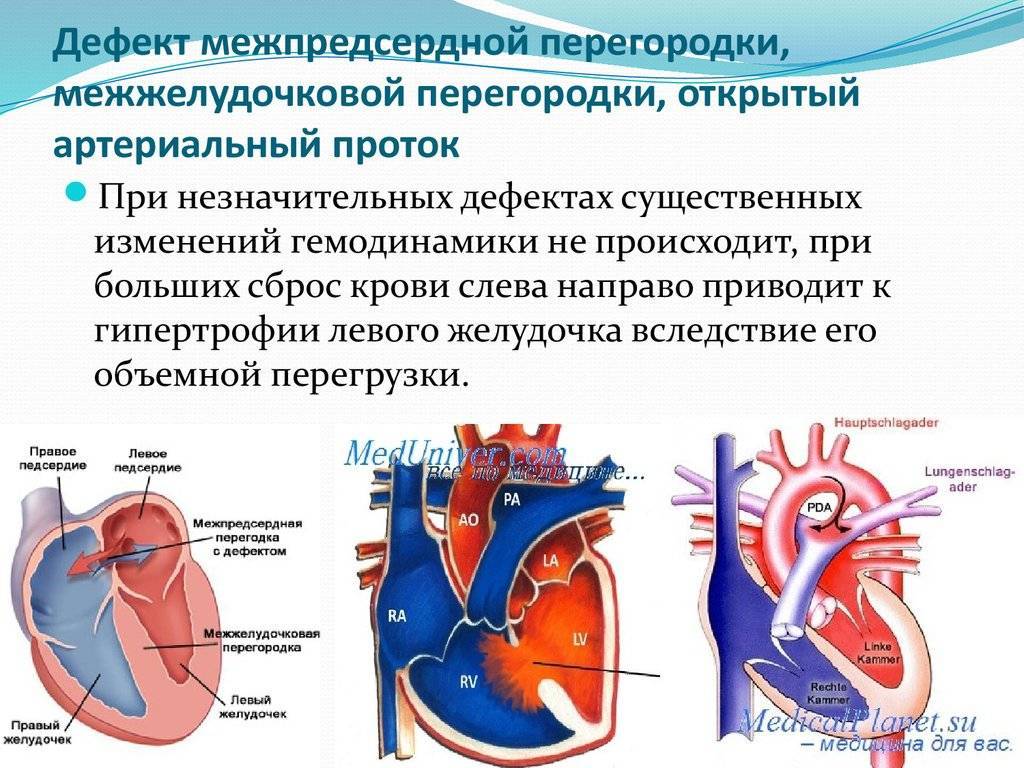
9.6. ОТКРЫТЫЙ АРТЕРИАЛЬНЫЙ ПРОТОК
Открытый артериальный проток – порок, характеризующийся незаращением сосуда между лёгочной артерией и аортой (боталлов проток) в течение 8 нед после рождения; проток функционирует во внутриутробном периоде, но его незаращение приводит к нарушениям гемодинамики.
Распространённость
Открытый артериальный проток наблюдают в общей популяции с частотой 0,3%. Он составляет 10-18% всех врождённых пороков сердца.
ГЕМОДИНАМИКА
Наиболее часто артериальный проток соединяет лёгочную артерию и нисходящую аорту ниже отхождения левой подключичной артерии, реже он соединяет лёгочную артерию и нисходящую аорту выше отхождения левой подключичной артерии (рис. 9-5). Через 2-3 дня (реже через 8 нед) после рождения проток закрывается. У недоношенных детей, при гипоксии плода, перенесённой фетальной краснухе (в I триместре беременности) проток остаётся открытым. Возникает сброс (шунтирование) крови из нисходящей аорты в ствол лёгочной артерии. Дальнейшие проявления порока зависят от диаметра и длины открытого артериального протока и сопротивления кровотоку в самом протоке.
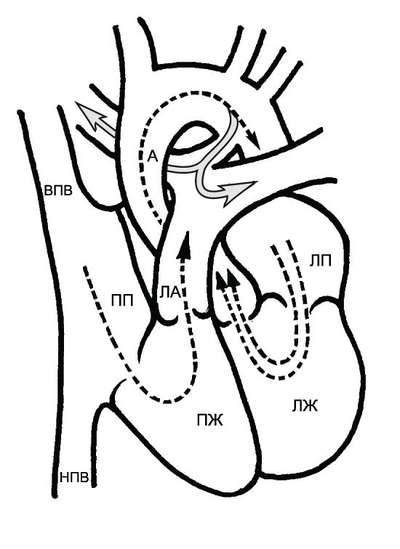 Рис. 9-5. Анатомия и гемодинамика при открытом артериальном протоке. А – аорта; ЛА – лёгочная артерия; ЛП – левое предсердие; ЛЖ – левый желудочек; ПП – правое предсердие; ПЖ – правый желудочек; НПВ – нижняя полая вена; ВПВ – верхняя полая вена. Сплошная часть стрелки обозначает патологический поток крови из аорты в лёгочные артерии.
Рис. 9-5. Анатомия и гемодинамика при открытом артериальном протоке. А – аорта; ЛА – лёгочная артерия; ЛП – левое предсердие; ЛЖ – левый желудочек; ПП – правое предсердие; ПЖ – правый желудочек; НПВ – нижняя полая вена; ВПВ – верхняя полая вена. Сплошная часть стрелки обозначает патологический поток крови из аорты в лёгочные артерии.
• При малом размере протока и высоком сопротивлении шунта объём сбрасываемой крови незначителен. Поступление избыточного количества крови в лёгочную артерию, левое предсердие и левый желудочек также мало. Направление сброса крови в течение систолы и диастолы остается постоянным (непрерывным) – слева (из аорты) направо (в лёгочную артерию).
• При большом диаметре протока в лёгочную артерию будет поступать значительное избыточное количество крови, приводя к повышению давления в ней (лёгочной гипертензии) и перегружая левое предсердие и левый желудочек объёмом (следствием этого являются дилатация и гипертрофия левого желудочка). Со временем развиваются необратимые изменения в лёгочных сосудах (синдром Айзенменгера) и сердечная недостаточность. В дальнейшем давление в аорте и лёгочной артерии уравнивается, а затем в лёгочной артерии становится выше, чем в аорте. Это приводит к изменению направления сброса крови – справа (из лёгочной артерии) налево (в аорту). Впоследствии возникает правожелудочковая недостаточность.
КЛИНИЧЕСКАЯ КАРТИНА И ДИАГНОСТИКА
Проявления порока зависят от размеров открытого артериального протока. Открытый артериальный проток с небольшим сбросом крови может не манифестировать в детском возрасте и проявиться с возрастом быстрой утомляемостью и одышкой при физической нагрузке. При большом объёме сбрасываемой крови с детства имеются жалобы на одышку при физической нагрузке, признаки ортопноэ, сердечной астмы, боли в правом подреберье вследствие увеличения печени, отёки ног, цианоз ног (в результате сброса крови справа налево в нисходящую аорту), цианоз левой руки (при открытом артериальном протоке выше отхождения левой подключичной артерии).
При малом объёме сброса крови слева направо внешних признаков порока нет. При сбросе крови справа налево появляется цианоз ног, изменения пальцев ног в виде “барабанных палочек”, изменения пальцев левой руки в виде “барабанных палочек”.
Пальпация
При интенсивном сбросе крови слева направо определяется систолическое дрожание грудной клетки над лёгочной артерией и супрастернально (в яремной ямке).
Аускультация сердца
Диагностика Аневризмы межпредсердной перегородки:
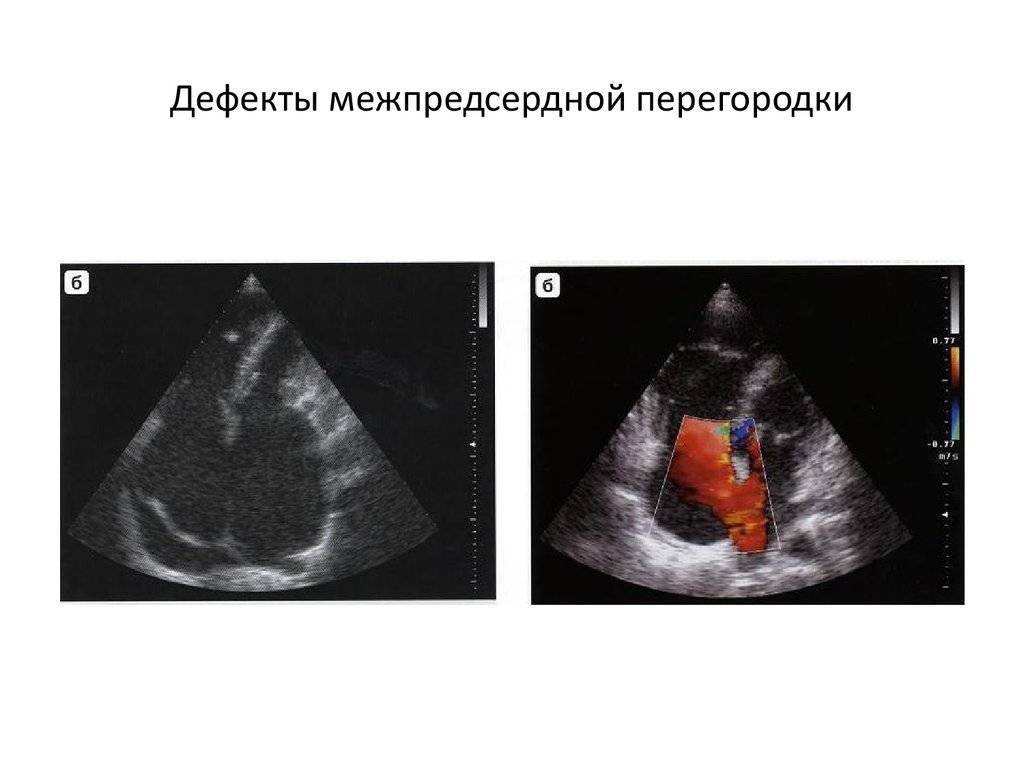
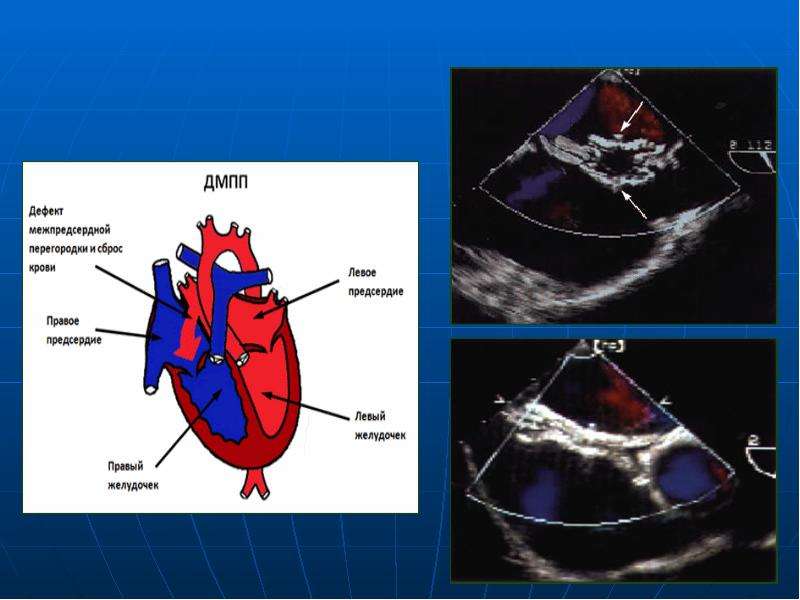
Диагностирование данного заболевания происходит преимущественно сразу после рождения. Основанием для такого диагностирования является первая электрокардиограмма и ультразвуковое исследование сердца. На УЗИ аневризму очень легко обнаружить.
В случае необходимости больному назначается уточняющее обследование: чрезпищеводное УЗИ, катетеризация сердца или компьютерная томография, которая позволяет получить информацию о размере и расположении аневризмы. Дообследование назначают, когда есть подозрения не только на аневризму, но и сопутствующие сердечные аномалии.
Причины ВПС
Также необходимо уделять внимание потенциально тератогенным факторам внешней среды: различные внутриутробные инфекции (вирусы краснухи, цитомегаловирус, коксаки, инфекционные заболевания у матери в первом триместре), лекарственные препараты (витамин А, противоэпилептические средства, сульфазалазин, триметоприм), постоянный контакт с токсичными веществами (краски, лаки). Кроме того, нужно помнить, что отрицательное влияние на внутриутробное развитие оказывают как материнские факторы: предшествующие данной беременности репродуктивные проблемы, наличие сахарного диабета, фенилкетонурии, алкоголизма, курение, возраст, но также, и факторы со стороны отца – возраст, употребление наркотических средств (кокаин, марихуана).. Ведущая роль принадлежит мультифакториальной теории развития врожденных пороков сердца (до 90%).
Ведущая роль принадлежит мультифакториальной теории развития врожденных пороков сердца (до 90%).
Виды врожденных пороков сердца
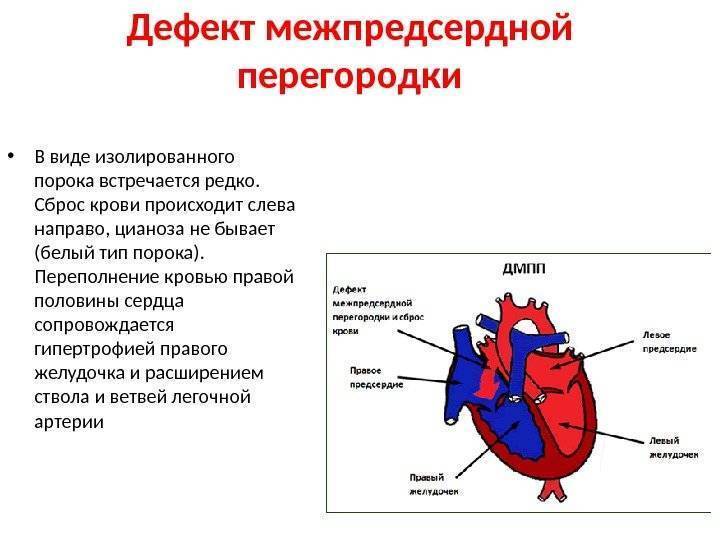
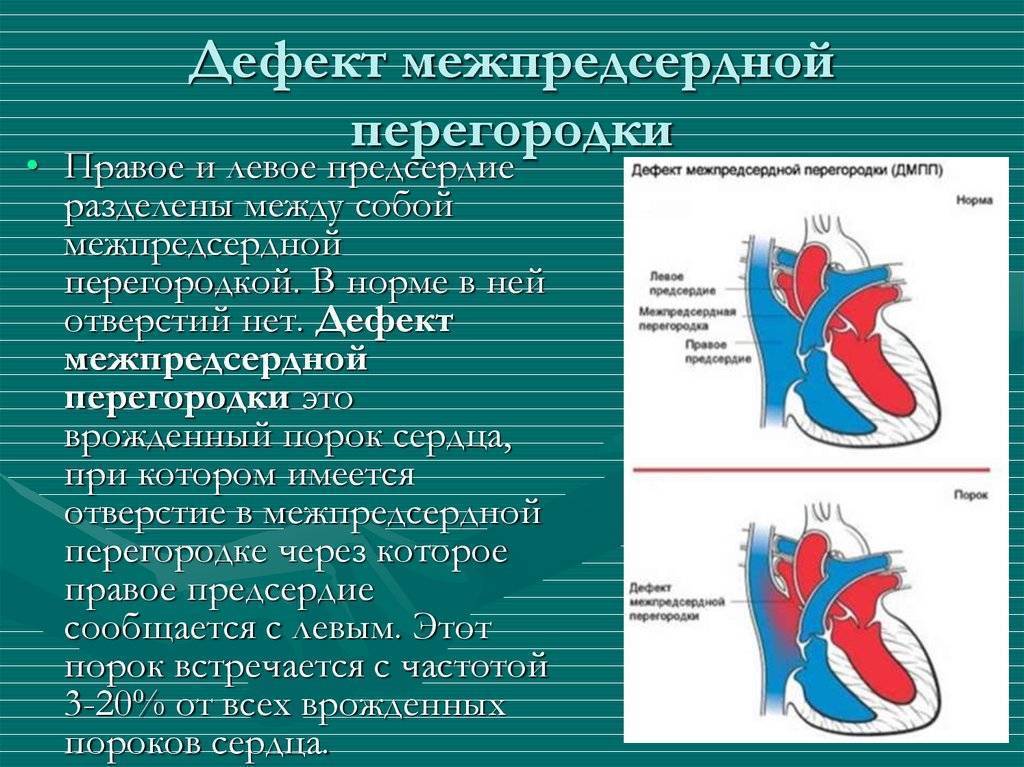
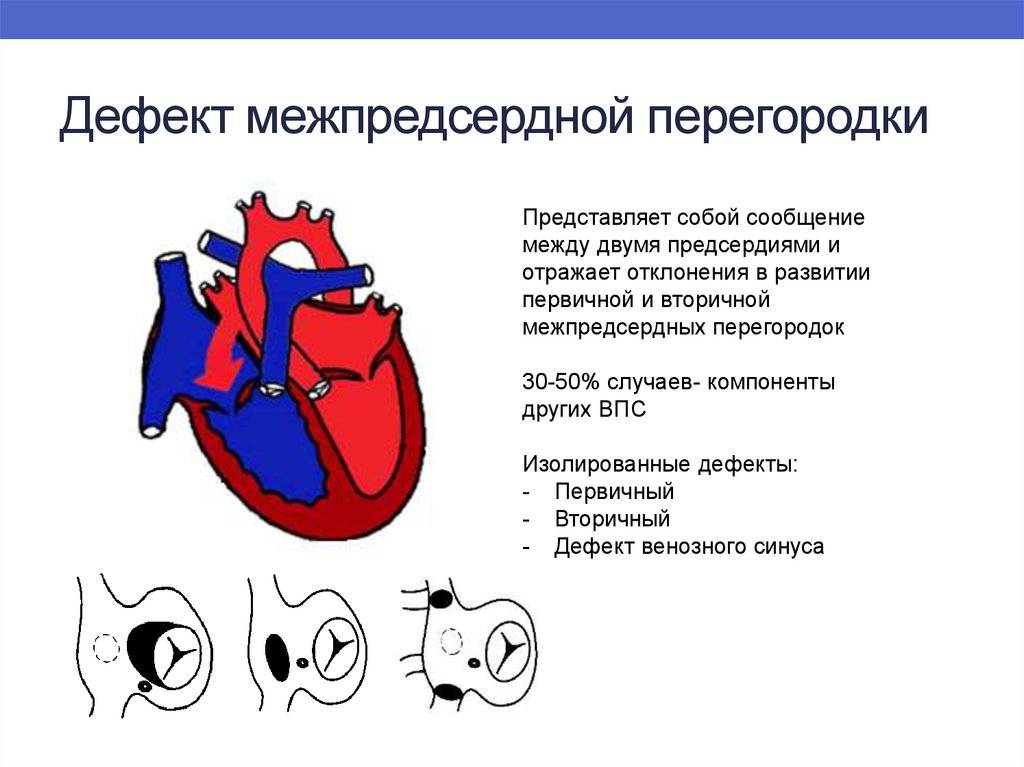
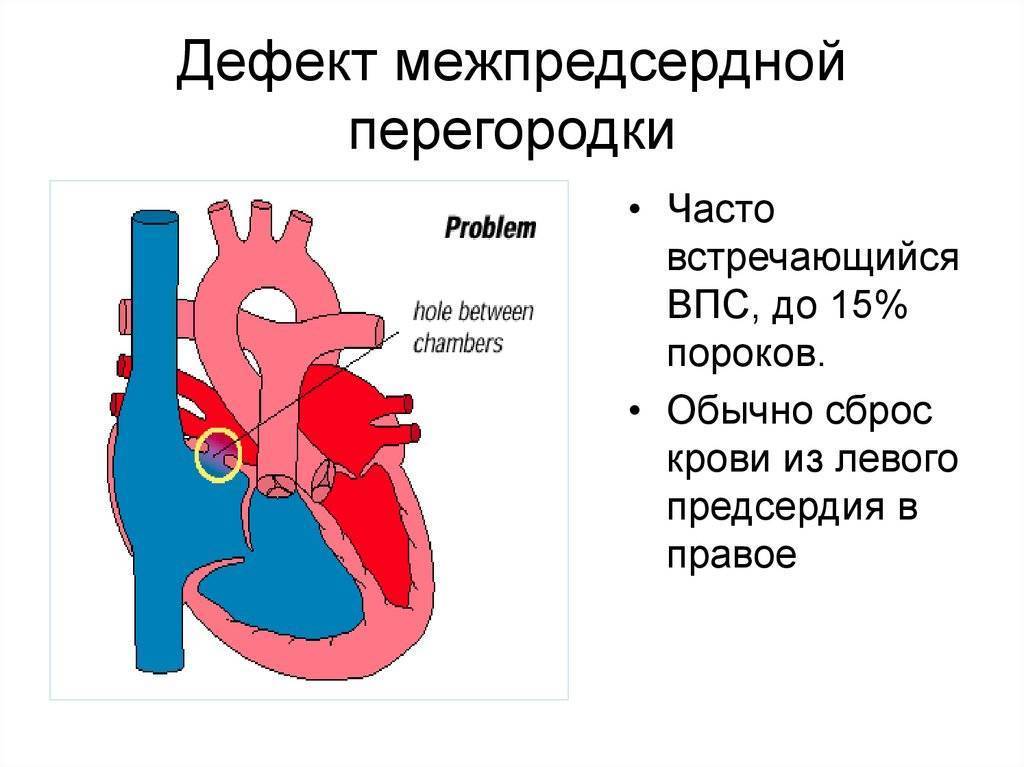
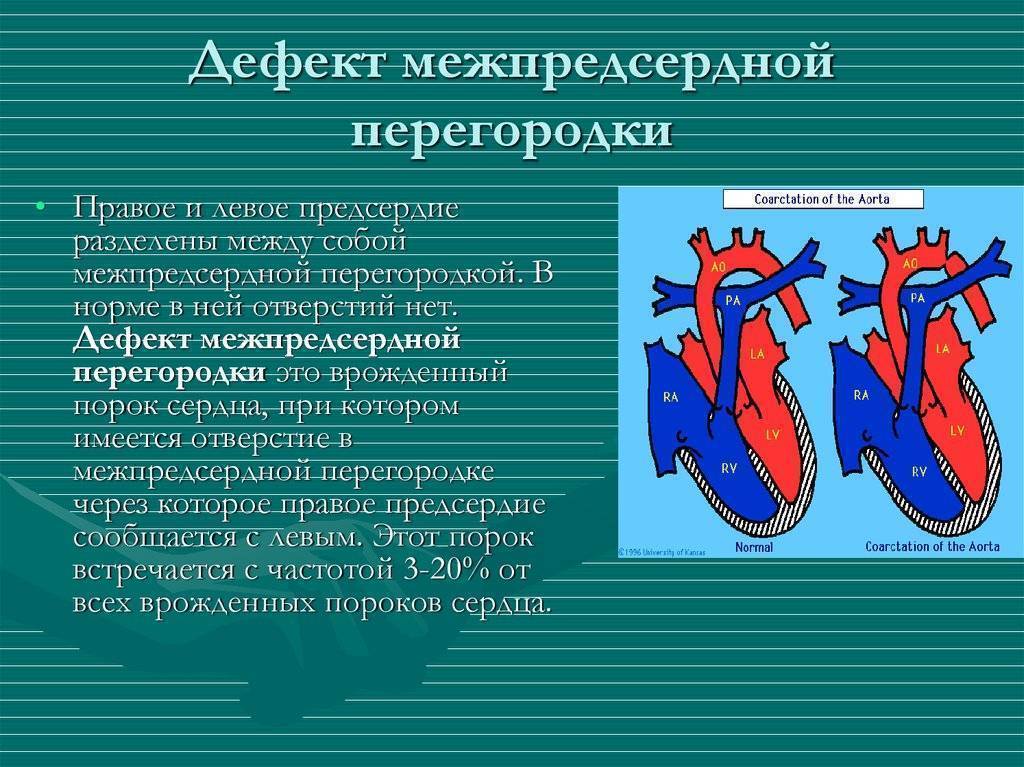
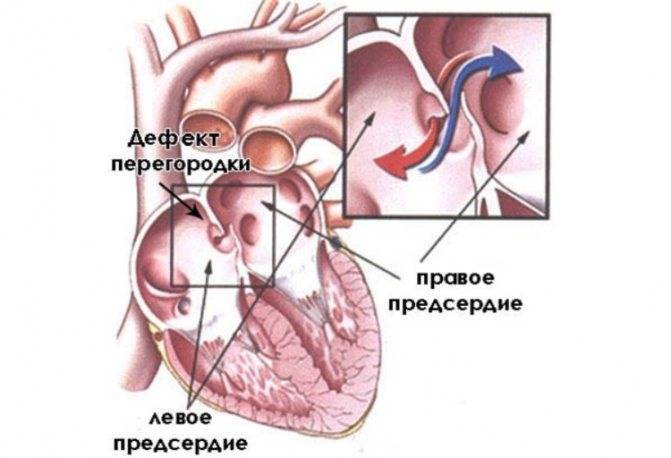
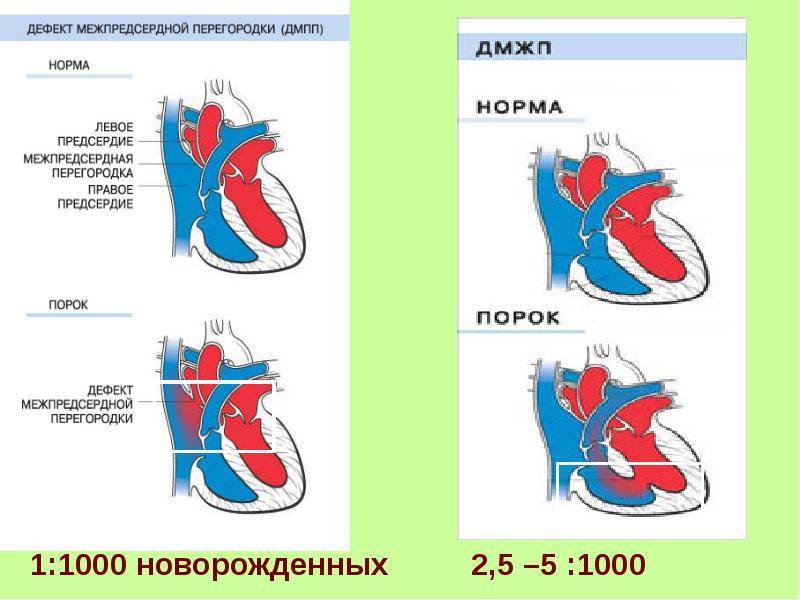
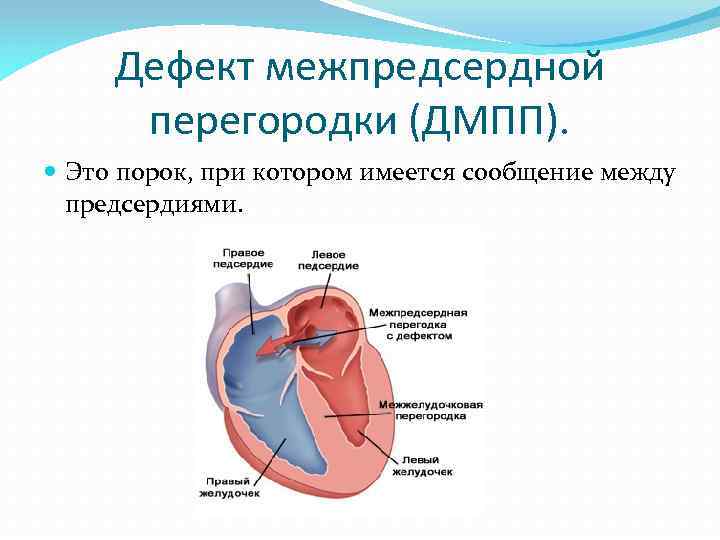
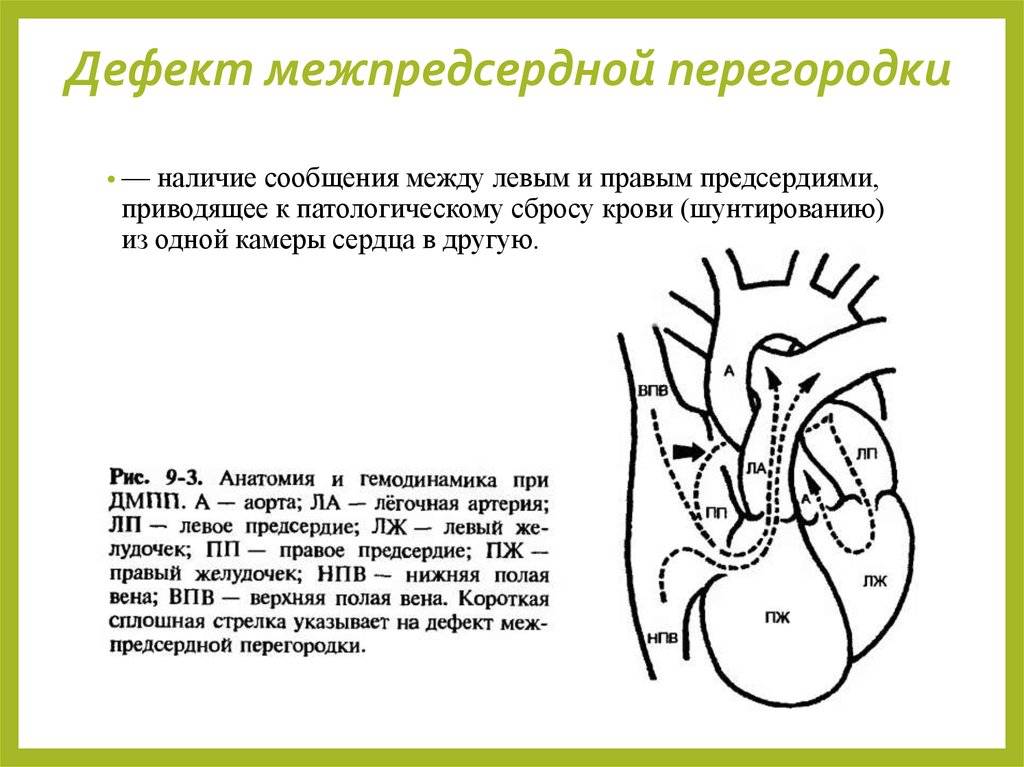
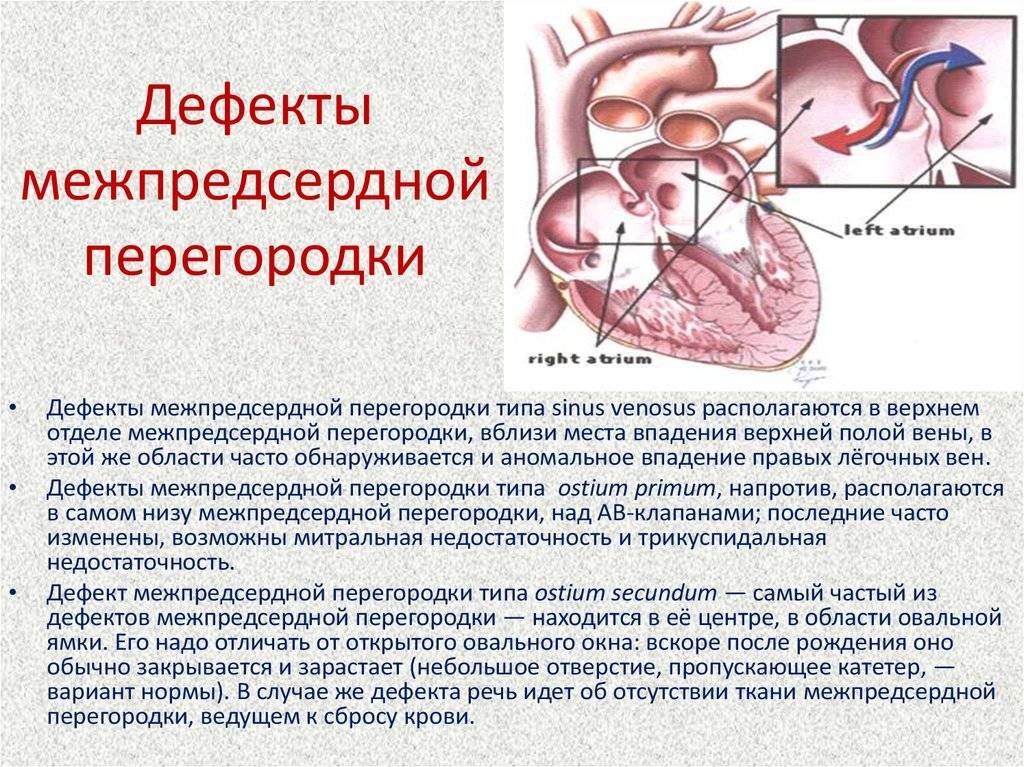
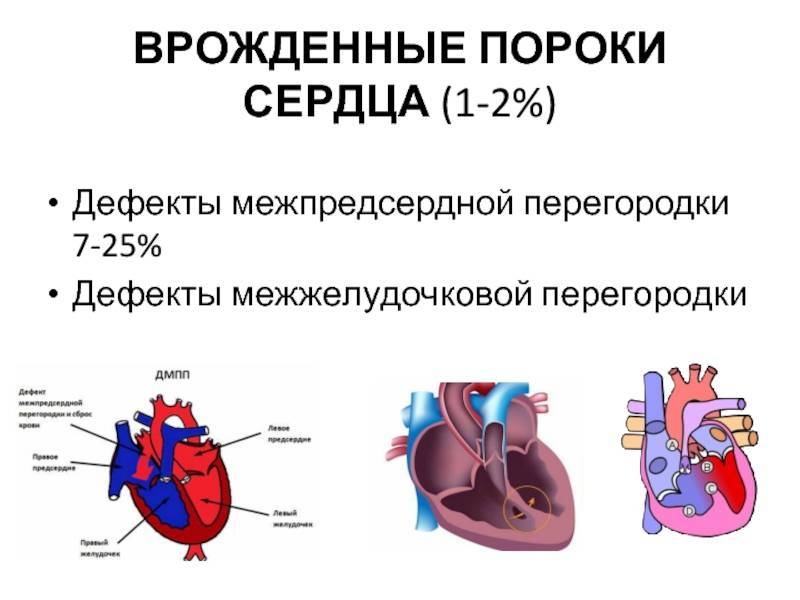
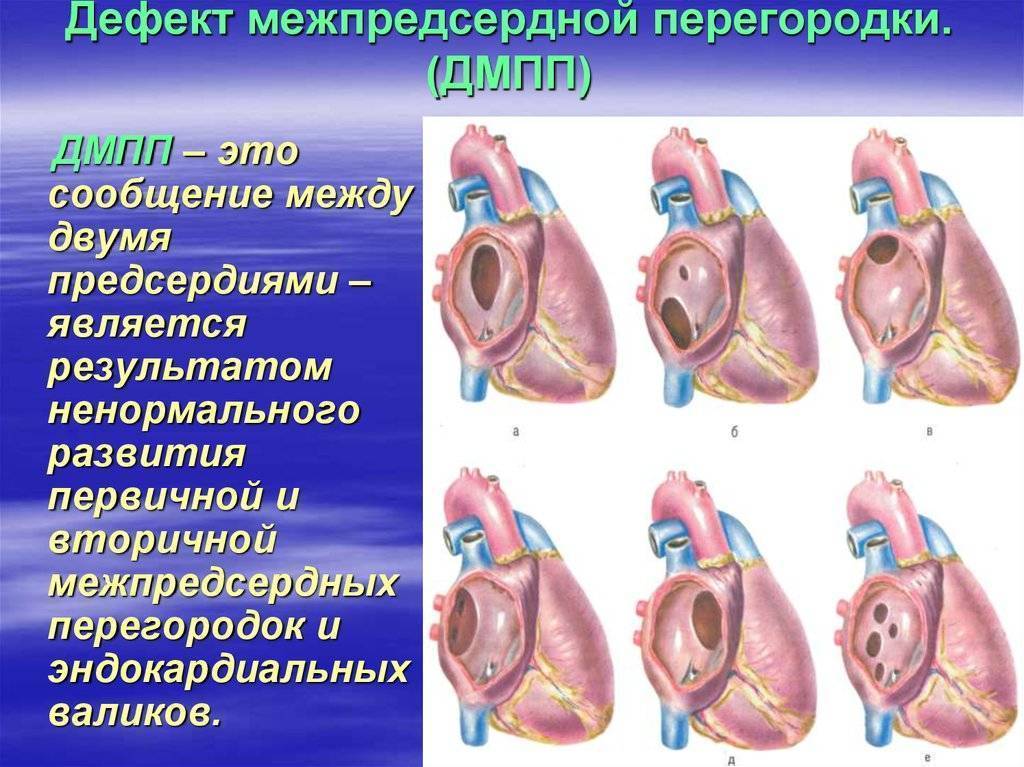
Дефект межпредсердной перегородки (ДМПП) или открытое овальное окно – диагностируется при выявлении одного либо нескольких отверстий в межпредсердной перегородке. Один из часто встречающихся врожденных пороков сердца. В зависимости от расположения дефекта, его величины, силы тока крови определяются более или менее выраженные клинические признаки. Часто ДМПП сочетается с другими аномалиями сердца и определяться при синдроме Дауна.
Дефект межжелудочковой перегородки (ДМЖП) – диагностируется при недоразвитии межжелудочковой перегородки на различных уровнях с формированием патологического сообщения между левым и правым желудочками. Может встречаться как изолированно, так и вместе с другими аномалиями развития. При малом дефекте – чаще нет выраженного отставания в физическом развитии. ДМЖП опасен тем, что может приводить к развитию легочной гипертензии, и потому, должен своевременно корректироваться оперативным путем.
Коартация аорты – сегментарное сужение просвета аорты с нарушением нормального кровотока из левого желудочка в большой круг кровообращения. Выявляется до 8% всех случаев ВПС, чаще у мальчиков, нередко сочетается с другими аномалиями.
Открытый артериальный проток – диагностируется при не заращении Баталлова протока, определяемого у новорожденных и зарастающего в последующем. В результате, происходит частичный сброс артериальной кровь из аорты в легочную артерию. При данном ВПС чаще не бывает тяжелых клинических проявлений, однако, патология требует хирургической коррекции, поскольку сопряжена с высоким риском внезапной сердечной смерти.
Атрезия легочной артерии – диагностируется недоразвитие (полное либо частичное) створок клапана легочной артерии с развитием обратного заброса крови из легочной артерии в полость правого желудочка. В последующем приводит к недостаточному кровоснабжению легких.
Стеноз клапана легочной артерии – аномалия, при которой диагностируют сужение отверстия клапана легочной артерии. В результате патологии, чаще всего, створок клапана, нарушается нормальный кровоток из правого желудочка в легочный ствол.
Тетрада Фалло – сложный сочетанный ВПС. Объединяет дефект межжелудочковой перегородки, стеноз легочной артерии, гипертрофию правого желудочка, декстрапозицию аорты. При данной патологии происходит смешение артериальной и венозной крови.
Транспозиция магистральных сосудов – также сложный ВПС. При данной патологии аорта отходит от правого желудочка и несет венозную кровь, а легочный ствол отходит от левого желудочка и несет артериальную кровь, соответственно. Парок протекает тяжело, сопряжен с высокой летальностью новорожденных.
Декстрокардия – аномалия внутриутробного развития, арактеризующаяся правосторонним размещением сердца. Зачастую, наблюдается «зеркальное» расположениее других непарных внутренних органов.
Аномалия Эбштейна – редко встречающийся врожденный порок сердца, диагностируется при изменении месторасположения створок трехстворчатого клапана. В норме – от предсердно-желудочкового фиброзного кольца, при аномалии – от стенок правого желудочка. Правый желудочек имеет меньшие размеры, а правое предсердие удлинено, вплоть до аномальных клапанов.
Симптомы и диагностика дефекта межпредсердной перегородки у детей в Израиле
Заболевание отличается разнообразными симптомами. Главный признак патологии в первые недели после рождения — цианоз конечностей и носогубного треугольника при кормлении и плаче. В большинстве случаев медики связывают жалобы с перинатальной энцефалопатией. При средних и крупных отверстиях явная клиническая картина формируется уже на первом полугодии жизни.
К основным симптомам заболевания относятся:
- бледная кожа и слизистые;
- отставание от сверстников в физическом развитии;
- медленный рост массы тела;
- учащенное сердцебиение;
- частые бронхиты, пневмонии, которые сопровождаются сильной одышкой, влажным кашлем с обильным выделением мокроты, большим количеством хрипов.
В 5 – 10 лет дети жалуются на головокружение, быструю усталость даже при легких физических нагрузках.
Пороки диаметром до 1,5 см долгое время протекают бессимптомно и проявляются после 10 – 15 лет. |
Признаки повышенного легочного давления и сердечной недостаточности можно заметить у 22 – 25-летних молодых людей.
Из инструментальных методов диагностики применяют:
- аускультацию;
- электрокардиограмму;
- эхокардиографию;
- рентгенографию легких.
При аускультации (прослушивании) отмечается шум средней интенсивности в фазу сокращения миокарда. |
ЭКГпоказывает симптомы перегрузки правых камер.
Эхокардиография — основной метод диагностики аномалий развития кардиоваскулярной системы. Это ультразвуковая методика, которая показывает сердечные стенки и присутствующую аномалию, помогает установить ее точную локализацию, размеры, подтвердить наличие сброса крови и его направление. Для оценки функциональных возможностей сердечной мышцы измеряют камеры, толщину миокарда, рассчитывают сократительную способность.
Рентгенограмма позволяет исключить повышенное кровяное давление в легких. При необходимости применяют дополнительные методы обследования.