Вот мы и дома!
Кроху выпишут из больницы, как только он перестанет нуждаться в постоянном наблюдении врачей. Нужно соблюсти еще несколько условий: стабильный набор веса, нормальная терморегуляция (малыш должен удерживать температуру без дополнительного обогрева в течение 24 – 48 часов), способность самостоятельно питаться (грудным молоком или смесью). И главное, вы должны быть способны ухаживать за малышом без посторонней помощи.
Вот несколько общих рекомендаций, которые помогут в первые недели дома.
- Помните об особенностях терморегуляции недоношенных детей. В комнате не должно быть слишком жарко и слишком холодно. Оптимальная температура — 24 – 26 градусов. Помещение нужно регулярно проветривать, увлажнитель тоже не помешает;
- Постарайтесь создать в комнате у малыша мягкое освещение и избегать резкого шума, ведь его нервная система еще не дозрела;
- Первое время не стоит звать гостей: для малыша это дополнительный стресс и потенциальный источник инфекции;
- При купании нужно учитывать степень недоношенности: при умеренной мыть малыша в ванне можно с 7 – 10-го дня жизни, при глубокой — с 3 – 4-й недели. Чтобы не пересушить тонкую кожу крохи, используйте специальные увлажняющие средства и откажитесь от мыла;
- Прогулки с недоношенным малышом лучше планировать через неделю-две после выписки. Если же на улице не очень холодно, начинайте с 10 – 15 минут, постепенно увеличивая продолжительность «моциона» до часа-полутора в день.
Степени недоношенности
Недоношенными считают детей, родившихся раньше 37-й недели беременности, весом до 2500 г и ростом менее 45 – 47 см. Врачи выделяют четыре степени недоношенности:
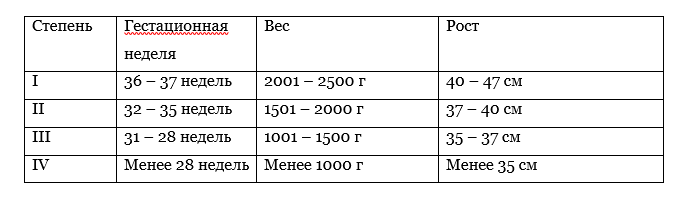
Малыши, родившиеся до 28-й недели, совсем крошечные и зачастую весят меньше килограмма. Внешне они сильно отличаются от обычных новорожденных: у них тонкая кожа красно-фиолетового цвета, а все тельце покрыто волосками (лануго). Обычно таким крохам требуется искусственная вентиляция легких и внутривенное питание. Этого не нужно бояться: набрав массу, ребенок научится сосать самостоятельно, а специальные лекарства помогут его дыхательной системе созреть. Настраивайтесь на то, что малыш проведет в больнице несколько недель, а то и месяцев, зато потом будет без проблем развиваться в домашней обстановке.
Если ребенок родился в период с 28-й по 31-ю неделю, внешне он также будет похож на маленького инопланетянина. Но малыши из третьей группы весят немного больше и порой способны пить грудное молоко или смесь через зонд. Некоторые из них умеют плакать и хвататься за палец взрослого, а также шевелить ручками и ножками.
Малыши, родившиеся с 32-й по 34-ю неделю, выглядят как миниатюрные доношенные младенцы. Большинство из них могут дышать самостоятельно, хотя иногда нуждаются в дополнительном кислороде. А некоторые с рождения способны сосать грудь или бутылочку.
По статистике, быстрее всего дома оказываются дети из первой группы недоношенности (рожденные в 35 – 37 недель). У них бывают проблемы с терморегуляцией и кормлением, но в остальном они очень быстро догоняют малышей, родившихся в срок.
Недостаток веса: симптомы
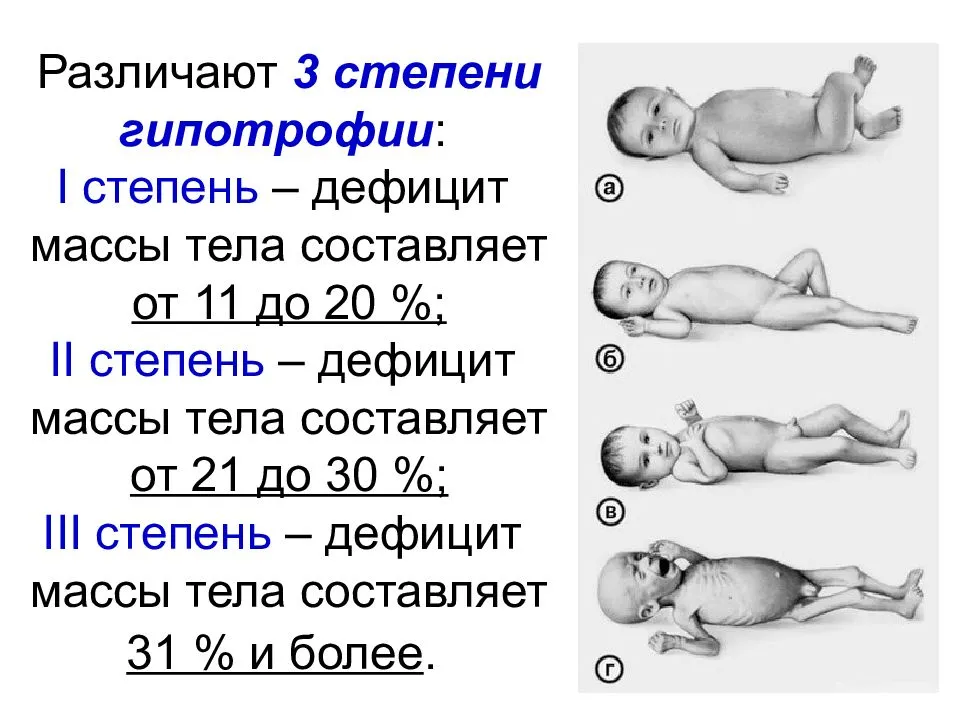
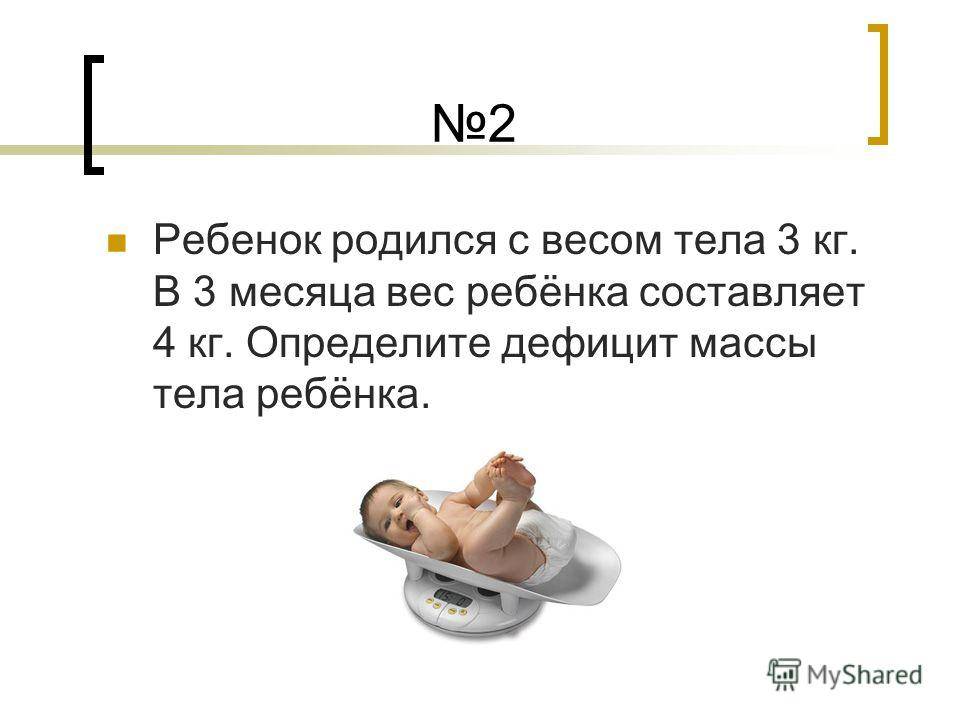
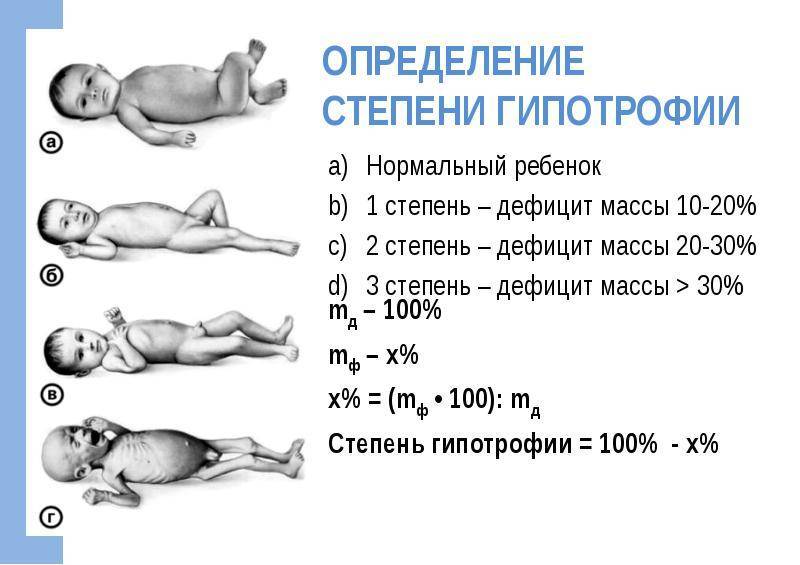
Современные ученые выделяют несколько типов недостатка веса (особенно при определении этого заболевания у детей). Так, дефицит массы тела 1 степени, рассчитанный в процентах, предполагает отклонение от нормы на 10-15%, второй — на 15-30%, третьей — более чем на 30%.
У взрослых недостаток веса констатируется, когда индекс массы тела (ИМТ) снижается менее 18,5 кг/м2.
Симптомы недостатка веса чаще всего бывают визуальными: наблюдается выраженная потеря жировой прослойки на груди, животе, конечностях, а также на лице (на поздних стадиях болезни). У пациентов может наблюдаться слабость, в том числе мышечная, быстрая утомляемость, раздражительность, склонность к депрессиям.
Так как дефицит массы тела может свидетельствовать о серьезных проблемах в организме, – и не только психологического характера, – при появлении первых признаков этого заболевания первое, что надо делать, — записаться на прием к специалистам – эндокринологу, гастроэнтерологу и диетологу.
Первичный прием
Первичный прием у специалиста предполагает сбор анамнеза (информации о пищевых привычках пациента, его образе жизни, распорядке дня, сопутствующих заболеваниях), а также осмотр пациента с проведением взвешивания и других измерений. Предварительно диагноз недостаток массы тела у женщин и у мужчин ставится на основе показателя индекса массы тела (ИМТ), который рассчитывается по формуле вес (кг) / рост (м2). Нормальным считается показатель в границах от 18,5 до 25 кг/м2.
Чаще всего на первичном приеме назначают дополнительные анализы, позволяющие установится скрытые причины потери веса (особенно, если не наблюдается психологических и других внешних причин болезни):
- биохимический и гормональный анализы крови: позволяет установить наличие нарушений углеводного обмена, проблем со щитовидной железой и надпочечниками;
- анализ мочи: исследование уровня белка (протеинурии), глюкозы, кетоновых тел позволяет выявить сахарный диабет;
- анализ кала: проводится, если есть подозрения на болезни желудочно-кишечного тракта. В этом же случае может быть рекомендовано полноценное обследование у гастроэнтеролога.
Дальнейшая схема лечения
В случае если проведенное обследование и анализы подтвердят дефицит массы тела (в соответствующих процентах), специалистом будет назначено лечение, направленное на устранение симптомов и причин заболевания.
Чаще всего в основе лечения этого заболевания лежит правильное питание, которое предполагает:
- увеличение калорийности потребляемых продуктов: введение в рацион большего количества жирного мяса, мясных бульонов, кисломолочных продуктов (сметаны, сливок, молока), хлебобулочных изделий и продуктов с большим количеством углеводов;
- соблюдение баланса: увеличение калорийности пищи не исключает из рациона овощи и фрукты как основной источник витаминов;
- возможное сокращение объема порций при увеличении количества приемов пищи (до 4-5 раз в день). При этом процесс приема пищи должен проходить в спокойной обстановке (исключаются быстрые перекусы).
В некоторых случаях, особенно при дефиците веса у женщин, вызванном психологическими факторами, изменение рациона питания может проходить под наблюдением психолога, который помогает пациентам справиться с фобиями, связанными с едой.
Помимо диеты восполнение недостатка веса предполагает физическую активность, которая имеет целью вернуть утраченную мышечную массу, а также достаточный сон и отдых.
В некоторых случаях лечение указанного заболевания также предполагает прием препаратов, чаще всего при обнаружении гормонального дисбаланса. При этом прием гормональных препаратов необходимо осуществлять только под наблюдением врача.
При соблюдении рекомендаций врача по питанию и физической активности пациентам удается компенсировать недостаток веса и избежать серьезных осложнений. Сроки лечения во многом зависят от стадии болезни, а также от сопутствующих проблем, в том числе психологических.
Профилактика указанного заболевания предполагает:
- достаточное, регулярное, сбалансированное питание, особенно во время беременности;
- умеренные физические нагрузки;
- сокращение стрессовых ситуаций, отказ от вредных привычек;
- профилактическая проверка уровня гормонов, а также профилактические осмотры на предмет заболеваний желудочно-кишечного тракта и эндокринной системы;
- при обнаружении недостаточного веса необходимо обратиться к специалисту и пройти обследование.
Когда нужно срочно посетить специалиста?
Об отставании в физическом развитии указывают следующие признаки:
- ребенок плохо ест без видимой причины;
- к 1,5 годам не ходит самостоятельно;
- часто падает, неуверенно ходит, ему не удается удержать равновесие при сидении, стоянии или ходьбе;
- не может схватить маленькие вещи и игрушки, которые раньше держал без труда;
- не в состоянии проследить взглядом за движущимся предметом;
- не играет в подвижные игры.
При задержке социально-эмоционального развития у детей чаще всего наблюдается следующее:
- малыш не реагирует на свое имя;
- не обращает никакого внимания на других детей и взрослых, избегает общения с ними, не может выстроить зрительный контакт,
- его поведение и настроение постоянно резко меняются;
- у него осталась младенческая привычка сосать большой палец;
- он не различает эмоции близких и сам имеет скудный эмоциональный диапазон.
О том, что происходит задержка умственного развития, подтверждает тот факт, что к двум годам ребенок не знает назначения хорошо знакомых бытовых предметов (например, чашки, ложки, телефона), и не проявляет какого-либо интереса к играм, предметам, окружающему миру. Кроме того, он не реагирует на новые предметы, хорошо знакомых людей, не способен установить простейшие причинно-следственные связи.
Что касается речевого развития, то о его задержке у двухлетнего малыша свидетельствуют следующие признаки:
- не слышит и не понимает обращенную речь;
- не произносит простейшие слова, даже из «своего» языка;
- не может составить фразу из двух-трех слов;
- не отвечает на простые вопросы;
- не выражает словесно свои потребности.
Главная ошибка родителей, чей малыш отстает в развитии – это принятие на веру слов бабушек или сердобольных соседей, мол, перерастет. Пока вы ждете, что «перерастет», драгоценное время будет упущено.
Нормы массы тела плода на разных сроках беременности
В первые недели беременности врач не может определить вес плода, поскольку он слишком мал, да и для диагностических целей этот параметр не важен. Информативность его повышается во втором и третьем триместре. Нормы веса плода на протяжении всей беременности указаны в таблице.
| Неделя беременности | Вес, г | Неделя беременности | Вес, г | |
| 11 | 10–15 | 26 | 850–1000 | |
| 12 | 15–20 | 27 | 1000–1200 | |
| 13 | 20–30 | 28 | 1200–1350 | |
| 14 | 30–50 | 29 | 1350–1500 | |
| 15 | 50–75 | 30 | 1500–1650 | |
| 16 | 75–115 | 31 | 1650–1800 | |
| 17 | 115–160 | 32 | 1800–1950 | |
| 18 | 160–215 | 33 | 1950–2100 | |
| 19 | 215–270 | 34 | 2100–2250 | |
| 20 | 270–350 | 35 | 2250–2500 | |
| 21 | 350–410 | 36 | 2500–2600 | |
| 22 | 410–500 | 37 | 2600–2800 | |
| 23 | 500–600 | 38 | 2800–3000 | |
| 24 | 600–750 | 39 | 3000–3200 | |
| 25 | 750–850 | 40 | 3200–3500 |
Если до 40-й недели роды не наступили, плод считается переношенным. При отсутствии признаков схваток их стимулируют. На 41–42 неделях малыш может родиться с массой тела 3800 г.
Глубокая степень умственной отсталости
Глубокая умственная отсталость является наиболее выраженной формой патологии. Ребенок не в состоянии осмыслить окружающий его мир, речевые функции не развиты. Сильно нарушена координация движений, отмечаются эмоциональные расстройства. Все желания таких детей направлены лишь на удовлетворение потребностей, обусловленных физиологией человека.
В свою очередь, идиотия делится на три вида:
- глубокие идиоты, их также могут называть полными и лежачими. У таких детей отсутствуют ощущения, их поведение сродни поведению животных, раздражители могут вызвать неадекватную реакцию. Не способны к самообслуживанию;
- типичные идиоты имеют более выраженные инстинкты. Для того чтобы иметь возможность удовлетворять свои потребности, такие дети даже могут произносить несколько звуков, но больше этого речь не развивается;
- речевые идиоты способны произносить некоторые слова, у них присутствует реакция на окружающих людей и мир, но познавательной деятельности у них нет. Особенностью этого состояния является низкая координация и неуверенные движения.
Клиническая классификация
По времени возникновения:
- пренатальные;
- постнатальные.
По этиологии:
- алиментарные;
- инфекционные;
- связанные с дефектами режима, диеты;
- связанные с пренатальными повреждающими факторами;
- обусловленные наследственной патологией и врожденными аномалиями развития.
По степени тяжести:
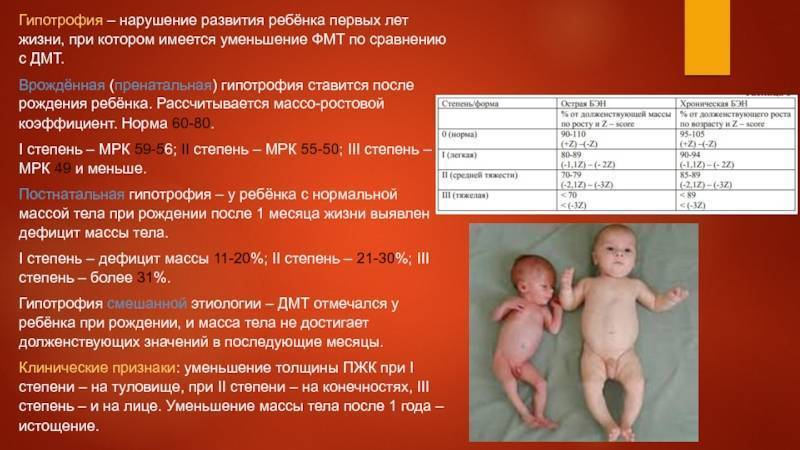
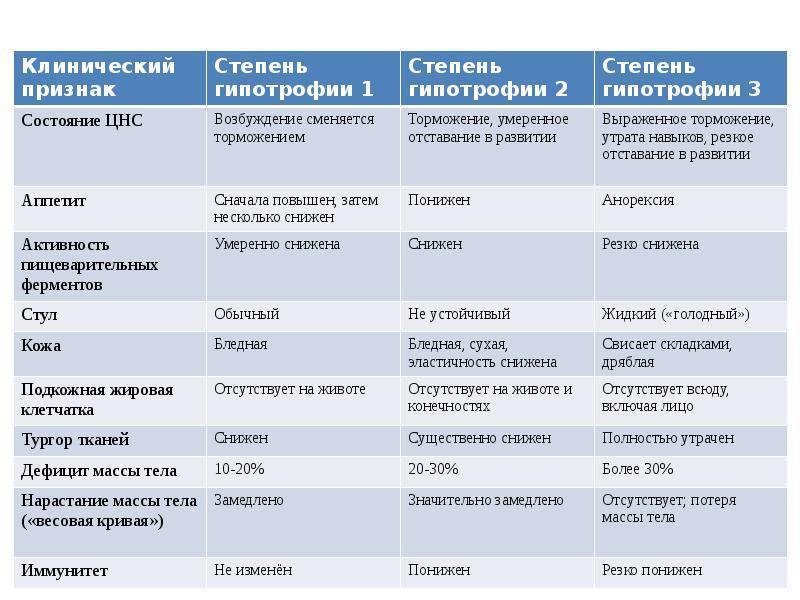
- БЭН I степени – дефицит массы тела 11–20 %;
- БЭН II степени – дефицит массы тела 21–30 %;
- БЭН III степени – дефицит массы тела › 30 %.
По периодам:
- начальный;
- прогрессирования;
- стабилизации;
- реконвалесценции.
По форме:
- острая – проявляется преимущественно потерей массы тела и ее дефицитом по отношению к нормальной массе тела по росту;
- хроническая – проявляется не только дефицитом массы тела, но и существенной задержкой роста.
Некоторые особые варианты разновидности БЭН:
- квашиоркор (форма острой белковой недостаточности), алиментарный маразм, маразматический квашиоркор;
- недостаточность питания у детей старшего возраста;
- недостаток микроэлементов (медь, цинк, селен).
Как исправить ситуацию?
Если плод маловесный, это может грозить серьезными последствиями вплоть до его внутриутробной гибели. К счастью, такое встречается редко. Однако такие дети тяжелее переносят роды, у них часто диагностируется асфиксия и неврологические болезни. Если маловесный малыш пережил гипоксию, у него может развиться заболевание легких.
Независимо от причины небольшой массы тела плода, ситуацию можно исправить. Беременной назначаются:
- препараты для расслабления мускулатуры матки (ее сокращения приводят к ухудшению кровотока);
- сосудорасширяющие лекарства;
- медикаменты, повышающие устойчивость ребенка к гипоксии;
- гипербарическая оксигенация и медицинское озонирование для насыщения крови матери кислородом.
Женщина должна увеличить потребление фруктов, овощей, а также продуктов с животными белками. Рекомендуется ограничить физическую активность и минимум 6 часов в сутки проводить на боку для улучшения кровотока в плаценте. Лечение чаще всего проходит успешно. Если ребенок все же не набирает вес или слишком слаб, чтобы пройти по родовым путям, врачи делают кесарево сечение.
Первый этап выхаживания — «жизнь под колпаком»
Попав в отделение реанимации или палату интенсивной терапии новорожденных, можно не на шутку встревожиться, увидев:
- Кувезы (прозрачные «колпаки»).
- Много проводков, отходящих от ребенка.
- Медицинскую аппаратуру, которая время от времени издает тревожные сигналы.
Все это необходимо, чтобы помочь малышу адаптироваться к жизни вне утробы матери и оказать квалифицированную медицинскую помощь.
Тепловой режим
Первые дни или недели жизни недоношенный кроха обычно проводит в кувезе, который имеет четыре отверстия для проведения лечебных манипуляций.
Если кроха не может самостоятельно дышать, то его подключают к аппарату искусственной вентиляции легких. Когда малыш самостоятельно дышит, то в кувез при необходимости подается увлажненный кислород.
Согласно сроку гестации в кувезе создается оптимальная температура окружающей среды (дабы не допустить перегрева и/или переохлаждения) и влажность (чтобы не высохли слизистые оболочки). Такой режим особенно важен для глубоконедоношенного малыша.
Ребенок c умеренной степенью недоношенности обычно находится на специальном матрасе либо столике с подогревом. При тяжелом состоянии его также могут поместить в кувез.
Почему важно поддерживать оптимальный температурный режим?
Для выработки тепла необходимо, чтобы в организм крохи поступало больше энергии и кислорода.
Однако у незрелых детей к тканям плохо доставляется кислород, а углекислый газ трудно выводится из организма. Поэтому при переохлаждении развивается гипоксия (кислородное голодание) и ацидоз (увеличивается кислотность тканей), что ведет к ухудшению состояния ребенка.
Тогда как при оптимальной температуре окружающей среды понижается потребность незрелого организма в кислороде и энергии для выработки собственного тепла.
Питание
Недоношенные дети кормятся материнским молоком или искусственной молочной смесью.
Если ребенок глотает, но его состояние нестабильное, то для кормления используется шприц (удобнее), ложечка или чашечка. Затем при улучшении состояния малыша начинают постепенно прикладывать к маминой груди.
Ребенка с глубокой степенью недоношенности либо при тяжелом состоянии кормят с помощью зонда, который вводится в желудок через носовые ходы или ротовую полость.
Однако даже с материнским молоком малыш не обеспечивается всем необходимым. Поэтому недостающие калории и жидкость обязательно восполняются внутрь и/или вводятся внутривенно.
Подробнее о кормлении недоношенных детей — в нашем следующем материале: Недоношенные дети: особенности вскармливания.
Наблюдение
От малыша отходят многочисленные проводки — датчики, которые регистрируют температуру тела, насыщение кислородом крови, артериальное давление, пульс и другие показатели. Данные передаются на монитор. Если какой-то показатель отклоняется от нормы либо датчик открепляется от тела, то раздается тревожный сигнал.
Кроме того, проводятся лабораторные исследования: определяется гемоглобин крови, эритроциты, билирубин, кислотно-основное состояние и другие показатели.
Лечение
Ребенку при необходимости внутривенно вводятся лекарственные препараты с заданной скоростью при помощи линиамата, который представляет собой небольшой медицинский аппарат со шприцом (инфузионный насос).
Также детям внутривенно восполняется объем жидкости в зависимости от изменения массы тела, количества выделенной мочи и других показателей.
Глубоконедоношенным детям с синдромом дыхательных расстройств для созревания легочной ткани целесообразно вводить природный сурфактант (вещество, выстилающее альвеолы изнутри) в виде аэрозоля.
Как только ребенок перестает нуждаться в интенсивной терапии и искусственной вентиляции легких, то его переводят на следующий этап.
Почему ребенок плохо набирает вес?
Основная причина недостатка веса в период новорожденности — это отказ малыша сосать грудь. Маловесные дети имеют плохой аппетит и большую часть дня проводят во сне. Зачастую родителям приходится долго будить ребенка, а после нескольких минут сосания груди или бутылочки со смесью новорожденный опять засыпает. Особенно сонливы дети, у которых в первые дни жизни наблюдалась выраженная физиологическая желтуха.
В итоге после очередного взвешивания доктор может сказать маме, что новорожденный совсем не набрал вес или прибавка незначительна. Если ситуация не улучшается несколько месяцев, мать и малыша могут госпитализировать для проведения комплексного обследования и зондового кормления в условиях стационара.
Иногда причина низкой прибавки в весе кроется в несоблюдении тактики грудного вскармливания. Педиатры рекомендуют прикладывать грудничка во время кормления только к одной груди, чтобы он высасывал «заднее» молоко, которое представляет особую энергетическую ценность и богато питательными веществами. По своей неопытности мамы предлагают новорожденным обе груди. В таком случае ребенок сосет верхнее молоко, не прикладывая к этому никаких усилий и быстро засыпает, слегка утолив свой голод.
Если малыш перенес инфекционное заболевание, долго болел, страдал от высокой температуры или кишечного расстройства, то месячная прибавка в весе может быть значительно меньше, чем обычно. В таком случае также сдвигаются сроки введения прикормов, а в период болезни вообще многие дети практически отказываются от еды, что отражается на их весе. Родители должны активно общаться с детским врачом, при необходимости задавать ему интересующие вопросы и придерживаться всех рекомендаций.
Что делать, если ребенку поставили тяжелый диагноз?
Ни в коем случае не срывайтесь на малыше или на близких людях, в сложившейся ситуации никто не виноват. Наберетесь терпения и начинайте действовать. Ваша задача сейчас, помимо лечения, научить ребенка элементарным вещам, чтобы он не был обузой для окружающих. Приучите его к чистоте: мыть ручки, умываться, проситься в туалет, убирать за собой, самостоятельно есть и прочее.
Эти практические умения и навыки для него намного важнее, чем умение отличать, например, геометрические формы. Чистенький и опрятный малыш всегда воспринимается окружающими доброжелательно, и процесс социальной адаптации пойдет легче.
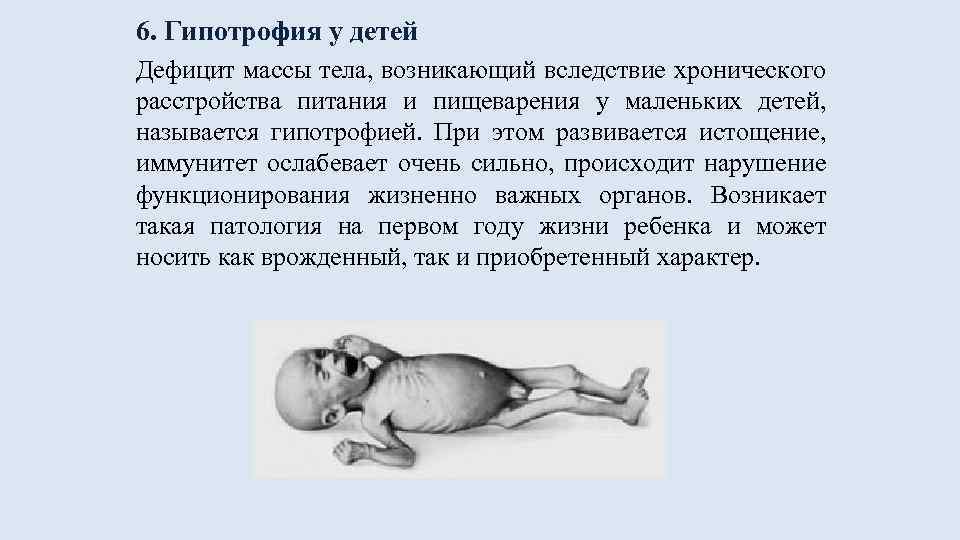
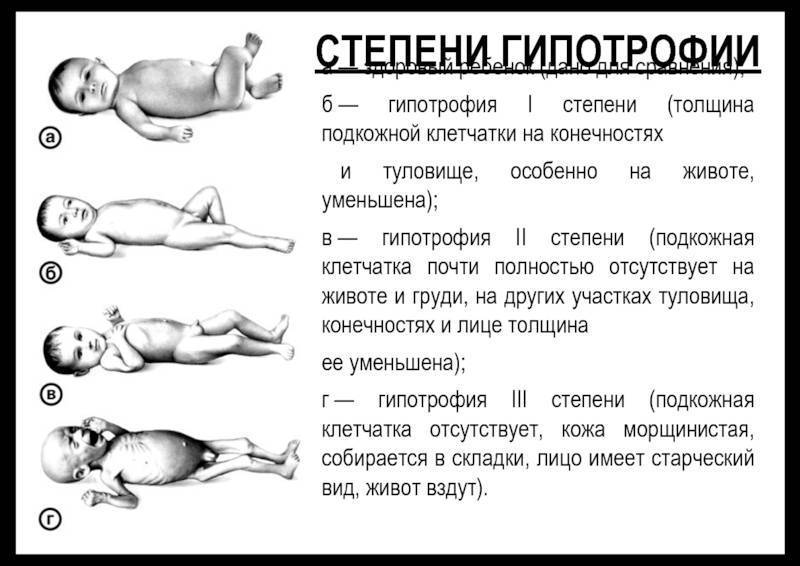
Что провоцирует / Причины Гипотрофии у ребенка:
Выяснение причины гипотрофии у ребенка важно для назначения адекватного лечения. Проводят обследование
Бывают случаи, когда у ребенка сразу несколько болезней, и тогда они стремительно ухудшают состояние малыша.
Общие причины развития гипотрофии:
- органические заболевания
- неправильно построенный рацион
- недостаток питания
- особенности строения тела малыша
- понос, который держится на протяжении долгого времени и может протекать с расстройствами ЖКТ и мальабсорбцией
- преждевременные роды
- частые или хронические заболевания инфекциями
- плохое качество кормления новорожденного
- экологические факторы
Вместе с мамой
Для недоношенного малыша особенно важно присутствие мамы. Сегодня во многих больницах оборудованы палаты «мать и дитя», где вы сможете круглосуточно быть вместе с ребенком, ухаживать за ним, кормить и поддерживать его во время различных процедур
Если такой возможности нет, постарайтесь по максимуму использовать разрешенные часы посещений: разговаривайте с малышом, берите его на руки (когда ситуация позволяет), пойте песни. Это поможет ребенку быстрее восстановиться.
Очень полезным считается метод «кенгуру» — контакт роженицы и малыша «кожа к коже». Для этого голенького ребенка кладут к маме на грудь, расположив его на животике в позе «лягушонка». Начать можно с 20 – 40 минут два раза в день, постепенно увеличивая продолжительность сеанса до нескольких часов. При этом необходимо контролировать температуру тела крохи: для сохранения тепла его нужно сверху прикрыть одеялом, а на головку надеть шапочку. Доказано, что метод кенгуру творит чудеса: у малыша нормализуются фазы сна и бодрствования, улучшается дыхание и кровообращение. Близость к маминой груди способствует развитию нормальных рефлексов новорожденного: сосательного, глотательного и поискового.
На что важно обратить внимание?
О том, что у трехлетнего малыша есть задержка в развитии, свидетельствуют следующие признаки:
связь с матерью настолько сильна, что ребенок буквально не может оторваться от нее даже на очень короткое время. Он боится упустить ее из виду, даже если она находится рядом;
ребенок быстро устает, не может концентрироваться на одном занятии или предмете дольше несколько минут, он постоянно вскакивает с места, совершенно не может ждать своей очереди. Из-за этого ему трудно играть и общаться с другими ребятами, даже несмотря на имеющийся интерес;
есть нарушения крупной и мелкой моторики – ребенок с трудом удерживает равновесие, часто падает, очень неуклюжий, постоянно врезается в людей, мебель, стены, путает ноги, когда их переставляет (например, при спуске по лестнице). Его движения либо очень медлительны, либо выглядят хаотичными
Ему трудно брать и удерживать мелкие предметы;
ребенок панически боится потерпеть неудачу в любом деле, будь то помощь по дому или игра, он очень эмоционально реагирует на критику;
слово «надо» для него пустой звук, он постоянно стремится избежать какой-либо неинтересной (с его точки зрения), но важной деятельности, в том числе развивающих занятий;
он постоянно все забывает, часто теряет игрушки, повторяет одни и те же ошибки, несмотря на уговоры и объяснения;
использует отдельные слова, понятные только близким, или не говорит вообще, не понимает обращенную к нему речь, инструкции;
действия ребенка носят, как правило, разрушительный характер – он часто кричит, бросает вещи, мучает животных, может даже снять одежду в общественном месте, упасть на пол и закатить истерику без видимой причины. В отличие от кризисных истерик, в этой ситуации ребенка трудно успокоить, на это уходит довольно много времени;
специально игнорирует правила поведения, задирает других детей, даже несмотря на многократные объяснения родителей, что так вести себя нельзя;
ребенка часто можно застать за повторяющимися однотипными движениями, его мысли могут приобрести настораживающую навязчивость;
для малыша может быть характерна повышенная тревожность и пугливость, ему кажется опасным буквально все вокруг – животные, незнакомые люди и новые места.
В некоторых случаях родители застают своих трехлеток за мастурбацией. Это проявляется как ерзание на стуле, трение об углы или руки интимными местами. Отстающий в развитии ребенок может делать это, не стесняясь вас и посторонних взрослых.
Перечисленные признаки задержки в развитии необязательно проявляются все сразу. Серьезно беспокоиться нужно, если с вашими наблюдениями совпало хотя бы три-четыре пункта. Особую опасность представляют отсутствие речи и вспышки агрессии.
Лечение
Лечение и коррекция белково-энергетической недостаточности подразумевают оказание нутритивной поддержки, которая может быть как медикаментозной, так и немедикаментозной. Она направлена на восстановление баланса жиров, белков, углеводов и микроэлементов в организме, что в свою очередь способствует набору массы тела и восстановлению всех обменных процессов в организме.
Медикаментозное. Оно неразрывно связано с диетотерапией и некоторыми изменениями в образе жизни. Питательные вещества при медикаментозном лечении поступают с лекарственными растворами, также используются препараты, направленные на улучшение работы внутренних органов и систем организма, среди которых: ферментные препараты, витамины, антибиотики, пробиотики, препараты железа, препараты для восполнения дефицита гормонов щитовидной железы, глюкокортикоиды, иммунологические препараты, плазмозамещающие препараты, растворы аминокислот, жировые эмульсии, раствор глюкозы и другие.
Немедикаментозное. Такой способ лечения складывается из двух основных составляющих:
- образа жизни. Необходимо соблюдать оптимальный режим сна, помещение должно регулярно проветриваться, в нем должно быть много света. Обязательно нужно проводить влажную уборку (желательно – два раза в сутки). Температура в помещении должна быть на уровне +25–26 °С;
- диетотерапии. Врач подбирает оптимальный режим питания, в котором учитываются все потребности организма. Для более эффективного поступления питательных веществ или в случаях, когда нет возможности употреблять обычные продукты, назначают специальные питательные смеси, в том числе Nutrien. Их особенность заключается в полностью сбалансированном составе с повышенной энергетической ценностью при малом объеме употребления. Смесь можно употреблять как самостоятельно через трубочку, так и вводить через зонд.
Тяжелые стадии белково-энергетической недостаточности проще предотвратить, чем лечить. Но даже если такое произошло, переживать не стоит. Современные подходы к нутритивной поддержке помогают в короткие сроки достигнуть положительной динамики, главное – придерживаться рекомендаций врача и для диеты использовать только проверенные питательные смеси, в числе которых и Nutrien.