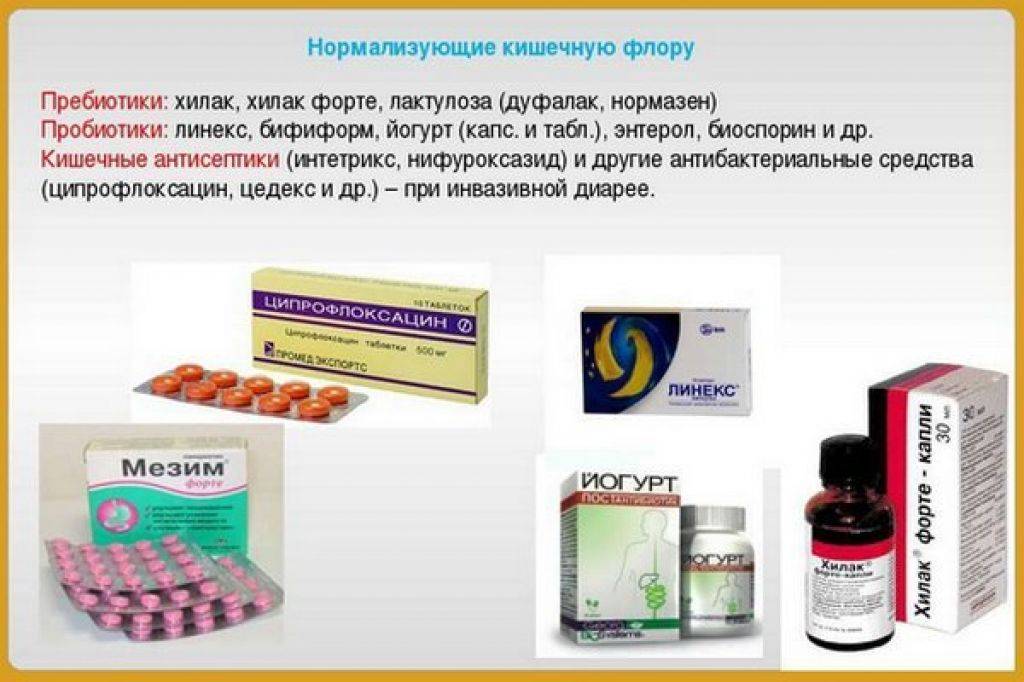
Погрешности в рационе
В первые месяцы жизни малыш должен употреблять либо грудное молоко, либо адаптированную молочную смесь. Понос у грудничка на естественном вскармливании может развиться из-за рациона матери.
Такие продукты как кабачок, тыква, сливы и чернослив, свекла улучшают дефекацию, что важно в послеродовой период для женщины. Но активные вещества проникают в грудное молоко
И что у матери вызовет улучшение перистальтики, то у малыша – приведет к поносу.
Если ребенок получает адаптированную смесь, то родителям следует четко придерживаться рекомендованных дозировок при разведении продукта и возрастных норм. Кроме этого, смеси подбираются индивидуально и возможно именно эта не подошла малышу.
Каким должен быть «нормальный» кал?
Первые месяцы у грудничков жидкий стул — это норма!
В первые месяцы жизни у всех малышей жидкий стул. Это считается нормальным состоянием. Не стоит реагировать на советы «доброжелателей», которые утверждают, что стул должен быть оформленным. Возможно, такие люди просто не помнят, как это должно быть или не знают ничего, но хотят показаться сведущими в этом вопросе.
Новорожденный младенец не может иметь оформившиеся каловые массы, в таком случае он просто не смог бы совершить акт дефекации. Ребенок еще не может ни сидеть, ни стоять, получает исключительно жидкую пищу, поэтому у него должен быть только жидкий стул. В организме не может формироваться обычный для взрослого кал, ведь твердые частицы пищи не поступают и оформленному калу просто неоткуда взяться.
Поэтому родителям надо спокойно относиться к жидкому стулу, который у взрослых людей считается отклонением от нормы. Для младенцев в этом нет ничего страшного. А вот если у ребеночка появятся твердые каловые массы, начнутся запоры, с которыми придется бороться своими средствами. Ведь задержки дефекации доставляют не меньше проблем, чем понос.
Родителям надо наблюдать за консистенцией и цветом кала, с возрастом эти показатели могут меняться. Причем, изменения могут проходить каждый день. Такая подвижность показателей чаще встречается у детей, находящихся на грудном вскармливании. Рацион мамы будет оказывать заметное воздействие на цвет стула. Поэтому даже при появлении незнакомого цвета не нужно паниковать, надо сначала проанализировать, что ела кормящая женщина. Стандартные показатели приведены ниже.
Повышенная температура должна насторожить!
Первые часы, дни после появления на свет. Цвет кала – темный, ближе к темно-зеленому. Это так называемый меконий – первородный кал. Он должен обязательно выйти из организма младенца. Если это не произошло, надо проинформировать медперсонал. Отсутствие выделений мекония часто свидетельствует о патологии. Например, об атрезии кишечника.
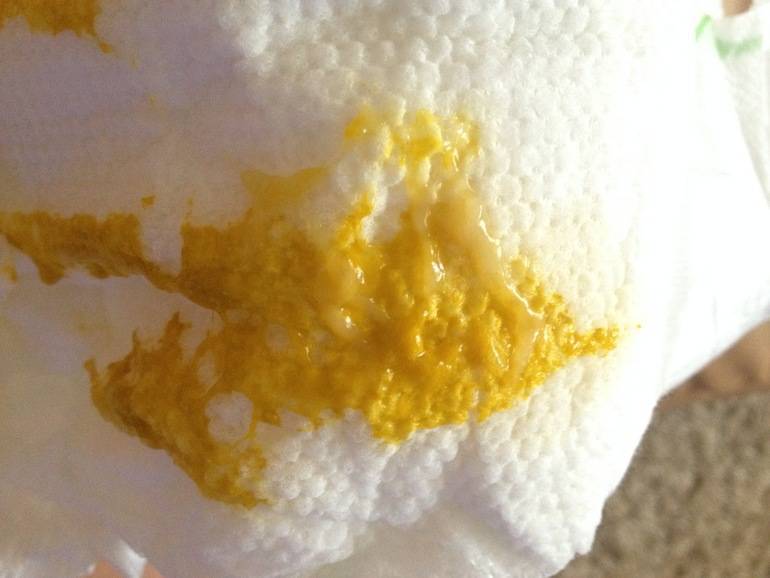
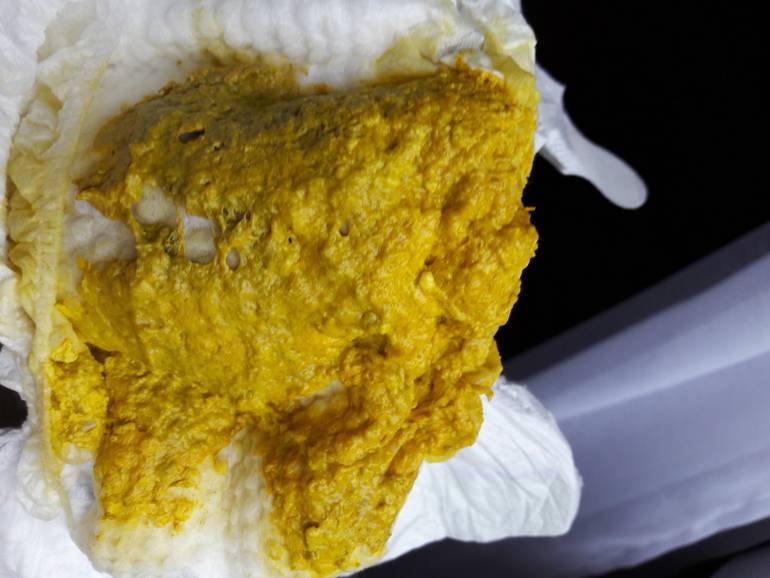
Первые месяцы. Норма – это жидкий стул, цвет может варьироваться: от зеленоватого до золотистого. Допустимы все оттенки коричневого. Незначительное количество слизистых выделений – тоже норма. У стула должен быть характерный запах, напоминающий кислое молоко. Неприятный запах развивается в том случае, если малыш – искусственник или на смешанном типе питания. В этом случае прогнозировать, какой именно будет запах, невозможно.
После полугода происходят значительные изменения консистенции. Каловые массы густеют, становятся сметанообразными. Цвет также варьируется. Допустим и зеленый цвет, и коричневый, и желтый. Если малыш на искусственном вскармливании, то цвет может быть и темно-зеленым, и желто-коричневым.
Когда надо начинать лечение антибиотиками, и надо ли?
Ротавирусная инфекция сопровождается поносом и повышенной температурой.
Внезапно у вашего малыша начался понос и поднялась температура, сразу же задумываетесь, что дать ребенку в таком случае. Лечить ребенка самостоятельно нельзя, это может пагубно сказаться на здоровье ребенка.
К тому же вы не выяснили от чего у него появилось расстройство кишечника, от бактерий или вирусов. В основном такие симптомы появляются у малышей при попадании в организм вируса:
- Ротавируса;
- Энтеровируса;
- Норавируса;
- Астровируса.
Если при проведении диагностики был выявлен вирус, то лечение антибактериальными средствами можно не начинать, все равно не поможет. Антибиотики назначает врач, когда в организм проникли бактерии. Только врач сможет правильно оценить риски и предотвратить последствия. Детям чаще назначают:
- Амоксициллин;
- Амоксиклав;
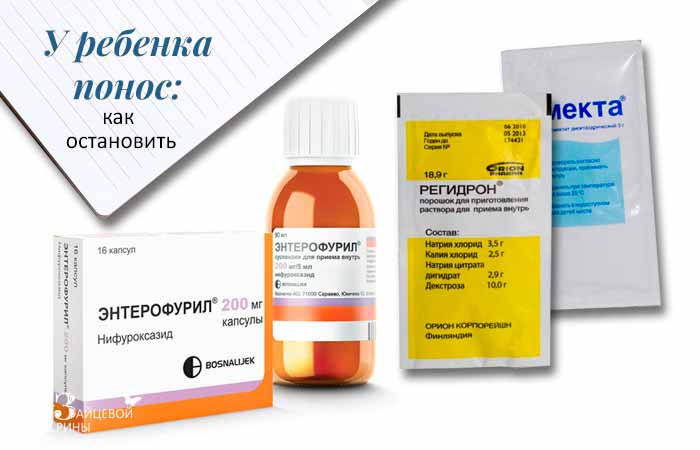
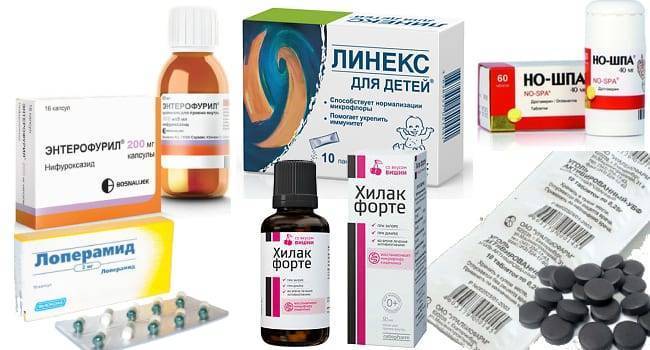
- Эрцефурил;
- Энтерофурил.
Ни в коем случае нельзя давать детям антибактериальные средства, в составе которых содержится лоперамид. Это Имодиум, Диарол и Лопедиум.
Неправильное потребление антибактериальных средств может привести к дисбактериозу кишечника, вызвать нарушения иммунной системы и даже вызвать привыкание. При повторном курсе лечения такие лекарства скорее всего не дадут должного эффекта.
Причины поноса у малышей до года
Чаще всего понос вызывается кишечной инфекцией – вирусными инфекциями (ротавирус, энтеровирусы), микробными инфекциями – сальмонеллой, шигеллой, стафилококком и энтерококком и многими другими. Обычно при этом проявляются все типичные признаки инфекции – понос, боли в животе, метеоризм и рвота, отказ от еды, обезвоживание, повышение температуры и признаки токсикоза. С такими симптомами дети раннего возраста обычно госпитализируются в стационар, где им проводится интенсивная терапия. У детей постарше допустимо лечение дома, но под строгим контролем врача и с обязательной коррекцией обезвоживания и токсикоза.
Однако понос может возникать у детей и при других заболеваниях – отитах, пневмониях, гриппе, ОРВИ, бронхитах. Эти болезни также сопровождаются токсикозом и лихорадкой, но механизм поноса при них вторичный, только вот отличить истинные причины у малышей порой очень сложно. Поэтому, при признаках инфекции с наличием поноса необходимо, чтобы ребенка осмотрел врач и выяснил истинную причину диареи.
Понос – механизм и причины неприятности
Причиной диареи у грудничка может стать пищевое отравление или кишечная инфекция.
Диарея – это нарушение процессов всасывания и выведения жидкости в кишечнике. Понос считается следствием и признаком различных заболеваний, но не самостоятельным недугом. Причины диареи:
- Ротавирусная инфекция
- Кишечные инфекции
- Дисбактериоз
- Колиты – воспалительные и дистрофические заболевания кишечника
- Болезнь Крона
- Побочные действия лекарственных средств
- Пищевое отравление
Симптоматика при диарее зависит от причины заболевания, но общие признаки совпадают:
- Частая дефекация до 10 и более раз в сутки
- Обезвоживание
- Тошнота
- Рвота
- Боли в эпигастрии
- Слабость
- Общая интоксикация организма
Если у малыша длительное расстройство желудка, то нужно проанализировать питание малыша и внимательно перечитать инструкции на лекарственные препараты. Если же в течение суток диарея не идет на спад, добавляются другие симптомы, то малыша нужно показать врачу.
Отличия поноса от жидкого стула
Признаком поноса у ребенка может быть резкая дефекация.
Так как грудные дети питаются в основном жидкой пищей, консистенция их кала также довольно редкая. Жидкий стул у детей до года явление абсолютно нормальное, чего нельзя сказать о взрослых и детях более старшего возраста. Признаки поноса у ребенка:
- учащенные испражнения;
- появляется резкий кислый запах кала;
- консистенция стула становится еще более жидкой, похожей на воду;
- резкая дефекация;
- ярко выраженный зеленый/ желтый цвет испражнений;
- появляются примеси крови, слизи или пены;
- повышенная температура;
- рвота;
- ребенок становится вялым и слабым.
Если у ребенка есть некоторые из вышеперечисленных признаков, то не стоит затягивать с визитом к своему специалисту.
Правила питания после пищевого отравления
Строгая диета – не дополнение, а обязательный компонент лечения при остром отравлении у детей, так как при этом заболевании в первую очередь выводится из строя желудочно-кишечный тракт. При этом питание при отравлении у детей меняется в зависимости от возраста ребенка и тяжести течения болезни.
Однако есть основной принцип диетотерапии – давать пищу чаще, но меньшими и измельченными порциями!
При среднем или тяжелом течении болезни стандартный объем пищи нужно сократить в два раза. Следует кормить ребенка до 10 раз в сутки в течение 5-7 дней, постепенно возвращаясь к привычным порциям и рациону. Но помните, что насильно кормить ребенка нельзя!
Какие продукты можно есть?
Грудничкам разрешены грудное молоко и вода. При искусственном питании разрешены специальные смеси, в том числе с низким содержанием лактозы.
Для детей более старшего возраста есть общие принципы готовки и список разрешенных продуктов, о которых будет более подробно рассказано в разделе «Рацион»:
- щадящая готовка: на пару или в вареном виде;
- каши только на воде или нецельном молоке;
- тщательное измельчение пищи: в виде каш, пюре, суфле, фарша;
- фрукты (яблоки и груши) в печеном виде;
- овощи (свекла, морковь, цветная капуста и картофель) в паровом или вареном виде;
- нежирное мясо в виде пюре, фаршей или суфле (говядина, телятина, курица).
Какие продукты не следует давать?
Нельзя давать продукты «тяжелые», с резким вкусом, так как они нагружают и раздражают желудочно-кишечный тракт. Список некоторой запрещенной еды:
- цельное коровье молоко;
- овощи и фрукты с резкими вкусами;
- жирное мясо (свинина);
- продукты, повышающие газообразование (бобовые, свежий хлеб, виноград);
- концентрированные соки;
- продукты, вызывающие аллергию (шоколад, красные и оранжевые овощи и фрукты, рыба, орехи, мёд).
Рацион
Рацион грудничков и детей старше 1 года различается. Общая для всех возрастов рекомендация: в первый день отравления не перегружайте желудочно-кишечный тракт ребенка пищей. Пусть пьет только жидкость.
1. Груднички до 1 года.
У грудничков сохраняется их привычное питание – молоко матери. Это защита, иммунитет, витамины и питательные вещества для выздоровления и дальнейшего роста
Но необходимо обратить внимание на следующие правила!
- В первую неделю сократить объем привычной порции в полтора-два раза.
- После пятого дня болезни постепенно ежедневно добавлять по 10% от первоначальной порции.
- Не нужно ждать, когда ребенок сам прекратить пить молоко – время кормления нужно сократить.
- Не увеличивать количество кормлений.
- Не забывать поить ребенка обычной водой!
- С четырехмесячного возраста можно добавлять каши на воде, овощной отвар или пюре.
При искусственном питании принципы сохраняются. После обсуждения с педиатром, можно продолжить кормить ребенка кисломолочными и низколактозными смесями, так как они подавляют рост патогенных бактерий в кишечнике. Также можно добавить БАДы, назначенные врачом.
2. Дети старше одного года.
При легком отравлении достаточно лишь ограничить рацион, исключив запрещенные продукты.
В случае более тяжелого отравления диета расширяется постепенно, в зависимости от дня болезни:
- 1 день: жидкость;
- со 2-4 дня: можно добавить овощи, яйца, каши и кисломолочные продукты (кефир – старше 3-х дней!);
- с 5 дня: постепенное добавление мясных продуктов, разрешенных фруктов и даже творога;
- с 7 дня: рацион, приближенный к стандартному, но с исключением цельного молока, свеклы, редьки, свежей выпечки и ягод или фруктов с выраженными вкусами;
- 2-3 неделя: стандартный рацион.
Профилактика поноса

Прием пробиотиков пару раз в месяц станет отличной профилактикой от диареи.
В завершение сегодняшнего материала обратим внимание на то, какие профилактические меры стоит предпринимать родителям для того, чтобы не допустить развитие диареи у своего ребенка. Согласитесь, что отсутствие заболевания посредством профилактики заметно лучше, чем его наличие даже в самой легкой форме протекания
Итак, в общем виде профилактические меры детского поноса таковы:
Согласитесь, что отсутствие заболевания посредством профилактики заметно лучше, чем его наличие даже в самой легкой форме протекания. Итак, в общем виде профилактические меры детского поноса таковы:
- Полное соблюдение личной гигиены. Запомните, что еда и посуда, которой пользуется ваш ребенок в процессе приема пищи должны быть чисты и обеззаражены, ведь даже незначительная бактерия способна нарушить отлаженный баланс микрофлоры ЖКТ. Помимо этого, малышу перед каждым приемом пищи стоит тщательно мыть руки.
- Минимизация контакта с животными, немытыми фруктами, ягодами и подобными вещами. Суть этой профилактической меры полностью аналогична описанной в пункте о соблюдении личной гигиены.
- Организация здорового питания. Конечно, не стоит кормить малыша чистейшим мясом и сельдереем, например. Однако отказаться от поедания гастрономического «мусора» и фаст-фуда желательно.
- Поддержание иммунитета малыша на должном уровне. Тут поможет и периодический курс витаминами, иммуностимуляторами, и обычные закаливания. Главное – чтобы иммунитет был на уровне и организм ребенка не был ослабленным.
- Прием пробиотиков и пребиотиков. Здесь достаточно выбрать наиболее слабые препараты и раз в 2-3 месяца понедельно давать их ребенку. Особенно такая профилактика актуальна для тех детей, которые имеют некоторые патологии ЖКТ.
Как видите, детская диарея – не столь опасное и сложное к разбору явление. Лечению подобный недуг поддается, поэтому бояться его не стоит. Главное в организации терапии – грамотный подход и использование представленной выше информации. Надеемся, статья была для вас полезна. Здоровья вам и вашим детям!
Подробно о поносе у ребенка можно узнать из видеосюжета:
https://www.youtube.com/watch?v=97NpP6QW-w4&t=5s
Дополнительные симптомы поноса
Малыш постоянно просить пить — симптомы обезвоживания.
Помимо частого жидкого стула к симптомам поноса могут присоединиться: кровь и слизь в кале, вздутие живота, боль в эпигастральной области или внизу живота, гипертермия.
При инфекционной диарее температура может достигать 39-40?С, понос сопровождается резким ухудшением состояния, ребенок плачет, отказывается от еды.
При неврогенном виде поноса у его симптомам присоединяется учащенное сердцебиение, гипертермия, состояние чрезмерного волнения.
Родителям маленьких детей нужно знать признаки обезвоживания, чтобы немедленно реагировать на них и вовремя обращаться за квалифицированной помощью. Скорее всего, ребенку в 1 год при поносе потребуется срочная госпитализация. Симптомы обезвоживания:
- Малыш постоянно просит пить.
- Его слизистые оболочки сухие, кожа неэластичная, губы ребенка пересыхают.
- Ребенок постоянно спит, безразличен к раздражителям или, наоборот, сильно возбужден.
- Мочи выделяется очень мало, она интенсивного темного цвета.
- Дыхание учащаются, частота сердечных сокращений увеличивается (тахикардия).
Если организм потерял до 10% жидкости — наступают общие расстройства функций его органов. Если потеря составляет от 20% и выше – расстройства могут стать необратимыми, человек впадает в кому. Свыше 25% потери жидкости – наступает летальный исход. Рвота, сопровождающая понос, вызывает дополнительную потерю жидкости, и еще больше усугубляет положение.
Питание детей 1–3 лет
Первые двое суток от начал поноса число кормлений необходимо увеличить на один–два приема пищи, т. е. кормить годовалого ребенка нужно 6 раз в день. При этом объем разовой порции должен быть уменьшен.
Если понос сопровождается иной симптоматикой и ребенок отказывается от еды, то разрешается пропустить один–два приема пищи. После этого нужно начать дробное кормление вдвое уменьшенными порциями. Увеличивать их нужно постепенно: доведя до привычного объема в течение недели.
Чем можно кормить ребенка? Рацион должен включать следующие продукты:
- Слизистые супы и каши. Разрешено готовить супы на овощных отварах, загущенные овсянкой, гречей или рисом, а также хорошо разваренные каши на воде из тех же круп. Если возраст ребенка меньше двух лет, то блюда нужно протирать через сито.
- Кисели, компоты. Особенно полезной будет черника.
- Кисломолочные продукты. Допустимая жирность не выше 2,5%.
- Домашние сухарики из белого хлеба, галетное печенье.
- Творог обезжиренный, банановое пюре. Продукты разрешены с третьих суток.
Пользу расстроенному кишечнику принесут запеченные в духовке яблоки. В мякоти фруктов содержатся особые вещества, которые способствуют восстановлению нарушенной микрофлоры ЖКТ. С третьего дня разрешается предлагать пюре из свежего яблока. Начиная с третьего – четвертого дня от начала поноса, детям можно предлагать паровые котлеты или тефтели, приготовленные из курицы, индюшки или телятины. Разрешается подавать паровой омлет.
Ребенку нельзя давать следующие продукты:
- свежие овощи и фрукты;
- молоко;
- соки;
- ряженку;
- сдобную выпечку;
- хлеб из ржаной муки;
- кондитерские изделия;
- сладкие напитки с газом;
- бобовые.
После того как у ребенка понос закончится, необходимо продолжить соблюдение диеты. Ее длительность зависит от причин, спровоцировавших расстройство кишечника.
Возвращать в детское меню цельное молоко разрешается через две–три недели.
Отчего бывает понос?
Понос у ребенка чаще всего возникает из-за переедания.
Младенцы часто страдают поносом , когда поступающая в организм пища не успевает перерабатываться. В этом случае причиной недуга является переедание.
Часто понос – следствие нервного возбуждения или испуга. Нередко нежный желудок грудничка страдает от отравления незнакомой пищей.
Мамам надо быть предельно внимательными в этом случае, и вводить новый прикорм малыми порциями, наблюдая за реакцией желудочно – кишечного тракта малыша. Нередко жидкий стул сопровождает процесс прорезывания молочных зубов. При этом иногда даже поднимается температура.
У детей старшего возраста причиной диареи нередко является неправильное питание, долгое переваривание углеводов. Нарушение режима питания, инфекции так же создают стрессовую ситуацию в кишечнике детей.
В любом случае детская диарея опасна! Она влечет истощение организма, потерю жидкости ( а ведь организм на 70% состоит из воды). Понос сопровождается рвотой, болями в животе, метеоризмом. Если жидкий кал имеет темный цвет или вкрапления крови, надо немедленно обратиться к врачу.
Такие симптомы могут указывать на внутреннее кровотечение. Помимо лечения, надо знать, какую еду можно давать ребенку во время расстройства кишечника. Признаки диареи:
- Даже если нет жидкого стула, при болях в животе ребенка надо показать врачу.
- В предверии диареи в кишечнике чувствуется явное бурление, что свидетельствует о брожении и неправильном пищеварении.
- Пенистые выделения с гнилостным запахом.
Диета для детей старше года
В начале заболевания необходимо добавить между кормлениями еще два приема пищи и уменьшить количество еды за один прием пищи. Количество еды ежедневно увеличивается. Диета при поносе у ребенка включает в себя употребление крупяных супов:
- Рисового
- Гречневого
- Перлового
Затем можно переходить на каши из тех же круп. Можно давать малышу супы-пюре с овощами:
- Картофелем
- Морковью
- Кабачками
- Тыквой
Хороши эти овощи для кишечника, потому что содержат в вареном виде большое количество пектина – вещества, способного связывать воду и набухать, образовывать массу, которая проходя по пищеводу, адсорбирует остатки микроорганизмов, бактерий и токсических веществ.
При попадании в кислую среду пектин распадается на микроэлементы, среди которых есть кальций, оказывающий противовоспалительный и восстанавливающий эффект для кишечника. В качестве десерта хорошо подойдут кисели из свежих ягод. При поносе предпочтительнее кисели и морсы из черники.
Употребление в пищу термически обработанных овощей и фруктов, способствует исчезновению симптомов интоксикации и нормализации стула. Можно включить в рацион желе, компоты, морсы и муссы с добавлением лимонного или клюквенного сока. На третьи сутки разрешается включить в рацион для восстановления микрофлоры кишечника кисломолочные продукты:
- Ацидофиллин
- Биокефир
- Лактоний
- Нарине
Все эти напитки обязательно подаются в свежем виде, их жирность должна быть минимальной (не более 2.5%). Разрешаются:
- Сушки
- Галеты
- Баранки
- Сухарики из белого хлеба
Затем можно включить в рацион обезжиренный творог, пюре из банана, печеные яблоки. Печеные яблоки содержат много полезных минеральных веществ, способствуют восстановлению нормальной микрофлоры кишечника и восстанавливают слизистую кишечника.
На сырые яблоки можно переходить только спустя неделю. Рекомендуется предварительно яблоко натереть на терке. На второй неделе можно ввести в рацион мясные продукты:
- Паровые тефтели из курицы
- Телятину в виде суфле
- Индюшиный фарш
- На пару можно сделать котлеты или тефтели из мяса нежирной рыбы.
Запрещенные продукты
Некоторые продукты категорически запрещаются!
Чтобы не нанести вред, восстанавливающей свои функции пищеварительной системе, не следует употреблять в пищу следующие продукты:
- Сырые овощи
- Орехи
- Черный хлеб
- Грибы
- Бобовые
- Сладкие газированные напитки
Чтобы не повредить раздраженную слизистую желудка и кишечника все блюда и напитки нужно давать ребенку в теплом виде. Диету нужно соблюдать не менее двух недель после исчезновения симптомов болезни. Диета ребенку назначается индивидуально врачом.
Принципы лечения насморка
Главная задача врача-отоларинголога выявить и устранить первопричину, которая вызвала нарушение носового дыхания, а также купировать симптомы воспаления. В зависимости от этиологии заболевания применяется различный подход к лечению:
- При рините, вызванном попаданием аллергена на слизистую оболочку полости носа, необходим прием антигистаминов или кортикостероидов местного действия, а также полное исключение раздражающего фактора.
- При вирусной природе происхождения насморка ребенку будут назначены противовирусные и иммуномоделирующие препараты, промывание полости носа антисептическими растворами.
- Бактериальный ринит устраняется противовоспалительными и антибактериальными средствами в форме капель или спреев и, при необходимости, прием жаропонижающие средств.
Напоминаем родителям, что сосудосуживающие капли необходимо применять не чаще 2 раз в день и не более 5 дней в общей сложности. Злоупотребление ими разрушает местный иммунитет полости носа и превращает вирусный насморк в затяжной медикаментозный ринит, который впоследствии очень сложно вылечить.
В комплексе с медикаментозным лечением успешно применяются физиотерапевтические процедуры, такие как ингаляции, УФО и УВЧ-терапия. Прием поливитаминных препаратов и прогулки на свежем воздухе помогут укрепить общий иммунитет и быстрее восстановить носовое дыхание.
Как предупредить понос
Позаботьтесь о здоровом и рациональном питании ребенка.
Следите за тем, чтобы пища хорошо переваривалась, не перегружайте пищеварительную систему ребенка трудно усвояемой пищей.
Соблюдайте правила гигиены во время приготовления пищи, особенно в жаркую погоду.
Будьте осторожны в приготовлении пищи с использованием сырых яиц: нередко с яичной скорлупы в пищу попадают сальмонеллы.
Перед использованием яйца вымойте с мылом и вытрите салфеткой.
Если вы собираетесь в путешествие с ребенком, особенно летом, то за две недели до отъезда начните давать ребенку препарат,
который укрепит микрофлору кишечника – бактисубтил, витафлор, лактобактерин, бифидум-бактерин и т.п.
Не забудьте в походную аптечку положить активированный уголь, регидрон, глюкосолан, или элотранс, хилак-форте, бактисубтил.