Как справиться с фригидностью самостоятельно: советы специалистов
Смените обстановку. Съездите с мужем или партнером на отдых в другой город или в другую страну. Возможно, смена обстоятельств, новые впечатления и приятное времяпровождения помогут вернуть былую страсть; Смените партнера. Не исключено, что проблема заключается не в женщине, а в неумелом партнере, который не вызывает сексуального возбуждения. Также с новым партнером женщина может неожиданно раскрыться с новой стороны, не ожидая упреков или подозрений в стиле «кто тебя этому научил?»; Устройте себе романтический вечер. Красивое белье, медленная романтическая музыка, легкий аперитив, приятные разговоры – все эти факторы позволяют снять напряжение и разбудить страсть; Вызовите партнера на откровенный разговор. Объясните ваше состояние, предложите попробовать реализовать какие-то давние сексуальные фантазии, красиво провести ночь. Поговорите об эрогенных зонах, о своих предпочтениях
Возможно, изменение поз и поведения в сексуальном плане поможет вернуть чувственность; Обратите внимание на народные средства. Речь идет об афродизиаках
Попробуйте попить травы и настои листьев дамианы, корня солодки, используйте афродизиаки за несколько часов до предполагаемого полового акта.
Причины женского бесплодия
Под бесплодием в репродуктивной медицине подразумевается неспособность семейной пары зачать ребенка в течение 12 месяцев при наличии регулярного полового контакта без использования контрацепции. Эта патология развивается из-за следующих причин:
- Аномальное строение репродуктивных органов. Анатомические нарушения женской половой системы могут быть врожденными (из-за генетических ошибок) или приобретенными вследствие травм, тяжелых родов, хирургического вмешательства, воспалительных и инфекционных заболеваний. Они могут мешать попаданию спермы в полость матки, образованию яйцеклетки или ее прохождению по фаллопиевым трубам.
- Возрастные изменения. После 35 лет у женщин резко возрастает количество хромосомных ошибок в клетках. Из-за этого ооциты созревают неправильно и их фертильность серьезно снижается, вплоть до полной невозможности зачатия. Кроме того, с возрастом снижается овариальный резерв, так как запас ооцитов ограничен, а сами они постепенно расходуются при нормальных овуляциях.
- Гормональные нарушения. Репродуктивная функция регулируется комплексом гормонов, выделяемых яичниками и гипофизом. При их аномальной концентрации может нарушаться овуляция, рост эндометрия матки и другие процессы, важные для успешного зачатия. Гормональные нарушения вызываются заболеваниями (например, опухолями, кистами), приемом лекарств, контрацептивов.
- Нарушение иммунного ответа. Часто бесплодие возникает из-за того, что женский организм воспринимает мужские сперматозоиды как патогенный микроорганизм. Вырабатываемые им антитела убивают мужские половые клетки, не позволяя им оплодотворить яйцеклетку. Иммунологическое бесплодие возникает из-за инфекций, аллергической реакции на компоненты спермы, воспалительных процессов во влагалище.
- Психические расстройства, стрессы. Часто причиной бесплодия у женщин становятся эмоциональные нарушения. Они могут быть вызваны психической и/или физической травмой (например, пережитым сексуальным насилием), стрессом на работе, боязнью беременности и родов, простым нежеланием иметь ребенка.
Бесплодие может быть абсолютным или относительным. В первом случае зачатие полностью невозможно, и ситуация эта не поддается лечению. Как правило, она возникает при грубых анатомических нарушениях женской репродуктивной системы – например, из-за отсутствия яичников или матки. Относительное бесплодие обратимо с помощью достижений современной медицины.
Аборт через 2 недели
Ранний медикаментозный аборт можно сделать даже в амбулаторных условиях, но всегда под наблюдением врача. Его преимущество – отсутствие каких-либо медицинских манипуляций. Определенные лекарства вызывают выкидыш. Эти препараты не продаются в аптеках даже по рецепту врача, а отпускаются только лечащим врачом. Показанием к преждевременному прерыванию беременности, которое проводится по медицинским показаниям, является период беременности. Его можно проводить уже через 2 недели, а максимальный срок беременности не должен превышать 6 недель. При этом размер плодного яйца не должен превышать 20 мм. В некоторых случаях ранний аборт, сделанный с помощью лекарств, может быть недостаточно эффективным и не удалить яйцеклетку полностью. В таких ситуациях дополнительно проводится полноценный хирургический аборт. Даже успешный медикаментозный аборт существенно влияет на гормональное состояние женщины и требует последующего назначения гормональных контрацептивов.
Что это такое
Этот термин предполагает симптомокомплекс вторичных высыпаний. Они появляются после различных форм кожных воспалений, прыщей, угревой болезни. Учитывая, что ее дебют обычно бывает в подростковом возрасте, оставшиеся следы представляют серьезную проблему для юношества, влияют на психологическое состояние молодых людей. В случае развития угревой болезни в более старшем возрасте пациент также может столкнуться с постакне, лечение в этом случае затрудняется общим состоянием кожи.
Последствия проявляются в следующих формах:
- гиперпигментация;
- патологические рубцы;
- атеромы;
- милиумы (белые угри).
Лечение и последующее восстановление пациентов предполагает комплексный подход.
Помогут ли гормоны при псориазе?
Кортикостероидные гормоны широко используются в лечении псориаза. Они прекрасно устраняют отек, зуд, подавляют разрастание тканей. Но к гормонам быстро развивается привыкание и они дают серьезные побочные эффекты
Поэтому дерматологи применяют их с большой осторожностью, курсами и в сочетании с другими лекарствами, усиливающими их действие.
Одним из самых эффективных сочетаний является комбинация синтетического аналога витамина D3 кальципотриола и кортикостероида бетаметазона в препарате Дайвобет. Два активных действующих вещества взаимно усиливают действие друг друга и уменьшают побочные эффекты за счет уменьшения дозировок. Устойчивость организма к этому препарату практически не развивается при назначении его короткими повторяющимися курсами в течение года. Эта методика хорошо сочетается с системной терапией.
Дайвобет – гормональный перпарат от псориаза
Часто встает вопрос о том, чем лечить псориаз на голове. Мазь Дайвобет прекрасно подойдет и для этих целей. Она способна поддерживать длительную ремиссию и предупреждать начало рецидивов. Дайвобет оценивается пациентами как стабилизирующий, поддерживающий ремиссию и предотвращающий наступление обострений препарат.
Поясничная межпозвоночная грыжа – что это такое?
Межпозвоночный (межпозвонковый) диск – это амортизационное устройство, представляющее собой фиброзно-хрящевое кольцо, внутри которого расположено упругое студенистое пульпозное ядро. Межпозвоночная (межпозвонковая) грыжа – заболевание, при котором под действием различных факторов происходит разрыв фиброзного кольца, выход пульпозного ядра за пределы позвоночного столба, сдавливание им спинного мозга или корешков спинномозговых нервов.
Заболеваемость этой патологией за последние годы значительно увеличилась и составляет 150 человек на 100 тыс. населения. Чаще всего грыжа развивается в поясничном отделе позвоночника, так как именно на этот отдел приходится наибольшая нагрузка.
В поясничном отделе имеется 5 позвонков (L1 – L5), они самые крупные, а диски между ними достигают 4 см в диаметре и 7 мм в высоту. Грыжи обычно развиваются между 4 и 5 поясничными или между 5 поясничным и первым крестцовым позвонками (L4–L5 – 25%, L5–S1 – 42%). Между 3 и 4 поясничными позвонками грыжи встречаются только в 10% случаев. Код заболевания по Международной классификации болезней 10-го пересмотра (МКБ-10) – M51.
Грыжи поясничных дисков чаще развиваются в молодом и среднем возрасте на фоне различных заболеваний, травм и физических нагрузок. В пожилом возрасте упругость студенистого ядра снижается и оно гораздо реже выходит за пределы поясничного межпозвоночнеого диска. Но это вовсе не значит, что у пожилых людей поясничных грыж не бывает совсем.
Проводить лечение поясничной грыжи лучше на начальных стадиях, поэтому при появлении первых симптомов заболевания нужно сразу обращаться к врачу. Но и при запущенных случаях опытные специалисты смогут помочь пациенту.
Как замедлить процесс поседения волос
Чтобы замедлить процесс поседения волос, важно подойти к проблеме комплексно. Нижеописанные процедуры улучшат кровообращение, разбудят “спящие” луковицы, а также простимулируют обменные процессы. . В этом помогут:
В этом помогут:
Мезотерапия.
Это введение в дерму с помощью микроинъекций специального мезококтейля, состоящего из витаминов, минералов, антиоксидантов. Процедура улучшит структуру волоса, увеличит их плотность, количество, а также избавит от седины. Продолжительность курса составляет 10-15 сеансов.
Плазмотерапия.
Под кожу вводится плазма собственной крови человека, обогащенная полезными для метаболизма волосяного фолликула факторами роста: IGF, VEGF, FGF, TGF. Они уменьшают и приостанавливают процесс седины, обеспечивают стимуляцию роста волос, увеличивают количество работающих фолликулов.
Приём витаминно-минеральных комплексов (по назначению врача).
Физиопроцедуры, усиливающие питание волосяных луковиц и стимулирующие обменные процессы кожного покрова.
К ним относятся воздействия лазером, ультразвук, ионофорез. Данные методы будут способствовать стойкости естественной пигментации волос, активизации процессов жизнедеятельности в клетках, тонизированию сосудов.
Дарсонвализация.
Специальный прибор можно использовать как для салонного, так и для домашнего применения. Процедура предполагает проведение импульсивных токов, воздействующих на нервные окончания и мелкие сосуды.
Обращение к трихологу.
Врач проведёт все необходимые исследования, даст направление на анализы, а также составит наиболее эффективный план лечения.
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением – это опасно для Вашего здоровья!
Препараты при вздутии живота
Помочь в борьбе со вздутием живота, вызванным недостатком пищеварительных ферментов, могут препараты, содержащие ферменты, сходные с теми, что вырабатывает наш организм.
Что должен «уметь» препарат для улучшения пищеварения?5
- преодолевать желудочный сок без потери эффективности;
- распределяться по пищевому комку;
- быстро попадать в кишечник и активизироваться;
- переваривать жиры, углеводы, белки.
Попадание таблетированных форм ферментов в кишечник затруднено, в отличие от малюсеньких частиц, в виде которых выпускается Креон. Делить, дробить или разжевывать таблетки нельзя, так как это приводит к снижению эффективности действующего вещества.
Как правило, для устранения тяжести после еды и неприятных других симптомов достаточно 1 капсулы Креон 100006. 10000 – это количество единиц липазы, фермента, который отвечает за расщепление жиров. Бояться этой цифры не стоит. Наш организм вырабатывает до 720 000 таких единиц во время каждого приема пищи7. Таким образом, доза Креон является лишь поддержкой собственного пищеварения. Креон не имеет аналогов в группе ферментов, так как ни один другой препарат не выпускается в виде минимикросфер8.
Преимущества Креон:
- дополняет собственное пищеварение;
- капсула быстро растворяется в желудке6;
- не разрушается в желудке (каждая минимикросфера имеет защитную оболочку);
- уникальные минимикросферы равномерно перемешиваются с пищей для ее лучшего переваривания;
- действует в кишечнике уже через 15 минут после попадания в него5.
Узнать подробнее, чем отличается Креон от других препаратов можно здесь.
Народные методы
Незначительное шелушение можно попробовать устранить с помощью народны средств от перхоти. Хорошо зарекомендовали себя маски из:
- плющенных овсяных хлопьев;
- кефира или йогурта в смеси с яичным желтком и растительным маслом;
- лукового сока и репейного масла, взятого в отношении 5:8.
Не менее полезны при лечении перхоти настои из:
- крапивы (пучок крапивы заливают 1 л воды и настаивают в течение часа);
- корней аира;
- ромашки и липы.
Жирная себорея лечится ацетилсалициловой кислотой. Для этого 5 таблеток вещества растворяют в 1 литре шампуни, предварительно их можно перетереть до состояния порошкообразной массы. С сухой себореей хорошо справляются куриные желтки.
Виды
Последствия угревой болезни бывают нескольких типов:
- рубцы – на месте прыща формируется участок плотной ткани, который заметно отличается от окружающей кожи и характеризуется большим содержанием коллагеновых волокон;
- пигментные пятна – они формируются на месте высыпаний акне и заметно отличаются от общего тона;
- застойная эритема – осложнение возникает в результате воспалений мелких сосудов, а также подкожной жировой клетчатки и сопровождается покраснениями и уплотнением в месте бывшего прыща;
- белые угри, расширенные поры и т.д.
Чтобы понять, как избавиться от постакне на лице и что хорошо их убирает, необходимо установить, к какому из основных видов относится именно ваша проблема. Только после этого можно составить эффективную программу комплексного лечения.
Рекомендуем
Курасен Эссенс / Curacen Essence (20 фл х 2 мл)
Наноиглы со сверхтонкими стенками 30G
Наноиглы со сверхтонкими стенками 33G
Curacen – для инъекций
Расширенные поры
Дело в том, что это открывающиеся протоки сальных желез и проблема напрямую связана с акне. Они расширяются при гормональных сбоях, повышении жирности кожи, неправильном питании, использовании неподходящей косметики и других причинах. Дополнительным фактором, который стали выделять в последнее время, служит воздействие свободных радикалов, их содержание повышено в атмосфере больших городов. В поисках способа, как именно и можно ли вылечить постакне на лице, необходимо выяснить, по какой причине расширены поры.
Надо ли бороться с этой проблемой? Конечно. Они выглядят неэстетично, ухудшают дермальный рельеф, а кроме того, являются входными воротами для инфекций и закупориваются секретом сальных желез. Нарушаются процессы кожного дыхания и метаболизма.
Чтобы избежать расширенных пор и образования прыщей, можно вовремя проходить профессиональную чистку. Эта процедура стимулирует их сужение и нормализует работу сальных желез. С помощью нее вы перестанете думать о том, как избавиться от пятен постакне и убрать покраснения на лице с помощью косметолога.
Застойные следы
Их также называют эритемой. Они возникают в результате расширения капилляров. Как следствие, на коже формируются участки красного цвета. В некоторых случаях такие явления проходят сами, особенно если они возникают как ответ на механическое воздействие, из-за реакции на интенсивное солнце или такие же подобные факторы.
Но чаще всего с такой проблемой лучше обратиться к специалисту, так как обычно последствия такого рода стойкие и не поддаются удалению домашними средствами.
Гиперпигментация (коричневые пятна)
Повышенная пигментация кожи обычно возникает в результате воспаления папуло-пустулезных элементов. Папулы – это воспаленные небольшие узелки диаметром 2-4 мм. Пустулы – это узлы, внутри которых сформирована полость, наполненная гноем. На их поверхности может формироваться корочка светлого цвета.
Образованию гиперпигментации обычно способствуют активное солнечное и механическое воздействие, например, при попытке выдавливания прыщей.
Белые угри
Проблема, как избавиться от постакне эффективно, чем можно вылечить последствия воспалений, особенно обостряется, если поражение кожи принимает вид белых угрей (милиумы).
Как правило, они локализуются в следующих областях лица:
- лоб;
- нос;
- щеки;
- подбородок;
- вокруг глаз.
Чаще всего милиумы появляются в периоды гормональной перестройки, в том числе в подростковом возрасте, а также во время беременности. Вторым фактором, влияющим на образование белых угрей, служит повышенная жирность.
Способы эффективно убрать рубцы постакне, как избавиться от них в этих ситуациях, должны включать изменение характера питания, грамотный подход к уходу за кожей, а также контроль гормонального фона и его своевременную коррекцию.
Рубцы
Они могут сформироваться на месте, где когда-то были прыщи. Проводились исследования, в ходе которых выяснилось, что от них страдают около 1% людей, перенесших угревую болезнь. Однако примерно седьмая часть рубцов носят обезображивающий характер, а значит, приводят к серьезным психологическим проблемам. Это состояние требует индивидуального подхода и тщательного изучения качества кожных покровов вокруг шрама. Также характер лечения зависит от стадии зрелости.
Доброкачественные новообразования, которые в медицине называют папилломами, а в народе бородавками, образуются на коже пациента, как проявление зараженности его вирусом папилломы человека (ВПЧ).
Вирусный агент настолько распространен, что на сегодняшний день уже сложно встретить человека, который бы не являлся носителем одного из 120 видов ВПЧ.
Папилломы под мышками – один из многочисленных вариантов локализации эпидермальных наростов, который предполагает образование в подмышечной впадине небольшого овального или шарообразного бугорка, соединенного с окружающими тканями тонкой или утолщенной ножкой. Диаметр такого новообразования может достигать 3 мм, хотя чаще всего отмечается формирование мелких структур. Цвет подмышечной папилломы может быть различным, но наиболее распространенными считаются желтоватые, розовые и грязно-коричневые новообразования. Постараемся разобраться, как удалить папиллому под мышкой и стоит ли это делать?
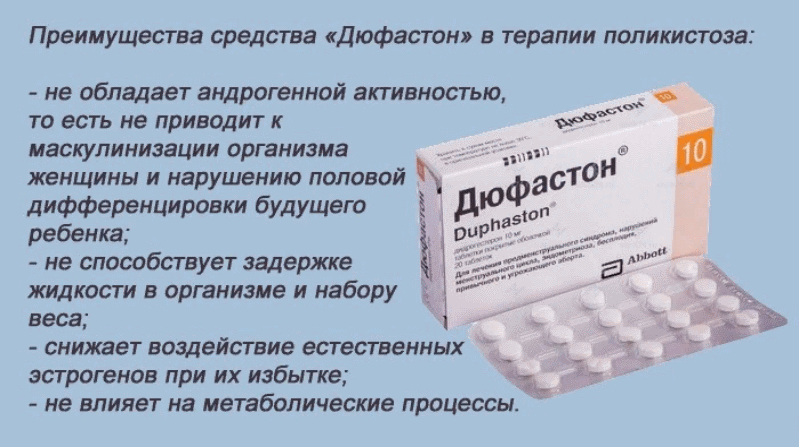
Причины женского и мужского бесплодия
Причинами возникновения бесплодия у женщин могут быть:
- гормональные расстройства, приводящие к нарушению процесса овуляции (самая частая причина);
- непроходимость маточных труб;
- эндометриоз (разрастание слизистой матки);
- спаечные процессы в малом тазу;
- психологические проблемы (страхи, осознанное или неосознанное нежелание иметь ребенка и пр.)
У мужчин бесплодие возникает из-за болезней, из-за эректильной дисфункция, непроходимость семявыносящих путей, низкая фертильность (низкое количество либо недостаточная подвижность сперматозоидов). Ухудшение состава спермы может наблюдаться вследствие гормональных нарушений, воспалительных заболеваний, вредных привычек и других факторов.
Чем опасна поясничная грыжа позвоночника
Опасность поясничной грыжи в том, что на начальных стадиях она протекает с минимальными признаками, а затем может мгновенно проявляться сильнейшими болями и нарушениями функции различных органов.
Внимательное отношение к своему здоровью позволит своевременно обратиться к врачу и предупредить прогрессирование заболевания.
Стадии поясничной грыжи
В течении заболевания выделяют несколько стадий:
- Начальная – поясничные диски изменяются, истончаются. Симптомы: устает и побаливает поясница, мурашки по телу.
- Протрузия – растрескивание диска в поясничном отделе и смещение в сторону студенистого ядра. На этой стадии болезненность усиливается, возможно появление кратковременных корешковых болей из-за смещения диска. Больные переносят это состояние по-разному: у одних боли не слишком интенсивные и носят преходящий характер, у других – выматывающие местные и острые корешковые боли при грыже позвоночника резко снижают качество жизни.
- Разрыв поясничного диска, выпячивание студенистого ядра, сдавливание корешков нервов и спинного мозга. Появляются все характерные проявления позвоночной грыжи.
- Секвестрация – отделение от студенистого ядра отдельных сегментов (секвестров), проникновение их в позвоночный канал. Появляются симптомы раздражения и сдавливания спинного мозга: парезы, параличи, недержание кала и мочи, сексуальные нарушения.
По величине поясничные грыжи разделяют на маленькие (1 – 6 мм), средние (6 – 8 мм), большие (более 9 мм).
Возможные осложнения
Симптоматика при межпозвонковой грыжи поясничного отдела быстро нарастает
При отсутствии адекватного лечения позвоночная грыжа поясничного отдела может иметь серьезные последствия:
- внезапное появления сильнейших болей в поясничном отделе (люмбаго) или по ходу седалищного нерва (ишиас); чудовищную боль невозможно снять домашними способами;
- парезы и параличи – частичное или полное обездвиживание;
- такие неврологические симптомы, как нарушения чувствительности по типу «седловидной блокады» на внутренней поверхности бедер, промежности и нижней части ягодиц за счет сдавливания чувствительных нервных волокон; опасный симптом, сигнал о том, что заболевание зашло далеко;
- нарушения функции малого таза, половых органов мужчин и женщин при травмировании конского хвоста – пучка спинномозговых нервов, отходящих от окончания спинного мозга.
Даже при кратковременном появлении одного из этих симптомов нужно немедленно обращаться за медицинской помощью. Если этого не сделать, симптоматика будет быстро нарастать и последствия в виде осложнений не заставят себя ждать. Помочь такому больному будет нелегко.
Что делать при обострении
У некоторых больных поясничная грыжа достаточно долго протекает без выраженных симптомов. Периодически симптомы или исчезают совсем (ремиссия), или нарастают (обострение). Особенностью такого течения является то, что с каждым обострением ухудшается состояние фиброзного кольца. В один прекрасный день вместо легкого обострения может срезу наступить паралич или сильнейшая, сбивающая с ног боль.
Чтобы этого не произошло, поясничную грыжу нужно лечить регулярно под контролем врача, стараясь предупредить обострение или начинать лечить обострившееся заболевание как можно раньше.
Боли при поясничной грыже позвоночника
Виды боли при грыже поясничного отдела позвоночника:
- Люмбаго (прострел) – возникновение острой внезапной боли в поясничной области, связанной с каким-то физическим движением, вызвавшим смещение межпозвонкового диска. Одновременно происходит мгновенный защитный спазм мышц спины, усиливающий боль. Признаки грыжи позвоночника поясничного отдела, осложненной люмбаго: больной застывает в той позе, в которой застала его боль. Приступ может продолжаться от нескольких минут до суток и пройти так же внезапно, как и начался или уменьшится под действием медикаментозной терапии. Причиной прострела чаще всего являются подъем тяжести или резкий поворот туловища, поэтому он чаще встречается у мужчин в молодом и среднем возрасте.
- Ишиас (пояснично-крестцовый радикулит) – внезапное ущемление поясничных корешков спинномозговых нервов. Продолжением корешков является седалищный нерв, расположенный в области ягодицы и задней поверхности нижней конечности. Основным симптомом межпозвоночной грыжи пояснично-крестцового отдела, осложненной ишиасом, является появление жгучей односторонней боли в ноге по ходу седалищного нерва.
- Постоянная или возникающая периодически болезненность в пояснице самого разного характера и интенсивности: ноющая, дергающая, острая, жгучая и т.д. в основном за счет раздражения нервных окончаний.
Как снять боль
Если прострел начался внезапно нужно:
- перестать двигаться или принять позу, способствующую уменьшению боли;
- попросить окружающих вызвать скорую помощь;
- если есть возможность, принять любой обезболивающий препарат (анальгин, диклофенак, парацетамол и т.д.);
- на поясницу нанести обезболивающую мазь (Вольтарен, Фастум-гель);
- если получится, лечь на пол на спину, согнув ноги в коленях и подложив под колени подушку.
Экстренная медицинская помощь:
- лечение начинается с внутримышечного введения любого обезболивающего средства из группы нестероидных противовоспалительных средств (НПВС) – диклофенак, нимесулид, ибупрофен кетопрофен и др.;
- одновременно вводят лекарство, снимающее спазм мышц поясницы (миорелаксант), например, Мидокалм;
- Нейромультивит (витамины группы В), усиливает обезболивающее действие остальных лекарств;
- если боль не снимается, лечение продолжают выполнением паравертебральной блокады: подкожно в место выхода спинномозговых корешков вводят раствор новокаина или лидокаина;
- если и это не помогает, лечение продолжают в условиях стационара, делают эпидуральную блокаду: вводят обезболивающее средство в эпидуральное пространство, расположенное между твердой оболочкой спинного мозга и позвонками.
Диагностика бесплодия
Если у пары врач подозревает бесплодие на основании основного признака и косвенных, то сначала он проводит обследование женщины:
- сбор анамнеза – выясняют данные о факте предыдущих беременностей и проблем с этим связанных, о течении менструального цикла, имеются ли в семье родственники, у которых подтверждено бесплодие;
- тест на гормональную панель – нужно установить корректность работы гормональной системы, в каких количествах вырабатываются «женские» специфические гормоны;
- исследования на выявление/исключение инфекций, передающихся половым путем хронического течения;
- ультразвуковое исследование органов половой системы;
- цитоскопическое исследование мазков из влагалища, цервикального канала, шейки матки.
В качестве дополнительных исследований по бесплодию назначают рентгенологию матки и маточных труб, которая помогает диагностировать трубную непроходимость, спаечные процессы. При необходимости уточнить состояние эндометрия понадобится диагностическое выскабливание – биологический материал со стенки матки отправляется в лабораторию для гистологического исследования.
Виды прыщей
В зависимости от наличия или отсутствия воспалительного процесса прыщи делятся на две группы:
Невоспалительные. Представлены группой комедонов:
Закрытые комедоны или «белые головки». Они возникают, когда сальный секрет и бактерии закупориваются, образуя на поверхности кожи бугорок белого или телесного цвета. Он малозаметен, не вызывает неприятных ощущений.
Открытые комедоны или «черные точки». В отличие от белых головок, угри блокируют поры частично, а себум и бактерии окисляются под воздействием кислорода и темнеют, поэтому и приобретают черный оттенок. Располагаются преимущественно в Т-зоне (лоб, нос, подбородок), т.е. там, где действие сальных желез самое активное.
Воспалительные. Они бывают следующих разновидностей:
Папулы. Это плотные прыщики диаметром от 1 до 3 мм розового цвета. Являются следующей стадией после закрытых комедонов. Вызывают неприятные ощущения и дискомфорт
Очень важно при появлении множественных высыпаний обратиться к врачу, так как папулы могут стать последствием ветрянки, сифилиса, лишая.
Пустулы. Представляют собой небольшие скопления гноя в верхнем слое эпидермиса с белой головкой посередине и покраснением вокруг него
Могут вызывать сильные боли, особенно при соприкосновении с одеждой. Имеют инфекционную природу и требуют комплексного лечения.
Узлы и кисты. Это глубокие подкожные уплотнения диаметром более 5 мм. Возникают, когда кожное сало скапливается в самых глубоких слоях кожи. Они оставляют шрамы и сложно поддаются лечению. Избавиться от них можно с помощью ретиноидов, антибиотиков, в редких случаях прибегают к хирургическому вмешательству.
Болезни, связанные с иммунитетом
Нужно понимать, что иммунодефицит может быть следствием различных заболеваний, справиться с которыми можно исключительно при помощи медицинского вмешательства. В таком случае, как правило, назначаются средства, поднимающие иммунитет взрослым или детям. Однако их назначение возможно исключительно после предварительной диагностики и постановки диагноза.
Первичный иммунодефицит развивается при поражении иммунных органов. Это:
- Комбинированный иммунодефицит. Среди них иммунодефицитное состояние, сопровождающееся экземой и кровоточивостью кожи, а также синдром неполноценных лимфоцитов.
- Нарушение гуморального иммунитета. Одной из наиболее распространённых патологий является синдром Брутона, характеризующийся нехваткой иммуноглобулинов, высокой концентрацией некоторых антител.
- Синдром Гитлина. Это не только падение иммунной защиты, но и нарушение роста и развития всего организма.
- Поломка иммунных клеток. Это высокая чувствительность к гипоплазии вилочковой железы, а также определенные разновидности врожденных ферментопатий.
- Нейтропения. Она может иметь как врождённый, так и приобретённый характер. Для неё характерно экстремальное или значительное падение концентрации нейтрофильных лейкоцитов.
Перед тем, как интересоваться чем поднять иммунитет взрослому человеку, нужно ознакомиться с заболеваниями, способными привести к развитию вторичного иммунодефицита. Наиболее популярным среди них является СПИД. Это болезнь отличается целенаправленным поражением иммунных клеток, таких как Т-киллеры. В таком случае больной человек становится уязвимым для большинства инфекций и микроорганизмов. Вследствие отсутствия полноценной защиты, в его организме происходит активация условно-патогенной флоры, которая при таких условиях становится причиной развития различных патологий, что приводит к практически неизбежному летальному исходу.
Какие анализы сдать после выздоровления
Из обязательных лабораторных методов важно будет проконтролировать:
Анализ крови с развернутой лейкоцитарной формулой;
Общий белок;
Уровень ферритина;
С-реактивный белок;
Печеночные пробы;
Развернутую щелочную фосфатазу;
Мочевую кислоту;
Креатинин;
Мочевину;
Холестерин развернутый;
Глюкозу;
Уровень гликированного гемоглобина;
Оценку коагулограммы;
Д-димер;
Гомоцистеин;
Оценку электролитов (натрий, калий, магний, цинк);
Витамины (Д, В12, В9, В6);
Оценка уровня инсулинорезистентности;
Профиль жирных кислот;
Индекс HOMA-IR;
Гормоны щитовидной железы (Т3, Т4, ТТГ).
При проблемах с сердцем очень важно оценить уровень мозгового натрийуретического пептида BNP. Это белок, который показывает риск сердечно-сосудистой недостаточности.. Что касается обязательных инструментальных методов, то потребуются:
Что касается обязательных инструментальных методов, то потребуются:
ЭКГ;
МСКТ органов грудной полости;
МРТ головного мозга;
УЗИ органов брюшной полости, сосудов, сердца;
Для женщин – УЗИ груди, так как после коронавируса часто появляются дополнительные лимфоузлы в подмышечной области.
Эти виды обследований помогут оценить общее состояние организма и уровень его истощенности. Желательно их выполнять в динамике 1 раз в полгода.
А для тех, кто перенес заболевание в более тяжелой форме, врач-терапевт назначит виды анализов в индивидуальном порядке, а также направит к более узким специалистам – гастроэнтерологу, неврологу, эндокринологу, гинекологу, кардиологу.