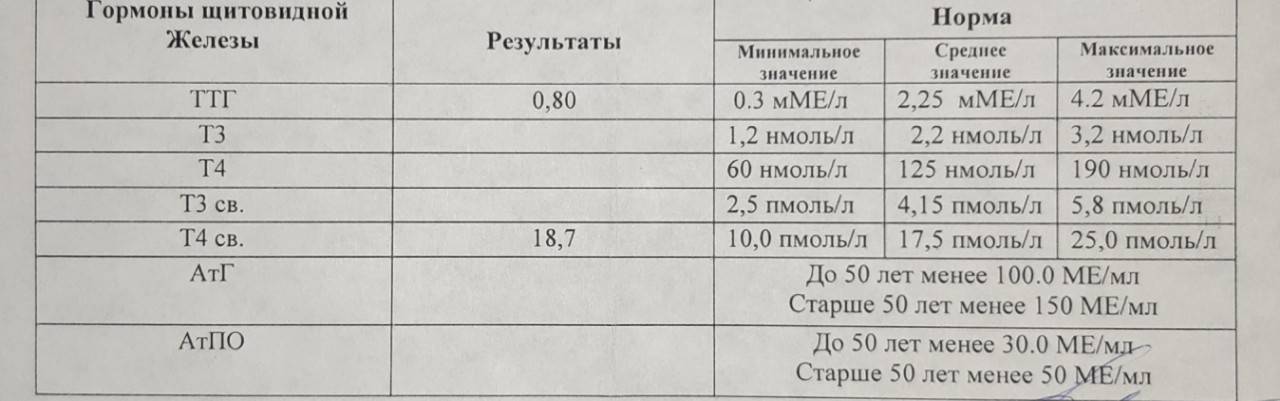
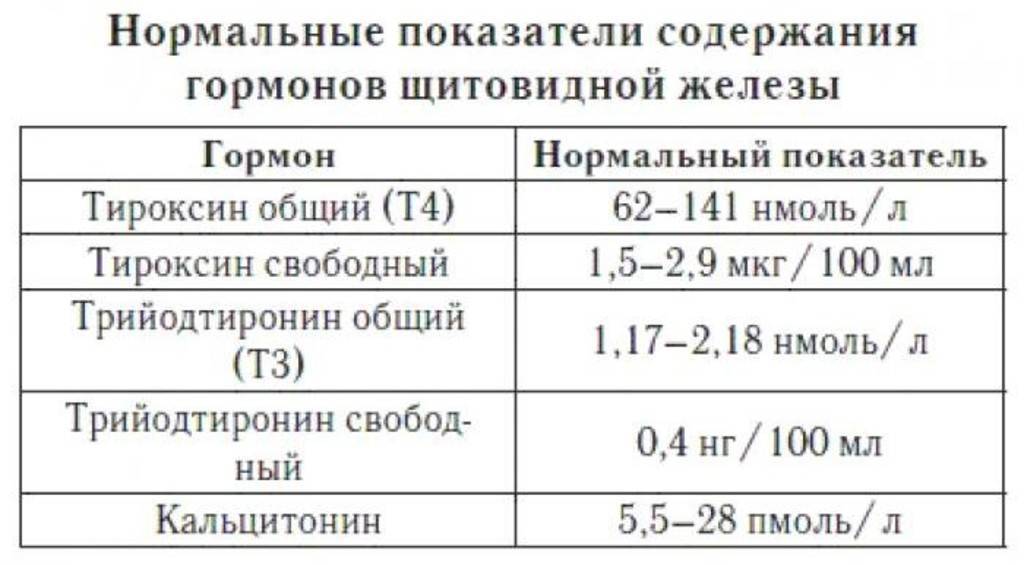
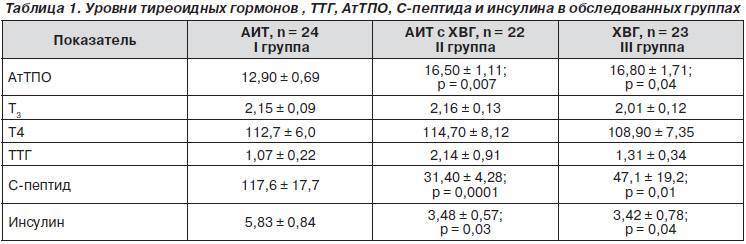
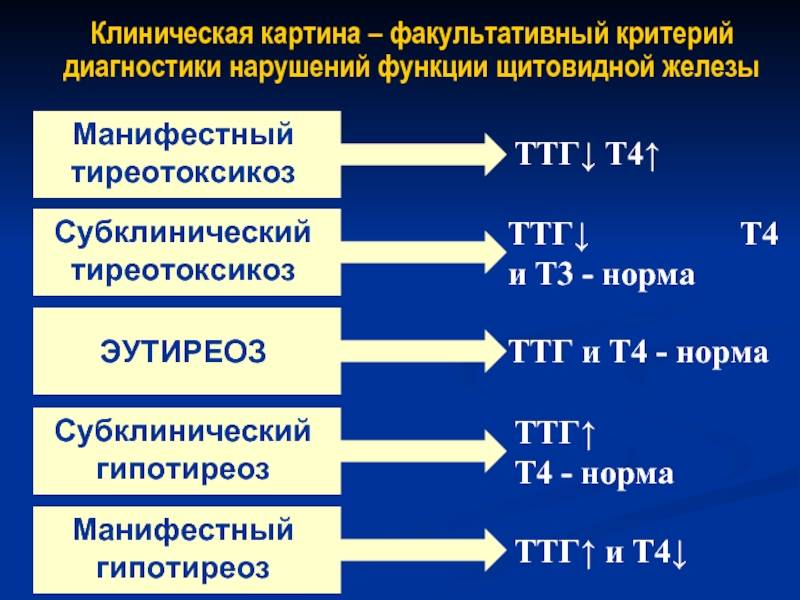
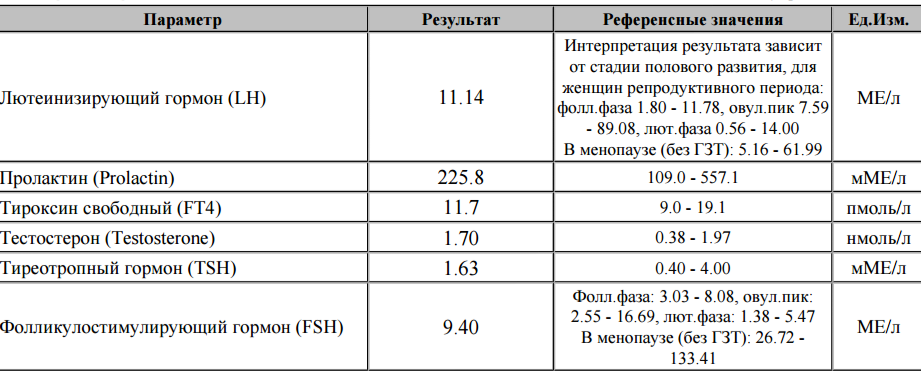
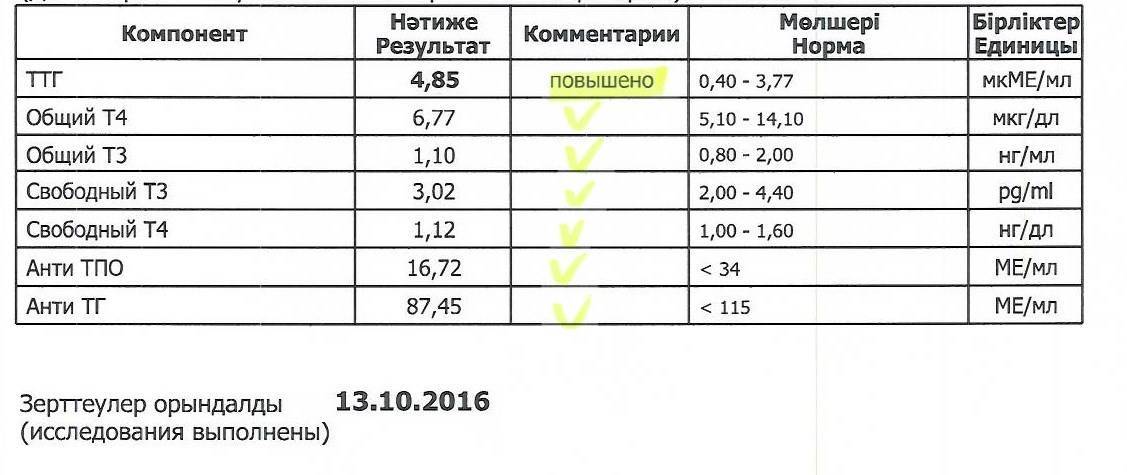
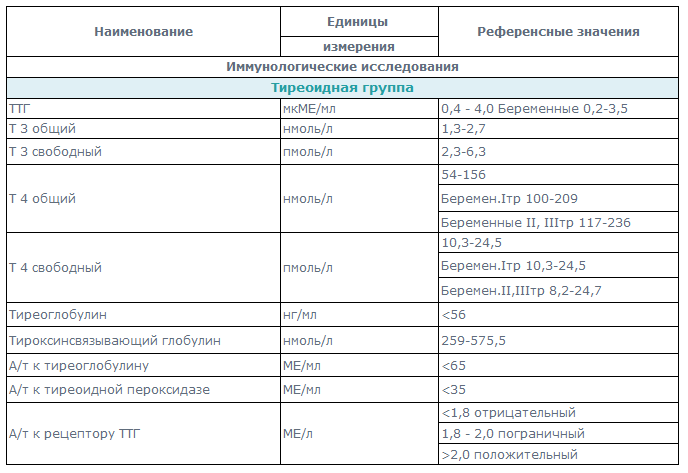
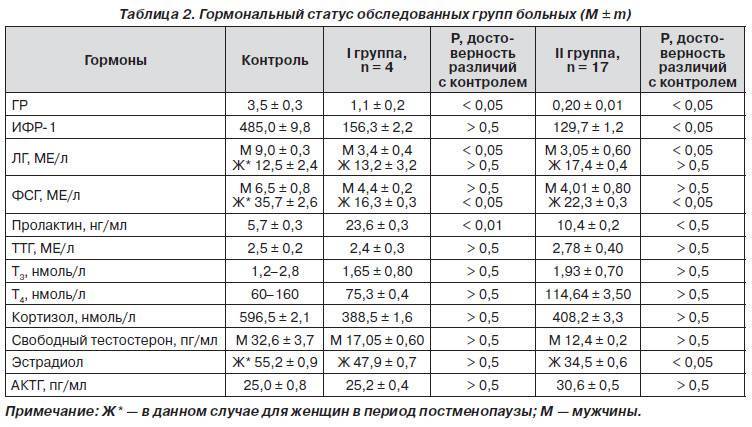
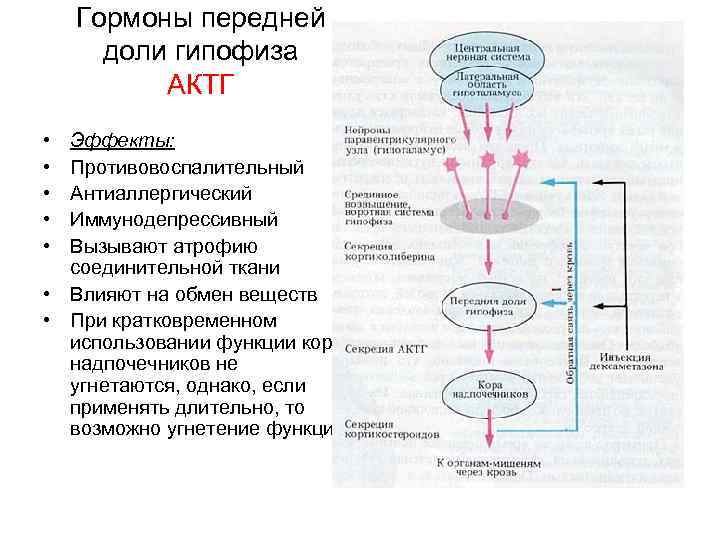
Дифференциальный диагноз основных причин гиперпролактинемии
После выявления гиперпролактинемии дальнейшее лечение и тактика ухода за больным будут зависеть от причины состояния
Чтобы определить причину повышения уровня пролактина в крови, важно:
собрать подробную историю болезни;
оценить возможность беременности;
узнать, какие лекарства принимает больной и как они влияют на секрецию пролактина;
внимательно рассмотреть дополнительные жалобы (головная боль или нарушения зрения), которые вместе со значительным (в 10-20 раз) повышением уровня пролактина могут привести к подозрению на аденому гипофиза — пролактиному;
оценить сопутствующие заболевания, уделяя особое внимание функции щитовидной железы — если обнаруживается недостаточность, ее лечат тироксином;
оценить функцию почек — у людей с хроническим заболеванием почек уровень пролактина может повышаться из-за замедленного высвобождения гормона.
Половые гормоны
Половые гормоны всех видов вырабатываются и у мужчин, и у
женщин. Но у мужчин преобладают андрогены, а у женщин – эстрогены.
Синтезируются они частично в надпочечниках, но в основном в яичниках и яичках.
Прогестерон
Прогестерон синтезируется образовавшимся после разрыва фолликула и наступления овуляции желтым телом. Это временная эндокринная железа, которая постепенно рассасывается. Прогестерон ответственен за подготовку эндометрия (внутреннего слоя матки) к прикреплению оплодотворенной яйцеклетки. Также он задействован в подготовке молочных желез к продукции грудного молока.
Причинами повышения уровня прогестерона выступают кисты
желтого тела, опухоли яичников и матки, нарушения функционирования
надпочечников, ХПН. При избытке прогестерона наблюдаются:
- маточные кровотечения;
- дискомфорт в боковой части низа живота, молочных
железах; - нарушения менструального цикла;
- повышение нервозности, склонности к депрессивным
состояниям; - быстрая утомляемость;
- резкий набор веса.
Дефицит прогестерона наблюдается при патологиях гипофиза,
провоцирующих снижение ЛГ, маточных кровотечениях, сальпингоофорите. В таких
ситуациях менструации затягиваются или прекращаются. При этом наблюдается
увеличение сексуального влечения.
Эстрогены
Эстрогены синтезируются в яичниках у женщин, а у мужчин в
яичках. У женщин они управляют развитием женских половых органов и вторичных
половых признаков, а у мужчин ответственны за регуляцию деятельности простаты и
яичек. Кроме того, эстрогены участвуют в жировом и минеральном обмене.
Избыток эстрогенов в организме возникает при ожирении,
попадании в организм ксеноэстрогенов, дисфункции щитовидной железы,
гипотиреозе. Повышение уровня эстрогенов сопровождается:
- увеличением чувствительности молочных желез;
- быстрым набором веса;
- нарушениями МЦ;
- выпадением волос;
- перепадами настроения;
- нарушениями работы кишечника;
- постоянной усталостью.
Дефицит эстрогенов в организме может наблюдаться при:
- заболеваниях внутренних половых органов;
- длительном приеме антагонистов ГнРГ;
- климаксе;
- после химиотерапии.
Если эстрогена вырабатывается в организме недостаточно, это
может приводить к оволосению по мужскому типу, огрубению голоса, а также
нарушению менструального цикла вплоть до отсутствия менструации. При дефиците
эстрогенов наблюдается снижение работоспособности, слабость, нарушения сна,
возникает раздражительность и пропадает сексуальное влечение.
Тестостерон
Тестостерон – мужской половой гормон, ответственный за
формирование вторичных половых признаков и репродуктивную функцию. У мужчин он
синтезируется в яичках, что контролируется ЛГ, и в небольших количествах – в
надпочечниках. У женщин же продуцируют тестостерон надпочечники и в малых количествах
яичники.
На уровень тестостерона влияет витамин D, который, как было обнаружено недавно,
так же является гормоном и антиоксидантом. Но снижение его концентрации чаще
всего обусловлено патологиями гипофиза и гипоталамуса, травмами яичек,
бесплодием или недоразвитием яичек. Избыток тестостерона может
свидетельствовать об опухолях в яичках или надпочечниках, гипертиреозе,
поликистозе яичников.
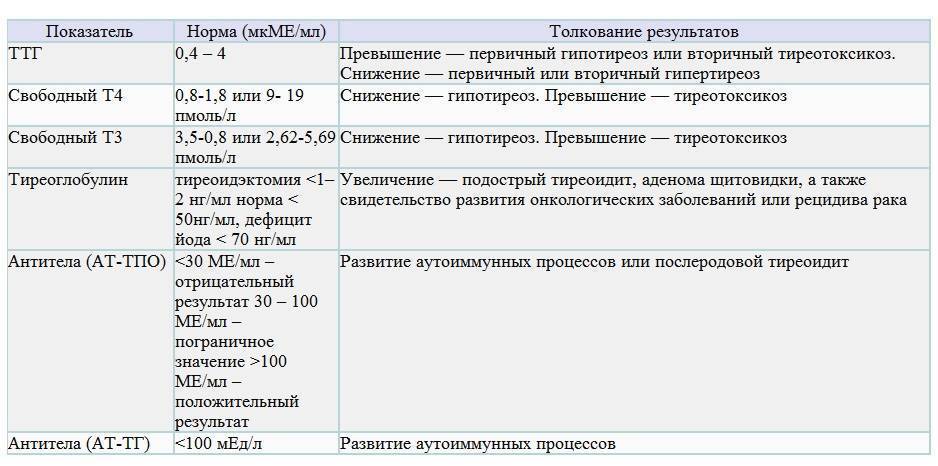
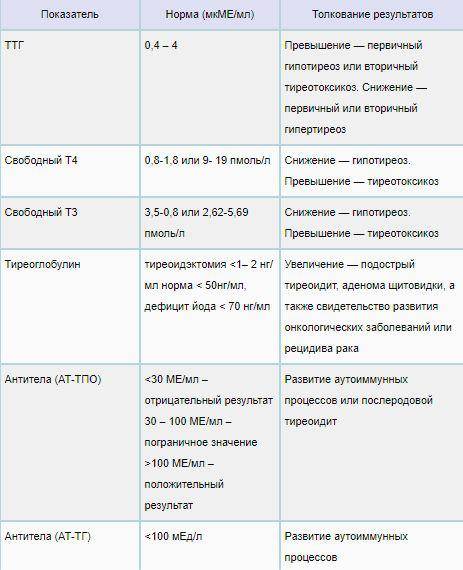
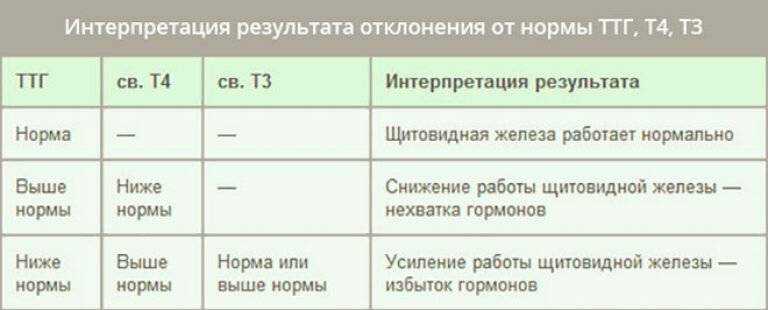
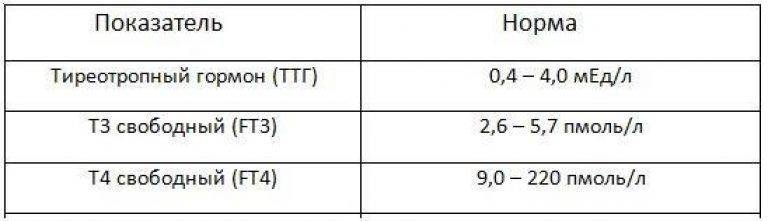
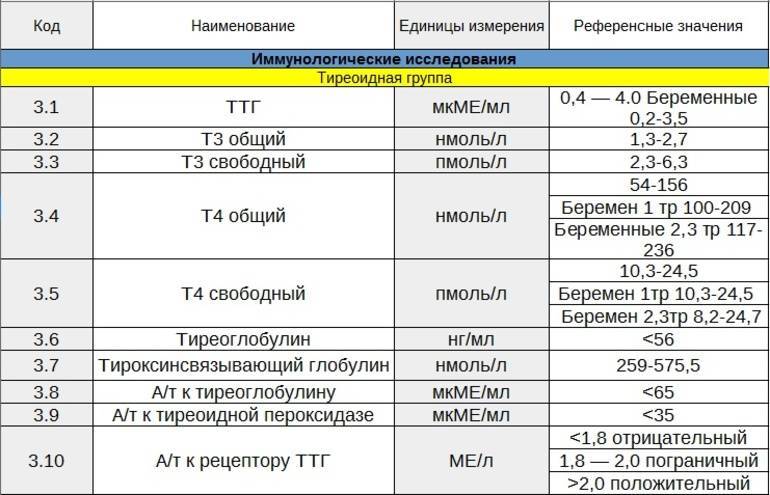
Зачем необходим анализ ТТГ
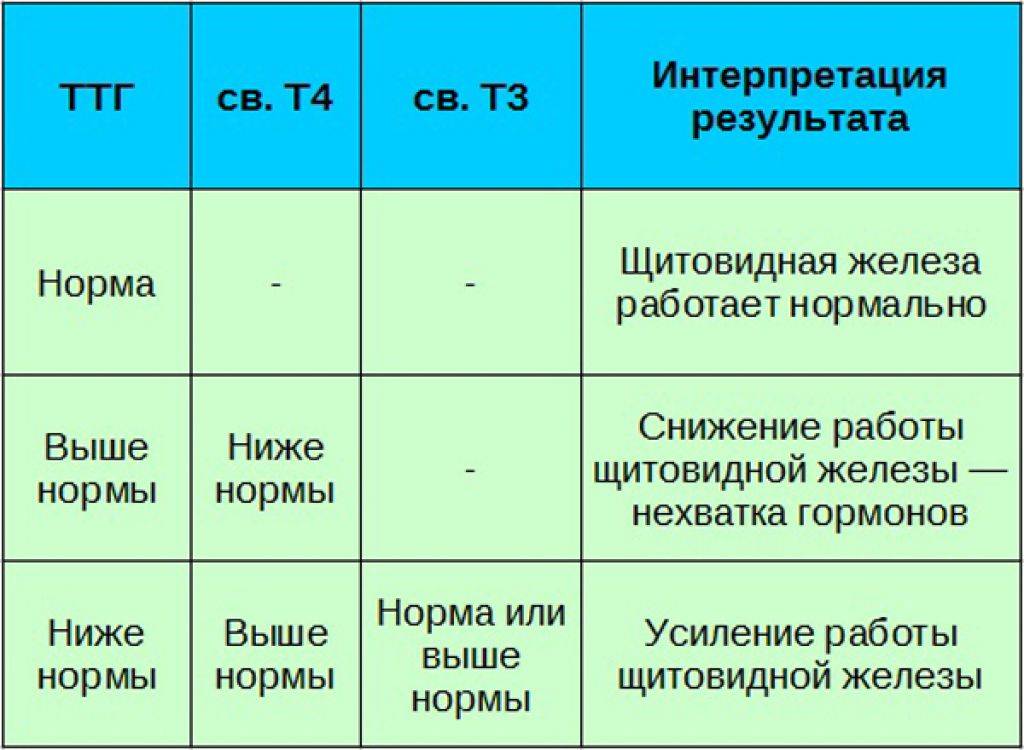
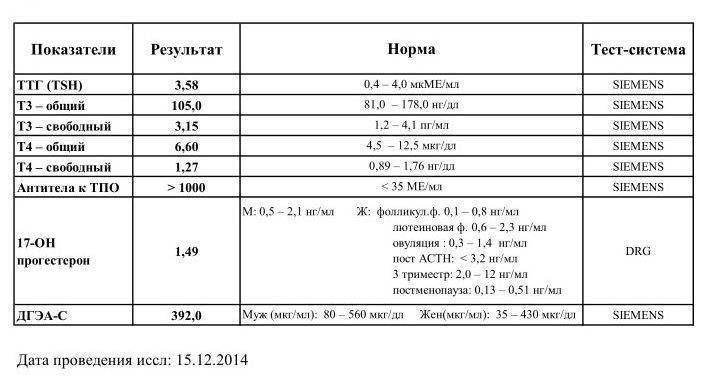
Уровень ТТГ — это важный диагностический показатель, позволяющий судить о функционировании щитовидной железы. Этот гормон выделяется гипофизом, воздействует на выработку Т3 и Т4 (играют важную роль в росте, интеллектуальном и физическом развитии, энергетическом запасе, жировом и белковом обменах). ТТГ отвечает за регулировку процессов доставки йода в щитовидку и усиление липолиза. Т3 и Т4 оказывают существенное влияние на работу внутренних систем организма. Кроме метаболических процессов они контролируют сердечно-сосудистую деятельность, пищеварение, репродуктивную функцию и даже на психическое здоровье. ТТГ, Т3 и Т4 крепко связаны между собой, поэтому в медицинской практике они исследуются одновременно. Концентрация последних гормонов обратно пропорционально содержанию ТТГ: как только в организме появляется достаточное количество Т3 и Т4 — прекращается выделение ТТГ и наоборот.
Анализ на гормон ТТГ, чаще, назначается при:
- Гипотиреоз и зоб.
- Бесплодие и прочие нарушения половой системы.
- Прохождение гормонозаместительной терапии.
- Нарушение сердечно-сосудистой деятельности.
- Миопатия.
- Расстройство менструального цикла.
- Психологические расстройства.
- Задержка полового и интеллектуального развития в детском возрасте.
Нарушение синтеза ТТГ может возникать в результате нескольких причин, среди которых:
- Черепно-мозговые травмы, большая потеря крови, поражение гипоталамо-гипофизарной системы (новообразования, кровоизлияния).
- Опухоли гипофиза (как доброкачественные, так и злокачественные), способствующие увеличению синтеза гормонов. В результате этого возникает активная и бесконтрольная гормональная выработка, приводящая к появлению гипотериоза, сахарного диабета, бесплодия и т.п.
- Поражение других эндокринных желез, в том числе новообразования или надпочечниковая несостоятельность.
- Недостаточность гипоталамо-гипофизарной системы. Может возникнут на фоне инфекции (менингит), отравления токсическими веществами, аутоиммунных патологий или хирургических вмешательств на головном мозге.
- Геморрагический инсульт (в этом случае эндокринные нарушения уходят на второй план, так как преобладает мозговая симптоматика).
- Концентрация ТТГ у женщин может измениться вследствие возникновения осложнений при родах или абортах, в период беременности (более подробно описано ниже). Поэтому ТТГ при беременности всегда проводится в 1-ом триместре.
Анализы для проверки щитовидной железы
Даже если вы чувствуете себя прекрасно, проверяйте свою щитовидную железу не реже одного раза в 2-3 года (и каждый год после 50 лет). Это обязательно, если вы планируете забеременеть или уже беременны, и, если у вас есть какие-либо из вышеперечисленных симптомов.
Базовая диагностика включает проверку крови на уровень гормона, вырабатываемого гипофизом, то есть на уровень ТТГ. Если его слишком много, это признак того, что организм пытается более интенсивно стимулировать работу щитовидной железы. И это происходит именно потому, что щитовидная железа не вырабатывает достаточно собственных гормонов.
Женщины
Нормальным содержанием пролактина у небеременных женщин считается 102– 496 мкМЕ/мл (международные мили-единицы/литр). Пролактин отвечает за развитие молочных желез, выработку молока, участвует в процессе беременности. Только когда уровень пролактина в норме, молочные железы вырабатывают достаточное количество молока для кормления ребенка. Также пролактин отвечает за выработку половых гормонов и играет роль в процессе формирования полового влечения.
При обычной работе эндокринной системы уровень гормона значительно превышает нормальные значения только во время беременности и при кормлении грудью. При кормлении в организме женщины запускается следующий процесс:
Расположенные в области соска специальные клетки ощущают физическое воздействие.
Эти клетки генерируют импульс, который по нервным волокнам достигает головного мозга.
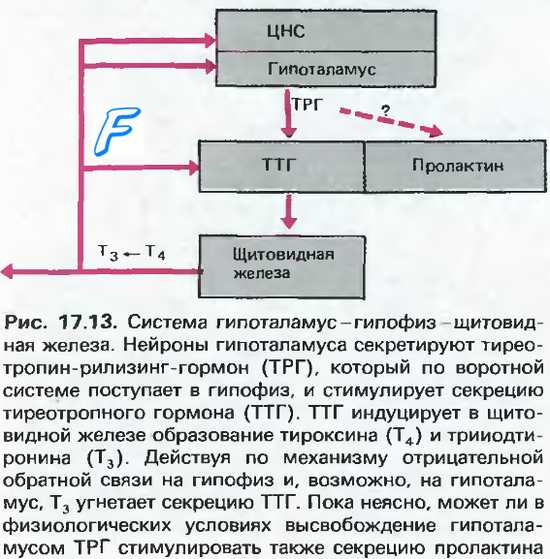
В области мозга, которая называется гипоталамусом, вырабатываются специальные вещества, которые называются пролактин-рилизинг факторы.
Эти факторы достигают гипофиза и воздействуют на него.
Гипофиз увеличивает выработку пролактина.
На любом из этапов этого процесса может произойти сбой, который приведет к нарушению секреции гормона.
После родов и начала лактации уровень пролактина понижается, однако еще длительное время может превышать нормальные значения.
Гормоны задней доли
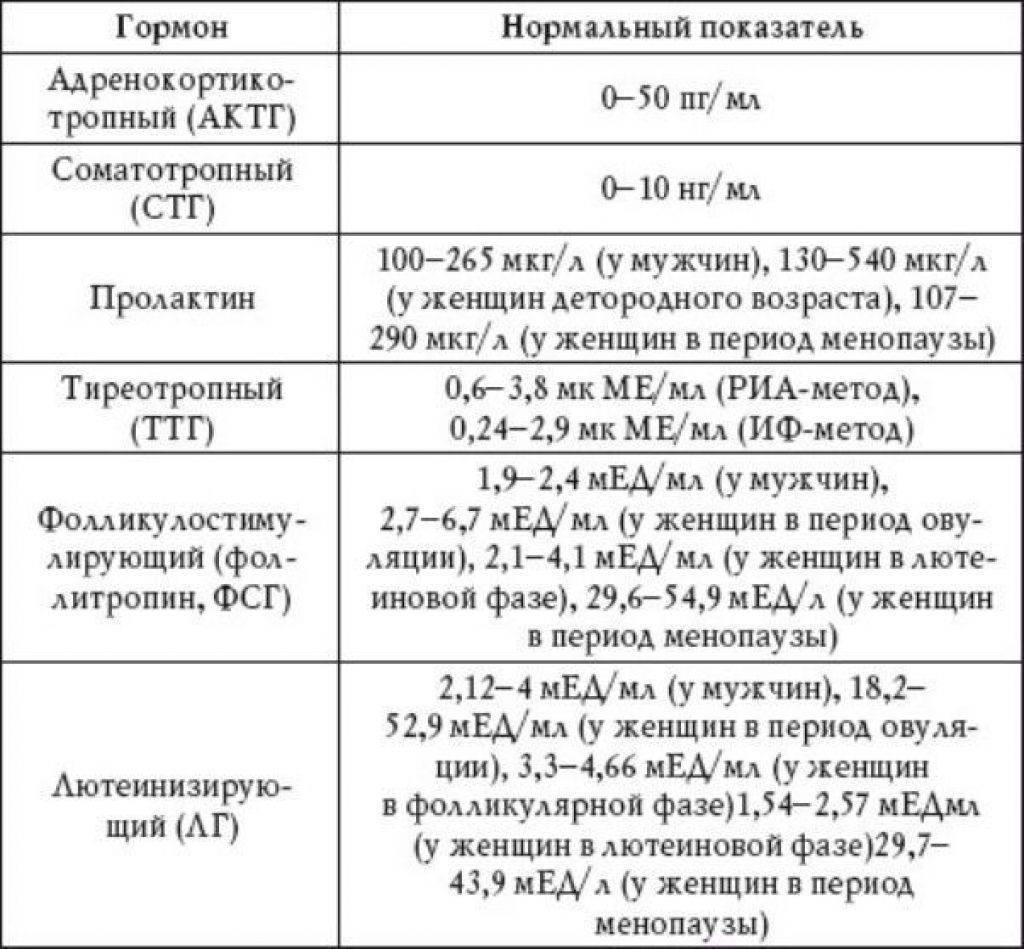
Гипофиз вырабатывает множество гормонов задней доли, часть которых недостаточно изучена. Сильнее всего влияют на организм человека следующие гормональные вещества, образующиеся в этой части мозгового придатка:
- Вазопрессин – антидиуретический гормон, регулирующий водный обмен, чувство жажды и почечную функцию. Под его воздействием почки начинают усиленно всасывать воду. Нормальная концентрация вазопрессина способствует формированию чувства насыщения жидкостью и правильного питьевого поведения. При недостатке развивается несахарный диабет — заболевание, при котором выделяется большое количество урины с низкой плотностью. Больной постоянно хочет пить и за сутки выделяет до 25 литров мочи.
- Окситоцин — гормон средней гипофизарной доли, играющий важную роль в процессе родов. При его недостатке возникает слабость родовой деятельности. Благодаря этому гормональному веществу в организме запускается процесс выработки грудного молока.
Что такое гипотиреоз?
Щитовидная железа — органо, ответственный за выработку гормонов, контролирующих обмен веществ, таких как трийодтиронин (Т3), тироксин (Т4) и кальцитонин. Для их производства щитовидной железе необходим йод из пищи и воздуха. Работа щитовидной железы контролируется гормоном ТТГ, который вырабатывается гипофизом.
Гипотиреоз — это группа симптомов, вызванных нехваткой гормонов, вырабатываемых щитовидной железой. Чаще страдают женщины — по оценкам, от гипотиреоза страдают 5% женщин и 1% мужчин. 1-6% пациентов составляют люди младше 60 лет, и частота его увеличивается с возрастом.
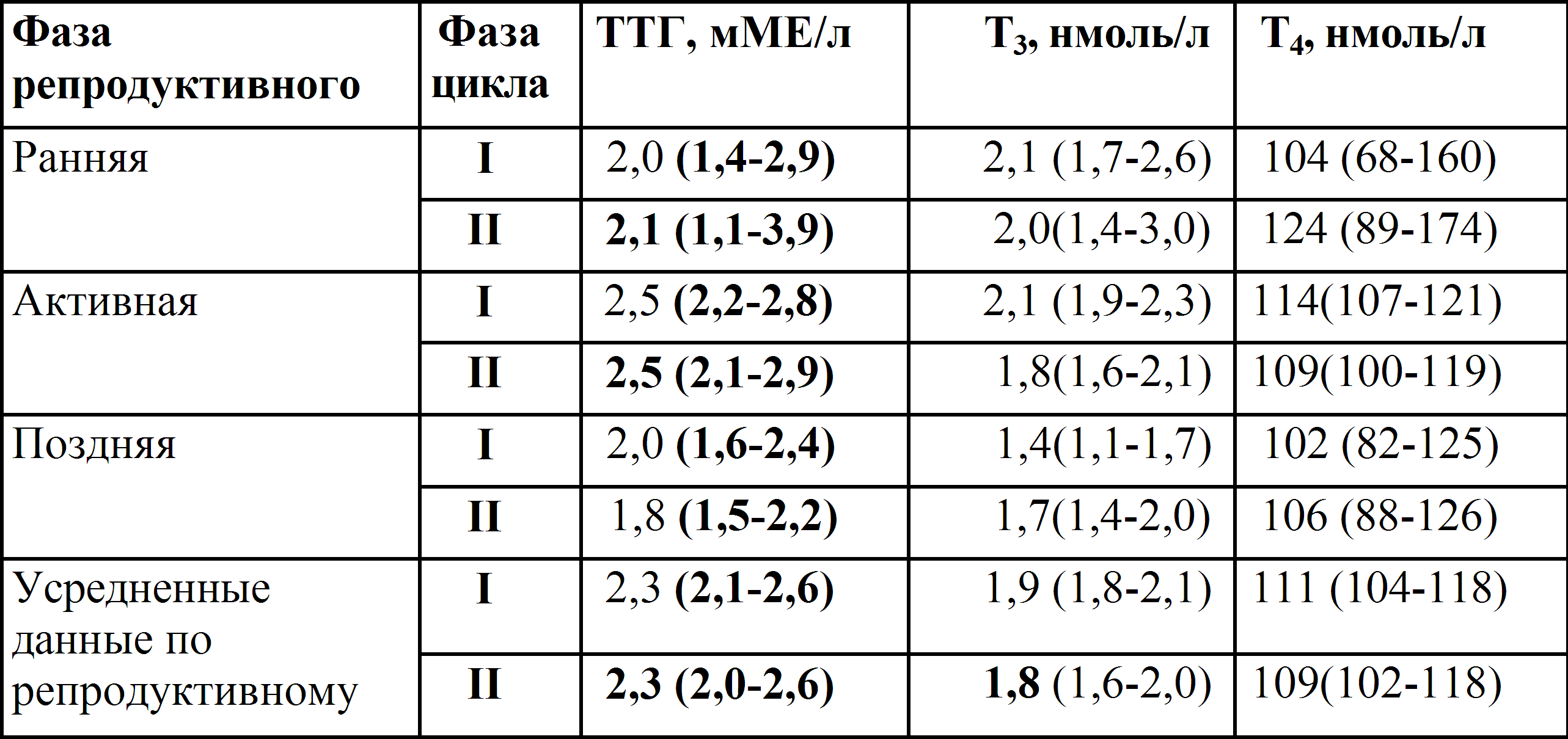
ТТГ норма у женщин по возрасту
Особенно важно поддержание гормонального баланса у женщин, ведь гормональный фон в женском организме на всем протяжении репродуктивного периода регулярно изменяется и колеблется: взросление и половое созревание, становление менструального цикла, вынашивание беременности и лактационный период, снова становление менструального цикла, а затем период менопаузы с климактерическими гормональными всплесками. Норма ТТГ у женщин поэтому несколько отличается от нормального уровня тиреотропина у мужчин, а отклонение значений от нормальных может привести к серьезных гормональным сдвигам и развитию целого ряда патологий
Норма ТТГ у женщин поэтому несколько отличается от нормального уровня тиреотропина у мужчин, а отклонение значений от нормальных может привести к серьезных гормональным сдвигам и развитию целого ряда патологий.
Таблица нормы ТТГ у женщин по возрасту демонстрирует наиболее широкую разбежность показателей:
- в 14-15 лет – от 0,7 до 6,4 мЕд/л (период начала регулярных менструаций);
- 16-25 лет – 0,6-4,5 мЕд/л;
- 26-35 лет – 0,26-4,1 (допускается до 4,9 мЕд/л);
- 35-40 лет – 0,4-4 мЕд/л;
- 41-50 лет – 0,2-4 мЕд/л;
- 51-60 лет – 0,4-10 мЕд/л;
- 60-80 лет – 0,4-6,0, а старше 80 лет – до 6,7 мЕд/л.
При этом в ночные часы (примерно с 2 часов ночи до 4 часов утра) наблюдается самый высокий уровень тиреотропного гормона, тогда как в вечернее время (5-6 часов вечера) его уровень минимален.
Именно поэтому анализ на тиреотропный гормон (ТТГ) в норме сдают утром натощак, исключив при этом стресс и физическое напряжение.
Для мужчин от 25 до 60 лет нормы тиреотропина более стабильные – 0,4-4,0 мЕд/л. Однако каждый случай рассматривается строго индивидуально.
Функции основных гормонов в организме
Список по названиям
Тестостерон — вырабатывается и у мужчин, и у женщин. Отвечает:
- за половую функцию и образование сперматозоидов у мужчин;
- половое влечение;
- качество мышечной ткани;
- работоспособность и целеустремленность;
- рост волос;
- стрессоустойчивость;
- поведение и эмоции;
- выработку эритроцитов и гемоглобина в крови;
- депонирование кальция в костной ткани.
Эстрогены – женские половые гормоны. Отвечают за формирование первичных половых признаков у женщин. Обеспечивают репродуктивные функции и эмоциональное состояние. У мужчин вырабатываются в жировой ткани живота из тестостерона. Стимулируют синтез коллагена и обеспечивают эластичность кожи. Принимают участие в работе кровеносной системы.
Прогестерон – сохраняет беременность и обеспечивает менструальный цикл у женщин. Кроме этого, и у женщин, и у мужчин он:
- является предшественником кортизола;
- повышает уровень ионов магния в крови и головном мозге;
- подавляет разрушение гормона счастья – серотонина;
- защищает миелиновые оболочки нервных волокон;
- оказывает успокаивающее действие;
- поддерживает нормальную трофику всех структур организма.
Дигидроэпиандростерон – вырабатывается в головном мозге и надпочечниках.
- повышает иммунитет;
- является предшественником половых гормонов;
- оказывает антистрессовое и антидепрессивное действие;
- улучшает память, тормозит развитие болезни Альцгеймера;
- отвечает за увеличение мышечной массы;
- активирует образование фолликулов в яичниках;
- улучшает качество костной ткани и препятствует развитию остеопороза.
Д-гормон (так называемый витамин Д):
- оказывает антиоксидантное и противоопухолевое действие;
- регулирует обмен фосфора и кальция, за счет чего препятствует развитию остеопороза у взрослых и рахита у детей;
- обладает противовоспалительным и иммуномодулирующим эффектом;
- улучшает работу сердечно-сосудистой системы;
- препятствует развитию осенне-весенних депрессий;
- улучшает созревание половых клеток;
- улучшает жировой обмен;
- повышает чувствительность клеток к инсулину;
- необходим при лечении псориаза.
ТТГ — тиреотропный гормон гипофиза. Регулирует выработку гормонов щитовидной железы трийодтиронина Т3 и тироксина Т4. При дисбалансе гормонов щитовидной желез развиваются гипер- и гипотиреоз.
Инсулин – отвечает за усвоение глюкозы клетками. Стимулирует мышечный рост и аппетит. При нехватке инсулина развивается сахарный диабет. Избыток инсулина приводит к инсулинорезистентности (снижение чувствительности инсулинозависимых клеток к действию инсулина с последующим нарушением метаболизма глюкозы и поступления ее в клетки), что ведет к ожирению и развитию сахарного диабета 2 типа.
Дигидротестостерон – влияет на рост волос, образование акне, увеличение простаты у мужчин.
Кортизол – образуется из прогестерона. Адаптирует организм к влиянию стресса, защищает от воспалений, аллергических реакций, поддерживает в норме артериальное давление.
Альдостерон – гормон коры надпочечников; образуется из прогестерона. Отвечает за обмен солей и воды в организме.
ПТГ (паратиреоидный гормон) – вырабатывается в паращитовидных железах. Отвечает за кальце-фосфорный обмен.
СТП (соматотропный гормон) – гормон роста, избыток которого ведет к развитию акромегалии.
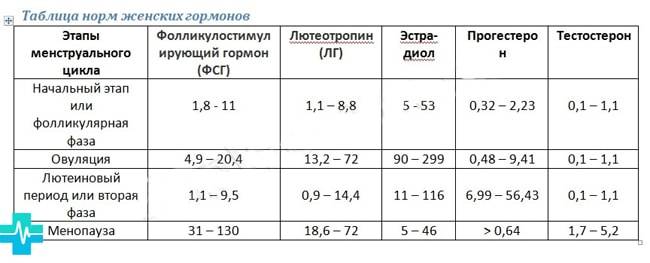
Описание женских половых гормонов
| Название гормона | В каком органе вырабатывается? | На какой орган и как воздействует? Какие эффекты обеспечивают? |
| Эстрогены | Эстрогены – это обобщающий термин, которым называют все женские половые гормоны:
Они обладают примерно одинаковыми эффектами, но различающимися по силе. Например, эстрон действует слабее по сравнению с эстрадиолом. Эстрогены вырабатываются фолликулами (пузырьками, в которых созревают яйцеклетки) яичников. Небольшое их количество синтезируется надпочечниками и мужскими яичками. | Эстрогены действуют на разные органы.Влияние эстрогенов на половые органы женщины:
Влияние эстрогенов на другие органы:
Во время климакса выработка эстрогенов в организме женщины резко падает. В первую очередь это приводит к угасанию детородной функции, развитию остеопороза, нарушений со стороны сердечно-сосудистой системы. |
| Прогестерон | Прогестерон производится тремя органами:
| Прогестерон –гормон, который необходим для нормального вынашивания беременности.Влияние на половые органы женщины:
Влияние прогестерона на другие органы:
|
| Лютеинизирующий гормон (ЛГ) | Лютеинизирующий гормон, пролактин и фолликулостимулирующий гормон вырабатываются передней долей гипофиза. Их секреция в небольших количествах происходит постоянно и повышается, когда это необходимо. |
|
| Пролактин |
| |
| Фолликулостимулирующий гормон (ФСГ) | Стимулирует созревание фолликула – пузырька, в котором находится яйцеклетка. |
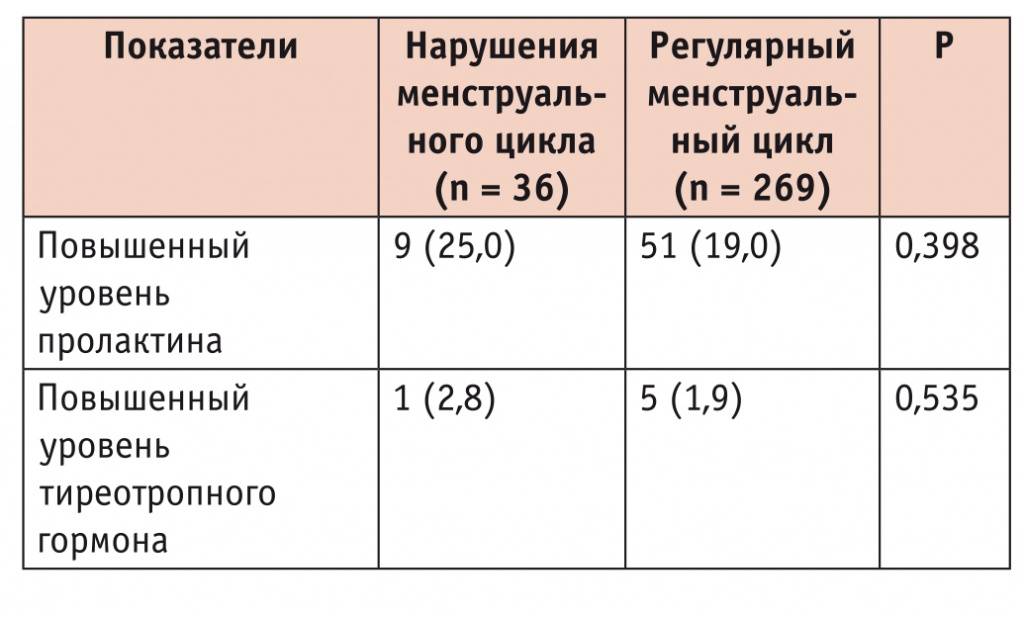
Взаимосвязь ТТГ и пролактина
Пролактин продуцируется передней долей гипофиза. Он ответственен за нормальный менструальный цикл, овуляцию и зачатие, а также за формирование молочных желез и лактацию. Гиперпролактинемия – патологическое состояние, при котором концентрация гормона в крови слишком высокая, что чревато серьезными проблемами со здоровьем.
ТТГ (тиреотропный гормон) вырабатывается гипофизом. Он стимулирует щитовидную железу к выработке гормонов Т3 и Т4. Это значит, что ее функционирование зависит от тиреотропного гормона. При скачке уровня ТТГ нарушается работа щитовидки, что часто становится причиной гиперпролактинемии. В этом и заключается взаимосвязь гормонов.

Как лечат гиперпролактинемию
Чтобы вылечить галакторею, нужно выяснить причины гиперпролактинемии
Поскольку повышенное выделение пролактина возникает при многих состояниях, важно провести правильную диагностику
Сначала назначают анализы крови (клинический, на биохимию и гормоны). Обследование выявляет гормональные сбои и неполадки в работе внутренних органов (печени, почек).Затем, в зависимости от результатов, проводят:
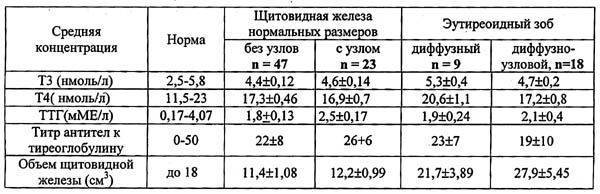
- ультразвуковое исследование внутренних половых органов для обнаружения кист;
- УЗИ щитовидной железы, чтобы исключить узлы в ее тканях, влияющие на гормональный фон;
- ренгенографию «турецкого седла» – области черепа, в которой расположен гипофиз, чтобы исключить опухоль;
- МРТ и КТ головы. По результатам обследований выясняют, нет ли новообразований в других мозговых отделах;
В зависимости от причины заболевания можно использовать два вида лечения – медикаментозное или хирургическое (опухоли, приводящие к гиперпролактинемии, которые не превышают 1 сантиметра можно лечить фармакологически).
Лечение зависит от того, какая причина вызывала гиперпролактинемию:
- При гормональном дисбалансе и поликистозе яичников назначаются препараты, нормализующие гормональный фон. Помогает прием противозачаточных таблеток и средств, содержащих эстрогены. Лекарства подбираются врачом индивидуально по результатам анализов;
- При обнаружении проблем со щитовидной железой назначаются препараты йода;
- Для подавления выработки молока показаны лекарства, подавляющие пролактиновую секрецию;
- Мелкие опухоли в гипофизе лечат назначением химиопрепаратов, а большие новообразования удаляют.
- Хорошие результаты дает применение основной лекарственной терапии в сочетании с назначением БАДов и лекарств из растительных компонентов.
Часто применяются следующие препараты:
Бромокриптин (Bromergon, Ergolaktyna, бромокриптин) — эффективный препарат, но могут вызывать побочные эффекты, такие как тошнота и головокружение.
Norprolac – эффективный, довольно дорогой препарат.
Достинекс – недорогой препарат (назначается с осторожностью, так как имеет противопоказания.
Нейрохирургическое лечение рекомендуется, если препараты не в достаточной степени снижают уровень пролактина или непереносимости (резистентности к лекарствам) или врач обнаружил опухоль.
Пролактин, чрезвычайно важный женский гормон во время беременности и кормления грудью
Гормон, который как у женщин, так и мужчин связан с влиянием на репродуктивную функцию, — это пролактин (ПРЛ).
Это пептидный гормон, также известный как лютеотропный гормон (ЛТГ), который вырабатывается в основном в передней доле гипофиза и в меньшей степени в матке и груди у женщин, в простате у мужчин и в коже или в жировой ткани.
На протяжении многих лет ученые поставили перед этим гормоном более 300 различных задач, которые можно разделить на:
- репродуктивные,
- метаболические,
- регуляторные — в области жидкостей (осморегуляция), иммунной системы или поведенческих функций.
Почему пролактин называют женским гормоном? В основном потому, что он отвечает за многие важные функции во время беременности и кормления грудью. Прежде всего, соответствующая концентрация этого гормона поддерживает работу желтого тела, которое отвечает за выработку прогестерона, еще одного необходимого гормона. для поддержания беременности.
Также стоит знать, что само название пролактин происходит от прямой связи с лактацией, то есть с функцией стимулирования выработки молока, которая возникает в ответ на грудное вскармливание. Пролактин стимулирует рост молочных желез во время беременности и вызывает лактацию.
Более того, у кормящих женщин он подавляет секрецию фолликулостимулирующего гормона (ФСГ) и лютеинизирующего гормона (ЛГ), тем самым блокируя овуляцию и менструацию, особенно в первые месяцы послеродового периода.
На регуляцию уровня пролактина влияют допамин (гормон, секретируемый гипоталамусом) и эстрогены.
Каковы нормы пролактина? Концентрация должна быть в пределах 5-25 нг / мл, однако ее следует оценивать на основе стандартов, представленных по результатам конкретного теста. Другое дело, что пролактин не всегда остается одинаковым. Вполне естественно, например, повышение пролактина при беременности и в период кормления грудью.
Колебания этого гормона также наблюдаются во время менструального цикла. Вначале он немного повышается, а во второй половине постепенно снижается. Таким образом, можно выделить разные нормы пролактина для женщин. Он должен быть:
- в фолликулярной фазе ниже 23 мкг / л,
- в лютеиновой фазе ниже 40 мкг / л,
- а в третьем триместре беременности до 400 мкг / л.
Также стоит упомянуть, что значения пролактина могут выражаться в разных единицах. В основном в мл / мл и в ульях / мл. Их пересчитывают по формуле 1 нг / мл = 20 мМЕ / л.
Более того, концентрация пролактина также связана с циркадным циклом. Во второй половине ночи уровень гормона повышается, достигает пика ранним утром, а затем постепенно снижается.
На изменения уровня этого гормона также влияют стресс, половой акт, обильная пища или физические упражнения.
Любые нарушения требуют проведения теста на уровень пролактина. Обследование включает анализ образца крови, взятого утром натощак, предпочтительно между 8 и 12 часами.
Что может означать избыток пролактина? Все зависит, конечно, от описанных выше условий. Однако, если женщина даже не беременна, повышенный уровень пролактина может означать:
- более 25 нг / мл — возникновение нерегулярных периодов и неовуляторных циклов,
- более 50 нг / мл — полную остановку менструации,
- более 100 нг / мл — риск опухоли гипофиза.
Слишком высокий уровень пролактина может проявляться как:
- нарушения менструального цикла, в том числе скудные кровотечения с тенденцией к полной остановке,
- боль и чувствительность груди,
- галакторея, то есть подтекание молока из сосков, даже вне беременности или кормления грудью,
- снижение полового влечения,
- сухость влагалища, которая может привести к боли во время полового акта.
Снижение полового влечения
Стоит знать, что избыток пролактина у женщин может привести к проблемам с беременностью. Гиперпролактинемия, так называемое повышение уровня гормона пролактина, может иметь вышеупомянутый физиологический фон:
- во время беременности или кормления грудью, во время сна или физических упражнений,
- при патологических состояниях, вызванных различными заболеваниями, включая аденому гипофиза, почечную или печеночную недостаточность, гипотиреоз или прием определенных лекарств.
Гипопролактинемия, то есть снижение концентрации пролактина ниже нормы, диагностируется гораздо реже. В основном это происходит у людей, страдающих гипопитуитаризмом.
Заключение
Нормализация уровня ПРЛ происходит при устранении причины выявленных отклонений². Однако по одному показателю поставить диагноз нельзя. Врач назначает лечение по поводу конкретной патологии после дообследования, предусмотренного клиническими рекомендациями МЗ РФ⁴.
Самолечение с помощью народных методов, гомеопатии или трав может ухудшить состояние, особенно при высокой вероятности обнаружения опухоли. Отсутствуют исследования, доказывающие их эффективность и безопасность. Расшифровка анализа на пролактин и выбор терапевтической тактики – прерогатива врача, а не пациента.