Кровь в моче: диагностика
Гематурия коварна тем, что определить наличие крови в моче далеко не всегда удаётся на глаз. При отсутствии других симптомов больной не обращается к врачу в то время, как заболевание прогрессирует. В то же время, необходимо понимать, что иногда цвет мочи изменяется из-за приёма пищи с красителями или определённых лекарств. Существуют три способа определения наличия крови в моче:
- органолептический — недостаточно точен, поскольку при визуальном определении красный краситель может быть принять за кровь;
- экспресс-тест — может дать неверный результат при наличии в моче гемоглобина;
- при помощи микроскопа — даёт максимально точный результат.
Для того, чтобы определить этиологию крови в моче и назначить соответствующее лечение, проводят следующие диагностические исследования:
- осмотр пациента и сбор анамнеза;
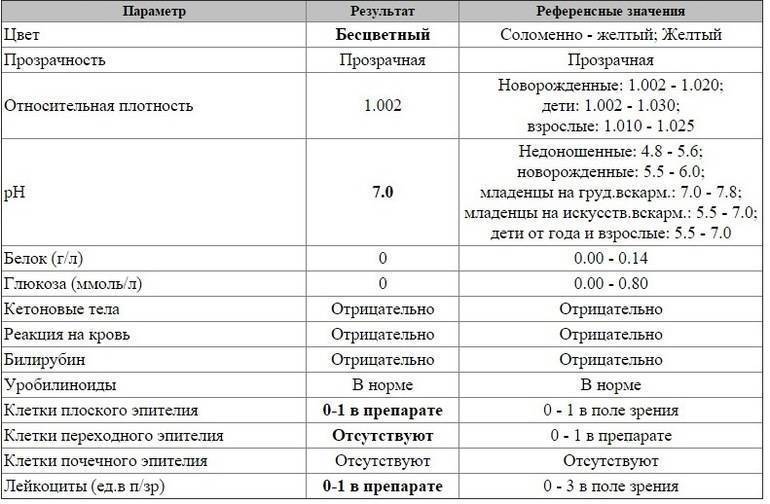
- общий и бактериальный анализ мочи;
- исследование мочи микроскопом с целью выявления раковых клеток;
- ;
- .
Наши врачи
Хромов Данил Владимирович
Врач-уролог, кандидат медицинских наук, врач высшей категории
Стаж 36 лет
Записаться на прием
Перепечай Дмитрий Леонидович
Врач-уролог, кандидат медицинских наук, врач высшей категории
Стаж 41 год
Записаться на прием
Кочетов Сергей Анатольевич
Врач-уролог, кандидат медицинских наук, врач высшей категории
Стаж 35 лет
Записаться на прием
Кровь в моче: лечение
Лечение в данном случае направлено на устранение причины, вызвавшей такое явление, как кровь в моче. Специалисты многопрофильной клиники ЦЭЛТ индивидуально разрабатывают его план в зависимости от этиологии патологии.
| Этиология | Лечение |
|---|---|
| Травмы таза или живота с повреждением мочевого пузыря или почки | Прибегают к методикам медикаментозной терапии, если это возможно, но чаще всего лечат путём хирургического вмешательства. |
| Наличие добро- или злокачественных новообразований в почках | Оперативное вмешательство, направленное на удаление опухоли. |
| Мочекаменная болезнь | Хирургическое вмешательство, направленное на удаление камня или его дробление при помощи ультразвука. |
| Инфекция в мочевом пузыре и уретры | Целесообразно применение методик антибиотикотерапии. |
| Патологии предстательной железы | Применяют терапевтические методики и медикаментозное лечение антибиотиками. Если они не дают желаемых результатов, проводят хирургическое вмешательство. |
Кровь в моче — признак серьёзных патологий, поэтому специалисты многопрофильной клиники ЦЭЛТ рекомендуют обращаться за врачебной помощью сразу же после её выявления или возникновения подозрений касательно состояния здоровья.
- Дискомфорт при мочеиспускании
- Выделения из уретры
Расшифровка
Расшифровкой результатов анализа должен заниматься лечащий врач. Это его прямая обязанность и прерогатива. Родителям рекомендуется спросить у специалиста, каковы результаты. В том случае, если врач говорит о «плохом» анализе, необходимо выяснить, что именно это обозначает и какие показатели увеличены/изменены.
Плохим, считается анализ, в котором отмечается увеличение количества лейкоцитов, наличие белка, появление мути, изменение цвета, присутствие эритроцитов, сахара и/или бактерий. От совокупности изменений в анализе мочи, зависит постановка предварительного диагноза, а так же планирование дальнейшего обследования и лечения. Кроме того, следует учитывать и присутствие возможной симптоматики, которая может быть выражена ярко или же отсутствовать вовсе (признаки ухудшения здоровья малозаметны).
Методы лечения у детей
Для коррекции ПМР у детей может применяться диета, медикаментозное лечение, физиотерапия и операция, если у ребенка есть к ней показания.
Диета
Детям с таким заболеванием показан стол №7 по Певзнеру. Общие клинические рекомендации по диете №7 при ПМР у детей:
- Объем свободной жидкости – не более 1 л в сутки.
- Питание дробное, пищу надо принимать 4-6 раз в день малыми порциями.
- Блюда из рыбы и мяса рекомендуется варить, а потом запекать.
- Все блюда готовятся почти без соли. Разрешенное количество соли – 2-3 г в сутки (1/3 чайной ложки). Если у ребенка повышено артериальное давление, то соль исключается полностью.
Необходимо исключить пряности, острые блюда, ограничить белок. В качестве источников белка разрешены яйца, нежирная птица, мясо, рыба. Количество белковых продуктов в рационе ребенка назначает его лечащий врач.
Полностью исключают из рациона:
- жирную рыбу, копченую, соленую, консервированную, икру;
- бобовые, грибные, рыбные, мясные бульоны;
- жирные сорта рыбы и мяса;
- жареную и тушеную пищу без предварительного отваривания;
- сосиски, колбасы, консервы, копчености;
- бобовые;
- сыры;
- шоколад;
- редьку, лук, чеснок, шпинат, щавель, редис, грибы;
- маринованные, соленые, квашеные овощи;
- рыбные, мясные, грибные соусы, хрен, перец, горчицу;
- какао, натриевые минеральные воды;
- любые продукты, приготовленные с солью, – покупная выпечка, хлеб, макаронные изделия, полуфабрикаты.
Медикаментозное лечение
Для профилактики и лечения инфекций мочевыделительной системы ребенку показаны антибиотики, уросептики, фитотерапия или иммунотерапия. Применение антибиотиков оправдано тем, что чем меньше рецидивов пиелонефрита, тем ниже риск развития ПМР. После курса лечения, через полгода-год, делаю контрольную цистографию.
При I-III степени ПМР эффективность медикаментозного лечения достигает 70 %, у маленьких детей – до 90 %.
Физиотерапия
Физиотерапия – вспомогательный способ лечения, который сильно повышает эффективность основного лечения. Методы физиотерапии зависят от рефлекторной функции мышечной оболочки мочевого пузыря.
При гипорефлекторности назначают электрофорез с хлоридом кальция, прозерином, ультразвук на мочевой пузырь, электростимуляцию.
При гиперрефлекторности показаны: электрофорез с папаверином, атропином, ультразвук на мочевой пузырь, расслабляющая электростимуляция, магнитотерапия.
Хирургическое лечение
Если у ребенка высокая степень ПМР или неадаптированный мочевой пузырь, то показана операция. Она проводится по эндоскопической методике. Показания к операции:
- постоянные рецидивы инфекций мочевыделительной системы даже на фоне приема антибиотиков;
- сохранение ПМР даже после устранения дисфункции мочевого пузыря;
- пузырно-мочеточниковый рефлюкс в сочетании с аномалиями развития – дивертикулы мочевого пузыря, удвоение мочеточника и др.
Эндоскопическая операция проводится для того, чтобы усилить клапанный механизм. Для этого какое-либо вещество («Уродекс», коллаген или «Вантрис») имплантируется в подслизистый отдел устья мочеточника. Эта методика малоинвазивна, дети быстро восстанавливаются, есть возможность проводить вмешательства повторно. Недостаток – постепенное рассасывание или миграция введенного вещества, что приводит к необходимости оперировать снова.
Классическая хирургическая операция может быть, в зависимости от доступа, внутрипузырной, внепузырной или комбинированной. Общий принцип всех вмешательств – создание клапанного механизма путем формирования подслизистого тоннеля. Отношение диаметра мочеточника к длине тоннеля – 1:5. Самые распространенные операции – Коэна, Политано-Леадбеттера, Жиль-Вернэ, Гленн-Андерсона, Лич-Грегуара.
Если рефлюкс возникает вторично, то лечение сосредоточено на устранении тех факторов, которые его вызывают.
Если у ребенка присутствует такая врожденная патология, как клапан задней уретры, то створки это клапана резицируются эндоскопически. После этого устанавливается уретральный катетер и мочевой пузырь дренируется. Через 10 дней делают контрольную уретроскопию для решения вопроса о дальнейшем дренировании.
Ошибки во время сбора мочи у грудничка девочки
Самыми грубыми ошибками при сборе мочи для анализа у девочки на первом году жизни являются:
- Использование подгузников, пеленок, ваты для сбора урины. Тканевые волокна и другие посторонние вещества попадают в мочу и приводят к искажению результата.
- Нарушение правил гигиены половых органов девочки. Запрещено подмывать малышку по направлению от ануса к половым губам, так как существует риск попадания инфекционных агентов из прямой кишки в уретру или просвет влагалища.
- Сбор мочи с помощью клеенки или блюдечка. Полученные при этом анализы не будут достоверно точными.
- Несвоевременная доставка урины в лабораторию. При длительном хранении различные бактерии начинают размножаться в моче и изменяют ее кислотно-щелочной индекс.
Перед тем как собирать мочу у грудничков, рекомендуется ознакомиться с основными правилами и обзавестись нужными приспособлениями. Благодаря развитию фармакологической отрасли, процесс сдачи анализов стал максимально упрощенным, а результаты – достоверными.
Не занимайтесь самолечением, обратитесь к врачу! Будьте здоровы.
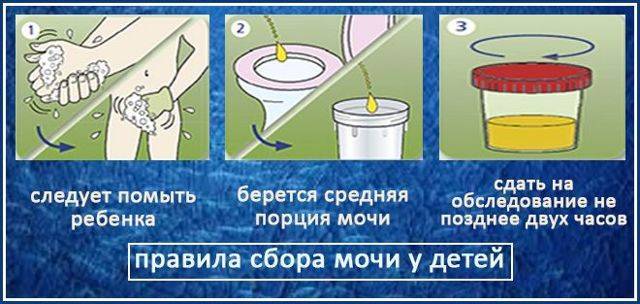
Правила сбора анализов у грудничков
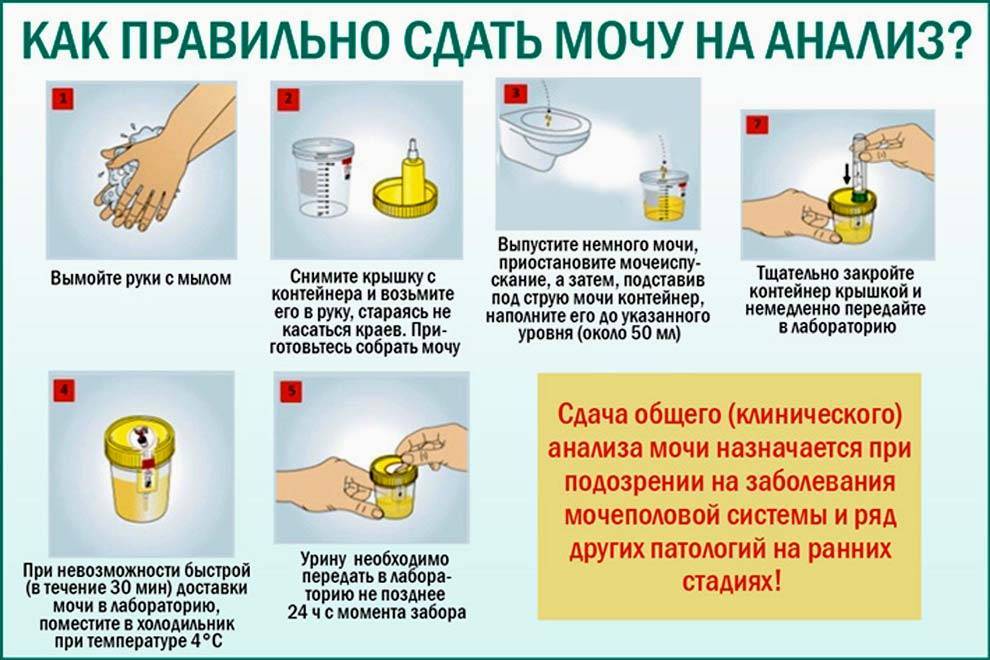
- Минимальный объем сдаваемой мочи, которого должно хватить для исследований, 20 миллилитров, это соответствует заполненности небольшой тары приблизительно на один сантиметр. На специальных пластиковых мочесборниках нанесены линии с указанием объема.
- Материал должен быть доставлен в лабораторию в течение 1,5–2 часов, по истечении которых в структуре мочи происходят необратимые изменения. Недопустимо сдавать мочу, собранную вечером.
- Весь объем суточной мочи на протяжении сбора должен храниться в холодильнике при температуре 5⁰–6⁰С, в плотно закрытом сосуде.
- Перед каждым сбором мочи необходимы гигиенические процедуры.
- Чтобы сдать анализы, когда малыш подрастет, возникает соблазн воспользоваться горшком для сбора мочи годовалого ребенка. Не следует этого делать, так как невозможно добиться достаточной стерильности при обработке горшка.
- Не стоит слушать тех, кто советует выжать пеленку или марлю, после того, как ребенок помочится на нее. Опять-таки, ни о какой стерильности в этом случае говорить не приходится, так еще и в собранную мочу попадают волокна ткани. Да и достаточный объем таким способом собрать невозможно.
- Ни в коем случае не следует подкладывать мокрые пеленки под спинку и промежность малыша, чтобы простимулировать процесс мочеиспускания. Такие действия могут привести к тому, что ребенок застудится.
Лечение заболевания
При острой форме, когда сильная интоксикация организма, необходима неотложная медицинская помощь. Требуется вызывать «скорую» для госпитализации и проведения мероприятий по дезинтоксикации. Врачи промывают желудок, очищают пищевод энтеросорбентами. В случае угрозы жизни делают гемосорбцию или гемодиализ. Лечение хронической почечной недостаточности у детей проводится для восстановления работы почек и замедления патологических процессов. Курс составляется индивидуально с учетом причины и состояния пациента. В зависимости от формы болезни и клинической картины назначают медикаментозное или активное лечение. На вопрос, перерастет ли ребенок ХПН, никто не сможет ответить, необходимо соблюдать предписания и контролировать состояние клубочковой фильтрации.
Консервативные методы
Терапия включает:
- низкобелковую, бессолевую диету;
- мочегонные препараты для усиления мочеиспускания;
- гормоны;
- стимуляторы для снятия анемии;
- препараты для регулировки давления, чтобы не допустить развитие заболеваний сердца; лекарства для понижения кислотности желудка;
- витамин D и кальций для недопущения почечной дистрофии.
Активные методы
Если лекарства не помогают, показана терапия с помощью специальных аппаратов с целью предотвращения рецидивов и поддержания жизнедеятельности.
- Гемодиализ – аппаратная очистка крови с помощью прибора «искусственная почка». Во время процедуры удаляются токсины, восстанавливается водно-солевой баланс. Необходимо посещение диализного центра.
- Перитонеальный диализ – проведение очистки крови и восстановления баланса путем фильтрации через область живота. Процедура проводится в домашних условиях.
- Пересадка почки. Операция увеличивает продолжительность и повышает качество жизни.
Лечение патологии
Дизурия излечивается тогда, когда исчезает основная причина ее появления. Энурез проходит по мере взросления.
Тактика лечения определяется детским урологом на основании проведенной диагностики. В большинстве случаев состояние ребенка стабилизируется путем нормализации режима питья, применения специальной диеты.
Если дизурия вызвана перенесенной инфекцией или переохлаждением (а это самые частые причины у детей), то терапия не займет много времени.
Главное здесь – вовремя обратиться к врачу и ни в коем случае не применять народные методы и другие приемы самолечения. Специалист назначает ребенку препараты в индивидуальной дозировке и определяет длительность курса.
Если дизурия является следствием опухолей, то нужно хирургическое вмешательство.
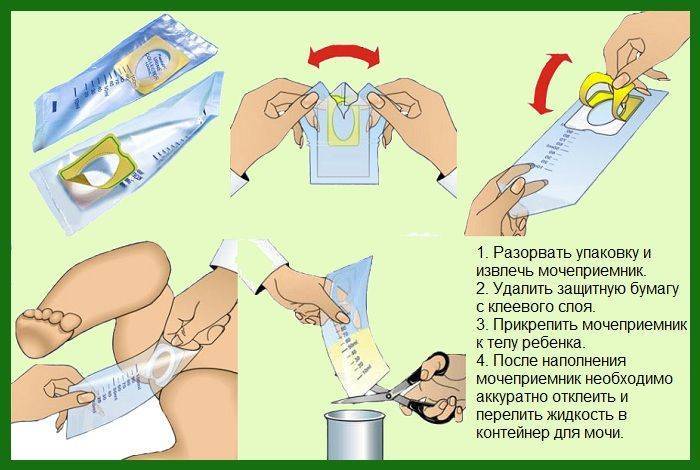
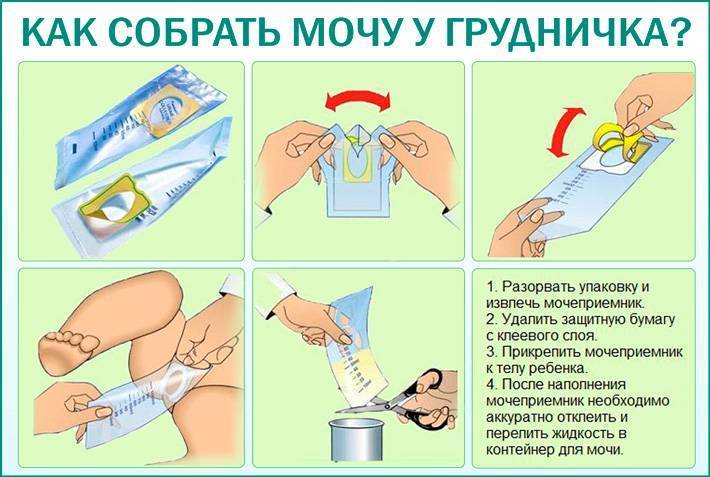
Способы сбора мочи у грудничка и подготовка к процедуре
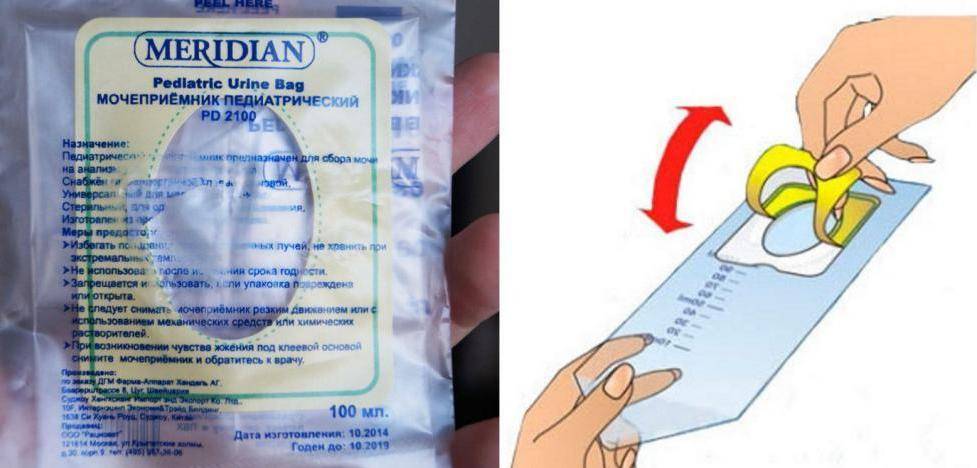
Мочеприемники для сбора мочи довольно просты в использовании. Урина проникает в специальное отверстие пакета без контакта с окружающей средой, что позволяет достичь максимальной стерильности и получить достоверный результат анализа мочи.
На каждом контейнере подробно описаны инструкции по применению и обозначены области его фиксации у детей разного пола. Не стоит волноваться о том, что звук от пакета будет неудобным для ребенка. Это не вызывает у грудничка беспокойства.
Некоторые мамы, когда встает вопрос: как собирать мочу у грудничка девочки, начинают проявлять беспокойство. И не все знают, как правильно подготовить ребенка. Чтобы результат анализа был надежным и отражал реальную картину, необходимо выполнить некоторые действия.
Основные правила подготовки для сдачи анализа мочи у грудничков:
Прежде чем собирать анализ мочи, кормящая мать должна исключить из своего рациона продукты, способные изменить цвет и другие физиологические параметры биоматериала. Следует отказаться от любых лекарств, пряностей, солений, копченостей, острых блюд, газированных напитков.
Ребенка необходимо обязательно помыть
Промывание половых органов девочки осуществляется спереди назад, то есть по направлению от влагалища к анальной области.
При мытье мальчика следует осторожно надавить на кожу, покрывающую головку пениса. Нельзя делать резких движений! Следует знать, что у мальчиков в возрасте до трех лет может быть физиологический фимоз, когда эластичность кожи слаба, и обнажить головку непросто
Поэтому недопустимо действовать с усилием!
Анализ мочи собирается утром сразу после пробуждения ребенка.
Хранить полученную мочу не следует. Чем дольше она находится в контейнере, тем выше риск размножения патогенных микробов, что приводит к искаженному результату и неправильной интерпретации в дальнейшей диагностике.
Контейнер во время транспортировки анализа должен быть плотно закрыт, плохо закрытая крышка может привести к проникновению инфекционных агентов.
Недостатком способа является то, что при длительном открытии контейнер полностью теряет свою стерильность. Именно поэтому следует откупоривать крышку только перед тем, как будет проведен забор биоматериала.
Свойства мочи
В урине содержится большое количество органических и неорганических веществ, которые могут вступать в химическую реакцию при попадании во внешнюю среду, тем самым изменяя состав жидкости.
В краткие сроки в моче выпадает осадок, а это в разы снижает качество материала. Затем в ней появляются бактерии, которые также меняют состав продуктами своей жизнедеятельности.
Кроме того, в считанные часы активно образуется большое количество аммиака, что также сказывается на результатах анализа. Органические соединения быстро распадаются и начинают взаимодействовать друг с другом, образуя побочные продукты.
Однако все эти процессы можно замедлить, когда нет возможности в краткие сроки доставить мочу в лабораторию.
Физические характеристики детской мочи
Если сравнивать цвет детской и взрослой урины, то первая будет отличаться более светлым, едва уловимым окрашиванием. Причины этого кроются в особенностях питания ребенка до года. По мере взросления и перехода на смешанный тип питания, выделяемая биологическая жидкость приобретает более интенсивную окраску, вплоть до традиционного желто-соломенного цвета. После приема в пищу продуктов, имеющих яркий пигмент (свекла, морковь, апельсин), моча ребенка может кратковременно окраситься в соответствующие цвета. Детская урина остается прозрачной в течение нескольких часов после сбора. Позднее в ее толще может оформиться небольшое туманное облачко, которое со временем может занять весь объем мочи. Такая мутность свидетельствует о присутствии в моче лейкоцитов, что говорит о развитии воспаления, либо о повышенном содержании солей.
Существует простой и надежный способ, как идентифицировать подобную мутность. Для этого надо порцию мочи подогреть на водяной бане. Если белесоватость сохраняется, то она вызвана присутствием лейкоцитов. Если после подогрева моча вновь стала прозрачной, то источником беспокойства стали соли-оксалаты. Если же муть стала еще интенсивнее, то причины ее в солях-фосфатах.
Запах у детской мочи практически отсутствует или очень незначительный. По мере того, как рацион ребенка пополняется белковыми и жирными продуктами, его моча все больше приобретает амиачный запах, который значительно усиливается при длительном контакте с воздухом.
В норме выделяемая биологическая жидкость ребенка имеет нейтральную реакцию, либо незначительный сдвиг в кислую сторону. Если сбор мочи совершен после еды, то это способствует ее слабому защелачиванию. Также причины такого сдвига могут заключаться в усиленном потоотделении либо большом употреблении свежей растительной пищи.
Плотность мочи у детей сразу после появления на свет не превышает 1005 граммов на литр и зависит от питания матери. К шести месяцам этот показатель увеличивается на пять единиц, а к трем годам достигает взрослых 1020 граммов на литр.
Виды анализов мочи у детей и их цели
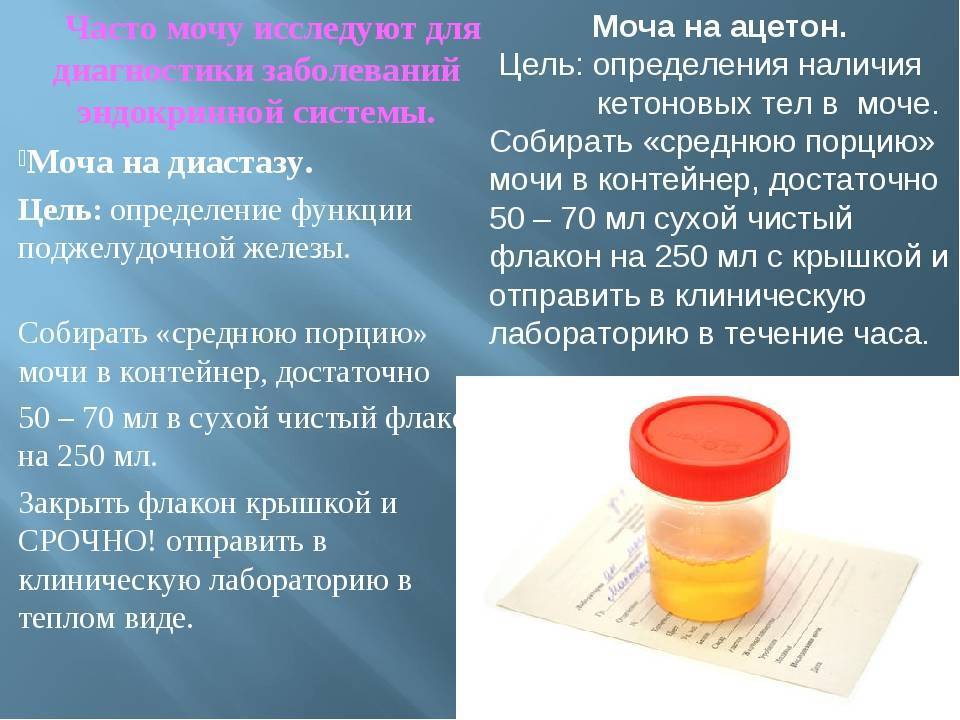
Детей направляют на сдачу мочи чаще, чем взрослых. По результатам исследования этого биологического материала специалист может сделать множество выводов о состоянии здоровья ребенка, о функционировании его внутренних органов, прежде всего мочеполовой системы, о наличии в организме патологических процессов.
Общий анализ мочи не дает полной картины состояния мочеполовой системы, поэтому при подозрении на заболевание почек с ним вместе назначают анализ по Нечипоренко, а для исследования мочевых путей — по Каковскому-Аддису (рекомендуем прочитать: как правильно собирать мочу у ребенка для проведения анализа по Нечипоренко?). Если для уточнения диагноза требуется расширенный набор показателей, ребенка направляют на дополнительный ряд проб. Для проверки наличия в материале солей кальция назначают пробу по Сулковичу, при подозрении на неполадки в работе поджелудочной железы проводят пробу на альфа-амилазу, для уточнения состояния почек — пробу по Зимницкому.
ЧИТАЕМ ТАКЖЕ: норма и расшифровка результатов анализа мочи у детей
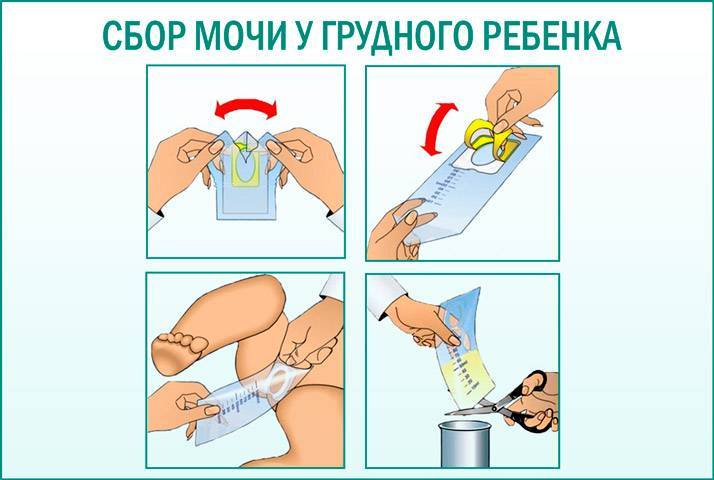
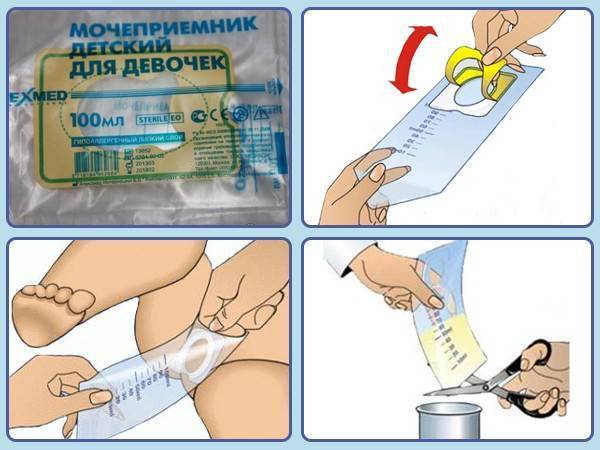
Как собрать биоматериал мочеприемником?
Данное приспособление представляет собой полиэтиленовый мешочек с отверстием для гениталий грудничка. Крепится мочеприемник на безопасные липучки между ножками малыша. Если прикрепить пакетик правильно, то вся моча крохи соберется в нем. При неправильном использовании она вытечет мимо пакетика.
Одевать мочесборник под подгузник не рекомендуется, так как вся моча вытечет в «памперс», а не в мешочек. Младенец, мальчик или девочка, во время сбора мочи на анализ должен находиться в вертикальном положении, поэтому стоит набраться терпения и подержать малыша немного на руках. Если биоматериал собран, его переливают в стерильную тару и незамедлительно отнести в лабораторию поликлиники.
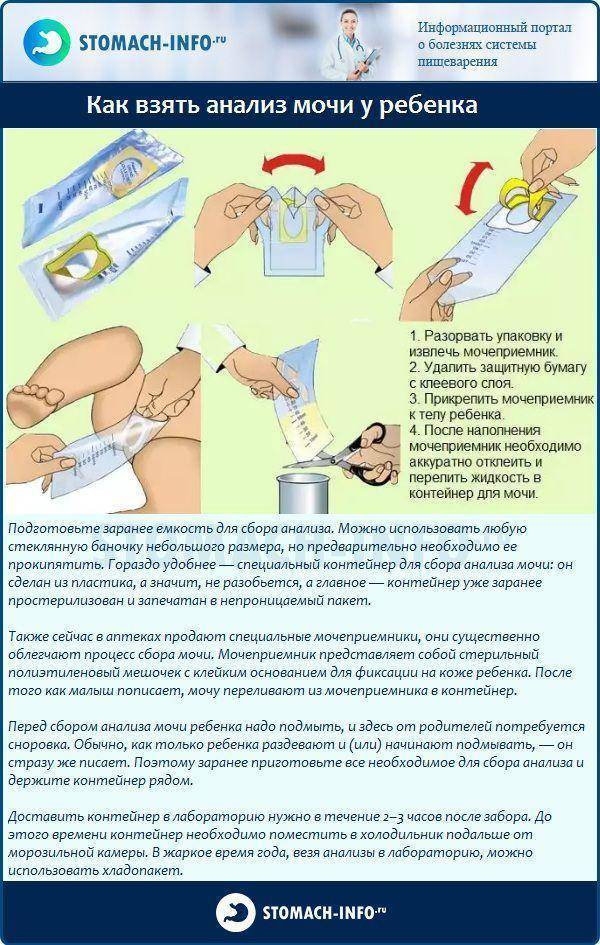
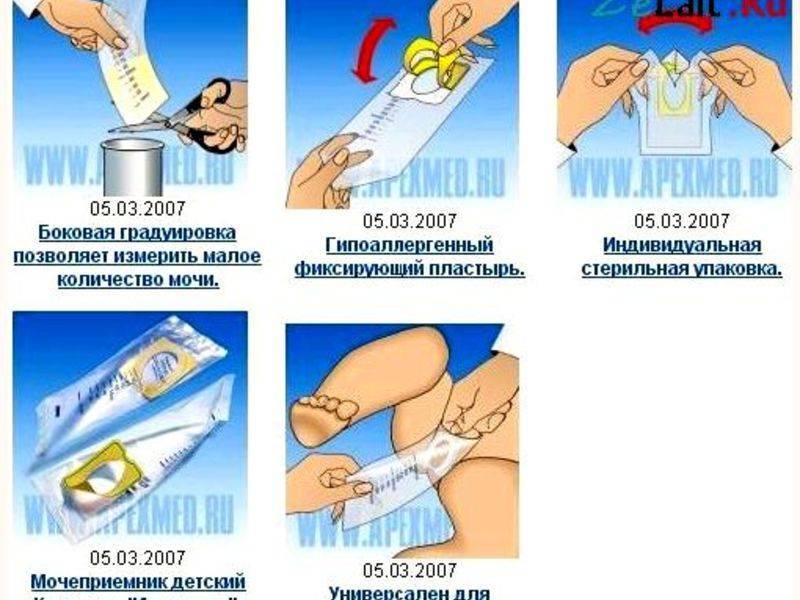
Итак, в целом инструкция по сбору мочи у грудничка посредством медицинского мочеприемника выглядит так:
- Подмыть ребенка и тщательно его вытереть, вымыть себе руки.
- Изъять мочеприемник из упаковки.
- Убрав защитную пленку, правильно приклеить пакетик между ножек крохи. Если у вас новорожденная девочка – приклейте приспособление вокруг половых губ малышки. Если у вас новорожденный мальчик – поместите его гениталии внутрь пакетика.
- Теперь нужно взять грудничка на руки в вертикальном положении и дождаться окончания процесса либо заставить его пописать.
- Снимите мочеприемник, аккуратно открепив его от кожи грудничка.
- В стерильную емкость перелейте биоматериал.
- Последний этап – сдать мочу на анализ в течение 2 часов.
Помните, что мочеприемником вы можете собрать мочу только один раз – это одноразовое приспособление, после использования его нужно утилизировать. Купить его можно в любой аптеке, причем стоит он весьма недорого.
Хроническая почечная недостаточность
- пиелонефрит;
- склеродермия;
- стеноз артерий;
- амилоидоз;
- наследственные нефриты;
- опухоли, камни в почках.
У детей до 3 лет развитие заболевания часто вызвано аномалиями развития мочевыводящих путей, наследственностью, дисплазией почечной ткани.
Стадии развития ХПН
- Компенсированная – жалобы отсутствуют.
- Субкомпенсированная – сопровождается повышенной жаждой, снижением аппетита, нарушением работы желудочно-кишечного тракта. ХПН проявляется в задержке роста, тяжелом течении кишечных инфекций, сухости кожи и шелушении.
- Декомпенсированная – заметное снижение объема мочи. Среди признаков – плохой аппетит, тошнота. У детей заметна кривизна ног.
- Терминальная – поражение органов и систем, требуется трансплантация или диализ. Отеки лица и нижних конечностей, головные боли, отсутствие аппетита, снижение зрения, одышка, кожный зуд. Наблюдается резкое отставание в росте.
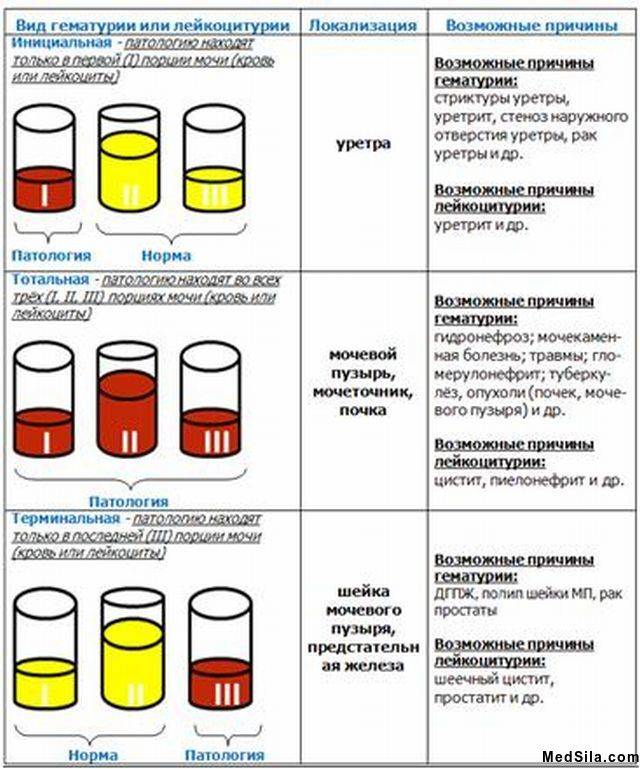
Кровь в моче: причины
Задаваясь вопросом о том, почему моча с кровью, важно понимать, что выделяют более 150-ти причин этого явления. Она может попадать в биологическую жидкость из мочевика, уретры, мочеточников и почек — именно через эти органы проходит моча до выведения из организма
Наиболее распространённые причины, по которым в моче появляется кровянистая примесь, представлены в нашей таблице ниже:
| Этиология | При каких заболеваниях появляется, особенности |
|---|---|
| Патологии инфекционной природы |
|
| Новообразования добро- и злокачественной природы | Раковые новообразования появляются после сорока лет и, помимо сгустков крови в моче, редко сопровождаются другими клиническими проявлениями. Новообразования доброкачественной природы в органах мочевыделительной системы развиваются крайне редко в виде ангиомиолипома и почечных кист. |
| Травматические повреждения органов таза |
|
| МЧБ | Конкременты в почках или мочевом пузыре не только создают оптимальные условия для развития воспалительных процессов, но и могут повредить слизистую оболочку почек, мочеточников, а также уретры (при выходе). |
| Генетические аномалии | Поликистоз почек поражает не только сами почки, но и печень, и характеризуется кистозным перерождением функционально активных эпителиальных клеток. |
| Патологические состояния, при которых наблюдаются нарушения сворачиваемости крови |
|
| Патологические состояния почечных сосудов |
|
| Ряд заболеваний почек |
|
Вышеперечисленные причины появления крови в моче являются общими для мужчин, женщин, детей и пациентов преклонного возраста. Однако, существуют и специфические причины, характерные для представителей разных групп.
| Группа | Заболевания, при которых наблюдается данный симптом |
|---|---|
| Женщины |
|
| Мужчины |
|
| Дети | Кровь в моче у ребёнка может появиться вследствие:
|
| Люди преклонного возраста |
|