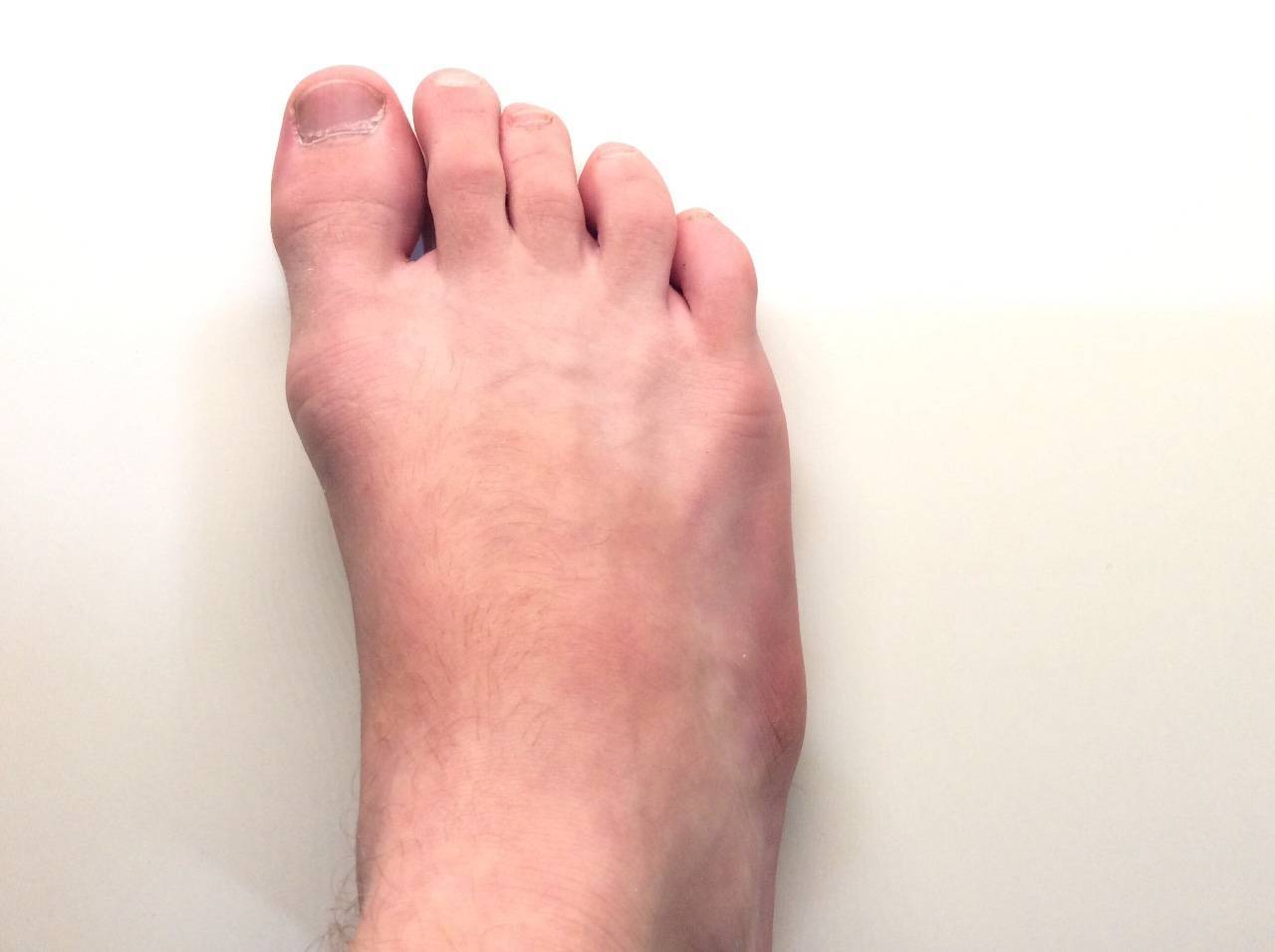
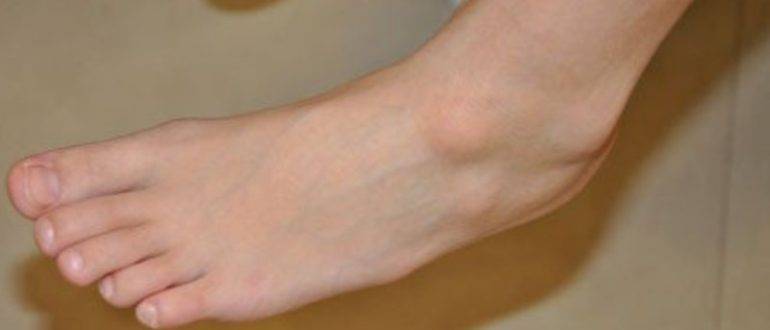
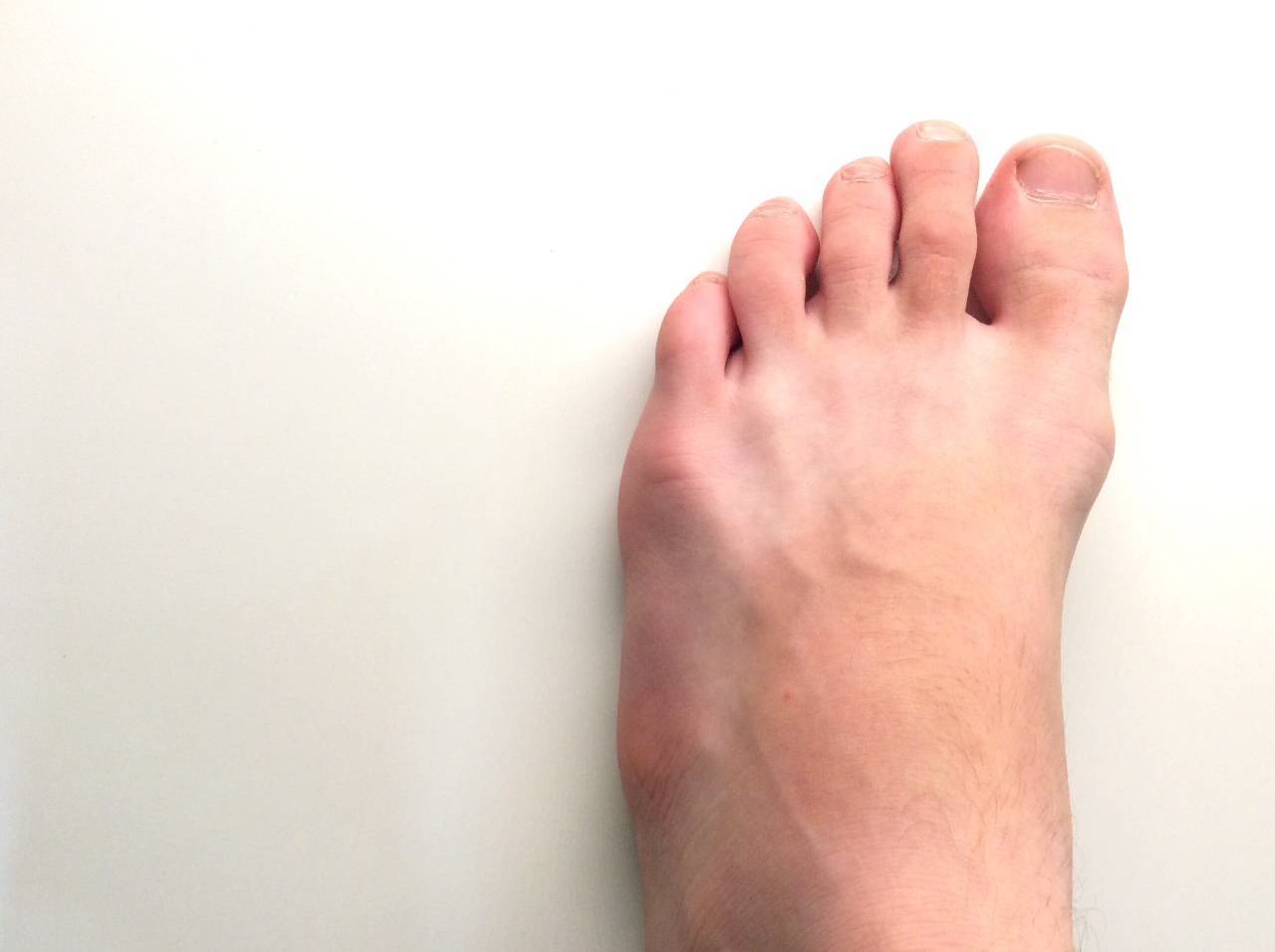
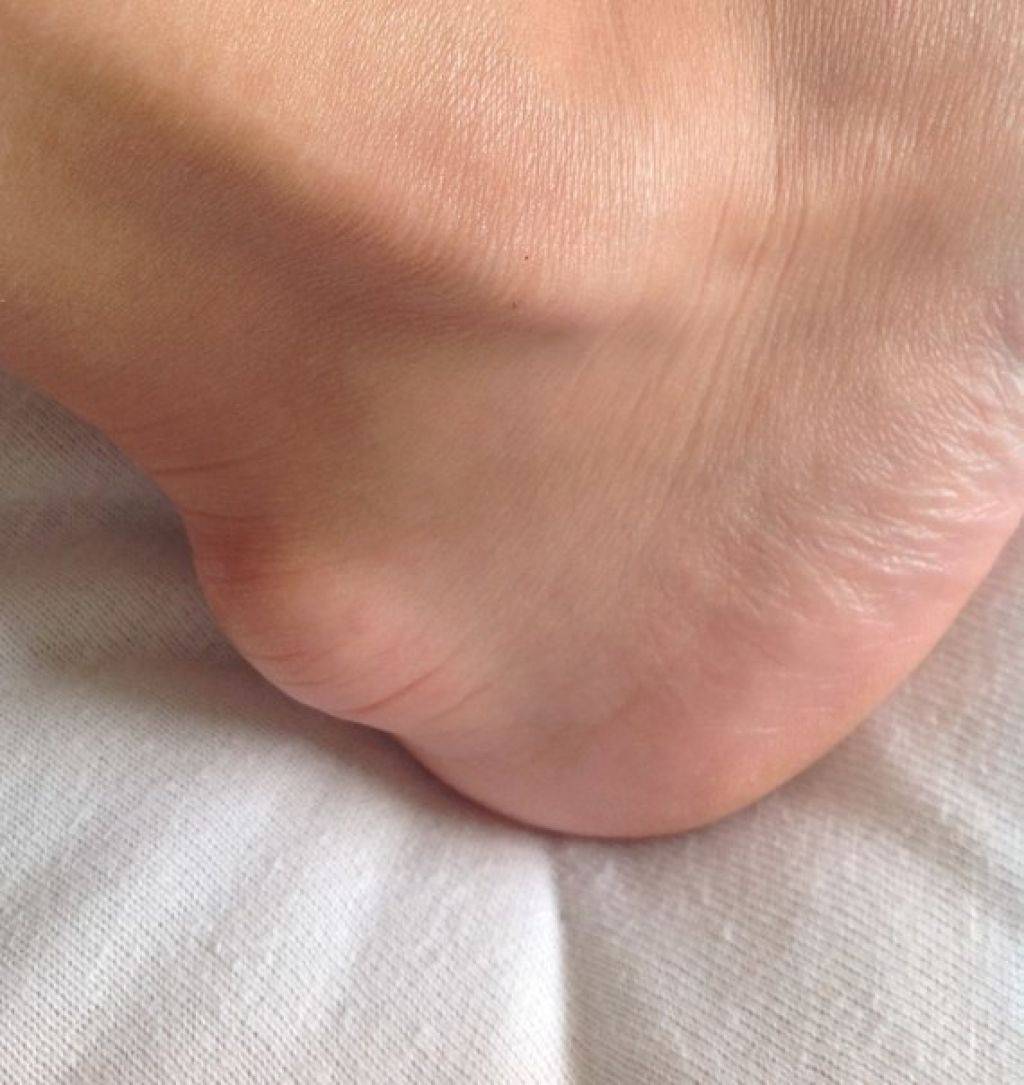
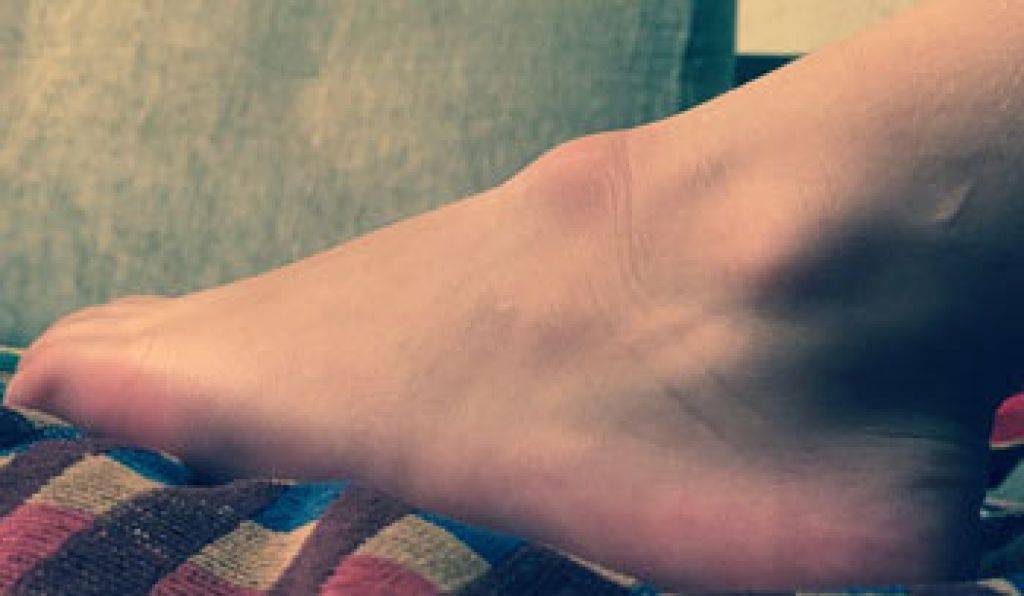
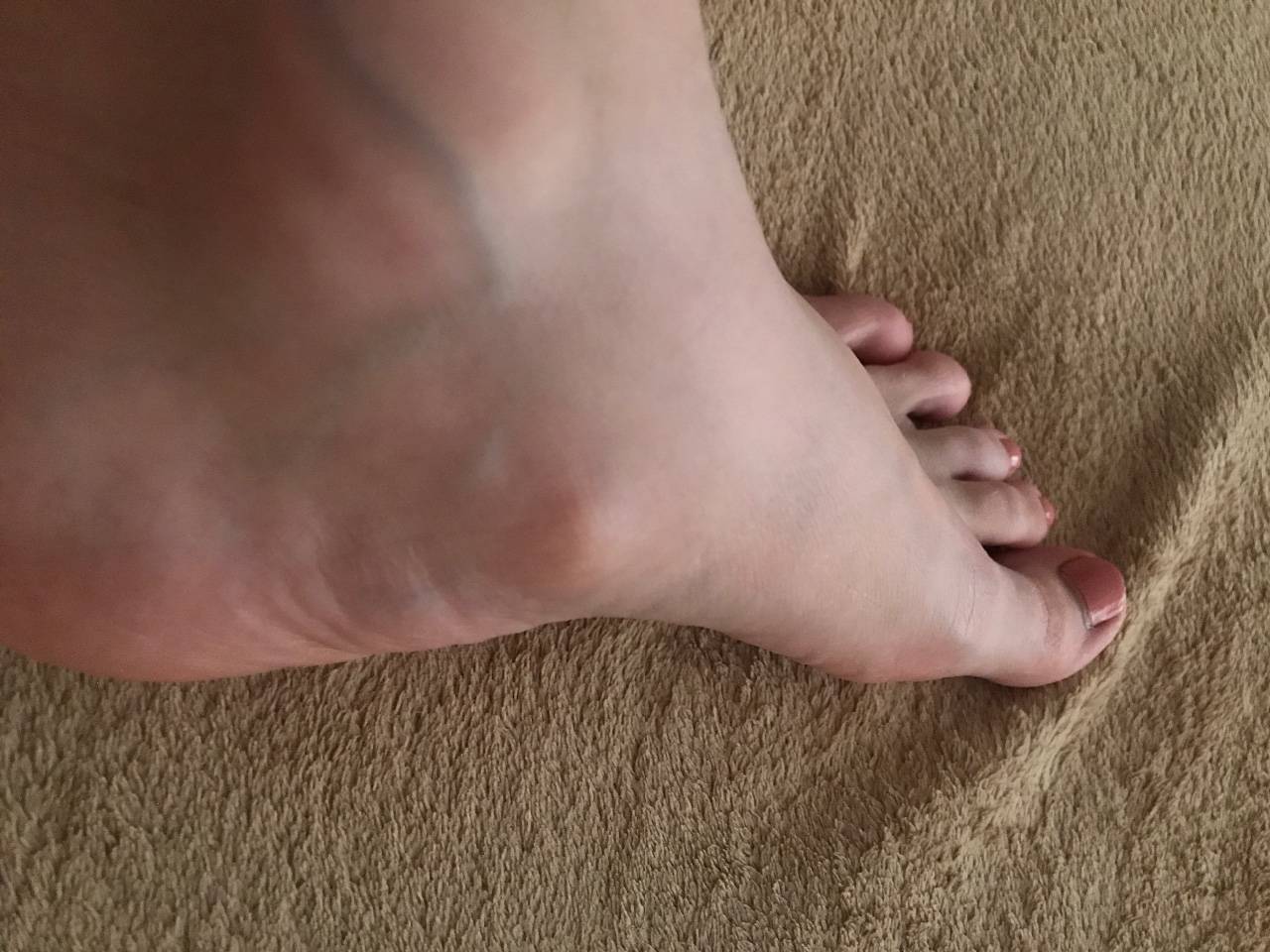
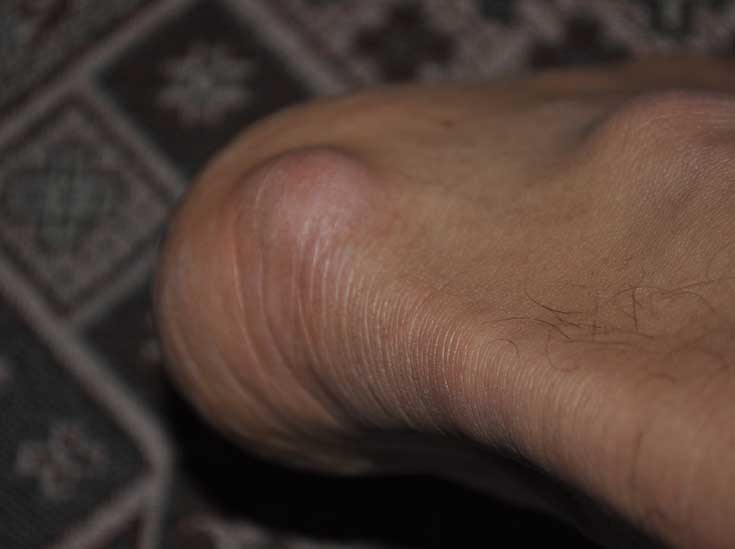
Стоимость лечения
В медицинском центре «ГарантКлиник» лечение вальгусной деформации проводится при помощи самых современных лазерных методик, с применением инновационного оборудования. Стоимость лазерной коррекции выпирающей косточки на одной ноге составляет 70 000 рублей.
Если патология отмечается сразу на обеих ступнях, цена лечения двух ног составит 120 000 рублей. В эту сумму входят все расходы на проведение операции, приобретение препаратов и медицинских материалов, пребывание в стационаре на протяжении первых дней после процедуры, профессиональное консультирование лучших хирургов и ортопедов. Наши специалисты также обеспечат пациенту непрерывный контроль на протяжении всего реабилитационного периода.
Симптомы
Основные симптомы болезни Осгуда-Шляттера заболевания включают в себя:
- Боль, отек, и болезненность в области бугристости большеберцовой кости, чуть ниже коленной чашечки
- боли в коленях, которые усиливаются после физической активности особенно при такой как бег, прыжки и подъем по лестнице – и уменьшаются в покое
- напряженность окружающих мышц, особенно мышц бедра (четырехглавой мышцы)
Боли варьируют в зависимости от каждого индивида. У некоторых может быть только легкая боль при выполнении определенных видов деятельности, особенно при выполнение бега или прыжков. У других же боль может быть постоянной и изнурительной. Как правило, болезнь Осгуда-Шлаттера развивается только в одном колене, но иногда может иметь место в обоих коленях. Дискомфорт может быть длительностью от нескольких недель до нескольких месяцев и может повторяться, пока ребенок не перестает расти.
Диагностика вальгусной деформации
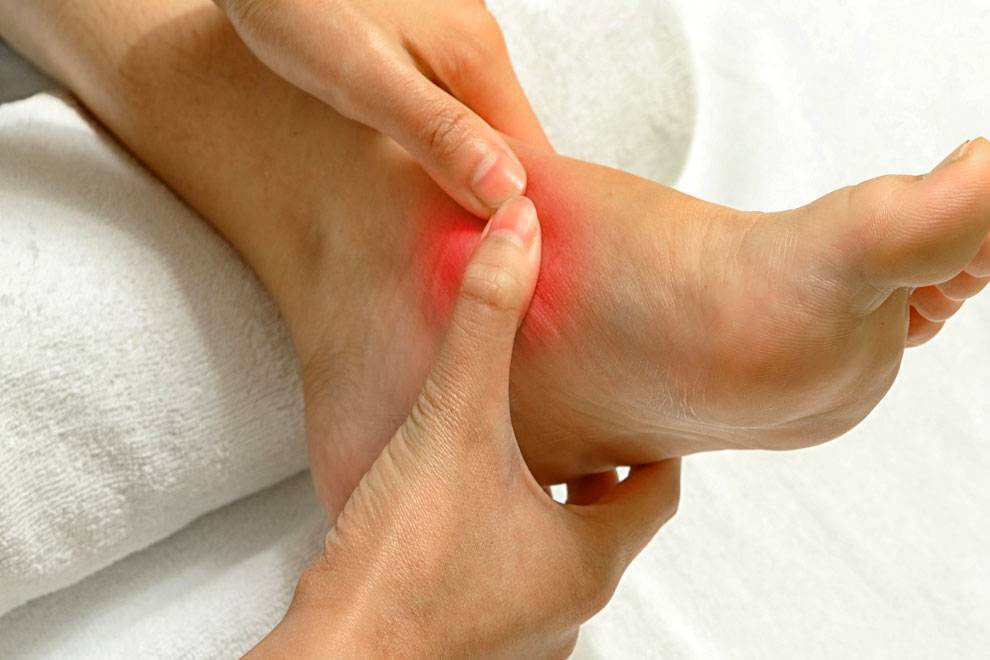
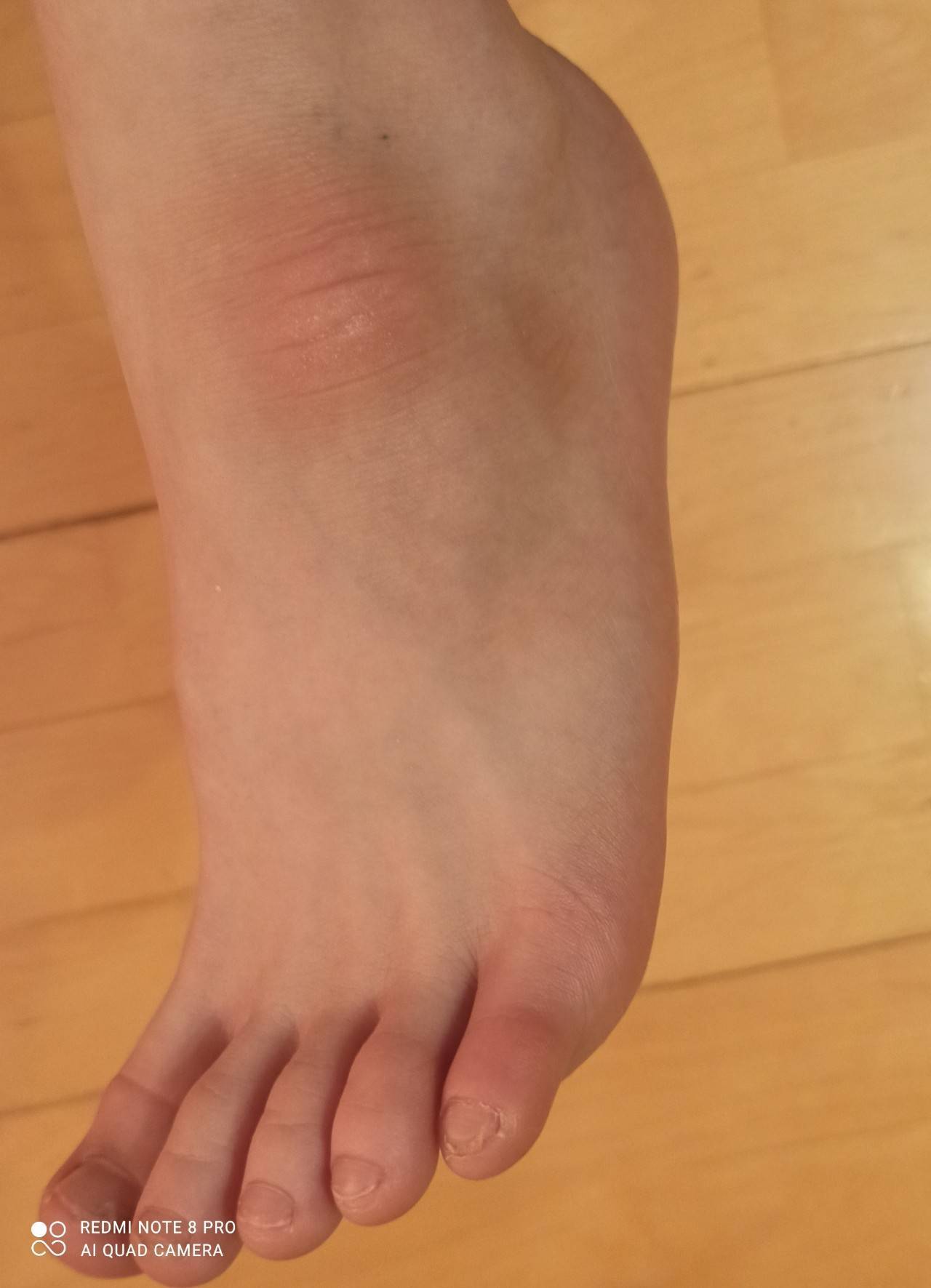
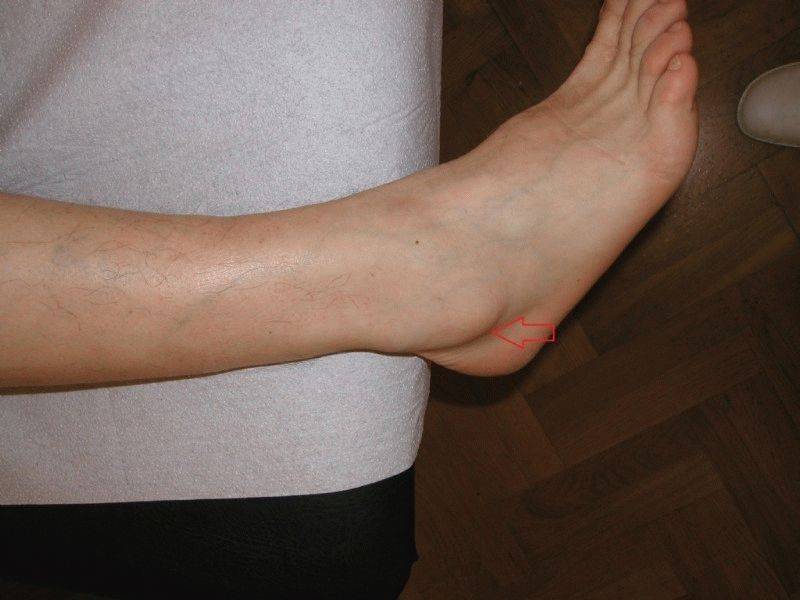
Основные признаки заболевания врач терапевт, подолог или ортопед определит уже при визуальном осмотре и пальпации пораженной стопы. При внешнем осмотре специалист отмечает, что больной опирается на пол не наружным краем стопы, а всей поверхностью. Продольная ось стопы искривлена, а пятка отклонена наружу.
При сведении ног в положении стоя, пациент не может соединить пятки. На поздних стадиях развития заболевания уже заметна выпирающая косточка большого пальца, отмечается отечность и покраснение в области сустава.
Для подтверждения диагноза назначается аппаратная диагностика — плантография, рентгенография стоп и подометрия. На рентгеновских снимках при развитии вальгусной деформации отмечается уменьшение высоты свода стопы, а также нарушение взаиморасположения переднего, среднего и заднего отделов стопы.
Подометрия позволяет выявить неравномерное распределение нагрузки со смещением в область носовой части стопы. Чтобы определить причины развития патологии пациенту дополнительно могут назначить консультацию следующих врачей: невролога, нейрохирурга, эндокринолога, гинеколога.
Особенности оперативного лечения
В случае, если консервативные способы лечения не дали желаемого результата, пациенту назначается операция на шишки на ногах. Подобные оперативные вмешательства могут носить комбинированный характер, что предполагает последующее восстановление связок и костей, а также выполняться в области мягких и костных тканей.
Исходя из конкретной клинической ситуации,
осуществляют следующие хирургические манипуляции:
- Отсечение первой плюсневой кости;
- Удаление сухожилия в области большого пальца;
- Иссечение околосуставной сумки сустава, пораженного заболеванием;
- Отсечение костного или хрящевого разрастания в области плюсны. При этом может производиться удаление части фаланги первого пальца;
- Отсечение фрагмента кости большого пальца.
После того, как операция на пальце ноги будет завершена, а шишка удалена, специалисты рекомендуют регулярно проводить самостоятельный массаж конечности, использовать специальные ортезы и выполнять комплекс физических упражнений в рамках лечебной физкультуры. При этом нагрузка на ноги должна производиться дозировано и постепенно. В медцентре «Здоровье Плюс», кроме УВТ, практикуется методика удаления наростов на ногах хирургическим путем.
Лечение
В большинстве случаев консервативное лечение люмбоишалгии достаточно эффективно. Диапазон лечебных методов люмбоишалгии широкий и направлен на уменьшение компрессии нервных корешков и уменьшение болевых проявлений. Наиболее эффективно применение комплексного похода к лечению люмбоишалгии и применение комбинации различных методик лечения (физиотерапия, массаж, мануальная терапия, медикаментозное лечение, иглотерапия и ЛФК).
Медикаментозное лечение. Применение противовоспалительных препаратов (ибупрофен, напроксен, вольтарен), ингибиторов ЦОГ-2 (целебрекс) может уменьшить воспаление, что приводит к уменьшению болевого синдрома.
Эпидуральные инъекции. При наличии сильной боли может быть проведена эпидуральная инъекция стероидов. Введение стероидов эпидурально отличается от перорального приема стероидов тем, что препараты вводятся непосредственно в болезненную область вокруг седалищного нерва, что позволяет быстро уменьшить воспаление и снять болевой синдром. Эффект от такой процедуры, как правило, временный, но помогает снять выраженный болевой синдром достаточно быстро.
Современные мягкие техники мануальной терапии позволяют восстановить мобильность двигательных сегментов позвоночника, снять мышечные блоки, улучшить подвижность фасеточных суставов и подчас позволяют значительно уменьшить компрессию нервных волокон.
Иглорефлексотерапия также помогает уменьшить болевые проявления и позволяет восстановить проводимость по нервным волокнам.
Лечебные методы массажа позволяют улучшить микроциркуляцию, снять мышечный спазм, а также увеличивают выработку организмом эндорфинов.
Физиотерапия. Существующие современные методики физиотерапии ( криотерапия лазеротерапия ультразвук электрофорез) позволяют уменьшить воспаление улучшить кровообращение и таким образом снижение болевых проявлений.
ЛФК. Физические упражнения, которые необходимо подключать после уменьшения болевых проявлений, позволяют восстановить мышечный корсет и нормализовать биомеханику позвоночника, улучшить кровообращение в двигательных сегментах. Физические упражнения включают как механотерапию (занятия на тренажерах), так и гимнастику, что позволяет развивать как мышцы, так и укреплять связочной аппарат. Упражнения при люмбоишалгии необходимо подбирать с врачом (инструктором) ЛФК, так как самостоятельные занятия нередко приводят к рецидиву симптоматики.
Хирургическое лечение
Показаниями к оперативному лечению являются следующие факторы:
- Сильная боль в ноге, которая держится в течение более 4 – 6 недель.
- Отсутствие эффекта от консервативного лечения и сохранение или усиление неврологической симптоматики.
- Болевой синдром значительно нарушает качество жизни пациента, способность пациента участвовать в повседневной деятельности
Диагностика
Для диагностики большое значение имеет история заболевания и врачу необходима следующая информация:
- Подробное описание симптомов у ребенка
- Связь симптомов с физическими нагрузками
- Информация о наличии медицинских проблем в прошлом (особенно перенесенные травмы)
- Информация о медицинских проблемах в семье
- Все лекарственные препараты и пищевые добавки, которые принимает ребенок.
Для диагностики болезни Осгуда-Шлаттера болезни, врач проведет осмотр коленного сустава ребенка, что позволит определить наличие отека, болезненности, покраснения. Кроме того, будет оценен объем движений в колене и бедре. Из инструментальных методов диагностики чаще всего применяется рентгенография коленного сустава и голени, позволяющее визуализировать область прикрепления сухожилия надколенника к большеберцовой кости.
Основные периоды развития заболевания
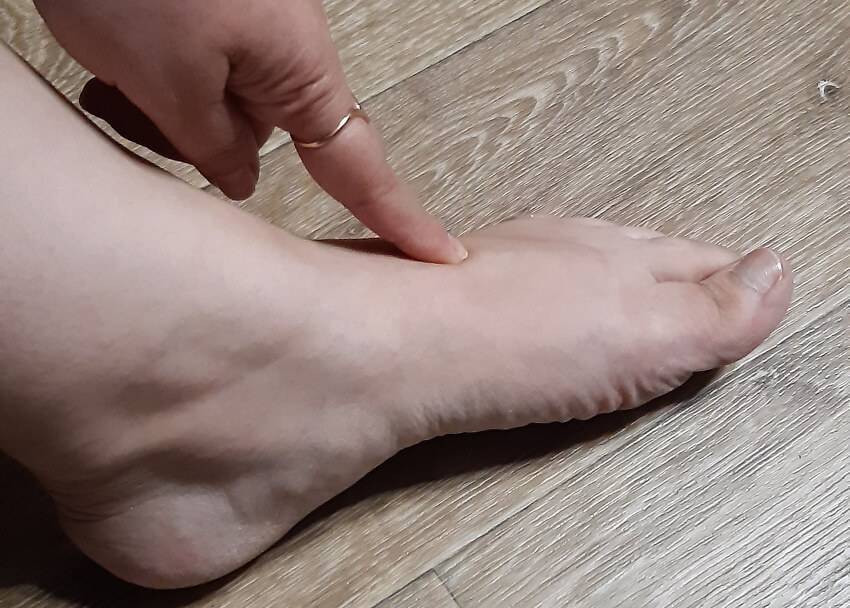
Следует отметить, что шишка на ноге возле большого пальца появляется не сразу, данному образованию предшествует несколько стадий. Ниже мы поговорим о них более подробно.
1 стадия. Первый палец деформирован незначительно. Болевой
синдром пока отсутствует. В области соприкасания с обувью заметны лишь
небольшие мозоли.
2 стадия. Продолжается процесс смещения большого пальца,
однако это никаким образом не влияет на его подвижность. Во время нагрузки и
после нее возникают несильные болевые ощущения.
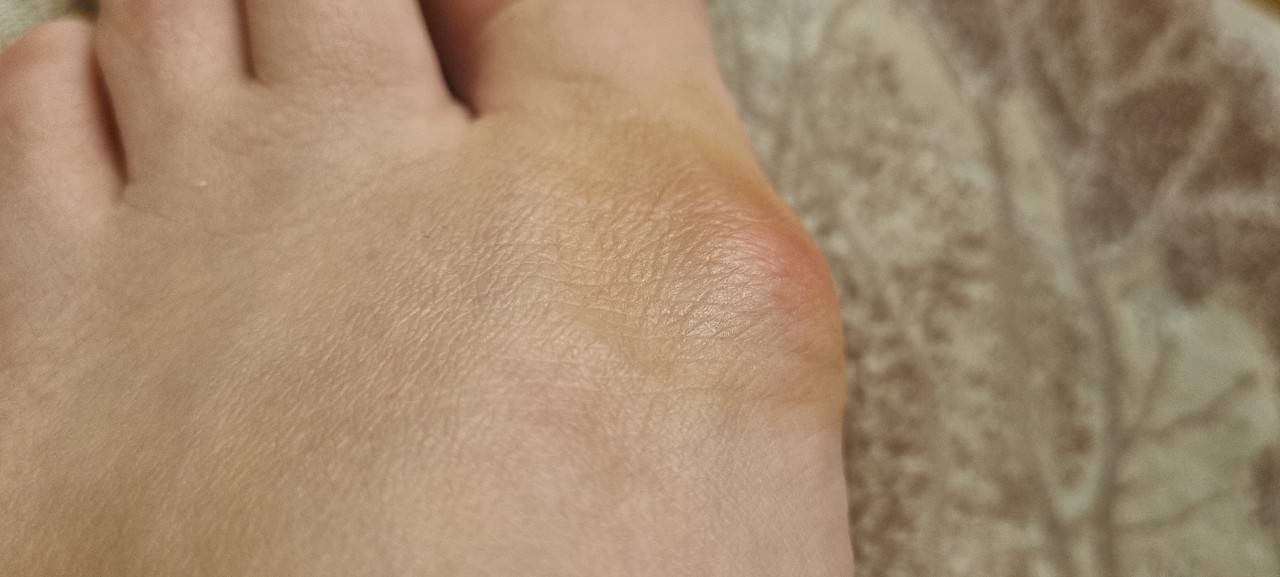
3 стадия. Пациент отмечает наличие постоянного дискомфорта и боли. Первый и второй пальцы деформируются. Возникают трудности при выборе обуви. Присутствует необходимость в уменьшении привычных нагрузок на ноги.
4 стадия. Сустав большого пальца подвергается значительному смещению. Происходит ярко выраженное уплощение поперечного свода ступни. На этом этапе могут появляться мозоли в области костного нароста и нарушаться кровоток. Кроме того, болевые ощущения носят уже постоянный характер и доставляют сильный дискомфорт пациенту. Подбор удобной обуви становится невозможным.
Методы лечения гигромы
Есть варианты и рекомендации, как лечить гигрому. После консультации врача и изучения вашего случая заболевания будут предложены подходящие методы лечения. Рассмотрим существующие способы избавиться от недуга.
Медикаментозный
При диагностике определяют тип воспаления – гнойное либо асептическое. Негнойное воспаление лечат противовоспалительными препаратами по назначению врача. К указанному методу в комплексе добавляют до десяти сеансов физиопроцедур: УВЧ, ультразвук, магнитотерапия, солевые и содовые ванны. Результат от лечения незаметен сразу, наберитесь терпения.
Пункция
Метод применяется как предшествующий медикаментозному и сеансам физиотерапии. Доктор вводит специальную иглу, прокалывает шишку и, применяя дренирование, отсасывает жидкость. Далее для лечения применяются препараты и физиопроцедуры. Если лечение не продолжить и остановиться на пункции, опухоль образуется вновь.
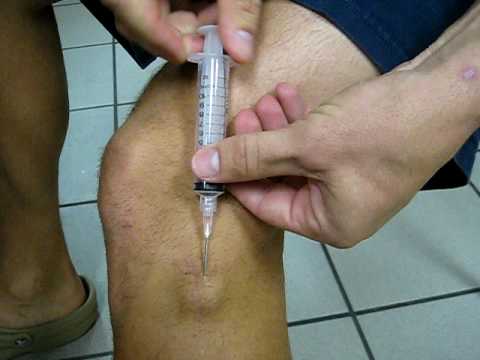 Пункция гигромы
Пункция гигромы
Операция
Оперативное вмешательство снижает вероятность повторного появления гигромы до 20%. Аномальное выпячивание синовиального влагалища или суставной капсулы нужно удалять. Оперируют при показаниях: сдавливание сосудов и нервов, ограничение движения сустава, риск разрыва опухоли. Различают два вида вмешательства: лазерное и оперирование с использованием скальпеля. Длится процедура до получаса.
Народные средства при гигроме
Домашняя медицина использует множество рецептов с рассасывающим действием, однако их эффективность ниже, чем при аспирации, а тем более при хирургическом удалении. Лечение гигромы народными средствами, в частности, включает:
- компрессы с морской солью или соком чистотела;
- мазь от гигромы с использованием желтка куриных яиц, уксуса и скипидара;
- натирания опухоли медом или спиртовой настойкой календулы.
Курсы такого лечения занимают несколько недель. Гораздо удобнее обратиться к врачу. Сеть семейных клиник «Мама Папа Я» в таких случаях предлагает квалифицированные медицинские услуги, цены на которые доступны всем.
Ортопедическая обувь после лазерной операции
После лазерной операции ортопедическая обувь не нужна! Однако, если была проведена операция методом хирургического вмешательства, то такая обувь понадобится. Особенности таких моделей заключаются в снижении нагрузки на суставы ног, фиксации голени, равномерном распределении массы тела по поверхности стопы и возможности мягкой коррекции имеющихся деформаций.
С этой целью конструкции ортопедической обуви оснащены специальными стельками, анатомическими супинаторами, метатарзальными подушечками, а также мягким и гибким носом, не сдавливающим травмированные участки стопы.
Кроме перечисленного, ортопедическая обувь обеспечивает беспрепятственное поступление воздуха к области поражения за счет использования только самых современных натуральных и синтетических материалов, обладающих гипоаллергенными свойствами. Дополнительно такая обувь может пропитываться специальными антибактериальными и противогрибковыми средствами.
Что это такое
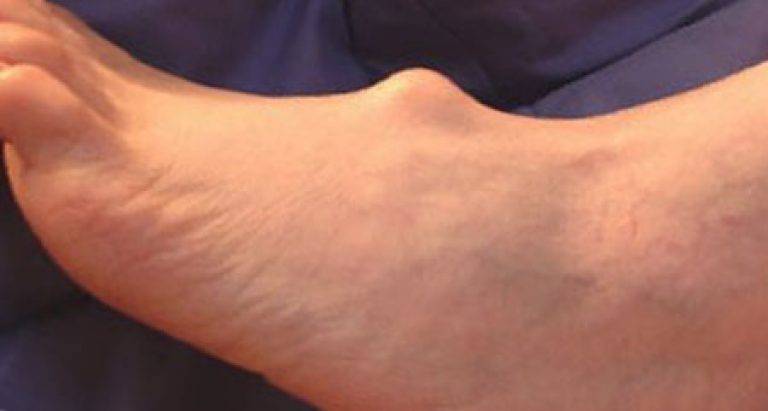
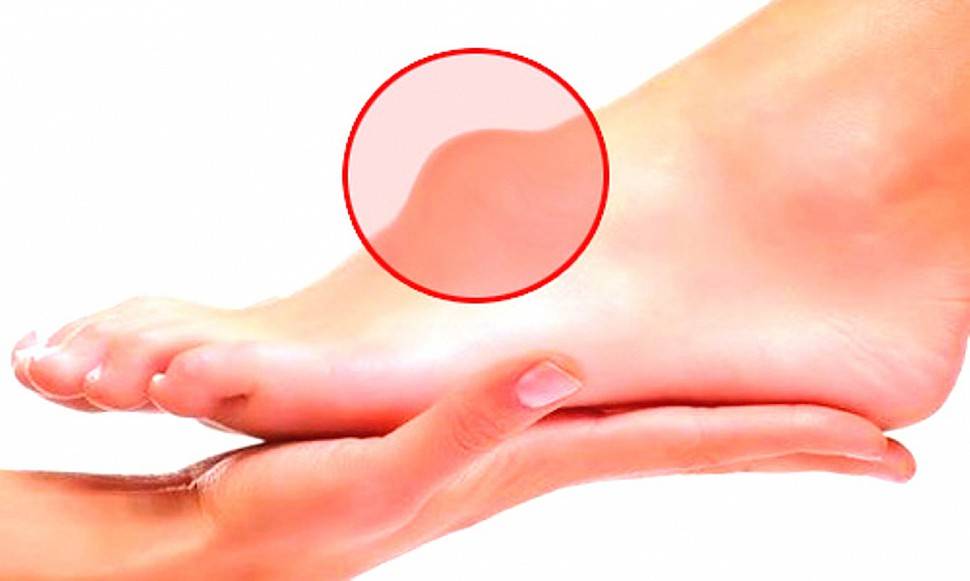
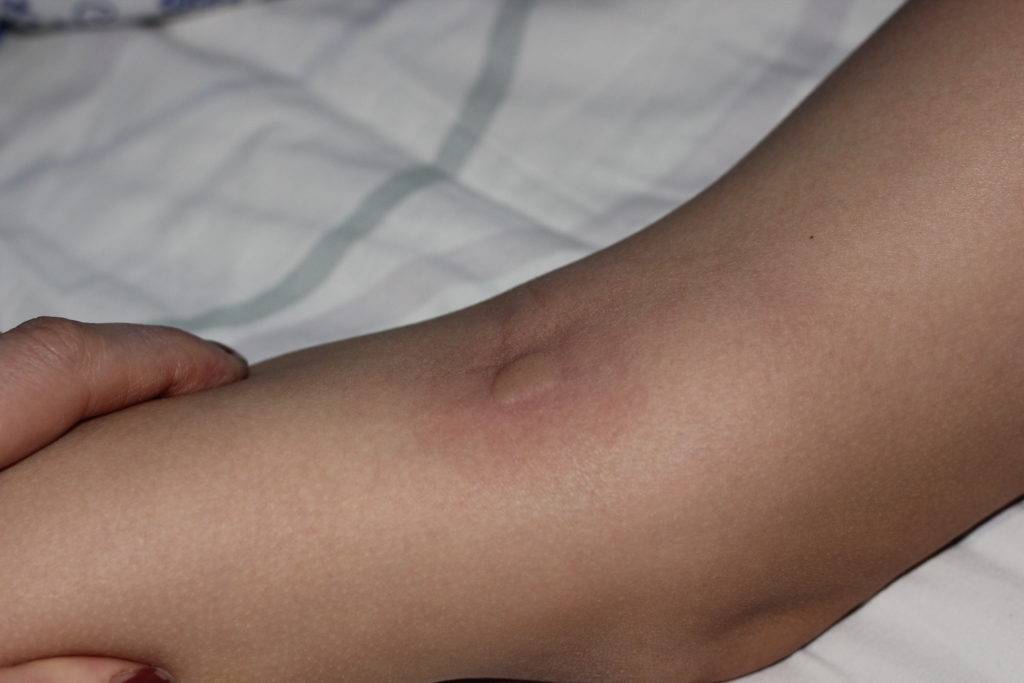
Гигрома (синовиальная киста или ганглион) – образование, представляющее собой капсулу, которая заполнена густой жидкостью. Это доброкачественная киста, которая преимущественно образуется в области суставов. Чаще всего эти опухоли появляются на руках. Более половины всех новообразований на руках приходится на гигромы.
Размер гигромы варьирует от 0,5 до 6 см в диаметре. Небольшие опухоли, как правило, не доставляют дискомфорта, кроме эстетического. С большими гигромами могут быть сложности. Связано это с давлением на близлежащие нервные волокна. Это приводит к болевым ощущениям, что требует скорейшего медицинского вмешательства. При этом примерно в 50% случаев гигромы проходят самостоятельно¹.
Согласно данным одного из эпидемиологических исследований, ежегодно гигромы образуются у 3-х людей на каждые 10 тысяч населения². В подавляющем большинстве случаев это лица в возрасте 20-30 лет. У пожилых людей и детей гигромы встречаются крайне редко. У женщин такие опухоли появляются в 2-3 раза чаще, чем у мужчин.
«Профессиональные» гигромы
Чаще всего гигромы образуются у спортсменов, пользующихся спортивными снарядами. Это теннисисты, хоккеисты, гольфисты, штангисты и другие. Музыканты, наборщики текстов, маляры и токари также часто сталкиваются с гигромой. Любая работа, связанная с высокой нагрузкой на сустав (или группу суставов), это повышенный риск появления синовиальных кист.
Классификация
Саркома имеет следующие формы.
Остеосаркома
Рак, развивающийся в костных структурах. Области, которые он поражает – это участки костей, а также мягкие ткани рядом с костью.
Это наиболее частотно встречающаяся форма рака. Чаще всего она возникает у взрослых людей, в отличие от других форм рака, которые могут наблюдаться именно у детей. Диагностировать такую форму очень легко. Зона распространения остеосаркомы – пяточная кость.
Саркома Юинга
Саркома Юинга – рак костного скелета, поражающий нижнюю часть трубчатых костей, часто поражающий стопу.
Эта форма носит агрессивный характер, развивается бессимптомно. Вызывает болевые ощущения уже на таких этапах своего развития, когда могут появиться метастазы. Как правило встречается у детей, подростков и взрослых до двадцати лет.
Хондросаркома
Вид рака, поражающий хрящевые части стопы. Часто представляет собой опухоль плотного характера, которая находится совсем рядом с кортикальным костным слоем. Может врастать в кость на глубину различного характера.
Данная форма рака диагностируется непросто, так как похожа на доброкачественную опухоль. Обычно выявляется у людей среднего, а также старшего возраста.
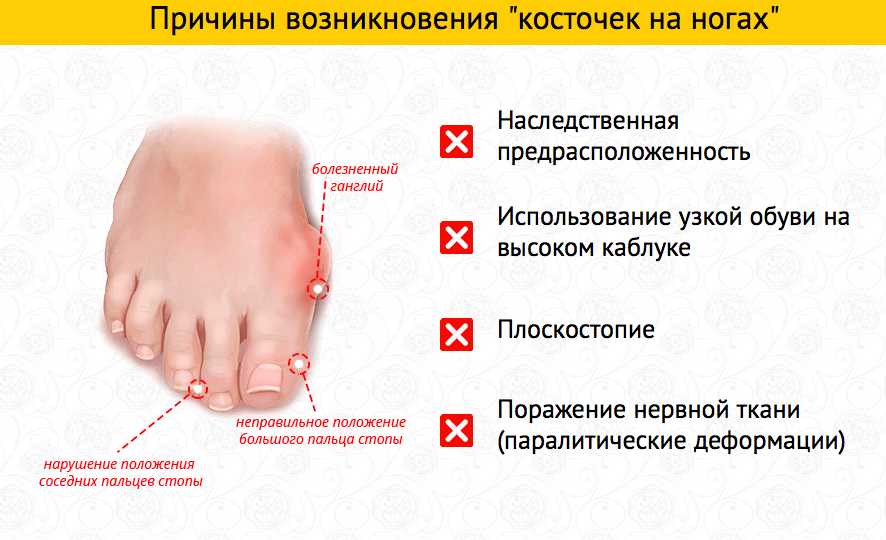
Причины возникновения шишек на ногах у ребенка
Распространенная причина того, что с внешней или внутренней стороны детской стопы образуются красные шишки, заключается в получении разных травм. При активности дети нередко повреждают суставы, вывих которых приводит к формированию шишек. Они со временем краснеют, причиняют боль и воспаляются.
Другие причины образований на детских ногах:
- длительное ношение неудобной обуви;
- наследственная предрасположенность;
- болезни щитовидной железы;
- ослабление костей и связок из-за вымывания кальция;
- артроз, при котором разрушаются хрящи и суставы ног;
- бурсит, остеопороз, экзостоз;
- хрупкость костей, вызванная онкозаболеванием.
Причины возникновения
Точные причины гигромы неизвестны, однако существуют факторы, под воздействием которых часто формируется гигрома на стопе. К ним относятся:
- воспалительные заболевания суставов или сухожилий – артрит и тендиноз;
- ежедневные повышенные нагрузки на ступни – у профессиональных спортсменов, грузчиков, людей со стоячей или ходящей работой;
- ношение неудобной или тесной обуви, в частности, на высоком каблуке (женщины сталкиваются с болезнью в три раза чаще мужчин);
- травмы ступни в прошлом;
- генетическая предрасположенность.
Рекомендуем к прочтению Умеренно дифференцированные аденокарциномы, их виды и лечение
Основным фактором развития опухолей считается однократная травма или периодические микроповреждения из-за повышенной нагрузки. Образование может возникать как сверху ступни, так и снизу.
Прогноз и профилактика
От гигром не застрахован никто. Эта опухоль может появиться даже в отсутствии вышеперечисленных факторов. Специфических способов профилактики в отношении синовиальных кист не разработано. При этом некоторые рекомендации позволяет снизить вероятность появления гигромы. К таковым относятся:
- избегание травм и переохлаждений суставов;
- своевременное лечение воспалительных заболеваний опорно-двигательного аппарата (в частности, артритов, артрозов и других);
- соблюдение техники безопасности при занятиях спортом (никогда не пренебрегайте разминкой перед основной тренировкой);
- давайте отдых суставам во время работы;
- соблюдайте принципы здорового образа жизни.
Диагностика плоскостопия и вальгусной стопы у ребенка
Обычно отклонения первыми замечают родители либо педиатр на плановом осмотре ребенка. Окончательный же диагноз должен устанавливаться исключительно ортопедом на основании полученных после специального обследования данных.
Сначала врач осматривает ребенка, изучая положение пятки и пальцев, строение сводов. Если выявляются отклонения, смещение стопы внутрь, а также сглаживание сводов, назначаются дополнительные исследования.
- Рентгенография в трех проекциях позволяет увидеть неправильное положение стоп по отношению друг к другу.
- Компьютерная подометрия выявляет патологию на той стадии, когда она еще не проявилась внешне.
- Компьютерная плантография дает возможность рассчитать и оценить параметры стоп.
- УЗИ суставов проводится не всегда, а в тех случаях, когда есть подозрение на патологии.
Также родителям стоит обратиться к детскому неврологу, который оценит состояние периферической и центральной нервной системы, исключит или подтвердит патологии, назначит лечение.
Родителям стоит насторожиться, если ребенок:
- имеет Х-образную форму стопы;
- наступает исключительно на внутренний край стопы;
- неуклюж;
- идет неуверенно;
- шаркает;
- быстро устает от ходьбы.
Данные симптомы характерны для всех детей, которые только учатся ходить, и со временем проходят. Однако в том случае, если тревожные внешние проявления остались спустя большой промежуток времени, стоит незамедлительно обратиться к врачу.
Увеличенные лимфоузлы
Увеличенные лимфоузлы сигнализируют о патологическом процессе в организме. Если есть подозрение, что наблюдается увеличение лимфоузлов – следует немедленно обратиться к доктору, чтобы выявить первопричину.
Причины увеличения
- Онкологические заболевания.
- Болезни воспалительного характера.
- Вирус иммунодефицита человека.
- Гнойные раны или язвы.
Симптомы увеличения лимфоузлов
- Шишка не превышает полсантиметра, локализуется на подошве или возле лодыжки.
- При пальпации образование плотное, но не слишком твердое.
- На ощупь шишка горячая.
- Дополнительно наблюдается повышенная температура тела, слабость, озноб, упадок сил.
Диагностика увеличения лимфоузлов
Основная цель врача – выяснить, что спровоцировало увеличение лимфоузлов. Для этого проводится сбор анамнеза у пациента, сдача развернутых анализов крови и мочи, при необходимости флюорография, рентгенография, КТ или МРТ. Также может потребоваться консультация узких специалистов.
Медикаментозное лечение увеличенных лимфоузлов
Лечение назначается в индивидуальном порядке, в зависимости от причины, которая спровоцировала рост лимфоузлов. В обязательном порядке показана противовоспалительная терапия.
Лечение увеличенных лимфоузлов народными средствами
Обратите внимание, что при увеличенных лимфоузлах ни в коем случае нельзя использовать согревающие компрессы, это может усилить воспалительный процесс и привести к ряду осложнений. В данном случае рецепты народной медицины применяют только после постановки конкретного диагноза
От шишки на ноге можно полностью избавиться, если своевременно обратиться к доктору и поставить правильный диагноз. Настоятельно не рекомендуем заниматься самодиагностикой и самолечением, чтобы не спровоцировать серьезные осложнения.
Уважаемые посетители сайта медицинского центра ГарантКлиник!
Обращаем ваше внимание. что шишка на ноге может быть следствием различных заболеваний
Эффективность лечения полностью зависит от правильного диагноза!
Для получения правильного диагноза обращайтесь к профессионалам ГарантКлиник!
– В нашей клинике работают ведущие ортопеды Москвы.
– Лазерное удаление шишки на ноге Hallus Valgus в Москве на 19 декабря 2019 года.
– PRP-терапия/плазмопластика суставов в Москве на 19 декабря 2019 года.
 | Операция артроскопия плечевого сустава стоимость в Москве с гарантией |
| Операция артроскопия мениска стоимость в Москве с гарантией | |
 | Операция артроскопия коленного сустава стоимость в Москве с гарантией |
| Операция протезирование тазобедренного сустава стоимость в Москве с гарантией | |
| Операция хондропластика стоимость в Москве с гарантией | |
| Артроскопия сустава стоимость в Москве с гарантией | |
| Полифасцикулярный остеосинтез костей стоимость в Москве с гарантией |
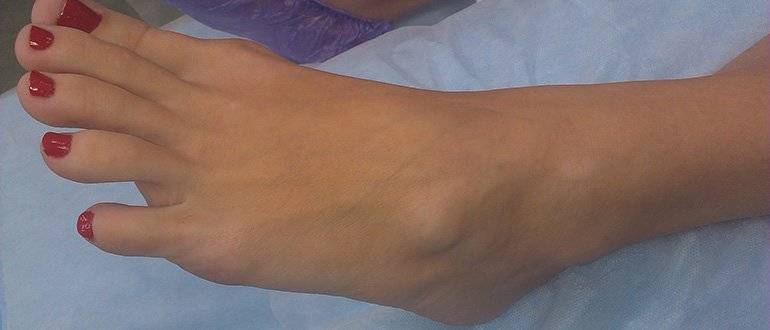
Разновидности заболевания
Вальгусная деформация существует двух типов: может являться врожденной либо приобретенной.
Врожденная форма развивается еще в утробе в связи с неправильным расположением костной структуры стопы. Диагноз в данном случае ставится ребенку в первые месяцы после рождения.
Приобретенная деформация формируется на фоне слабости связок и сухожилий, нарушений в развитии опорно-двигательной системы. Проявляется к году или чуть раньше. Иногда причинами служат травмы, долгое пребывание в гипсе, излишне ранняя постановка на ноги, дисплазия и др.
Профилактические меры:
- ортопедическая обувь;
- профилактика рахита;
- минимизация нагрузки на неокрепшие ноги до 7-8 месяцев;
- регулярные осмотры ребенка ортопедом.
Уплотнение в груди (в молочной железе)
С уплотнениями в груди сталкивается практически каждая женщина в различные периоды жизни. Во второй фазе цикла, особенно накануне менструации, в груди могут прощупываться небольшие уплотнения. Обычно с началом месячных эти образования исчезают и связаны они с нормальным изменением молочных желез под действием гормонов.
Если затвердевания или горошины в груди прощупываются и после месячных желательно обратиться к гинекологу, который осмотрит молочные железы и при необходимости назначит дополнительное исследование. В большинстве случаев образования в груди оказываются доброкачественными, некоторые из них рекомендуют удалять, другие поддаются консервативному лечению.
Поводом к срочному обращению к врачу являются:
- быстрое увеличение в размерах узла;
- боль в молочных железах, независимо от фазы цикла;
- у образования нет четких границ или контуры неровные;
- над узлом втянутая или деформированная кожа, язва;
- есть выделения из соска;
- в подмышках прощупываются увеличенные лимфоузлы.
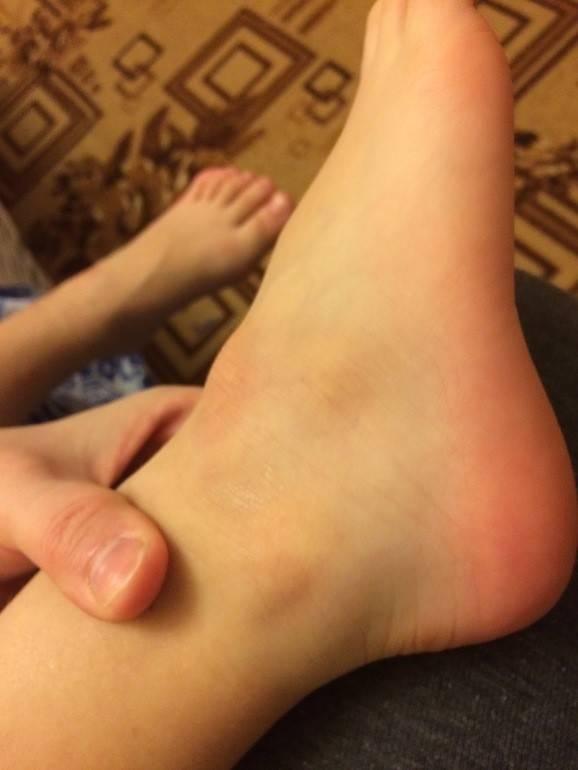
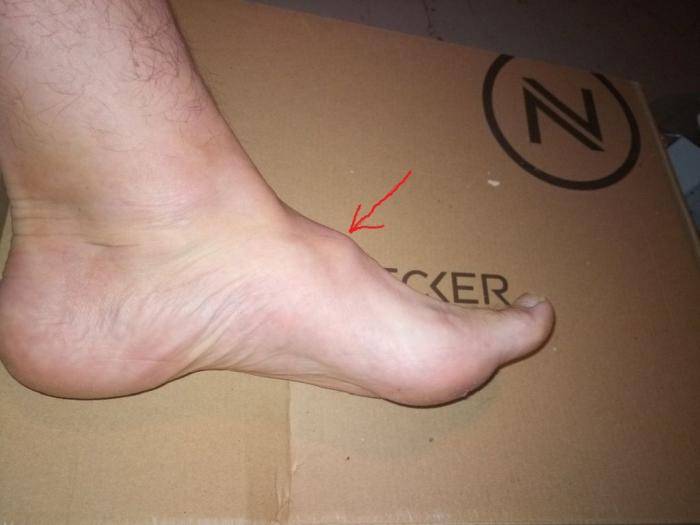
Диагностика гигромы
Заболевание обычно диагностирует ортопед или хирург. В зависимости от тяжести проявлений лечение гигромы может быть разным, поэтому необходима тщательная диагностика патологии. Обычно бывает достаточно внимательного осмотра сустава и проверки его функции.
Дополнительные методы исследования:
- аспирационная биопсия, когда часть жидкого содержимого кисты отсасывается с помощью шприца и анализируется под микроскопом;
- ультразвуковое исследование, которое помогает определить плотность содержимого, а также наличие вблизи крупных сосудов.
Для наблюдения за гигромой очень ценную информацию предоставляет МРТ, но это исследование довольно дорогое.
Диагностика
Как правило, болезнь на ступне очень просто диагностируется, но иногда у врачей могут быть подозрения на другие новообразования злокачественного или доброкачественного характера или на сопутствующие болезни суставов. Тогда проводится дифференциальная диагностика и обследование пациента. В список методов, необходимых для постановки диагноза, входят:
- ультразвуковое исследование;
- рентген ступни;
- компьютерная или магнитно-резонансная томография;
- пункция содержимого капсулы.
Рекомендуем к прочтению Саркома кости — что это, причины, виды, диагностика, лечение
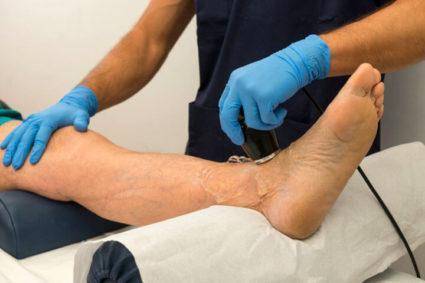
Осмотрев пораженное место, выслушав жалобы человека, собрав анамнез и проведя обследование, врач может поставить точный диагноз и назначить соответствующее лечение.
Осложнения
Основная опасность гигромы заключается в том, что она может сдавливать нервные волокна, сосуды и мягкие ткани. Это происходит при увеличении размеров синовиальной кисты.
При сдавливании нервных окончаний возникает болевой синдром. В большинстве случаев это ноющая или давящая боль. Но бывают и случаи острой нестерпимой боли (все зависит от задетых нервных окончаний).
При сдавливании сосудов развиваются трофические нарушения. В таком случае ткани недополучают кислород и питательные вещества. В самых тяжелых вариантах это становится причиной некроза (отмирания) ткани.
В редких случаях синовиальная киста приводит к следующим серьезным осложнениям:
- Тромбофлебит – воспаление стенок вен с образованием тромбов. При этом возле гигромы образуется отек, а кожа приобретает синюшный оттенок.
- Поражение нервов с их дальнейшим замещением. При этом нарушается иннервация. У человека появляются различные ощущения, часто покалывание или онемение.
- Контрактуры – нарушение подвижности сустава.
- Воспалительные заболевания суставов – бурситы и тендовагиниты.
- Нагноение и сепсис. Такие осложнения возникают в случае, когда гигрома лопается.
Если гигрома повредилась
Часто это происходит с кистами, расположенными на ладонной поверхности. При выполнении бытовых работ гигрома может повредиться. В таком случае не нужно выдавливать содержимое кисты. Обработайте пораженный участок антисептическим средством и наложите стерильную повязку. Постарайтесь в течение нескольких часов обратиться к хирургу.
Причины
Точные причины появления гигромы неизвестны. Возможно, имеет место наследственный компонент, поскольку у кровных родственников кисты образуются чаще. Связано это с врожденной слабостью тканей, которые образуют суставную капсулу. Также отмечается, что причиной могут служить воспалительные заболевания суставов – тендовагинит, бурсит и другие.
Среди факторов, способствующих развитию гигром, выделяют следующие:
- Высокие физические нагрузки. Часто гигромы появляются у людей, занимающихся в тренажерном зале.
- Выполнение однообразных движений. Как правило, это высокие нагрузки на сустав, связанные с профессиональной деятельностью человека. Например, с заболеванием сталкиваются наборщики текстов, работники на конвейере и другие.
- Воспалительные заболевания. Помимо воспалительных заболеваний суставов, это нарушения обмена веществ, аутоиммунные и инфекционные патологии, при которых поражаются суставы.
- Травмы и перенесенные операции. Нередко гигромы образуются после травм или операций на кисти.
Работа, связанная с повышенной нагрузкой на суставы, увеличивает риск гигромы. Фото: undrey / freepik.com
Лечение артрита голеностопного сустава
Как лечить артрит голеностопного сустава у того или иного пациента, решает врач. Основной задачей лечения артрита голеностопного сустава является устранение болевого синдрома и подавление прогрессирования заболевания. Во время ремиссии проводится реабилитация для восстановления функции голеностопа и стопы.
Индивидуально подобранное комплексное лечение артритов стопы и голеностопа включает в себя медикаментозную терапию, различные виды немедикаментозного лечения и народные средства.
Медикаментозная терапия
Препараты для лечения артрита голеностопа
Подбор лекарственных препаратов зависит от клинической формы артрита суставов стопы и голеностопа, особенностей его течения, наличия у пациента сопутствующих заболеваний.
Для устранения болей, воспаления и отека назначают лекарственные препараты из группы нестероидных противовоспалительных средств – НПВС (Диклофенак, Нимесулид, Ибупрофен и др.). В зависимости от выраженности симптомов лекарство назначается в виде инъекций (уколов), таблеток для приема внутрь, ректальных суппозиториев (по эффективности свечи не уступают инъекционному методу), наружных средств (гелей, кремов, мазей – эмульгель Вольтарен, гель Пенталгин).
При выраженной отечности и болях, не устраняющихся НПВС, назначают глюкокортикостероидные гормоны (ГКС). Их вводят короткими интенсивными курсами, что приводит к быстрому устранению отечности. Часто растворы ГКС вводят непосредственно в суставную полость.
Болевой синдром значительно усиливается за счет мышечного спазма. Чтобы его устранить, назначают миорелаксанты (Мидокалм). Для улучшения обмена веществ в хрящевой ткани применяют хондропротекторы (Хондроксид, Терафлекс, Дона). А для активизации общего обмена – витамины и минералы.
Артрит суставов стопы и голеностопа, в основе которого лежит аутоиммунный процесс, лечат лекарствами, подавляющими активность иммунной системы. Это препараты базисной терапии (Метотрексат, Сульфасалазин, Лефлуномид), а также препараты из группы биологических агентов, в состав которых входят антитела и цитокины (ритуксимаб – Мабтера, Реддитукс).
Если причиной артрита суставов стопы и голеностопа является инфекция, назначают антибиотики.
Немедикаментозные методы
Лечение артрита голеностопного сустава немедикаментозными методами включает:
- Иммобилизацию голеностопа и стопы при выраженных воспалительных процессах. В настоящее время с этой целью чаще всего назначают ношение ортезов – ортопедических устройств, фиксирующих голеностоп и стопу в определенном положении. Ортез эффективно снижает нагрузку на голеностоп, устраняет его дополнительное травмирование при ходьбе. Все это способствует восстановлению функции конечности.
- Физиотерапевтические процедуры – включаются в сосав комплексного лечения артрита на любой стадии. Электрофорез с анальгетиками и ГКС хорошо устраняет отек и боль, лазеро- и магнитотерапия способствуют восстановлению суставной функции.
- Лечебная физкультура (ЛФК) – назначается при лечении артрита стопы и голеностопа сразу после устранения сильных болей и отека, предупреждает развитие анкилозов. Комплекс упражнений назначается врачом и осваивается под контролем инструктора ЛФК. Результатом систематического выполнения упражнений является восстановление функции голеностопа.
- Массаж проводится на стадии ремиссии, улучшает кровообращение, способствует восстановлению суставных тканей.
- Рефлексотерапия (иглоукалывание, моксотерапия, точечный массаж) – отлично снимают воспаление, боль, восстанавливают работу голеностопа и стопы.
Ортез для иммобилизации голеностопного сустава и упражнения ЛФК для лечения артрита голеностопа
Народные методы
Лечение артрита стопы и голеностопа народными методами может входить в состав комплексного лечения по назначению врача:
- растирание; взбить белок одного яйца, добавить по чайной ложке сухой горчицы (без горки) и камфорного масла, 2 чайных ложки водки; смешать, хранить в холодильнике, втирать в область голеностопа и стопы на ночь;
- обезболивающие компрессы; кору вяза высушить, измельчить в порошок, добавить немного воды для получения кашицеобразной массы, выложить на салфетку, приложить к голеностопу, сверху прикрыть полиэтиленом, утеплить и оставить на ночь;
- обезболивающая мазь; смешать в равных объемах высушенные и растертые в порошок листья черной смородины, траву донника, корень одуванчика; 10 г смеси смешать с 40 г вазелина и использовать как обезболивающую мазь.
Хруст в суставах – когда стоит беспокоиться
Внутрисуставные инъекции гиалуроновой кислоты
Факторы риска
Основными факторами риска развития болезни Осгуда-Шляттера является возраст, пол и участие в спортивных состязаниях.
Возраст
Болезнь Осгуда-Шляттера происходит во время полового созревания и роста организма. Возрастной диапазон разный у мальчиков и девочек, потому что созревание у девочек начинается раньше. Обычно болезнь Осгуда-Шлаттера развивается у мальчиков в возрасте 13-14 лет а у девочек в возрасте 11-12 лет. Возраст диапазоны отличаются от секса, потому что девочки испытывают полового созревания раньше, чем у мальчиков.
Пол
Болезнь Осгуда-Шляттера чаще встречается у мальчиков, но гендерный разрыв сокращается, так как постепенно все больше девочек занимаются спортом.
Занятия спортом
Болезнь Осгуда-Шляттера встречается у почти 20 процентов подростков, которые участвуют в спортивных состязаниях в то время, как только в 5 процентах случаев у подростков, не занимающихся спортом. Заболевание возникает в основном при занятиях такими видами спорта, где требуется много прыжков бег изменения траектории движения. Это, например:
- Футбол
- Баскетбол
- Волейбол
- Гимнастика
- Фигурное катание
- Балет
Когда нужна операция?
Большинство людей с гигромой хотят четкий ответ на этот вопрос. Однако доктор не может дать на него ответ. Синовиальная киста не является опасным заболеванием, она имеет шанс пройти без какого-либо лечения, операция (как и любое вмешательство) имеет свои возможные осложнения и риски. Оперировать гигрому или нет – это взвешенное решение пациента. Когда человек понимает ситуацию, готов разделить с врачом ответственность за принятое решение, тогда можно выбирать время и место для выполнения вмешательства.
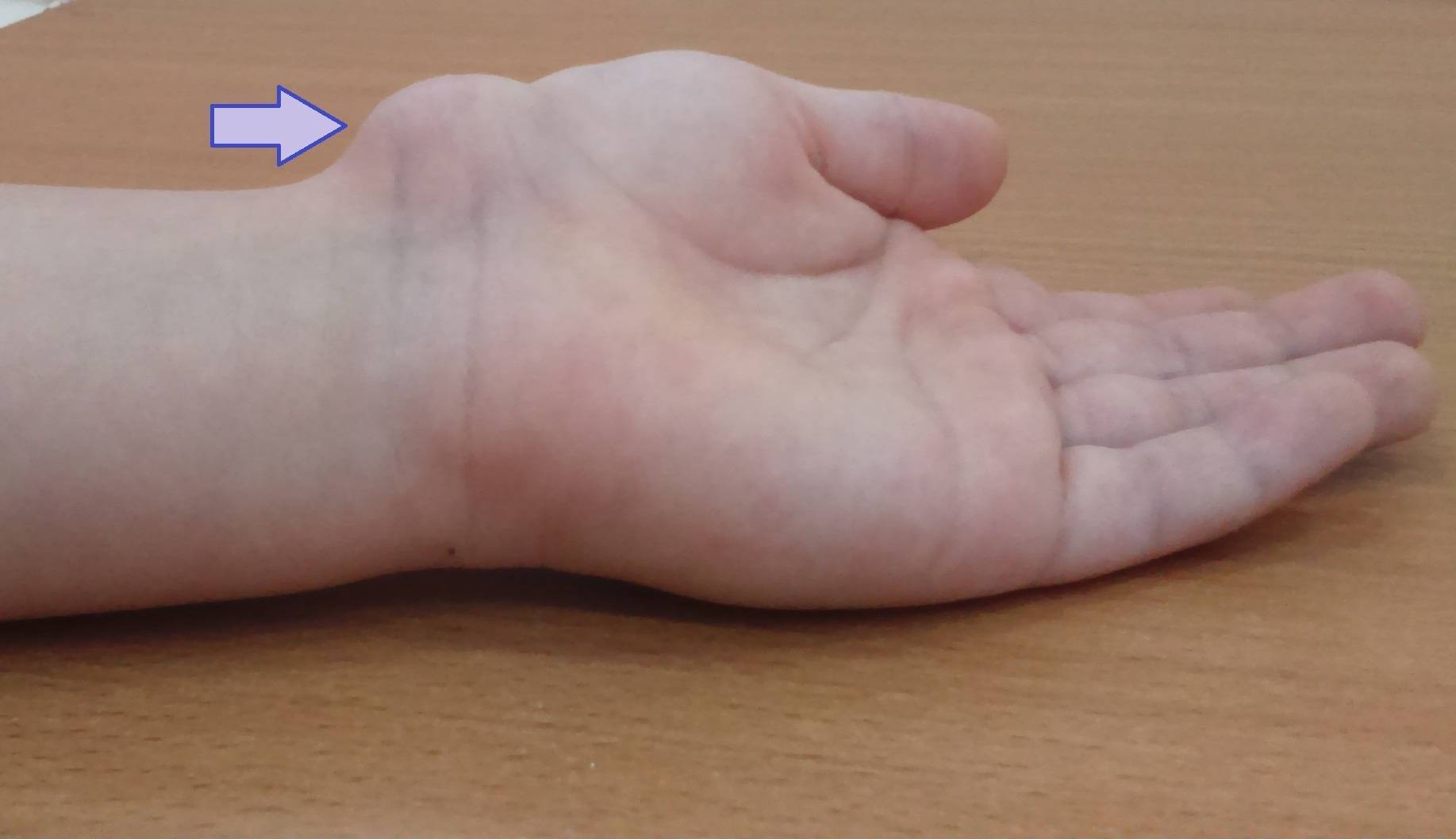
Как проходит операция по удалению гигромы.
Я опишу базовые принципы на примере самой распространенной тыльной гигромы на запястье.
- Операция амбулаторная. В больнице лежать не надо.
- Анестезия местная. Наркоз – это лишние риски, а также избыточное предоперационное обследование. Я использую смесь лидокаина с адреналином, это позволяет избежать дискомфорта от жгута, снижает вероятность токсической реакции на анестетик и продлевает действие обезболивания до 4-5 часов.
- Доступ поперечный. Продольный доступ оставляет грубые некрасивые рубцы.
- Обязательно иссечь фрагмент капсулы сустава, из которого растет гигрома кисти. Зашивается только кожа.
- Я не использую иммобилизацию. На первые 2-3 дня накладывается толстая мягкая повязка, которая ограничивает движения и делает ранний послеоперационный период максимально комфортным. Длительная иммобилизация после операции может приводить к тугоподвижности, а на вероятность рецидива не влияет.
- Кожа заживает порядка 2 недель.
Общие клинические рекомендации
Артрит стопы и голеностопа – это прогрессирующее заболевание. Для предупреждения его рецидивов больной должен соблюдать следующие рекомендации:
- вести здоровый образ жизни, больше двигаться;
- регулярно выполнять упражнения ЛФК, заниматься плаванием;
- избегать тяжелых физических нагрузок, переохлаждений и стрессов;
- своевременно лечить все острые и хронические заболевания;
- отказаться от вредных привычек – курения и злоупотребления спиртным;
- проводить курсы профилактического лечения по назначению врача.
Профилактика
Чтобы избежать развития заболевания, генетически предрасположенные лица, а также лица, работа которых связана с повышенной нагрузкой на голеностопы, должны избегать провоцирующих факторов, способных стать триггером для развития заболевания. Это переохлаждения, вирусные инфекции, затяжные стрессы и высокие физические нагрузки.
Соблюдайте диету: откажитесь от жареных, жирных, острых блюд, сладостей и сдобы, питайтесь регулярно. В рационе должны быть: нежирные продукты животного происхождения, овощи и фрукты.
Если все же появились симптомы артрита стопы, то нужно немедленно обратиться к врачу.


![Как избавиться от шишек на ногах [на пальце, пятке, под кожей]](https://tacon.ru/wp-content/uploads/8/3/d/83d800f85692cbc2ef00cb96670952f7.jpeg)