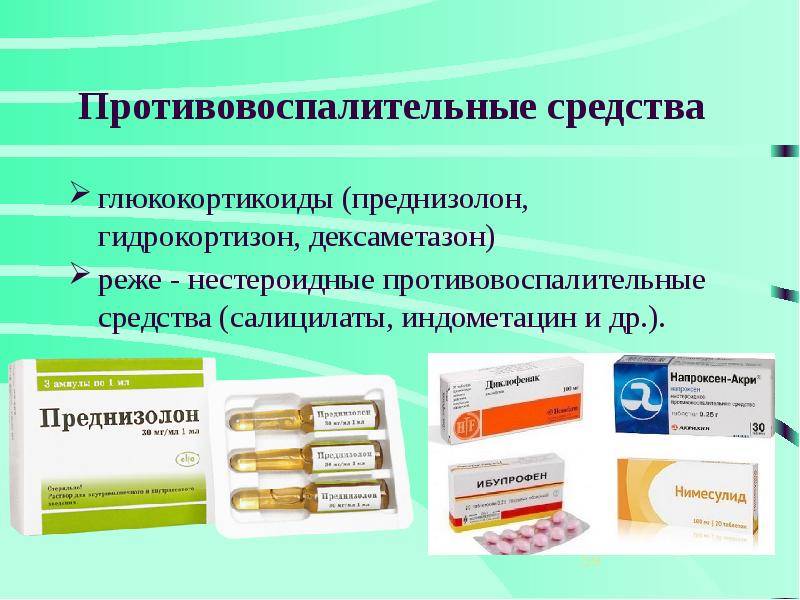
Лекарства для лечения остеопороза: бисфосфонаты, кальций и витамин Д3
Остеопороз (остеопения) сопровождается потерей кальция и постепенным разрушением костей, которое легче предотвратить в начальных стадиях заболевания. Но и запущенные формы остеопороза поддаются лечению: в большинстве случаев удается купировать боль и улучшить подвижность пациента. Мы окажем Вам помощь и в случае упорных болей из-за ущемления нервов и спинного мозга при деформациях позвонков. Подробнее о лечении остеопороза
Наша задача – не просто восполнить дефицит строительного материала для костей, а обеспечить удержание кальция в костях, предотвратить дальнейшее разрушение костей и обеспечить их восстановление, насколько это только возможно.
Мы часто рекомендуем кальций, витамин D3 и Миакальцик (в т.ч. Вепрена или другие аналоги) в следующих случаях:
- Для лечения и профилактики остеопороза различной природы;
- После воспалительных процессов в костях и суставах, для восстановления правильной структуры кости;
- После переломов;
- При нарушении усвоения кальция в желудочно-кишечном тракте.
Бифосфонаты (Бонефос, Аредиа, Теванат, Фосамакс, Бонвива, Бондронат, Зомета) – препараты, препятствующие разрушению костной ткани при остеопорозе и некоторых других болезнях. Бифосфонаты накапливаются в костях и способствуют замедлению потери, а затем и постепенному нарастанию костной массы.
Лучше всего работают бисфосфонаты в комплексе и другими препаратами: кальцием и витамином Д3.
На фоне снижения содержания кальция в крови препарат будет работать хуже: для кости нужен строительный материал. Поэтому мы контролируем содержание кальция в крови до начала лечения, и обычно рекомендуем принимать бисфосфонат в комплексе с кальцием.
- Кальций (Остеогенон, Кальций Д3 Никомед, Альфа Д3 Тева, колекальциферол, гидроксиапатит, кальция фосфат, глюконат,кальцимин, кальцеминадванс, карбонат и лактат и др.) – химический элемент, важнейший элемент костной ткани. Соединения кальция делают наши кости прочными. Но в некоторых случаях кальций вымывается из костей, и тогда кости становятся хрупкими (остепороз или остеомаляция). Появляется риск деформаций и переломов. Можно увеличить поступление кальция с пищей, но не факт, что он содержится в продуктах в достаточном количестве. В таком случае на помощь приходят лекарства, содержащие кальций и витамин Д3. Это могут быть, как специальные витамины для женщин и мужчин, так и отдельные препараты кальция
- Витамин D3 (колекальциферол) – регулятор обмена кальция и фосфора. Под влиянием витамина соли кальция откладываются там, где они необходимы. Кроме того, витамин Д3 увеличивает всасывание кальция в кишечнике и затормаживает его выведение с мочой.
- Кальцитонин – гормон, регулирующий обмен кальция. Способствует накоплению соединений кальция в костях. Уменьшает болезненность, связанную с повреждением костной ткани. Мы часто используем препарат Миакальцик (Вепрена) – действенное и безопасное лекарство на основе кальцитонина лосося.
Как проверить свою потребность в дополнительном употреблении кальция?
Оценить содержание кальция в костях можно по данным рентгеновских исследований (рентгенография, остеоденситометрия). В крови следует оценивать содержание общего и ионизированного кальция; правильнее оценивать его вкупе с содержанием фосфора. При различных видах остеопороза кальций в крови может быть в избытке или в дефиците. Также показателен анализ мочи, на предмет потери кальция с мочой.
Гиперчувствительность к НПВС у детей
Несмотря на более редкие случаи гиперреактивности к НПВС у детей, входят в тройку наиболее часто вызывающих побочные реакции. Распространённость гиперчувствительности составляет 0.3% среди здоровых детей, а гиперчувствительность к аспирину среди астматиков составляет около 5%.
Все формы гиперчувствительности, наблюдаемые у взрослых, встречаются и у детей.
Диагностика. К сожалению, не существует универсального алгоритма для выявления и подтверждения лекарственной аллергии к НПВС. Однако, упрощённый процесс включает в себя сбор клинической истории, тестирование in vitro и провокационные тесты. Таким образом, подытожив вышесказанное, рекомендовано:
- Диагностика и лечение должны варьировать в зависимости от подозреваемого механизма развития.
- Кожные тесты и диагностика in vitro должны прводиться в случае подозрения IgE опосредованного механизма.
- Диагноз должен быть подтверждён провокацией с подозреваемым препаратом, если нет противопоказаний.
- Безопасность альтернативного НПВС должна быть подтверждена оральной пробой.
- Повинные препараты строго исключаются из применения.
- Лечение должно включать письменные рекомендации по применению альтернативных препаратов НПВС.
Журнал «Аллергология» Издание 66, 7 номер
Авторы M.L. Kowalski, J.S. Makowska, M. Blanca, S.Bavbek, G. Bochenek, J. Bousquet and other.
Крапивница/отёк Квинке при применении различных НПВС
Определение. Крапивница или отёк Квинке у ранее здоровых пациентов без фоновых кожных заболеваний или астмы.
Патомеханизм. Ig-E опосредованный механизм маловероятен, так как пациенты реагируют на препараты, сильно отличающиеся по химическому составу. Скорее всего, механизм связан с непосредственным подавлением СОХ-1.
Клиническая картина. Чаще всего проявляется крапивницей и отёком Квинке лицевой локализации, которые возникают от нескольких минут, до 24 часов после применения препарата.
Ведение пациентов. До 80% пациентов с аллергией к НПВС хорошо переносят парацетамол и нимесулид и могут быть рекомендованы после проведения оральной пробы.
Как работают антисептики?
Антисептики — это группа лекарств, которые используются для уничтожения микроорганизмов на поверхности кожи и слизистой. В быту их часто используют для обработки ран (например, перекись водорода, хлоргексидин).
Антисептики вызывают свертывание белков, в результате чего осаждение белков микробной клетки препятствует образованию белковых цепочек. Некоторые группы антисептиков вызывают гибель микроорганизмов посредством окисления либо увеличивают проницаемость оболочки микробной клетки и вызывают её гибель. Спиртовые антисептики обезвоживают микробные клетки, отчего они погибают.
Отсроченные реакции на НПВС
Определение. Кожные и системные реакции, включая другие органы, развившиеся через 24 часа и более после употребления лекарства. Симптомы обычно начинаются через несколько дней (а иногда и недель) применения препарата, в то же время после повторного применения симптомы развиваются раньше.
Патомеханизм. Отсроченный тип гиперчувствительности к НПВС, по видимому, вовлекает иммунологические механизмы, которые могут быть классифицированы, как четвёртый тип с доминирующей ролью цитотоксических Т-клеток.
Клинические проявления. Кожные реакции являются наиболее частыми.
Фиксированные лекарственные реакции. Составляют 10% от всех реакций на лекарства и именно НПВС среди самых частых причин подобных симптомов. Пирозолоны, пироксикам, парацетамол, аспирин, мефенаминовая кислота, диклофенак, индометацин, ибупрофен, напроксен и нимесулид причасны к фиксированным лекарственным реакциям.
Тяжёлые буллёзные кожные реакции. Синдром Стивена-Джонсона и Токсический Эпидермальный Некролиз редкие, но очень тяжёлые кожные реакции с высоким процентом смертности. Симптомы могут развиться через 1-8недель после применения лекарственного средства. Оксикамы являются наиболее частой причиной.
Макулопапулярные реакции. Встречаются чаще всего.
Пневмониты. Некоторые НПВС: ибупрофен, напроксен могут вызывать пневмониты. В таких случаях должна быть проведена тщательная дифференциальная диагностика. Как правило, для положительного эффекта достаточно прекратить приём повинного препарата, но в некоторых случаях приходится применять системные кортикостероиды.
Асептический менингит. Чаще всего в связи с этим заболеванием упоминается ибупрофен, особенно у пациентов с системными заболеваниями соединительной ткани.
Нефрит. У пожилых пациентов без нарушения функции почек в анамнезе НПВС могут спровоцировать резкое ухудшение в связи с развитием иммунологического интерстициального нефрита. Симптомы острой почечной недостаточности, протеинурии и нефротического синдрома обычно развиваются через 2-3 недели от начала приёма препарата. НПВС могут вызвать гломерулопатии, нефропатии с минимальными изменениями, мембранозный гломерулонефрит или фокальный склероз. Эозинофилия в периферической крови наблюдается у половины пациентов.
Контактный дерматит и фотодерматит. Топические НПВС: кетопрофен чаще других.
Диагностика.
Диагностика отсроченных реакций на НПВС основана на клинической картине, применении патч-тестов. Биопсия кожи и гистопатологическое исследование применяется в тяжёлых случаях для дифференциальной диагностики.
Тест трансформации лимфоцитов может быть использован, хотя ценность теста неоднозначна.
Повторная нагрузка, как правило, оральная, считается золотым стандартом, но противопоказана в тяжёлых случаях.
Лечение. Немедленное прекращение приёма подозреваемого препарата, что в свою очередь снижает риск развития летальных реакций. Симптоматическое лечение включает в себя применение системных кортикостероидов и антигистаминовых препаратов.
Пациенты с синдромом Стивена-Джонсона и Токсическим Эпидермальным Некролизом должны лечиться в отделении интенсивной терапии с ведением пациентов как ожоговых. Не существует специфической фармакотерапии, и использование кортикостероидов, плазмафереза, внутривенного иммуноглобулина и иммуносупресантов, неоднозначно. Недавно было предложено для лечения использовать Опухоль-Некротический Фактор-альфа (инфликсимаб) при Токсическом Эпидермальном Некролизе.
Стероидные гормональные противовоспалительные средства / глюкокортикостероиды / ГКС
Тпичные и часто используемые прелставители этой группы препаратов: преднизолон и метилпреднизолон (Солу-Медрол, Метипред и др.), гидрокортизон, Кеналог,Дипроспан, Дексаметазон. Существуют глюкокортикостероиды для введения внутривенно, внутримышечно, внутрисуставно, приема внутрь, наружно, в суппозиториях (свечах).
Действие ГКС и принцип их работы
Стероидные препараты (глюкокортикостероидные, ГКС) – это самые мощные, гормональные, противовоспалительные лекарства. ГКС обладают следующими основными эффектами:
- противовоспалительным
- подавляющим иммунитет (иммуносупрессивным)
- противоаллергическим
- противошоковым
Что такое воспаление? В ответ на воздействие какого-либо повреждающего фактора (инфекция, травма, ожог, внедрение чужеродного белка и др.), организм отвечает защитной реакцией, т.е. воспалением. В поврежденном участке тела синтезируются особые вещества – медиаторы воспаления, которые создают условия для борьбы с повреждением: увеличивается приток крови, повышается температура, нервная система извещается о происходящем через болевые рецепторы. Активизируется иммунитет, иммунные сигнальные белки (цитокины), антитела и белые кровяные клетки в очаге воспаления становятся более агрессивными. Отсюда и характерные симптомы воспаления: боль, отек и припухлость, повышение местной и общей температуры, покраснение.
ГКС подавляют воспалительный ответ организма, блокируя в организме синтез медиаторов воспаления и подавляя агрессивность иммунитета. Симптомы воспаления быстро уменьшаются, но причина заболевания остается. Если симптомы болезни столь разрушительны, что требуется гормональное противовоспалительное лечение, мы выполняем исследования, в поисках более тонких и безопасных способов воздействия на течение заболевания. Даже когда болезнь имеет генетические корни, в большинстве случаев это удается.
Возможные побочные явления. Меры безопасности. Диета
Чаще всего мы сталкиваемся с:
- Язвенной болезнью двенадцатиперстной кишки или желудка
- Обострением инфекций из-за снижения иммунитета
- Повышением артериального давления
- Повышением глюкозы (сахара) в крови
- Остеопорозом
Нарушение обмена веществ с повышением массы тела мы встречаем довольно редко; в последние годы препараты ГКС стали безопаснее, и медицина научилась их деликатному использованию.
Мы сделаем все возможное, чтобы избавить Вас от приема гормональных противовоспалительных лекарств. Если прием ГКС – вынужденная мера, мы предложим Вам безопасную схему приема и диету, препятствующую нарастанию веса.
Как снизить риск побочных явлений? В первую очередь – это выбор препарата. Например, в последнее время получил распространение метилпреднизолон, обладающий большим лечебным и меньшим побочным действием, по сравнению с преднизолоном. При необходимости прием противовоспалительных препаратов может быть проведен под прикрытием противоязвенного препарата. При длительном приеме должна также проводиться профилактика остеопороза.
Во-вторых, имеет значение правильный режим приема. Ваш доктор расскажет, как правильно пользоваться лекарством в течение дня. При длительном лечении практикуются периодические изменения дозы и перерывы.
В-третьих, нельзя полагаться только на ГКС. Надо понимать, что это симптоматическое лечение. Мы будем искать и лечить причины и первичные механизмы болезни.
В-четвертых, следует помнить о правильном питании, и Ваш вес останется под контролем.
Как отказаться от ГКС?
Если Вы не можете отказаться от ГКС из-за нарастания симптомов болезни, скорее всего, недостаточно уделяется внимания негормональной .
Также важна регулярность иммуномодулирующего лечения, и борьбы с инфекцией. Отменить ГКС часто удается после коррекции состояния иммунной системы и лечения хронических инфекций. Нервный стресс, нарушение сна, нервное истощение – также возможные причины Ваших трудностей. Для отмены продолжительного приема ГКС иногда достаточно курса антидепрессивного лечения.
Базисная терапия. Делагил, Сульфасалазин, Плаквенил, Азатиоприн, Метотрексат, Циклофосфан, Ремикейд, Инфликсимаб, Хумира и другие
Базисная терапия используется для лечения аутоиммунных болезней, когда воспаление суставов и других тканей, обусловлено избыточной агрессивностью иммунитета к собственному организму. Симптомы болезни появляются после того, как иммунитет распознает какую-либо ткань организма как чужеродную. Продолжительное лечение невысокими дозами специальных «антиаутоиммунных» препаратов называется базисной терапией. Препараты для базисной терапии угнетают продукцию в организме агрессивных иммунных клеток и других агентов воспаления (провоспалительные цитокины, антитела и др.). В процессе базисной терапии проявления аутоиммунного заболевания становятся мягче или исчезают полностью. Эффект от базисной терапии обычно наступает не сразу, а спустя две недели или более.
Препараты для базисной терапии мы подбираем исходя из особенностей течения заболевания именно в Вашем случае. Препараты выбора для базисной терапии: Делагил, Сульфасалазин, Плаквенил, Азатиоприн, Метотрексат, Циклофосфан, Ремикейд, Инфликсимаб, Хумира и другие.
Базисная терапия ревматоидного артрита, системной красной волчанки или другого аутоиммунного заболевания может проводиться под лабораторным контролем и только после обследования. Вместе с аутоиммунным заболеванием базисная терапия тормозит работу противоинфекционного иммунитета. Отсюда основной риск базисной терапии – развитие инфекций из-за подавления иммунитета к ним. Поэтому до назначения базисной терапии мы проверим Вас на носительство инфекций. Если инфекции будут обнаружены, потребуется некоторое время на лечение инфекционного процесса. Иногда противоинфекционное лечение можно сочетать с базисной терапией. Инфекционный фон подлежит проверке и по ходу базисной терапии. Для профилактики и лечения инфекций удобно использовать .
Самые известные аутоиммунные ревматические болезни, при которых мы используем базисную терапию:
- ревматизм
- ревматоидный артрит
- болезнь Бехтерева / анкилозирующий спондилоартрит
- системная красная волчанка
- псориатический артрит
- реактивный артрит
- васкулит
Чтобы «не перестараться» с подавлением иммунитета, доза, обычно, повышается постепенно, с периодическим контролем анализа крови. Затем выработка агрессивных иммунных факторов снижается, но уже выработанные воспалительные агенты еще некоторое время продолжают атаковать организм, затем воспаление затихает.
Как долго продолжается прием лекарства?
Базисная терапия ревматоидного артрита или другого аутоиммунного заболевания может продолжаться от нескольких месяцев до нескольких лет. Возможно, мы будем менять дозы или препараты по ходу лечения, исходя из результатов контрольных лабораторных исследований.
Перед началом базисной терапии мы выполняем лабораторные анализы, чтобы определиться с исходными показателями агрессивности иммунитета, функции печени и почек, наличия инфекций. По ходе лечения эти показатели периодически отслеживаются – это основа безопасности лечения.
Обязательная профилактика инфекций при базисной терапии
Особое внимание мы уделяем сопутствующим инфекциям. Так или иначе, препараты для базисной терапии приводят к некоторому снижению иммунитета
И Ваша сопротивляемость болезнетворным микробам может пострадать. Если Вы, до базисной терапии, были носителем скрытой (или явной) инфекции, на фоне лечения микроорганизмы могут размножиться. Результат – микробное или вирусное воспаление где-либо (кишечник, миндалины, околоносовые пазухи, бронхи, почки, простата и др.). Чаще всего инфекционные осложнения при базисной терапии – это герпес, молочница, частые респираторные инфекции. В большинстве случаев можно справиться с ними, не отменяя базисную терапию.
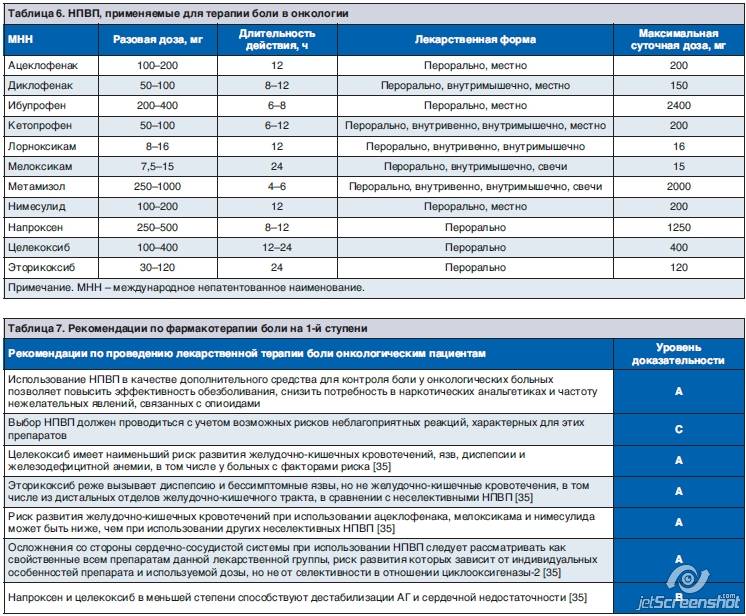
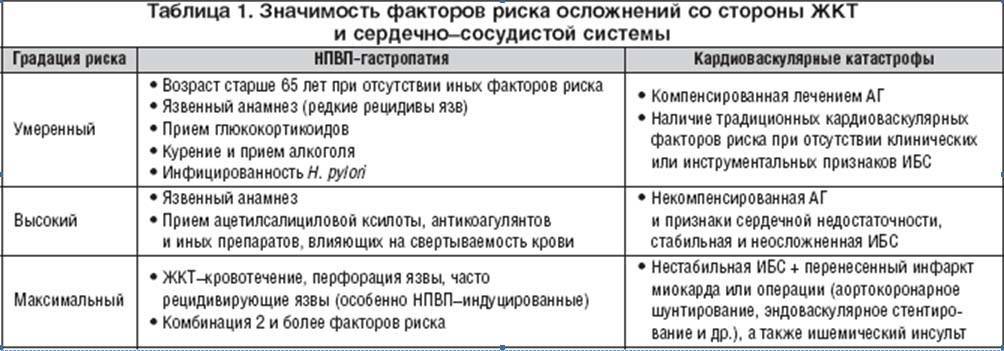
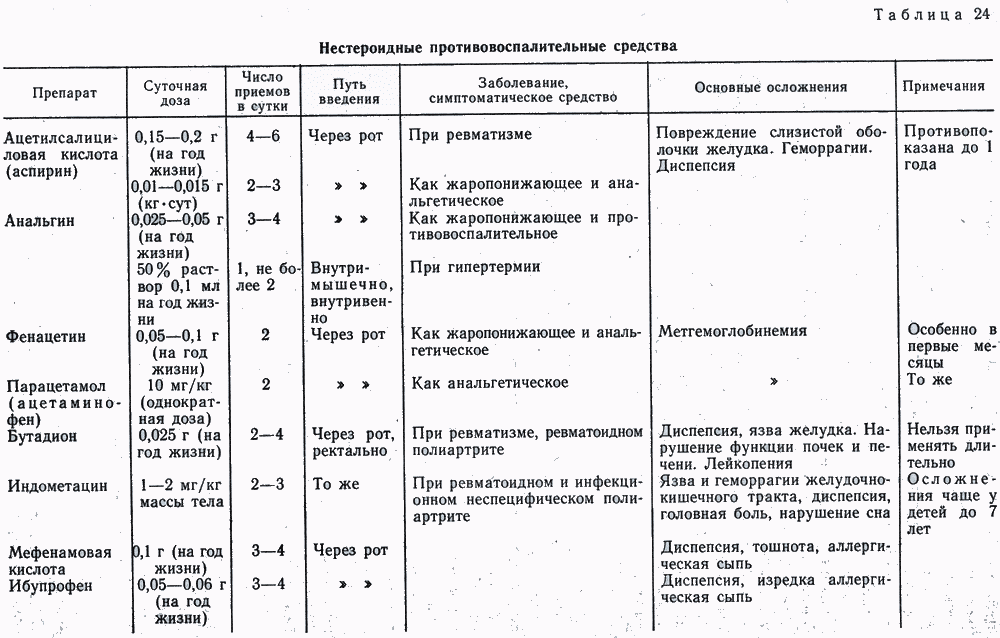
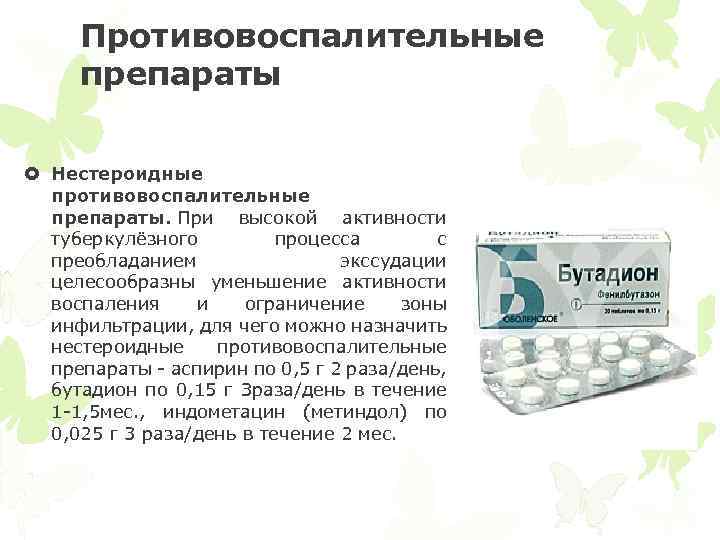
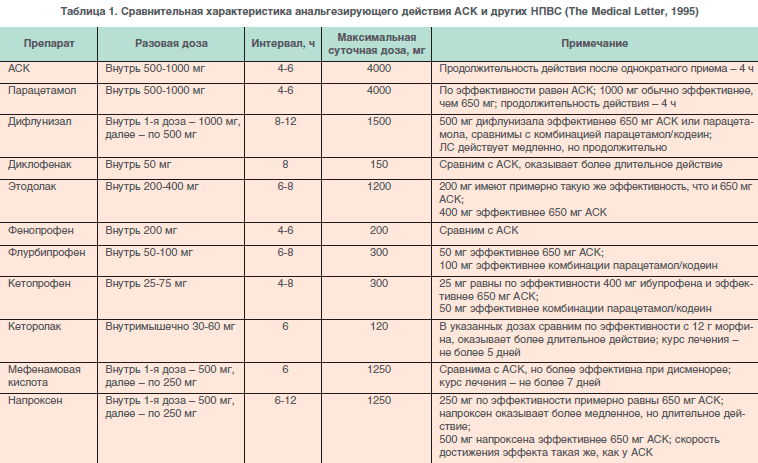
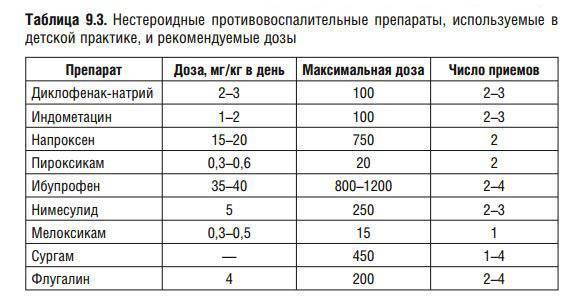
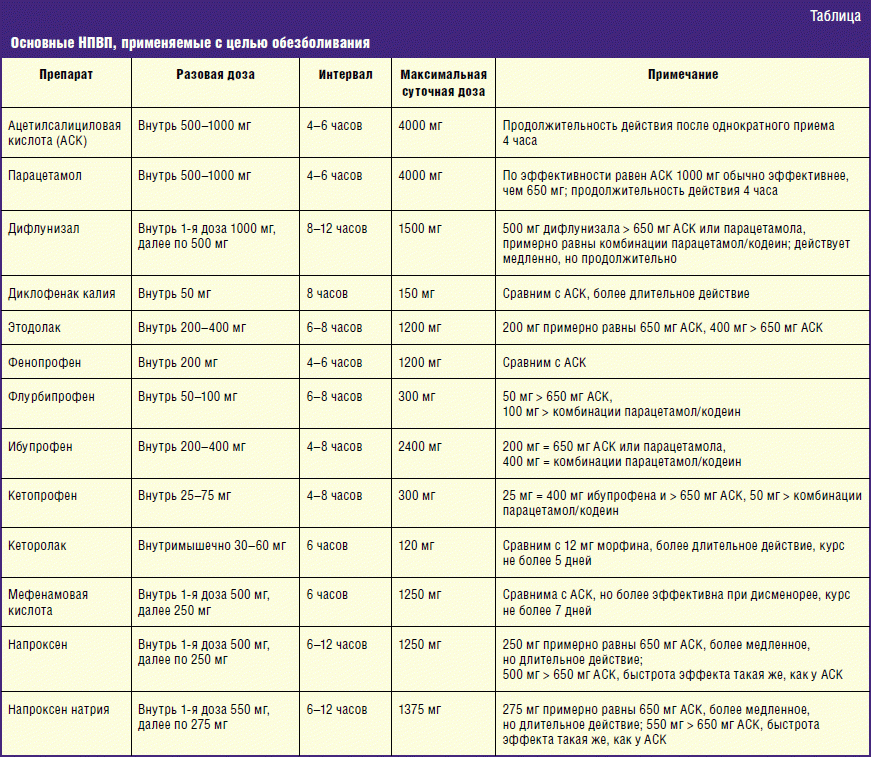
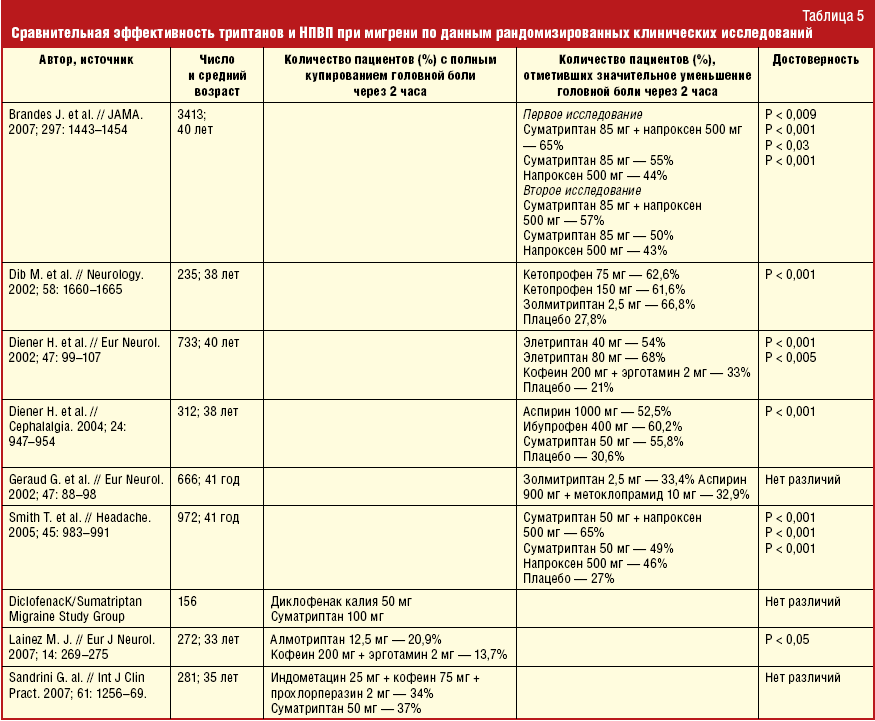
Нестероидные противовоспалительные (НПВП, НПВС)
Нестероидные противовоспалительные препараты (НПВС, НПВП) уменьшают воспалительный ответ организма, поэтому хороши, как симптоматическое средство. Препараты НПВС помогают снять боль, значительно уменьшить отёк и снизить температуру, если она есть. Для полноценного лечения аутоиммунных заболеваний мы используем, в основном, подходящий вариант , , .
При плохой переносимости нестероидные противовоспалительные препараты подлежат замене на препараты других групп. Исходя из ситуации, мы обычно подбираем комбинацию из противовоспалительного и обезболивающего препаратов.
При необходимости Ваш лечащий врач подберет препарат в зависимости от нужного эффекта и преобладающего симптома: отёка, боль и т.д.
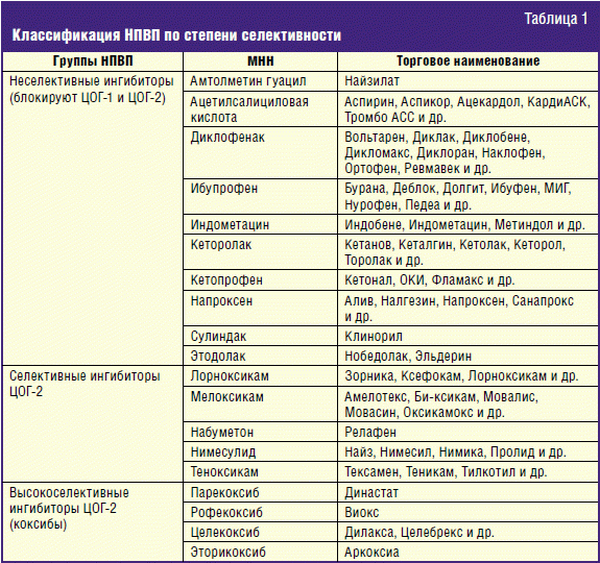
В нашей практике чаще всего используются следующие нестероидные противовоспалительные препараты: Аспирин, Диклофенак, Вольтарен, Ортофен, Ибупрофен, Нурофен, Индометацин, Нимесил, Найз, Аэртал, Мовалис, Парацетамол, Кетопрофен, Кетонал, Целебрекс, Ксефокам.
Препараты НПВС могут быть использованы в виде таблеток, мазей, инъекций или в свечах
В ответ на воздействие какого-либо повреждающего фактора (инфекция, травма, ожог, аутоиммунная агрессия и др.), организм отвечает защитной реакцией, т.е. воспалением. В поврежденном участке тела синтезируются особые вещества – простагландины, которые создают условия для борьбы с повреждением:
- увеличивается приток крови,
- повышается температура,
- нервная система извещается о происходящем через болевые рецепторы.
Нестероидные противовоспалительные препараты обладают тремя основными эффектами:
- противовоспалительным
- обезболивающим
- жаропонижающим
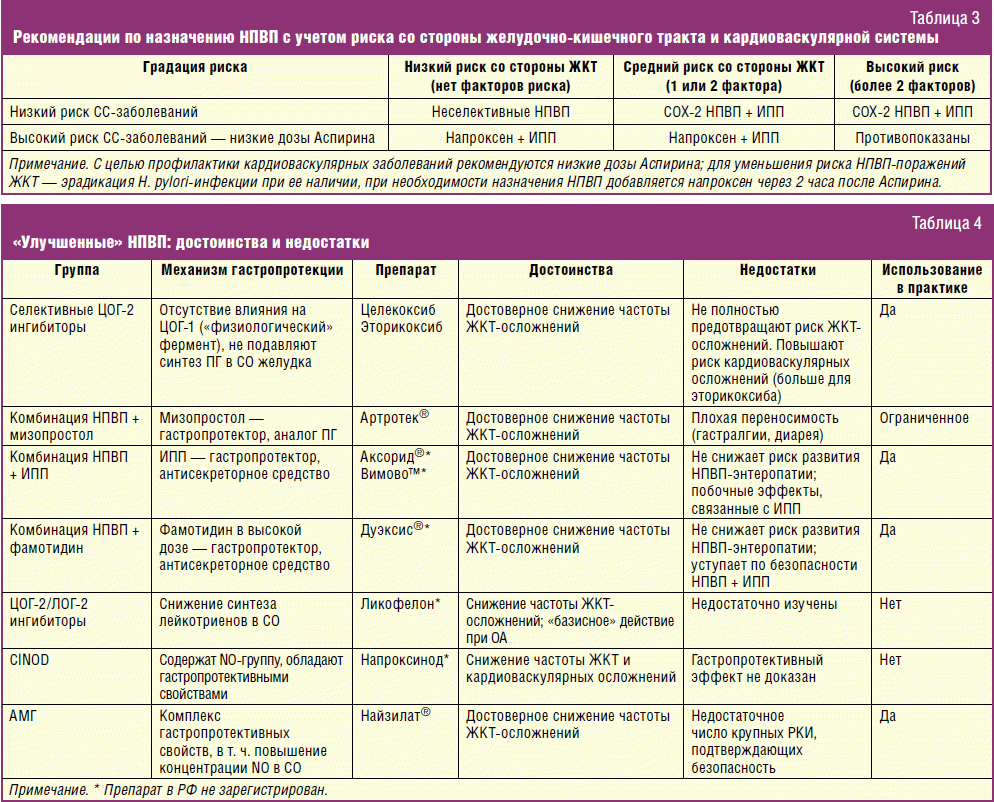
Мы стараемся использовать НПВП селективного действия, которые блокируют преимущественно ЦОГ2 (ЦОГ1 и ЦОГ2 – ферменты, участвующие в развитии воспаления). Это намного безопаснее для желудочно-кишечного тракта. При необходимости прием нестероидных противовоспалительных препаратов может быть проведен под прикрытием противоязвенного препарата.
Принимать НПВП следует с едой, и такой периодичностью, чтобы препарат не накапливался в избыточной концентрации.
Когда мы видим пациентов, «подсевших» на НПВП, обычно обнаруживается недостаточное внимание к причине и механизмам развития болезни
В случае аутоиммунных болезней (ревматизм, ревматоидный артрит, болезнь Бехтерева, системная красная волчанка, псориатический артрит, реактивный артрит, васкулит и др.), обычно это отказ от иммуномодулирующего лечения, и борьбы с инфекцией, гиперактивное состояние нервной системы.
При остеохондрозе, артрозе, остеоартрозе– недостаточное внимание физиотерапии и реабилитации, неправильно подобранная гимнастика, отказ от лечения .
При грыже позвоночного диска – продолжающееся давление грыжи на спинной мозг или нерв.
При подагре – недостаточное выведение из организма мочевой кислоты.
В подобных случаях мы выполняем анализы крови и мочи, в поисках более тонких и безопасных способов воздействия на течение заболевания. Даже когда болезнь имеет генетические корни, в большинстве случаев это удается.
Аллергические реакции на один из препаратов среди НПВС
Определение. Крапивница, отёк Квинке и другие аллергические проявления на единственный препарат из НПВС или на несколько химически сходных препаратов внутри группы.
Патомеханизм. Пациенты с такой гиперчувствительностью хорошо переносят другие НПВС химически не сходные с повинным препаратом. Клинические проявления и время развития таких реакций подразумевает Ig-E опосредованный механизм развития. Положительные кожные тесты или выявление специфических Ig-E в крови подтверждает диагноз. Особенно часто подобный механизм развивается на пирозолоновые производные.
Клинические проявления. Генерализованная крапивница и/или отёк развиваются в течение нескольких минут после употребления внутрь. Прогрессирование до анафилактических реакций, включая шок описаны в практике.Чаще всего анафилаксия связана с применением пирозолоновых производных, парацетамола, ибупрофена, диклофенака и напроксена.
Диагностика. Определение специфических иммуноглобулинов по крови считается менее практичным, чем кожные тесты.
Лечение. Строгое избегание виновного препарата и химически сходных аналогов. Десенсибилизация не рекомендована. Назначение альтернативных НПВС возможно только после проведения оральных плацебо контролируемых проб на толерантность.