Эпилепсия: общая характеристика
В классическом определении, эпилепсия – это психическое заболевание, проявляющееся в виде периодических пароксизмальных припадков, которая чаще всего сопровождается неврологическими и соматическими патологиями и тенденцией личности к концентрическому слабоумию. С клинической точки зрения, эпилепсии свойственны хронические психозы и другие расстройства личности. Припадки возникают в следствии резкой синхронной активности нейронных соединений, называемых разрядами. Характерные особенности пароксизмов, как и симптоматика, напрямую зависят от вида и формы проявления болезни.
Виды и формы эпилепсии у детей
Для детей, свойственны в том числе и традиционные виды эпилепсии – рефлекторная, височная, лобная и синдром Леннокса-Гасто, но ниже рассмотрены исключительно характерные для несовершеннолетней формы.

Фебрильные судороги.
Возраст – до 6 лет.
Высокая температура тела является серьезным фактором стресса для ребенка. Характеризуется сильными продолжительными судорогами и потерей сознания ребенком. Часто фебрильную эпилепсию путают с ознобом или проявлениями лихорадки.
Инфантильные спазмы.
Возраст – до 2 лет.
Проявляется резким поднятием головы или конечностей ребенком. Могут повторяться многократно даже в течение дня. Сопровождается задержкой в интеллектуальном развитии малыша. В 2-3 года инфантильные спазмы прекращаются, чаще всего болезнь перетекает в синдром Леннокса-Гасто.
Роландическая эпилепсия.
От 2 до 13 лет.
Приступы проявляются в виде онемения одной из частей лица, языка и губ. Речь затруднена, порой ребенок не может вспомнить, как называется та или иная вещь. Сознание сохраняется. Возможно проявление и других видов спазмов.
Миоклоническая эпилепсия.
Пубертатный период
Атонические и тонико-клинические припадки с потерей сознания, чаще всего происходят по утрам или под воздействием резких и неожиданных раздражающих факторов. Отклонений в интеллекте у подростков с подобным отклонением не замечается.
Виды приступов у детей
Существуют десятки различных видов эпилептических припадков, но наиболее распространенными, особенно среди детей, являются следующие 3 вида:
- Атонические приступы. Подразумевают резкое одновременное расслабление мышц. Очень похоже на обычный обморок.
- Тонико-клинический припадок. Чаще всего его эффект напрямую и ассоциируется с эпилепсией. Припадок выражается в потере сознания и одновременных судорог всего тела. Обычно длится всего несколько минут.
- Абсансы. Заметить признаки этой формы достаточно сложно. Во время приступа человек просто замирает. Может сопровождаться тиком глазных век. Длится всего 3-4 секунды, во время приступа больной не реагирует на происходящее.
Эпилептические признаки не обязательно связаны с потерей сознания, например, при фибральной, роландической и миоклонической формах болезни, ребенок полностью или частично сохранит сознание и даже восприятие температуры и боли.
Виды истинных кист головного мозга
Существует несколько видов мозговых кистозных полостей:
- Патологические проявления кистозных полостей ретроцеребеллярного пространства возникают из-за поражения толщи мозговой ткани. Повреждение церебральной паренхимы возникают из-за нарушения кровообращения, воспалительных процессов (энцефалиты, менингиты), после оперативных вмешательств. Ретроцеребеллярные полости увеличиваются при повторных инфекциях, кровотечениях;
- Арахноидальные кисты локализуются между оболочками. У детей образование может иметь врожденную этиологию. У взрослых образуется после травм, воспалений. Опасность арахноидальной полости заключается в компрессии мозговой паренхимы, что сопровождается увеличением внутричерепного давления;
- Шишковидная кистозная полость локализуется между полушариями. Повреждение области расположения шишковидной железы сопровождается нарушениями гормонального обмена. Причина нозологии – закупорка протока, эхинококковое повреждение;
- Субарахноидальная внутримозговая киста имеет врожденную этиологию. Клиническая картина образования характеризуется внутричерепной пульсацией, ощущением неустойчивости, мышечными судорогами. Диагностика образования осуществляется с помощью магнитно-резонансной томографии;
- Эпифизарная киста головного мозга сопровождается сонливостью, дезориентацией в пространстве, двоением объектов в глазах. Симптоматика разносторонняя, но преобладают признаки повреждения шишковидной железы. Выявляется аномальная структура с помощью магнитно-резонансной томографии. Если полость крупная, требуется хирургическое вмешательство с целью декомпрессии мозговых структур;
- Киста сосудистого сплетения относится к виду псевдокист. Обнаруживается нейросонографией беременной женщины;
- Лакунарная киста находится в варолиевом мосту, подкорковых структурах. Основной причиной у пожилых людей является атеросклероз артерий мозга;
- Пинеальная кистозная полость является этиологическим фактором расстройства обменных процессов, двигательной активности. Патология становится причиной энцефалита и гидроцефалии;
- Ликворная ограниченная полость располагается между мозговыми оболочками. Этиологические факторы нозологии – травмы, воспалительные процессы, инсульты. Образование вызывает паралич ног, мышечные судороги, психозы, рвотный рефлекс;
- Порэнцефалическая кистозная полость является результатом перенесенных инфекций. Нозология опасна развитием гидроцефалии, увеличения внутричерепной гипертензии. Некоторые ученые утверждают о наследственной этиологии образования, так как обнаруживается у детей после рождения.
Описанные виды отличаются от псевдообразований на томограммах посредством установки специфического расположения полостей.
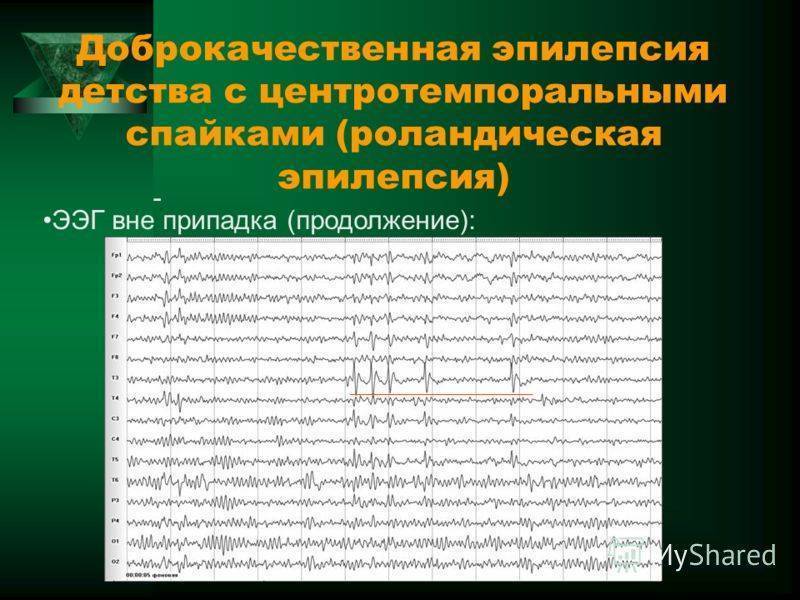
Симптомы доброкачественной роландической эпилепсии
При роландической эпилепсии у пациентов периодически возникают приступы, которые носят умеренный характер. При этом приступ протекает без утраты пациентом сознания. Зачастую перед ним больной испытывает сенсорную ауру, для которой характерны такие ощущения, как покалывания, пощипывания, онемение на деснах, лице, глотке, языке и губах. Затем возникают сильные тонические и мышечные сокращения.
Если у пациента случается гемифациальный приступ, у него наблюдаются судороги в мышцах одной половины лица. При фарингооральном приступе случаются односторонние судороги языка, губ, гортани и глотки, которые неизбежно сопровождаются нарушением речи. Из-за судорожных сокращений мышц гортани появляются горловые звуки, которые напоминают булькание или полоскание горла.
Приступы у пациентов происходят в основном в ночное время. Нередко они наблюдаются в период засыпания или пробуждения. В редких случаях наблюдаются и дневные, и ночные приступы. На 20% всех случаев заболевания приходятся брахиофациальные приступы, для которых характерно распространение судорог лицевой области на гомолатеральную руку. У пациентов могут также наблюдаться более тяжелые формы приступов, при которых судороги охватывают все мышцы тела. Обычно из-за таких обширных судорог пациент теряет сознание.
Лечение
Проблема лечения доброкачественной роландической эпилепсии вызывает множество споров и противоречий между врачами и учеными. Многие из специалистов считают, что в связи с тем, что выздоровление приходит к пациенту без употребления каких-либо лекарств, назначение антиэпилептической терапии не имеет смысла.
 С этой точки зрения, пациентам рекомендуется для профилактики находиться на учете у врача до полного выздоровления. Другие специалисты утверждают, что необходимо проводить антиэпилептическую терапию при повторных эпиприступах. Это связано с тем, что существует не только возможность ошибки при определении диагноза, но и вероятность перехода болезни в синдром псевдоленнокса. К счастью, случаи такого перехода достаточно редки, однако специалисты утверждают, что необходимо принимать в рассмотрение все варианты.
С этой точки зрения, пациентам рекомендуется для профилактики находиться на учете у врача до полного выздоровления. Другие специалисты утверждают, что необходимо проводить антиэпилептическую терапию при повторных эпиприступах. Это связано с тем, что существует не только возможность ошибки при определении диагноза, но и вероятность перехода болезни в синдром псевдоленнокса. К счастью, случаи такого перехода достаточно редки, однако специалисты утверждают, что необходимо принимать в рассмотрение все варианты.
При лечении детей с данной болезнью врачи используют только один препарат. По-другому этот процесс принято называть монотерапией. Как правило, пациенту назначают один из препаратов вальпроевой кислоты.
Если пациент имеет личную непереносимость данного медикамента или не ощущает улучшения состояния после пропития его курса, то назначают другие препараты. К ним относятся такие лекарства, как топирамат или леветирацетам. При достижении ребенком возраста более 7 лет, разрешается употребление карбамазепина. Однако, существует вероятность, что он приведет к противоположному эффекту – учащению приступов. Это явление называется феноменом аггравации.
Особенности клинических проявлений эпилепсии в зависимости от локализации патологического очага
Височная форма фокальной эпилепсия является самой часто встречаемой. Эпилептогенный очаг расположен в височной доле головного мозга. Височная фокальная эпилепсия характеризуется припадками с потерей сознания, наличием автоматизмов и ауры. Приступ длится в среднем 30-60 секунд. Оральные автоматизмы присущи детям, а автоматизмы по типу жестов – взрослым. Пароксизмы височной фокальной эпилепсии имеют вторничную генерализацию. Постприступная афазия фиксируется при поражении доминантного полушария височной доли головного мозга.
Эпилептический очаг лобной фокальной эпилепсии расположен в лобной доле головного мозга. Данный очаг провоцирует кратковременные пароксизмы, которые могут проходить сериями. Для лобной ФЭ не характерна аура. Симптомы лобной ФЭ: поворот глаз и головы в одну сторону, сложные автоматические жесты, эмоциональное возбуждение, крики, вздрагивания, агрессия. Если очаг патологии находится в предцентральной извилине, то появляются двигательные пароксизмы джексоновской эпилепсии. Эпилептические приступы лобной фокальной эпилепсии возникают во время сна.
При расположении очага в затылочной доле головного мозга происходят эпилептические приступы, сопровождающиеся нарушением зрения. Например, сужение зрительных полей, зрительные галлюцинации, иктальное моргание, транзиторный амавроз и др. Длительность зрительных галлюцинаций – 13 минут.
Расположение очага эпилептической активности в теменной доле является редкостью. Теменная доля поражается в случае наличия опухоля или корковой дисплазии. Теменная фокальная эпилепсия характеризуется простыми соматосенсорными пароксизмами: кратковременная афазия или паралич Тодда. Если зона эпилептической активности локализуется в постцентральной извилине, то могут происходить джексоновские припадки.
Лечение эпилепсии
Лечение – это длительный и сложный процесс. Даже при правильном подборе лекарств и полном отсутствии каких-либо проявлений в течение длительного времени, врачи говорят лишь о стойкой ремиссии, но не о полном устранении заболевания. Основу терапии составляют медикаментозные средства:
- противосудорожные препараты (фенобарбитал, клоназепам, ламотриджин, депакин и другие): принимаются постоянно для предупреждения припадков;
- транквилизаторы (феназепам, диазепам): устраняют тревожность и расслабляют организм;
- нейролептики (аминазин): снижают возбудимость нервной системы;
- ноотропы (пирацетам, мексидол, пикамилон): улучшают обмен веществ в головном мозге, стимулируют кровообращение и т.п.;
- мочегонные (фуросемид): используются сразу после припадков для устранения отека головного мозга.
При необходимости врач может назначить и другие группы препаратов.
Если лекарства недостаточно эффективны, врачи могут прибегнуть к хирургическому лечению. Выбор конкретной операции зависит от локализации патологического очага и формы заболевания:
- удаление патологического образования (опухоли, гематомы, абсцесса), которое стало причиной приступов;
- лобэктомия: иссечение участка мозга, в котором возникает эпилептогенный очаг, чаще височной доли;
- множественная субпиальная транссекция: используется при значительном размере очага или невозможности его удаления; врач делает мелкие надрезы в ткани мозга, которые останавливают распространение возбуждения;
- каллезотомия: рассечение мозолистого тела, соединяющего оба полушария мозга; используется при крайне тяжелых формах заболевания;
- гемисферотопия, гемисферектомия: удаление половины коры головного мозга; вмешательство используется крайне редко и только у детей до 13 лет ввиду значительного потенциала для восстановления;
- установка стимулятора блуждающего нерва: устройство постоянно возбуждает блуждающий нерв, оказывающий успокоительное действие на нервную систему и весь органим.
При наличии показаний могут использоваться остеопатия, иглорефлексотерапия и фитотерапия, но лишь в качестве дополнения к основному лечению.
Как проявляется: какие первые симптомы
Как определить эпилепсию у ребенка? Первые проявления болезни могут проявляться в любом возрасте, но, как правило, чаще всего это происходит в младенческом и дошкольном.
Судорожные приступы эпилепсии у грудничков могут развиться на фоне повышенной температуры, испуга или прочих внешних факторов.
Симптомы эпилепсии у маленьких детей опасны тем, что могут маскироваться под другие заболевания или явления.
Первые признаки недуга у младенцев следующие:
- Самостоятельные неритмичные подергивания конечностей.
- Мелкие, ритмичные и быстрые сокращения мышц с одной стороны лица, способные переходить на руку и ногу с аналогичной стороны.
- Быстрая резкая остановка взгляда ребенка или резкое прекращение им любых движений.
- Поворот в сторону головы и глаз, часто сопровождаемый отведением руки в ту же сторону.

Малыш может периодически вздрагивать всем телом, вскрикивать, совершать размашистые дрожания ручками.
У детей в дошкольном и школьном возрасте чаще всего встречается идиопатическая парциальная эпилепсия, доброкачественная затылочная с ранним дебютом и синдром Ландау-Клеффнера.
Эти формы проявляются простыми приступами со зрительными дефектами:
- галлюцинации и зрительные иллюзии;
- головная боль;
- судорожные нарушения;
- тошнота, рвота.
Для синдрома Ландау-Клеффнера характерны такие проявления:
- эпилептические приступы;
- афазия;
- поведенческие нарушения.
Первые симптомы — нарушения вербальной агнозии и речи.
После появляются эпилептические припадки, в основном, ночного характера. Приступы длятся недолго, могут сопровождаться гиперактивностью и агрессией.
В подростковом возрасте заболевание может причинять еще больше сложностей. Ребенок может не признавать болезнь и игнорировать наставления врачей и родителей.

Кроме того, подросток может осознанно избегать общения с окружающими, что становится причиной социальной изоляции.
Проблемы такого характера требуют вмешательства психолога.
Специалист вместе с подростком и его родителями должен обсудить режим отдыха и работы, время, проводимое за компьютером, физическую активность и прочие факторы.
В подростковом периоде распространенной является миоклоническая эпилепсия. К причинам ее появления относится нестабильный гормональный фон и общая перестройка организма.
Судороги при этой форме сопровождаются симметричными мышечными сокращениями. Чаще всего это разгибательные мышцы конечностей. Подростков в данном случае может ощущать резкий толчок под колено, и резко присаживаться или даже падать от него.
В случае мышечных сокращений рук подросток может резко уронить или забросить предмет, который находится у него в руке.
Как правило, такие приступы случаются в сознании и часто провоцируются нарушениями сна или резким пробуждением. Данная форма легко поддается терапии.
Симптомы фокальной эпилепсии
Фокальная эпилепсия характеризуется парциальными фокальными эпилептическими пароксизмами. Пароксизмы бывают простые, не сопровождающиеся потерей сознания, и сложные, без утраты сознания. Простые парциальные эпилептические припадки бывают вегетативными, соматосенсорными, моторными, сенсорными, с галлюцинаторным компонентом и с психическими расстройствами.
Сложные парциальные эпилептические приступы могут начинаться как простые, но затем происходит повреждение сознания. После припадка может быть спутанность сознания.
Вторично генерализованные парциальные припадки начинаются как простой или сложный фокальный приступ, но затем возбуждение переходит и на другие отделы коры головного мозга. Таким образом пароксизм приобретает клонико-тонический вид. У больного могут фиксироваться различные виды парциальных пароксизмов.
Симптоматическая фокальная эпилепсия сопровождается той симптоматикой, которая соответствует основному поражению мозга. Данный вид эпилепсии характеризуется снижением интеллекта, задержкой психического развития и нарушением когнитивной сферы ребенка.
Идиопатическая фокальная эпилепсия доброкачественна, и не характеризуется нарушениями психических и интеллектуальных сфер.
Уход
Учитывая доброкачественный характер заболевания и низкую частоту приступов, лечение часто не требуется. Если лечение оправдано или предпочитается ребенком и его или ее семьей, противоэпилептические препараты обычно может легко контролировать припадки.Карбамазепин является наиболее часто используемым препаратом первого ряда, но многие другие противоэпилептические препараты, включая вальпроат, фенитоин, габапентин, леветирацетам и суть также были признаны эффективными. Некоторые рекомендуют дозировку перед сном. Лечение может быть непродолжительным, и лекарства почти наверняка можно прекратить через два года без судорог и с нормальными результатами ЭЭГ, возможно, даже раньше.Информирование родителей о Роландической эпилепсии – краеугольный камень правильного лечения. Травмирующее, а иногда и продолжительное воздействие на родителей очень велико.
Неясно, есть ли у клобазам по сравнению с другими лекарствами от судорог.
Течение болезни
Огромным плюсом патологии безусловно является факт, что приступы очень редкие, а их продолжительность не превышает 2-3 минут. Известно много случаев, когда они были единичными и повторялись не больше, чем несколько раз за год. Конечно, приступы могут возникать более часто, но с течением временем и взрослением ребенка, они гарантированно будут случаться реже и реже.
Если сравнивать доброкачественную роландическую эпилепсию с Джексоновской, то первая не оказывает абсолютно никакого влияния на развитие ребенка, в том числе психомоторное и физическое, и не вызовет олигофрению.
Однако, полностью безопасным данное заболевание назвать нельзя. У небольшого количества носителей болезни, а именно у 3%, эпилепсия приводит к неполному параличу половины лица, который имеет название преходящий гемипарез.
Терапия фокальной эпилепсии
Лечение фокальной эпилепсии назначается врачом-неврологом и эпилептологом, и включает в себя прием антиконвульсантов. К антиконвульсантам относится: карбамазепин, топирамат, фенобарбитал, леветирацетам и др. Для лечения теменной и затылочной эпилепсии фармакотерапии будет достаточно. При височной фокальной эпилепсиии спустя 1-2 года терапии может возникнуть резистентность к проводимому противосудорожному лечению. Если эффект от терапии отсутствует, то врач назначает операцию.
Операция проводится нейрохирургами, и направлена на полное удаление очагового образования (мальформации, опухоли, кисты) или частичное удаление эпи-участка. Фокальная резекция применяется в том случае, если очаг эпилептической активности хорошо локализуем. Если к эпилептогенной зоне прилегают клетки, которые тоже являются источником эпилептической активности, то назначается расширенная резекция.
Дифференциальная диагностика
Первое, что необходимо подвергнуть дифференцировке, это внешние признаки. Существует много причин их появления, главные из них:
- черепно-мозговая травма;
- внутримозговые опухоли;
- многие виды воспалений головного мозга.
Такие явления, как сохранность интеллекта, анамнестические данные и отсутствие патологий или изменений в поведении и психоневрологическом состоянии, а также стандартная и стабильная активность в записях ЭЭГ, свидетельствуют о наличии доброкачественной роландической эпилепсии. Для того, чтобы не ошибиться в постановке диагноза, лучше сделать магнитно-резонансную томографию головного мозга.
Дифференциальную диагностику эпилепсии гораздо сложнее проводить при наличии таких осложнений, как частичные, так называемые парциальные эпиприступы. Осложнения объясняются тем, что у пациента выявляют нарушение сознания, которого на самом деле нет, принимая за него свойственные доброкачественной роландической эпилепсии нарушения речи.
Также сложности вызывает то, что ночные расстройства сознания обнаружить довольно непросто
В данном случае очень важно внимательно изучать данные ЭЭГ. Они показывают изменения активности в виде очагов при лобной и височной эпилепсии
Трудности возникают и при отличии доброкачественной роландической эпилепсии от синдрома псевдоленнокса. Такое заболевание диагностируется у как минимум 5% людей, подверженных эпилепсии.
Синдром Леннокса-Гасто характеризуется задержкой нейтронного и психического развития и слиянием миоклонических, тонических эпиприступов с атипичными абсансами. Именно по этим признакам возможно отличить одно заболевание от другого.
Лечение Лобной эпилепсии у детей:
Лечение лобной эпилепсии направлено на полное избавление от эпилептических приступов. Лобная эпилепсия одна из самых сложных форм для терапии. Препараты медикаментозного лечение и дозировка подбираются индивидуально. Для лечения используются карбамазепин, вольпроат, гексамидин, дифенин. Препараты направлены на уменьшение возбудимости нервных клеток головного мозга, что позволяет мозгу нормально функционировать. Если при монотерапии не добиваются результатов, тогда применяется политерапия – применение 2 или более лекарственных вышеперечисленных препаратов одновременно – а также симптоматическая терапия. Даже после прекращения приступов дети продолжают принимать препараты на протяжении ещё 2 лет. Только в крайних случаях используется хирургический метод лечения. К нему прибегают только, когда наблюдается большое количество эпилептических приступов, неэффективность медикаментозного лечения, фокальные приступы. После удаления очага, вызывающего приступы, больной полностью от них избавляется. Операция может быть назначена ребенку в любом возрасте – будь то грудничок, ребенок дошкольного или школьного возраста. Чем младше ребенок, тем легче ему перенести операцию.
Прогноз зависит от локализации очага в лобной доле, структурного поражения мозга и ранней диагностики
Частые приступы ухудшают социальную адаптацию больных, поэтому очень важно начать своевременное обследование и незамедлительное лечение
Этиология и патогенез
Возникновение Обморока связывают с острым расстройством метаболизма ткани мозга вследствие глубокой гипоксии (см.) или возникновением условий, затрудняющих утилизацию тканью мозга кислорода (см. Гипогликемия).
В большинстве случаев Обморок имеет рефлекторный неврогенный генез, связанный с врожденными или приобретенными особенностями организма.
Обморок может быть обусловлен воздействием различных факторов, вызывающих преходящий спазм сосудов головного мозга, в т. ч. отрицательными эмоциями в связи с испугом, неприятным зрелищем, конфликтной ситуацией (психогенный О.); болью (болевой О.); применением нек-рых лекарственных средств, напр, ганглиоблокаторов; раздражением нек-рых рецепторных зон, напр, синокаротидной области (синокаротидный Обморок), блуждающего нерва (вазовагальный О.), вестибулярного аппарата и др. Патогенные церебральные сосудистые эффекты, возникающие при этом, нередко сопряжены с брадикардией и падением АД. В происхождении вазовагального О. придается значение также центральным парасимпатическим влияниям.
О. могут быть следствием нарушений адаптационных механизмов при заболеваниях головного мозга, поражающих надсегментарные вегетативные образования, а также при функциональных нарушениях, возникающих у практически здоровых лиц, но временно ослабленных в результате воздействия неблагоприятных факторов окружающей среды, эндогенных или экзогенных интоксикаций, недоедания, недосыпания, значительного переутомления. О. у этих лиц чаще возникает на фоне действия указанных факторов при резком возрастании двигательной, умственной и эмоциональной активности.
О. может возникнуть при длительном неподвижном стоянии или быстром вставании из горизонтального положения, особенно после ночного сна (ортостатический Обморок), а также при значительных физических усилиях (кросс, преодоление полосы препятствий и т. п.) и интенсивной умственной деятельности, сопровождающихся эмоциональным напряжением.
Гипоксия ткани мозга или нарушения церебрального метаболизма другого генеза, развивающиеся при нек-рых заболеваниях и патологических состояниях, являются причиной возникновения так наз. симптоматических О. Эти О. часто бывают обусловлены нарушениями сердечной деятельности — изменением ритма типа синдрома Морганьи — Адамса — Стокса, пороками клапанов сердца, снижением сократительной функции миокарда, ишемической болезнью сердца; артериальной гипотензией и гипертоническими кризами, коллаптоидными реакциями (см. Коллапс); вегетативно-сосудистыми пароксизмами при аллергических состояниях и эндокринногормональных дисфункциях, гипоталамических кризах, мигрени; нарушениями мозгового кровообращения при органических заболеваниях головного мозга и его сосудов (опухоли, гипертензионно-гидроцефальные синдромы, атеросклероз, церебральные васкулиты и др.); окклюзиями, стенозами и деформацией магистральных сосудов, кровоснабжающих головной мозг; периодической вертебрально-базиллярной сосудистой недостаточностью (синдром Унтерхарншейдта); болезнями крови, при к-рых ухудшается транспорт кислорода; гипогликемическими состояниями, нарушениями внешнего дыхания.
В нек-рых случаях О. бывает вызван экстремальными воздействиями окружающей среды — недостатком кислорода во вдыхаемом воздухе (см. Высотная болезнь), ускорением в направлении таз — голова, возникающим в самолете, в лифте и т. д. (см. Ускорение).