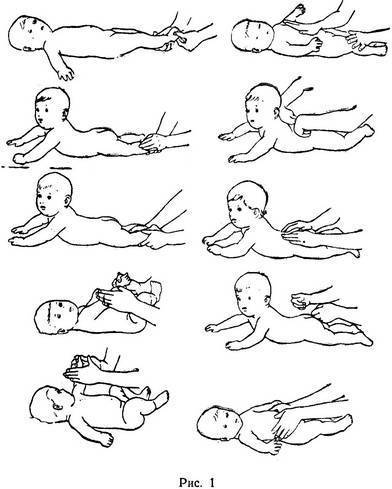
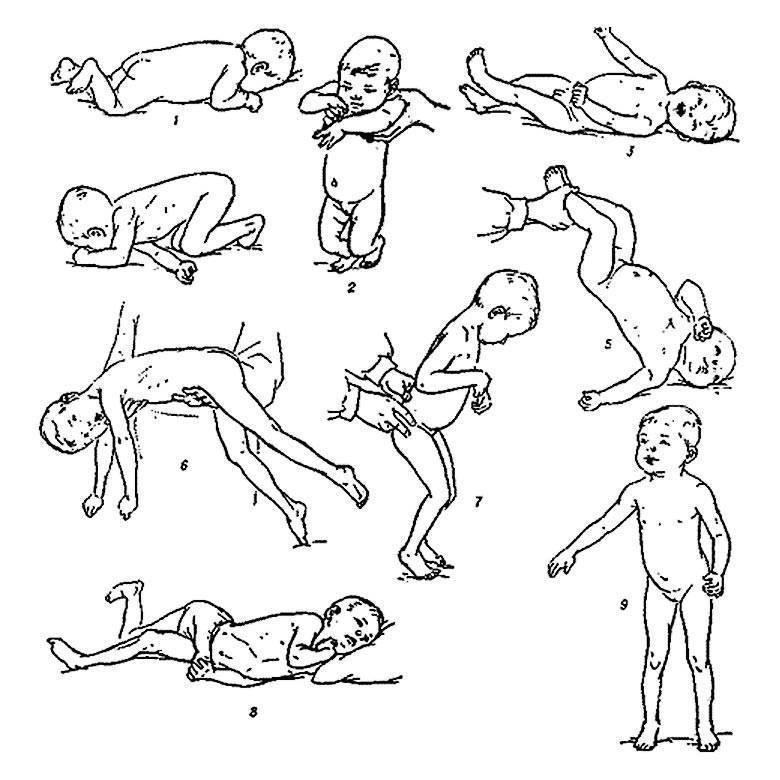
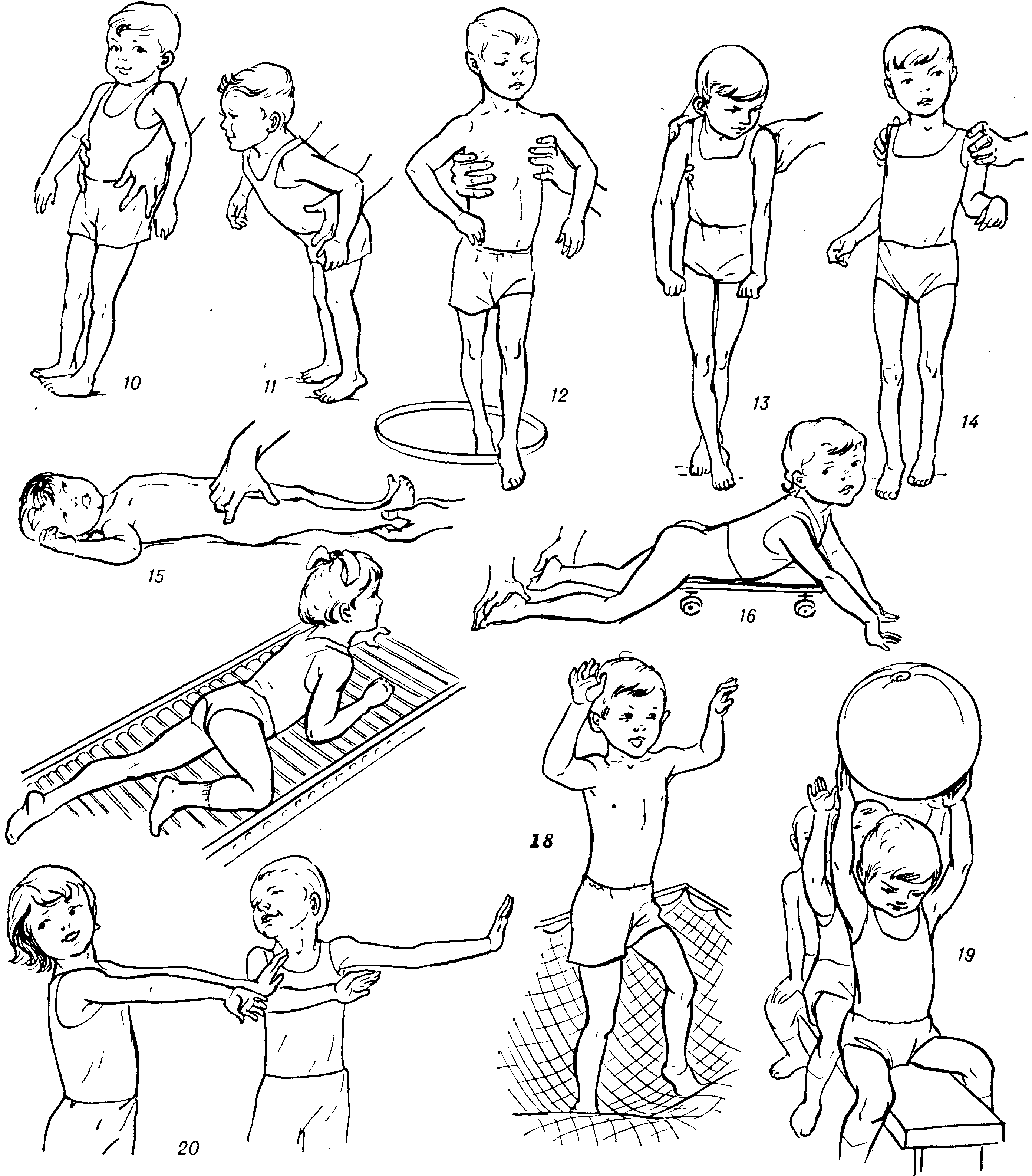Степени задержки
Степени задержки выделяют в зависимости от числа возрастных интервалов, на которые психомоторное развитие малыша запаздывает.
- Лёгкая степень задержки (или, как её ещё называют, темповая задержка) диагностируется в случае, если отклонения в развитии не превышают трёх месяцев. Нарушения в развитии некоторых моторных навыков характерны для детей, которые болеют рахитом. При отсутствии симптомов повреждения мозга наблюдается полное восстановление всех психомоторных функций.
- Средняя степень задержки диагностируется в случае, если отставание в развитии составляет от 3-х до 6-ти месяцев. Она встречается у детей, которые перенесли менингит, страдают от эпилепсии, а также при различных формах энцефалопатии. Средняя степень задержки требует проведения комплексного обследования для диагностики причин отставания в развитии;
- Тяжёлая степень задержки диагностируется, если отставание в развитии составляет более 6-ти месяцев. Она сочетается с такими патологическими состояниями, как: пороки развития головного мозга, нарушения обменных процессов, генетические синдромальные состояния, гипотиреоз, энцефалит.
Лечебно-диагностические мероприятия при любой степени задержки психомоторного развития строго индивидуальны и определяются лечащим врачом после осмотра и сбора анамнеза.
Наши врачи
Столярова Светлана Анатольевна
Врач – детский эндокринолог, кандидат медицинских наук, врач высшей категории
Стаж 33 года
Записаться на прием
Федорова Елена Владимировна
Врач-хирург, кандидат медицинских наук, врач высшей категории
Стаж 22 года
Записаться на прием
Тюкалова Наталья Рудольфовна
Врач-гематолог, педиатр, кандидат медицинских наук
Стаж 30 лет
Записаться на прием
Тарбая Нуца Омаровна
Врач акушер-гинеколог детский, врач высшей категории
Стаж 11 лет
Записаться на прием
Афанасьев Александр Николаевич
Врач-педиатр, заведующий КДО
Стаж 23 года
Записаться на прием
Третьяков Антон Александрович
Врач травматолог-ортопед
Стаж 9 лет
Записаться на прием
Гурьева Екатерина Вадимовна
Врач ультразвуковой диагностики КДО
Стаж 5 лет
Записаться на прием
Максин Дмитрий Александрович
Врач-невролог детский, врач высшей категории
Стаж 29 лет
Записаться на прием
Задержка развития речи у детей
Задержка речевого развития у детей может происходить по разным причинам. Основными из них принято считать:
- патологию развития во внутриутробном периоде;
- травмы головы в раннем возрасте;
- травмы психологического характера;
- задержку нервно-психического развития;
- проблемы со слухом;
- недостаток общения со взрослыми.
Клинические проявления задержки речевого развития у детей заключаются в следующем:
- в возрасте до 4-х месяцев ребёнок не реагирует на появление взрослого;
- в возрасте до 9-ти месяцев ребёнок не лепечет;
- в возрасте до 1,5 лет ребёнок испытывает проблемы с глотанием и жеванием;
- в возрасте 1,5 лет ребёнок не понимает простые слова и команды;
- к двум годам словарный запас ребёнка остаётся ограниченным и не расширяется;
- в возрасте до 2,5 лет ребёнок не умеет составлять простые предложения;
- в возрасте до 3-х лет речь ребёнка либо слишком медленная, либо слишком быстрая и неразборчивая;
- в возрасте 3-х лет ребёнок не умеет составлять предложения или использовать фразы взрослого;
- в возрасте старше 3-х лет ребёнок не понимает простые пояснения взрослого, у него постоянно открыт рот, наблюдается обильное слюнотечение, которое не связано с прорезыванием зубов.
Лечение задержки развития речи
Лечение задержки развития речи проводится разными способами и зависит от причины, из-за которой возникла данная проблема. Оно может заключаться в приёме соответствующих медикаментов или же путём проведения занятий со специалистами: логопедом, детским психологом, массажистом.
- Ротавирусная инфекция
- Физическое развитие ребёнка
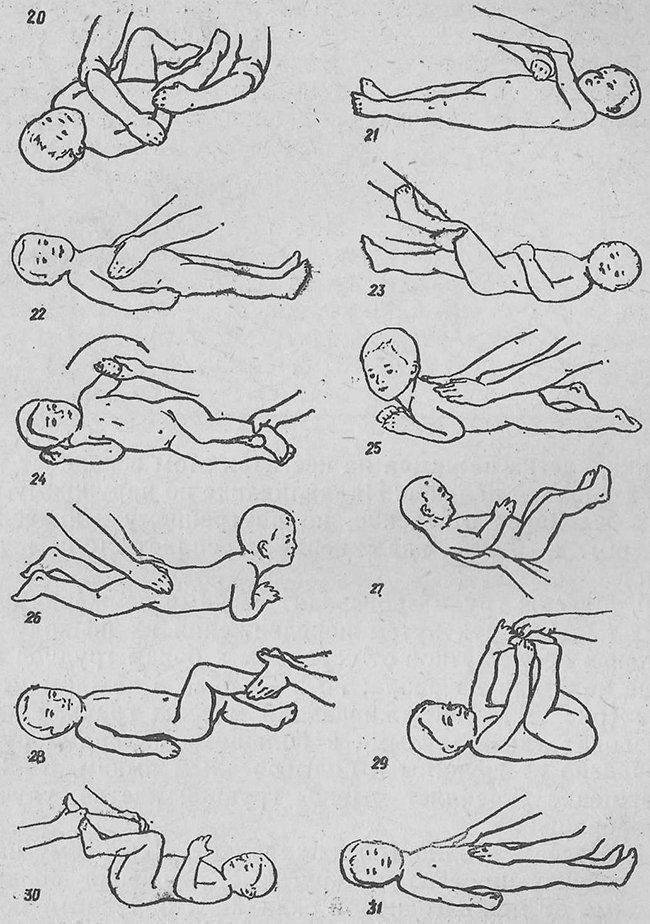
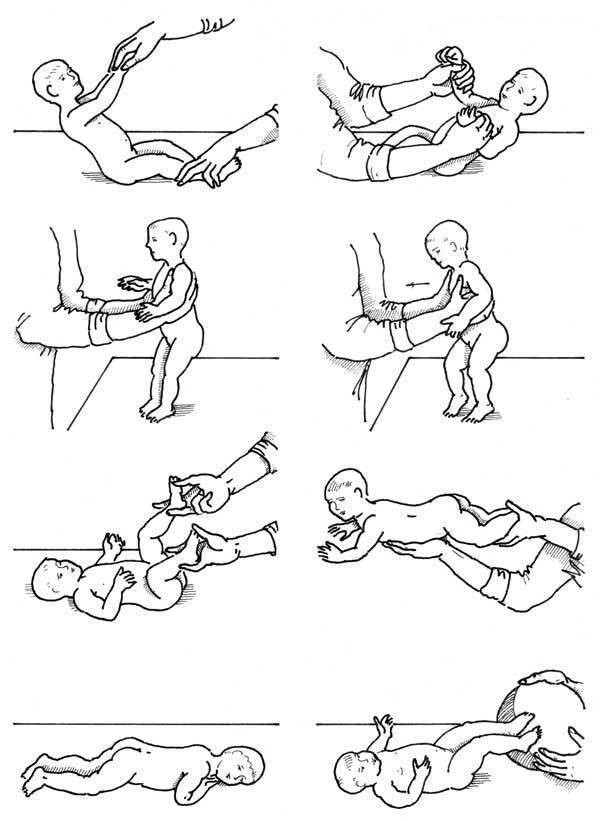
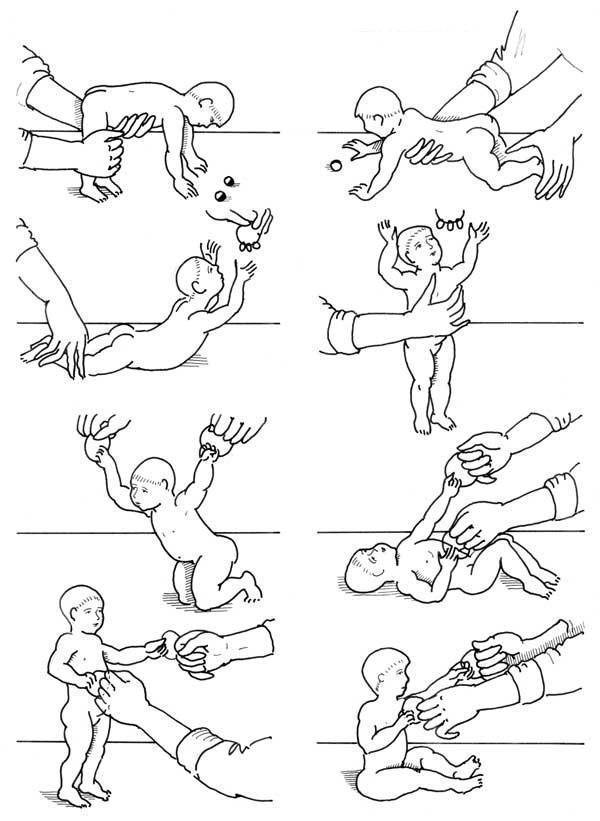
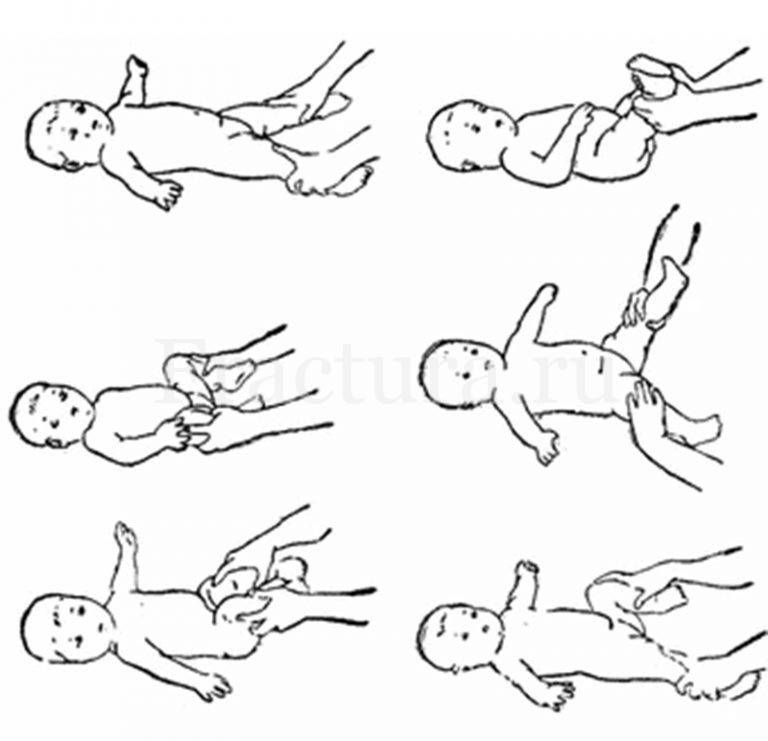
Основные принципы массажа
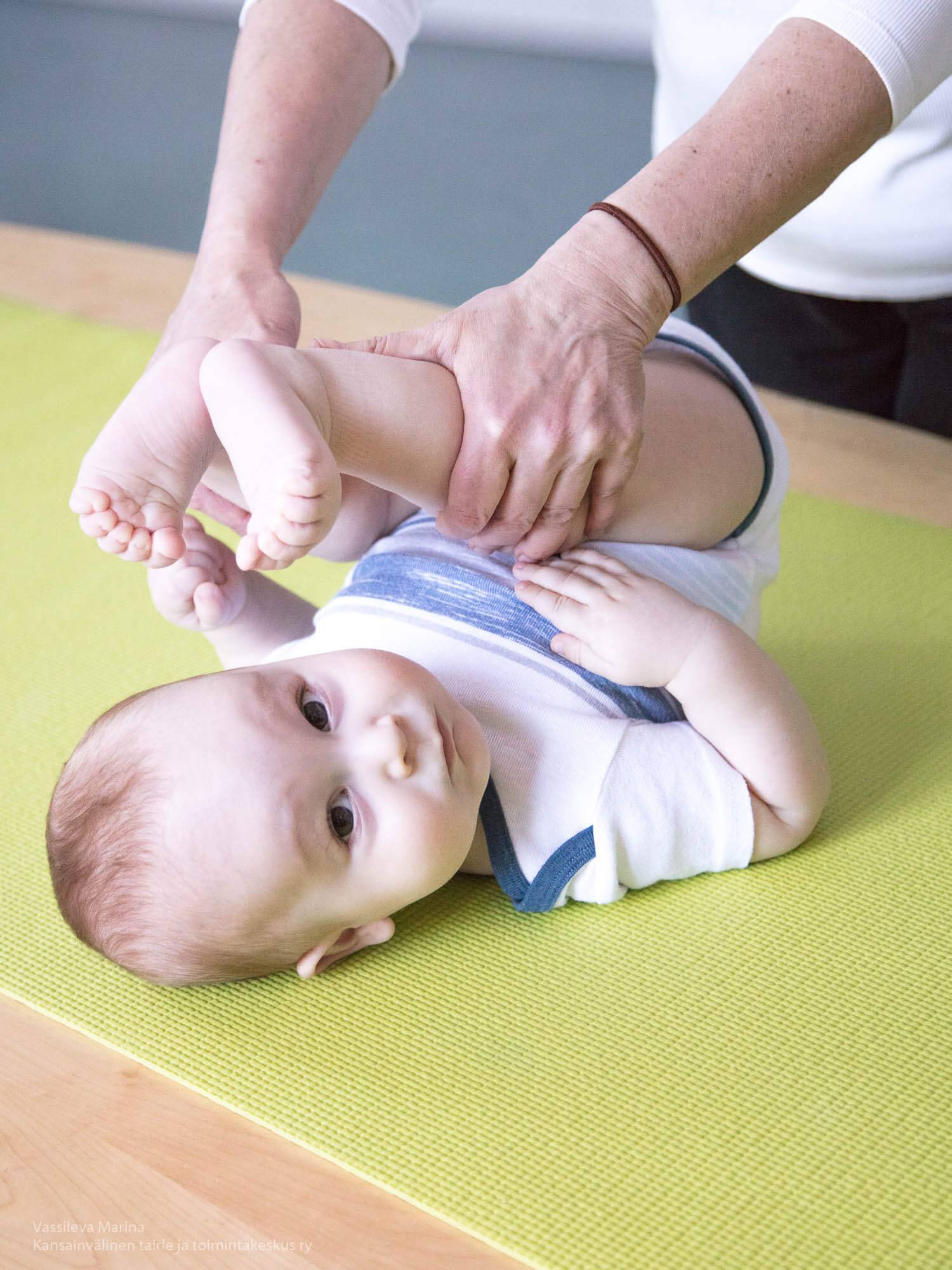
Приступать к массажу и гимнастике можно только по достижении ребенком 1,5 – 2-месячного возраста.
Заниматься лучше ежедневно, назначив для этого определенное время и стараясь следовать ему.
Начинать массаж для новорожденного нужно через 30 – 40 минут после кормления, заканчивать — за 20 – 30 минут до приема пищи, и только если ребенок находится в спокойном состоянии и хорошем расположении духа.
Для первых занятий будет достаточно 5 – 6 минут, постепенно увеличивайте время до 10 – 15 минут. Оптимальная продолжительность массажа для «опытного» малыша после полугода — 30 минут.
Массаж проводится в проветренном помещении при температуре не ниже 20 °С.
Лучше всего проводить занятия на пеленальном столике или любой другой ровной поверхности, покрытой небольшой клеенкой и пеленкой. Поверхность должна быть достаточно широкой, чтобы можно было легко переворачивать малыша.
Малыш перед массажем должен быть чистым, руки мамы — чистыми, сухими, теплыми и с подстриженными ногтями. Лучше не пользоваться тальком или вазелином, так как они засоряют поры кожи ребенка. Чтобы не поранить нежную детскую кожу, кольца, часы и браслеты надо снять.
Во время массажа старайтесь не совершать резких движений и не повышать голос. Чтобы и вы и малыш получили удовольствие, а занятия пошли на пользу, обстановка должна быть спокойной.
Постарайтесь поддерживать хорошее настроение у ребенка во время занятий
Держите его уверенно, но очень осторожно, не допуская никакого насилия. Особенно следует оберегать от сотрясений и ушибов голову
Если ребенок беспокоен, плачет, сделайте паузу и не начинайте снова, пока он не успокоится.
Движения при выполнении массажа направлены по ходу кровеносных сосудов: строго снизу вверх, от периферии к центру. Область печени при массировании живота необходимо обходить. Также не массируются внутренняя поверхность бедер, половые органы ребенка и локти. При массировании спины нельзя применять ударные приемы (похлопывание, поколачивание) в области почек.
Противопоказания к применению массажа для малышей: острые лихорадочные состояния, различные инфекционные заболевания, тяжелые формы рахита, обширные паховые, бедренные и пупочные грыжи, врожденный порок сердца, тяжелые заболевания крови, злокачественные опухоли (до их радикального лечения), заболевания, сопровождающиеся ломкостью костей и болями в них, обостренный туберкулез, расстройства пищеварения, а также различные воспалительные кожные заболевания.
Гипертонус мышц у младенцев — симптомы
Если перенапряжение мышечных групп у новорожденного не нормальное явление, обусловленное физиологическими причинами, то патология сопровождается характерными симптомами:
- беспокойное поведение;
- вынужденная поза – тельце изогнуто в виде буквы «С»;
- ручки и ножки согнуты, и для их распрямления необходимо приложить усилие;
- кисти рук плотно сжаты;
- головка находится в неестественном положении;
- новорожденный плохо сосет грудь, быстро устает;
- ребенок беспокойно спит, просыпается;
- наблюдается частый плач;
- грудничок неадекватно реагирует даже на приглушенный свет и тихий звук, обильно срыгивает после кормления;
- младенец предпочитает лежать в определенной позе.
С возрастом симптомы становятся выраженней, гипертонус нарушает структуру и функции тканей, в патологический процесс вовлекаются новые структуры, происходят дегенеративные процессы в тканях из-за нарушения их питания и кровоснабжения. При физической зрелости дети опираются на всю стопу, если их, удерживая под подмышки поднести к горизонтальной поверхности.
Родителей должно заинтересовать, почему ребенок ходит на носочках при проведении такого теста. Подобные признаки свидетельствуют о нарушении функций нервной системы. Дети, у которых имеется гипертонус мышц верхних конечностей, дольше своих сверстников не берут предметы, движения рук не скоординированы, не точны и хаотичны. Малыш не реагирует на тактильные ощущения.
Ребенок в возрасте до года не отдает предпочтения левой или правой руке. Если малыш чаще действует одной рукой, то это сигнал о возможном наличии патологии. Когда новорожденный с первых дней жизни уверенно держит головку, то это свидетельствует, что присутствует гипертонус шейных мышц.
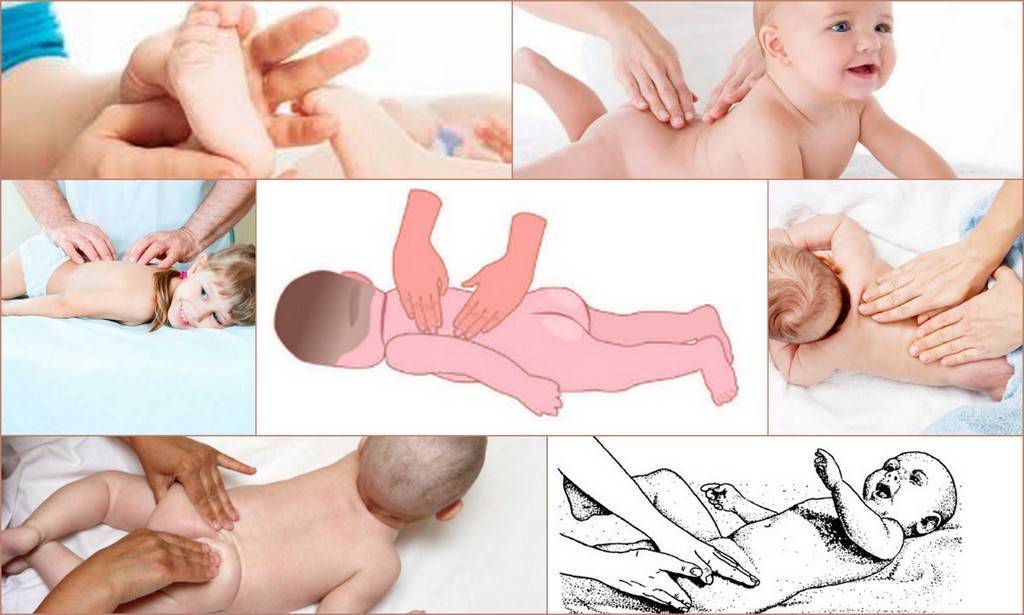
Виды массажа
Процедуры для малышей проводят по тем же схемам, что применяют для взрослых, но делают это более нежно, деликатно и аккуратно.
Классический или общий
Также имеет названия: общеукрепляющий, развивающий массаж. Его предназначение заключается в том, что проводимые манипуляции успешно расслабляют легковозбудимых и тонизируют заторможенных детей. Благодаря этому ребенок развивается более гармонично, меньше болеет и чувствует себя счастливым.
Показан детям любого возраста, даже абсолютно здоровым. С помощью различных массажных движений вы развлекаете свое чадо, играете с ним и вместе с этим делаете огромный вклад в его развитие (психоэмоциональное и физическое).
О пользе массажа для детей до года читайте в статье.
Лечебный
Название говорит само за себя — такое воздействие применяют, если малышу необходимо излечиться от каких-либо заболеваний. В этих случаях врач включает массаж в состав обязательных процедур. Чаще всего так устраняют проблемы, связанные с работой нервной системы и внутренних органов.
Ортопедический
Одна из достаточно распространенных процедур, показанная при наличии проблем с опорно-двигательным аппаратом. Воздействие помогает устранить либо облегчить следующие заболевания:
- сколиоз;
- лордоз и кифоз;
- кривошея;
- плоскостопие;
- деформация стоп — варусная и вальгусная;
- дисплазия тазобедренного сустава.
Такой массаж проводят только врачи-профессионалы либо родители под их контролем.
Точечный
Его родина — Восток. Особенность процедуры заключается в стимуляции акупунктурных точек, которые непосредственно связаны с работой конкретных органов, головного мозга, нервной системы. Техника проведения точечного массажа достаточно сложна для непрофессионала, но некоторые виды можно применять в домашних условиях — например, при насморке либо головных болях.
Эмендический
Эта разновидность представляет собой самые сложные из мануальных воздействий. Человек, проводящий массаж, должен четко знать, где на теле расположены биологические точки. Особенность процедуры в том, что с помощью специальных движений налаживается правильный лимфатический поток, очищающий организм.
Воздействие нельзя проводить неспециалистам в домашних условиях — можно навредить маленькому человеку. Эмендический массаж должны делать только мануальные терапевты, имеющие большой опыт работы.
Дренажный или перкуссионный
Процедуры назначают при лечении заболеваний дыхательной системы. Специальные легкие постукивания мама или папа облегчают отхождение мокроты, смягчают кашель, ускоряют процесс выздоровления. Родители способны просто, эффективно и успешно сделать дренажный массаж ребенку дома.
Дакриомассаж
Так неофициально называют массаж слезных каналов. Показан детям с диагнозом «дакриоцистит» (воспалительный процесс в слезных мешках, провоцирующий непроходимость носослезных путей). Процедура рекомендована к проведению в домашних условиях в удобное для ребенка и родителей время.
Кроме вышеперечисленных разновидностей массаж подразделяют на 3 основные разновидности:
лечебный — мануальное воздействие с целью излечить какие-либо заболевания, например, дисплазию, сколиоз, паховую грыжу;
лечебно-профилактический — это может быть дакриомассаж, ведь он не только лечит, но и служит профилактике рецидивов болезни;
профилактический — общеукрепляющий, развивающий.
Теперь познакомимся с техниками, чтобы каждый из родителей мог сделать массаж ребенку самостоятельно.
Каким образом выявляется гипотонус?
При посещении невролога гипотонус у грудничка легко диагностируется с помощью определенных манипуляций с малышом. Следующие действия врача направлены на то, чтобы выявить отклонения врожденных физиологических рефлексов:
- Шаговый рефлекс и реакция опоры ног. Невролог берет ребенка и ставит на твердую поверхность. Грудничок при опоре на полную стопу должен выпрямиться на ножках и сделать шаги, как во время ходьбы. При гипотонусе малыш не в состоянии выпрямить ноги и выполнить хождение, он, скорее всего, подогнет их. В норме такой рефлекс существует до двух месяцев, после чего угасает.
- Присаживание за ручки. Грудничка кладут спиной на твердую поверхность, и, придерживая за запястья рук, пытаются приподнять его в положение «сидя». Малыш и сам начнет подтягиваться ручками с помощью сокращения мышц, и врач чувствует это сопротивление. При гипотонусе возникает мышечная слабость, и грудничок обвисает на ручках, его живот начинает выдаваться вперед, головка слабо удерживается на шее, а спина округляется.
Опасности гипотонуса
Каковы последствия гипотонуса? Снижение мышечной активности приводит к более позднему овладению умением удерживать голову, держать игрушки. Отсутствие достаточной мышечной силы отдаляет процесс освоения ходьбы и сидения. Внутренние органы испытывают сильное напряжение в связи с тем, что грудничок не может удержать себя в вертикальном положении. Нет сил – нет движения, а значит рост костей будет замедляться, а также мышцы не получат необходимой для развития нагрузки. Физическое развитие такого малыша отстает от среднестатистических данных. Все выше перечисленное способствует возникновению сколиозов или иных деформаций скелета. Детки могут получить неправильную походку.
 Чтобы предотвратить опасные последствия гипотонуса, необходимо проводить своевременное лечение заболевания
Чтобы предотвратить опасные последствия гипотонуса, необходимо проводить своевременное лечение заболевания
Своевременное лечение в состоянии предотвратить развитие более серьезных нарушений. Формирование детского организма в целом будет замедлено из-за данного синдрома. Страдает осанка, искривляется позвоночник. Дети, перенесшие гипотонию в детстве, во взрослом возрасте чрезвычайно пластичны и гибки. Прогрессирование заболевания приводит к полному расслаблению опорно-двигательного аппарата. Одним из самых опасных последствий может быть полная дистрофия мышц.
Профилактика кривошеи
Предупредить врожденную патологию у малышей невозможно. Чтобы не допустить приобретенную форму, необходимо избегать травмирования шеи, регулярно проходить обследование у хирурга.
При обнаружении признаков или при подозрении на патологию не прибегайте к самолечению – посетите опытного специалиста «СМ-Клиника». Наш детский хирург осмотрит малыша и при необходимости подберет лечение.
- Л.Ю. Ходжаева, С.Б. Ходжаева. Дифференциальная диагностика кривошеи у детей первого года жизни // Травматология и ортопедия России, 2011, №3(61), с.68-72.
- А.В. Губин. Алгоритм действий хирурга при острой кривошеи у детей // Травматология и ортопедия России, 2009, №1(51), с.65-69.
- Р.С. Алимханова. Ранняя диагностика и лечение врожденной кривошеи у детей // Медицина и экология, 2008, №3, с.41-42.
Автор статьи
Врач высшей квалификационной категории
Специальность: невролог
Стаж: 25 лет
Разновидности патологии
- Мышечная – нарушения коснулись кивательной и трапециевидной мышцы. Причинами могут быть: недостаточное кровоснабжение, надрыв волокон, недоразвитие. Нередко дефект усугубляется родовой травмой.
- Костная и суставная деформация появляется при сращении позвонков, наличии клиновидных и добавочных позвонков. Заболевание может развиться при вывихе и подвывихе срединного сустава, переломе позвонков, а также деформациях, вызванных туберкулезом, опухолевым образованием, остеомиелитом.
- Нейрогенная – провоцируется внутриутробной инфекцией, гипоксией, дистонией мышц. Приобретенное заболевание развивается при наличии ДЦП, перенесенного энцефалита, полиомиелита, опухолевых образований ЦНС.
- Дермо-десмогенная – наблюдается при боковых складках на шее. Заболевание может развиться при травмах, ожогах, воспалительных процессах в лимфоузлах, при наличии рубцов, которые формируют патологический наклон.
- Компенсаторная – приобретенная патология, обычно вызвана проблемами с глазами: астигматизмом, косоглазием. Причиной может быть тугоухость. У практически здоровых детей встречается кривошея из-за неправильного укладывания в кроватку, ношения на руках одной стороной к себе, выкладывания игрушек с одной стороны.
Как развить сосательный рефлекс?
Развитие рефлекса требует лечения в стационаре и обязательного контроля со стороны специалистов (неонатолога и невролога). Длительность восстановления сосательного рефлекса зависит от первопричины его слабости и индивидуальных особенностей новорожденного.
Ребенок, рожденный раньше срока, имеет малый вес, недостаточно развитые головной мозг, легкие, другие органы и системы. Сосательный рефлекс у таких деток ослаблен или полностью отсутствует вследствие недоразвития мышц лица. Недоношенные малыши требуют особого подхода к питанию:
- При глубокой недоношенности дети получают парентеральное питание (введение раствора глюкозы через капельницу). В дальнейшем кормление грудным молоком проводится с применением зонда.
- Когда мышцы, отвечающие за глотание и сосание, сформировались в полном объеме, ребенка кормят их бутылочки не менее 10 раз в сутки, чтобы развить сосательный рефлекс.
- Как только рефлекс достаточно развился, подключают кормление грудью. Сначала чередуют прикладывания к груди с кормлением из бутылочки, затем постепенно переходят на грудное вскармливание.
Восстановить рефлекс в случае его частичной несформированности поможет следующее:
- докармливание ребенка сцеженным молоком из ложечки или бутылочки;
- кормление каждые 2-2,5 часа;
- использование пустышки;
- проведение массажа лица перед кормлением (при поражении лицевого нерва).
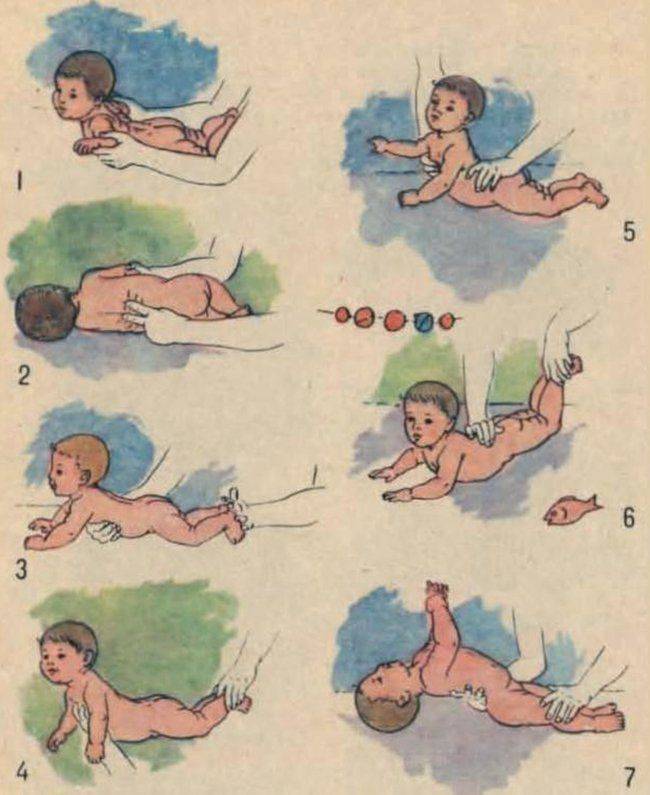
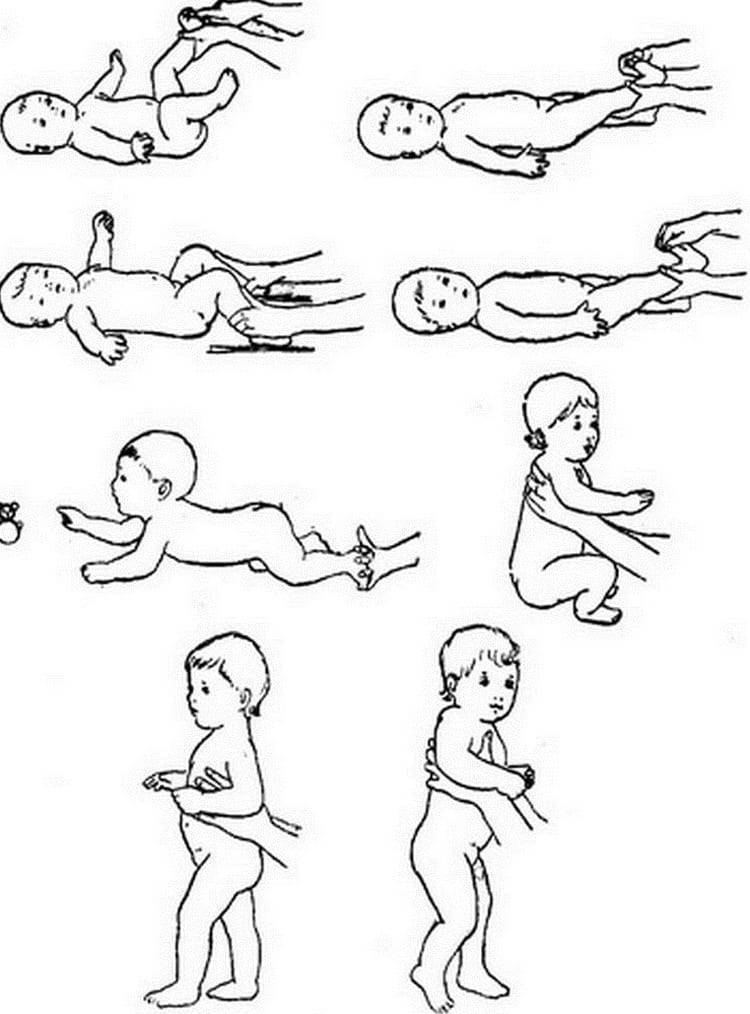
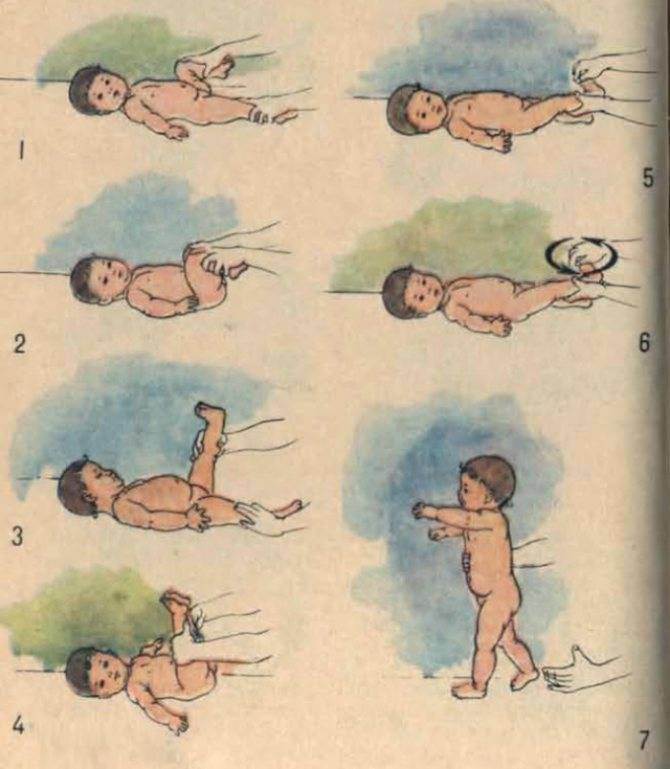
С какого возраста малыши начинают ползать
Многие родители начинают всерьёз беспокоиться, если малыш в определённом возрасте не начинает ползать. Но все дети разные, и развитие в каждом индивидуальном случае происходит по собственному сценарию. Кто-то овладевает этим навыком уже в 6 месяцев, а кто-то может пропустить этот этап и сразу попытаться сделать первые шаги. Общепринятой нормой считается период с 6 до 9 месяцев.
Подготовить мышцы ребёнка и помочь ему в освоении данного умения под силу каждому родителю.
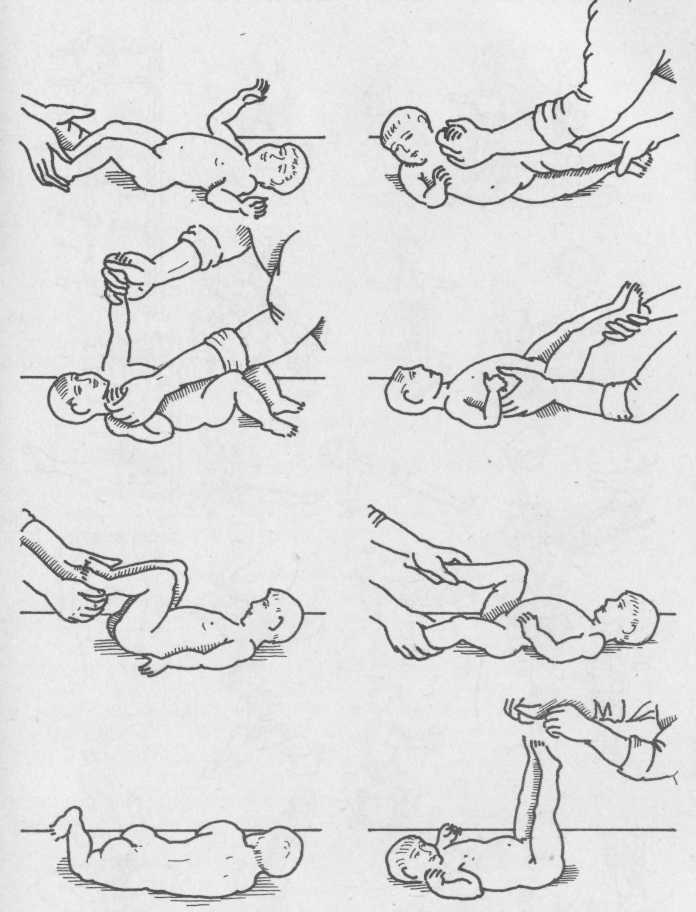
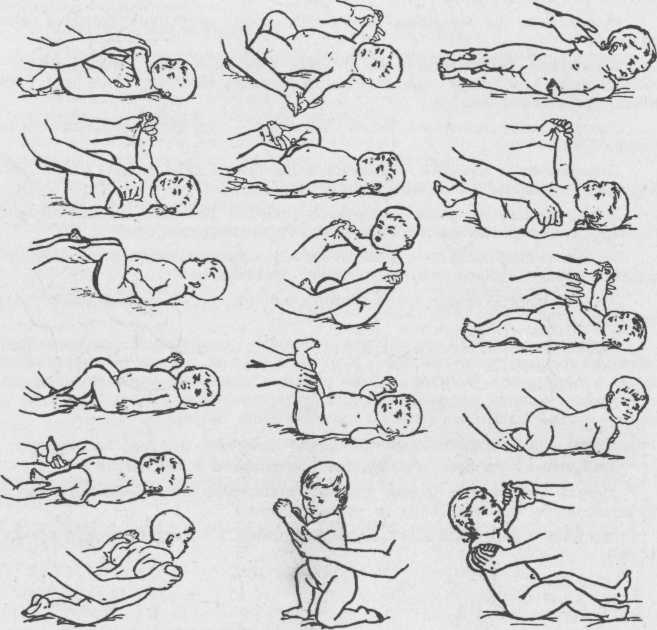
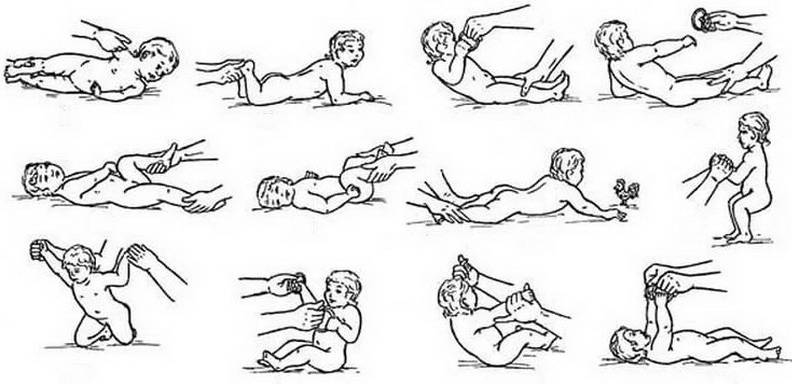
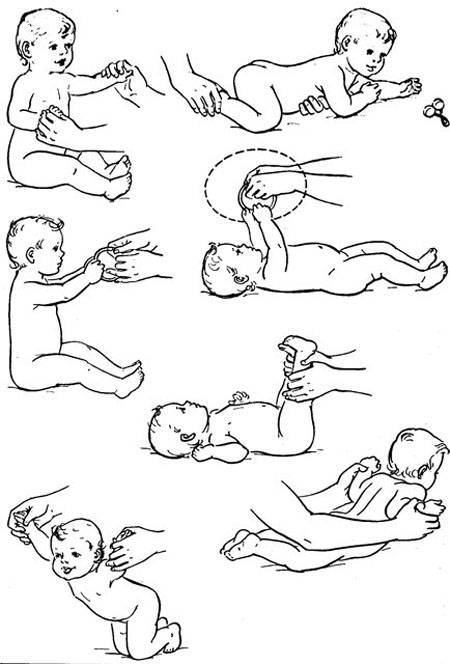
4 месяца
К 4 месяцу малыш уже пытается вставать на ручки. Это сигнализирует о том, что плечевой пояс достаточно окреп. В это время можно ввести в ежедневный распорядок дня следующие упражнения:
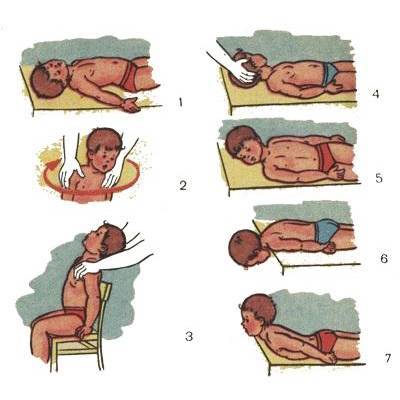
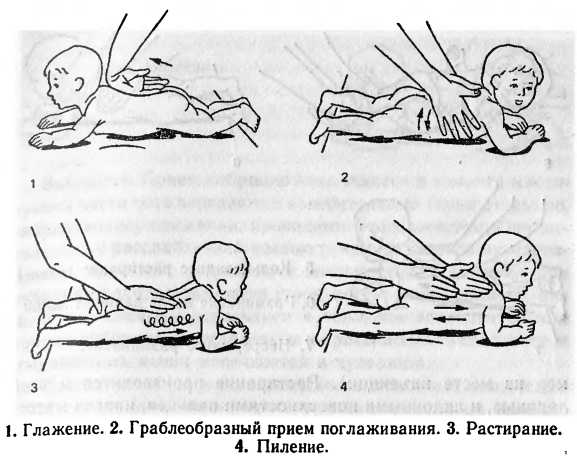
массаж, представляющий собой лёгкие поглаживания. Двигайтесь от конечностей к центру животика;
Все упражнения выполняются по направлению от перефирии к центру
парение. Возьмите малыша двумя руками так, чтобы ваши ладони оказались в области грудной клетки ребёнка. Приподнимите его, позволяя попарить в воздухе;
Уложите малыша на обе руки. Приподнимите и покачайте из стороны в сторону
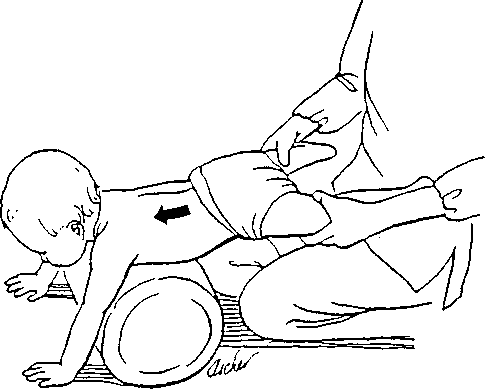
катание на мяче. Уложите малыша животиком на фитбол и, придерживая за ножки, покатайте в одну и другую сторону. Переверните малыша на спинку и повторите упражнение.
Уложите малыша на мяч и покатайте в разные стороны
В 4 месяца малыш ещё не способен ползать. Если ребёнка положить на животик, а пяточки поставить в упор к своей ладони, кроха будет пытаться оттолкнуться от неё. Это есть ничто иное, как рефлекс ползания по Бауэру.
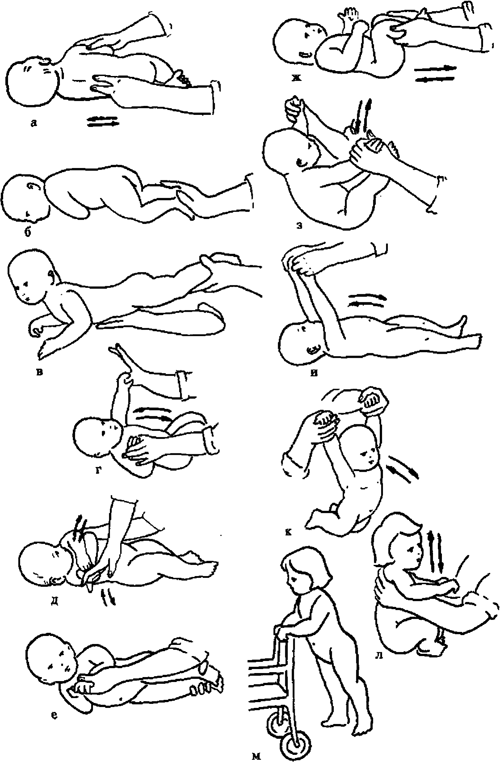
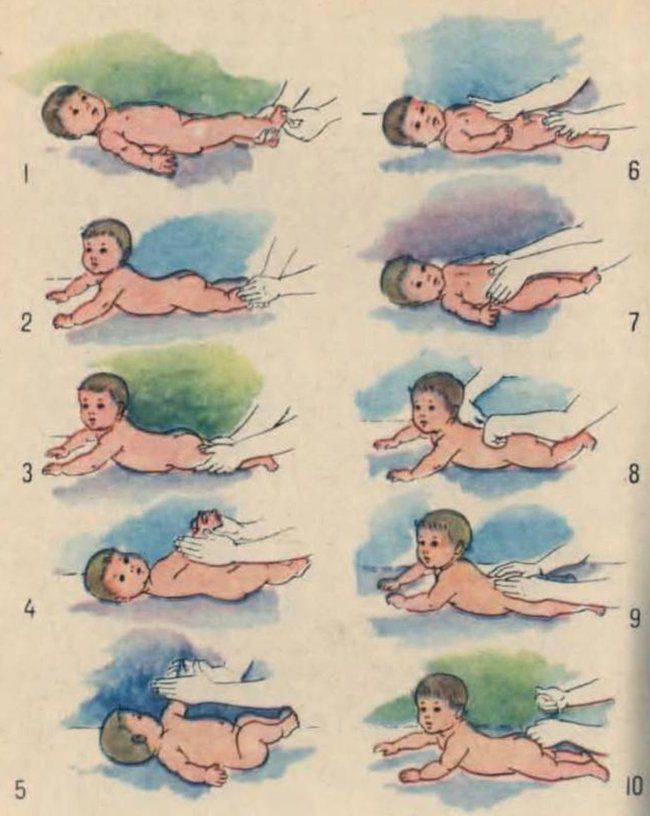
5—6 месяцев
Для того чтобы малыш пополз, недостаточно просто побуждать его к движению. Необходимо укреплять мышцы всего тела. Именно это является залогом успеха.
Доктор медицинских наук Янкелевич Елена Исаевна разработала комплекс упражнений для детей этого возраста, который поможет ребёнку быстро научиться ползать.
Разгибаем и сгибаем ручки.
Поднимаем ножки в положении лёжа.
Садим из положения лёжа.
Переворачиваем со спины на живот.
Разминаем плечики (отводим их назад).
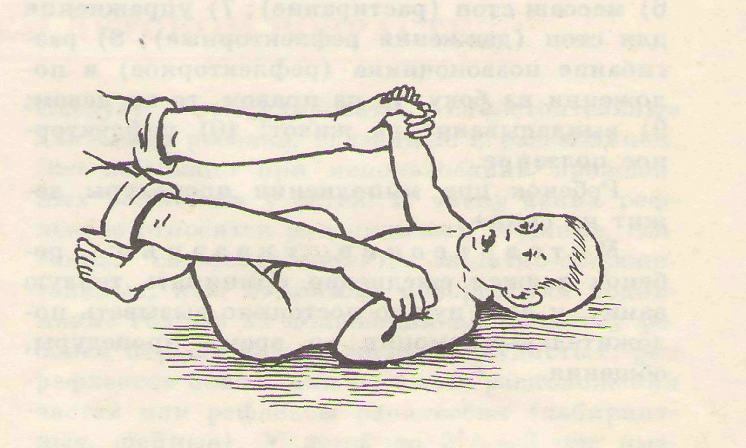
Велосипед. Лёжа на спине, поочерёдно сгибаем ножки.
Удерживая обе ножки в своих ладонях, отводим их в одну и другую сторону.
Укладываем ребёнка на стол. Берём в ладони его стопы и совершаем поступательные движения по столу, опуская на стол полную стопу малыша.
Помогаем ползать за любимой игрушкой
Лучше выбирать яркие игрушки, которые привлекают внимание малыша.
В 6 месяцев многие уже начинают ползать самостоятельно без вмешательства взрослых. Если этого не происходит, вполне возможно, что малыш ещё физически не готов к этому.
Возможно, малышу поможет некоторая стимуляция. Пригласите в гости малыша, который уже умеет ползать. Наглядный пример станет своеобразным толчком и побуждением к действию.
В России большинство детей проходят диспансеризацию в 6 месяцев. Обследование у врача – ортопеда может показать, есть ли у малыша проблемы или же он просто ещё не готов ползать.
7–8 месяцев
Даже если к 7 месяцам малыш не освоил передвижение ползком, это не свидетельствует о физическом отставании в развитии.
Родителей может беспокоить тот факт, что соседский ребёнок в свои 7 месяцев уже спокойно ползает, а их даже не пытается. Не стоит сравнивать своего ребёнка с другими. У каждого собственная программа развития.
Продолжайте заниматься с малышом (гимнастика, провокация к движению за игрушкой). Это непременно приведёт к результату.
9 месяцев
В этом возрасте многие уже способны не только ползать, но и ходить, придерживаясь за опору. Причин, по которым малыш не ползает, может быть несколько:
- нарушения в опорно-двигательном аппарате;
- болезнь (общая слабость);
- характер;
- осложнения во время беременности;
- индивидуальные особенности развития;
- вес ребёнка.
Для того чтобы исключить проблему с опорно-двигательным аппаратом, следует обратиться к врачу — ортопеду. Специалист сможет правильно диагностировать заболевание, а также назначить комплекс мероприятий при данных проблемах.
В остальных случаях не стоит бить тревогу, хотя продолжать учить, конечно, следует.
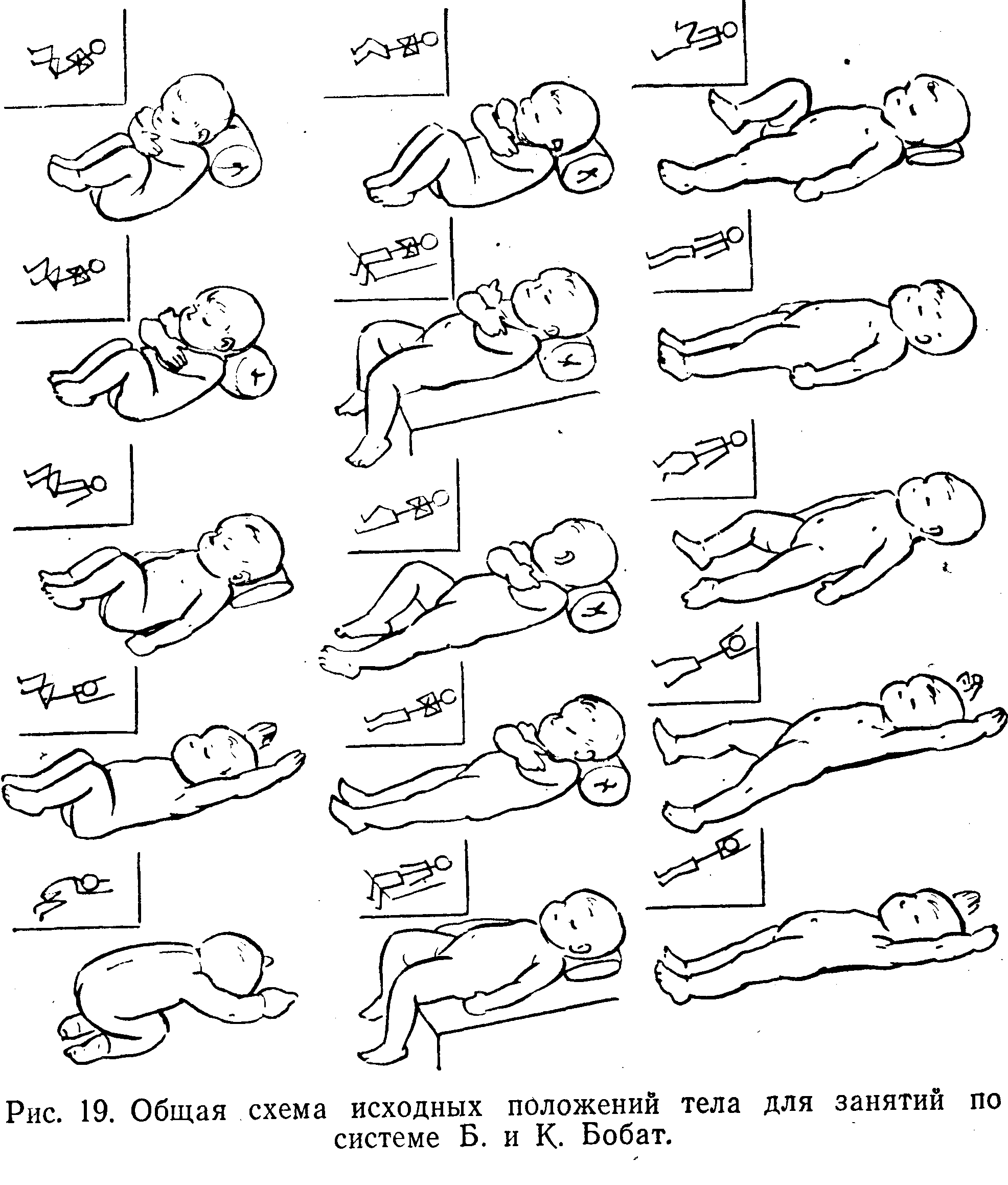
ТОНИЧЕСКИЙ ЛАБИРИНТНЫЙ РЕФЛЕКС, ребенок не сидит, не переворачивается, не поворачивается, не следит за предметом, не встает, не стоит, не ходит
ТОНИЧЕСКИЙ ЛАБИРИНТНЫЙ РЕФЛЕКС, ТЛР. Дети с выраженным тоническим лабиринтным рефлексом в положении на спине не могут наклонить голову, вытянуть руки вперед, чтобы поднести их ко рту, захватить предмет, а позднее схватиться, подтянуться и сесть. У них отсутствуют предпосылки для развития фиксации и свободного прослеживания предмета во всех направлениях, не развивается оптический выпрямляющий рефлекс на голову, движения головы не могут следовать свободно за движением глаз. Нарушается развитие зрительно-моторной координации. У таких детей затруднен поворот со спины на бок, а затем на живот. Если Вы заметили указанные симптомы, обязательно приходите на консультацию к специалисту (запись по телефону +78452407040). В тяжелых случаях даже к концу первого года жизни поворот со спины на живот осуществляется только “блоком”, то есть отсутствует торсия между тазом и верхней частью туловища. Если ребенок не может наклонить голову в положении на спине, повернуться на живот с торсией, у него отсутствуют предпосылки для развития функции сидения. Выраженность тонического лабиринтного рефлекса находится в прямой зависимости от степени повышения мышечного тонуса. При выраженности тонического лабиринтного рефлекса в положении на животе в результате повышения флексорного тонуса голова и шея согнуты, плечи выдвинуты вперед и вниз, согнутые во всех суставах руки находятся под грудной клеткой, кисти сжаты в кулаки, таз приподнят. В таком положении ребенок не может поднять голову, повернуть ее в стороны, высвободить руки из-под грудной клетки и опереться на них для поддержки верхней части туловища, согнуть ноги и встать на колени. Затруднен поворот с живота на спину для присаживания. Постепенно согнутая спина приводит к развитию кифоза в грудном отделе позвоночника. Эта поза препятствует развитию цепных выпрямляющих рефлексов в положении на животе и приобретению ребенком вертикального положения, а также исключает возможность сенсорно-моторного развития и голосовых реакций. Влияние тонического лабиринтного рефлекса в определенной мере зависит от первоначального типа спастичности. В отдельных случаях экстензорная спастичность настолько сильна, что может быть выражена и в положении на животе. Поэтому дети, лежащие на животе, вместо сгибания разгибают голову, запрокидывают ее назад, приподнимают верхнюю часть туловища. Несмотря на разгибательное положение головы, мышечный тонус в сгибателях рук остается повышенным, руки не создают опору для туловища, и ребенок падает на спину.
Как справиться с проблемой?
Чтобы выяснить, почему малыш ходит на носочках, родителям следует показать его врачу. От результатов диагностики будет зависеть дальнейшая тактика.
Рекомендации родителям по восстановлению нормальной ходьбы в случаях, которые не связаны с ортопедической или тяжелой неврологической патологией, включают в себя следующее:
- Купите ребенку обувь с твердой пяткой и закрытым носочком, которая будет плотно фиксировать ножку в правильном положении. В специальной ортопедической обуви нет необходимости.
- Дети должны больше времени проводить на свежем воздухе, играть в подвижные игры, связанные с прыжками, лазанием, бегом.
- Детям следует как можно чаще ходить босиком (в квартире и во дворе дома), особенно по неровным поверхностям.
- Научите малыша при ходьбе использовать ее разные виды (под контролем родителей): на пяточках, в полуприседе, гусиным шагом, на внутренней и наружной сторонах стопы.
Хороший результат в борьбе с ходьбой на носочках гарантируют занятия плаванием и лечебной физкультурой. Ваш педиатр даст направление в бассейн и кабинет ЛФК.
Малышам, которые ходят на цыпочках, ежедневно надо делать массаж стоп и голеней. Он поспособствует расслаблению икроножных мышц и стимулирует тонус других. Первые сеансы массажа проводит специалист в поликлинике. Он покажет маме, на какие точки следует надавливать, чтобы она в дальнейшем самостоятельно делала массаж своему чаду.
Если ходьба на носочках связана с заболеванием, то в зависимости от диагноза лечением будет заниматься ортопед либо невролог. Обычно невролог назначает медикаментозные препараты для лечения патологии головного мозга. Ортопед может посоветовать проведение хирургического вмешательства.
Диагностика и лечение атаксии
Чтобы выявить настоящую причину нарушенной координации у ребенка, детский невролог должен тщательно обследовать маленького пациента. После традиционных тестов и осмотра он направит его на следующие процедуры:
- биохимические анализы мочи и крови;
- КТ или МРТ;
- УЗИ внутренних органов;
- консультации других узких специалистов.
В зависимости от состояния ребенка и жалоб, спектр диагностических мероприятий может быть расширен. На основе полученных результатов обследования невролог сделает заключение, а потом назначить малышу соответствующее его состоянию лечение.
Сегодня для коррекции двигательных нарушений используются самые эффективные методы. Но при том всегда применяется комплексный подход. Это означает, что наряду с медикаментозными средствами используются: массаж, лечебная гимнастика, приемы мануальной терапии. Длительность восстановительного периода зависит от тяжести двигательных нарушений.
Родители должны понимать, что одних лекарств и лечебных процедур недостаточно для восстановления нормальной координации у ребенка. Результат реабилитации во многом зависит от их участия. Только любящие мамы и папы способны создать для своего малыша оптимально комфортные условия. Дети с ДЦП нуждаются в правильном питании и регулярных прогулках на свежем воздухе, с ними нужно общаться и вместе проводить досуг.
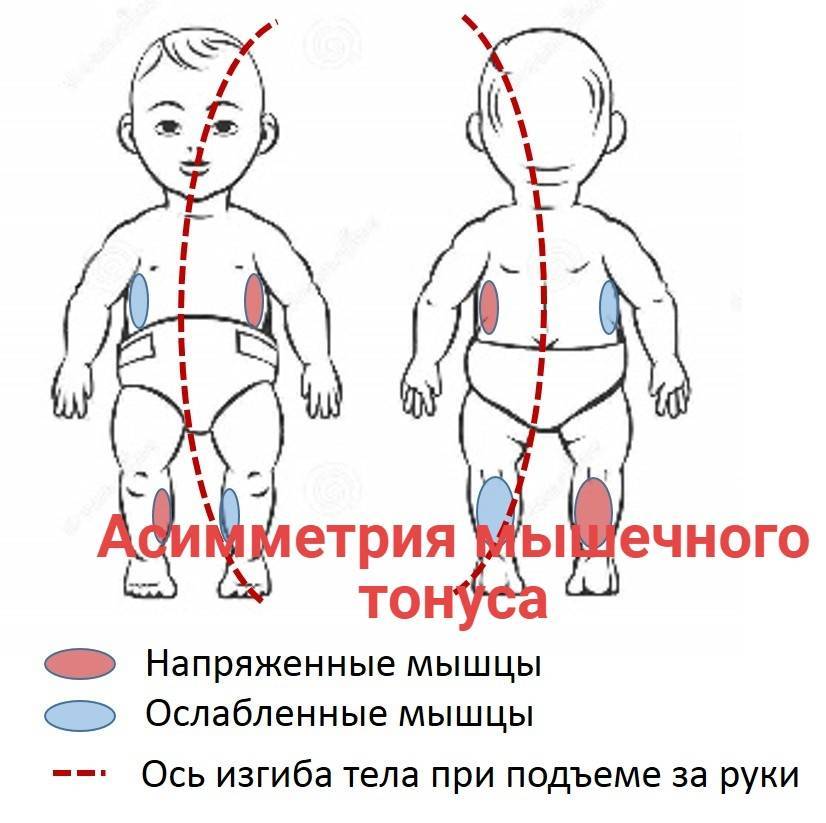
АСИММЕТРИЧНЫЙ ШЕЙНЫЙ ТОНИЧЕСКИЙ РЕФЛЕКС (АШТР)
АСИММЕТРИЧНЫЙ ШЕЙНЫЙ ТОНИЧЕСКИЙ РЕФЛЕКС (АШТР) является одним из наиболее выраженных рефлексов при детском церебральном параличе. Выраженность АШТР зависит от степени повышения мышечного тонуса в руках. При тяжелом поражении рук рефлекс появляется почти одновременно с поворотом головы в сторону. Если руки поражены незначительно, что имеет место при легкой спастической диплегии, асимметричный шейный тонический рефлекс (АШТР) возникает непостоянно и для его появления требуется более длительный латентный период. Асимметричный шейный тонический рефлекс (АШТР) более ярко выражен в положении на спине, хотя его можно наблюдать и в положении сидя. АШТР, сочетаясь с тоническим лабиринтным рефлексом, препятствует захвату игрушки, развитию зрительно-моторной координации. Ребенок не может вынести руки вперед, чтобы приблизить кисти к средней линии, и соответственно удержать обеими руками предмет, на который он смотрит. Вложенную в руку игрушку ребенок не может поднести ко рту, глазам, так как при попытке согнуть руку голова поворачивается в противоположную сторону. Из-за разгибания руки многие дети не могут сосать свои пальцы, как это делает большинство здоровых детей. АШТР в большинстве случаев сильнее выражен на правой стороне, поэтому многие дети с церебральным параличом предпочитают пользоваться левой рукой. При ярко выраженном АШТР голова и глаза ребенка часто фиксированы в одну сторону, поэтому ему трудно проследить за предметом на противоположной стороне. В результате развивается синдром односторонней пространственной агнозии, формируются спастическая кривошея и сколиоз позвоночника. Сочетаясь с тоническим лабиринтным рефлексом, АШТР затрудняет повороты на бок и на живот. Когда ребенок поворачивает голову в сторону, возникающий АШТР препятствует движению туловища вслед за головой, и ребенок не может высвободить руку из-под туловища. Затруднение поворота на бок препятствует формированию у ребенка возможности переноса центра тяжести с одной руки на другую при выносе вперед тела, что необходимо для развития реципрокного ползания. Асимметричный шейный тонический рефлекс (АШТР) нарушает равновесие в положении сидя, так как распространение мышечного тонуса на одной стороне (повышение его преимущественно в разгибателях) противоположно распространению его на другой (преимущественное повышение в сгибателях). Ребенок теряет равновесие и падает в сторону и назад. Чтобы не упасть вперед, ребенок должен наклонить голову и туловище. Влияние асимметричного шейного тонического рефлекса (АШТР) на “затылочную” ногу может со временем привести к подвывиху в тазобедренном суставе в связи с комбинацией флексии, внутренней ротации и приведения бедра.
Последствия мышечной слабости
Гипотонус ног грудничка, как и всех других частей тела, проявляется слабым напряжением в мышцах. Необходимо своевременно начать лечение такого патологического состояния, так как в дальнейшем могут возникнуть серьезные нарушения. Развитие малыша из-за гипотонуса может сильно затормозиться, велика вероятность возникновения искривления позвоночника и нарушения осанки. Те, у кого в детстве был ослаблен тонус мышц, отличаются повышенной пластичностью и гибкостью, а дальнейшее прогрессирование такого недуга приводит к сильному ослаблению опорно-двигательного аппарата с вероятностью полной дистрофии мышц.
Сниженный мышечный тонус у малоподвижный людей
Слабый мышечный тонус может возникнуть не только из-за серьезного расстройства в работе систем организма, но и на фоне малоподвижного образа жизни, отсутствия достаточной тренировки мускулатуры. Именно это является причиной сниженного тонуса у большинства здоровых людей. Другими словами, такое состояние можно охарактеризовать, как дряблость мышц. В таком случае улучшить физическую подготовку (а еще лучше – предотвратить дряблость) куда легче, чем лечить гипотонию, вызванную неврологическими или другими проблемами.
Очевидно, что наиболее эффективный способ улучшить тонус мышц – это спорт. Но некоторые виды тренировок, помогают восстановить мускулы быстрее, чем другие. К тому же такие упражнения особенно полезны тем, кто желает повысить тонус мышц, но при этом не наращивать их объем. Тогда полезно заняться следующими видами спорта:
- силовые тренировки с использованием легкого веса, но большего числа повторений упражнения;
- занятия с использованием фитнес-резинок;
- йога;
- пилатес.
Однако список тренировок, полезных для повышения тонуса мышц, не ограничивается названными выше. Для мышц полезна любая физическая активность, даже обычная пешая прогулка (но делать ее надо регулярно, хотя бы по 2 часа в день).
Лучшие материалы месяца
- Почему нельзя самостоятельно садиться на диету
- 21 совет, как не купить несвежий продукт
- Как сохранить свежесть овощей и фруктов: простые уловки
- Чем перебить тягу к сладкому: 7 неожиданных продуктов
- Ученые заявили, что молодость можно продлить
Осложнения
Лечение должно быть начато своевременно. В таком случае удастся свести к минимуму вероятность возникновения серьезных нарушений. В противном случае ребенок может находиться в заторможенном состоянии в течение долгого времени. Существенно ухудшается осанка и другие функции позвоночника. Ситуация может привести к серьезному искривлению.
Однако дети, которые страдали гипотонией, в будущем будут иметь повышенную гибкость и пластичность
Для этого важно вовремя остановить развитие недуга. В противном случае опорно-двигательный аппарат сильно ослабеет
Дистрофия мышц – серьезная угроза, которая ставит под сомнение общее состояние здоровья малыша.
Плавание помогает устранить гипотонус
Доктор Комаровский рекомендует
В наше время среди молодых родителей очень популярны советы педиатра Евгения Комаровского, которого считают безусловным авторитетом во всем, что касается детского здоровья
Не обошел Евгений Олегович своим вниманием и тему неврологических отклонений у новорожденных. По его словам, во всех странах бывшего СНГ существует проблема гипердиагностики как повышенного, так и пониженного тонуса у детей
Доктор Комаровский считает, что врачи часто перестраховываются, определяя у своих маленьких пациентов то или иное отклонение от нормы, и советует мамам не паниковать, если ребенок все-таки получил подобный диагноз.
“Да, есть достаточно большое количество серьезных неврологических заболеваний, которые встречаются нечасто – по статистике, даже в развивающихся странах, такие проблемы имеют место примерно у 4% детского населения. При этом реально в таблетках от неврологических болезней нуждается максимум 1-2% детей, а получают их 90% детей”, – считает Евгений Олегович.
 Гипотонус у грудничка Комаровский относит к тем вариантам нормы, которые вполне поддаются коррекции в домашних условиях. А это, как уже было сказано выше – массаж, гимнастика, водные процедуры, закаливание и родительская любовь.
Гипотонус у грудничка Комаровский относит к тем вариантам нормы, которые вполне поддаются коррекции в домашних условиях. А это, как уже было сказано выше – массаж, гимнастика, водные процедуры, закаливание и родительская любовь.
Правда, это вовсе не означает, что маме и папе нужно вообще расслабиться и ничего не делать. Гипотония не опасна для здоровья, это факт – по крайней мере, ее легкие степени, которые встречаются чаще всего. Но вот на физическое развитие ребенка сниженный тонус влияет не лучшим образом. Такие малыши позже начинают переворачиваться, садиться, ползать, вставать и ходить. Обычно эти отклонения нивелируются к году-полутора, но если вы будете должным образом заниматься со своим чадом, то забыть о проблеме можно будет и намного раньше.