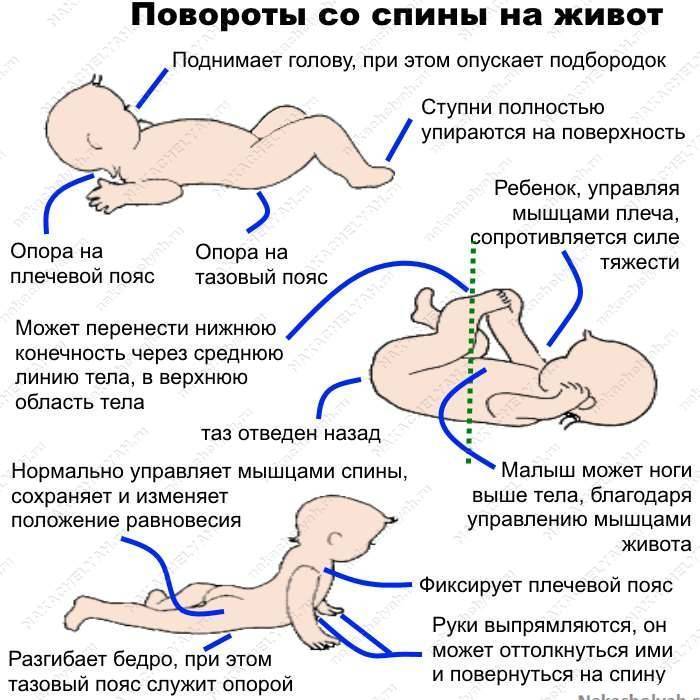
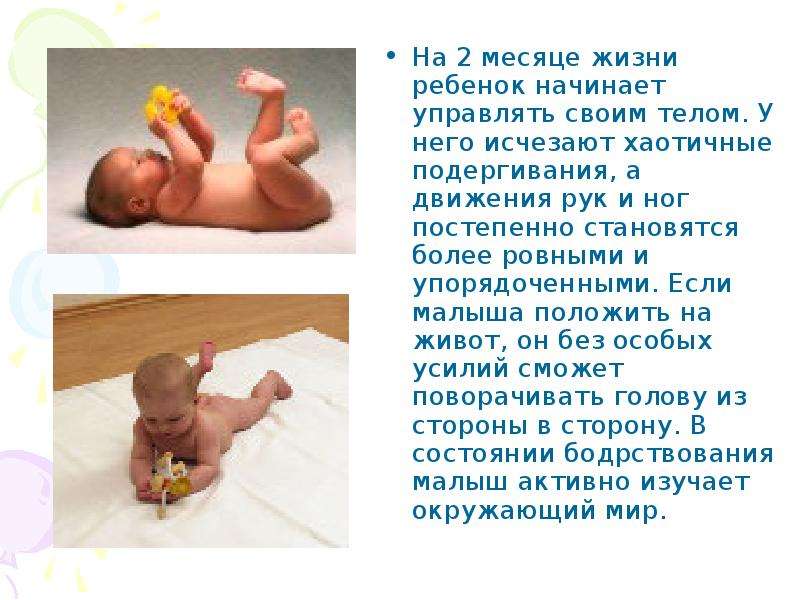
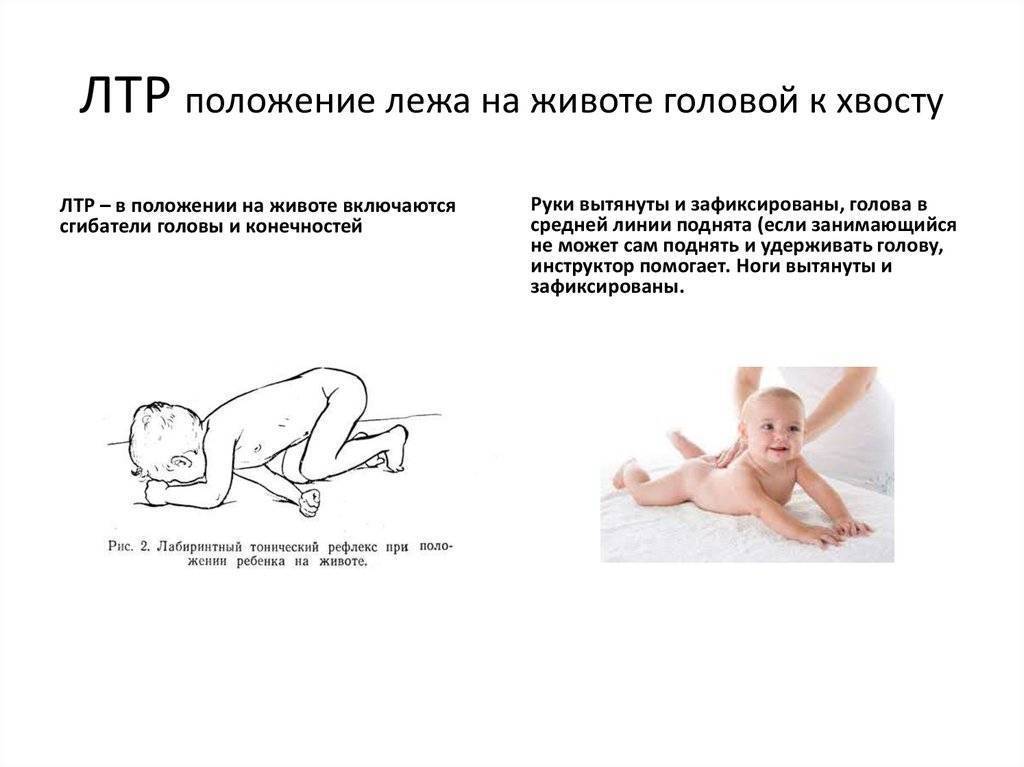
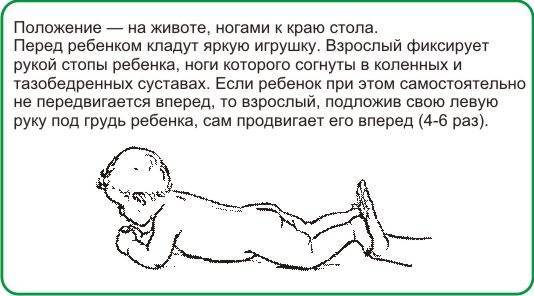
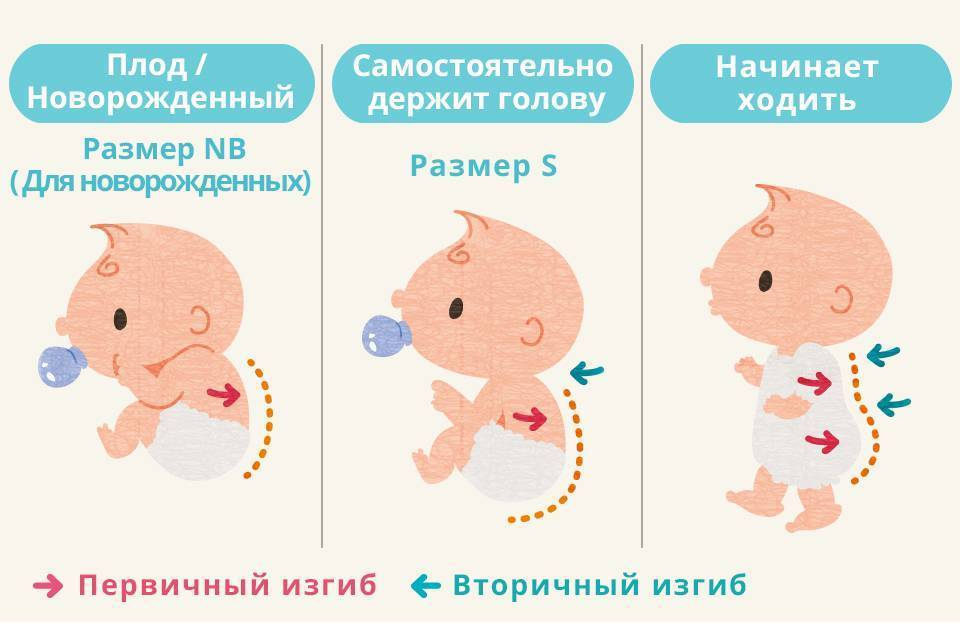
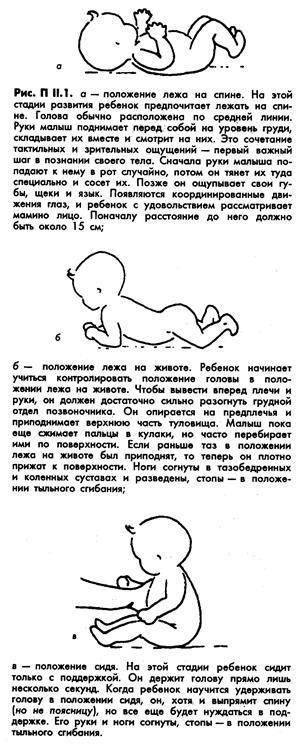
Симптомы у грудничков
Классическим признаком кривошеи является то, что ребенок постоянно поворачивает голову в одну сторону. Тем не менее, родители могут заметить и другие симптомы. К ним относятся:
- Ребенок всегда поворачивает голову в одну сторону. Например, если у малыша правосторонняя кривошея (голова наклонена вправо), то он всегда будет двигать головой влево. Если ему необходимо посмотреть направо, то ребенок повернет все тело в эту сторону.
Смотреть галерею
- Голова малыша может быть запрокинута назад.
- Младенец предпочитает одну грудь во время кормления.Поскольку кривошея вызывает ограниченный диапазон движения головы, ребенок может иметь проблемы с фиксацией на груди. В таких случаях ребенок поворачивает голову в одну сторону, с которой ему удобнее совершать процесс кормления. Конкретные изменения в поведении, например, суета или плач могут отсутствовать.
- Нагрубание мышц шеи. Если у ребенка была мышечная травма, то родители могут обнаружить небольшой комок на мышце размером с горошину. Наличие такой шишки указывает на образование рубцовой ткани.
- Асимметрия лица. Одна сторона может быть перекошена, глаз прищурен.
- Неправильное положение тела. Плечи могут располагаться на разном уровне.
- Искривление затылочной части головы.
Почему дети сжимают пальчики в кулачки?
Все дети рождаются с повышенным мышечным тонусом. Связано это с вынужденным напряжением мышц плода в матке к концу беременности: из-за того, что ему становится тесно, ребенок вынужден поджимать руки и ноги к туловищу, приняв при этом характерную «позу эмбриона». В результате происходит физиологическое усиление тонуса сгибателей, которое сохраняется на протяжении нескольких месяцев после рождения. Мягкий бережный уход за малышом, поглаживание ручек и ножек, начиная с 10 дня, приводит к постепенному расслаблению мускулатуры.
Мышечное напряжение может быть следствием воздействия некоторых факторов. К причинам истинного (патологического) гипертонуса относятся:
- беременность, отягощенная вирусными заболеваниями, токсоплазмозом, хроническими болезнями матери;
- тяжелое течение беременности, осложненное токсикозом, угрозой прерывания беременности;
- алкогольная или наркотическая зависимость у беременной женщины, курение;
- родовые травмы;
- внутриутробная гипоксия плода (кислородное голодание);
- резус-конфликт между новорожденным и матерью;
- повышенная нейрорефлекторная возбудимость.
Чаще всего к развитию истинного гипертонуса приводит родовая травма, полученная в результате срочных или тяжелых родов, при неправильном акушерском пособии в родах и т.д. Мягкость некоторых костей черепа, открытые роднички, размер головки ребенка, который превышает диаметр родовых путей, — все это способствуют тому, что даже незначительные препятствия и задержки при родах могут стать причиной механических травм черепа новорожденного. Следствием этого являются недостаточное кровоснабжение головного мозга, гипоксия, нарушение трофики тканей, повышение внутричерепного давления, недоразвитие структур головного мозга.
Разновидности патологии
- Мышечная – нарушения коснулись кивательной и трапециевидной мышцы. Причинами могут быть: недостаточное кровоснабжение, надрыв волокон, недоразвитие. Нередко дефект усугубляется родовой травмой.
- Костная и суставная деформация появляется при сращении позвонков, наличии клиновидных и добавочных позвонков. Заболевание может развиться при вывихе и подвывихе срединного сустава, переломе позвонков, а также деформациях, вызванных туберкулезом, опухолевым образованием, остеомиелитом.
- Нейрогенная – провоцируется внутриутробной инфекцией, гипоксией, дистонией мышц. Приобретенное заболевание развивается при наличии ДЦП, перенесенного энцефалита, полиомиелита, опухолевых образований ЦНС.
- Дермо-десмогенная – наблюдается при боковых складках на шее. Заболевание может развиться при травмах, ожогах, воспалительных процессах в лимфоузлах, при наличии рубцов, которые формируют патологический наклон.
- Компенсаторная – приобретенная патология, обычно вызвана проблемами с глазами: астигматизмом, косоглазием. Причиной может быть тугоухость. У практически здоровых детей встречается кривошея из-за неправильного укладывания в кроватку, ношения на руках одной стороной к себе, выкладывания игрушек с одной стороны.
Патологическое косоглазие у младенца
Истинное косоглазие может быть врожденным и полученным в результате воздействия неблагоприятных факторов (приобретенным). В первом случае патология проявляется рано – до трех лет. Как правило, заболевание затрагивает лишь одну сторону – «ленивый» глаз обычно один, реже отмечается двусторонний страбизм.
Родителям стоит обратить внимание на следующие симптомы:
- у ребенка косит один глаз, который стабильно «уходит» в одну и ту же сторону;
- отклонившееся от своей оси глазное яблоко не возвращается в нормальное положение сразу после того, как ребенок отвлекся от созерцания игрушки;
- малыш поворачивает или наклоняет голову, стремясь здоровым глазом получше рассмотреть какой-либо предмет;
- патология имеет тенденцию прогрессировать – асинхронность глазных яблок становится заметнее.
Приобретенное косоглазие может проявиться в младенчестве или раннем детстве, в возрасте от 2 месяцев до 4 лет. В этот период окончательно формируется бинокулярное зрение, созревает нервно-мышечная передача импульсов. Развитию патологии могут способствовать такие факторы:
- травмы лица, головы;
- инфекции головного мозга;
- сосудистые патологии, воспалительные заболевания глазных мышц, опухоли;
- травмы, полученные при рождении;
- стресс;
- астигматизм, прогрессирующая миопия или дальнозоркость;
- несоблюдение зрительного режима (высокая нагрузка на глазки).
Диагностика патологии
Если врач ставит предварительный диагноз «косоглазие», для его уточнения может потребоваться комплекс обследований. Сначала офтальмолог собирает анамнез, для чего выясняет, когда родители заметили первые симптомы, были ли у ребенка травмы глаз, инфекционные заболевания головного мозга, другие провоцирующие развитие патологии факторы. Врач оценивает положение головы пациента, симметрию лица и глазных яблок.
- Затем проводится проверка остроты зрения, оценивается структура органов зрения (передних отделов глазных яблок, прозрачных сред). С помощью специальных инструментов врач исследует глазное дно пациента.
- Далее офтальмолог выполняет биометрические исследования. Обычно врач измеряет угол косоглазия – этот параметр покажет расстояние, на которое косящий глаз отклоняется от центральной оси.
Если выявлены признаки паралитического косоглазия, врач дает направление на консультацию невролога, а также на дополнительные исследования. Показаны электронейрография и электромиография (анализ передачи импульсов по нервно-мышечным волокнам), вызванные потенциалы (электрическая реакция мозга на внешние раздражители и когнитивные задачи). Как правило, у новорожденных эти обследования не проводятся, чаще подобная диагностика назначается деткам от 1 года.
Характерные особенности
Ключевым отличием патологии от физиологического страбизма можно назвать несимметричное положение зрачков с радужкой в момент, когда ребенок смотрит прямо перед собой. При этом существуют и другие характерные особенности этого заболевания:
- Подвижность глаза, отклоненного в сторону, ограничена или отсутствует. Этот признак свидетельствует о паралитической природе заболевания.
- Если имеет место поражение нерва, отвечающего за движение глазного яблока, отмечается опущение века (птоз), расширение зрачка, которое не проходит при ярком освещении, спазм аккомодации (рекомендуем прочитать: спазм аккомодации у детей: что это такое?).
- При необходимости фиксации взгляда на определенном предмете один или другой глаз время от времени могут «уезжать» в сторону. Новорожденный косит одним или обоими глазами всегда, когда смотрит на игрушку перед собой.
- Некоторые виды патологии приводят к тому, что острота зрения косящего глаза снижается.
Методы лечения
Лечение боли в шее при повороте головы подбирается индивидуально. В большинстве случаев, достаточно курса препаратов для устранения основной причины дискомфорта и неприятных симптомов. Лечение проходит в домашних условиях, но пациенту необходимо периодически посещать врача для повторных обследований и коррекции схемы. Операция может потребоваться в запущенных случаях, когда консервативные методики недостаточно эффективны.
- Курс медикаментов – основа лечения болей в шее. Врач назначит противовоспалительные препараты в форме таблеток, мазей или инъекций. Также могут потребоваться обезболивающие средства, лекарства для улучшения кровообращения. При остеохондрозе эффективны препараты для восстановления хряща на основе хондроитина и глюкозамина. Миорелаксанты снимут тонус мышц, уменьшат сдавливание нервов и сосудов.
- Операции – назначаются в том случае, если медикаментозное лечение не помогает. Практикуется малоинвазивное удаление грыж, новообразований, остеофитов на запущенных стадиях остеохондроза. Хирургия суставов выполняется под контролем артроскопа – специального устройства, которое позволяет визуализировать картину через небольшие проколы, без крупных разрезов.
- Дополнительные методики – обязательны для комплексного лечения. В домашних условиях необходимо выполнять несложные упражнения для укрепления мышц шейного отдела позвоночника. Также врач может назначить ношение ортопедического воротника, сеансы физиотерапии и лечебного массажа.
Опасность
Как уже упоминалось, начинать лечение новорожденного нужно при появлении первых симптомов кривошеи (желательно со 2–3 недели жизни). В противном случае возможны такие последствия:
- Асимметрия головы и лица.
- Кифоз – искривление позвоночника выпуклостью назад.
- Сколиоз – искривление позвоночного столба влево или вправо относительно оси.
- Остеохондроз.
- Отставание в умственном развитии.
- Стрессы, нервно-психические заболевания.
- Неприятные ощущения во время поворота головы.
Асимметрия черепа при кривошее
Кроме того, наблюдается визуальная деформация в виде постоянно наклоненной к плечу головы.
Описание
Более половины родителей замечают, что их ребенок поворачивает голову в одну сторону. Причем в это же время подбородок направлен в противоположную. Такое состояние называется кривошея. Она бывает врожденной и приобретенной.

Зачастую из-за нахождения малыша в одном положении, голова становится приплюснутой. Деформация происходит с той стороны, на которой ребенок чаще всего лежит. Без лечения кривошея может привести к нарушению зрения, косоглазию. Часто заболевание сочетается с другими нарушениями, например дисплазия тазобедренного сустава. Критическое значение в лечении таких состояний имеет ранняя диагностика.
На что обратить внимание еще.
Деформация затылка бывает не только скошенной (это только при повороте головы), но и во фронтальной плоскости. Такое возможно при рахите, или невозможности поворачивать голову. Тесные коконы, кроватки, люльки это не самое хорошее место для ребенка. Попробуйте сами поспать всю ночь в одной позе
Повышенное внимание случае рахита, т.к. в этом случае деформации образуются быстрее
Самый опасный период для образования скошенного затылка до 3 месячного возраста. Дети старше трех месяцев обычно уже чаще лежат на животе, на боку, больше двигаются, перекатываются с боку на бок, научившись переворачиваться со спины на живот сами регулируют свое положение, т.е. голова не лежит долго на одном месте.
Методы диагностики
При появлении болей в шее необходимо обратиться к терапевту. После осмотра он направит на консультацию к врачу более узкой специализации. Так, заболевания шейного отдела позвоночника лечит вертебролог, болезни нервов – невролог, повреждения костей и мягких тканей – травматолог. Для определения причины боли и постановки точного диагноза потребуются дополнительные методы обследования:
- рентгенография – на снимках будут видны переломы и вывихи позвонков, признаки остеохондроза, спондилеза, патологического разрастания костной ткани;
- МРТ – назначается при подозрении на протрузии и грыжи, а также на заболевания мышц, связок и сухожилий;
- анализы крови для определения симптомов инфекционных заболеваний и воспалительных процессов;
- дополнительные анализы, которые позволят диагностировать ревматоидный артрит – определения С-реактивного белка, ревматоидного фактора.
Чем опасна кривошея
Кривошея — это несимметричное положение головы относительно плеч.
При данном патологическом состоянии мышцы ребёнка начинают развиваться неравномерно. Изменяется распределение нагрузки на кости.
Нарушается кровообращение, снижается мышечный тонус. В итоге изменяется осанка ребёнка.
Изменяется поведение малыша: капризничает, плачет. Могут наблюдаться неврологические нарушения.
Если кривошею не лечить, то у ребёнка может развиться вторичная деформация черепно-лицевых костей, позвоночника.
При запущенности патологии и отсутствии лечения наблюдается следующие признаки:
- происходит изменение формы черепа;
- может быть смещение костей черепа;
- атрофия грудино-ключично-сосцевидной мышцы;
- нарушение физиологических изгибов позвоночника;
- формирование шейного сколиоза;
- сдавливание сосудов и нервов;
- нарушение нормального кровоснабжения и т.д.
У ребёнка в будущем могут быть частые головные боли, неправильный прикус, сколиоз, нейро-вегетативные нарушения. Диагноз ставит только врач-ортопед. Для диагностики кривошеи необходим визуальный осмотр, рентгенография.
Некоторые родители уверены, что кривошея может пройти сама. Не смотря на то, что малыш начинает держать голову вертикально, патология становится менее заметной, однако её влияние на здоровье малыша только увеличивается.
Со стороны лица мышцы шеи перерастянуты, с затылочной стороны — находятся в напряжении.
Лечение
При регулярном осмотре и раннем обнаружении заболевание довольно хорошо поддается лечению. Если младенец поворачивает голову в одну сторону, для исправления такого состояния обычно назначают комплексный массаж и физиотерапия. Такое лечение позволяет растянуть и укрепить мышцы шеи.
Регулярные физиотерапевтические упражнения помогают ребенку двигать в голову разные стороны, а не только в одну, тем самым создавая равновесие. В большинстве случаев, с помощью терапии состояние у детей может улучшиться в течение нескольких недель или месяцев. Также для закрепления рекомендуется делать ежедневные упражнения в домашних условиях.

Для взрослых и детей старшего возраста может быть рекомендовано следующее лечение:
- лечебная физкультура (ЛФК);
- лечебная гимнастика;
- медикаментозная терапия;
- операция по иссечению пораженных мышц;
- ношение воротника;
- физиотерапия,
- сон на ортопедических подушках и матрасах.
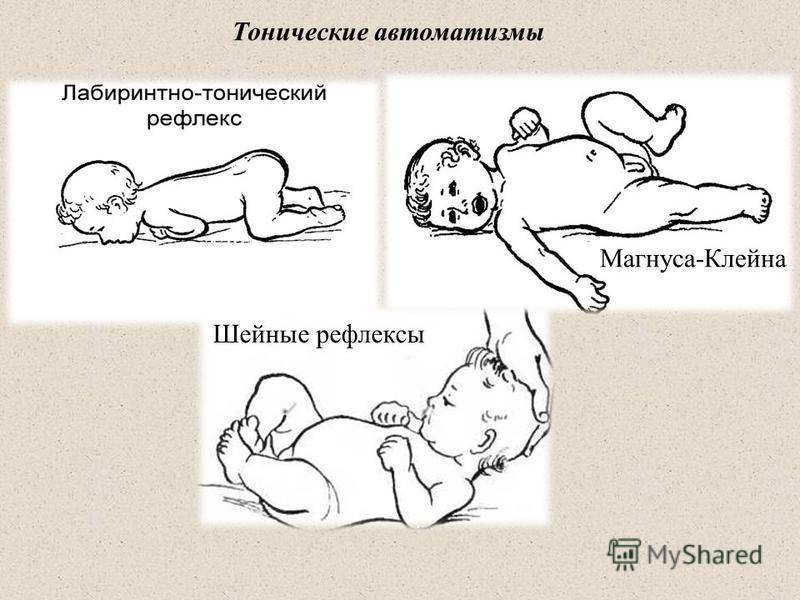
СОДРУЖЕСТВЕННЫЕ РЕАЦИИ (СИНКИНЕЗИИ)
СОДРУЖЕСТВЕННЫЕ РЕАКЦИИ (СИНКИНЕЗИИ). Влияние синкинезии на двигательную активность ребенка заключается в усилении мышечного тонуса в различных частях тела при активной попытке преодолеть сопротивление спастичных мышц в какой-либо конечности (то есть выполнить такие движения, как захват игрушки, разгибание руки, сделать шаг и другие). Так, если ребенок с гемипарезом сильно сжимает мячик здоровой рукой, мышечный тонус может нарасти на паретичной стороне. Пытаясь разогнуть спастичную руку, можно вызвать усиление экстензорного тонуса в гомолатеральной ноге. Сильное сгибание пораженной ноги у ребенка с гемиплегией вызывает содружественные реакции в пораженной руке, которые выражаются в усилении сгибания в локтевом и лучезапястном суставах и пальцах кисти. Напряженное движение одной ноги у больного с двойной гемиплегией может усилить спастичность во всем теле. Возникновение содружественных реакций препятствует развитию целенаправленных движений и является одной из причин образования контрактур. При детском церебральном параличе синкинезии наиболее часто проявляются в оральной мускулатуре (при попытке захвата игрушки ребенок широко открывает рот).
При произвольной двигательной активности все тонические рефлекторные реакции действуют одновременно, сочетаясь друг с другом, поэтому изолированно их выявить трудно, хотя в каждом отдельном случае можно отметить преобладание того или другого тонического рефлекса. Степень их выраженности зависит от состояния мышечного тонуса. Если мышечный тонус резко повышен и преобладает экстензорная спастичность, тонические рефлексы выражены ярко. При двойной гемиплегии, когда одинаково страдают руки и ноги или руки больше, чем ноги, тонические рефлексы выражены ярко, наблюдаются одновременно и не имеют тенденции к торможению. Они менее выражены и постоянны при спастической диплегии и гемипаретической форме ДЦП. При спастической диплегии, когда руки относительно сохранны, развитию движений препятствует в основном положительная поддерживающая реакция.
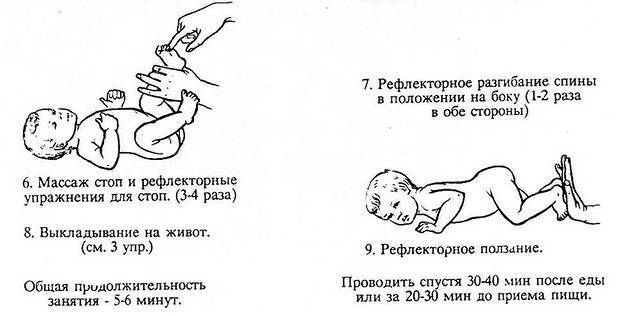
ПРИМЕЧАНИЕ к 1.8 и 1.9.
По мере увеличения времени самостоятельной фиксации головы в положении наклона вперед, увеличиваем угол наклона собственного корпуса, вплоть до почти горизонтального положения. Всегда лопатки ребенка прижаты к груди взрослого. При попытке ребенка сесть, увеличиваем угол наклона собственного корпуса.
ПРОГУЛКИ С РЕБЕНКОМ
На руках в вышеописанных позициях и в коляске строго горизонтально на спине. Как вариант, с валиком под затылком (укладка).
ПОЗИЦИЯ ДЛЯ КОРМЛЕНИЯ
1. Угол наклона корпуса ребенка 30-45 градусов.
2. Одно из бедер взрослого располагается выше, поддерживая спину.
3. При наличии насильственных запрокидываний головы обязательна фиксация грудной клетки предплечьем и поддержка затылка (не шеи) локтевым сгибом с целью исключения запрокидываний. Таким образом, необходимо обеспечить легкий наклон головы во время кормления.
Большого ребенка удобно кормить в шезлонге или в коляске с жесткой спинкой, с валиком под головой.
Помимо запрокидываний головы назад, часто наблюдаются наклоны и (или) повороты головы в сторону.
Может быть несколько разновидностей этой проблемы:
Проблема №1.
Ребенок, находясь в разных положениях, держит голову развернутой преимущественно в одну сторону (часто вместе с наклоном головы в противоположную сторону).
1.10
Укладка на животе с фиксацией головы, развернутой в противоположную сторону, с фиксацией таза, прижатого к поверхности. Рука, к которой обращено лицо, вытянута в сторону.
Отвлекаем ребенка соской, водой из бутылочки, игрушками.
Плач ребенка, попытки вырваться и развернуть голову не являются основанием для прекращения упражнения.
Делаем 7 – 10 раз в день по 3-10 минут, завершая этой укладкой комплекс упражнений. Также эффективно укладывать в такую позицию засыпающего или спящего ребенка.
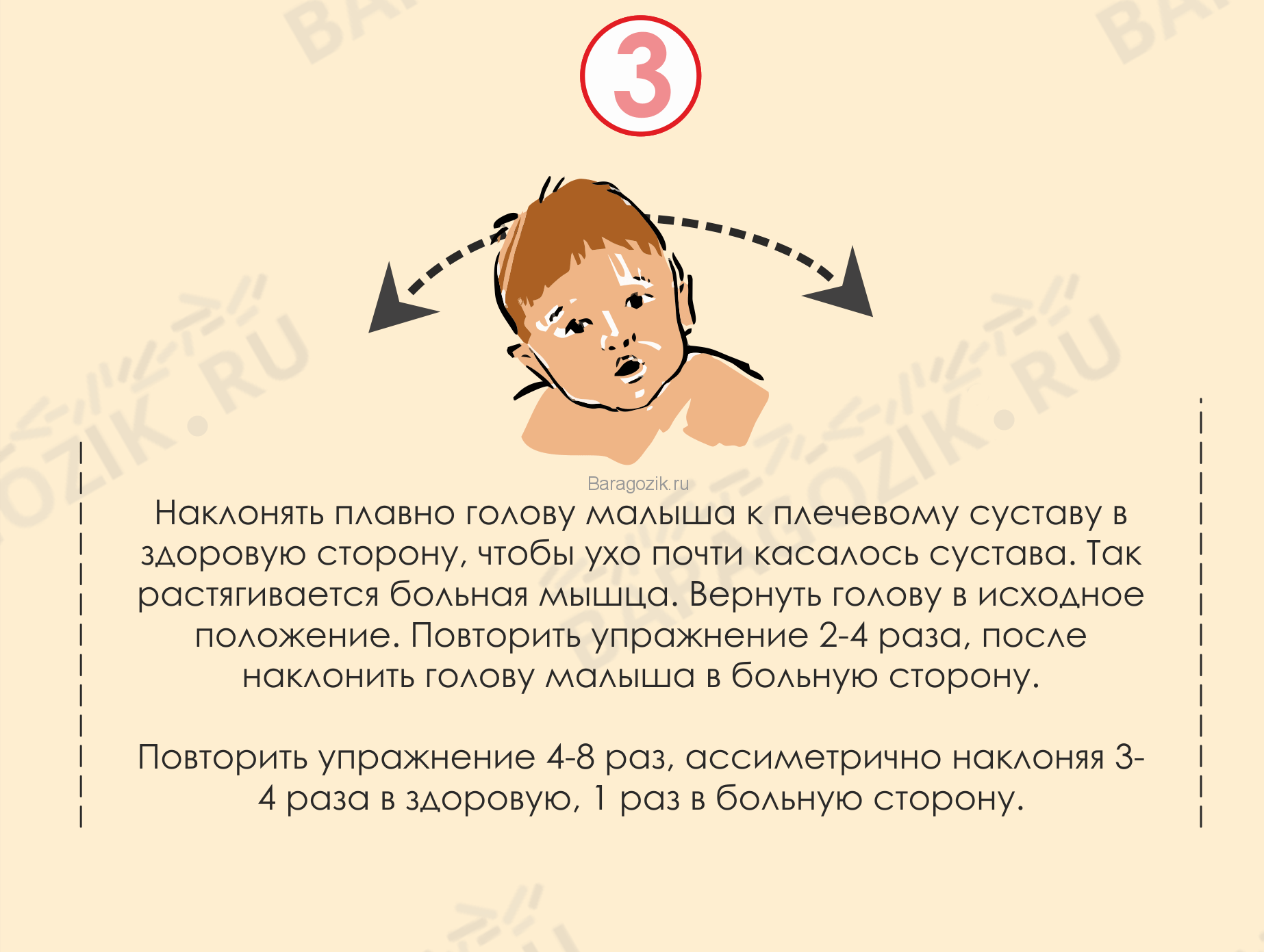
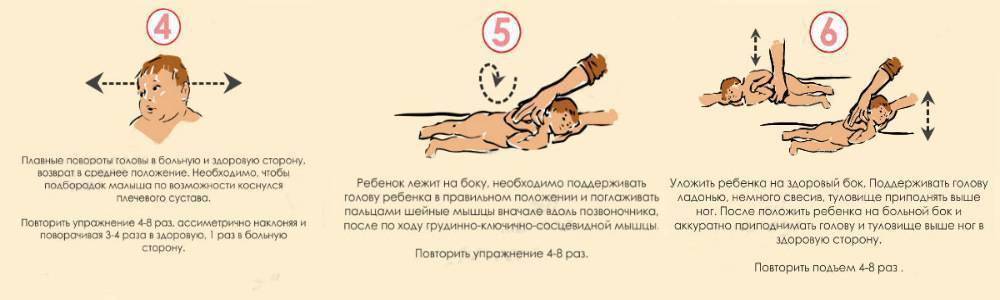
Коррекция ротации головы и шеи вправо
https://youtube.com/watch?v=BRN8KdGH0QE
Коррекция асимметрии шеи. Ношение.
https://youtube.com/watch?v=2UKv1s4IVK4
Проблема №2.
Наклон головы в сторону часто встречается у детей первого года жизни и обычно сопровождается наклоном корпуса в эту же сторону с образованием дуги.
1.11. Пассивная фаза
 Формируем дугу в противоположную сторону, положение тела близко к горизонтальному, ухо почти прижимается к надплечью.
Формируем дугу в противоположную сторону, положение тела близко к горизонтальному, ухо почти прижимается к надплечью.
1.12. Активная фаза
В активной фазе угол наклона корпуса 30-45 градусов.
Рука ребенка перемещается в положение над рукой взрослого. Для улучшения качества подъема головы в сторону используем раздражение боковой поверхности корпуса пальцами.
Активную фазу используем только при наличии противонаклона. Если голова, несмотря на стимуляцию, не поднимается вверх, переводим ребенка обратно в пассивную фазу.
Сначала большую часть времени проводим в пассивных позициях, периодически пробуя активную фазу, затем пропорции постепенно смещаются в сторону использования активной фазы.
Упражнение 1.3. Лечебное ношение + косая позиция
https://youtube.com/watch?v=s0g-6Uywqd4
1.12 Коррекция “дуги” вправо
https://youtube.com/watch?v=spUDgPkFJj0
На данном этапе нельзя
- сажать ребенка;
- тренировать опору на ножки;
- водить, имитируя ходьбу;
- подтягивать за ручки (тракция за руки) вверх лежащего на спине ребенка, допуская запрокидывания головы;
- выкладывать на живот при насильственном запрокидывании головы в вертикальном положении.
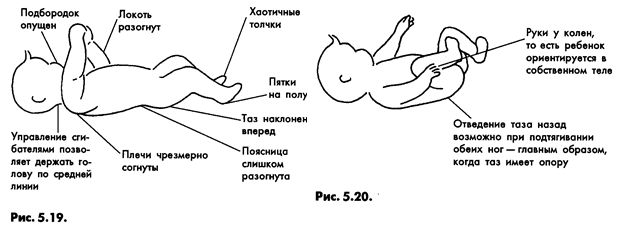
АСИММЕТРИЧНЫЙ ШЕЙНЫЙ ТОНИЧЕСКИЙ РЕФЛЕКС (АШТР)
АСИММЕТРИЧНЫЙ ШЕЙНЫЙ ТОНИЧЕСКИЙ РЕФЛЕКС (АШТР) является одним из наиболее выраженных рефлексов при детском церебральном параличе. Выраженность АШТР зависит от степени повышения мышечного тонуса в руках. При тяжелом поражении рук рефлекс появляется почти одновременно с поворотом головы в сторону. Если руки поражены незначительно, что имеет место при легкой спастической диплегии, асимметричный шейный тонический рефлекс (АШТР) возникает непостоянно и для его появления требуется более длительный латентный период. Асимметричный шейный тонический рефлекс (АШТР) более ярко выражен в положении на спине, хотя его можно наблюдать и в положении сидя. АШТР, сочетаясь с тоническим лабиринтным рефлексом, препятствует захвату игрушки, развитию зрительно-моторной координации. Ребенок не может вынести руки вперед, чтобы приблизить кисти к средней линии, и соответственно удержать обеими руками предмет, на который он смотрит. Вложенную в руку игрушку ребенок не может поднести ко рту, глазам, так как при попытке согнуть руку голова поворачивается в противоположную сторону. Из-за разгибания руки многие дети не могут сосать свои пальцы, как это делает большинство здоровых детей. АШТР в большинстве случаев сильнее выражен на правой стороне, поэтому многие дети с церебральным параличом предпочитают пользоваться левой рукой. При ярко выраженном АШТР голова и глаза ребенка часто фиксированы в одну сторону, поэтому ему трудно проследить за предметом на противоположной стороне. В результате развивается синдром односторонней пространственной агнозии, формируются спастическая кривошея и сколиоз позвоночника. Сочетаясь с тоническим лабиринтным рефлексом, АШТР затрудняет повороты на бок и на живот. Когда ребенок поворачивает голову в сторону, возникающий АШТР препятствует движению туловища вслед за головой, и ребенок не может высвободить руку из-под туловища. Затруднение поворота на бок препятствует формированию у ребенка возможности переноса центра тяжести с одной руки на другую при выносе вперед тела, что необходимо для развития реципрокного ползания. Асимметричный шейный тонический рефлекс (АШТР) нарушает равновесие в положении сидя, так как распространение мышечного тонуса на одной стороне (повышение его преимущественно в разгибателях) противоположно распространению его на другой (преимущественное повышение в сгибателях). Ребенок теряет равновесие и падает в сторону и назад. Чтобы не упасть вперед, ребенок должен наклонить голову и туловище. Влияние асимметричного шейного тонического рефлекса (АШТР) на “затылочную” ногу может со временем привести к подвывиху в тазобедренном суставе в связи с комбинацией флексии, внутренней ротации и приведения бедра.
Лечение истинного мышечного гипертонуса у детей
Если родители заметили у ребенка симптомы мышечного напряжения, им надо в обязательном порядке показать его неврологу или остеопату. Обнаружить причину, почему у малыша ручки постоянно сжаты в кулачки, может только специалист.
Традиционная терапия повышенного мышечного тонуса включает:
- медикаментозное лечение;
- физиотерапию;
- ароматерапию;
- массажи;
- лечебную гимнастику.
Чаще эти виды терапии лишь облегчают болезненные проявления, но не устраняют их причину.
Самым эффективным методом лечения повышенного мышечного тонуса у деток до 1 года является остеопатия. Использование специального массажа направлено на устранение неврологических нарушений, которые привели к повышению тонуса у грудничков. Нервная система малыша еще не сформировалась окончательно, и остеопат способствует ее полноценному функционированию. Врач проводит свои манипуляции в щадящем режиме, поэтому они не провоцируют болезненные ощущения или дискомфорт. Уже после нескольких сеансов остеопатического массажа родители могут заметить положительную динамику в состоянии здоровья их ребенка, при этом не только уменьшается выраженность признаков гипертонуса, но и улучшаются процессы пищеварения, аппетит и сон.
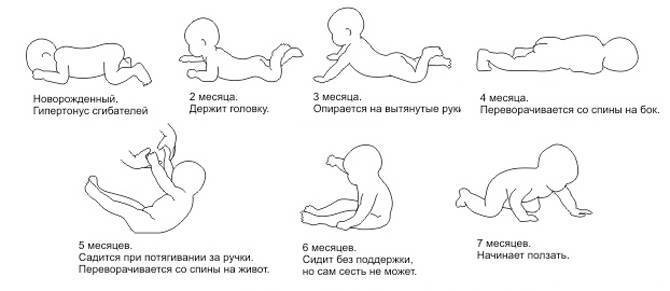
Когда ребенок держит голову самостоятельно
Когда ребенок начинает держать голову самостоятельно? Перед тем как углубиться в вопрос, стоит отметить, что статистика международных организаций о сроках выработки навыка удерживания головы в вертикальном положении у новорожденных часто отличается друг от друга.
Во сколько малыш начинает держать голову
Во сколько месяцев ребенок начинает держать голову? Не секрет, что раньше малышей в их первые месяцы жизни было принято пеленать, что не самым лучшим образом сказывалось на развитии отдельных мышечных групп, включая шейный отдел.
Как результат, детки, которые подвергались пеленанию, уверенно держали головку не раньше 4-4,5 месяцев, чего не скажешь о современных малышах, содержащихся с первых дней своей жизни в свободной одежде.
Умение держать голову появляется по мере развития мышц шеи
Так, современные крохи начинают пробовать поднимать головку уже в первые 1-1,5 месяца, правда, более или мене выработанным этот навык становится гораздо позже, приходясь на третий месяц жизни крохи. Естественно, на это умение влияет не одно только пеленание, но и особенности развития, в том числе и в перинатальном периоде.
В итоге до 85% здоровых малышей, действительно, держат головку в 2-3 месяца, тогда как дети, родившиеся раньше положенного срока, демонстрируют это умение ближе к четырем месяцам.
Не стоит радоваться и в том случае, если устойчивая выработка навыка происходит до полутора месяцев, ведь это явление считается прямой рекомендацией для показа ребенка детскому неврологу.
Объясняется это довольно просто, ведь в послеродовый период шейные мышцы малышей находятся в гипертонусе, что автоматически блокирует поднятие головы. Обратная же ситуация может указывать на отклонение от нормы, как впрочем, и продолжительная задержка выработки навыка.
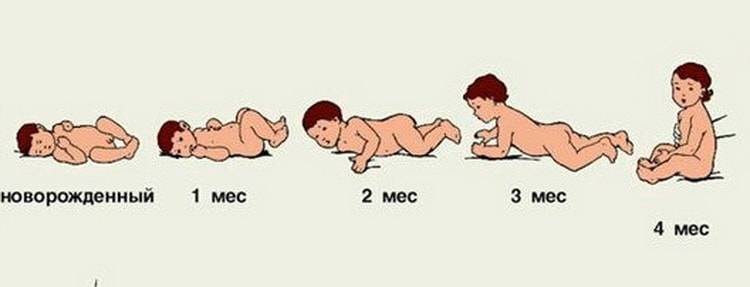
Как проходят этапы развития навыка
Конечно же, держать головку малыш начинает не сразу, ведь это вопрос не одного дня. А для того чтобы контролировать физиологическое развитие младенца, исключая родовые и внутриутробные травмы, рекомендуется заранее изучить основные его этапы. Речь идет о следующих из них:
- Уже на 2-3 неделе младенец может пробовать приподнимать головку, находясь в положении лежа на животе. А вот удерживать ее в таком состоянии он сможет не дольше нескольких секунд, что является абсолютной нормой.
- В 2-3 месяца – в течение минуты.
- К трем месяцам обычно наблюдается удерживание головы в вертикальном положении без посторонней поддержки в течение 1-2 минут.
- После 3 месяцев, лежа на животике, кроха начинает уже приподнимать плечевой пояс.
Устойчивая способность хорошо держать голову в любом положении формируется к 2–3 месяцам
И если все перечисленные этапы проходили в указанной последовательности и сроки, то в возрасте 4,5 месяца малыш начинает демонстрировать новое умение. Заключается оно в поднятии головы из положения лежа на спине, а чуть позже и в удерживании ее в такой позиции в течение нескольких секунд/минут.
Нормы и сроки по Комаровскому
Тем, кто продолжает переживать по поводу того, укладывается ли их ребенок в общепринятые сроки, не помешает получить консультацию квалифицированного специалиста. Одним из наиболее авторитетных педиатров, имя которого уже давно у всех на устах, является доктор Евгений Комаровский.
Прославившийся своим умением развеивать формировавшиеся на протяжении многих десятилетий стереотипы, специалист сохраняет скепсис и в отношении сроков выработки навыка удерживания головы младенцев.
И если верить этому доктору, то первое, на что следует ориентироваться, это состояние, бодрость и аппетит ребенка. И если малыш активен, хорошо ест и набирает массу, то нет повода бить тревогу, если он начнет держать голову позже назначенного срока, даже при условии, что отклонение от нормы составляет месяц или еще более внушительный срок.
Ориентироваться следует и на болевой синдром, а также на наличие попыток ребенка поднимать головку. Отсутствие первого и присутствие второго фактора указывают на то, что ребенок совершенно здоров, и родителям нужно просто немножко подождать.
Этапы развития ребенка по месяцам
О каком-то одном дне или месяце, когда абсолютно все дети должны освоить это умение говорить нельзя, но в среднем доношенные дети без каких-либо отклонений развиваются следующими этапами:
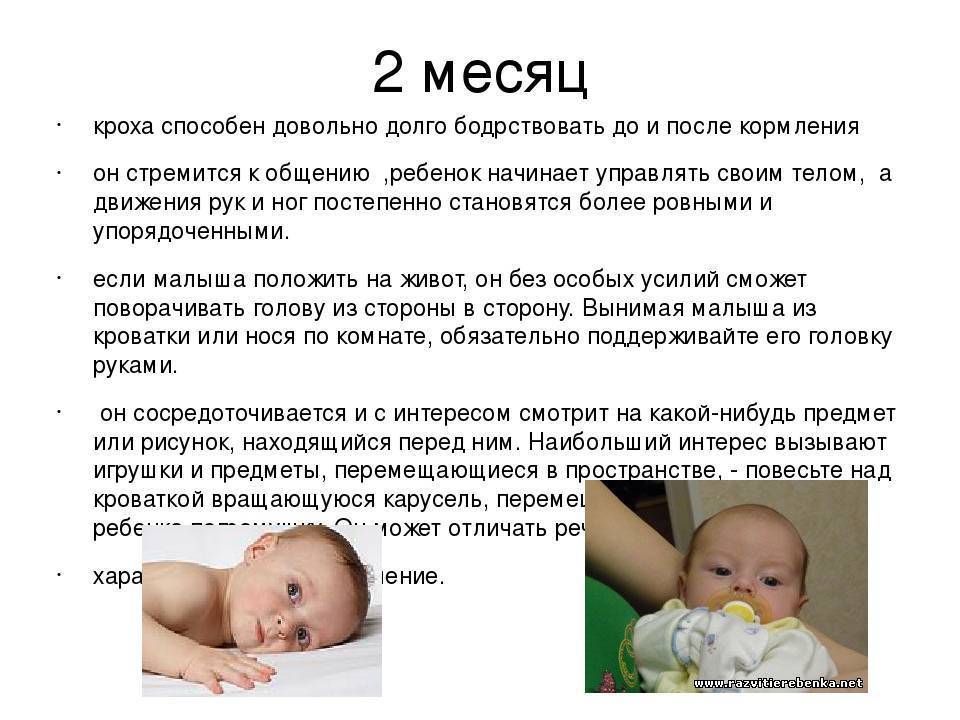
- 1-2,5 месяца. В это время мышцы только начинают свою работу и первые усилия держать голову на весу длятся не больше пары секунд. Появляется интерес осмотреться вокруг;
- 2-3 месяца. В этот период большинство малышей уже держат голову из лежачего на животе положения 20-40 секунд;
- 2,5-4 месяца. Этот этап характеризуется вполне уверенным держанием головы, мышцы крепчают, и малыш, обретя уверенность, предпринимает первые успешные попытки стоять на локтях;
- В 4+ месяца. К этому времени абсолютное большинство малышей уже хорошо научились держать голову самостоятельно и начинается дальнейший этап развития двигательной активности.
Удобные позиции на руках у взрослого
Есть несколько позиций, которые максимально безопасны и комфортны как для ребенка, так и для мамы:
- Колыбелька. Голова ребенка кладется на локоть взрослого, спинка – на руку, а вторая рука при этом помогает поддерживать ягодицы и поясничный отдел;
- Столбиком. Голова ребенка ложится на плечо взрослого, одна рука прижимает его к себе, вторая поддерживает нижнюю часть в области крестца; • Лицом к лицу. Затылок малыша находится на вашей ладони, а вторая рука помогает держать спину;
- На коленях у взрослого. Положите ребенка вверх лицом к себе на колени, помогая держать руками его голову.
- На животике. Живот и голова малыша располагаются на предплечье взрослого, а ноги и руки спокойно свисают с двух сторон;
- К маме спиной. Отличная поза для развития интереса к миру вокруг. Одной рукой мама держит ребенка за грудь, опирая голову и спину о свою грудную клетку. А второй рукой держит его за ножки, сводя стопы вместе. В таком положении малыш не сидит и нет никакой нагрузки на его позвоночник.
Укрепляем мышцы шеи ребенка
Помочь грудничку быстрее упрочить мышечный тонус и поддержать попытки ребенка держать голову под силу каждой маме. Для этого есть несколько простых упражнений:
Выкладывание малютки на животик. Вашему ребенку уже больше 4-х недель? Тогда можете смело начинать выкладывать его на животик через 30 минут после кормления. Для того чтобы ему было легче, можно положить под грудь валик из небольшого полотенца. Играйте с малышом, пока он так лежит и постепенно увеличивайте время. Первое время кроха может нервничать, не настаивайте, но продолжайте пробовать снова и снова. Совсем скоро вы увидите первые результаты, когда ребенок держит голову, лежа на животе 1-2 секунды, увеличивая этот интервал с каждым разом. Старайтесь как можно больше бодрствования проводить в такой позиции;
У взрослого на ручках. Держите малыша на руках так, чтобы вы могли спокойно поддерживать его под попу и грудь
Обратите его внимание на себя, завлеките песенкой или сказкой. Он сосредоточит своё внимание на вас и будет непроизвольно удерживать голову
Кроме того, со временем кроха начнет пытаться осмотреться вокруг, что тоже очень полезно;
Плавание. Грудничковое плавание прекрасно укрепляет мышцы шейного отдела;