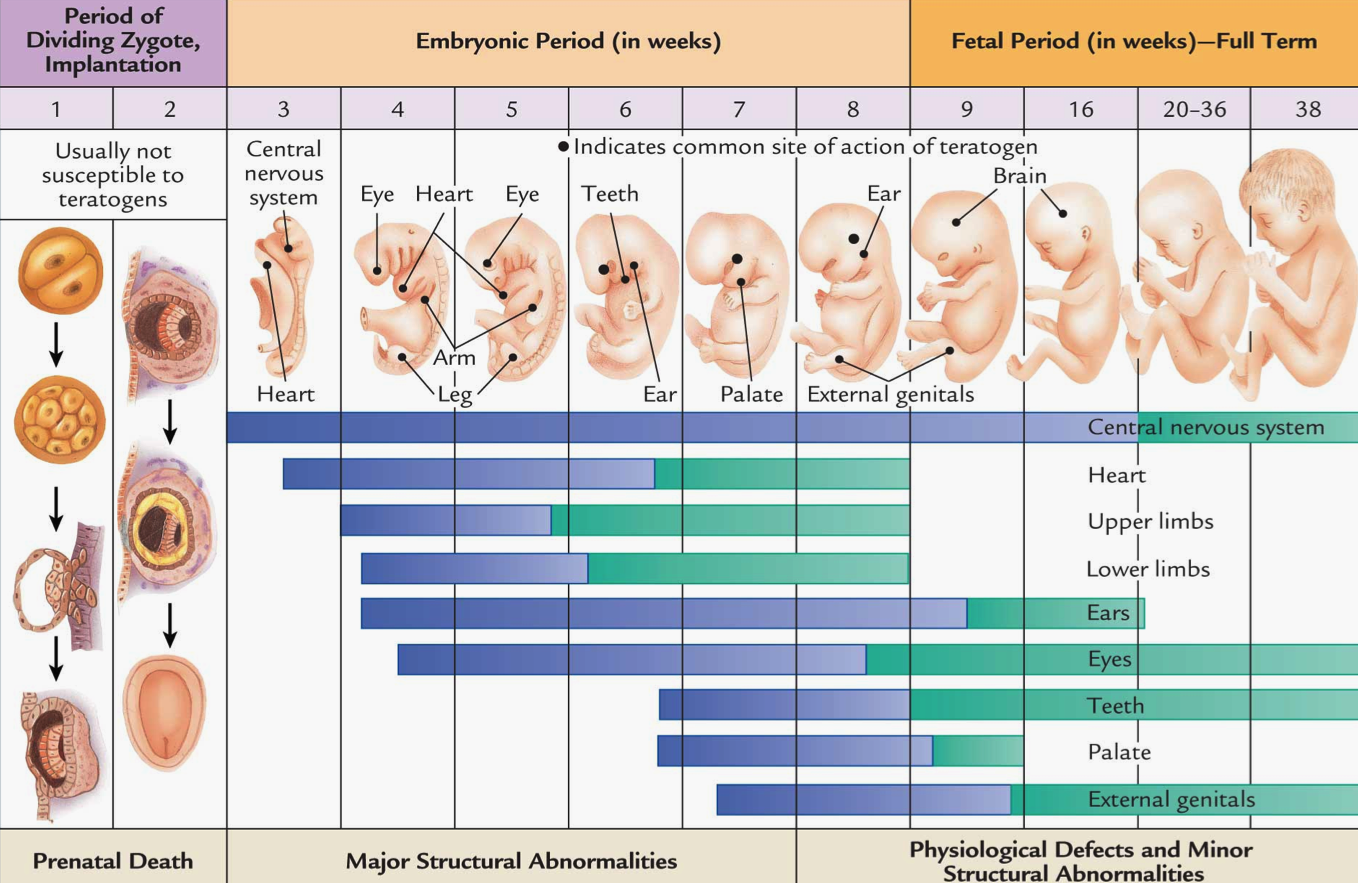
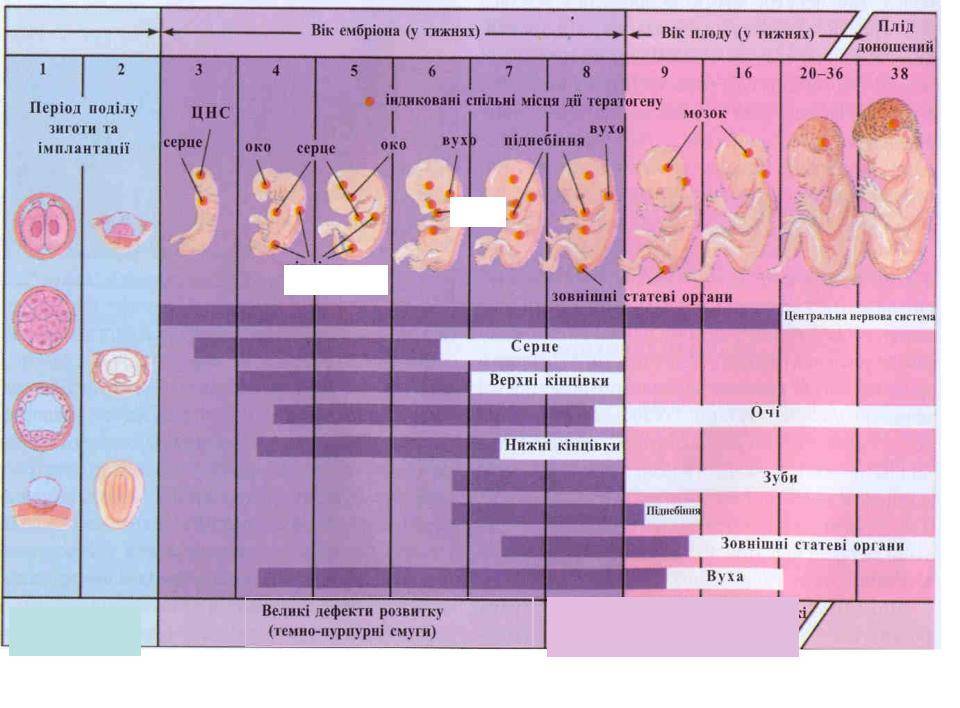
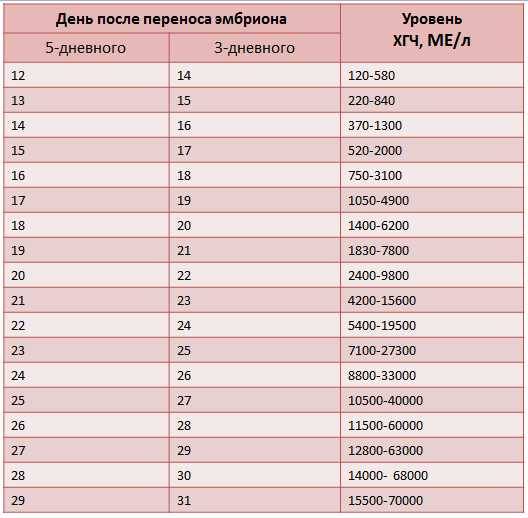
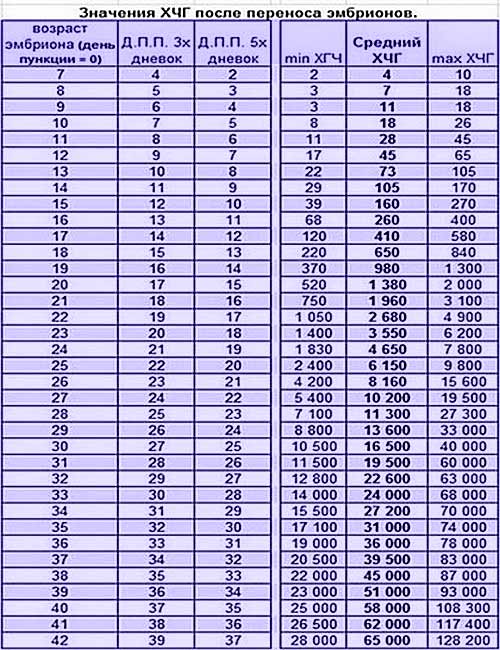
Патогенез неразвивающейся беременности
Неразвивающаяся беременность в первые дни протекает как нормальная, вначале происходит имплантация эмбриона, иногда даже успевает сформироваться плацента, но после этого под воздействием неблагоприятных внешних и внутренних факторов плод погибает. Но, несмотря на неразвивающуюся беременность, матка продолжает расти и выкидыша не происходит, хотя со временем происходит отслойка плаценты и отторжение плода.
Основным механизмом формирования неразвивающейся беременности на ранних сроках является остановка фето-плацентраного кровообращения на фоне сохранения маточно-плацентраного. Также неразвивающаяся беременность может образоваться в результате обратного развития эндометрия, так как желтое тело полностью распадается, формируются новые фолликулы, которые, воздействуя на внутреннюю оболочку полости матки, видоизменяют ее, и она приобретает признаки эндометрия в фазе пролиферации.
Что делать дальше
Если диагноз замершей беременности установлен, важно правильно спланировать свои действия. В первую очередь, нужно понять, необходимо ли выскабливание (хирургическое удаление плодного яйца)
Изредка в случае, если плодное яйцо еще маленькое (до 15мм), бывает возможно применение фармакологического прерывания беременности. Если такой возможности нет, показано выскабливание. Операция проводится под внутривенным наркозом и длится недолго – 5-10 минут. Крайне важно провести анализ соскоба на кариотип плода! Это даст пищу для размышлений репродуктологу, позволит сделать правильные выводы для дальнейшего ведения пациентки. После выскабливания – обсудить с хирургом необходимость и длительность антибактериальной, сокращающей и противовоспалительной терапии, а затем – контрацепции. Рутинно назначают прием контрацептивов на 4-6 месяцев, однако последнее слово всегда за лечащим врачом!
Замершая беременность – всегда повод попытаться разобраться в случившемся. Особенно в случаях, когда такого исхода ничто не предвещало; необходимо провести углубленное обследование с учетом анамнеза (истории жизни) пациента. К примеру, гемостазиолог внимательно изучает наследственность, указания на тромбозы у родственников. А получение 2-х случаев замершей беременности (не обязательно после ЭКО) или иного прерывания беременности является показанием к преимплантационному генетическому тестированию
Важно также провести углубленное изучение состояния эндометрия, попытаться скорректировать гормональную поддержку в последующих протоколах.
Частота встречаемости замершей беременности после ЭКО одинакова по всему миру и процент варьирует в зависимости от возраста. К счастью, бурное развитие репродуктологии приводит к новым достижениям, позволяющим испытать счастье стать родителями большинству пациентов
Важно правильно выбрать клинику и репродуктолога!
Обращайтесь к нам! Наши врачи смогут помочь Вам даже в самых сложных случаях!
Принимаем к оплате
| № | Наименование услуги | Цена (руб.) |
|---|---|---|
| Первичная консультация М.Б.Аншиной (включает УЗИ) | 5 500 рублей | |
| Первичная консультация гинеколога-репродуктолога | 3 000 рублей | |
| Первичная консультация гинеколога-репродуктолога с УЗИ | 3 900 рублей | |
| Повторная консультация гинеколога-репродуктолога | 1 300 рублей | |
| Повторная консультация гинеколога-репродуктолога с УЗИ | 2 200 рублей |
Показания и противопоказания к ЭКО
Решиться на ЭКО – задача достаточно сложная, так как это достаточно сложная и затратная процедура. Здесь играет роль не только желание самих родителей, но и медицинские показания, к которым относятся:
- Эндометриоз – аномальное развитие слизистой оболочки, выстилающей маточную полость;
- Нарушение проходимости маточных труб или их отсутствие, из-за чего яйцеклетка не попадает в полость матки;
- Возрастные изменения женского организма, снижающие количество и качество фертильных яйцеклеток;
- Недостаточное качество или полное отсутствие жизнеспособной спермы в эякуляте полового партнера/супруга;
- Ановуляция – нарушение процесса созревания яйцеклетки и/или ее выхода в маточную полость для последующего оплодотворения;
- Бесплодие неясного происхождения (то есть с неустановленными причинами).
У процедуры ЭКО имеются и свои противопоказания:
- Анатомические аномалии половых органов, препятствующие вынашиванию и рождению ребенка;
- Злокачественные и доброкачественные опухоли яичников;
- Воспалительные и инфекционные заболевания половых органов;
- Доброкачественные заболевания матки, требующие хирургического лечения;
- Общесистемные заболевания, находящиеся в стадии обострения.
Чтобы у женщины или семейной пары было больше шансов забеременеть после ЭКО, врач назначает пациентам комплексную диагностику, включающую сдачу анализов крови и мочи, прохождение УЗИ, спермограммы, ЭКГ и других процедур. Только после этого он принимает окончательное решение о проведении экстракорпорального оплодотворения.
Почему замерла беременность после ЭКО?
Положительный тест на беременность после переноса эмбриона – один из самых счастливых моментов и наверняка самый ожидаемый для бездетной пары, решившейся на ЭКО. Жизнь обретает новый смысл, появляются новые заботы, и ближайшие 9 месяцев оказываются расписанными чуть ли не по часам.
Трудно представить себе разочарование будущих родителей, услышавших слова, которые больше похожи на приговор: «замершая беременность»… Общее количество беременностей после ЭКО, заканчивающихся прерыванием по разным причинам, составляет от 15 до 30%, в зависимости от возраста. И треть (6-9% от общего числа) из них являются замершими.
Что же это такое и почему это случается, как при обычной беременности, так и после ЭКО?
Дети после ЭКО
Исследования развития детей, рожденных с помощью экстаркорпорального оплодотворения, проведенные в нескольких странах доказывают, что искусственное оплодотворение не имеет негативного влияния на вероятность рождения ребенка с патологиями развития. Дети после ЭКО являются абсолютно здоровыми, не имеющими отклонения. Учитывая то, что опыт проведения ЭКО насчитывает уже более 20-ти лет, сегодня в мире живут уже вполне взрослые люди, жизнь и развитие которых ничем не отличается от их сверстников, зачатых естественным путем. Более того, бытует предположение, что дети после ЭКО развиваются более благоприятно, что объясняется выбором для оплодотворения наиболее сильных и жизнеспособных сперматозоидов. Немаловажным преимуществом метода является возможность в процессе процедуры выбрать пол ребенка самостоятельно.
Таким образом, с помощью науки мифы о рождении «экошных» детей с отклонениями окончательно развенчаны. Если в Вашей семье существует проблема с зачатием естественным путем, смело решайтесь на процедуру ЭКО, которая часто является единственной возможностью стать папой и мамой ребенка, который будет Вам генетически родным. Взвесив все аргументы «за» и «против», принимайте взвешенное решение и займитесь тщательным поиском центра лечения бесплодия.
Таким медицинским центром является клиника «Центр ЭКО» в Волгограде. Благодаря оснащению современным диагностическим и лечебным оборудованием, а также профессионализму гинекологов, репродуктологов и эндокринологов, клинике удалось добиться отличных результатов рождаемости после ЭКО – практически 50% случаев успешного искусственного оплодотворения!
Здесь лечат все виды как женского, так и мужского бесплодия. Вспомогательные репродуктивные технологии: ЭКО, ИКСИ, донорство спермы и ооцитов, суррогатное материнство являются основным, однако не единственным направлением деятельности клиники «Центр ЭКО» в Волгограде. Записаться на прием к специалисту Вы можете в режиме он-лайн, либо позвонив по телефону, указанному на сайте. Мы ждем Вас! Решайтесь! Для нас нет ничего невозможного!
Эндометриоз во время беременности: риски
Эндометрий играет определяющую роль в возникновении и развитии беременности. Этот слизистый слой, покрывающий внутреннюю поверхность полости матки, обеспечивает прикрепление эмбриона и его питание. Из-за патологических изменений эндометрия его функция может быть снижена или полностью отсутствовать. По этой причине возможно развитие следующих осложнений:
- выкидыша в I триместре – вероятность такого исхода у пациенток с эндометриозом на ранних сроках беременности на 76% выше, чем у здоровых женщин;
- внематочной (эктопической) беременности, связанной с имплантацией эмбриона в патологических участках эндометрия за пределами маточной полости (чаще всего в фаллопиевых трубах, на яичнике);
- нарушенного развития плаценты, из-за чего возможны ее преждевременное отслоение во время беременности или недостаточное питание и снабжение эмбриона кислородом;
- преэклампсии – комплекса патологических синдромов у беременных женщин, включающего повышение артериального давления и концентрации белка в моче);
- преждевременного родоразрешения – в этом случае ребенка можно спасти, но для этого требуется его помещение в специальную палату на сохрвнение;
- невозможности естественного родоразрешения из-за неправильного предлежания самого плода или плаценты (в этом случае помогает проведение кесарева сечения).
Современная медицина позволяет пациенткам даже с тяжелой стадией заболевания иметь весомые шансы на успешное зачатие, вынашивание и рождение ребенка. Это требует определенных мер и со стороны самой пациентки – в частности, строгого соблюдения режима посещений врача для обследований, ограничений в еде, внимательного отношения к состоянию своего здоровья (не только репродуктивной функции), отказа от вредных привычек, тяжелого физического труда, изнуряющих психоэмоциональных нагрузок и т. д.
Как бороться с токсикозом
Никакой другой симптом беременности не окрашивает такими мрачными красками первые недели ожидания, как утренняя тошнота или токсикоз на ранних сроках, — симптом, который, к сожалению, является верным спутником этого периода в жизни женщины.
Ранний токсикоз во время беременности случается больше чем у половины будущих мам. Самые яркие его представители — тошнота и рвота, приступы которых приходятся, как правило, на первый триместр, однако некоторых женщин эти симптомы могут беспокоить на протяжении всей беременности. Как правило, если токсикоз не проходит с окончанием первого триместра, то к 15 – 22-й неделе он все-таки исчезает.
Причин у такого состояния несколько — от повышенного уровня гормонов до нарушения питания. Свой вклад могут также вносить некоторые хронические заболевания, стрессы и эмоциональное напряжение, особенности нервной организации женщины и другие факторы.
Не на все из них вы можете повлиять, чтобы предотвратить симптомы токсикоза или снизить их интенсивность. Однако и арсенал доступных вам средств немаленький:
- коррекция рациона и режима питания;
- достаточный сон и отдых;
- физическая активность;
- пребывание на свежем воздухе;
- избегание запахов, вкусов и ситуаций, провоцирующих появление тошноты и рвоты;
- закуски, помогающие при приступе тошноты (долька лимона, мятный леденец);
- медленный подъем после пробуждения, лучше после того, как перекусите парой крекеров прямо в постели.
Более подробно мы рассказываем о способах борьбы с симптомами раннего токсикоза здесь
Помимо мер, направленных на облегчение состояния в связи с ранним токсикозом беременных, в первые недели беременности вам нужно позаботиться о самой ее сохранности
На что обратить внимание?
1-й месяц беременности
Главное событие: менструация.
Главное событие: овуляция.
Фактически в первую и вторую неделю вы еще не беременны.
Дни вашей последней менструации и овуляции засчитываются как первые две недели вашей беременности даже с учетом того факта, что новая жизнь внутри вас пока еще не зародилась.
3-я неделя беременности
Главное событие: оплодотворение.
Это неделя, с которой беременность по-настоящему начинается.
Сперматозоид и яйцеклетка встречаются и сливаются воедино в одной из фаллопиевых труб. Оплодотворенная яйцеклетка называется «зигота». Если оплодотворено более одной яйцеклетки, беременность будет многоплодной (два ребенка и более).
В норме зигота состоит из 46 хромосом: 23 хромосомы от вас и 23 — от отца. Хромосомы определяют пол будущего ребенка, который зависит от половой хромосомы папы: если сперматозоид несет в себе Y-хромосому — родится мальчик, если Х-хромосому — девочка.
Также хромосомы определяют и такие характерные черты, как цвет глаз и волос, наследственный психотип, особенности поведенческих реакций и — в каком-то смысле — личность ребенка.
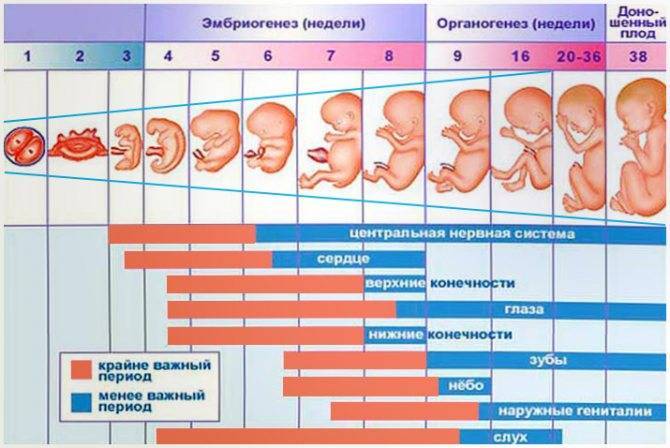
Через 24 часа после оплодотворения яйцеклетки зигота начинает делиться на две клетки. В течение следующих 72 часов продолжается клеточное деление, и в результате образуется маленькая группа клеток, внешне напоминающая ягоду малины и именуемая «морулой». Во время своего внутреннего дробления на новые клетки морула движется по фаллопиевой трубе по направлению к матке.
4-я неделя беременности
Главное событие: имплантация.
В течение примерно трех суток с момента оплодотворения яйцеклетки морула достигает матки и проникает в нее. Теперь группа клеток, продолжающих свое деление, называется «бластоцистой». Ее можно увидеть даже невооруженным глазом.
Бластоциста находится в свободном плавании в полости матки около двух-трех суток, отращивая на своей поверхности крохотные выступы, которые помогут ей прикрепиться к слизистой оболочке матки. Ее окружает амниотическая жидкость — биологически активная среда, которая и надежно защищает ребенка, и является для него источником питательных веществ на протяжении всей беременности.
К седьмым суткам после оплодотворения яйцеклетки бластоциста оказывается готовой к «имплантации» — так называют процесс прикрепления плодного яйца к стенке матки. Длится он примерно двое суток.
Бластоциста прикрепляется к стенкам матки в оптимальном с точки зрения развития беременности месте. Обычно это происходит в области передней или задней стенки.
Уже к моменту, когда яйцеклетка только начинает опускаться в полость матки, бластоциста делится на две части.
Одна часть, внутренняя группа клеток, образует эмбриобласт, который впоследствии становится эмбрионом.
Внешняя группа клеток служит питательной оболочкой — трофобластом, часть которого идет на начинающееся строительство плаценты.
Плацента будет питать и защищать плодное яйцо, эмбрион, плод и наконец будущего ребенка на протяжении всего внутриутробного периода развития.
Как только имплантация произошла, зачатие можно считать совершившимся. Именно факт имплантации оплодотворенной яйцеклетки в матке и все последующие гормональные процессы в женском организме предотвращают приход очередной менструации.
Женщины, хорошо знающие свой организм или обладающие повышенной чувствительностью (как физиологической, так и психологической), уже на этом сроке могут заметить первые признаки наступившей беременности.
Какие же изменения происходят сейчас в женском организме, с какими новыми для себя ощущениями может столкнуться будущая мама?
Как на ранних сроках определить многоплодную беременность: все методы
Существует несколько способов распознать многоплодие.
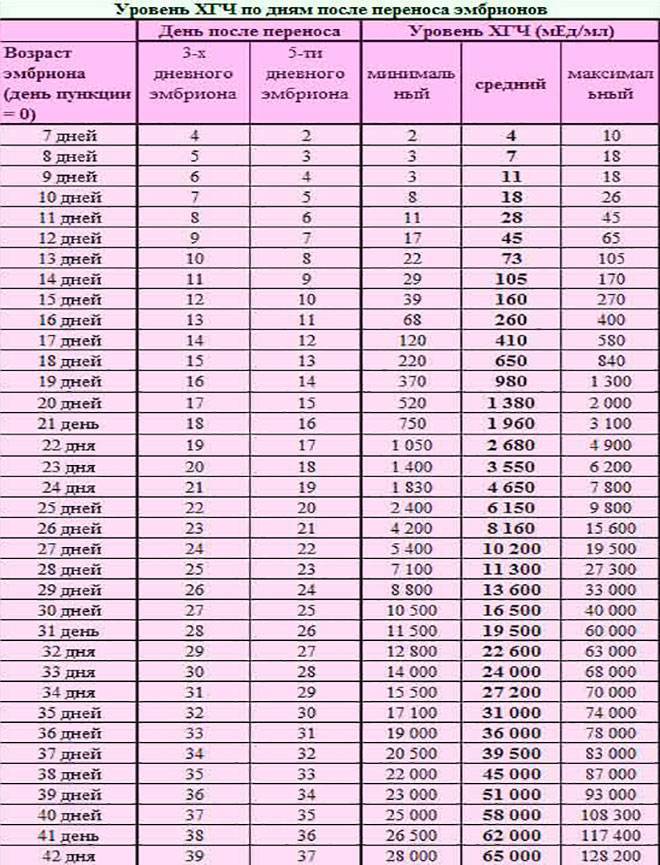
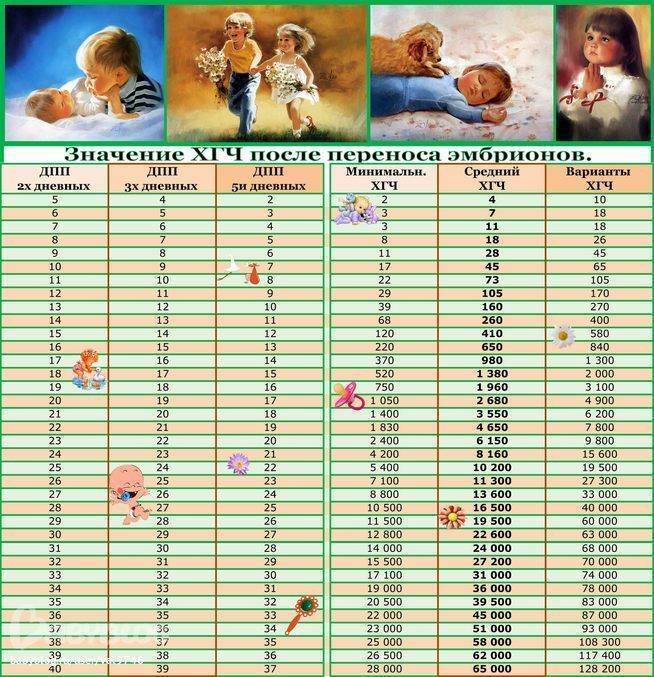
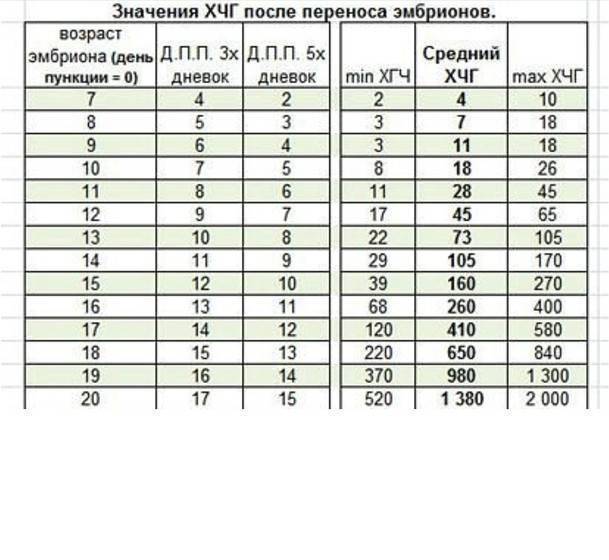
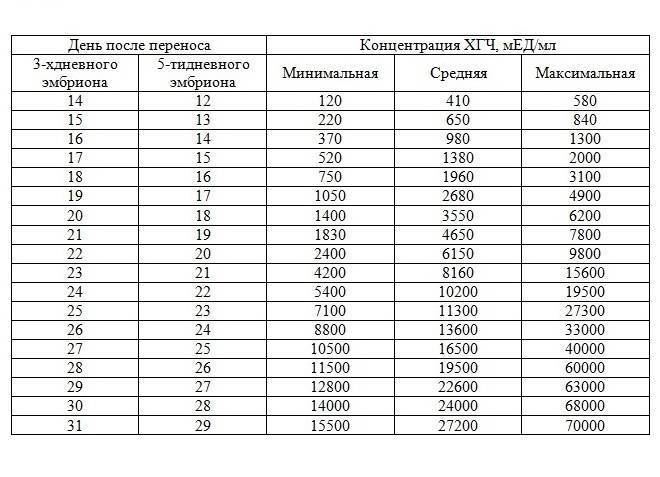
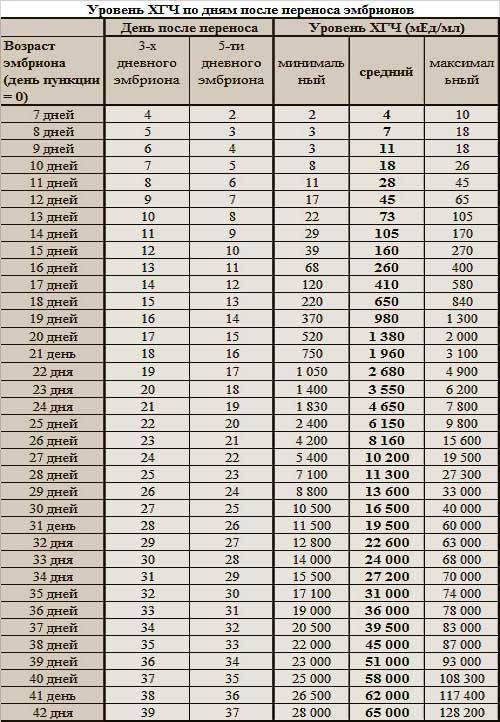
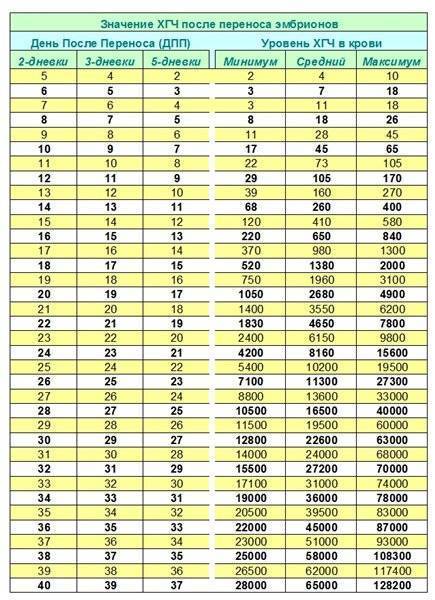
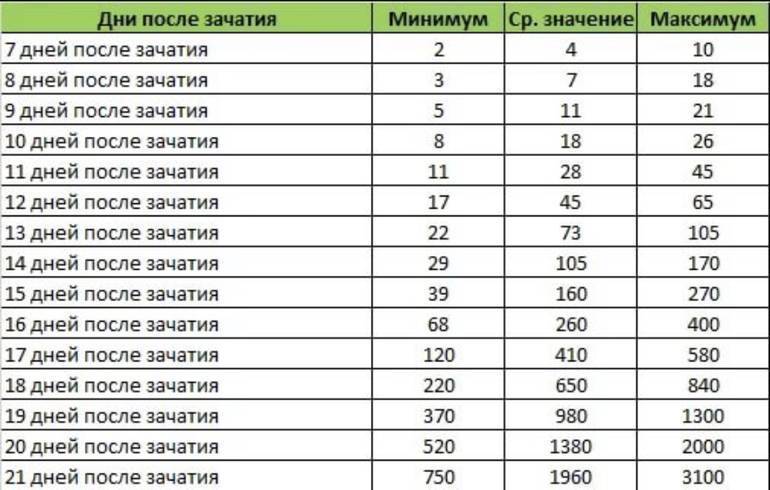
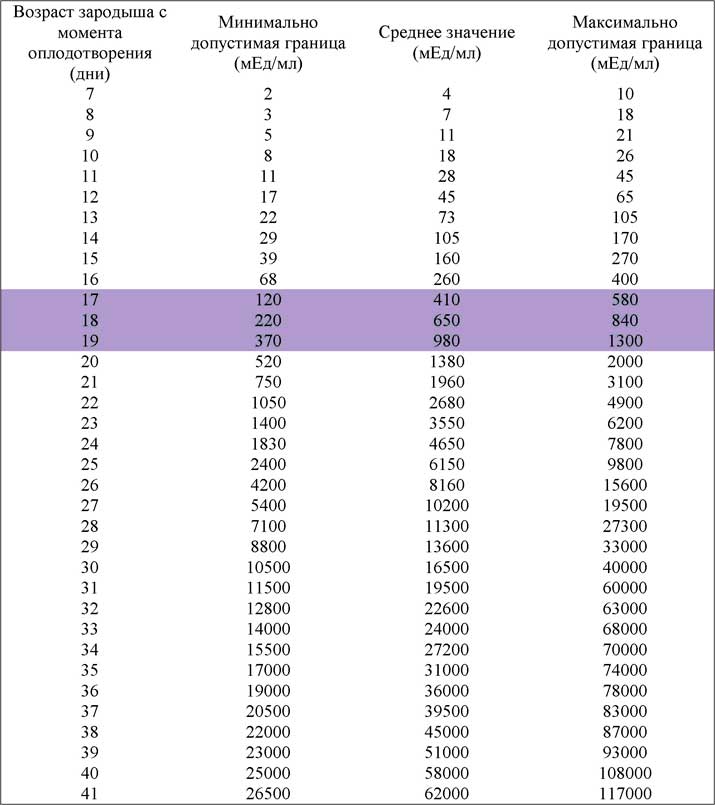
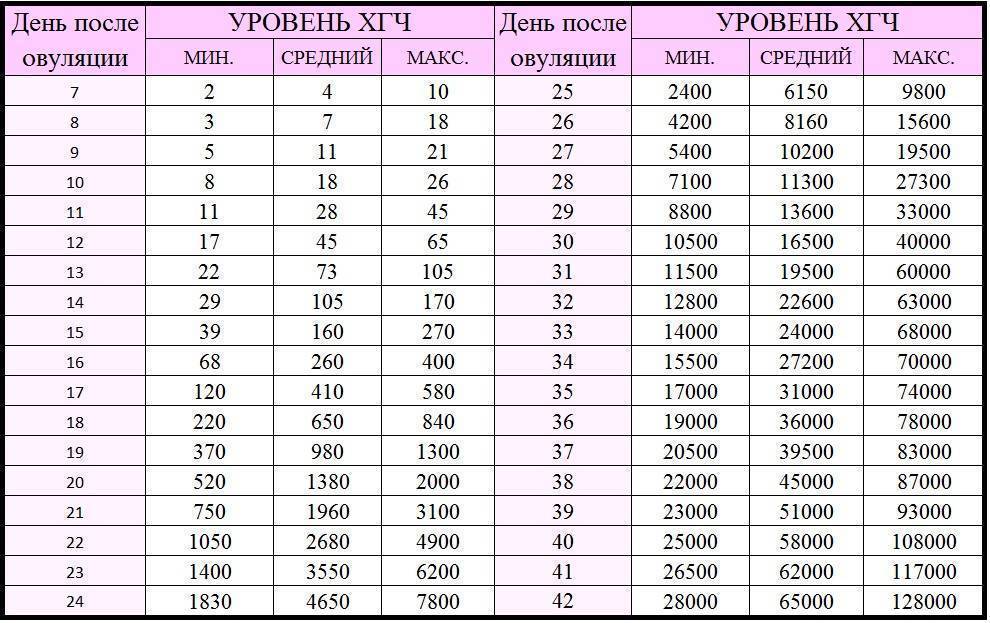
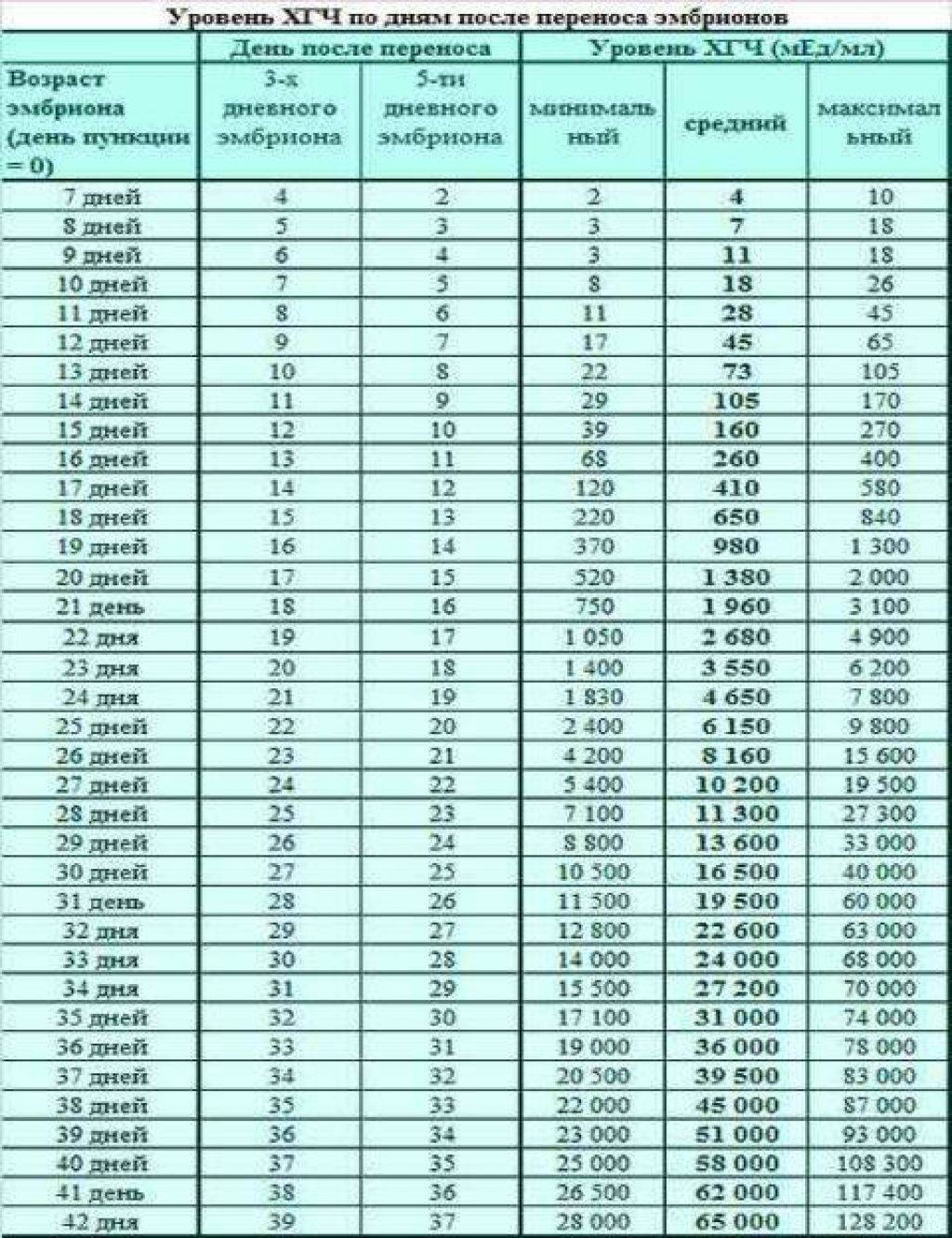
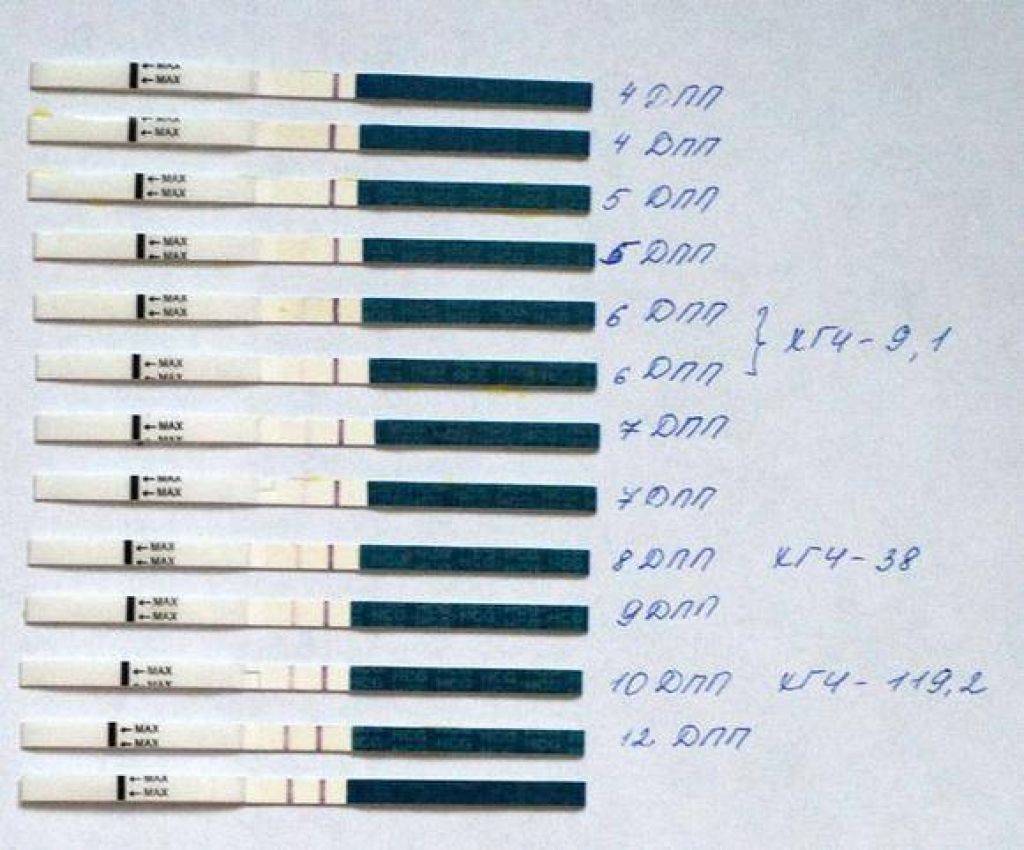
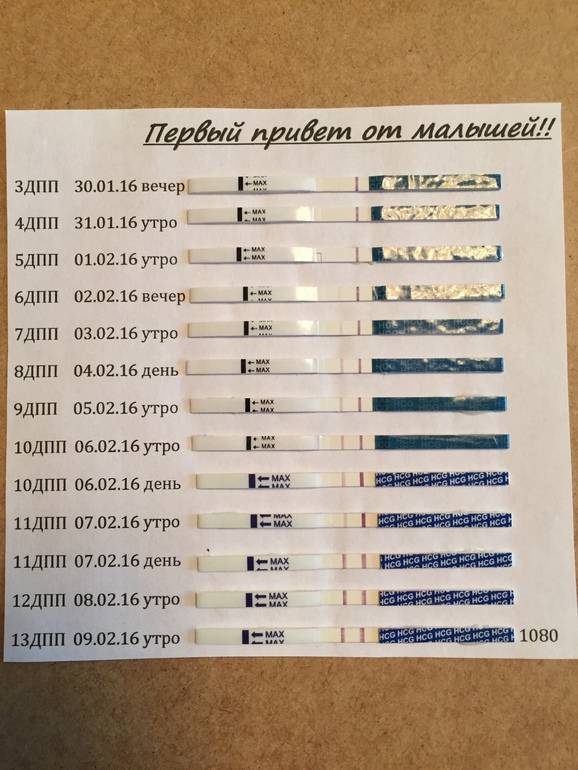
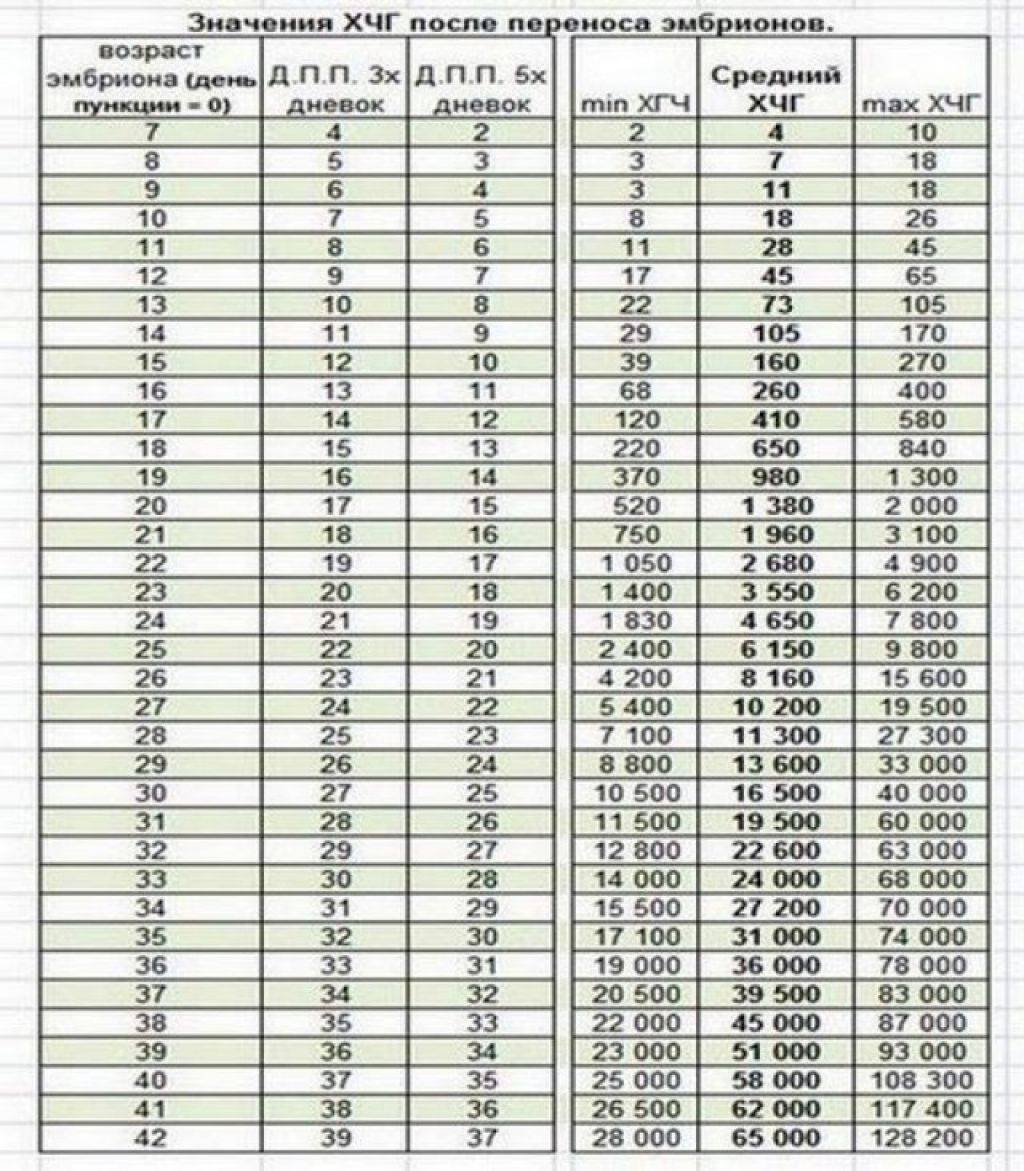
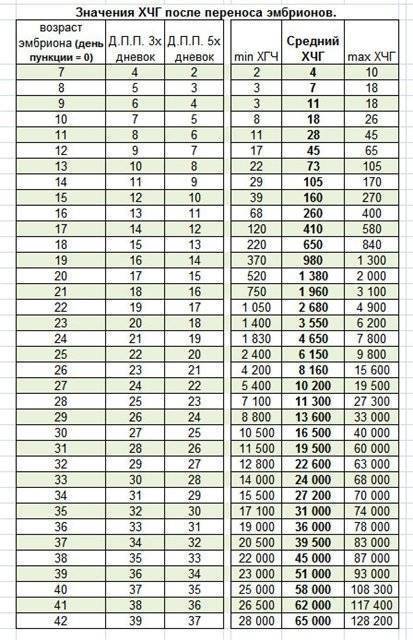
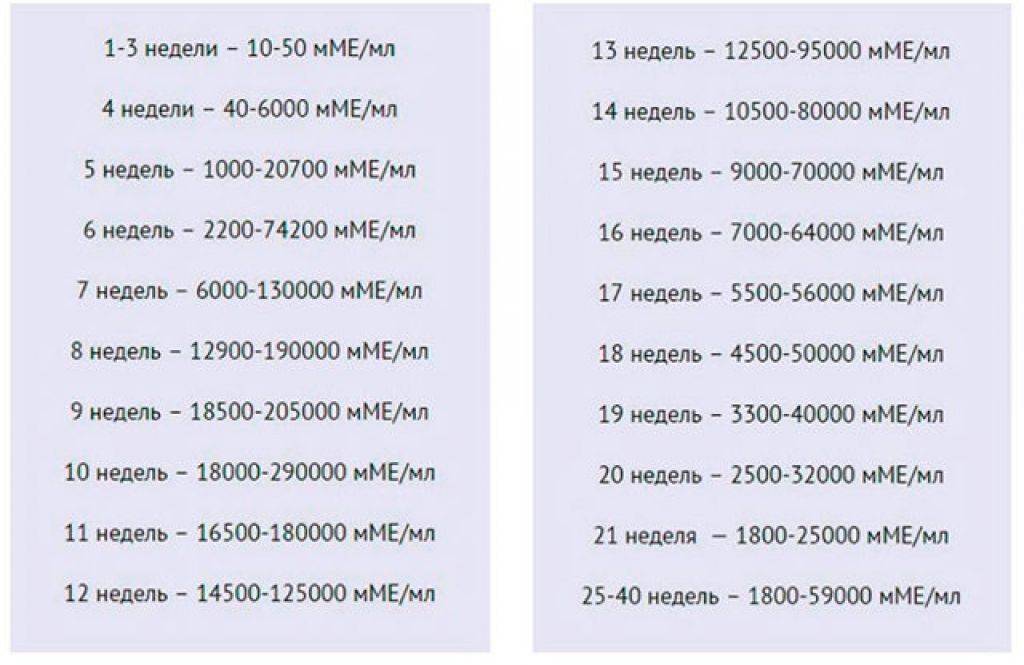
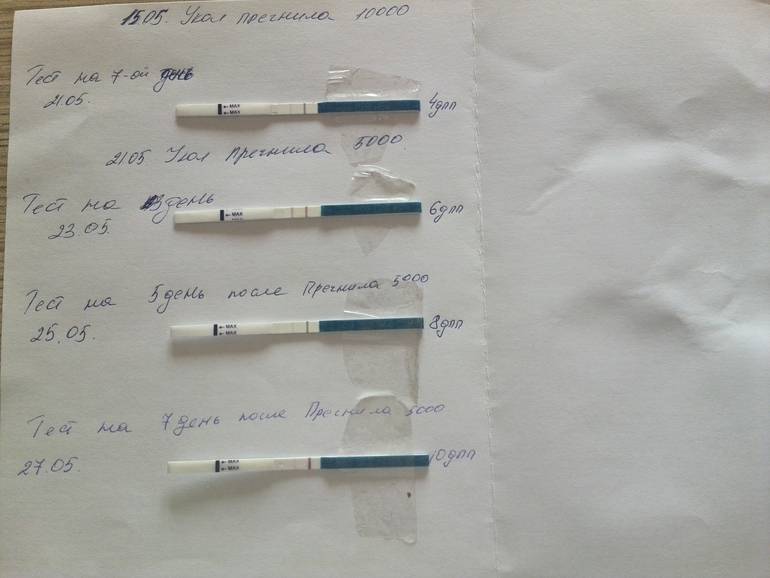
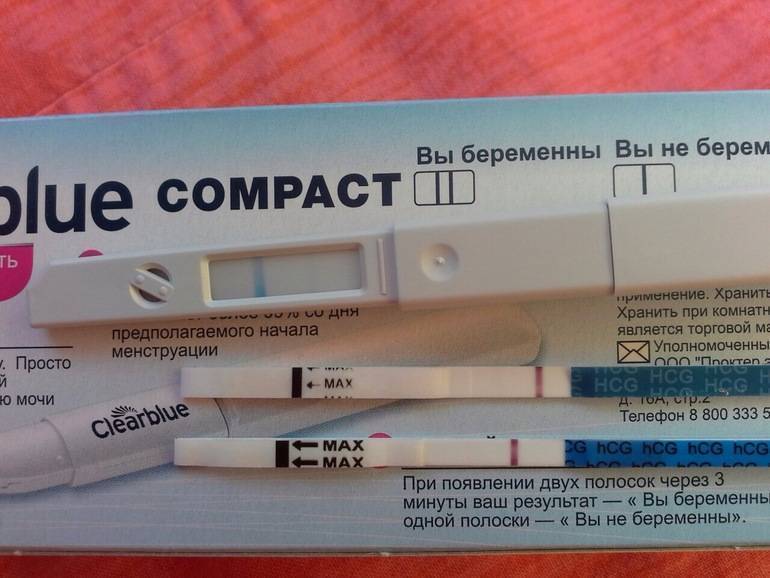
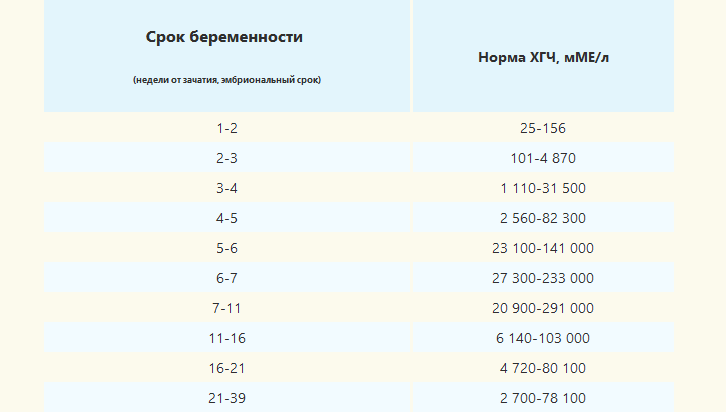
- Самым ранним показателем многоплодной беременности является анализ на ХГЧ-гормон. Хорионический гонадотропин — это гормон, выделяемый хорионом, оболочкой, защищающей эмбрион до образования плаценты. Через неделю после зачатия ХГЧ поступает в мочу женщины, благодаря чему она может воспользоваться тестом на беременность. Известные две полоски — это реакция на наличие в моче хорионического гонадотропина. При многоплодной беременности уровень гормона выше в 2-3 раза, и полоски на тесте будут ярче.
- Осмотр в кресле у гинеколога показывает расширенную матку, а также слишком большие размеры органа для срока беременности.
- Только УЗИ-исследование матки точно подтвердит наличие нескольких эмбрионов. При высоком показатели ХГЧ женщину направляют на УЗИ на 5 неделе, хотя обычно первое обследование проводится не раньше 9 недели. Подтвердить многоплодие можно уже на 2 месяце беременности. Эмбрионы выглядят как две (три, четыре) горошины чёрного цвета в полости матки (миомы и другие опухоли выглядят белыми пятнами).
- На 9-й неделе женщине делают плановое обследование, на котором определяют, есть ли у каждого плода своя плацента или они объединены общей.
Диагностика многоплодия
Основным методом диагностики на ранней стадии является ультразвуковое исследование. При проведении исследования уже на 5й неделе можно обнаружить 2 или более плодных яйца, располагающихся в полости матки. На более поздних сроках можно увидеть структуру эмбрионов.
Дополнительными признаками многоплодной беременности являются:
1. Раннее шевеление (примерно с 15-16й недели);
2. Слишком быстрое увеличение размеров матки, не соответствующее сроку беременности;
3. Определение частей двух и более головок плодов при пальпации живота (наружном акушерском обследовании), начиная со второго триместра;
4. Углубление посередине матки вследствие выпячивания ее углов;
5. Обнаружение нескольких сердцебиений в разных областях.
Перечисленные симптомы – повод для того, чтобы заподозрить многоплодие. Диагноз в обязательном порядке необходимо подтвердить с помощью УЗИ, ибо только данное исследование является достоверным.
Определение ХГЧ при многоплодии позволяет рано установить факт наступления беременности, но не является достоверным признаком многоплодия: прямой зависимости величины ХГЧ от количества имплантировавшихся эмбрионов не выявлено.
Естественные роды или кесарево сечение?
Перед будущей мамой обязательно встанет вопрос: что дальше – естественные роды или кесарево сечение? Многое зависит от состояния здоровья женщины и существующих рисков. По статистике, в 80% случаев родоразрешение проходит естественным путем.
Показаниями к операции выступают: возраст 40 лет и старше, многоплодие, отслойка плаценты, гестоз, поперечное или тазовое предлежание плода, аномальная родовая деятельность. Решение о том, как вести роды, принимает врач
Важно положиться на его внимание и опыт, а также репутацию клиники, где планируются появление малыша на свет