Виды сыпи у детей
Кожная сыпь, вызванная тем или иным заболеванием, обычно имеет свои особенности. Наиболее распространенные виды сыпи включают:
- Папулы. Это объемные образования небольшого размера (до 10 мм), которые возвышаются над кожей. Основной цвет – красный и розовый. Возникают при красном плоском лишае, детской розеоле, атопическом дерматите и др.
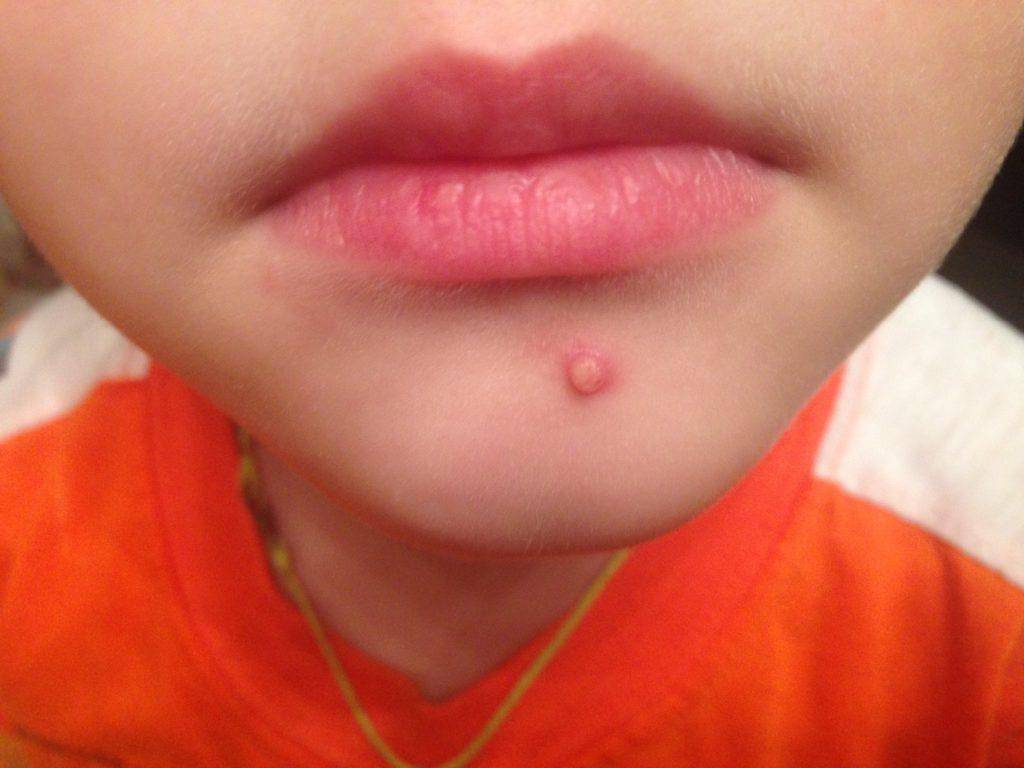
- Везикулы. Представляют собой пузырьки до 5 мм в диаметре, наполненные мутной жидкостью. После вскрытия часто оставляют после себя эрозии. Могут быть признаком ветрянки и других герпетических инфекций.
- Петехии. Кожная сыпь пурпурного цвета, которая не исчезает при надавливании на нее. Ее элементы не превышают 3 мм в диаметре, не возвышаются над кожей и не ощущаются на ощупь. Как правило, свидетельствуют о менингококковой инфекции, поражении сосудов (васкулиты), дефиците тромбоцитов.
- Эрозия. Это кожный дефект, который не проникает глубже эпидермиса. Имеет вид округлого, несколько углубленного образования красного цвета с мокнущей поверхностью.
- Корка. Вторичный элемент, образующийся при высыхании выделений из везикул, эрозий или крови. Твердая, имеет темно красный, бурый цвет.
- Макула или пятно. Это участок изменения цвета, находящийся на одном уровне с прилегающими участками кожи. Может быть как самостоятельным элементом при краснухе, кори, розеоле, так и остаточным явлением после папул, везикул или эрозий.
- Волдыри или уртикарии. Округлый элемент сыпи бледно-розового, красного или фиолетово-белого цвета, размеры которого варьируют от 1-2 мм до десятков сантиметров. Не оставляет после себя вторичных элементов. Встречаются при аллергических реакциях, крапивнице.
- Лихенификации. Это участки избыточного утолщения кожи с усилением кожного рисунка. Часто является вторичным элементом.
Атопический дерматит
Атопический дерматит – это заболевание аллергической природы, которое сопровождается хроническим воспалением кожи. Причинами неконтролируемой аллергической реакции у грудничков выступают:
- пищевые аллергены – животный белок, соевые продукты, некоторые виды овощей;
- воздушные аллергены – бытовая пыль, пыльца, шерсть домашних питомцев, табачный дым и пр.;
- патогенная микрофлора – грибки, вирусы, бактерии.
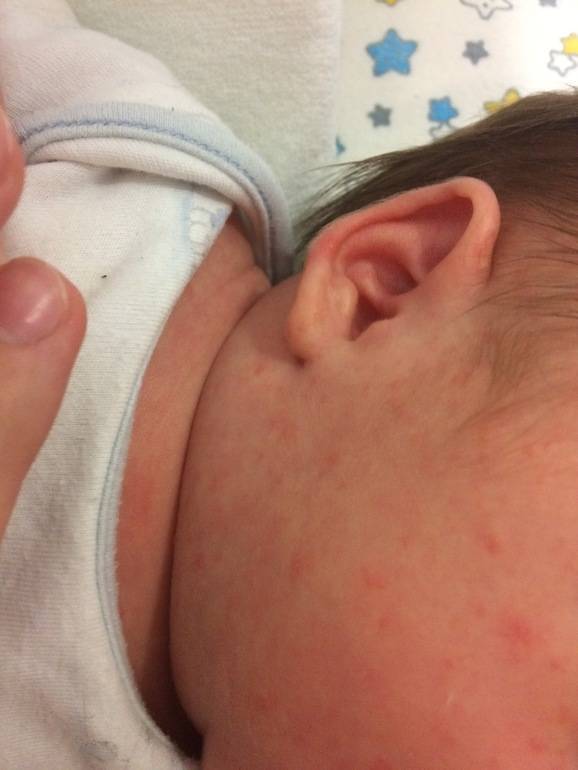
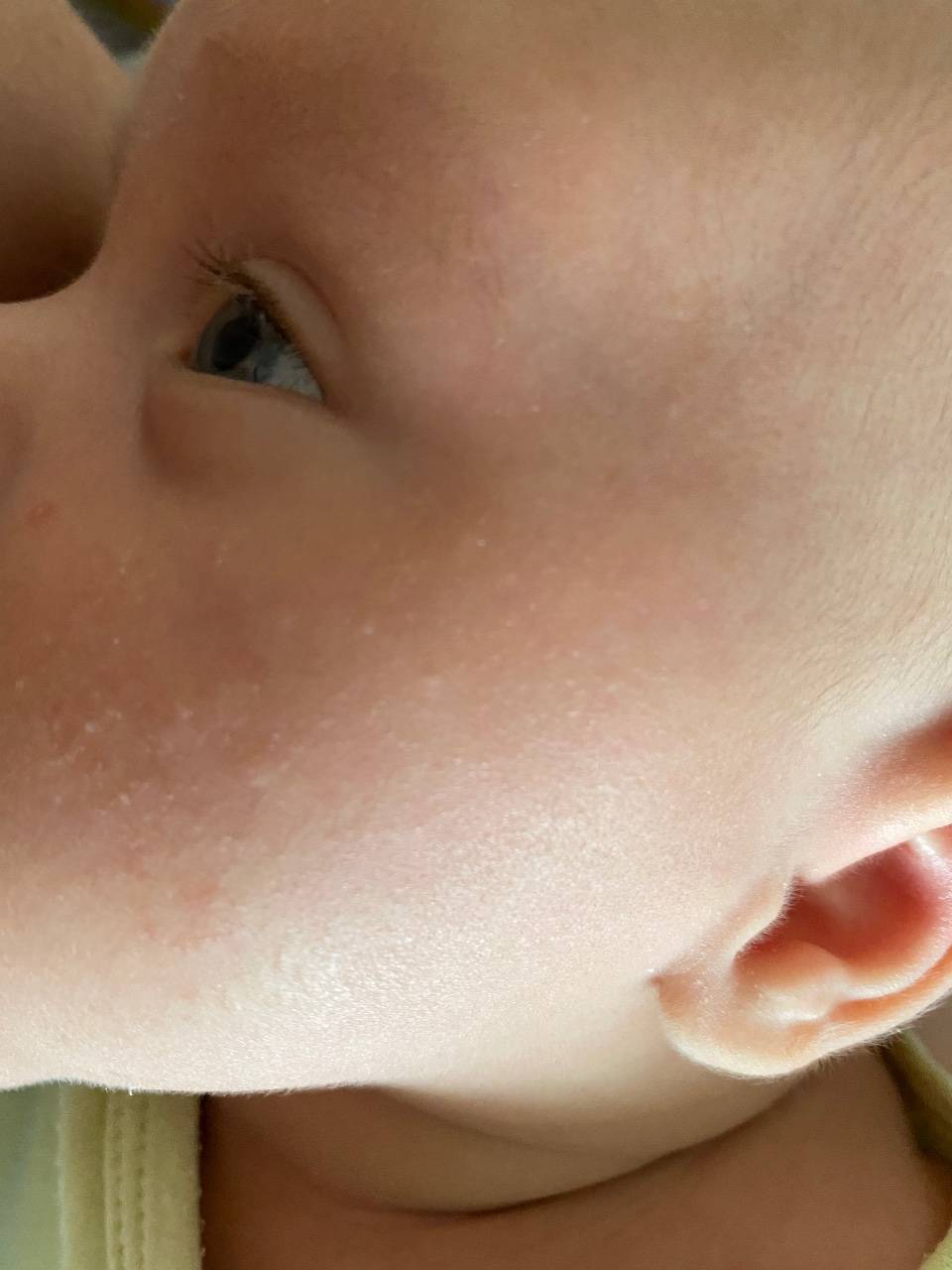
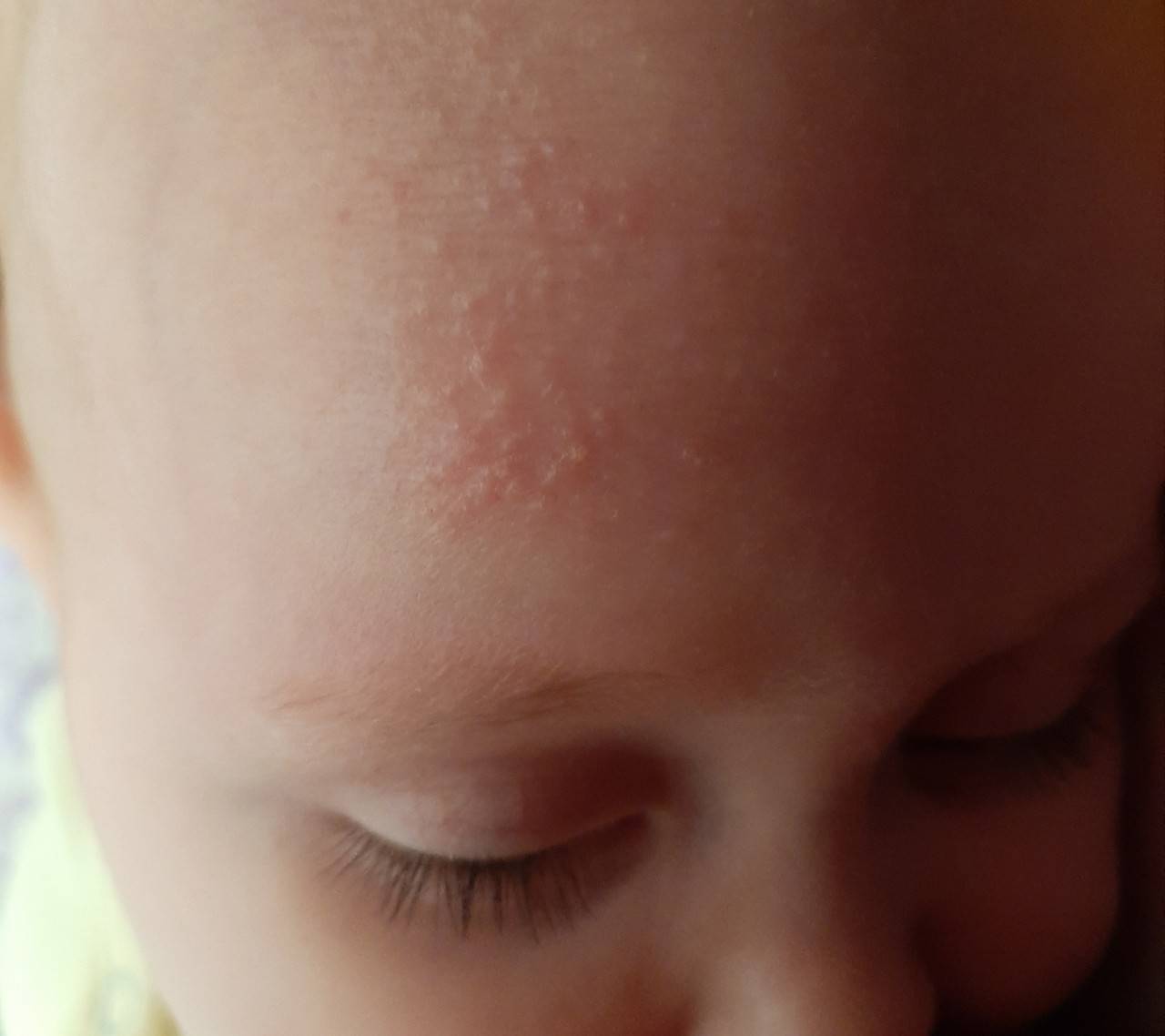
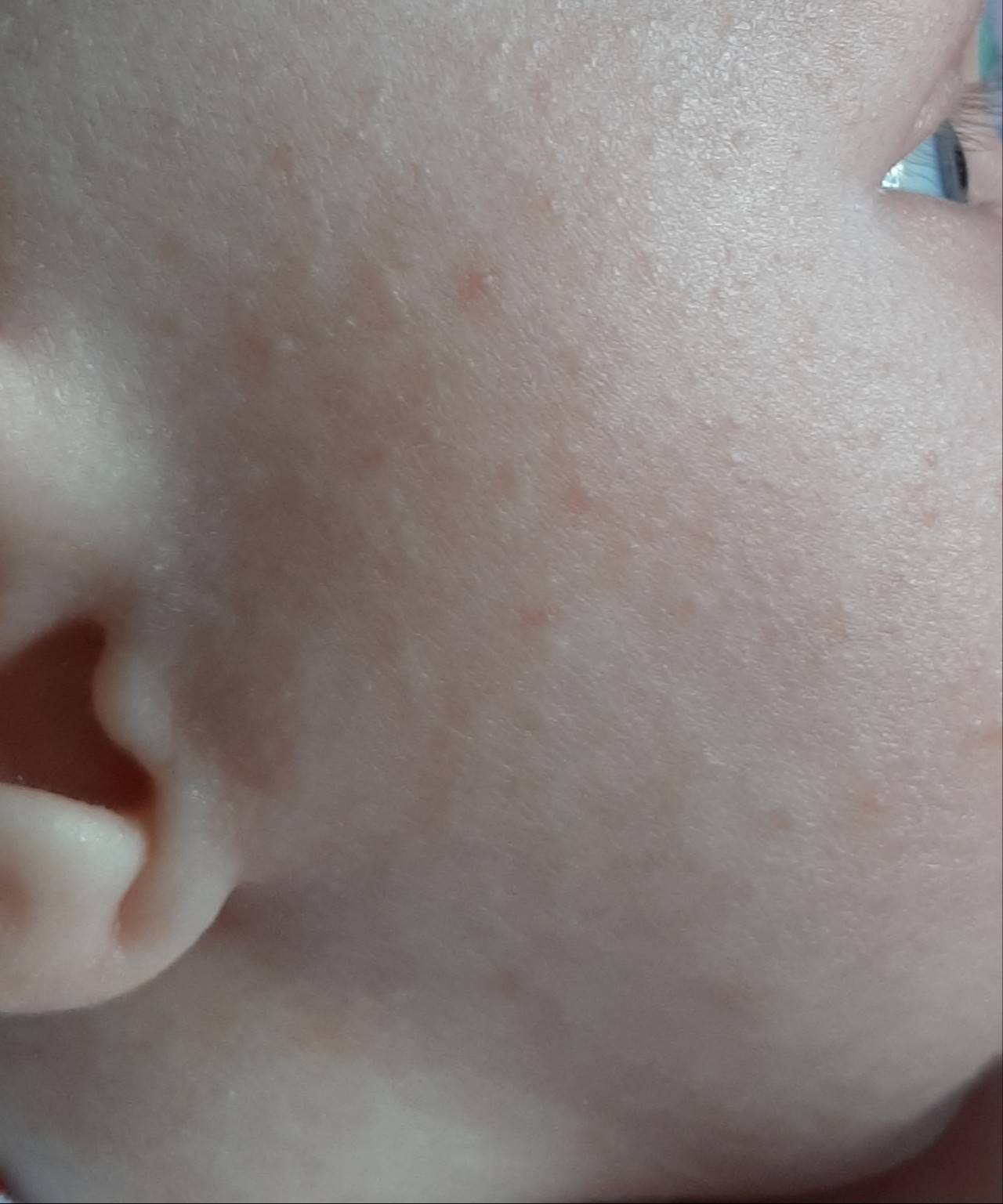
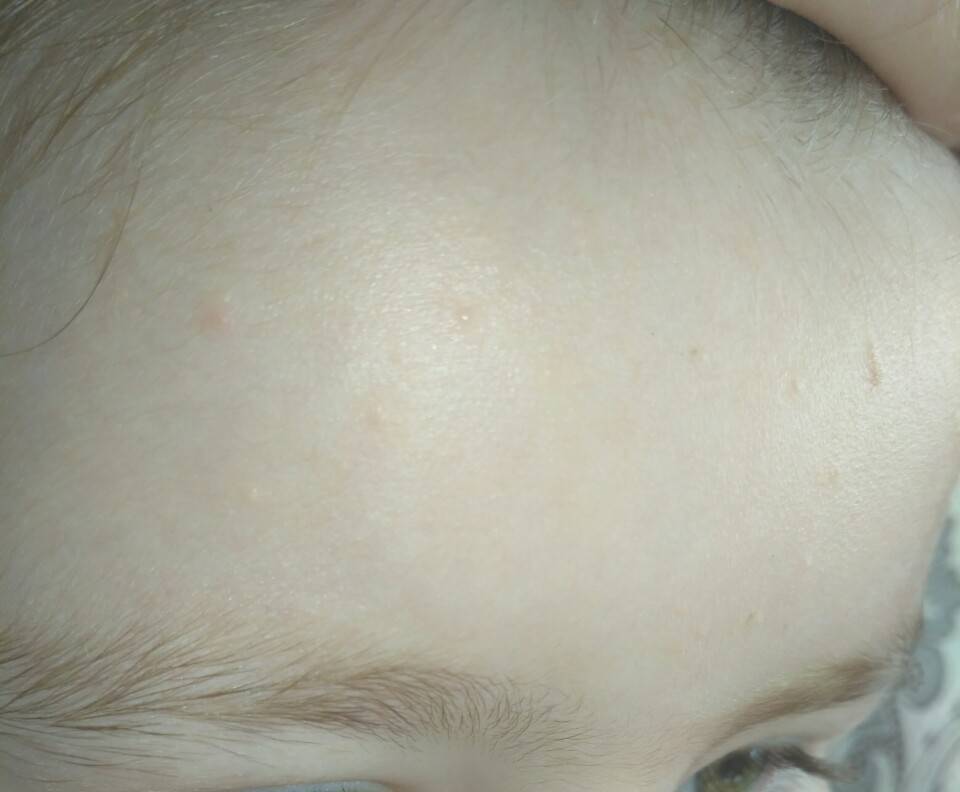
У новорожденных чаще всего диагностируется эритематозно-сквамозная форма атопического дерматита с признаками острой воспалительной реакции:
- гиперемия кожи;
- шелушение;
- плоские маленькие папулы.
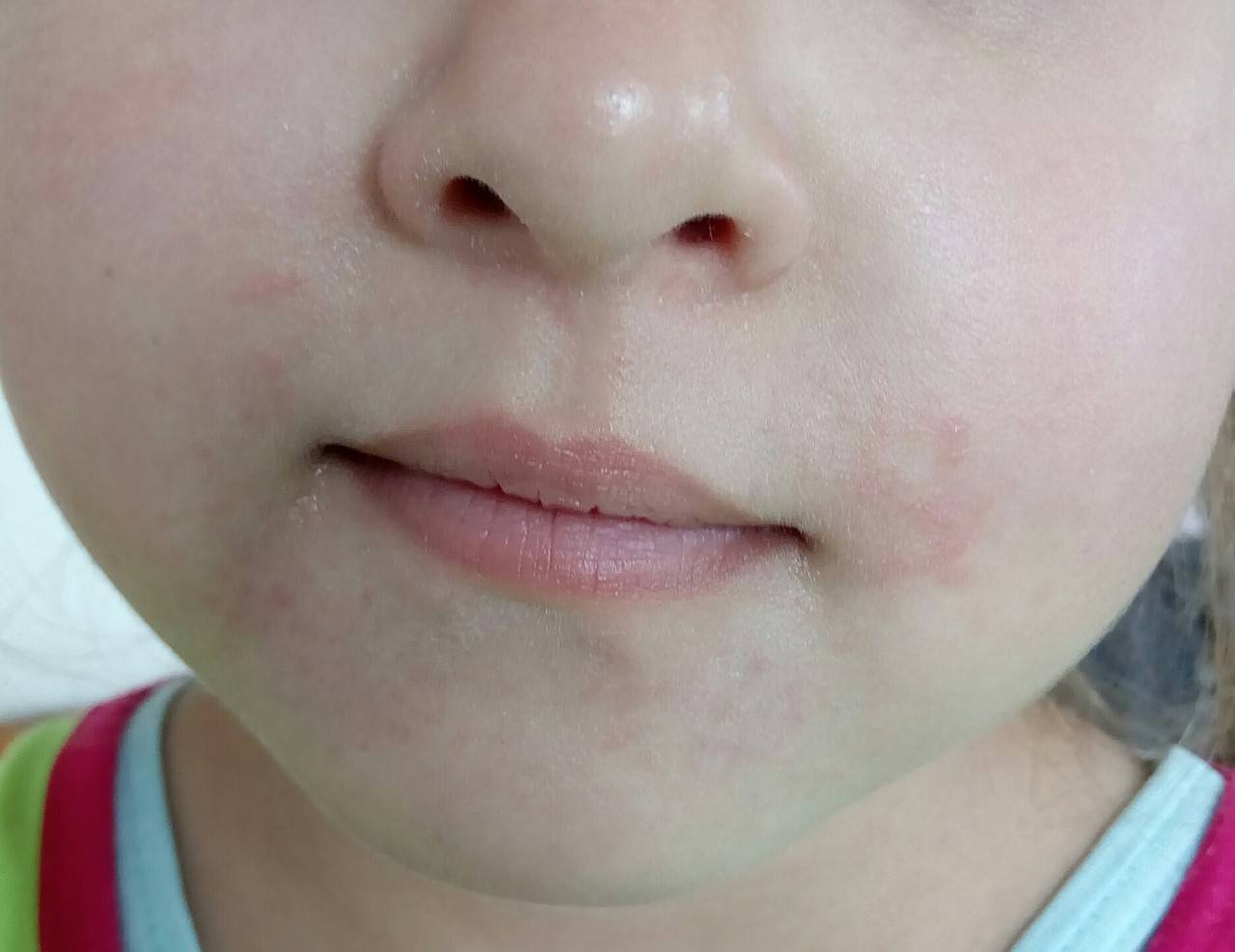
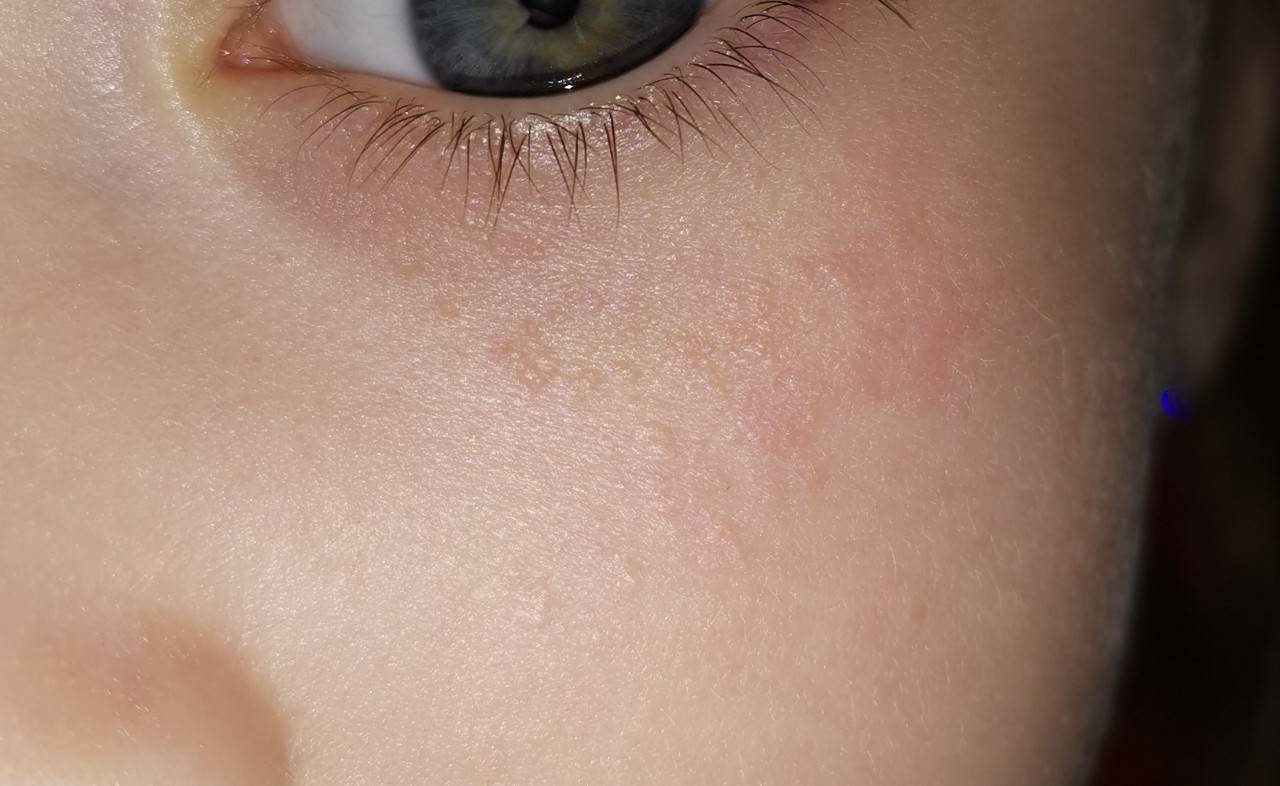
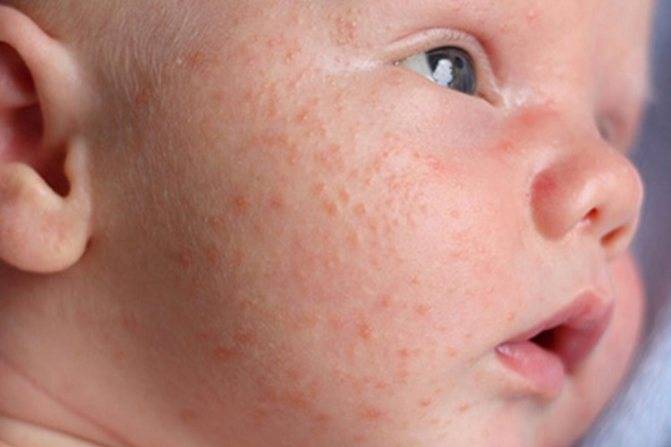
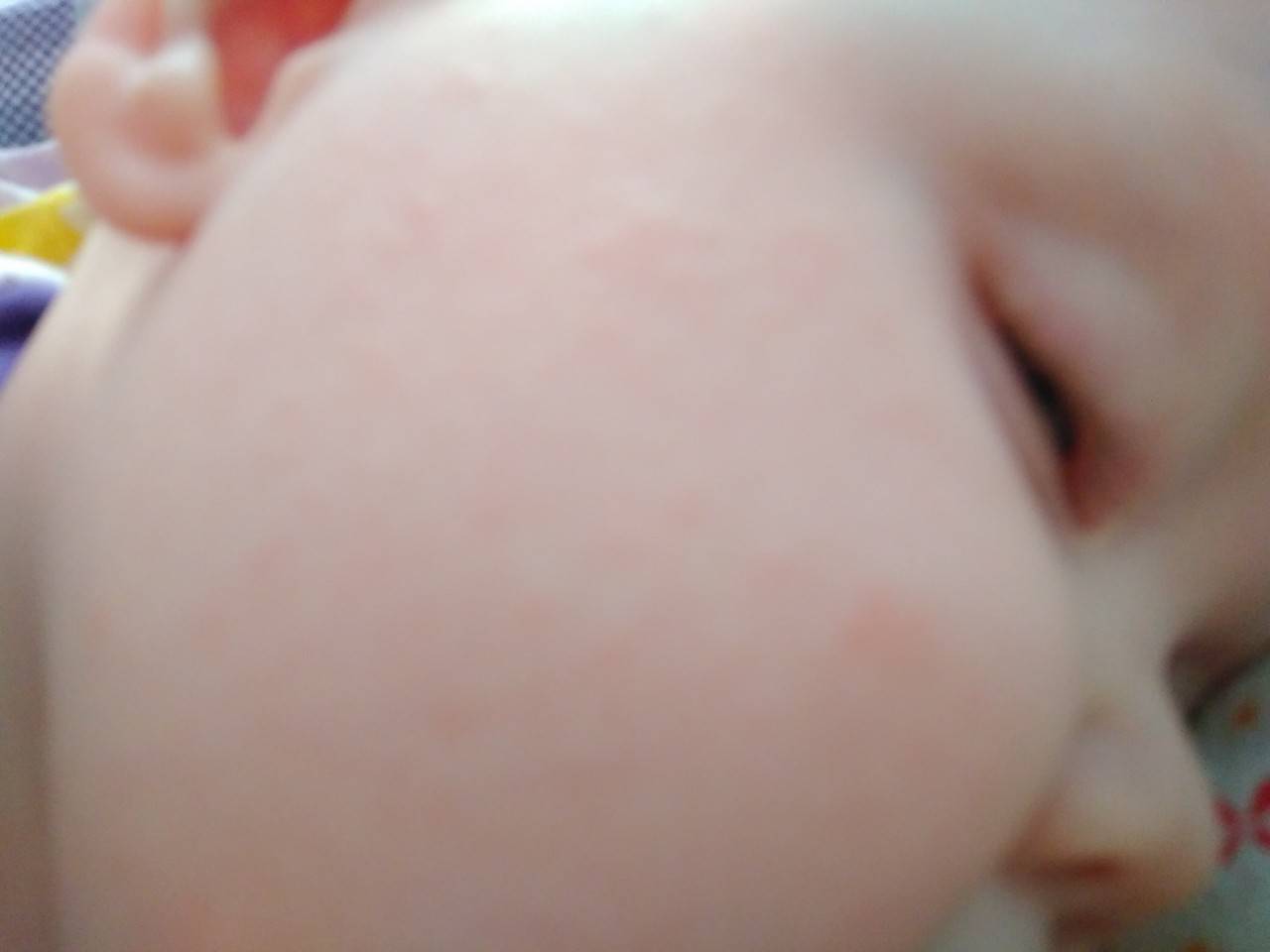
Красные пятна локализуются на руках и ногах в области сгибов, на боковых поверхностях шеи, на тыльной стороне кистей и на щеках.
Детям с атопическим дерматитом рекомендуется регулярно очищать и увлажнять кожу . Противовоспалительные препараты назначаются только при обширных поражениях кожи, которые ухудшают качество жизни младенца – в этом случае следует обратиться к педиатру.
Для ежедневного ухода рекомендуется воспользоваться Кремом-эмолентом «STELATOPIA». Исследования показали, что эмолент:
- В 90% случаев уменьшает повышенную сухость кожи и снижает вероятность проявления клинических признаков АтД на 51%
- В 91% случаев успокаивает ощущение зуда
- Уменьшает выраженность воспаления через 32 часа
Причины
Возбудитель стрептодермии, фото которой вы найдете ниже, — это стрептококк группы А. Тем не менее, стоит отметить, что заражение может развиться только в той ситуации, когда присутствуют определённые факторы:
- повреждения кожных покровов,
- отсутствие следования элементарным правилам гигиены,
- слабая иммунная система,
- нарушения работы эндокринной системы,
- дерматологические заболевания,
- депрессивный настрой,
- дефицит витаминов,
- постоянное мытьё кожных покровов, что приводит к повреждениям защитного слоя,
- сильное влияние различных температурных интервалов,
- отравление,
- нарушение кровообращения.
Инфекционные заболевания
Как в случае с грибковыми, инфекционные заболевания запрещают использование средств личной гигиены вместе с больным. От инфекционных болезней проще избавиться на начальной стадии, когда появляются первые признаки:
зуд кожи головы;
красные пятна- расчесы;
воспаления вокруг волосяных фолликул.
Важно помнить о том, что курс лечения назначает врач-дерматолог, самолечение может в лучшем случае не принести результата, а в худшем – усугубить проблему. Лечение на поздних стадиях длительное и дорогое, поэтому при малейшем подозрении на заболевание кожи головы, посетите трихолога или другого специалиста в этой области.
Симптомы и признаки
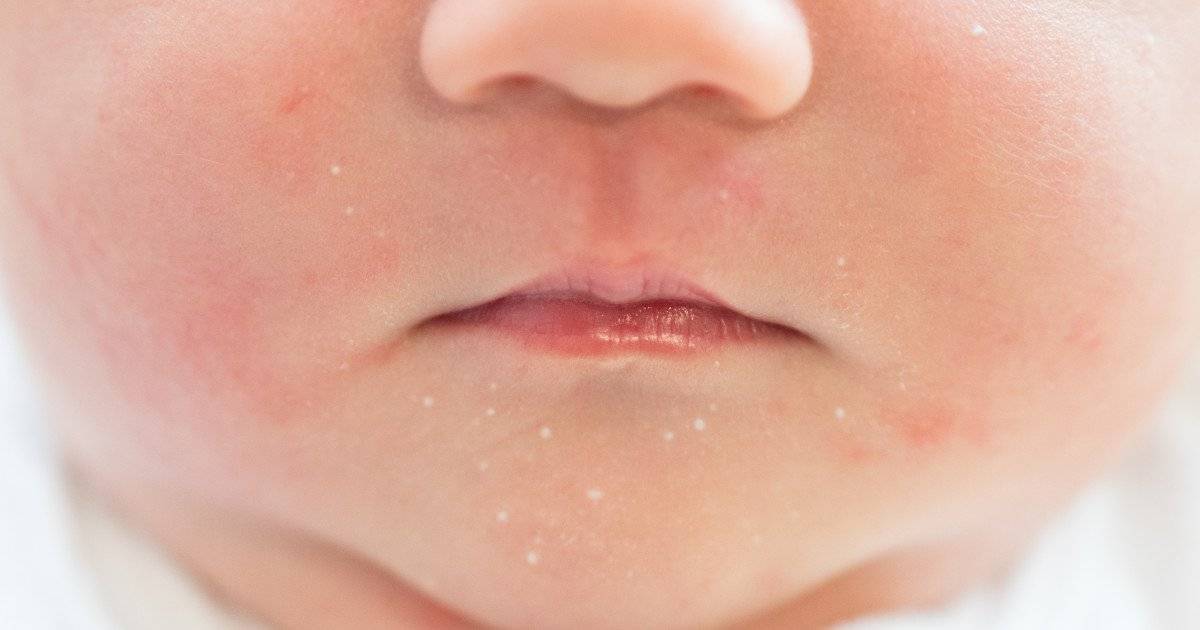
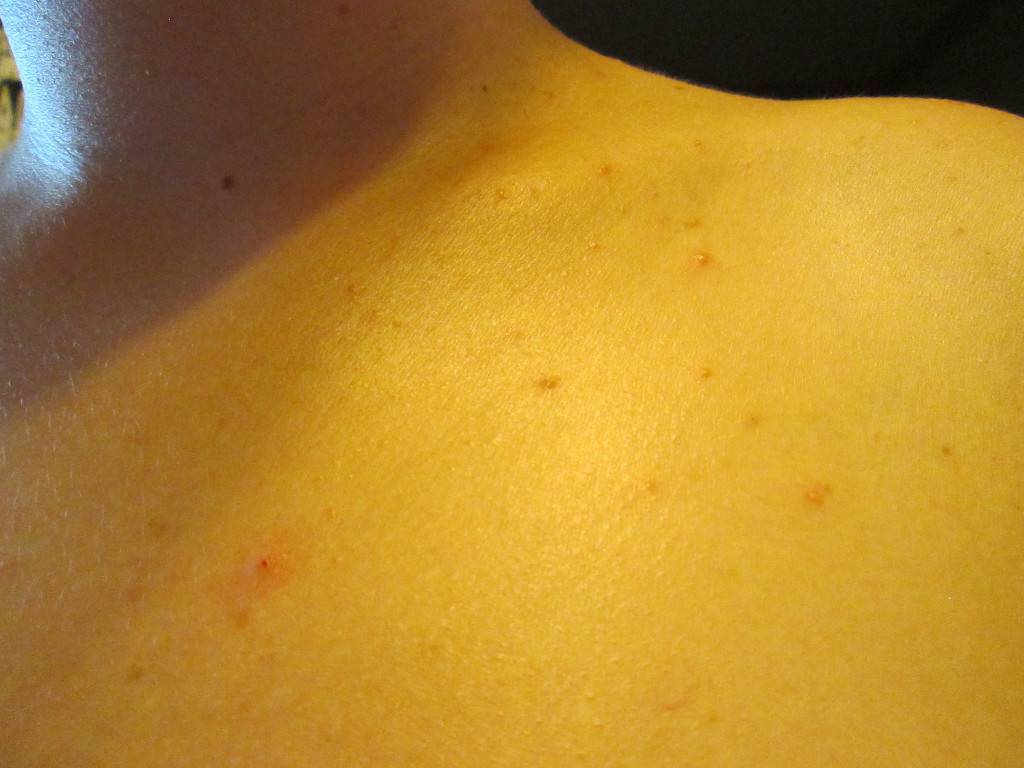
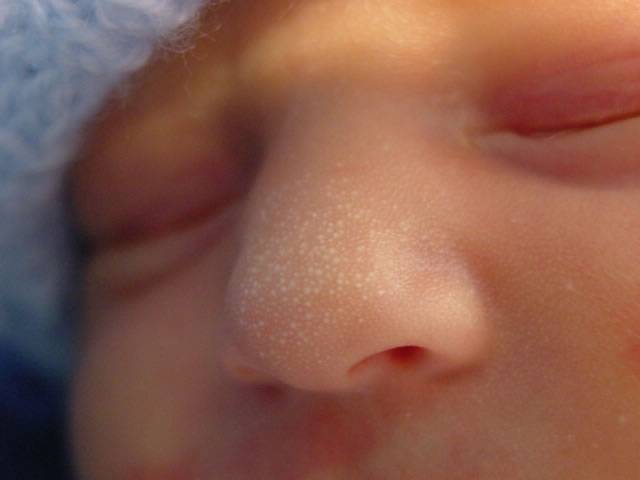
Первые признаки можно заметить с первых дней крохи. Самый пик проявления припадает на 5-7 день. Выглядит гормональная сыпь у грудничка по-разному. В основном это пятна красного цвета с белой головкой по центру. Прыщики могут иметь желтоватый или белесый оттенок, еле возвышаясь над кожным покровом. Высыпания локализуются в основном на лбу, носу, подбородке, на ушах, в области грудной клетки, но в более сложных случаях могут быть на спине и других частях тела. Комедоны закрытого типа бывают немногочисленные, проявляясь в виде отдельных образований. Возможно их слияние в небольшие пятна. Важный момент состоит в отсутствии зуда и болевых ощущений. Гормональная сыпь у новорожденных сопровождается рядом характерных признаков:
- набухание молочных желез у мальчиков и девочек;
- отечность области мошонки у мальчиков;
- вульвовагинит или кровянистые выделения у девочек.
Когда следует обратиться к врачу
Гормональная сыпь не причисляется к разряду болезней. По своей сути она безопасна. Пройти может за несколько дней, но не во всех случаях. Бывает, что требуется 1,5-2 и даже 6 месяцев для полного очищения кожи от папул. В зависимости от состояния здоровья высыпания могут мигрировать и периодически обостряться. Как быстро и когда проходит гормональная сыпь у грудничков – это зависит от оперативности самовыведения эстрогенов из организма. Насторожить родителей должны отличающиеся внешние признаки трехнедельной сыпи, а также затяжной период излечения. Максимум до 1 года гормональный фон ребенка должен прийти в норму, а все проявления сойти на нет. Обратиться к педиатру или дерматологу в АО «Медицина» (клиника академика Ройтберга) в ЦАО необходимо, если сроки выздоровления превышены. Сыпь при гормональном сбое у детей старше года приравнивается уже к патологическим состояниям.
Как отличить от аллергии
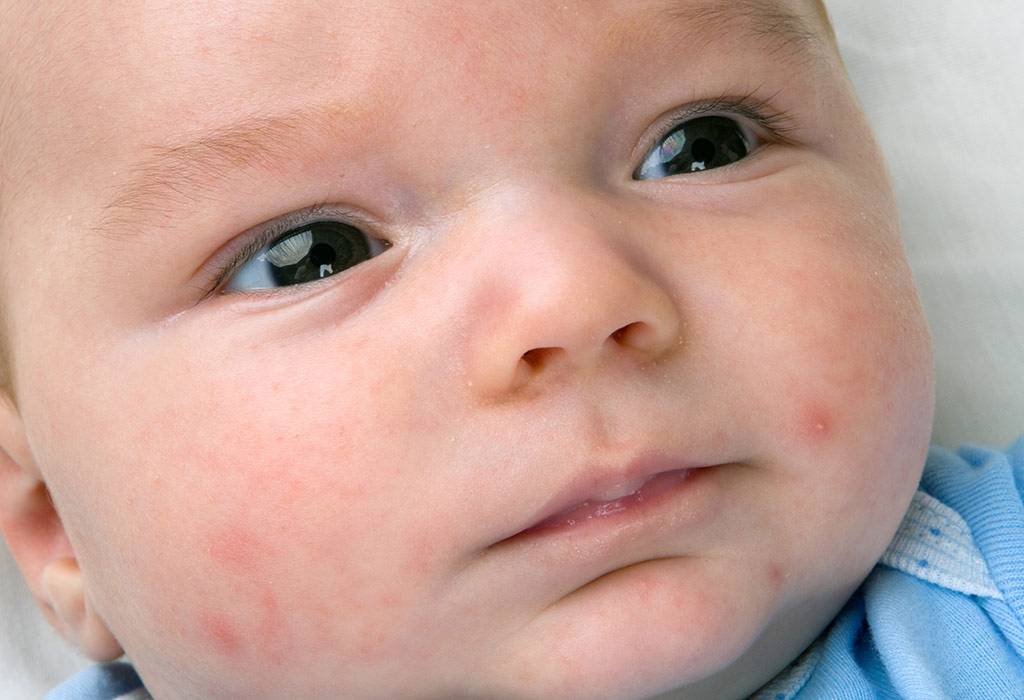
У детей аллергия бывает контактной и пищевой. Определить их можно по локализации и времени проявления. Контактная аллергия возникает на коже только в тех местах, где был контакт с раздражителем. Примером может быть подгузник. В местах контакта с его материалами по ножкам, в складках, на ягодицах, пояснице появляются высыпания без четких границ. Пятна красного цвета могут сливаться в обширные площади поражения. Для аллергии характерно также чувство зуда и соответственно беспокойство ребенка. К этому могут присоединиться насморк, конъюнктивит, капризность и др. Пищевая аллергия возникает в течение суток после употребления аллергенного продукта. Проявляется в виде шершавых пятен на щеках, напоминая нездоровый румянец. Гормональная сыпь у ребенка подобных проявлений не имеет.
Как отличить от инфекции
Корь, розеола, ветряная оспа, краснуха, скарлатина – болезни, которыми лучше переболеть именно в детстве. Для каждой из них характерно определенное расположение высыпаний в сопровождении специфических симптомов. Гормональная угревая сыпь не имеет с этими заболеваниями ничего общего. Она протекает без изменения температуры тела, смены аппетита и режима сна. Инфекция охватывает большую площадь кожного покрова, может локализоваться в разных местах одновременно. Для инфекционных высыпаний характерно следующее:
- четкие границы поражений;
- сыпь не имеет вид закрытых комедонов (мелких жировиков);
- наблюдается присоединение температуры и плохое самочувствие.
Виды акне, механизм формирования и как выглядят
- белые угри;
- черные точки;
- прыщи;
- узлы, кисты или и то, и другое (глубокие и болезненные).
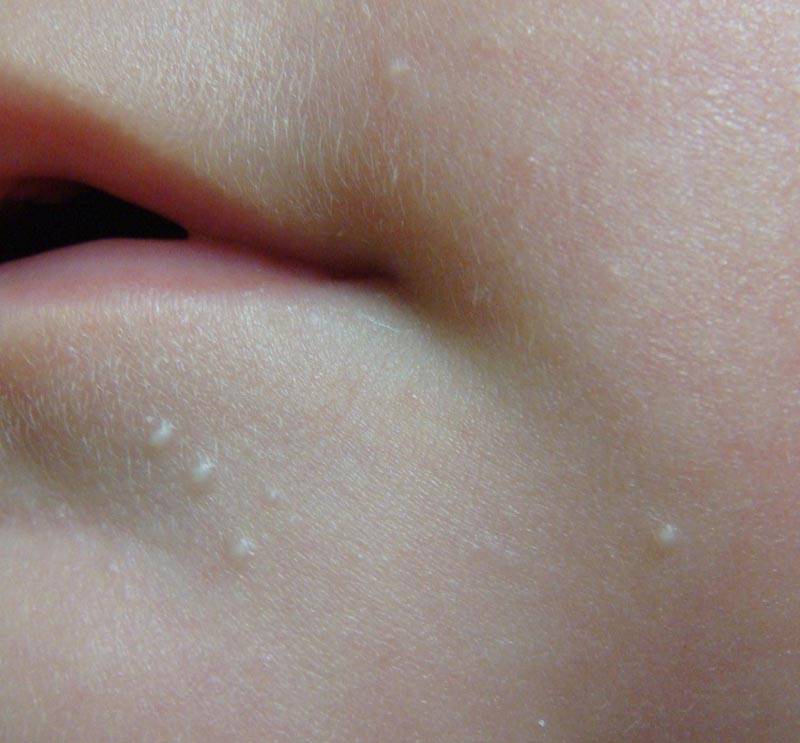
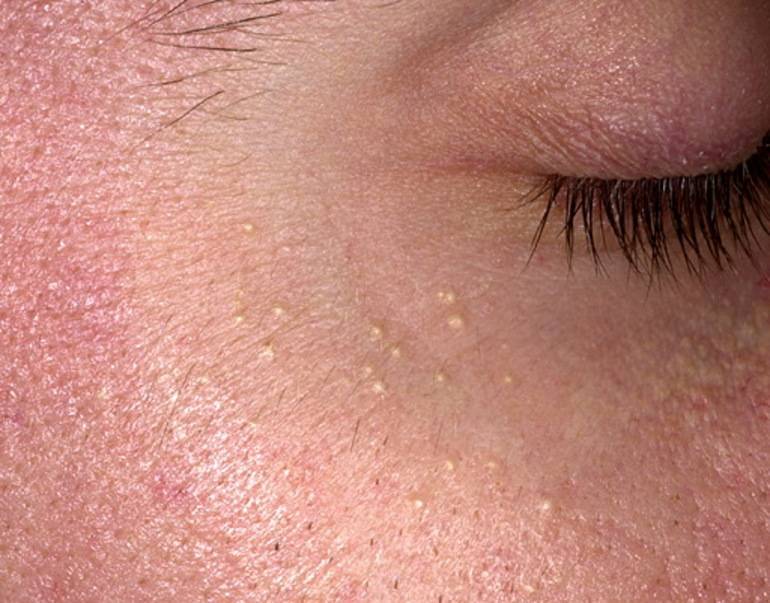
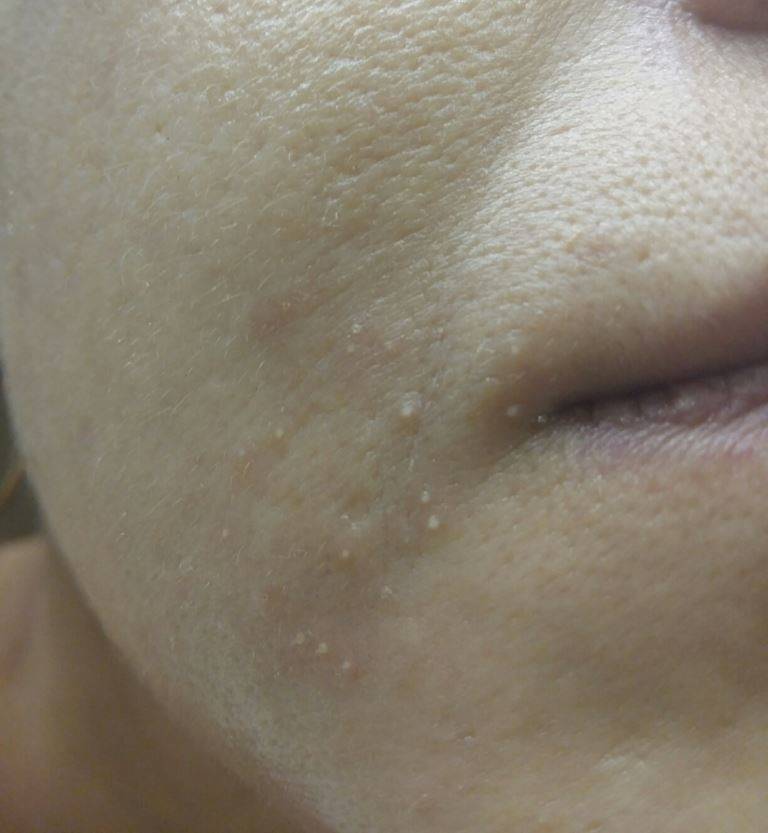
- Белые угри. Удаление белых угрей может привести к появлению еще большего количества белых угрей и шрамов от прыщей, поэтому дерматологи рекомендуют лечить белые угри с помощью средства от прыщей, а не ковырять их. Белая точка образуется, когда излишки жира и омертвевшие клетки кожи закупоривают поры. Это вызывает появление прыщиков белого или телесного цвета. Медицинское название: закрытый комедон, что означает «закрытая пора».
- Черные точки. Дерматологи рекомендуют лечить этот тип прыщей ретиноидом, так как выдавливание угрей может вызвать инфекцию или постоянный рубец. Этот тип прыщей также развивается, когда внутри поры накапливаются излишки кожного сала и отмершие клетки кожи. По мере накопления секрета, он расширяет поры, и вы видите черные точки. Многие ошибочно считают, что черное пятнышко – это грязь. На самом деле вы видите химическую реакцию. Когда отложения внутри поры вступают в реакцию с кислородом воздуха, появляется черный цвет. Медицинское название: открытый комедон, что означает «открытая пора».
- Иногда излишки масла, омертвевшие клетки кожи и бактерии попадают в поры. Бактерии, которые обычно находятся на нашей коже, могут быстро размножаться в избытке сала. По мере того, как поры заполняются бактериями, развивается воспаление (отек) и появляется прыщ. Медицинское название: если прыщик содержит гной, это называется пустула. Прыщ без гноя называется папулой.
- Узелок или киста. Когда поры заполняются избытком жира, мертвыми клетками кожи и бактериями, вызывающими воспаление (отек), которое проникает глубоко в кожу, образуется узелок или киста. Поскольку эти высыпания глубоко проникают в кожу, они могут быть болезненными. Основное различие между узелком и кистой заключается в том, что киста содержит гной. Поскольку узелки не содержат гноя, они плотнее на ощупь, чем кисты.
Причины пиодермии
Идеальные условия для образования пиодермии:
- потоотделение;
- слюноотделение;
- раздражение половых органов элементами мочи и кала;
- отделяемое из носа, удаляемое несвоевременно.
Грудные дети обладают тонким и рыхлым роговым слоем кожи, с легкостью поддающимся воздействию возбудителей.
Из-за переохлаждений и перегрева организма могут развиться гнойные кожные болезни. Пиодермия может сопровождать зудящий дерматоз, экзему, крапивницу, чесотку, нейродермит и т.д.
Также пиодермия может проявиться на фоне:
- укуса насекомого;
- болезней внутренних органов;
- иммунодефицита;
- нехватки белковой пищи в меню.
Профилактика пиодермии
Основные правила профилактики
- Во избежание появления гнойничковой кожной сыпи у новорожденного надо следить за рационом малыша – он должен быть полноценным (предпочтение отдается грудному молоку).
- Надо следить за температурным режимом в комнате малыша, температура не должна превышать +21 градус. Влажность должна быть в пределах 50-70%. Это поможет избежать пересыхания и растрескивания кожи новорожденного, как следствие, будет снижен риск формирования инфекционных заболеваний бактериальной природы.
- Мнение о том, что купать малыша нужно редко, является ошибочным, как и мнение о чрезмерно частом купании. Пользоваться мылом при мытье грудных детей надо максимум 1 раз в 4-5 дней. Шампунь использовать до достижения годовалого возраста не рекомендуется.
- Покупать гигиенические средства для ребёнка следует в соответствии с возрастом, так как они не вызывают аллергии. Антибактериальным мылом можно пользоваться только в исключительных случаях, так как оно способно уничтожить как болезнетворные микроорганизмы, так и полезные. При купании младенцев не следует пользоваться жесткими мочалками.
- По окончании мытья тело малыша надо не вытирать, а просто промокнуть, используя мягкое полотенце для сохранения целостности кожного покрова и достаточного увлажнения.
- Смена подгузников должна проводиться раз в 2-3 часа. Для подмывания малыша во время смены подгузника нужно использовать проточную воду. Это поможет предотвратить проникновение патогенов из кишечника на кожные покровы, гениталии и в мочевыводящую систему. Девочек надо подмывать в направлении от лобка к анальному отверстию.
При выборе постельного белья и одежды рекомендуется отдавать предпочтение изделиям из натуральной ткани. Хотя их внешний вид довольно скромный и неброский, но это поможет избежать раздражения кожи синтетическими тканями, швами и текстильными красителями, которые используются при окраске ярких детских вещей.
Детскую кожу с раннего возраста необходимо беречь от негативного влияния таких факторов, как сильный ветер, мороз, прямые солнечные лучи. Это способствует иссушению и обезвоживанию кожных покровов, что приводит к повышению их уязвимости и подверженности всевозможным инфекционным заболеваниям.
Детский дерматолог Саратов: куда обратиться за помощью?
Если появилась сыпь, не стоит ее лечиться самостоятельно.Запрещено самостоятельное механическое удаление и вскрытие корочек, гнойничков и пузырьков на теле новорожденного. Нередко подобные действия могут стать причиной присоединения инфекции к безобидным высыпаниям.
Детский дерматолог Первого детского медицинского центра проводет диагностику при помощи самых современных методов исследования. Также в условиях многопрофильного педиатрического центра возможна консультация смежных специалистов: аллерголог, педиатр, гастроэнтеролог, эндокринолог, невролог и др.
Не стоит забывать, что кожные патологии, как и любые другие болезни, легче предотвратить, выполняя профилактические мероприятия.
Записаться на прием к детскому дерматологу в Саратове в Первый ДМЦ можно прямо сейчас любым удобным для вас способом:
- по телефону;
- прямо на сайте;
Когда нужно вызвать врача
При наличии высыпаний на теле нужна консультация аллерголога, дерматолога и иммунолога. На начальной стадии можно обратиться к педиатру. Поводом для обращения к доктору должны быть кожные высыпания невыясненной этиологии, особенно, если они сопровождаются зудом, жжением и отеком.
Поводом для вызова скорой помощи являются следующие признаки:
- Прогрессирование высыпаний;
- Повышение температуры;
- Понос, рвота, тошнота;
- Отказ от еды;
- Отек гортани;
- Судороги;
- Непроизвольное мочеиспускание;
- Нарушение дыхания.
Эти симптомы указывают на развитие осложнений, которые могут стать причиной летального исхода, если вовремя не обратиться к врачу.
Опоясывающий лишай
Данное кожное заболевание характеризуется появлением первичных симптомов, напоминающих начало гриппозного состояния: это ломота в теле, головная боль, озноб, незначительное повышение температуры тела. Спустя несколько дней происходит более серьезное повышение температуры – обычно до 38-39 градусов. Примерно в это же время на коже больного появляются характерные высыпания – красновато-розовые пятнышки, которые затем преобразуются в пузырьки небольшого диаметра с полостью, наполненной прозрачной жидкостью. Кожные высыпания болезненны на ощупь, больной ощущает жжение и зуд. Локация сыпи обычно ограничена лицом и областью грудной клетки, однако в некоторых случаях болезнь поражает и руки или ноги.
Течение опоясывающего лишая напоминает течение ветряной оспы: сыпь со временем высыхает, на ее месте на коже появляются корочки, которые сильно зудят и чешутся. Такое сходство обусловлено причиной возникновения обеих болезней: как ветрянка, так и опоясывающий лишай вызываются одним и тем же вирусом herpes zoster.
Лечение сыпи на коже при опоясывающем лишае производится при помощи антигистаминных препаратов, анальгетиков и противовирусных средств. Также прописывают местную терапию: кожные высыпания рекомендуется обрабатывать антисептиком (зеленка, фукорцин)– это помогает предотвратить возможность попадания внутрь пузырька инфекции и дальнейшее нагноение. Для профилактики рецидивов в настоящее время используется вакцинация.
Виды высыпаний
Различные детские заболевания проявляются первичными признаками в сочетании со вторичной симптоматикой. Первичное высыпание бывает разным
Немаловажной является быстрая реакция родителей и определение, какое формирование образовалось на детском теле:
- Бугорковая. Любая деталь подобного высыпания расположена глубоко в дерме, другими словами,сыпь не поверхностная. Полость отсутствует, наблюдается наличие небольшого выпячивания в виде бугорка, окрас кожи может измениться на красный или лиловый.
- Волдыри. Так люди называют практически любые формирования на кожных покровах. Однако в действительности волдырь является округлым образованием розового цвета, у которого отсутствует полость и содержимое. Настоящий волдырь недолговечный, он может просуществовать от пары минут до пары часов, затем исчезает бесследно. В качестве примера можно вспомнить ожог от крапивы.
- Папулёзные высыпания. Эта сыпь ещё носит название узелковая, так как папулы по внешнему виду схожи с узелками, которые отличаются по оттенку от нормального цвета кожных покровов. Папулёзная сыпь бывает поверхностной или глубинной, к тому же папулы могут исчезать бесследно.
- Везикулярные высыпания. Эта сыпь проявляется в виде пузырьков на кожных покровах. Внутри может находиться серозный бесцветный либо серозно-кровянистый жидкий секрет. Везикулы бывают одиночные или сливаются, образуя формирование с многочисленными камерами. Вскрывшиеся пузырьки оставляют эрозию на коже, по размеру она равна площади дна везикулы.
- Буллёзная. Этот вид высыпаний также проявляется в виде пузырьков, но в сравнении с везикулами булла обладает более внушительными размерами – минимум 5 мм в диаметре. Такие пузыри могут также, как и везикулы содержать серозное либо серозно-кровянистое жидкое содержимое.
- Пустулёзная. Пустулы – это гнойничковая сыпь. Она может быть поверхностной или располагаться глубоко в кожных покровах. Вскрытие поверхностных пустул проходит бесследно. Если же вскрываются средние и глубокие пустулы (фурункулы, карбункулы), возможно возникновение некрасивых рубцов и шрамов.
- Пятнообразные высыпания. Такая разновидность сыпи не проявляется на поверхности кожи, а характеризуется изменением оттенка на некоторых участках тела. Подобные высыпания бывают сосудистые или петехиальные.
- Розеола. Так называются высыпания, проявляющиеся при многих патологиях инфекционной природы. Все элементы сыпи розового либо умеренно-красноватого оттенка. Структура розеолы напоминает пятнышки. При растягивании кожи и надавливании на неё сыпь бледнеет и пропадает на некоторое время.
- Геморрагические высыпания. Эта разновидность сыпи проявляется в виде красных кровяных точек, образующихся в том месте, где лопнул сосуд. При растягивании кожных покровов геморрагия не пропадает.
Вторичная сыпь также бывает разной. Она проявляется в виде струпьев, которые сопровождаются преобразованием элементов первичных высыпаний (обычно пузырьковых либо гнойничковых) в корочки после вскрытия. Также нередко наблюдается развития в качестве вторичных проявлений трещин, эрозий, отслоений эпителиальных клеток, ссадин, рубцов и язв.
Почему на лице появились гнойнички?
Прыщи с гнойным содержимым образуются на фоне снижения защитной функции эпидермального барьера.56
Внутренними причинами, способными вызвать появление прыщиков* гнойничков на лице, являются56:
- температурные раздражители;
- загрязнение кожи;
- сухость эпидермиса;
- воздействие агрессивных химических веществ, пр.
К эндогенным причинам относятся56:
- переутомление;
- неправильное питание;
- заболевания пищеварительной системы;
- хроническая интоксикация;
- сниженный иммунитет;
- эндокринные нарушения.
Ослабление антибактериальной защиты кожи может быть связано с аутоиммунными заболеваниями, сахарным диабетом.
Последствия акне
Угри могут вызвать не только высыпания. Некоторые люди считают, что прыщи – это кожное заболевание, которое в конечном итоге перерастается, но оно может иметь глубокое и продолжительное влияние на жизнь. У многих людей после появления прыщей возникает одно или несколько из следующих событий.
Шрамы от прыщей: когда высыпание проходит, остается постоянный рубец. Некоторые рубцы вызывают углубления на коже. Остальные постепенно исчезают. Невозможно предсказать, у кого появятся шрамы после исчезновения прыщей, но следующие факторы повышают ваш риск:
- прыщи есть в течение длительного времени, потому что подросток их не лечит или лечение не работает;
- в семье были прыщи у одного или нескольких близких кровных родственников.
Причины сухой кожи у новорожденного
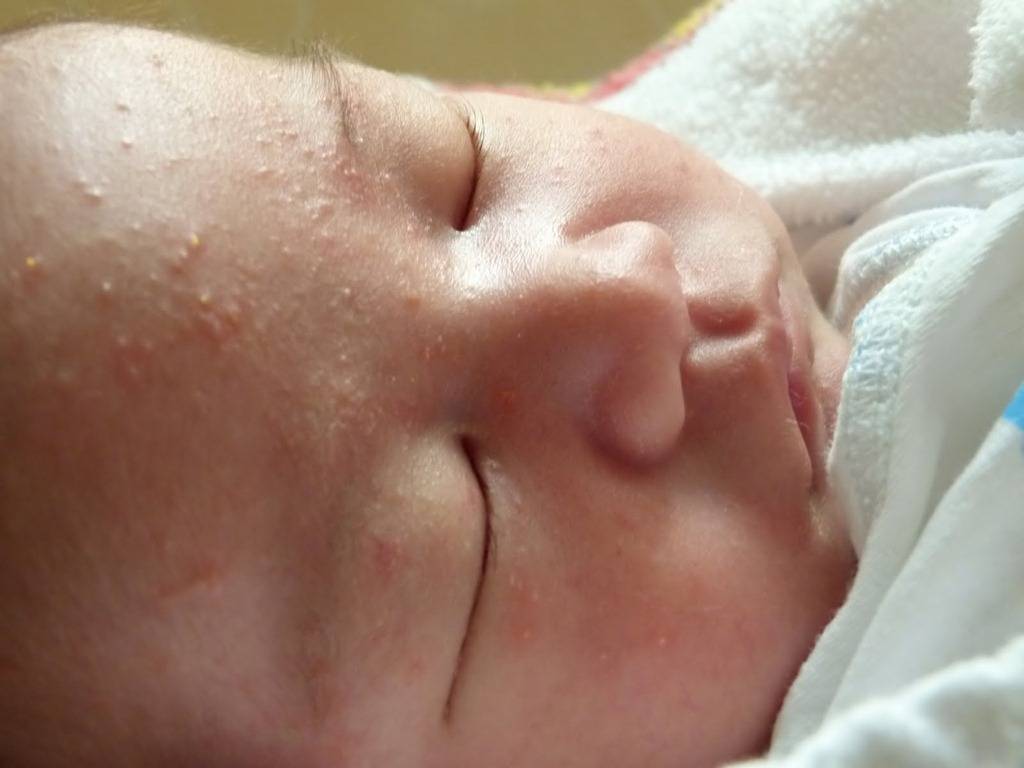
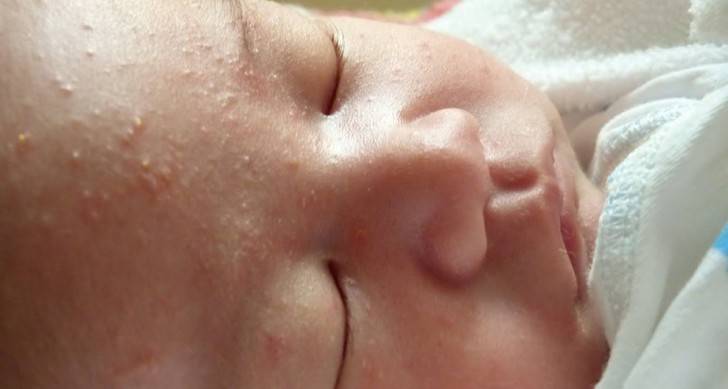
Сухость и шелушение кожи у новорожденного могут быть нормой (на фоне изменений, которые происходят в первые месяцы жизни ребенка), появляться из-за неправильного ухода за кожей младенца или быть одними из первых признаков атопического дерматита или других кожных патологий.
Физиологическая сухость есть практически у каждого третьего малыша. Первородная смазка защищает кожу ребенка в утробе от попадания в организм микробов и пересушивания. Частично ее счищают с кожи младенца сразу после рождения, оставшаяся часть постепенно впитывается в первые два дня жизни. У переношенного ребенка слой смазки очень тонкий. Уже через несколько суток кожа младенца начинает шелушиться на лице, ручках и ножках, и это может продолжаться в течение первого месяца.
Внешние факторы — основная причина сухой кожи у новорожденных.
Частые причины:
- Неправильный уход — купание в слишком жесткой воде, неправильно подобранные средства, использование мыла и других средств слишком часто.
- Воздействие ультрафиолета — кожа новорожденного очень чувствительна к солнечным лучам. Чтобы не спровоцировать проблемы с кожными покровами, в первый год жизни не допускайте, чтобы малыш проводил на солнце дольше 5 минут и всегда используйте специальные защитные средства.
- Сухой воздух в помещении — система терморегуляции у новорожденных еще несовершенна, поэтому для организма младенца перегрев становится стрессом. Кожа ребенка краснеет, на ней появляются шелушения и раздражения.
- Холодный воздух, ветер — если нежная кожа новорожденного переохлаждается или обветривается, то могут быть последствия в виде покраснения, раздражения, сухости и шелушения.
- Некачественная одежда — состояние нежной кожи младенца может ухудшиться из-за синтетических материалов и некачественных красителей.
- Средства для стирки — покраснение и сухость кожи младенца могут появиться при использовании слишком агрессивных средств. В первые месяцы жизни покупайте порошки, гели, пятновыводители, которые пригодны для стирки детских вещей – на них должны быть специальные пометки.
Сухость кожи младенцев могут спровоцировать недостаток воды в организме малыша, проблемы с кровообращением, аллергическая реакция и другие факторы. Чтобы установить конкретную причину сухости кожи у ребенка необходимо проконсультироваться с педиатром.