Сперматозоиды не обнаружены: гид по лечению Азооспермии
| Консультация андролога по стимуляции сперматогенеза | 4000 руб |
| Спермограмма (ВОЗ 2010) | 2750 руб |
 Запишитесь на консультацию по телефону: +7 495 199-7554 Меньщиков Константин Анатольевич.
Запишитесь на консультацию по телефону: +7 495 199-7554 Меньщиков Константин Анатольевич.
Уролог, андролог, стаж более 20 лет. Специализация: лечение бесплодия, в том числе азооспермии.
Стимуляция сперматогенеза
Это воздействие на репродуктивную систему мужчины с помощью медикаментов, активирующее процесс образования сперматозоидов. Пациенту назначают комплекс высококачественных аминокислот и через 3-6 месяцев лечения начинается продукция жизнеспособных сперматозоидов. Стимуляция эффективна даже в случаях, когда причина необструктивной (секреторной) азооспермии неизвестна.
| | | |
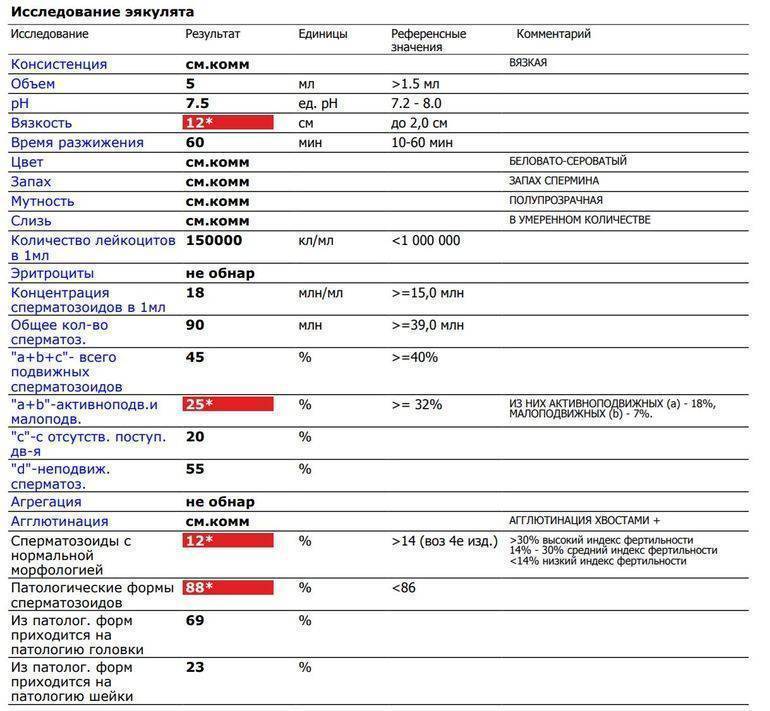
Азооспермия – тяжелая форма бесплодия у мужчин, при которой в эякуляте нет сперматозоидов.
Диагноз Азооспермия ставится после выполнения спермограммы, по результатам которой в эякуляте не обнаруживаются сперматозоиды.
В норме, прежде чем выйти наружу (во время эякуляции), сперматозоиды должны смешаться с семенной плазмой в протоках репродуктивной системы. Если сперматозоидов в сперме нет, а эякулят полностью состоит из плазмы, значит:
- сперматозоиды есть, но в семенных протоках закупорка и они не выходят наружу
- сперматозоиды не образуются вообще
Сперма в этом случае представляет собой только семенную плазму. Азооспермия – это прямая причина мужского бесплодия. Наступление естественной беременности невозможно.
 Диагноз Азооспермия ставят, если в сперме мужчины нет сперматозоидов
Диагноз Азооспермия ставят, если в сперме мужчины нет сперматозоидов
Симптомы тератозооспермии
Первый признак патологии — бесплодие. Беременность при этой патологии у партнерши вообще не наступает или заканчивается выкидышами и «замиранием», вызванным нежизнеспособностью эмбриона. Если эмбрион «удержался» внутри матки, велика вероятность, что у него обнаружатся врожденные аномалии во время скрининга, и беременность придется прервать.
Некоторые врожденные патологии проявляются на поздних сроках или даже после рождения малыша, когда уже ничего невозможно изменить. Коварство врождённых недугов заключается в том, что ребенок несколько лет может развиваться нормально, а потом выяснится, что в генетический код закралась ошибка.
Выявить проблему можно только сдав спермограмму.
Лечение тератозооспермии
Лечение назначается по результатам анализов и полностью зависит от причины патологии.
Варикоцеле, воспаление в яичках. Для нормального сперматогенеза нужен температурный режим примерно на три градуса ниже, чем у человеческого тела. Но в некоторых случаях температура в мошонке увеличивается. Это происходит:
- при варикоцеле, когда яичко перегревается кровью из разросшейся венозной сети;
- при воспалительных заболеваниях полового аппарата, ведь местное повышение температуры — один из признаков воспаления;
- при застойных явлениях в половом аппарате.
Чтобы сперматогенез протекал нормально, нужно убрать расширенные вены на яичке, выявить и пролечить хронические половые инфекции и воспалительные процессы. Ликвидация воспалительных очагов и варикоцеле в 90% случаев приводит к улучшению показателей спермограммы.
Гормональные проблемы. Иногда проблема кроется в недостаточном количестве тестостерона. В этом случае после сдачи анализов проводится коррекция уровня гормонов. В гормональном сбое бывает виноваты щитовидная, поджелудочная железа или надпочечники.
Чтобы выяснить эффективность гормонотерапии, назначается повторная спектрограмма. Если количество дефектных спермиев снизилось, можно надеяться на излечение.
Если после лечения количество измененных спермиев остаётся высоким, рекомендуется беременность методом ЭКО. Это убережёт пару от рождения неполноценных детей.
Причины развития олигозооспермии и группы риска
Низкая концентрация спермиев в семени бывает как врождённой (т. н. первичная олигозооспермия), так и приобретённой (вторичная). Приобретённая патология развивается под воздействием разнообразных факторов, повреждающих эпителий семенных каналов. Из-за этого сперматозоиды перестают вырабатываться. Врождённая олигозооспермия возникает из-за патологий развития половых органов мужчины.
Врожденная олигозооспермия
Чаще всего при первичном проявлении причина заболевания – патологии развития яичек, а именно:
- Анорхия – недоразвитость мошонки и члена, полное отсутствие тестикул. Придатки и семенные протоки также отсутствуют;
- Крипторхизм – патология, при которой одно (в редких случаях – оба) яичко не опускается в мошонку, а располагается в аномальных местах паховой и бедренной зоны;
- Дисфункциональные нарушения развития и работы тестикул вследствие генетических заболеваний;
- Гипоплазия – еще одно нарушение, из-за которого тестикулы и связанные с ними органы не развиваются до конца, соответственно, не могут выполнять свое функциональное значение.
Кроме того, нельзя исключать гормональные факторы: гипогонадизм с поражением клеток Лейдига. Содержащиеся в тестикулах клетки отвечают за продуцирование тестостерона, отвечающего за важнейшие гормональные процессы мужского организма. Низкое количество тестостерона равно низкому сперматогенезу. Последнее комплексно влияет на возникновение патоспермии.
Приобретенная олигозооспермия
Вторичные процессы обычно возникают на фоне внутренних и внешних факторов. Если вы страдаете от приобретенных заболеваний (особенно в хронической форме), следует регулярно проходить лечение и проверку, чтобы избежать снижения количества сперматозоидов.
Внутренние причины развития болезни:
- урологические воспалительные заболевания яичек и придатков;
- варикоцеле – патология, при которой расширяется варикозная сеть семенных проходов;
- дисфункция почек и печени;
- инфекционные заболевания половых органов (хламидии, микоплазмоз);
- травмы спинного мозга, из-за которых нарушена связь половых органов с ЦНС;
- приобретенный гормональный сбой в организме;
- возникновение опухолей и новообразований в половых органах;
- интоксикация организма солями тяжелых металлов, радиацией, рентгеновским излучением.
Все виды анализов эякулята:
MAR-тест – является основным методом определения иммунного фактора бесплодия. ЭМИС – оценка функциональной патологии спермиев. Биохимия спермы – позволяет скорректировать питание для улучшения спермы. Фрагментация ДНК – оценка спиралей ДНК.
Телефон для записи: +7 495 199-7554
Цены на другие анализы эякулята смотрите в разделе Цены.
На организм также влияют внешние факторы
Для успешной профилактики и лечения приобретенной олигозооспермии важно избегать:
- стрессовых ситуаций, приводящих к психофизическому переутомлению;
- алкогольной, наркотической интоксикации;
- употребления спиртных напитков, сигарет, психотропных веществ;
- походов в сауну, баню;
- высоких физических нагрузок, с которыми организм не в силах справиться;
- нехватки витаминов и минералов в рационе;
- жестких диет, голодовок.
Медицина не располагает точными данными насчёт того, насколько частые эякуляции связаны со снижением качества спермы. По оценке учёных, чрезмерная мастурбация может отрицательно влиять на количество активных и способных к оплодотворению сперматозоидов.
Лечение патологии
В зависимости от причин, которые привели к агглютинации сперматозоидов, лечением недуга занимаются уролог, андролог или репродуктолог. При выявлении инфекции показан курс антибактериальной терапии. Они снимают воспаление и позволяют снизить число соединившихся гамет. При врожденных или приобретенных патологиях репродуктивной системы возможно оперативное вмешательство. Дополнительно агглютинацию можно лечить народными методами, с помощью корректировки пищевого рациона.
Медикаментозный подход

Медикаментозное лечение направлено на замедление выхода лимфы, чему способствуют глюкокортикостероиды. Препараты принимают в определенное время в индивидуально назначенной дозировке. Обычно лечение с их помощью оказывает быстрый эффект и помогает восстановить способность спермы к оплодотворению. После курса терапии проводится повторное изучение спермограммы и определяется дальнейшая тактика действий. Если лечение не приносит видимых результатов (причина не в воспалении и инфекции, а в иных факторах), показаны фильтрация спермы и искусственное оплодотворение.
Операционное вмешательство
Хирургическое лечение эффективно, если причиной склеивания клеток выступают травмы или врожденные аномалии половых органов. Операцию назначают тогда, когда удается точно доказать, что процент склеенных гамет будет уменьшен, или недуг можно полностью устранить. Дополнительно показана медикаментозная терапия с целью улучшения качественного состава спермы.
Средства народной медицины и рацион питания

Народное лечение дополняет комплексную терапию. Хорошо действует на мужское здоровье мумие. Его следует принимать ежедневно по 0,5-1 г, запивая водой. Привычный чай можно заменить настоем птичьего горца (1 ст. л. сырья на 1 ст. воды, проварить 10 минут). Эффективны настой шалфея, отвар из адамова корня и горицвета.
Важно скорректировать рацион питания мужчины, добавить мед, листовые овощи, продукты с большим содержанием витаминов С и Е. Требуется исключить жирные блюда, алкоголь (особенно пиво)
К основному лечению можно добавить БАДы (Спеман, Сперотон), массаж простаты, магнитотерапию и иные физиотерапевтические процедуры.
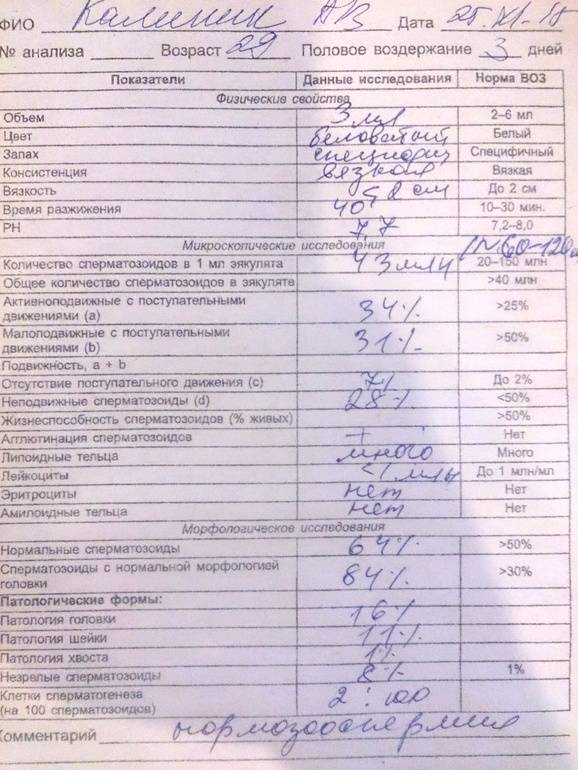
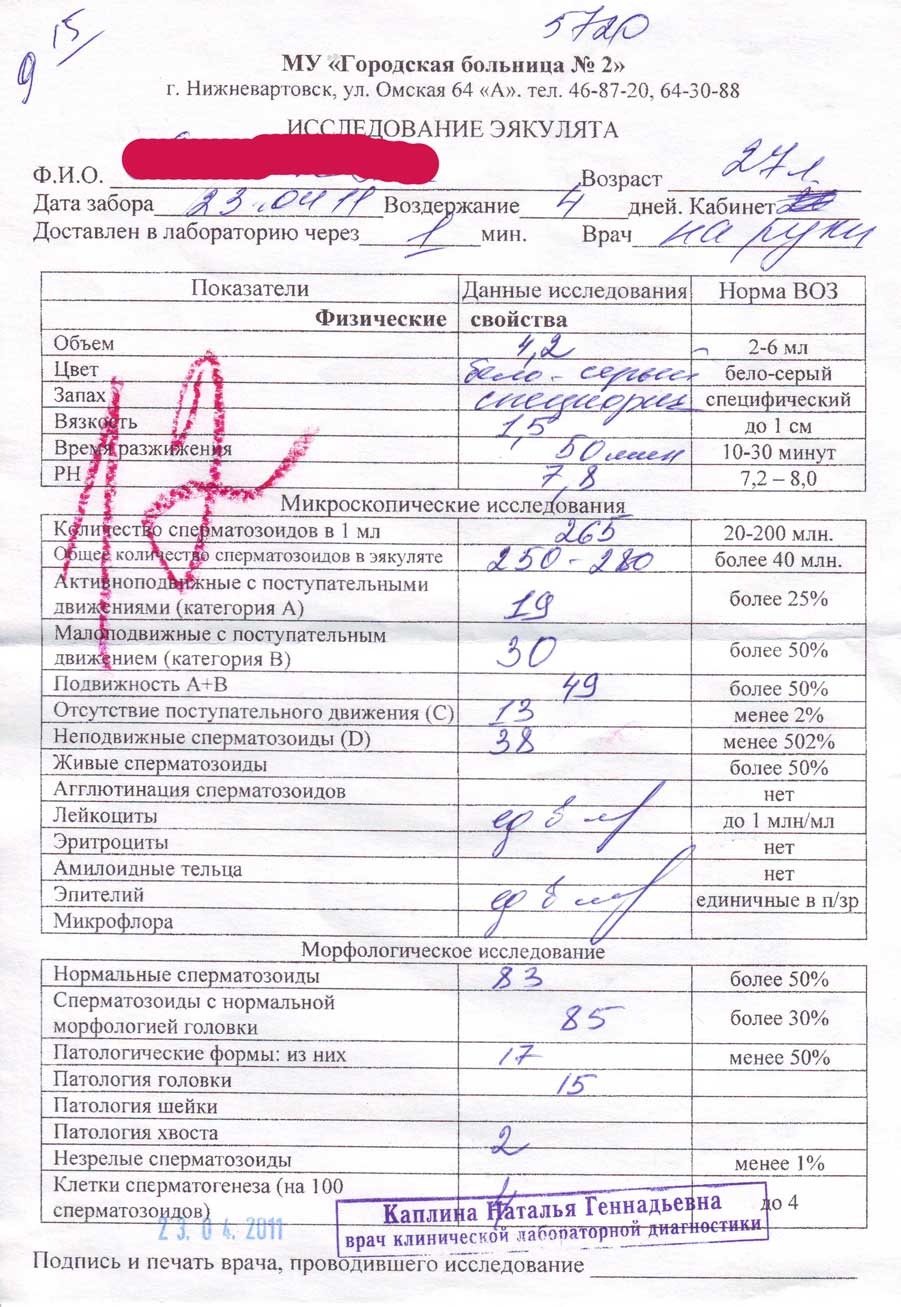
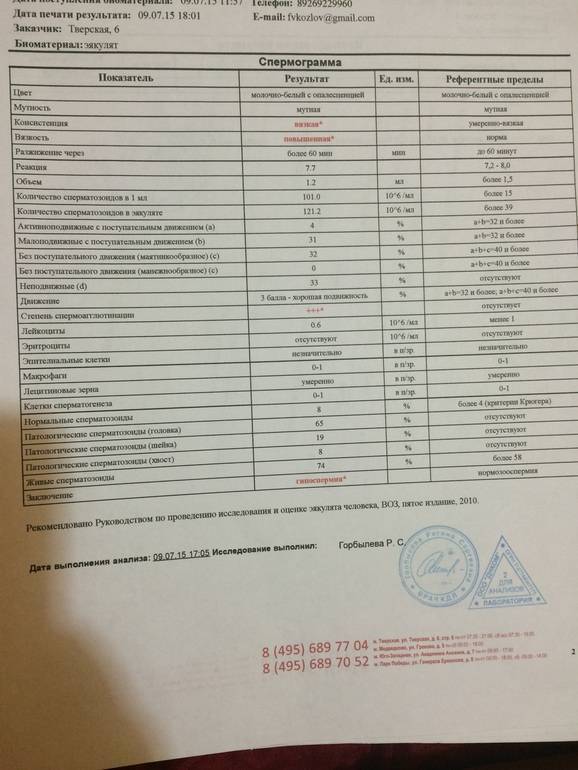
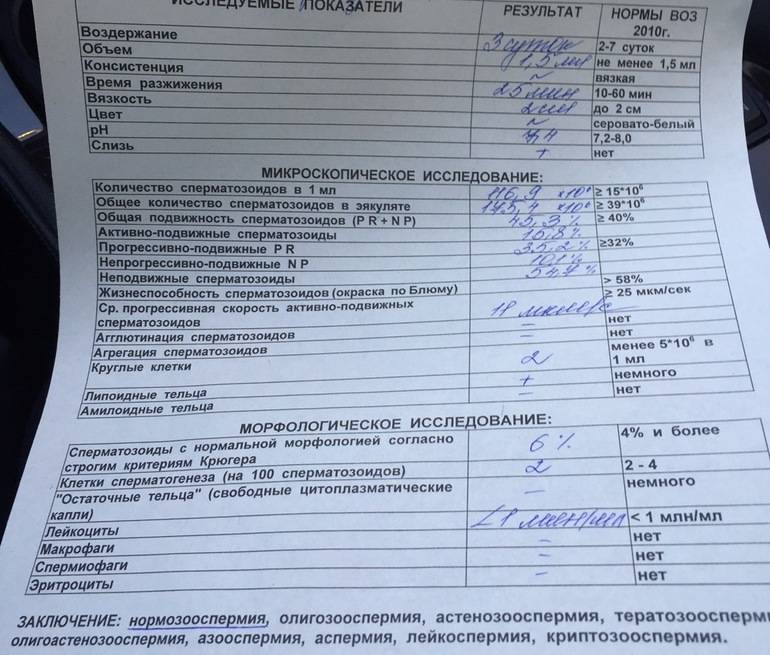
Список патоспермий
Таким может быть заключение
Азооспермия – сперматозоидов в эякуляте нет, но присутствуют клетки сперматогенеза.
Аспермия – эякулят не выделяется вообще.
Акинозооспермия или акинезия – в собранном материале нет подвижных сперматозоидов.
Астенозооспермия – прогрессивно подвижных сперматозоидов (А+В) менее 32%.
Вискозипатия – повышенная вязкость спермы (после ее разжижения более 2 см).
Гемоспермия – эритроциты (кровь) в эякуляте.
Некроспермия – в полученном материале все сперматозоиды мертвые.
Нормоспермия или нормозооспермия – полная норма во всем.
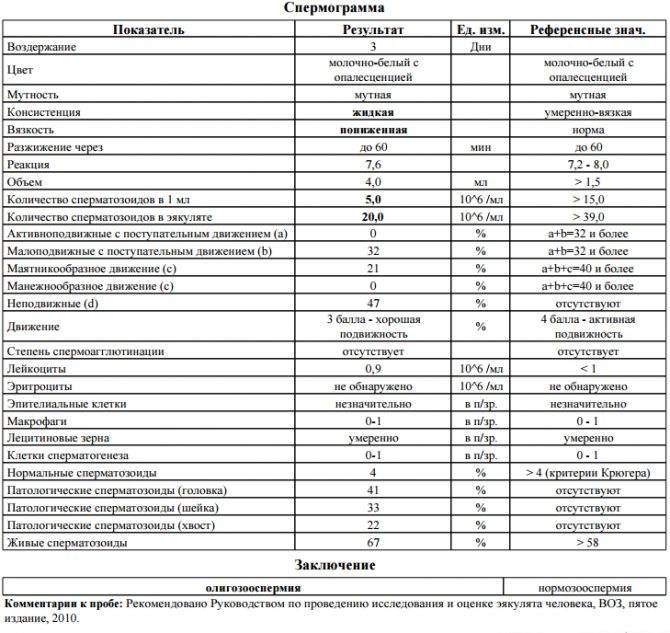
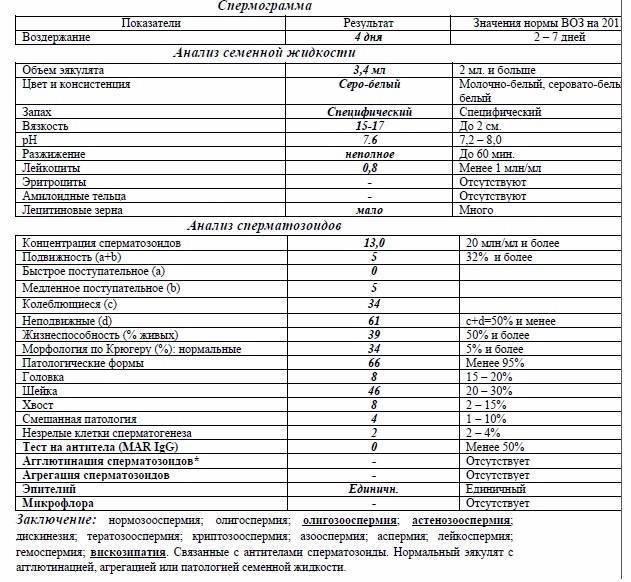
Олигозооспермия – количество половых клеток в 1 мл менее 20 миллионов.
Олигоспермия – объем полученного эякулята меньше 2 мл.
Олигоастенотератозооспермия – сочетание 3-х патоспермий: мало сперматозоидов, они малоподвижны и с плохой морфологией.
Полизооспермия или сперматорея – количество спермиев в 1 мл материала более 200 миллионов.
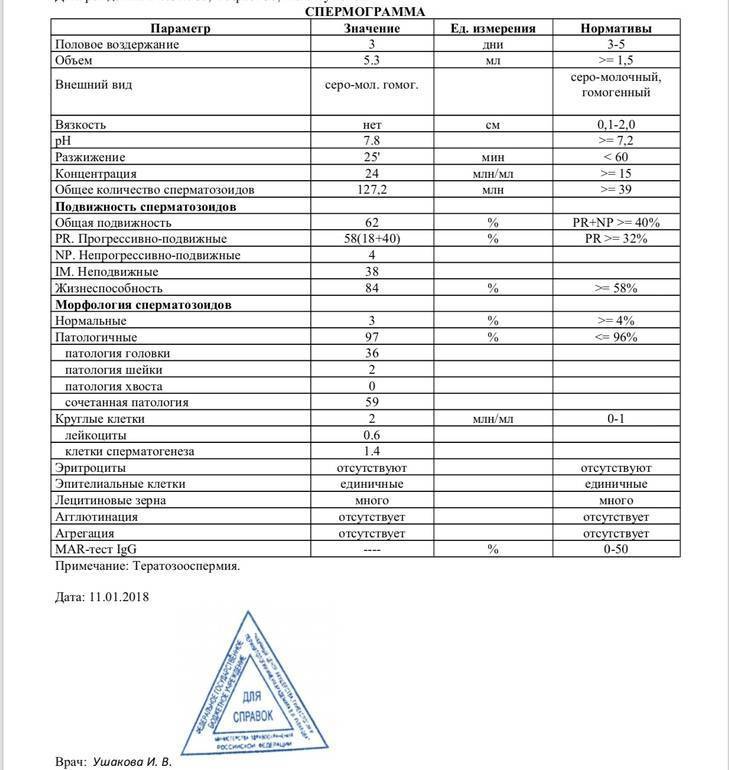
Тератозооспермия – более 30% сперматозоидов имеют морфологические дефекты.
Лейкоспермия или пиоспермия – лейкоцитов в 1 мл спермы более 1 миллиона, то есть гной в эякуляте.
Азооспермия. Лечение бесплодия
Необходимо различать обструктивную азооспермию (экскреторное бесплодие) и необструктивную (секреторное бесплодие) азооспермию, либо выраженную патоспермию.
Для обструктивной азооспермии характерны нормальные размеры яичек, нормальный уровень гормонов, отсутствие клеток сперматогенеза в центрифугированном эякуляте, воспалительные заболевания половых органов, операции на органах мошонки и малого таза, а также пальпаторное определение патологии придатков и семявыносящих протоков.
При необструктивной азооспермии наблюдаются признаки гипогонадизма, единичные сперматозоиды или клетки сперматогенеза в эякуляте, гормональные сдвиги, генные и хромосомные изменения, в анамнезе – токсические влияния, орхит.
Оптимальным способом лечения обструктивной азооспермии является выполнение микрохирургического восстановления семявыносящих путей с одномоментным получением сперматозоидов из зоны, располагающейся проксимальнее обструкции.
Полученный материал может быть одновременно использован в цикле ЭКО-ICSI. При этом часть сперматозоидов подвергается криоконсервации и используется в случае безуспешной операции.
Более сложным вопросом является лечение в программе ЭКО-ICSI пациентов с необструктивными формами бесплодия. Оптимальным способом получения сперматозоидов при необструктивной азооспермии в цикле ЭКО-ICSI является билатеральная мультифокальная биопсия яичек с использованием микрохирургической техники.
Известно, что при необструктивной азооспермии может быть сохранен фокальный сперматогенез. В независимости от полученных результатов гормонального и генетического исследования даже при гипергонадотропном гипогонадизме при билатеральной мультифокальной микрохирургической биопсии возможно получение сперматозоидов (до 65%).
При необструктивной азооспермии на фоне гипогонадотропного гипогонадизма первым этапом следует провести стимулирующую терапию гонадотропинами.
При выраженной патоспермии на фоне генетических аномалий, гипогонадизма (кроме гипогонадотропного), обструктивной симптоматики, варикоцеле, отсутствии АСАТ – возможно проведение эмпирической терапии, при отсутствии эффекта (либо сразу) пациент включается в программу вспомагательных репродуктивных технологий.
При необструктивной азооспермии, азооспермии неясного генеза, патоспермии любой степени выраженности (за исключением доказанной односторонней обструкции) первым этапом необходимо исключить варикоцеле, в том числе субклиническое. Проведение стимулирующей терапии целесообразно после лечения варикоцеле.
При сочетании необструктивной (неясного генеза) патоспермии (азооспермии) и антиспермальных антител проведение стимулирующего лечения противопоказано.
При идиопатическом бесплодии возможно проведение лечения гонадотропинами или антиэстрогенами, а также витаминотерапия и растительными стимуляторами сперматогенеза со сбалансированным содержанием микроэлементов. Однако эффективность такого лечения бесплодия не превышает 5%.
- Реконструкция семявыносящих путей при обтурационной азооспермии
- Восстановление семявыносящего протока после ятрогенного повреждения
- Реконструкция семявыносящих путей при обтурационной аспермии
- Азооспермия – клинический пример
Установите Flash Player для просмотра видео.
Лечение гемоспермии
Лечение гемоспермии предполагает воздействие на причину болезни, провоцирующую появление крови в сперме. При желании начать самостоятельное лечение, не дождавшись результатов тестов, следует воспользоваться антибактериальными препаратами. Их применение рационально в 25% случаев у мужчин, так наиболее частой причиной патологии является воспаление предстательной железы (простатит). Тактика является спорной, но имеет право на существование.
Стойкая и многократная гемоспермия может протекать без выраженных изменений в организме.
Такая форма требует обязательного обращения к урологу. В данном случае специалист обязан исключить опухолевые заболевания перед тем, как выбрать тактику
О лаборатории
Специализированная лаборатория сперматологии
Высокий профессиональный уровень, наличие собственной сертифицированной лаборатории, применение инновационных лечебно-диагностических технологий.Услуги и цены
Запишитесь по телефону: +7 495 199-7554
Адрес: г.Москва ул.Беговая д.7
м.Беговая — 8-10 минут пешком
Часы работы лаборатории
Пн – Пт 08:00-18:45
Сб – Вс 09:00-13:30
Технический перерыв: 13:30 – 15:45Запись по телефону: Пн – Вс 09:00-20:00
Схема проезда
НАШИ СПЕЦИАЛИСТЫ
Все доктора и сотрудники лаборатории сперматологии имеют высокую квалификацию и многолетний опыт работы.
Меньщиков Константин Анатольевич
Уролог, андролог, генитальный хирург
Дмитрий Вадимович Тикоцкий
Уролог, андролог
Калмыков Анатолий
Эмбриолог-сперматолог
Как проявляется гематоспермия
- Появление крови в сперме вызывает тревогу у мужчин, так как подразумевает возможное наличие злокачественного процесса
- Часто возникает без каких- либо предшествующих предпосылок (у 79% мужчин до 40 лет)
- Кровь в сперме может возникать как единичный эпизод или повторяться
- Появление крови после полового акта может быть вследствие кровотечений из женских половых путей и ошибочно принято за гематоспермию
- «Кондом тест» проясняет происхождение крови. Можно увидеть кровь в сперме, которая собрана в презерватив
- Кровь в сперме может быть связана с кровотечением из мочевыводящих путей, поэтому для установления причины кровотечения нужно выполнить исследование почек, мочеточников и мочевого пузыря
Как устроены семявыносящие пути у мужчины
Для того, чтобы понимать причину появления крови в сперме необходимо иметь представление об анатомии семявыносящих путей.
Семенные пузырьки – парный полый орган, в котором вырабатывается и сохраняется семенная жидкость. Функционирование семенных пузырьков зависит от мужских половых гормонов – андрогенов. Строение семенных пузырьков хорошо видно при проведении трансректального узи (ТРУЗИ). Расположены семенные пузырьки за мочевым пузырем и примыкают к основанию предстательной железы. Размеры семенных пузырьков зависят от возраста, но не от количества семяизвержений. При помощи ТРУЗИ были установлены средние размеры пузырьков : длина около 30 мм, ширина около 15 мм и объем около 14 мл. В области основания предстательной железы с внутренней стороны к обоим семенным пузырькам подходят ампулы семявыносящих протоков, которые несут сперматозоиды из яичка. Ампула семявыбрасывающего протока и семенной пузырек соединяются и формируют эякуляторный проток (семяизвергающий проток), который проходит внутри предстательной железы и открывается на задней стенке простатической части уретры вблизи семенного холмика. Именно в этом месте и происходит поступление спермы в мочеиспускательный канал. Детально вышеперечисленные образования хорошо видны при проведении трансректального узи предстательной железы.
Зачем мужчинам назначают этот анализ?
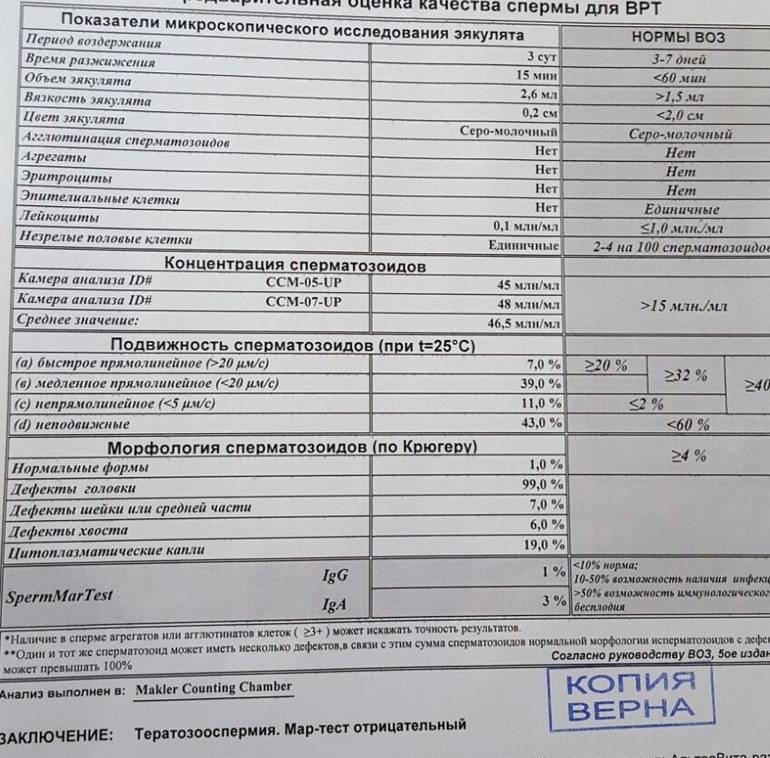
Исследование эякулята может быть базовым, включающим лишь основные показатели, и полным. Расширенная спермограмма – развернутый анализ спермы. Главным показанием к ней является оценка фертильности мужчины на этапе планирования беременности, ведь почти в половине случаев у пары не получается зачать малыша из-за проблем с мужской репродуктивной функцией. Основание к направлению на расширенную спермограмму – отсутствие беременности в течение 12 месяцев при условии отказа от контрацептивов.
Развернутая спермограмма назначается также перед процедурой экстракорпорального оплодотворения. При плохих результатах ЭКО откладывается, проводится терапия имеющихся патологий, после чего исследование проводится повторно. Основанием к сдаче расширенного анализа является подозрение на наличие инфекций, травм или заболеваний органов малого таза. Спермограмма может быть назначена с целью контроля за уже диагностированными патологиями.

О чем расскажет врачу спермограмма
При изучении результатов спермограммы врач может прийти к следующим выводам.
Отсутствие эякулята рассказывает об аспермии. Эффективное и быстрое оплодотворение возможно, только если в 1 мл спермы мужчины содержится приблизительно 18 млн активных сперматозоидов.
Обнаружить олигозооспермию позволяет сокращение в эякуляте числа сперматозоидов (в 1 мл содержится менее 20 млн). Эта патология также препятствует зачатию.
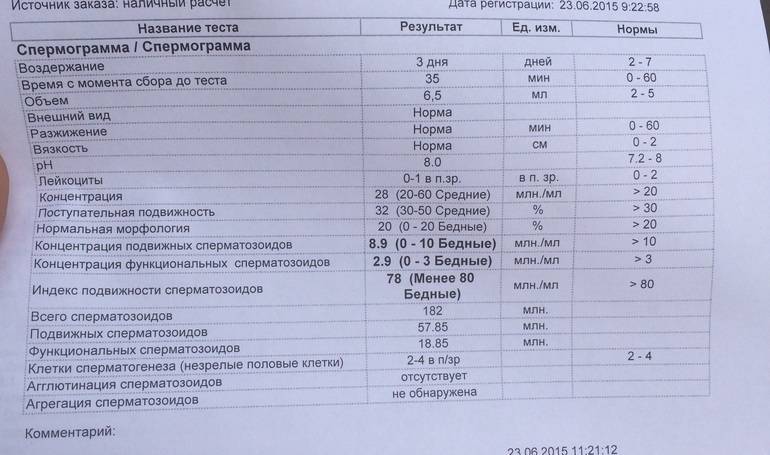
О наличии азооспермии говорит отсутствие в эякуляте сперматозоидов. Азооспермия – одна из распространенных причин мужского бесплодия.
Криптозооспермия – в эякуляте наблюдаются единичные сперматозоиды после центрифугирования. Это говорит о нарушении здорового состояния спермы, существенно сокращает шансы на зачатие ребенка.
Сокращение уровня подвижности сперматозоидов указывает на астенозооспермию у пациента. Одна из причин бесплодия пары по вине мужчины.
Свидетельством тератозооспермии служит сокращение концентрации сперматозоидов нормальной морфологии. У аномальных сперматозоидов отсутствует возможность оплодотворения яйцеклетки.
Спермограмма — диагностика патологий спермы
Основным методом определения способности семенной жидкости к оплодотворению является спермограмма. Это исследование качественных и количественных характеристик спермы под микроскопом. Оно обязательно проводится, когда пара обращается за помощью к репродуктологу.
Именно спермограмма позволяет выявить патологические состояния спермы, если они есть у мужчины. О нарушениях можно говорить, когда какая-то характеристика отклоняется от нормы.
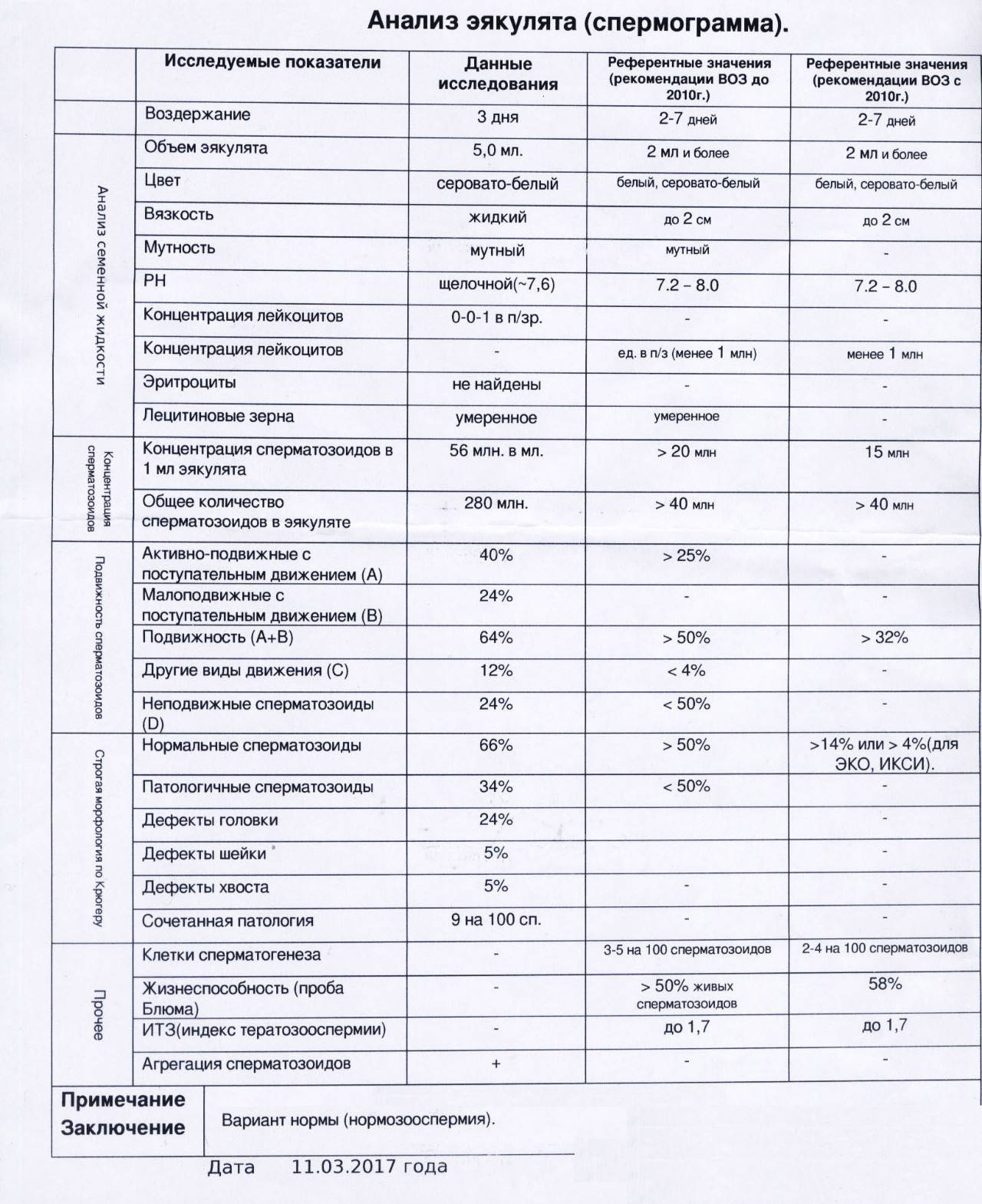
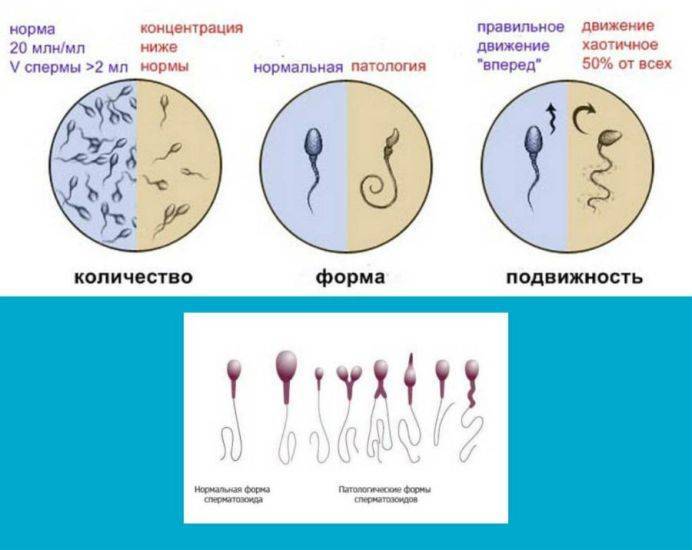
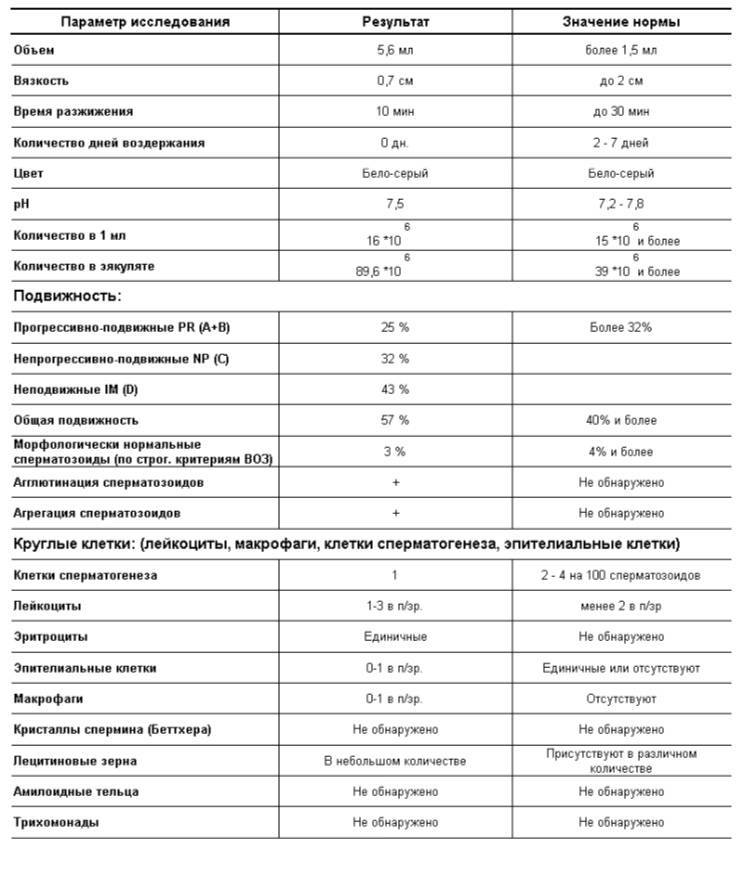
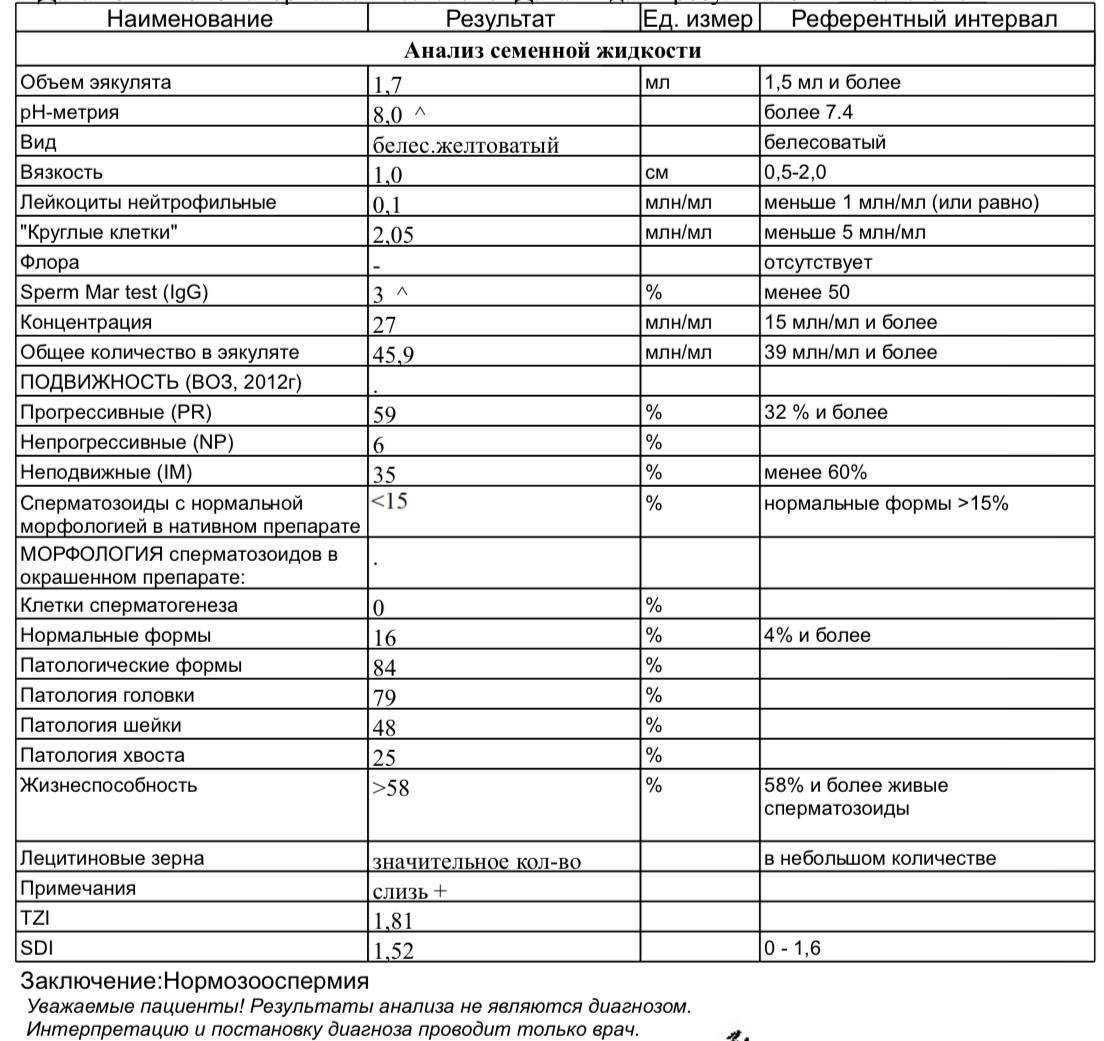
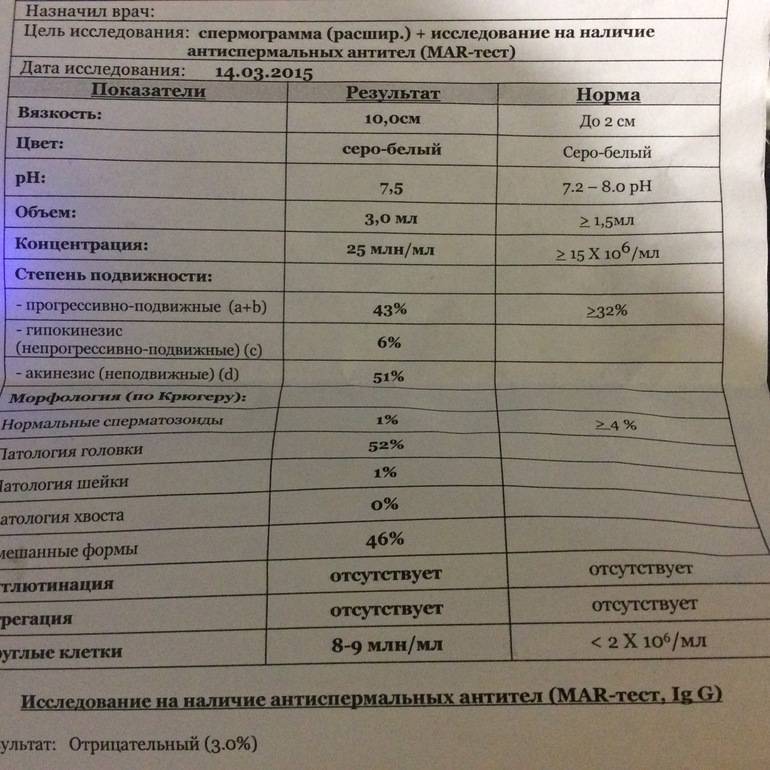
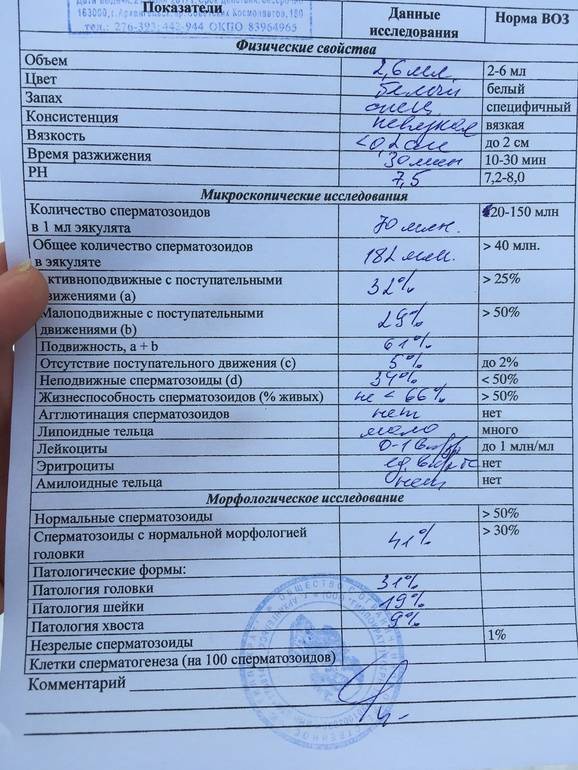
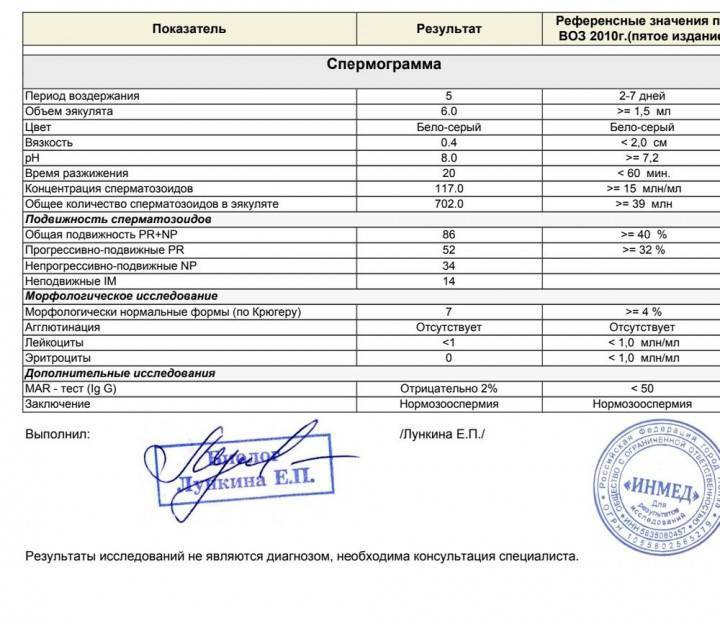
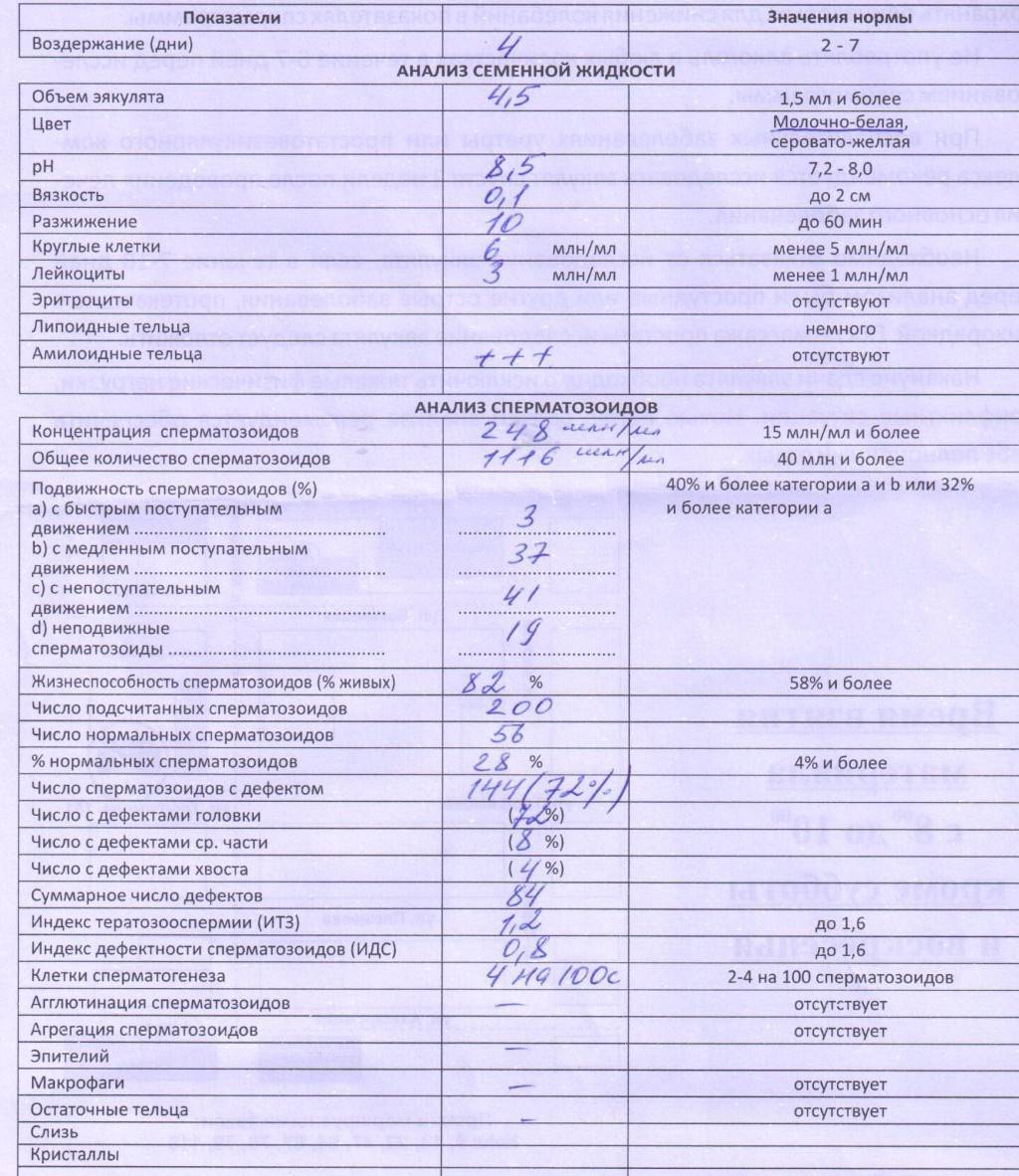
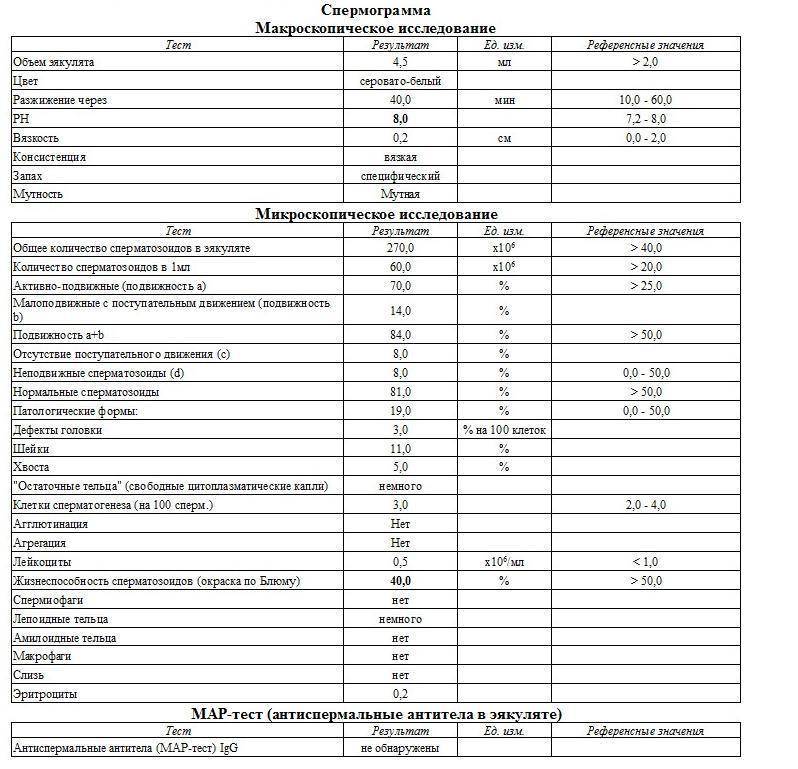
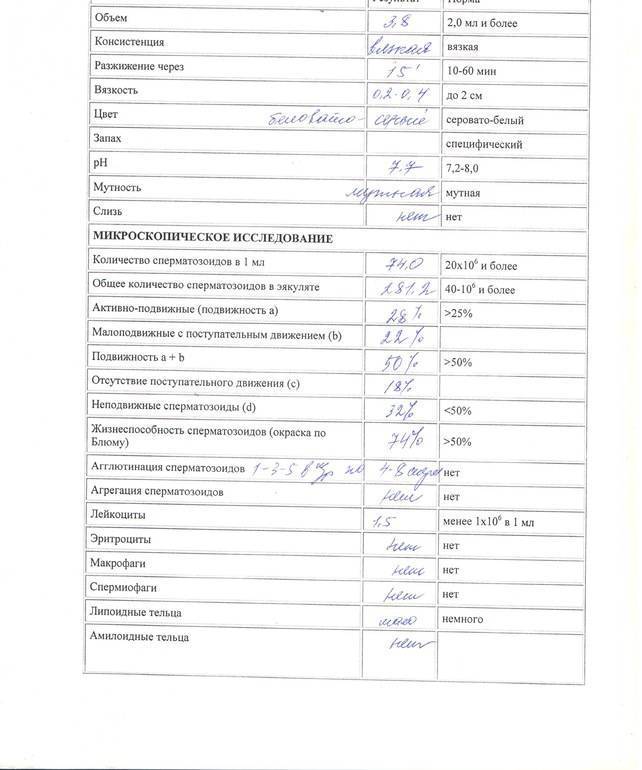
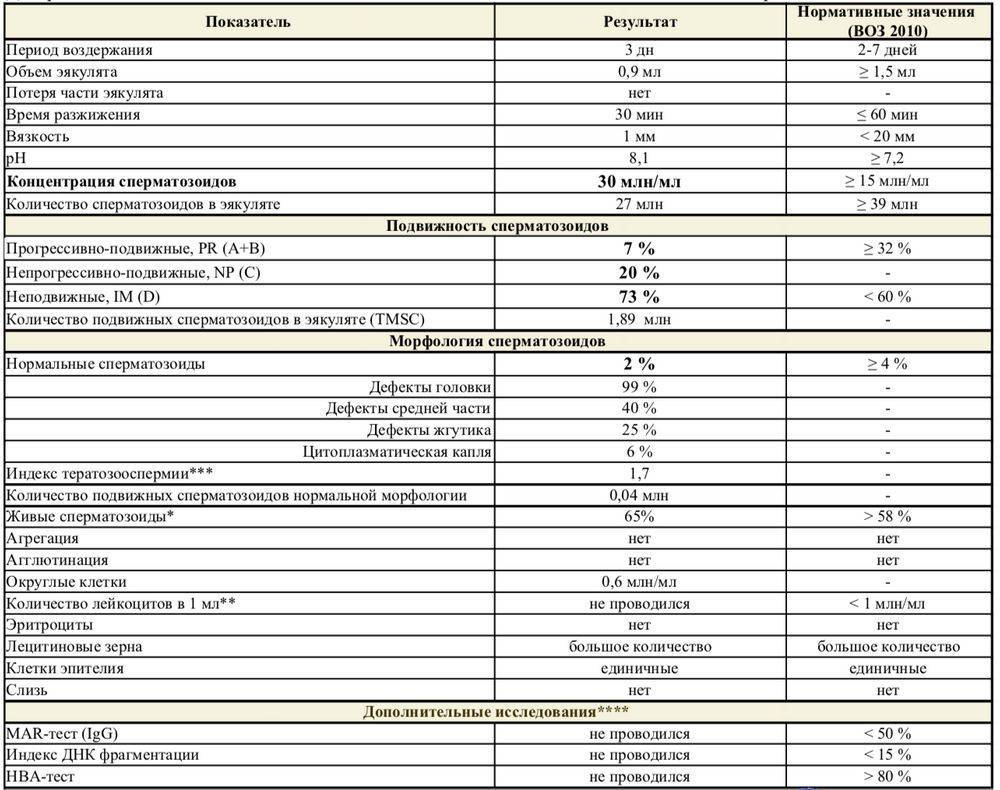
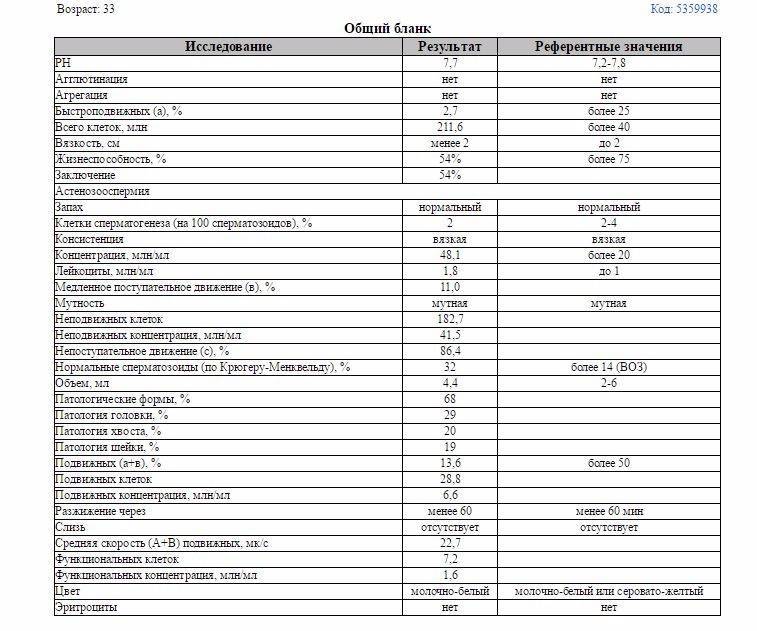
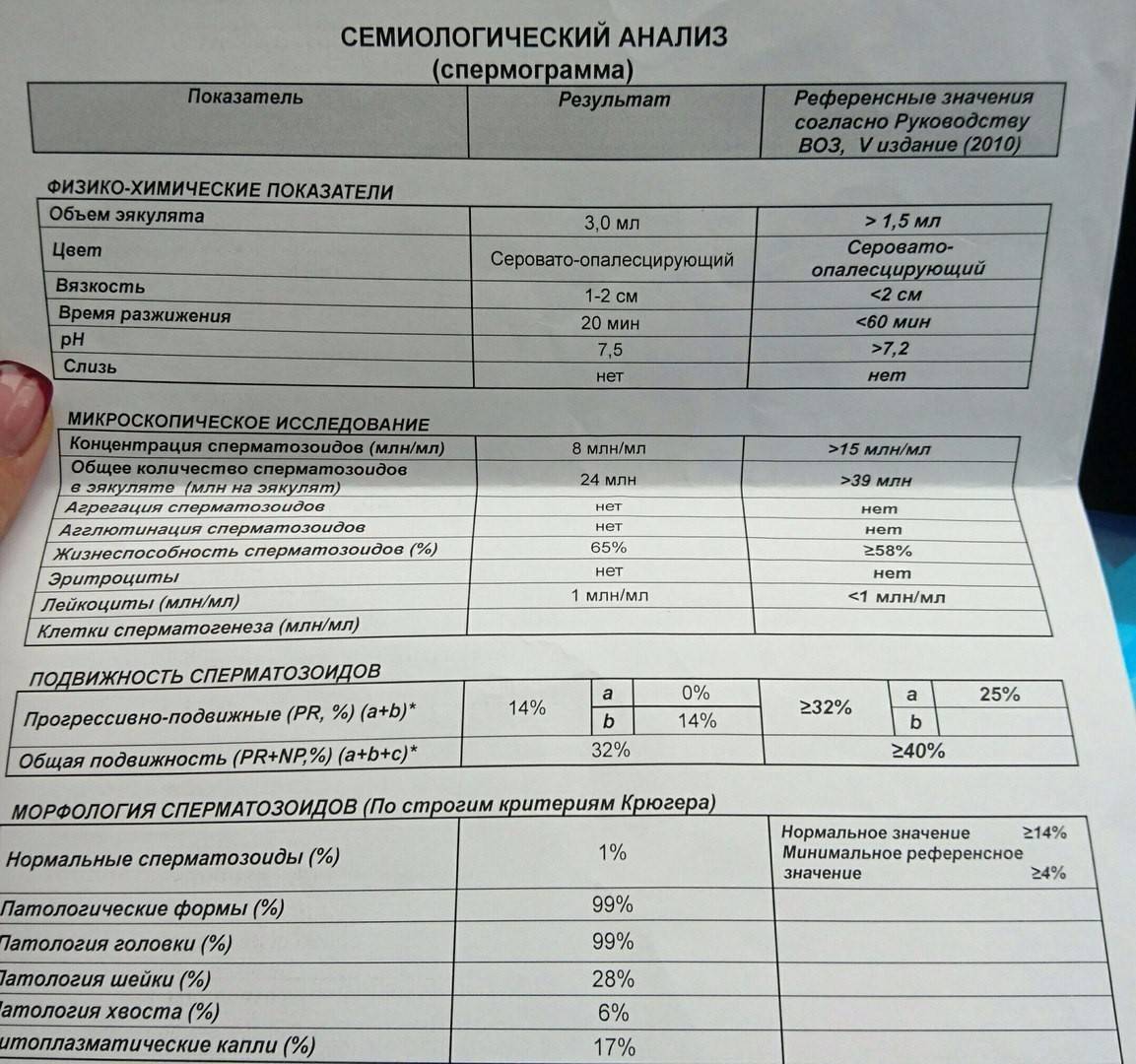
Основные показатели спермограммы. Нормы по ВОЗ:
- Объем эякулята — 1,5 мл
- Количество сперматозоидов — от 39 млн
- Концентрация сперматозоидов— от 15 млн в 1 мл
- Подвижных спермиев— от 40%
- Сперматозоидов с прогрессивным движением — от 32%
- Жизнеспособность — от 58%
- Морфология, кол-во нормальных форм — от 4%
Если все показатели спермограммы в норме, в заключении говорится о нормоспермии. Если есть отклонения, прогноз специалиста зависит от их выраженности. При незначительно выраженном нарушении остается вероятность физиологического зачатия. Значительное угнетение той или иной характеристики позволяет предположить, что именно оно привело к бесплодию.
Важная информация
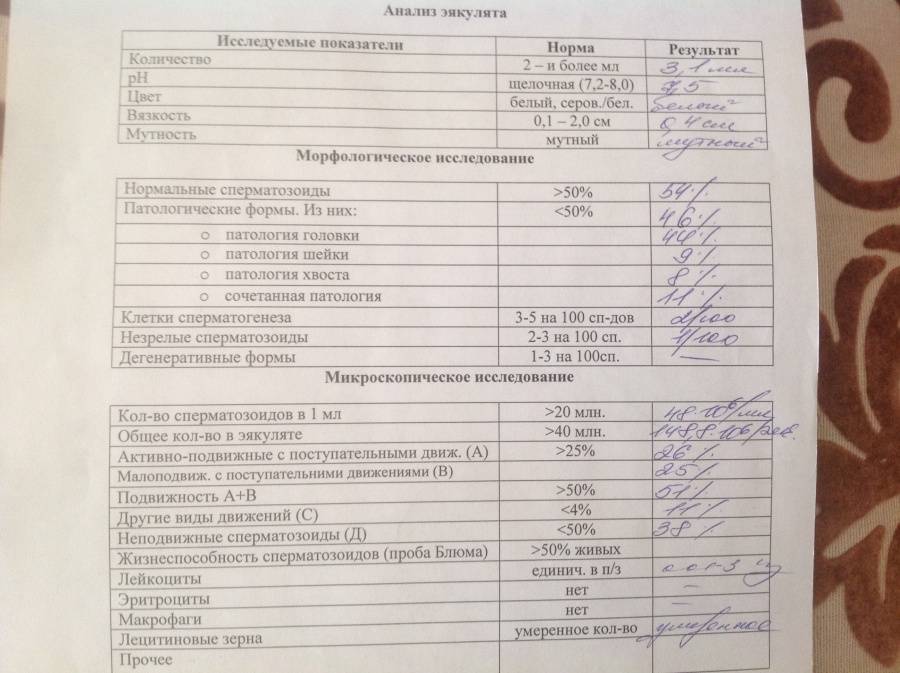
Одной спермограммы недостаточно для постановки диагноза. Исследование должны быть проведено как минимум дважды, с определенным временным интервалом. Пациенту необходимо ответственно подойти к сдаче спермы на анализ. Иначе велика вероятность недостоверного результата.
Правила подготовки к сдаче спермы
- Вылечить воспалительные заболевания.
- За 7 дней до сдачи отказаться от алкоголя и приема лекарств.
- Неделю перед процедурой не посещать сауну и баню, не принимать горячие ванны.
- Как минимум 3-4 дня перед процедурой (но не больше 6 дней) воздерживаться от половой жизни.
- Курящим мужчинам отказаться от вредной привычки хотя на несколько часов до сдачи спермы.
Для достоверного результата многое требуется и от лаборатории, в которой исследуется эякулят. Специалист, делающий анализ, должен располагать точным микроскопом последнего поколения, современными материалами. Большое значение имеет его опыт в исследовании спермы.
Чтобы уточнить диагноз, назначаются дополнительные обследования: УЗИ, анализ крови на гормоны и др.
Виды нарушений сперматогенеза
Ухудшение каждого важного показателя считается отдельной патологией спермы. Приведем распространенные нарушения, которые часто приводят к мужскому бесплодию
- Азооспермия. Отсутствие в эякуляте половых клеток, одна из самых тяжелых патологий спермы. Может быть секреторной (когда в яичках не происходит образования сперматозоидов) и обструктивной (когда спермии не попадают в эякулят из-за наличия препятствия в семявыводящих протоках). Полная информация об азооспермии, ее причинах, последствиях и способах лечения представлена здесь
- Астенозооспермия. Снижение показателей подвижности и скорости движения половых клеток. В зависимости от выраженности проблемы определяется степень азооспермии – 1, 2 или 3.
- Олигозооспермия. Концентрация сперматозоидов (количество в 1 миллилитре эякулята) ниже нормативного значения. Принято различать несколько степеней олигозооспермии.
- Тератозооспермия. Плохая морфология, количество сперматозоидов патологических форм в эякуляте выше нормативного значения. Спермограмма может показать, что у пациента имеется не одно изолированное нарушение сперматогенеза, а сочетание двух или даже трех. В таком случае название патологии складывается из нескольких:
- Астенотератозооспермия. Низкий показатель подвижности сперматозоидов сочетается с плохой морфологией.
- Олигоастенотератозооспермия. Низкая концентрация сперматозоидов в сочетании с нарушением их подвижности и плохой морфологией.
Прогноз при гематоспермии
Как правило симптом крови в сперме проходит самостоятельно и лечения не требует. В случае же выявления предрасполагающего заболевания прогноз зависит от характера и стадии этого заболевания.
В урологии мы работаем по таким направлениям как:
- Агглютинация
- Аденома предстательной железы
- Баланопостит
- Баланит
- Бесплодие
- Вирус папилломы человека
- Водянка яичка
- Генитальный герпес
- Задержка мочи
- ЗППП
- О схемах лечения ЗППП
- Профилактика ЗППП
- Импотенция
- Кондиломы
- Киста почки
- Микоплазмоз
- Папилломавирус
- Пиелонефрит
- Приапизм
- Простатит
- Преждевременное семяизвержение
- Рак предстательной желез
- Трихомониаз
- Эпидидимит
- Эректильная дисфункция
- Хламидиоз
- Уреаплазмоз
- Уретрит
Как правильно подготовиться к спермограмме
Правильная подготовка к спермограмме позволяет получить достоверный результат, т.е. результат, который не будет искажен. Эти правила актуальны для всех видов анализов спермы, их не так много, но каждое требует строго соблюдения.
Основные правила подготовки к сдаче спермы:
- Половое воздержание перед сдачей спермы должно соблюдаться в течение 3-7 дней. Меньший срок воздержания приведет к заниженному объему как спермы, так и количества сперматозоидов. Воздержание более 7 дней покажет снижение подвижности сперматозоидов, возможно увеличение числа аномальных сперматозоидов.
- Для того, чтобы исключить влияние алкоголя на , за 3-5 дней до сдачи анализа прекратите прием любых алкогольных напитков, в том числе пива.
- Если вы постоянно принимаете лекарства, особенно успокаивающие, антидепрессанты — сообщите об этом перед сдачей спермограммы, чтобы внести эту информацию в протокол исследования и учесть их влияние.
- На период полового воздержания исключите тепловые процедуры (баня, сауна, УВЧ, солярий, солнечные ванны). Можно принимать теплый душ.
- В течение 10 дней у Вас должны отсутствовать заболевания сопровождающиеся лихорадкой (подъемом температуры).