Диагностика
Значения ЦПК могут быть получены только во время того, как гематолог будет расшифровывать результаты общеклинического анализа крови. Для лабораторной диагностики достаточно забора капиллярного биологического материала из пальца. Никаких ограничений по возрасту и специфической подготовки от пациентов не требуется.
Информация, полученная в ходе такого исследования, не сможет указать на причины колебания параметра. Это означает, что потребуется комплексный диагностический подход.
Первичная диагностика общая для всех, включает мероприятия, проводимые непосредственно клиницистом:
изучение истории болезни — это позволяет выяснить, какое именно заболевание вызвало то, что ЦПК снижен или выше нормальных значений;
сбор и анализ анамнеза жизни — сюда относится информация относительно приема ребенком каких-либо медикаментов и пищевых пристрастий;
тщательный физикальный осмотр — врач уделяет особое внимание состоянию кожных покровов и видимых слизистых оболочек, волос и ногтевых пластин;
измерение показателей АД и ЧСС, температуры;
детальный опрос родителей пациента — для получения полного представления касательно наличия и степени выраженности клинических проявлений.
Дополнительно детям нередко назначают лабораторные изучения, инструментальные процедуры и посещение других детских специалистов. Программа диагностирования составляется только индивидуально.
Профилактические мероприятия и прогнозы
Специфические меры профилактики подобного нарушения отсутствуют. Неспецифическая профилактика заключается в оценки риска возникновения генетической мутации у будущего ребенка. Для этого необходимо обратиться за консультацией к врачу-генетику в специализированном центре. Беременным женщинам рекомендовано проведение следующих видов исследования:
- Кордоцентеза под контролем ультразвукового исследования – данная диагностическая дородовая методика является инвазивной, позволяющей исследовать пуповинную кровь. Для этого врач делает пункцию через область передней брюшной стенки. Данная методика не является обязательной и может быть задействована только в случае выявления комплекса факторов риска.
- Амниоцентеза – методика дородового инвазивного диагностирования, которая заключается в исследовании образца полученных околоплодных вод. Клетки жидкости подвергают биохимическим, ферментным и молекулярно-генетическим исследованиям.
- Хорио- или плацентоцентеза с последующим проведением кариотипирования.
Для того, чтобы предотвратить спонтанные мутации беременная женщинам должна воздерживаться от алкоголя, наркотические веществ, табака, химикатов, определенных групп лекарственных средств, ионизирующего излучения.
Прогнозы для пациентов с различными формами заболевания различны:
- При развитии синдрома Костмана прогноз неблагоприятен. Большая вероятность летального исхода при выявлении заболеваний, устойчивых к воздействию антибактериальных препаратов широкого спектра действия.
- Циклические формы и синдром «ленивых лейкоцитов» отличаются более благоприятным прогнозом: своевременная диагностика и подбор соответствующей схемы качественного лечения сводит к минимуму риск развития угрожающих жизни состояний.
Как у детей берут кровь на ОАК?
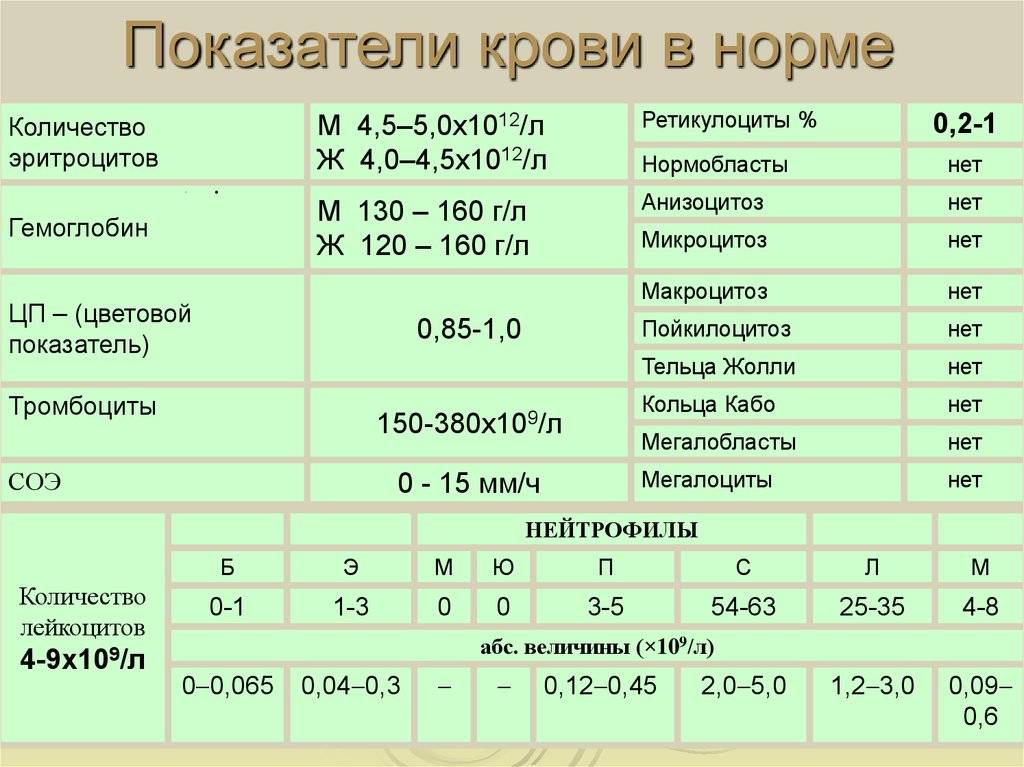
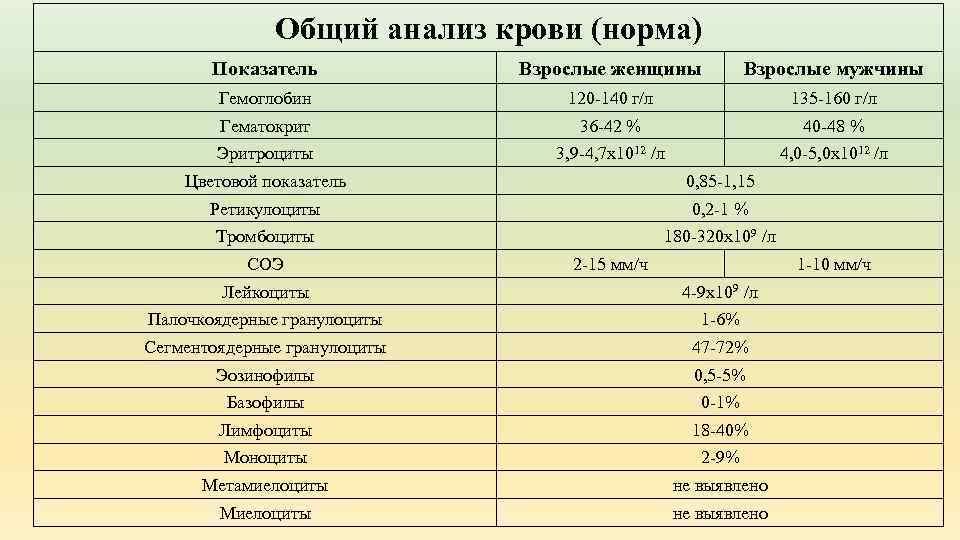
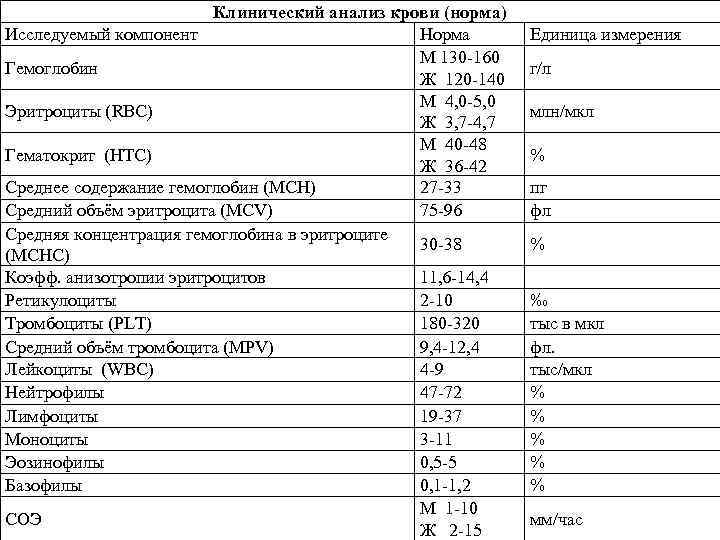
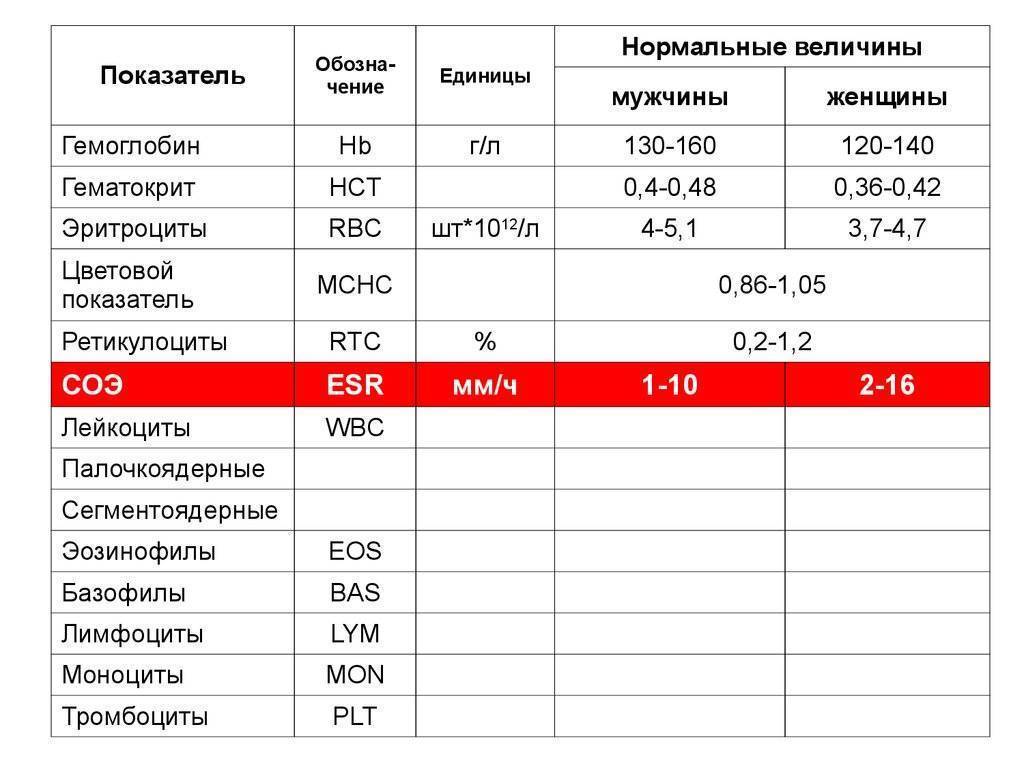
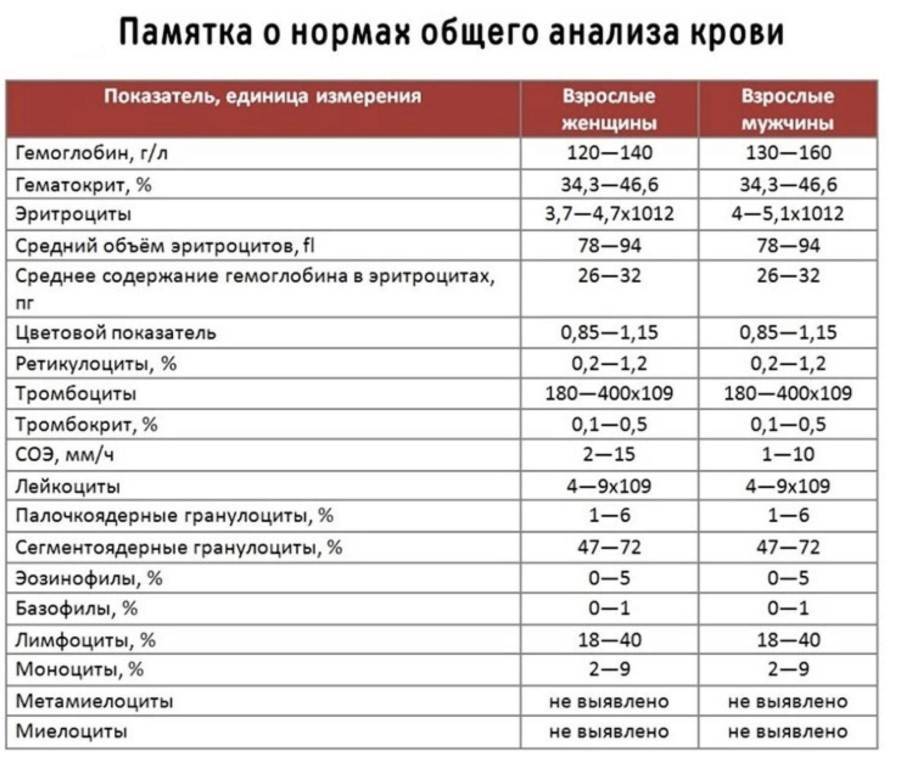
Кровь – жидкая субстанция, состав которой достаточно сложный. Так, кровь содержит жидкую часть и форменные элементы, то есть клетки, которые транспортируют кислород по организму, выполняя защитные функции. Эритроциты, тромбоциты и лейкоциты при ОАК исследуются в первую очередь
Лаборанты обращают внимание не только на их количественный состав, но и на внешний вид клеток, которые могут рассказать о состоянии здоровья грудничка и взрослого человека много интересного
Итак, анализ крови строится на исследовании таких компонентов, как:
- гемоглобин (отвечает за процесс газообмена в организме, содержится в эритроцитах);
- эритроциты (rbc): клетки красного цвета, участвуют в транспортировке питательных веществ, токсинов, кислорода, лекарств и углекислого газа по организму;
- цветовой показатель (исследование, показывающее, насколько «окрашены» эритроциты, которые содержит кровь грудничка или взрослого);
- ретикулоциты – «молодые» эритроциты: скорость их формирования показывает, насколько правильно и своевременно обновляется состав крови у ребенка;
- тромбоциты: плоские тельца отвечают за свертываемость крови;
- тромбокрит: анализ показывает, какую часть во всем объеме крови занимают тромбоциты, что позволяет исключить/подтвердить наличие патологий в работе тромбоцитов в раннем возрасте;
- СОЭ: при наличии инфекции эритроциты слипаются;
- лейкоциты (wbc) отвечают за иммунитет. Белые кровяные тельца имеют много разновидностей. Их исследование позволяет понять, есть ли воспалительный процесс в детском организме. Как правило, при исследовании лейкоцитов определяется лейкоформула (общее количество лейкоцитов), нейтрофилы, эозинофилы, базофилы, лимфоциты, плазматические клетки, моноциты.
Чтобы ребенок мог сдать кровь на исследование, особой подготовки не нужно. Однако соблюдать одно условие все же нужно, иначе есть риск получить недостоверную информацию. Главное условие – ребенок должен сдавать кровь натощак. Разрешается пить минеральную воду без газов. Если же ребенок очень болен и ОАК нужен срочно, это условие не выполняется. Если ребенок грудной, кровь на анализ у него берут спустя 1,5-2 часа после кормления.
ОАК детям может назначаться при таких состояниях:
- появление симптомов, которым невозможно найти объяснение;
- если простое, как казалось ранее, заболевание не излечивается длительное время;
- если нужно оценить степень тяжести заболевания у ребенка, а также узнать эффективность терапевтического курса;
- если возникли осложнения имеющегося заболевания;
- в качестве профилактики (детям рекомендуется делать профилактический ОАК единожды в год);
- если ребенок страдает заболеваниями хронического типа, во избежание рецидивов исследование крови назначают не реже 2 раз в год.
Кровь на анализ берут из мелких капилляров, которые располагаются в пальцах пациента. У новорожденных кровь может забираться из пяток.
У новорожденных детей кровь для общего анализа берут из пяточки
После забора лаборант капает материал для исследования на стекло и растирает другим стеклышком. В мазок добавляется специальный краситель, после чего под микроскопом подсчитывается количество кровяных клеток и оцениваются другие показатели.
Лечение гипохромии: как проводится?
 Поскольку чаще всего у пациентов выявляется железодефицитная анемия, восстановить цветовой показатель до нормы можно, базируясь на четырех основных принципах:
Поскольку чаще всего у пациентов выявляется железодефицитная анемия, восстановить цветовой показатель до нормы можно, базируясь на четырех основных принципах:
- Нормализировать режим питания.
- Узнать причину железодефицита и скорректировать ее.
- Назначить лекарственные препараты.
- Подобрать сопутствующую терапию.
У грудничка анемия лечится в первую очередь грудным вскармливанием. А для полноценного питания ребенка мать должна позаботиться о коррекции своего рациона, поскольку другим способом железо не поступает в его организм
Важно отметить, что с лактацией выделяется высокобиодоступная форма элемента, повышающая всасывание железосодержащих продуктов (если проводят прикорм)
Всем пациентам рекомендуют есть печень, желток, бобовые, морскую капусту, гречу, персики, овсянку, пшеничные отруби и т.п. Усиливают абсорбцию железа аскорбиновая к-та, сорбит
Дополнительно важно гулять на свежем воздухе, но не допускать физических нагрузок и стрессовых ситуаций
Лекарственные препараты, которые назначают больным с низким ЦПК:
- Мальтофер;
- Ферлатум;
- Актиферрин;
- Ферронат и др.
Препараты подбираются индивидуально и отменяются при появлении негативных реакций. Если у больного наблюдаются заболевания ЖКТ, назначают симптоматическое лечение первопричины гипохромии.
Почему эозинофилы понижены?
Пониженное содержание эозинофилов (менее 0,05) называется эозинопенией. Такое малое количество клеток показывает, что защитные силы организма слабы и не могут противостоять действующим вредным факторам.
Почему уровень может стать ниже? Зачастую причина кроется в имеющейся патологии:
- некоторые острые кишечные инфекционные заболевания (брюшной тиф, дизентерия);
- острый аппендицит;
- сепсис;
- травмы, ожоги, хирургические операции;
- первые сутки развития инфаркта миокарда;
- наличие острого воспаления (сначала вещества полностью отсутствуют, а потом отмечается превышение нормы, что будет свидетельствовать о выздоровлении).

Понижение уровня эозинофильных гранулоцитов порой совсем не связано с патологией. Нередко к этому приводят чрезмерные физические нагрузки, перенапряжение в психоэмоциональном плане, воздействие гормонов надпочечников.
Как проводится исследование
Для получения данных о МСН в анализе крови осуществляется забор крови из вены. В редких случаях возможно использование капилляров пальца (сейчас практически не используется, так как отличается меньшей точностью и информативностью). Данная процедура выполняется медицинской сестрой или работником лаборатории, имеющим соответствующее образование и лицензию на осуществление этой деятельности. Её длительность составляет не более 5 минут и сопровождается незначительной болезненностью и дискомфортом в месте прокола. Однако неприятные ощущения быстро исчезают, а на месте прокола может остаться небольшой синяк. Лицам, испытывающим страх от вида крови, настоятельно рекомендуется отвернуться и не смотреть на руку до окончания процедуры. Но для предотвращения потери сознания и быстрого введения в чувство в кабинете всегда присутствует ватный диск и нашатырь. Забор крови проводится в несколько последовательных стадий:
- Наложение резинового или тканевого жгута с фиксаторами на предплечье пациента, который должен немного поработать кулаков (несколько раз сжать и разжать руку для лучшего наполнения сосудов).
- Лаборант или медсестра выбирает наиболее подходящую вену и обрабатывает кожу спиртовым тампоном.
- Введение иглы в вену, по которой кровь поступает в шприц или специальную пробирку. Зачастую, набирается не более 5 мл.
- Извлечение иглы и накладывание на место прокола ватки, смоченной в спирте.
Для предотвращения появления кровоподтёков или формирования синяков, пациента просят на несколько минут прижать предплечье к плечу. На этом процедура заканчивается и медицинский работник подписывает пробирку, после чего полученный материал размещается в анализаторе. Его использование даёт возможность в автоматическом режиме подсчитать все виды кровяных клеток, включая эритроциты. Полученные данные отправляются лечащему врачу, после чего начинается расшифровка анализа крови МСН.
Показания для сдачи анализа
МСН в анализе крови является высокоинформативным показателем, благодаря которому удаётся оценить текущее состояние организма, подтвердить диагноз, провести дифференциальную диагностику и изучить динамику назначенной терапии. Обычно, этот анализ назначается в клинике МедАрт при:
- Профилактическое и диспансерное наблюдение, в том числе беременных женщин.
- Базовое исследование при госпитализации пациента.
- Подозрение на анемию (любой разновидности).
- Болезни кроветворной системы.
- Инфекционные и воспалительные процессы.
- Оценка эффективности начатого лечения.
Важно понимать, что МСН не является самостоятельным показателем. Для его оценки назначается развёрнутый анализ крови, отражающий максимально полную картину кровяного русла на данный момент
Что предпринять
Независимо от факта, повышены или понижены критерии цветового показателя, этот прецедент не должен остаться без внимания пациента. В любом случае больному потребуется квалифицированная консультация специалиста, с возможным дальнейшим обследованием организма, с целью выявления причины отклонения ЦПК.
В ситуации с железодефицитной анемией, на фоне которой ЦПК не соответствует стандартным величинам, пациенту будет назначена медикаментозная терапия, с предполагаемым применением препаратов, витаминных комплексов и железосодержащих препаратов, с присутствием в составе витамина B12, с параллельной корректировкой рациона заболевшего.
Расшифровка анализа крови MCH
Повышение показателя MCH
Если МСН превышает верхнюю допустимую границу, то это свидетельствует о наличие в организме патологического процесса. Диагностика основного заболевания, которое спровоцировало это изменение, проводится после выяснения причины. В большинстве случаев, подобный скачок наблюдается при гиперхромии. Это термин обозначает состояние, для которого характерно повышение гемоглобина в эритроцитах. Как правило, оно развивается при наличии у человека какого-либо вида анемии.
Показатель МСН в крови увеличивается при следующих состояниях:
- Выраженный лейкоцитоз.
- Превышение нормы по количеству жиров.
- Увеличение числа гепаринов.
- Разрушение эритроцитов, вызванное рядом болезней (малярия, отравление некоторые ядами или химикатами, гемолитическая анемия, системная красная волчанка, поражение почек, токсоплазмоз, системная склеродермия, вирусные гепатиты В и С).
Прочими этиологическими факторами, которые могут стать причиной повышения МСН, являются:
- Поражение печени (особенно гепатит и цирроз)
- Чрезмерное распитие алкогольных напитков и терминальные стадии алкоголизма.
- Лейкоз.
- Новообразования (как злокачественные, так и доброкачественные), локализованные в кровяном русле и других внутренних органах.
Помимо этого, высокий показатель гемоглобина отмечается у лиц, страдающих от гипертиреоза. Это болезнь эндокринной системы, характеризующееся поражением щитовидной железы. Её основными симптомами служит увеличение органа в размерах, экзофтальм, повышенная физическая активность, эмоциональная лабильность, чрезмерный аппетит, потеря веса, ненормальная активность и ускоренный метаболизм. Нередко эта патология диагностируется у жителей эндемичной зоны, в которой по природным условиям низкая концентрация йода.
Понижение показателя MCH
Если расшифровка анализа крови МСН показала снижение этого показателя, то такой результат свидетельствует о наличии другой формы малокровия — анемии по гипохромному типу. Самой распространённой разновидностью этой патологии служит железодефицитная анемия, характеризующаяся недостаточным усвоением железа.
При снижении взаимосвязи Fe с гемоглобином происходит заметное изменение нормальных показателей клинического анализа крови. В большинстве случаев, это свидетельствует о следующих заболеваниях:
- Очаг воспаления, локализованный в любой части организма.
- Расстройство обменных процессов, затрагивающих обмен железа.
- Гиповитаминоз, вызванный недостаточным питанием, внутренними патологиями и прочими этиологиями.
- Интоксикационный период, возникший на фоне длительного отравления свинцом.
Снижение МСН оказывает сильное влияние на нормальное протекание биохимических процессов, в результате чего значительно ухудшается состояние человека. Как правило, на фоне этого возникает быстрая утомляемость, слабость, бледность кожных покровов, сухость кожи, ломкость волос и ногтей. Нередко появляется ощущение немоты в верхних и нижних конечностях, язвы в углах рта и нарушение сердечного ритма.
Выявив любые нарушения в показателях МСН, необходимо немедленно обратиться в квалифицированному врачу. Только он, на основании полученных лабораторных данных, сможет поставить точный диагноз и подобрать наиболее эффективную методику лечения.
Понижен
Причины
Низкий цветовой показатель носит название гипохромия. Ее обнаруживают при нарушении синтеза или плохого усвоения в костном мозгу железа. Тогда говорят о железодефиците.
Недостаток железа в организме может быть связан с разными факторами: как с самыми безобидными, например, нехватка железосодержащих продуктов, так и с очень серьезными.
Причины низкого цветового показателя:
- Онкологические заболевания,
- Цирроз печени,
- Туберкулез,
- Гнойные поражения инфекционной природы,
- Железодефицитная анемия,
- Талассемия (врожденное заболевания гемоглобина),
- Микроцитоз (аномально маленькие эритроциты),
- Отравление свинцом и другими металлами,
- Беременность,
- Недостаток железа в продуктах питания,
- Железонасыщенная гипохромия.
В 95% случаев обнаруживаются именно железодефицитные нарушения, а больные чаще женщины в возрасте от 15 до 50 лет.

Причина этого — поступление меньшего количества железа, чем его потребляют ткани. Гипохромия у женщин нередко связана с менструацией, гормональными нарушениями, беременностью и кормлением грудью, неправильным питанием.
Как правило, такое состояние быстро регулируется приемом препаратов железа.
Железонасыщенная гипохромия — более опасное состояние. Оно связано с тем, что железо поступает в организм в достаточном количестве, но плохо всасывается костным мозгом и недостаточно синтезируется гемоглобин.
Причина данного нарушения — интоксикация в результате отравления химическими веществами или передозировка медикаментов. Этот недуг не лечится медицинскими препаратами.
Еще одно нарушение — железоперераспределительная анемия.
При этом железо поступает в избытке, но эритроциты быстро разрушаются. Этот феномен обнаруживается при тяжелых заболеваниях: туберкулез, эндокардит, серьезные инфекционные поражения внутренних органов. Цветовой показатель приходит в норму, когда устраняется основное заболевание.
Гипохромия у ребенка
Анемию часто диагностируют у детей.

Обычно это связано с недостатком поступаемого железа или с нарушениями ЖКТ.
Чем опасен дефицит железа в детском возрасте?
- Инфекции дыхательных путей,
- Заболевания ЖКТ,
- Нервно-психические нарушения,
- Снижение зрения и слуха из-за плохой проводимости нервных импульсов.
Низкий ЦП может выявиться даже у грудничка. Часто это случается, если мама во время беременности не получала из продуктов железа, достаточное и для функционирования ее организма, и для развития плода.
Другие причины гипохромии у грудничка:
- Осложненная беременность,
- Гипоксия плода,
- Кровотечения при беременности,
- Аномалии развития пуповины и плаценты,
- Искусственное вскармливание.
Тяжелые нарушения детского организма, которые приводят к железодефицитной гипохромии:
- Грыжа пищевода,
- Язва ЖКТ, геморроидальные узлы,
- Полипы, опухоли, дивертикулы кишечного тракта,
- Внутренние кровотечения в дыхательной системе.
Снижение гемоглобина у ребенка также вызывается приемом гормональных противовоспалительных препаратов, глистных инвазиях, дисбактериозе, болезни Крона.
Признаки анемии у ребенка:
- Бледность кожных покровов,
- Гипергидроз (чрезмерное потоотделение),
- Капризность и вялость,
- Отсутствие аппетита,
- Тошнота и рвота после еды,
- Бессонница,
- Отсутствие тонуса мышц,
- Нарушения моторики (у детей в возрасте до 1-го года),
- В возрасте 6-12 месяцев — поражения кожных покровов и слизистых оболочек (шелушение кожи, трещинки в уголках губ, кариес, стоматит, замедление физического развития.
О причинах низкого гемоглобина у ребенка и методах лечения рассказывает доктор Комаровский на видео:
Лечение
Чаще всего диагностируется железодефицитная анемия, лечение которой подразумевает 4 основных правила:
- Увеличение доли продуктов питания, богатых железом,
- Диагностика состояния для выявления первопричины заболевания,
- Медикаментозная терапия,
- Вспомогательная терапия.
При анемии у грудничков рекомендуется перевести малыша на грудное вскармливание при условии, что у женщины нет противопоказаний к этому и вырабатывается молоко.
При ГВ мама должна позаботиться о своем рационе, потребляя максимальное количество пищи, богатой железом:
- печень,
- бобовые,
- яичный желток,
- морская капуста,
- гречка,
- персики,
- овсянка,
- пшеничные отруби.
Медикаментозная терапия состоит из приема препаратов, назначенных врачом. Чаще всего прописываются Мальтофер, Ферлатум, Ферронат, Актиферрин.

Лечение
Терапия зависит от формы патологии и индивидуальных особенностей организма ребенка. Базисная схема терапии заключается в использовании Г-КСФ (гранулоцитарного колониестимулирующего фактора), который способствует стимуляции выработки нейтрофильного гранулоцита в области костного мозга:
- Циклические формы болезни требуют использования подобных препаратов за 24-48 часов до того, как начнет развиваться агранулоцитоз.
- При некоторых видах врожденной формы болезни (например, синдром Костмана) использование Г-КСФ может потребоваться на протяжении всей жизни. В тяжелых случаях может быть рекомендовано проведение пересадки костного мозга.
- Доброкачественные семейные нейтропении не требуют использования подобных препаратов. Исключения составляют тяжелые клинические случаи.
Присоединение бактериальных осложнений требует:
- Использования антибактериальных препаратов широкого спектра действия из группы цефалоспоринов нового поколения, а также макролидов.
- Внутривенного вливания препаратов на основе иммуноглобулина.
- Проведения дезинтоксикационной терапии.
Подбор препаратов для симптоматического лечения осуществляют индивидуально, в зависимости от проявления той или иной патологии.
Расчет цветового показателя для детей
Обычно цветовой показатель отмечается лаборантом в бланке анализа крови, но рассчитать его можно и самостоятельно. Чтобы это сделать, необходимо знать:
- Число эритроцитов (ЧЭ)
- Уровень гемоглобина (Г)
Для расчета умножьте Г на 3 и разделите на первые три цифры ЧЭ (запятая не учитывается). К примеру, эритроцитов у ребенка 4х10 12 /л, а гемоглобина – 120 г/л. Тогда для расчета ЦП нужно (120х3):400, и в результате получим 0,9.
Если цифра получается с большим количеством знаков после запятой, ее округляют до сотых. Например, при количестве эритроцитов 3,3х10 12 /л и уровне гемоглобина 95 г/л, нам нужно (95х3):330. Результат составит 0,8636, то есть после округления будет 0,86.
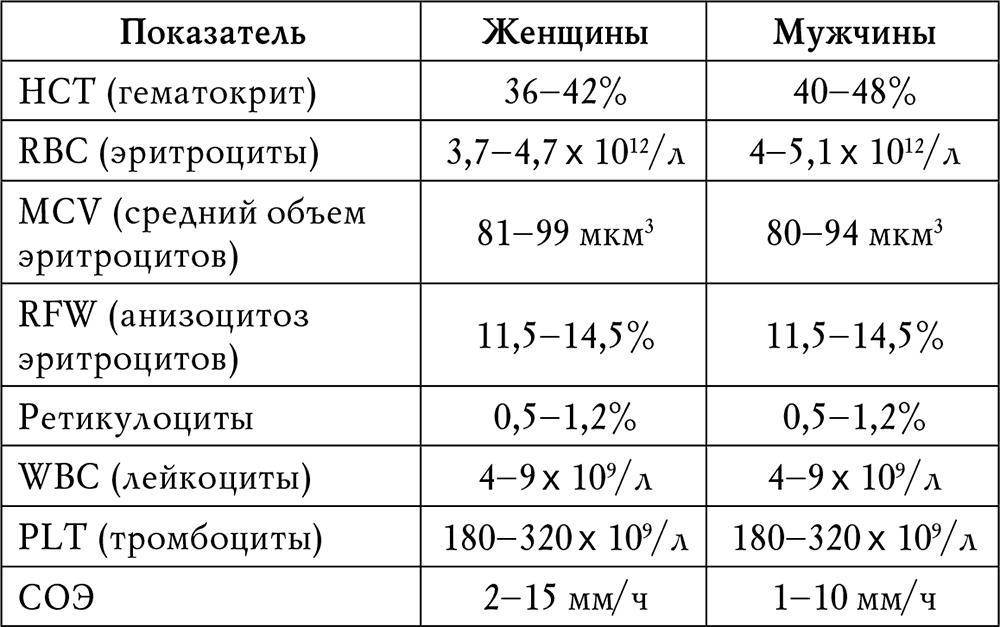
Аналогом этого показателя в современном анализе крови выступает эритроцитарный индекс MCHC (так обозначают среднюю концентрацию гемоглобина в красных клетках крови). Параметр нужен для диагностики анемии, в частности – для определения ее причины и степени.
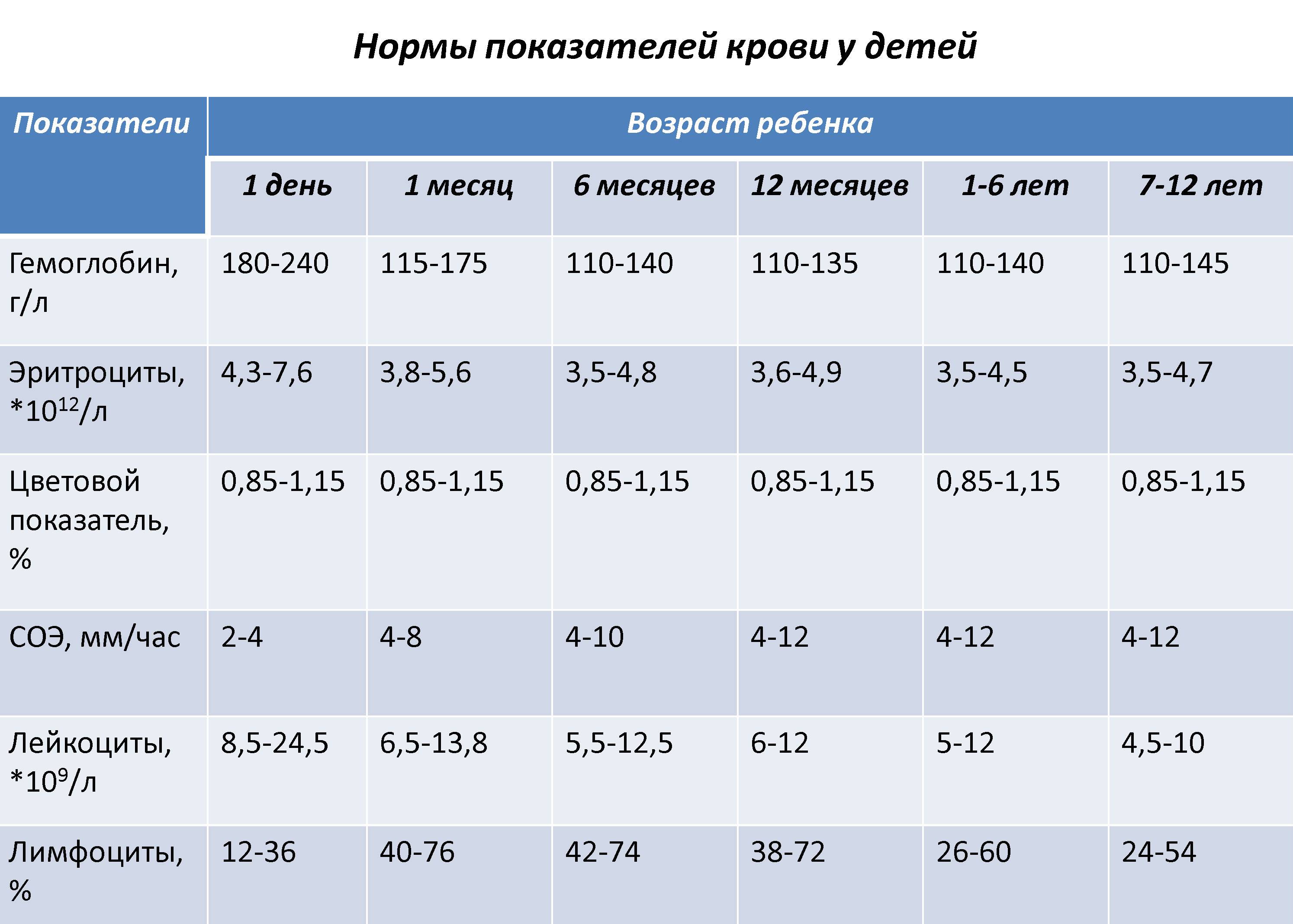
На нормальное значение ЦП влияет возраст ребенка. У только что родившихся младенцев такой показатель более высокий, что связано с присутствием в кровотоке клеток с фетальным гемоглобином. Однако уже к месяцу цветовой показатель понижается, а в возрасте старше года становится менее единицы. Нормальный ЦП также называют «нормохромией».
Нормой цветового показателя для деток разного возраста является:
В возрасте 1-5 лет
В возрасте 5-10 лет
В возрасте 10-15 лет
Если цветовой показатель у ребенка понижен, это называют гипохромией. Ее часто диагностируют при нарушении образования красных клеток крови и наполнения их гемоглобином из-за дефицита железа. При этом в эритроцитах нормального размера может быть недостаточно гемоглобина либо сами эритроциты могут быть меньшего размера (их называют микроцитами).
Если параметр определяют ниже нормы у грудничка, это связано с анемией у будущей мамы в период вынашивания либо с неполноценным питанием кормящей мамы. У детей постарше анемия наиболее часто провоцируется несбалансированным рационом, например, если ребенок питается нерегулярно или придерживается вегетарианской диеты.
Причиной пониженного содержания гемоглобина в эритроцитах может быть активный рост ребенка или недостаток физической активности, а также заболевание пищеварительной системы, из-за которого питательные вещества хуже всасываются.
Помимо железодефицитной анемии причиной более низкого ЦП может быть:
- Почечная недостаточность.
- Поражение костного мозга, при котором нарушается образование эритроцитов.
- Цирроз печени.
- Гемоглобинопатия.
- Злокачественная опухоль.
- Отравление свинцом.
Если у ребенка понижен ЦП из-за анемии, то мама заметит такие проявления болезни, как:
- Бледность кожного покрова и слизистых.
- Вялость и слабость, а также быстрое появление усталости при обычной активности.
- Снижение аппетита или желание есть несъедобное, например, мел.
- Появление головокружений и частых головных болей, а также шума в ушах.
- Холодная на ощупь кожа конечностей.
- Субфебрильная температура тела.
- Ломкость ногтей и ухудшение состояния волос.
- Учащение дыхания и повышение частоты сердцебиений.
- Ухудшение сна.
- Частое появление вирусных инфекций и простуд.
Обнаружив в анализе крови сына или дочки пониженный цветовой показатель, следует пойти с ребенком к педиатру. Врач учтет и другие результаты анализа, а также жалобы, после чего направит ребенка на дополнительные исследования. В большинстве случаев причиной низкого ЦП выступает анемия, поэтому в общем анализе будет также сниженное число эритроцитов и пониженный уровень гемоглобина. Тем не менее, у некоторых малышей низкий ЦП сигнализирует о проблемах с почками, поэтому ребенка также направляют на анализ мочи, а при необходимости – на УЗИ почек.
Если снижение цветового показателя ниже нормы обнаружено при железодефицитной анемии, педиатр назначит ребенку препараты железа, а также посоветует, как откорректировать питание
Родителям при этом важно помнить, что лишь изменение рациона при уже имеющейся анемии не поможет ее излечить
Добавление в детский рацион продуктов, в которых достаточно железа, помогает лишь предотвратить появление анемии либо остановить прогрессирование этой болезни. Так что слушайте лечащего врача и лечите ребенка в соответствии с его рекомендациями. И тогда цветовой показатель довольно быстро вернется к своему нормальному значению.
Повысить гемоглобин в крови можно не применяя аптечных препаратов, а с помощью народной медицины и правильного питания. Что именно необходимо включить в рацион при анемии и другие хитрости народной медицины можно узнать в следующем видеоролике.
https://youtube.com/watch?v=QN0Bfh_TbMo
Цветовой показатель крови понижен у ребенка: причины, норма, лечение

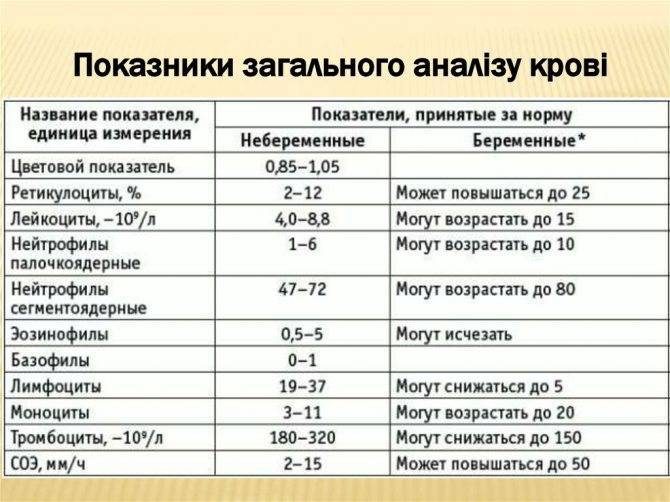
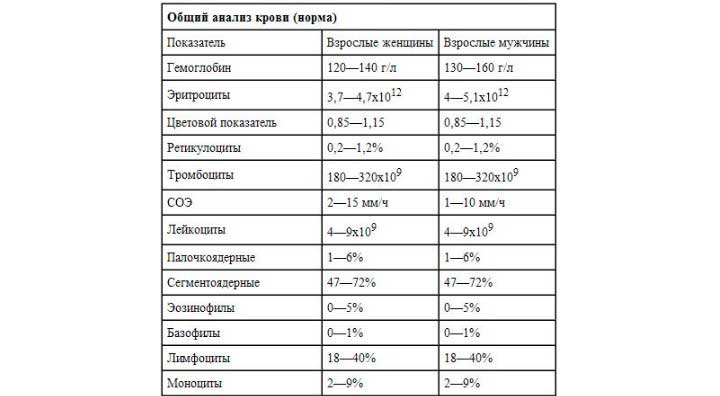
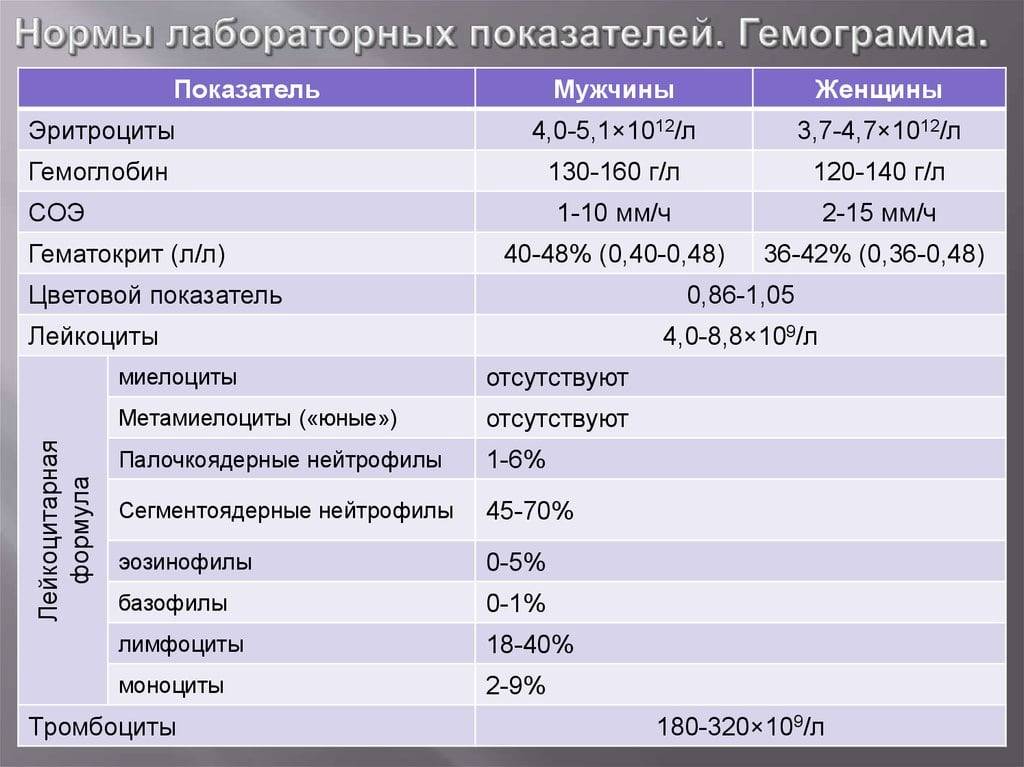
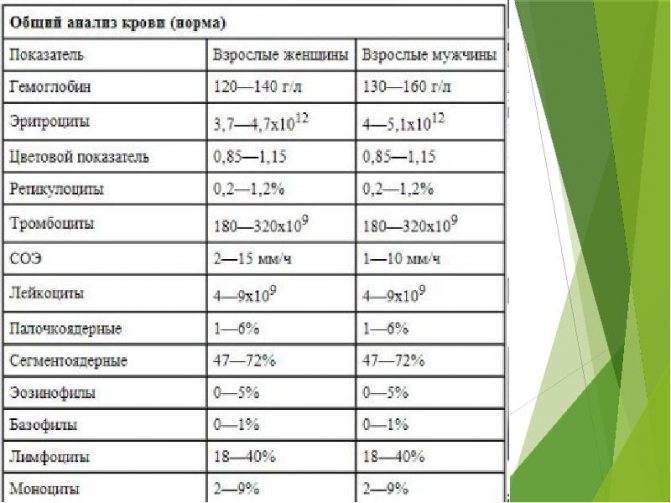
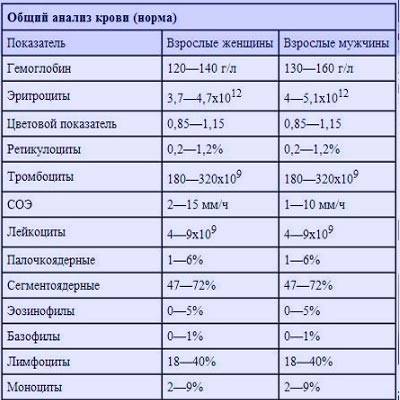
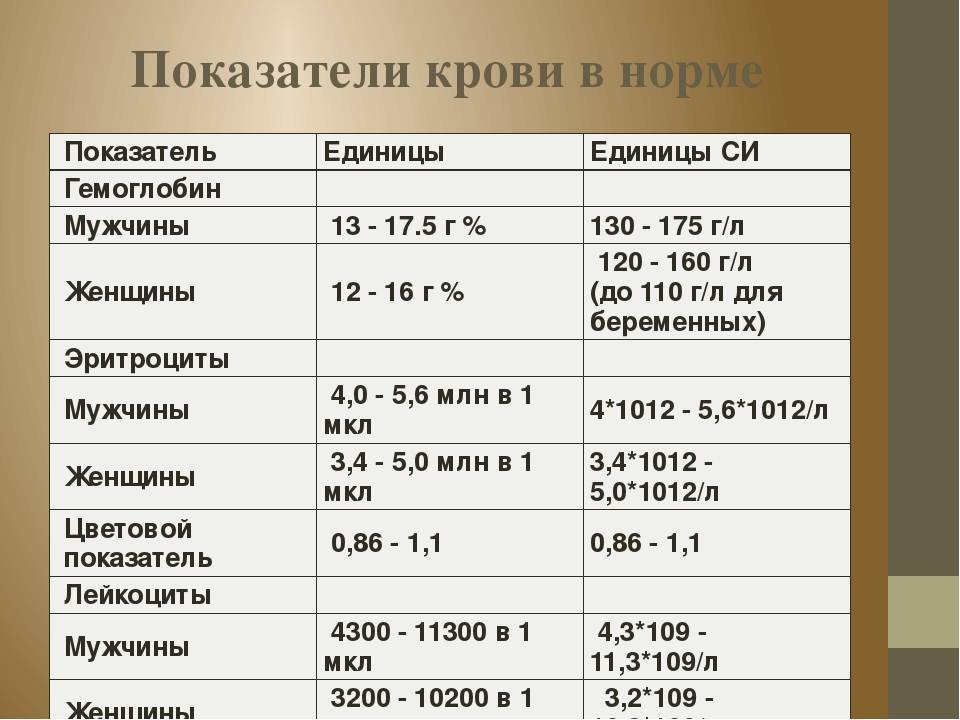
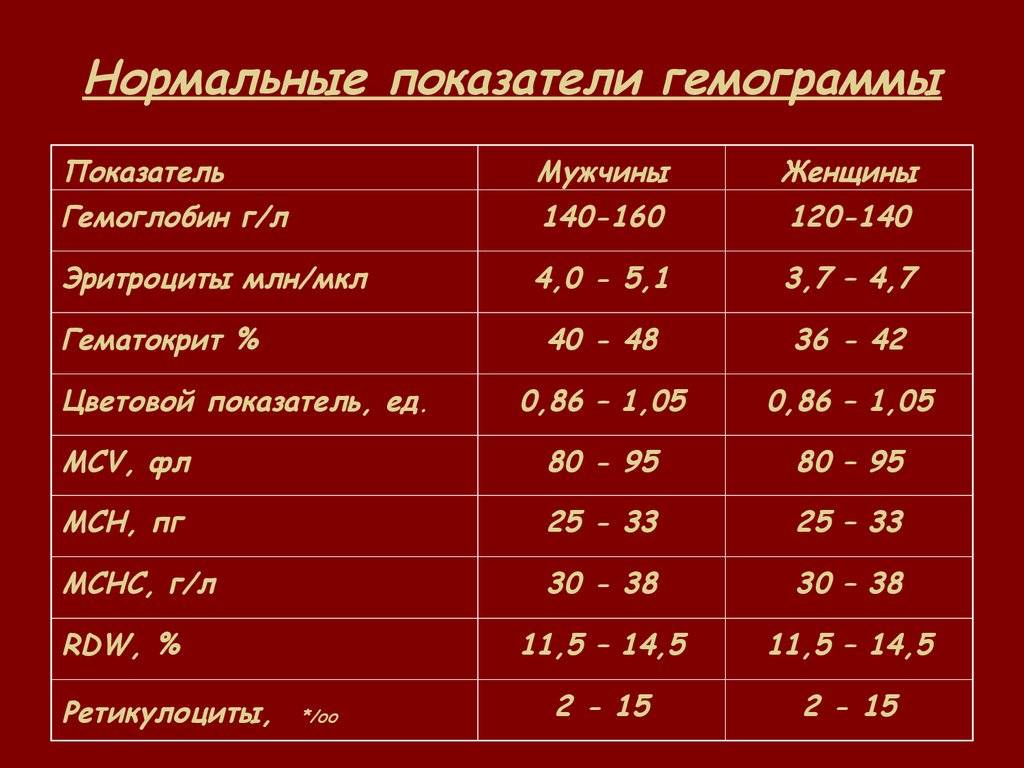
Цветовой показатель крови, или ЦП, показывает содержание гемоглобина — HGB (Hb, hemoglobin) в клетке эритроцита и служит для определения типа анемии по классификационным признакам. Для расчета степени насыщения эритроцита гемоглобином нужны 2 исходные величины:
- число эритроцитов (млн/мкл);
- содержание гемоглобина (г/л).
ЦП исчисляется путем расчета по формуле: масса гемоглобина умножается на 3 и делится на первые 3 цифры числа эритроцитов. Например, значение Hb (hemoglobin) — 121 г/л, а RBC в крови — 4,2 млн/мкр, расчет будет выглядеть следующим образом: (121*3): 420 = 0,864, округляем и получаем значение 0,86.
Проведение анализа и расчеты
Чтобы определить, повышен индекс или присутствует низкий цветовой показатель, проводится забор крови для общего клинического исследования. Процедура очень простая, однако для корректности результатов следует придерживаться некоторых правил:
- сдача анализов проводится натощак;
- за сутки до забора крови следует исключить алкоголь, прием медицинских препаратов (если это возможно);
- если пациент принимает какие-либо средства, нужно уведомить об этом врача, который дает направление, или лаборанта.
Забор крови осуществляется путем пункции большого пальца и забора необходимого количества крови.
На искажение результатов анализов может повлиять следующее:
- нарушение техники забора крови;
- несоблюдение правил подготовки со стороны пациента.
Если в ходе исследования показатель понижен критически или слишком высокий, могут назначить повторное исследование для исключения ошибки.
Рассчитать цветовой показатель достаточно просто — нужно знать количество гемоглобина и общее содержание эритроцитов. Формула для расчета используется следующая: массу гемоглобина в показателях г/л нужно умножить на 3 и разделить полученную сумму на три первые цифры от количества эритроцитов в крови.
Например: определено 125 г/л гемоглобина и 4,10 млн/мкл эритроцитов. Следовательно, 125*3/410=0,91. Зная параметры, можно расчет цветового показателя крови провести самостоятельно.
Расчет цветового показателя крови
Показания и правила проведения анализа
Цветовой показатель исследуют в рамках клинического или общего анализа крови, но показанием в этом случае может быть подозрение на анемию.
Особая подготовка к этому анализу тоже не нужна, но все же стоит соблюдать общие правила, позволяющие сделать анализ более достоверным. Так, кровь сдают как можно раньше утром и на голодный желудок.
Желательно, чтобы после ужина прошло не меньше 8 часов (а лучше половина суток).
Если же ребёнок совсем маленький и кормить его нужно постоянно, то этот анализ делается через полтора-два часа после кормления.
Падение цветного показателя: причины
Гипохромия встречается при нарушениях процесса синтеза или плохого усвоения в костном мозгу элементов железа. Это значит, что у пациента возник железодефицит. Факторов, которые влияют на снижение величины, есть не так много. У некоторых людей первопричиной становится простое недоедание, у других – развитие серьезных нарушений в организме.
Рассмотрим основные причины снижения ЦП:
- Цирроз печени;
- Туберкулез, гнойные инфекции;
- Злокачественные опухоли;
- Железодефицитная анемия;
- Талассемия;
- Микроцитоз (дефицит гемоглобина отмечается при отравлении свинцом, недостатке железа, беременности);
- Железонасыщенная гипохромия.
В 95% случаев встречается именно железодефицитные нарушения. Большинство пациентов – женщины 15-50 лет. Такое явление связано с тем, что в организм поступает меньше железа, чем его потребляют ткани.
Часто гипохромия вызвана менструальными кровотечениями, гормональными нарушениями, беременностью, периодом лактации, диетическим несбалансированным питанием.
После приема железосодержащих препаратов анемия проходит и ЦП восстанавливается до нормы.
А железонасыщенная гипохромия – это состояние, которое встречается при норме железа в организме, но плохом всасывании костным мозгом и образованием гемоглобина. Она обнаруживается при отравлениях химическими веществами или лекарствами, вызвавшими интоксикацию. Вылечить патологию железосодержащими препаратами невозможно.