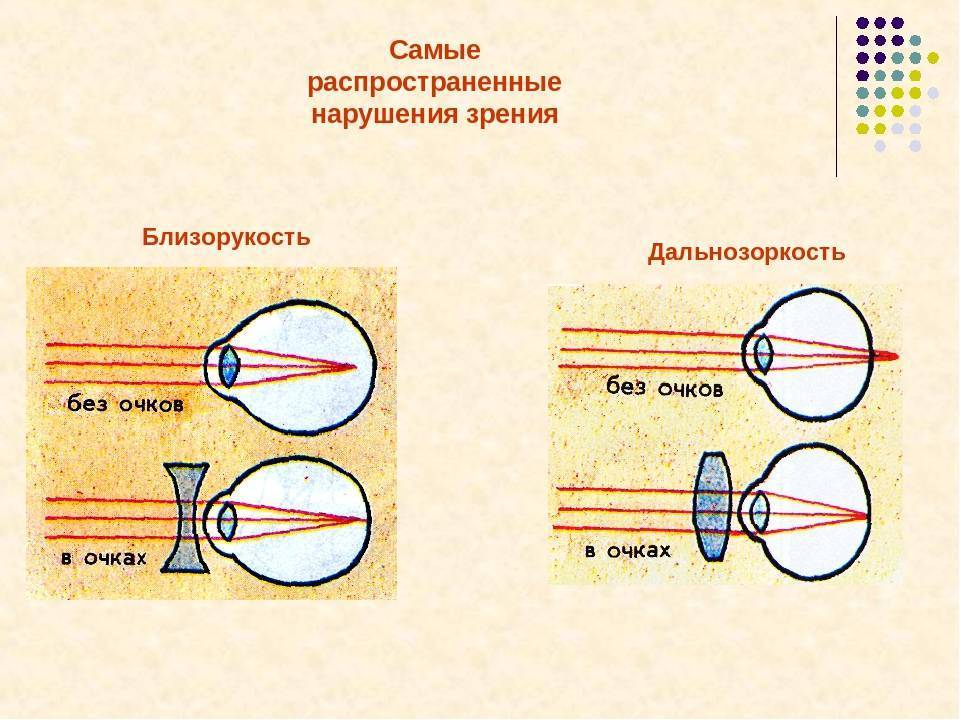
Классификация
Косоглазие у детей делится на разные виды:
Монокулярное косоглазие
В ситуации, когда от центра отклоняется только один из глаз, это свидетельствует о монокулярном типе косоглазия. Практически всегда при такой форме пораженный глаз имеет низкую остроту зрения или вовсе перестает четко фокусироваться на определенной точке, из-за чего человеку становиться трудно, распознать предмет.
В таком случае головной мозг ребенка пораженный орган зрения «выключает», поскольку читает информацию со здорового глаза.
Альтернирующие
Данный вид гетеротропии подразумевает нарушение остроты зрения обоих глаз, то есть у ребенка косят два глазных яблока. При этом отклонение наблюдается по очереди на каждом глазе — то левый, то правый орган способен неконтролируемо изменять свое положение. Как в горизонтальном, так и в вертикальном направлении, но угол отклонения всегда одинаков. Альтернирующие косоглазие намного легче подается лечению, ведь зрачки глаз во время правильного направления могут учавствовать в получении информации от окружающего мира, это означает, что зрительные функции обоих глаз не утрачены.
Содружественное косоглазие
Эта легкая форма заболевания у детей до 3 лет. Органы зрительной системы способны функционировать в полном объеме без каких-либо явных признаков патологии глаз. При фокусировании взгляда на картинке, ребенок видит все четко без двоений и размытости. Лишь в некоторых ситуациях поряженный глаз может немного видеть хуже здоровой стороны.
Скрытое косоглазие
Скрытую форму заболевания даже в ходе диагностики определить трудно. При развитии патологии глаза не выдают косоглазие, при этом ребенок при разглядывании изображения не щурится, поскольку острота зрения у него не отличается от остроты у его сверстников. Но вот, если закрыть один из глаз рукой или листом бумаги, то другой начинает отклоняться от оси по вертикали, горизонтали.
Мнимое косоглазие у детей
Мнимое косоглазие у детей является приобретенной или внезапной формой косоглазия, поскольку формируется при нормальных особенностях глазных яблок. В ситуации, когда ось и оптическая линия не совпадают и измеряются большим углом, вполне вероятно образование ложной гетеротропии.
При этом зрение малыша не терпит изменений, а внешне глаза выглядят естественно.
Диагностика
Физическое обследование включает тщательный осмотр глаз. Пациента могут попросить посмотреть через серию призм, чтобы определить разницы между глазами. Глазные мышцы будут протестированы для определения силы экстраокулярных мышц.
Диагностика включает проведения ряда тестов:
- измерение остроты зрения;
- исследование сетчатой оболочки;
- неврологическое обследование.
Окулист опрашивает родителей. Для назначения терапии и выявления предполагаемой причины офтальмолог обязан знать длительность косоглазия, особенности развития ребенка и сопутствующие офтальмологические проблемы.
Затем определяется характер страбизма, измеряется величина отклонения, исследуется подвижность глаз и рефракция на скиаскопе. Обязательно проводится анализ зрительной фиксации, проверка оптической среды, измерение ретинальной остроты зрения и электрофизиологическое исследование.
Почему у ребенка появляется косоглазие? Основные причины
Не установлено универсальных причин, по которым появляется дефект. Обычно это совокупность следующих факторов:
- Глазные нарушения, при которых косоглазие является осложнением.
- Генетическая предрасположенность – если косоглазие было у родителей ребенка или других его родственников.
- Неврологические проблемы, когда присутствует дисфункция головного мозга, в частности – подкорки.
- Врожденные отклонения – пороки развития глаз, которые могли появиться, если будущая мать во время беременности перенесла инфекцию, либо при гипоксии плода.
- Травмирование черепа, включая родовые травмы.
- Внешнее воздействие – испуг, сильный стресс, психологическая травма, отравление химикатами, тяжелое течение инфекций – дифтерии, кори и других.
Диагностика косоглазия включает:
- Первичный осмотр. На поздних этапах развития внешние признаки патологии выражены ярко, на первичных стадиях, когда можно избежать негативных последствий, увидеть их может только специалист. Когда проводится первичный осмотр, врач отмечает особенности положения головы, а также непосредственно расположение глазных яблок.
- Проверка остроты зрения посредством использования специальных корректирующих линз. Этот способ позволяет определить, падает ли зрение у пациента или указанные признаки отсутствуют, делать тестирование необходимо в течение некоторого времени.
- Компьютерная рефрактометрия. Этот метод исследования необходим для определения характера и особенностей рефракции – процесса преломления световых волн в рамках оптической системы глазного яблока, делать его следует при выявлении первичных признаков болезни.
Дополнительное обследование больного требуется при выявлении паралитической формы заболевания.
Факторы риска
Привести к развитию функциональных нарушений зрительного анализатора могут некоторые патологические состояния и неблагоприятные факторы:
- аметропия – отклонение преломляющей силы глаза от возрастных значений;
- косоглазие;
- ДЦП;
- нарушение психического развития;
- III и IV степень недоношенности ребенка;
- недостаточный вес новорожденного;
- наличие офтальмологических заболеваний у близких родственников (амблиопия, косоглазие, помутнение хрусталика).
Наличие вредных привычек у беременных женщин (курение и прием алкоголя) в несколько раз повышает риски развития дисфункций зрительной системы.
Стоимость
| Консультация узкого специалиста категории “профи” в клинике | от 4500 руб. |
| Консультация узкого специалиста первой категории в клинике | от 6000 руб. |
| Консультация узкого специалиста высшей категории в клинике | от 7000 руб. |
| Вызов узкого специалиста на дом в Москве в пределах МКАД (ЮЗАО, ЗАО, ЦАО, ЮАО) | от 6500 руб. |
| Вызов узкого специалиста на дом в Москве в пределах МКАД (САО, СЗАО, СВАО, ВАО, ЮВАО) | от 9000 руб. |
| Вызов узкого специалиста на дом за МКАД до 30 км (Киевское, Калужское, Новорижское, Рублево-Успенское шоссе) | от 9000 руб. |
| Вызов узкого специалиста на дом за МКАД до 30 км (Ленинградское, Дмитровское, Алтуфьевское, Ярославское, Щелковское, Новорязанское, Каширское, Варшавское шоссе) | от 11500 руб. |
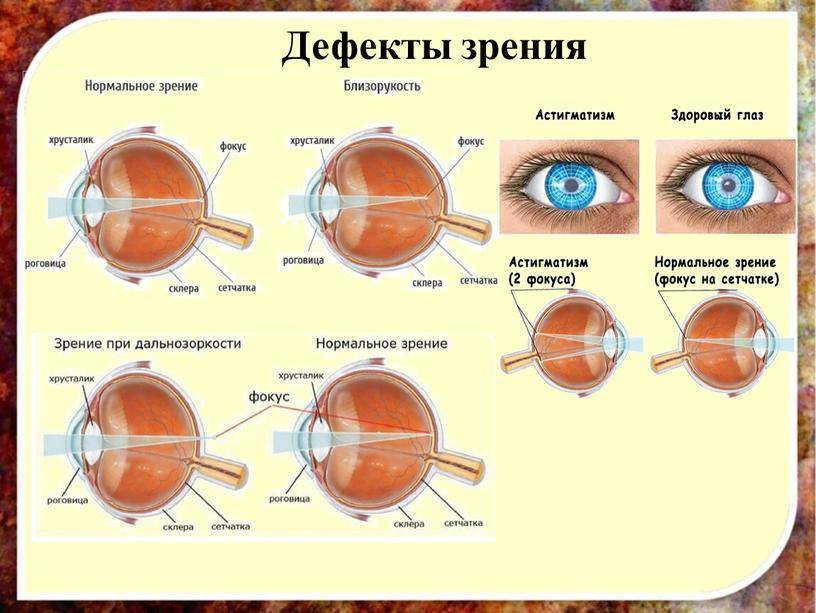
Лечение дальнозоркости
Физиологическая врожденная дальнозоркость не требует лечения, самостоятельно проходит к 5 годам. Патологическая дальнозоркость у детей требует коррекции, наблюдения специалистов. Приобретенная и возрастная дальнозоркость требуют детального обследования у специалиста и последующей коррекции зрения. Гиперметропия может развиться вследствие:
- деформации хрусталика или роговицы(травма, операция, катаракта, пресбиопия);
- изменения размера оси глазного яблока (опухоль внутриглазная, тиреотоксикоз, травма, операция).
Следовательно, для устранения некоторых видов приобретенной дальнозоркости необходимо провести оперативное вмешательство с целью устранения конкретной причины. Например, удаление внутриглазной опухоли.
Лечение дальнозоркости осуществляется:
- очками;
- линзами;
- лазеротерапией;
- заменой хрусталика;
- операцией.
Использование очков позволит видеть на более ближнем расстоянии. Если гиперметропия имеет более тяжелую степень, потребуются вторые очки для дальнего видения. Удобнее пользоваться в таком случае мягкими контактными линзами, которые позволят получить четкое изображение как далеких, так и близких предметов.
Лазерное лечение дальнозоркости включает в себя фоторефракционную кератэктомию (ФРК, удаление верхнего слоя роговицы), трансэпителиальную ФРК (удаление преимущественно стромы роговицы), лазерный кератомилез (удаление стромы с максимальным сохранением эпителиального слоя).
При катаракте следует произвести замену хрусталика на ИОЛ (искусственную интраокулярную линзу). Это осуществляется путем ультразвуковой или лазерной факоэмульсификации с последующей заменой хрусталика на ИОЛ. Перезрелая катаракта потребует более серьезного вмешательства – интракапсулярную или экстракапсулярную экстракцию хрусталика.
К хирургическим методам лечения относятся имплантация факичных линз и кератопластику. В первом случае специально подобранную искусственную линзу крепят к задней стенке роговицы. Достигается эффект ношения мягких контактных линз, который не требует их ежедневного извлечения. Во втором случае происходит замена роговицы на донорскую.
Визометрия
Процедура проводится для определения остроты зрения у ребенка с помощью специальных таблиц, на которых изображены рисунки либо буквы, в зависимости от возраста малыша. На расстоянии 5 метров от таблицы пациент закрывает один глаз, после чего называет картинку или букву, на которую указывает врач. Проверка проводится для каждого глаза при определенном освещении комнаты.
На результаты могут повлиять некоторые факторы, которые учитываются специалистом – малыш оказывается в незнакомой обстановке, поэтому он легко может испугаться и дать неверные ответы
Для предотвращения данной ситуации важно создать доверительные отношения между ребенком и врачом. Также необходимо убедиться в том, что пациенту известны буквы и рисунки, присутствующие на таблице
Если ребенок младшего возраста не может назвать картинки, амблиопия может быть заподозрена при негативной реакции на окклюзию (заклейку) лучше видящего глаза.
Выявление нарушений зрения на первичной консультации требует повторного прохождения процедуры. Последующее обследование начинается с плохо видящего глаза.
Методики лечения миопии у детей
Тактика лечения близорукости у детей определяется её степенью, особенностями развития и наличием осложнений. Если заболевание прогрессирует не более чем на полдиоптрии в год, как правило, выбирают выжидательную тактику. Однако, если патология прогрессирует, происходит патологическое удлинение глазного яблока, которое чревато самыми неприятными последствиями. В этом случае требуется серьёзное лечение с комплексным применением различных методик.
Родителям важно понимать, что полностью восстановить зрение невозможно, можно лишь существенно замедлить процесс его падения или остановить его. Именно поэтому, чем раньше Вы обратитесь за помощью, тем лучше
В таблице ниже представлены методики лечения детской миопии.
Вид лечения
Когда применяют?
В чём заключается?
Аппаратное
Ложная миопия;
Миопия;
Дальнозоркость;
Синдром «ленивого глаза»;
Косоглазие;
Астигматизм.
Прежде всего, лечение направлено на приостановление процесса прогрессирования миопии и повышение остроты зрения. Программа лечения разрабатывается индивидуально и может предусматривать применение:Специальных тренажёров-релаксаторов, благодаря которым улучшаются функциональные характеристики глаза;
Электростимуляцию, которая позволяет повысить импульсную проводимость зрительного нерва;
Аппарат с лазерным стимулятором для устранения спазма глазной мышцы и стабилизации зрения;
Лазерный амблиоспектр, который укрепляют глазную мышцу и питание глаза, повышает остроту зрения.
Медикаментозное
Для того, чтобы снизить напряжение внутриглазных мышц, назначают курс применения глазных капель «Атропин». Помимо этого, медикаментозное лечение предусматривает применение витаминных комплексов с лютеином.
Лазерная коррекция
Миопия до 15 диоптрий;
Стабильная миопия;
Индивидуальная непереносимость очков и контактных линз.
Лазерную коррекцию можно проводить детям с 10-ти лет. Методика проведения имеет свои отличительные особенности, поскольку органы зрения продолжают развиваться
Именно поэтому важно, чтобы операцию проводили опытные специалисты на современном оборудовании. Операцию проводят в случае, если миопия не прогрессирует в течение трёх лет
Сама по себе методика лазерной коррекции очень эффективна и безболезненна. Она предусматривает воздействие на роговицу с целью придания ей нужной формы для получения фокуса, при котором изображение вдали будет чётким.
Хирургическая операция
Прогрессирование заболевания;
Высокая степень миопии.
Проводится склеропластика, которая является операцией, направленной на укрепление склеры глазного яблока путём наложения специальных пластин или геля. Их применение позволяет сделать оболочку более прочной, остановить аномальный рост глазного яблока и остановить развитие миопии. В зависимости от ситуации, выбирают одну из следующих методик:Упрощённую – гель наносят через 3−6 микроскопических разреза на заднюю стенку глазного яблока;
Простую – требует 4-х разрезов, через которые под склеру помещают трансплантаты из силикона;
Сложную – укрепляющие пластины вводят через пять- семь разрезов на глазодвигательных мышцах.
Гимнастика для глаз
Данная методика является эффективной профилактической мерой, которая должна проводиться систематически до и после чтения, выполнения домашнего задания или работы за ПК.
Ортокератология
Миопия от -0.75 до -6,5 диоптрий с астигматизмом не более -1,75Д (астигматизм более -1,75Д корректируется специальными ортокератологическими линзами Dual-Axis);
Возраст старше 6 лет
Во время сна, поверхность роговицы незначительно меняет свой профиль на точно заданную величину. Благодаря получившимся временным изменениям пациент с утра и на весь день получает отличное зрение. Данный эффект сохраняется от 24 до 48 часов. Ношение ортокератологических линз на сегодняшний день является единственным способом позволяющим стабилизировать миопию.
Способы диагностики
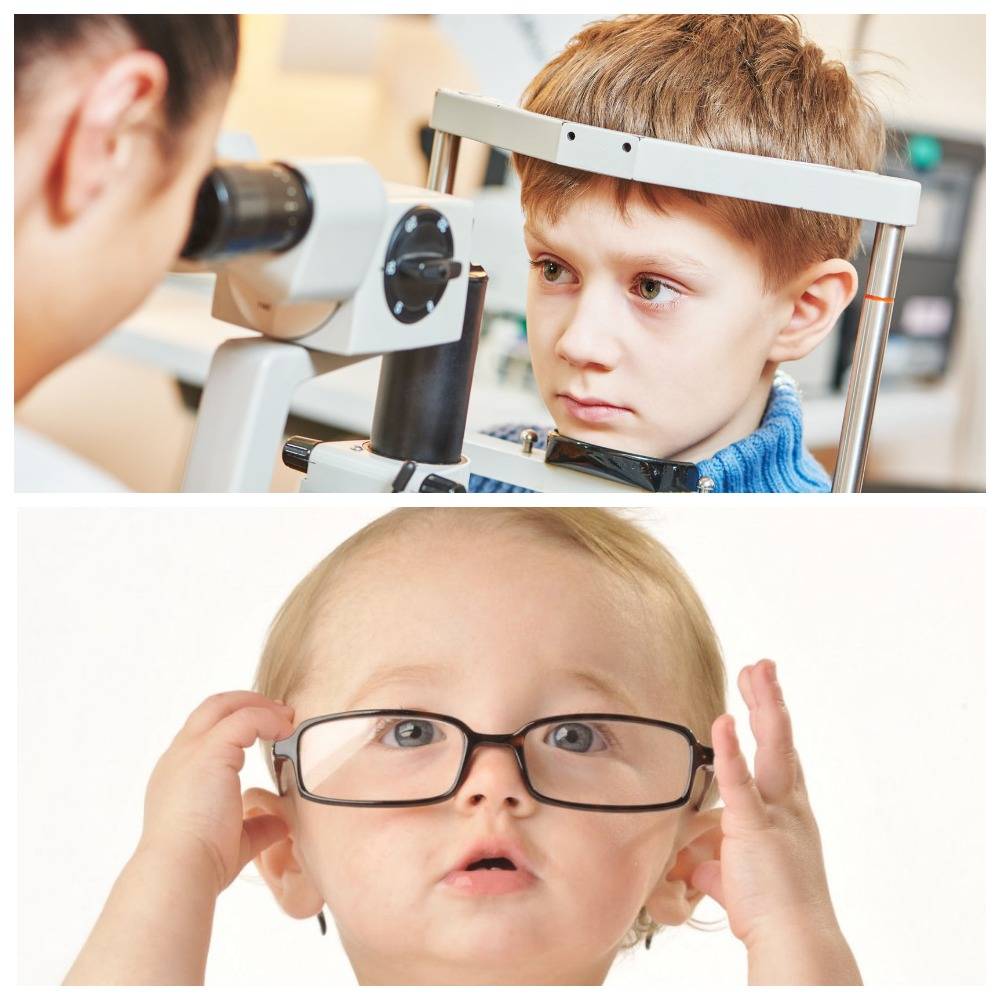
Выраженное косоглазие определяется при осмотре. Вертикальное или горизонтальное отклонение одного или обоих глаз заметит и неспециалист. Вид и характер патологии определит врач-офтальмолог.
Доктор осмотрит пациента, определит, имеет место заболевание или у ребенка просто широкая переносица или раскосые глазки. Опрос тоже важен: наличие родственников с той же патологией, перенесенные заболевания, травмы, тяжелая беременность мамы выявляют предрасположенность крохи к косоглазию.

Также врач выясняет степень подвижности глазных яблок, остроту зрения детки. Если подозрения родителей подтвердятся, доктор определит характер косоглазия с помощью офтальмоскопа. Применяются и другие методы диагностики.
Методы лечения гиперметропии у детей
Лечение дальнозоркости проводится консервативным путем у детей до 18 лет. При отсутствии положительного эффекта после совершеннолетия применяется микрохирургическая операция или лазерная коррекция зрения.
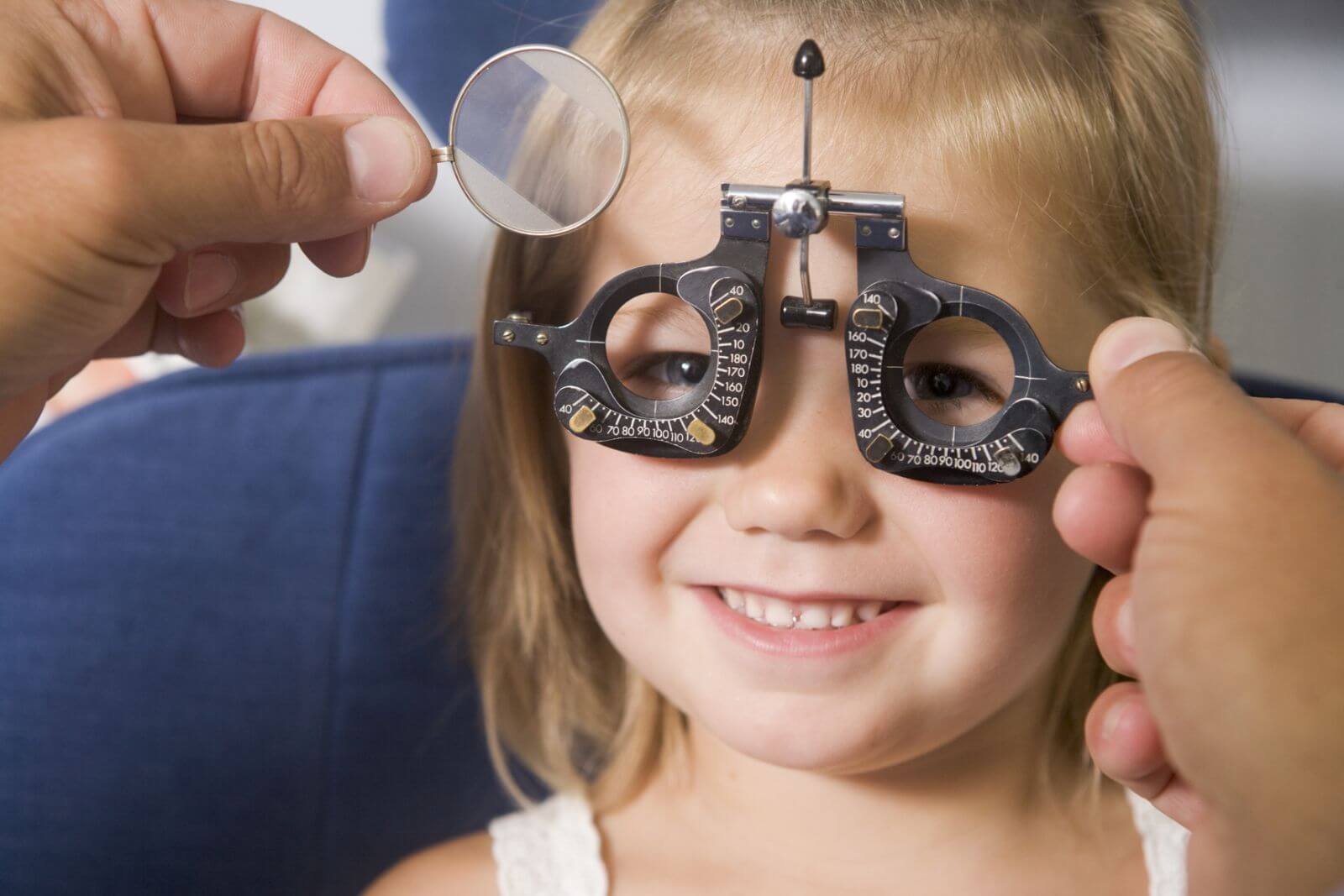
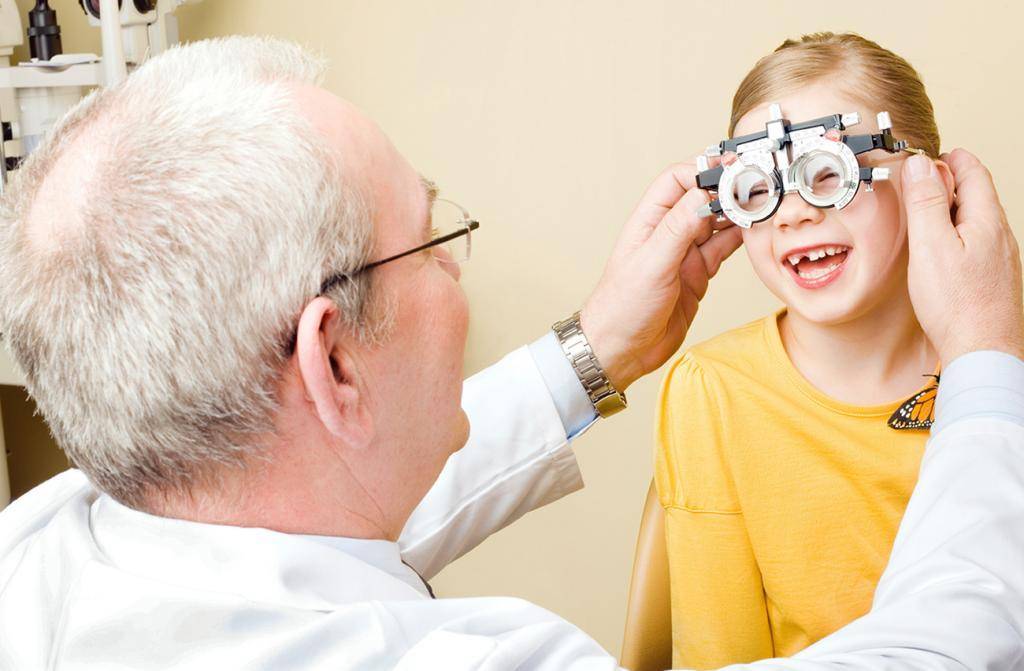
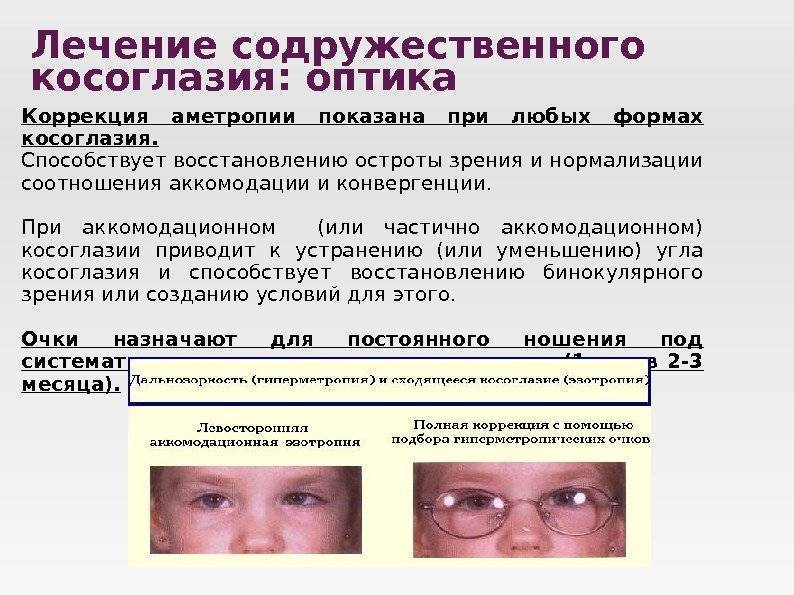
Начиная с самого раннего возраста — с нескольких месяцев жизни, применяются оптические средства для коррекции зрения – очки или контактные линзы. Очковая коррекция наиболее распространенная, в связи с ее доступностью и дешевизной. Применяется плеоптическое аппаратное лечение для развития остроты зрения. Получить высокие положительные результаты и в будущем снять очки можно только при условии правильно подобранных линз. Для этого проводится диагностика, после чего врач выписывает рецепт на необходимые очки. Родители могут самостоятельно выбрать оправу, желательно отдавать предпочтение таким материалам, как карбон или пластмасса. Такие оправы обладают прочностью, надежностью и легкостью, не вызывают дискомфорта. Чтобы ребенок носил очки без капризов лучше выбирать оправу любимой цветовой гаммы малыша.
Некоторые родители подбирают с врачом для коррекции дальнозоркости контактные линзы, так как они имеют свои преимущества – в первую очередь, линзы не сползают и не пачкаются, не мешают ребенку заниматься активными видами спорта.
Основные этапы:
- Лечение амблиопии, улучшение зрения, доведение его остроты до нормы. Могут использоваться очки с закрытой линзой.
- Аппаратные процедуры, направленные на развитие синхронности глаз.
- Восстановление мышечного баланса глаз. Если очень выражено поражение мышц, может назначаться операция.
- Восстановление стереоскопического зрения, чтобы ребенок мог нормально видеть без очков.
Рассмотрим подробнее современные средства терапии.
Аппаратные процедуры
Практически на всех этапах лечения требуются аппаратные процедуры:
- «Амблиокор» – аппарат для улучшения зрения. Ребенок просто смотрит мультфильм, а специальные датчики фиксируют то, что происходит внутри его зрительных анализаторов. Видеопрограммы дают возможность восстановить зрительную функцию, посылая мозгу правильные импульсы.
- «Синоптофор» – аппарат, на котором ребенок рассматривает фрагменты картинок и совмещает их, развивая бинокулярное зрение.
- Амблиопанорама – тренажер, позволяющий без усилий со стороны ребенка лечить страбизм даже у грудничков. Полезен на первых стадиях заболевания.
- «Ручеек» – аппарат, позволяющий тренировать глазные мышцы. Ребенок просто отслеживает удаляющиеся и приближающиеся предметы, совершая нужные движения глазами.
Гимнастика для глаз
Специальные упражнения помогают укрепить глазные мышцы, если страбизм имеет непаралитическое происхождение. Занятия должны быть регулярными и систематичными. Упражнения нужно делать 2-4 раза в день, каждое занятие по длительности должно быть около 20 минут.
Маленькому ребенку объяснить суть упражнений невозможно. С такими пациентами можно просто играть – двигать перед ними кубики, мячики, игрушки, попеременно закрывая повязкой то один, то второй глаз.
Детям старше повязка нужна только при монокулярном косоглазии. Детям старше трех лет полезно ежедневно искать различия в рисунках. Тем, кто уже ходит в детский сад, полезно каждый день играть в лабиринты (рисунки).
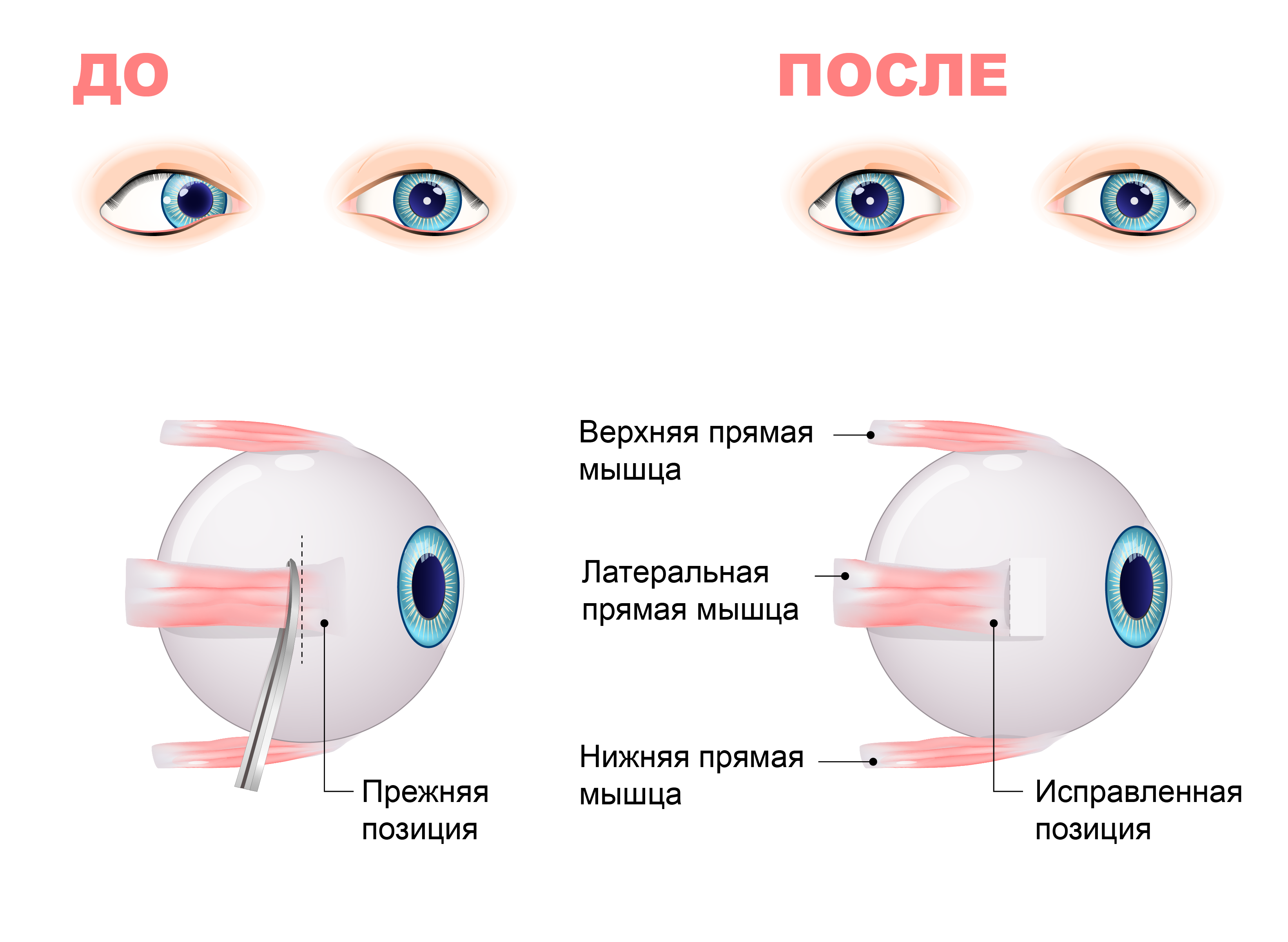
Хирургическое лечение
Операция нужна, когда консервативная терапия не показала эффективности. Хирург может восстановить нормальное положение глаз, чтобы хотя бы добиться косметического эффекта, а также укрепить глазные мышцы.
Хирургическим путем либо расслабляют, либо усиливают мышцу, которая держит глазное яблоко, если она удерживает глаз в неправильном положении.
Особенности нистагма у детей до года
У новорожденных нистагм либо развивается до трех месяцев, либо при уже сформировавшейся зрительной системе к этому возрасту патология не развивается вообще.
Обратите внимание! Если у грудничков и малышей до года объективные симптомы позволяют сделать выводы о наличии нистагма – немедленного лечения не требуется, как в случае со взрослыми пациентами.
Дети в таких случаях ставятся на учет и наблюдаются у офтальмолога, педиатра и невролога до годовалого возраста.
При этом нарушение в течение этого времени априори считается временным непатологическим отклонением, потому что выявить настоящие причины даже при каких-то провоцирующих патологиях невозможно.
Лечение в случае необходимости начинают только по достижении возраста одного года.
Стадии тяжести патологических процессов
Амблиопия проявляется от незначительного снижения зрительной функции и до резкого ухудшения видимости объектов. При первой степени заболевания своевременно выявить нарушения зрения у ребенка практически невозможно. Слабую степень амблиопии (острота зрения 0,4-0,8) диагностируют на профилактических осмотрах у офтальмолога.
Средняя степень (острота зрения 0,2-0,3 ) нарушений также может не иметь клинических признаков и выявляется при офтальмологическом обследовании.
При высокой степени амблиопии зрение ребенка ухудшается (острота зрения 0,1-00,5 ), снижается зрительное восприятие информации.
Наиболее высокая степень нарушений (от 0,04 и ниже) проявляется резким снижением зрения, ребенок не может видеть объекты.
Что нужно делать родителям, чтобы не допустить болезней глаз у детей
В целях профилактики нарушений зрения:
- С раннего возраста приучите ребенка не трогать глаза руками, не тереть их и не подносить к ним посторонние предметы.
- Приучите малыша умывать глаза прохладной проточной водой утром и вечером.
- Объясните, что опасно долго смотреть на яркий свет.
- Проконтролируйте режим зрительных нагрузок – просмотр ТВ и компьютерные игры у дошкольников должны занимать не больше 15-30 минут в день, а у школьников – не больше 1-2 часов в зависимости от возраста.
- Расстояние до телевизора должно равняться пяти диагоналям экрана, среднее расстояние до монитора – 60 см, до книги – не меньше 30 см.
- Обеспечьте регулярные прогулки – во время них зрительный аппарат отдыхает.
- Обеспечьте хорошее освещение рабочего места – свет должен падать слева либо сзади (но не справа или спереди).
- Школьников приучите каждые 45 минут делать перерывы на глазодвигательную гимнастику. Она представляет собой простые движения глазами – моргания, вверх-вниз, вправо-влево, по и против часовой стрелки, вдаль и на кончик носа.
- Убедитесь, что в рационе ребенка достаточно зеаксантина и лютеина – пигментов, необходимых зрительному аппарату для защиты сетчатки глаз от вредного компьютерного излучения синего спектра. Эти вещества содержатся в сладком перце, шпинате, петрушке, зеленом горошке, кабачках и фисташках.
- Проконсультируйтесь с офтальмологом – иногда целесообразно пропить курс поливитаминов для глаз.
Причины косоглазия у детей
К основным причинам и факторам риска развития косоглазия относятся:
- генетические факторы (наследственность);
- недоношенность, вес при рождении до 2 кг;
- патология нервной и мышечной систем (рассеянный склероз, миастения и пр.);
- врожденные аномалии строения глаз, прежде всего глазных мышц;
- рефракционная аномалия в выраженной степени (близорукость, дальнозоркость, астигматизм);
- онкопатология нервной или зрительной системы;
- катаракта;
- травмы глаза;
- инфекционно-воспалительные процессы в органах зрения;
- системные эндокринные заболевания (например, ревматоидные артриты, сахарный диабет и др.).
Если в развитии ребенка присутствует хотя бы один фактор из перечисленных, вероятность формирования косоглазия существенно повышается. Такие дети относятся к группе риска и обязательно должны находиться под наблюдением офтальмолога.
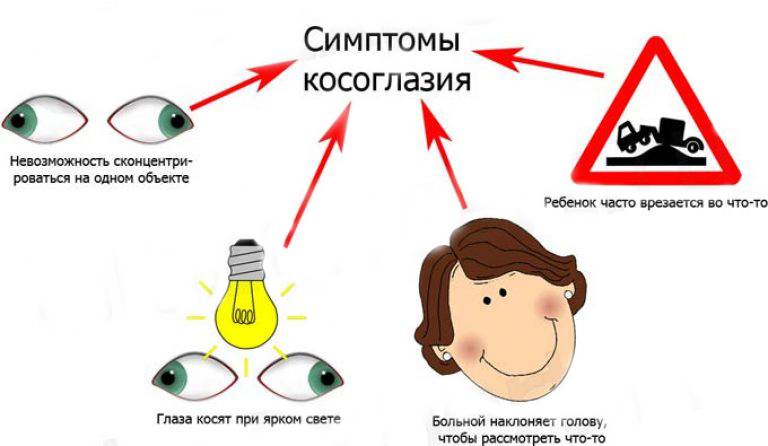
Признаки косоглазия у детей
Судить о наличии у ребенка заболевания можно по следующим причинам:
- Ребенок наталкивается на предметы, которые по идее должен прекрасно видеть и успеть заметить, при этом такие столкновения могут происходить лишь время от времени.
- Глаза ребенка двигаются чрезмерно быстро или наоборот – движение зрачков практически незаметно.
- Глаза двигаются не синхронно.
- Ребенок жалуется на яркий свет и боли в глазах.
Важно! Обследование у офтальмолога необходимо и при появлении таких признаков, как жалобы ребенка на усталость во время умственной деятельности и занятий, а также при жалобах на то, что он нечетко видит некоторые предметы или их очертания двоятся в его глазах.
Профилактика
О предупреждении страбизма у ребенка мама должна думать, еще будучи беременной, – избегать инфекций, приема лекарств, травм. Родившегося малыша нужно регулярно показывать офтальмологу для раннего выявления возможных патологий.
Не крепите над кроваткой младенца и возле нее игрушки, чтобы глазки не были постоянно направлены в одну сторону. Не подносите игрушки близко к лицу малыша
Не ставьте в детской телевизор или компьютер – яркое мельтешение привлечет его внимание, но не пойдет на пользу глазкам
Офтальмологи настоятельно рекомендуют родителям знакомить деток с телевизором, компьютером и прочими гаджетами как можно позже. Они дают большую нагрузку на орган зрения ребенка, и чем он младше, тем эта нагрузка значительнее и опаснее. Дети школьного возраста тоже не должны долго сидеть у экранов.
Игровое и рабочее место должно хорошо освещаться. Плохое освещение заставляет напрягать зрение, вызывает его ухудшение и головную боль.
Если ребенок щурится, зажмуривает один глаз, пытаясь что-то разглядеть, – обратитесь к врачу. При снижении остроты зрения точно выполняйте врачебные предписания, не пренебрегайте очками и специальной гимнастикой, чтобы не спровоцировать ослабление глазных мышц и косоглазие.
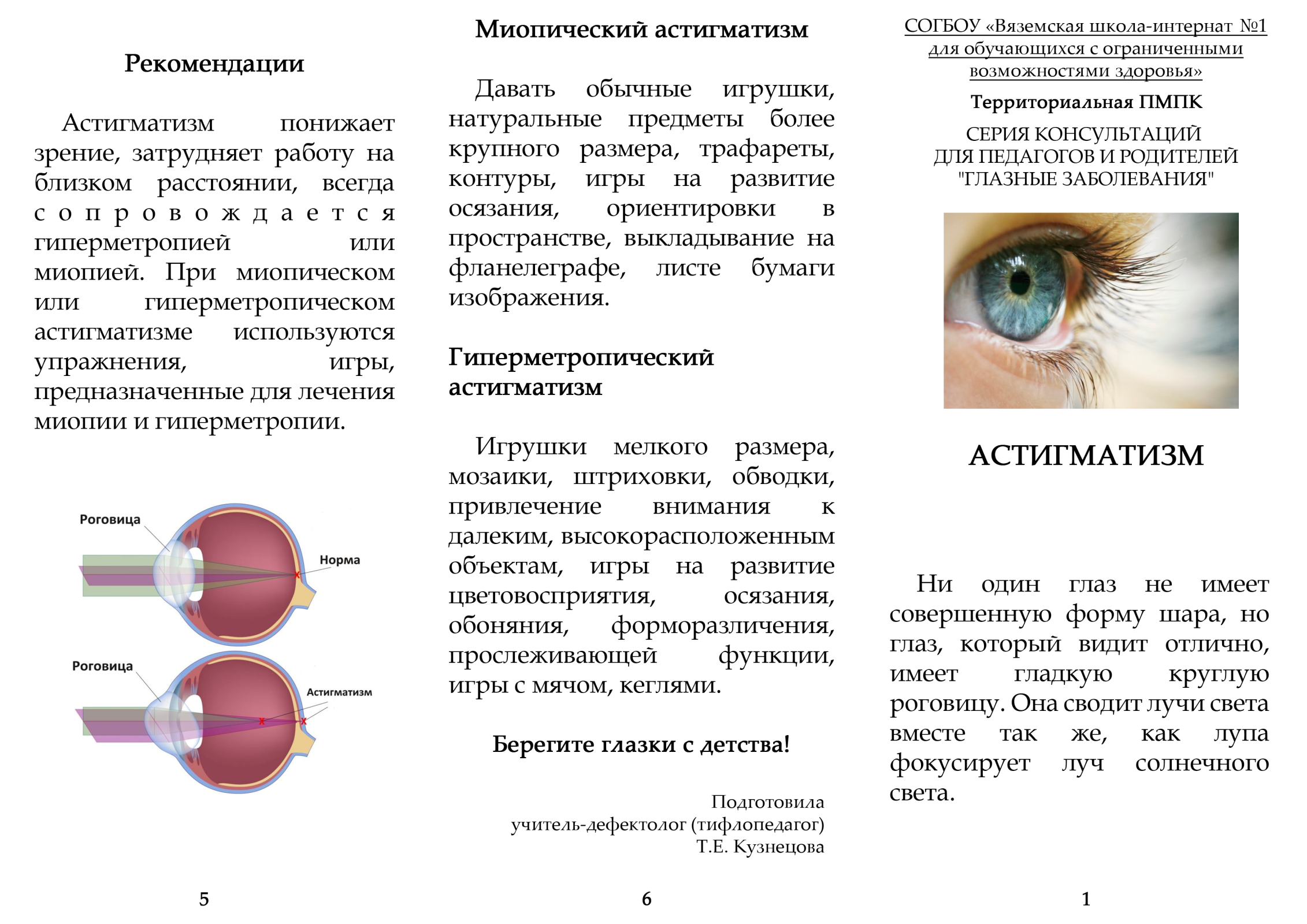
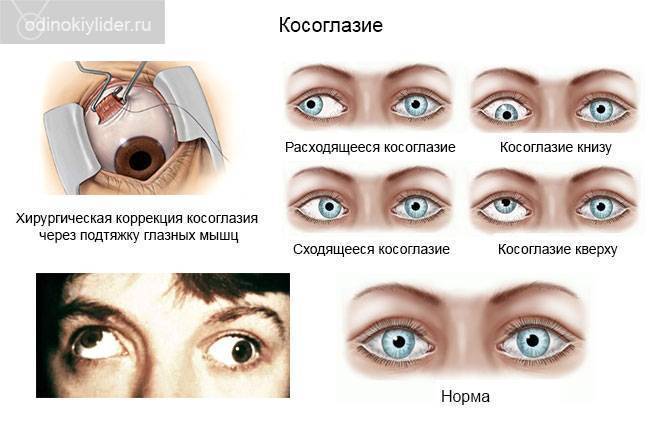
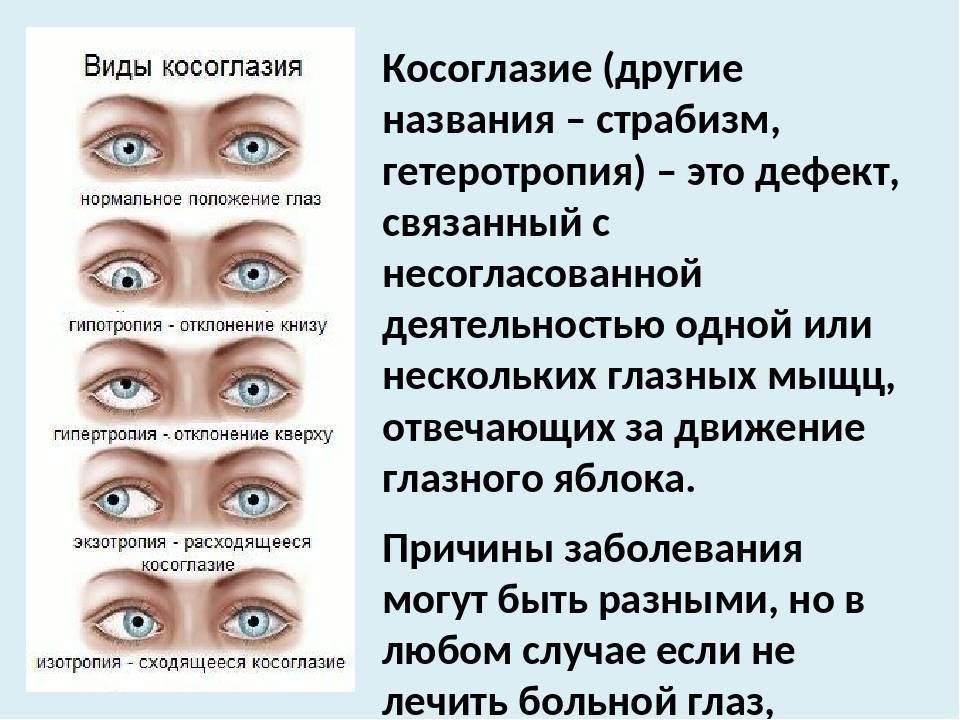
Виды детского косоглазия
Страбизм может быть приобретенным и врожденным. Во втором случае признаки болезни видны сразу после рождения или проявляются в течение полугода.
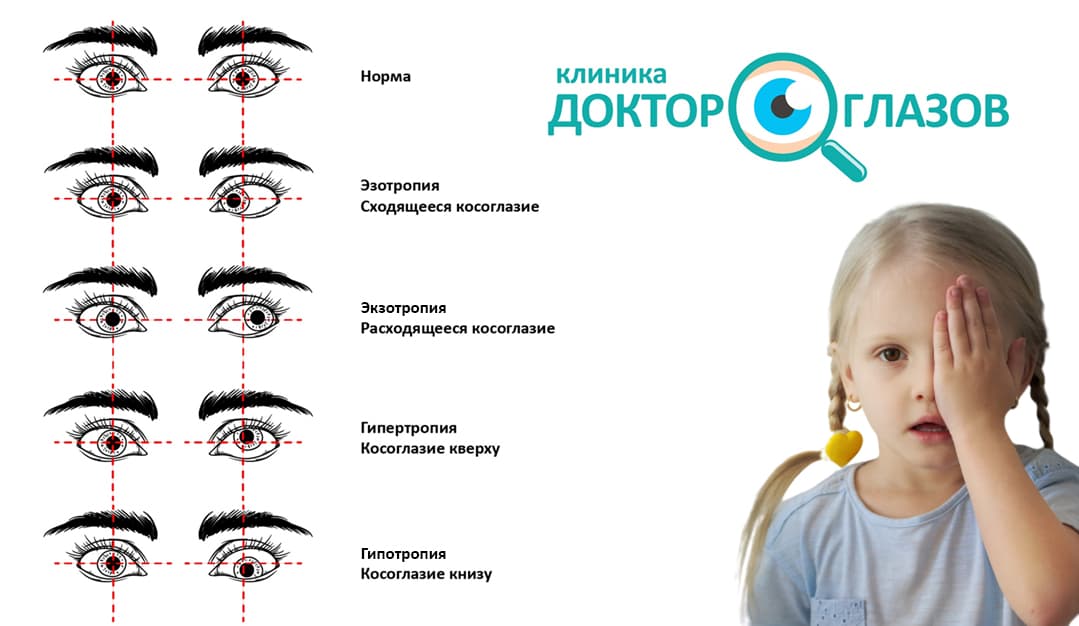
Косоглазие может быть вертикальным и горизонтальным. Чаще всего развивается горизонтальная патология. Проведите условную линию между зрачками через переносицу – по ней и косят глаза ребенка. Если они «смотрят» друг на друга, то это сходящийся страбизм, если в разные стороны, то расходящийся. При вертикальном косоглазии один или оба глаза могут косить вниз (гипотропия) или вверх (гипертропия).
Рассмотрим другие разновидности косоглазия.
- Монокулярное – если только один глаз отклоняется от зрительной оси. Обычно на косящем глазе падает зрение, вплоть до нуля. Вылечить такую патологию очень трудно, но почти всегда получается вернуть глаз в нормальное положение, чтобы хотя бы не было косметического дефекта.
- Альтернирующее – если по очереди косят оба глаза, меняя ось как горизонтально, так и вертикально. Функции глаз не утрачиваются, такое косоглазие у детей поддается коррекции.
- Паралитическое – характеризуется параличом одной мышцы или нескольких, которые отвечают за подвижность глаз.
- Содружественное – самая распространенная и простая форма. Объем движений глаз сохранен, оба глаза видят, но косящий может видеть немного хуже. Изображение не двоится и не размывается.
- Скрытое – ребенок нормально видит, глаза расположены правильно. Однако если один из них «выключить» (закрыть), он сразу начинает косить по горизонтали или вертикали. Для диагностики нужны офтальмологические приспособления.
- Мнимое – оба глаза видят, картинка не искажается. Лечить такую форму болезни не нужно.
Как лечат косоглазие?
Оптическая коррекция. Чтобы избавиться от патологии на ранних этапах формирования, больному предписывается обязательное ношение коррекционных линз, либо очков. Посредством данной методики лечения полностью корректируется практически любая стадия и вид косоглазия. Для коррекции положения глазных яблок детям требуется носить очки на постоянной основе.
Плеоптическая терапия (упражнения). При помощи этого способа лечится патология, затрагивающая только один глаз. Суть методики — в выключении здорового глазного яблока из зрительного процесса с целью тренировки и исправления положения пораженного. Хирургическое вмешательство. При помощи операции чаще лечат больных младше пяти лет, которым не помогают консервативные способы терапии.
Для улучшения результатов коррекция зрения при лечении с помощью оперативного вмешательства проводится посредством сочетания с консервативными методами терапии. Врачи предупреждают: в случае с косоглазием в упражнениях крайне важна системность. Приучите детей выполнять их регулярно наряду с чисткой зубов.
Плановые проверки зрения у детей
Даже если жалоб на зрение нет, ребенок должен регулярно проходить обязательные плановые осмотры у врача-офтальмолога.
Первый осмотр сразу после рождения проводит врач-неонатолог. В этот момент можно выявить врожденные аномалии строения глаз, катаракты, глаукомы, другие патологии.
Второй осмотр зрения проводят в 1 месяц. Эта диагностика обязательна для детей с уже выявленными нарушениями зрения, недоношенных или перенесших родовые травмы. Остальные проходят проверку по желанию.
В 3 месяца проверка зрения обязательна для всех. Детский врач офтальмолог изучает строение глазного дна бесконтактным способом. Перед этим ребенку закапывают капли для расширения зрачка.
Следующий обязательный осмотр – в 1 год. Аппаратными методами врач-офтальмолог определяет общее стояние зрительного аппарата и остроту зрения.
Плановые проверки детей после года
Дальше проводят ежегодные плановые проверки. У детей до 3 лет врач оценивает состояние глазного дна, хрусталика, роговицы и сетчатки, аккомодацию. Чтобы проверить, нет ли косоглазия и есть ли фокусировка на предметах, он перемещает перед взглядом ребенка яркую игрушку. Если ребенок уже внятно говорит и все понимает, то проверку можно провести с помощью таблиц. Возможно применение офтальмологического оборудования.
В 3-6 лет зрение проверяют с помощью детских таблиц с рисунками и разомкнутыми окружностями. Сначала ребенку вблизи показывают и называют изображения, а потом просят узнать их на расстоянии самостоятельно.
Детям школьного возраста зрение проверяют по таблицам Сивцова. Начинают со строки, соответствующей 100 % зрению. Ребенка просят прикрыть лопаткой один глаз, а вторым распознать букву с расстояния 5-6 метров.
Симптомы
На наличие заболевания указывают следующие признаки:
- зрительное напряжение при длительной работе вблизи;
- понижение остроты зрительного восприятия в больном глазу;
- равенство первичного угла отклонения вторичному;
- у некоторых детей панорамный вид, то есть временное увеличение поля зрения;
- при ярком свете ребенок закрывает больной орган зрения.
Пациенты с периодической эзотропией редко имеют какие-либо признаки из-за хорошо развитого механизма подавления. Проявляются такие симптомы, как напряжение, головная боль, затуманивание зрения или трудности при длительном чтении. Не все перемежающиеся эзотропии прогрессируют.
Отклонение может оставаться стабильным в течение многих лет.
Врожденный страбизм характеризуется большим и постоянным углом отклонения, развитием амблиопии (встречается редко), рефракция нормальная, аддукция не ограничена. Отсутствует поражение век или зрачковых аномалий, отличающих его от паралича глазодвигательного нерва (третьего черепного нерва).
Декомпенсированная прерывистая эзотропия у некоторых пациентов прогрессирует до прерывистой формы, что в конечном итоге приводит к постоянной. Отклонения возникают сначала на расстоянии, а затем вблизи. Однако есть исключения. Отклонение остается постоянным или редко может уменьшаться.