Симптомы и признаки лейкоза
Симптоматика зависит от типа лейкоза, стадии и сопутствующих заболеваний. Как правило, острые лейкозы развиваются стремительно. У больного повышается температура тела, появляется озноб, ломота в теле и сильная слабость. Во многом симптоматика напоминает грипп и другие ОРВИ. В редких случаях острый лейкоз сопровождается кровотечениями. У многих больных отмечается увеличение лимфоузлов и селезенки.
Хронические лейкозы до 3-х лет могут протекать бессимптомно. Больного иногда беспокоит слабость, излишняя потливость и частые простудные заболевания. Для большинства людей такие проявления не являются поводом для обращения к врачу. В таких случаях часто все списывают на усталость.
Проявления лейкоза в зависимости от типа пораженных клеток
Некоторые симптомы могут косвенно указать на тип клеток, рост и развитие которых подавляется, например:
- При подавлении предшественников эритроцитов резко снижается уровень гемоглобина. У больного развивается анемия и гипоксия (нехватка кислорода в тканях). Такое состояние сопровождается слабостью и бледностью кожных покровов.
- Если опухолевый процесс подавляет активность мегакариоцитов (клеток, из которых образуются тромбоциты), то высока вероятность кровотечений. Тромбоциты принимают участие в процессах заживления. Нехватка этих клеток становится причиной кровотечений. Это может быть кровоточивость десен, а может и серьезное кровотечение пищеварительного тракта.
- При нехватке лейкоцитов в первую очередь страдает иммунная система. Больной часто болеет инфекционными заболеваниями. Нередко они проходят в тяжелой форме, из-за ослабленного иммунитета. Например, это ангина с язвенными и некротическими поражениями слизистых, стоматиты, кожные инфекционные заболевания и даже сепсис.
При лейкозах высока вероятность появления метастазов. Злокачественные клетки (бласты или зрелые) разносятся кровью и лимфой. Чаще всего метастатические очаги образуются в селезенке, печени и лимфатических узлах. Поражаются также почки, головной мозг, легкие и кожа.
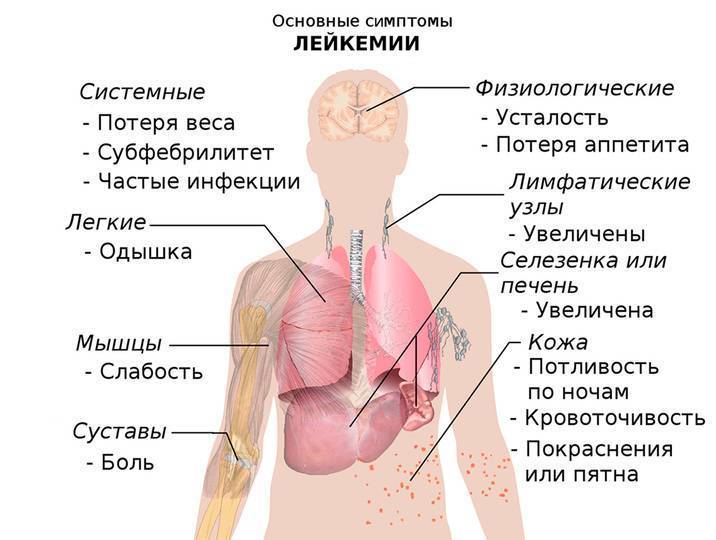 Рисунок 1. Основные симптомы лейкемии (лейкоза). Изображение: Wikipedia (Public Domain)
Рисунок 1. Основные симптомы лейкемии (лейкоза). Изображение: Wikipedia (Public Domain)
Прогноз
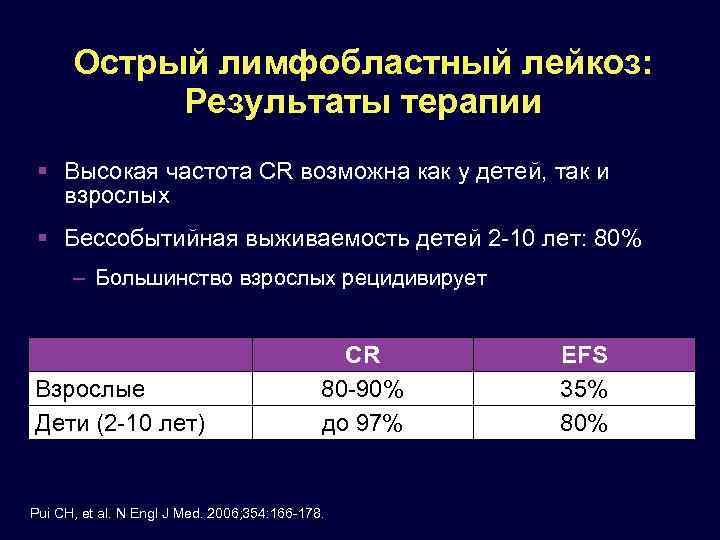
Прогноз зависит как от вида лейкоза, так и возраста пациентов. Например, при остром лимфобластном лейкозе 5-летняя выживаемость среди детей составляет 90%. А у взрослых этот показатель снижается почти в 3 раза, составляя 30-40%. Прогнозы при остром миелоидном лейкозе хуже. Продолжительный безрецидивный период наблюдается лишь у 20-40% пациентов. Среди молодых людей, которым провели трансплантацию костного мозга, этот показатель может достичь 50%.
При хронических лейкозах прогноз зависит от ряда факторов. Например, если хронический лимфолейкоз развивается медленно, то часто больной умирает в силу естественных причин (не связанных с лейкозом). Примерно в 15% случаев смерть от болезни наступает в первые 2-3 года. Иногда летальный исход вызван побочными эффектами от лекарств, которые используются для лечения.
Что касается хронического миелоидного лейкоза, то крайне важно поставить диагноз на хронической фазе заболевания. В таком случае, если вовремя было начато лечение, то общая 5-летняя выживаемость составляет порядка 90%
В этом смысле ситуация существенно улучшилась с появлением особых, таргетных препаратов — ингибиторов тирозинкиназы, которые используются для подавления активности злокачественного процесса.
Профилактика Острого лимфобластарного лейкоза:
Профилактика
Дозу 24 Гр на голову дают на 3 недели по 1,5 Гр за сеанс с двух латеральных полей.
Одну из двух инъекций метотрексата, вводимого 2 раза в неделю в спинномозговой канал, во время облучения головы целесообразно производить в субботу, так как в этот день, как правило, не бывает лучевой терапии, другую – в один из первых дней недели
после сеанса облучения головы; в день эндолюмбального введения метотрексата больной остается в стационаре.
В период профилактики нейролейкемии с помощью как облучения, так и введения метотрексата и цитозара, больные получают внутрь 6-меркаптопурин ежедневно в дозе 25 мг/м2 и циклофосфамид в дозе 100 мг/м2 1 раз в неделю.
После окончания профилактики нейролейкемии делают пункцию костного мозга, и если признаков рецидива нет, то начинают поддерживающую терапию.
Вторым методом профилактики нейролейкемии является эндолюмбальное введение метотрексата и цитозара. Препараты вводят с интервалом 3-4 дня, при плохой переносимости 1 раз в неделю.
Оба метода профилактики нейролейкемии надежны и позволяют отказаться от поддерживающих интралюмбальных введений метотрексата.
Непрерывное поддерживающее лечение в период улучшения острых лимфобластного и недифференцируемого лейкозов детей проводится амбулаторно, в течение 5 лет до полного улучшения. Начинают лечение сразу после достижения полного улучшения или после курсов, закрепляющих достигнутое улучшение.
Дети получают непрерывное лечение тремя препаратами по следующей схеме: 6-меркаптопурин внутрь ежедневно; метотрексат внутрь на 6-й день недели; циклофосфамид внутрь на 7-й день недели, в эти дни 6-меркаптопурин не отменяют.
Для «группы риска» в период непрерывного поддерживающего лечения тремя препаратами каждые 1,5-2 месяца проводится курс СО АР. Во время данного курса в течение недели после него поддерживающее лечение тремя препаратами отменяется, а затем в течение недели проводится половинными дозами. После этого поддерживающее лечение проводится полными дозами.
Условия проведения непрерывного лечения:
1) анализ крови с определением тромбоцитов и ретикулоцитов 1 раз в неделю;
2) при снижении уровня лейкоцитов до 1 Ч 103 – 2 Ч 103 (1000-2000) в 1 мкл врач снижает дозу цитостатических препаратов вдвое, при последующем его повышении более 2,5 Ч 103 (2500) в 1 мкл восстанавливают прежнюю дозу;
3) лечение прерывают на любом этапе при падении уровня лейкоцитов в крови ниже 1000 в 1 мкл, при значительном повышении температуры, стоматите, диарее;
4) пункцию костного мозга в первый год улучшения производят 1 раз в месяц; на 2-5-м году улучшения – 1 раз в 3 месяца.
Лечение острого лимфобластного лейкоза усиливается, когда речь идет о процессе Т-клеточной природы. По программе американских педиатров-онкологов для устранения проявлений болезни при Т-лимфобластном остром лейкозе начинают с внутривенного введения циклофосфана по 1200 мг/м2 в 1-й день лечения или между 2-м и 5-м днем (при уровне лейкоцитов более 5 Ч 104 (50 000) в 1 мкл и значительной органомегалии, требующих предварительного назначения аллопуринола из-за высокого уровня мочевой кислоты в сыворотке и опасности развития мочекислого диатеза). С 3-4-го дня (или в 1-й день, если введение циклофосфана отсрочено) еженедельно (1 раз в неделю) по этой программе, как и по программе Aur, вводится винкристин в течение 4 недели, а также
применяют преднизолон и рубомицин в дозах и в сроки, соответствующие схеме 2 лечения острого лимфобластного лейкоза.
При достижении ремиссии проводится курс ее консолидации, включающий 5-дневное непрерывное введение цитозара по 100 мг/(м2/сут.), прием тиогуанина (или 6-меркаптопурина) по 50 мг/м2 каждые 12 ч в течение 5 дней введения цитозара. Проводят 3 курса лечения цитозаром и тиогуанином (6-меркаптопурин) с интервалом между курсами 14 дней.
Затем в течение 7-14 дней внутривенно капельно вводят L-acnapaгиназу по 200-300 ЕД/кг. В случае высокого уровня лейкоцитов и большой массы опухолевых лимфатических узлов спленомегалии или гепатомегалии терапию нужно проводить, назначая больному большое количество жидкости, щелочное питье, наряду с аллопуринолом для профилактики мочекислого диатеза.
Если при Т-клеточном остром лейкозе в средостении определяются увеличенные лимфатические узлы, плохо сокращающиеся от химиотерапии, то рекомендуется локальное облучение этой области в дозе 30 Гр; локальное облучение целесообразно и при значительном увеличении лимфатических узлов любой другой области.
Лечение в период улучшения при Т-клеточном лейкозе должно быть усилено: наряду с непрерывной терапией 6-меркаптопурином, метотрексатом, циклофосфаном.
Опасность лейкемии – прогноз жизни у детей
Прогноз жизни у детей, больных острым лейкозом, которым не подобрано адекватное лечение, неблагоприятный – летальный исход наступает в 100% случаев. При применении современной химиотерапии течение болезни без рецидивов наблюдается у 50-60% детей. О выздоровлении можно говорить через 6-7 лет жизни без рецидивов.
Наиболее опасное осложнение лейкемии – инфильтрация головного мозга, нервных стволов и мозговых оболочек. Признаками нейролейкоза являются: тошнота, головные боли, головокружения, ригидность затылочных мышц, диплопия. Инфильтрация вещества спинного мозга проявляется нарушением чувствительности, парапарезом ног, тазовыми расстройствами.
Причины и факторы риска
До сих пор точно не установлены этиологические факторы, которые неизбежно становятся «спусковым крючком» для злокачественной мутации клеток. Однако риски развития острого лейкоза существенно повышаются при:
- радиационном облучении, которому подвергается человек;
- заражении определёнными вирусами, угнетающими иммунную систему (болезнь Эпштейна-Барра, Т-лимфотропный вирус и др.);
- неблагоприятной наследственности;
- курении табака;
- длительном воздействии некоторых химических соединений, в том числе лекарственных препаратов;
- стрессах, депрессивных состояниях;
- загрязнении окружающей среды.
Лечение Лейкоза у детей:
При обнаружении лейкоза ребенка нужно госпитализировать в специализированное учреждение онкогематологического профиля. Чтобы не возникли инфекционные осложнения, ребенка помещают в отдельный бокс, условия в котором максимально приближенны к стерильным. Рацион больного обязательно должен быть сбалансированным и полноценным.
Для лечения лейкозов необходима полихимиотерапия, направленная на полную эрадикацию лейкозного клона. При острых лимфобластных и миелобластных лейкозах необходима различная комбинация химиопрепаратов, дозы и способы введения.
Этапы лечения:
- достижение ремиссии болезни
- закрепление ремиссии
- поддерживающая терапия
- профилактика / лечение осложнений
Химиотерапию в части случаев дополняют активной и пассивной иммунотерапией: вакцинами БЦЖ, введением лейкозных клеток, интерферонами, противооспенной вакциной и т.д. Сегодня исследуется эффективность методов трансплантации пуповинной крови, костного мозга, стволовых клеток.
Также необходимо симптоматическое лечении при лейкемии у детей:
- проведение гемостатической терапии
- переливание эритроцитарной и тромбоцитарной массы
- дезинтоксикационные мероприятия (гемосорбция, внутривенные инфузии, плазмаферез, плазмосорбция)
- антибиотикотерапия инфекционных осложнений
Прогноз лейкоза у детей
Прогноз зависит от возраста ребенка, когда у него возник лейкоз, от стадии диагностирования и прочих факторов. Худший прогноз дают детям, у которых лейкоз возник в возрасте до 2-х лет и старше 10-ти лет; у детей с диагнозом гепатоспленомегалии и лимфаденопатии; с нейролейкозом на момент диагностирования лейкемии. Также плохой прогноз у детей с Т- и В-клеточными вариантами лейкоза, при бластном гиперлейкоцитозе.
Благоприятный прогноз при остром лимфобластном лейкозе L1 типа; в случаях раннего начала лечения, при быстром достижении ремиссии; у детей в возрасте 2-10 лет. У девочек с острым лимфобластным лейкозом вероятность излечение несколько выше, чем у мальчиков.
При непроведении специфического лечения лейкоза у детей, гарантирован смертельный исход. Современная химиотерапия позволяет обеспечить отсутствие рецидивов на протяжении 5 лет у большинства детей. О вероятном выздоровлении можно говорить, если рецидива лейкоза не было 6-7 лет.
Классификация лейкозов
Выделяют две формы заболевания — острую и хроническую. Но это не то же самое, что, например, острая и хроническая инфекция. В случае с лейкозом это совершенно разные заболевания. Острая форма развивается, когда мутации происходят в незрелых бластных клетках крови. Хроническая — результат генетических дефектов в более зрелых клетках.
- Разновидности острых лейкозов: лимфобластные, миелогенные, миелопоэтические дисплазии.
- Разновидности хронических лейкозов: нейтрофильные, миелоцитарные, базофильные, моноцитарные, волосатоклеточные, эритромиелозы, лимфолейкозы, лимфоматозы, гистиоцитозы, тромбоцитемии.
Это деление основано на типе клеток, в которых происходят патологические изменения при заболевании.
При остром миелогенном (миелоидном) лейкозе мутации происходят в миелоидных клетках, которые в норме в процессе кроветворения дают начало всем клеткам крови: эритроцитам, лейкоцитам и тромбоцитам. В итоге, функции всех этих кровяных телец нарушаются. Заболевание наиболее распространено у людей старше 65 лет, у мужчин встречается чаще, чем у женщин. Оно быстро прогрессирует.
При остром лимфобластном лейкозе (лимфолейкозе) нарушение развивается в незрелых лимфоидных клетках — предшественниках лимфоцитов. Без лечения болезнь быстро прогрессирует. Чаще всего лимфолейкозы встречаются у детей 3–5 лет, но могут развиваться у людей старше 75 лет.
Наиболее распространенной формой лейкоза у взрослых людей является хронический лимфолейкоз. Он также поражает лимфоциты, но развивается медленно, может не вызывать никаких симптомов в течение многих лет. Чаще всего болеют люди старше 70 лет.
Хронический миелоидный лейкоз, как и острый, поражает миелоидные клетки, но прогрессирует намного медленнее. Он чаще встречается у взрослых, чем у детей, причем, более распространен среди мужчин.
Волосатоклеточный лейкоз — редкая хроническая форма заболевания, при которой в организме возникают патологически измененные B-лимфоциты со своеобразным фестончатым краем цитоплазмы. При изучении этих клеток под микроскопом кажется, что они покрыты «волосами», за что болезнь и получила свое название.
Признаки острого лейкоза
Как правило, начало заболевания проходит бессимптомно. Затем по причине ухудшения работы кроветворной системы могут остро проявляться симптомы инфекционных заболеваний, из-за понижения уровня тромбоцитов часто возникает гемофилия.
Больные начинают испытывать слабость, сильную утомляемость, одышку, развивается анемия. На этом этапе диагностика показывает заболевание белых кровяных телец. Картина крови характеризуется появлением в лейкограмме недифференцированных клеточных элементов, которые составляют основную массу клеток.
Осложнения представлены в виде инфекционных и язвенно-некротических заболеваний, что встречается более чем у половины больных.
Лечение острого лейкоза
В медицинском центре ОН КЛИНИК ведут прием опытные врачи-онкологи, которые имеют доступ ко всем инновационным программам и лекарственным препаратам в лечении лейкоза. Для правильной оценки состояния больного и назначения необходимого лечения в клинике ОН КЛИНИК проводится тщательное медицинское обследование.
Основным путем является химиотерапия. В основном применяются цитостатические (останавливающие рост опухоли) препараты. Также применяется лучевая терапия.
При возникновении вторичной инфекции пациенту назначают соответствующую противовоспалительную терапию и переливание компонентов крови. Достаточно часто применяется пересадка костного мозга.
Прогноз при остром лейкозе у взрослых
Ответ на вопрос «Сколько живут при остром лейкозе» зависит не только от лечащих врачей, но и от внимательности пациента к своему здоровью и своевременного обращения за медицинской помощью. Как показывает статистика, полной ремиссии при своевременном начале лечения острого лейкоза удается добиться у 80-90% больных. Больные во второй стадии ремиссии являются кандидатами на трансплантацию костного мозга с вероятностью долговременного выживания до 80%.
Автор статьи
Бисеков Саламат Хамитович
Медицинский директор холдинга, главный врач ОН КЛИНИК на Цветном, хирург, флеболог
Лечение тяжелого недуга
На самый частый вопрос, лечится ли лейкоз у детей, к сожалению, однозначно ответить нельзя. Статистика оперирует следующими фактами: 10-20% детей вылечиться не удается. Однако врачи утверждают, что лейкозы у детей — не приговор, и 80-90% детей вылечиваются благодаря ранней диагностике и возможностям современной медицины.
Лечение лейкоза у детей осуществляется строго в стационаре под постоянным наблюдением медицинского персонала. Поскольку организм ребенка подвержен быстрому инфицированию, ему выделяют отдельную палату, исключают внешние контакты, требуют ношения повязки, защищающей дыхательные органы.
При лейкозе у детей, для лечения которого требуется много времени и сил, важно набраться терпения родителям и во всем поддерживать ребенка для достижения стойкой ремиссии недуга. Основным терапевтическим методом при лейкемии является полихимиотерапия, проводимая при строгом соблюдении правил, сроков и дозы препаратов
Главная задача врача — подобрать точную дозировку лекарств, чтобы уничтожить патологические клетки и не навредить здоровью маленького пациента. Часто процесс лечения сопровождается очень тяжелым состоянием больного
Основным терапевтическим методом при лейкемии является полихимиотерапия, проводимая при строгом соблюдении правил, сроков и дозы препаратов. Главная задача врача — подобрать точную дозировку лекарств, чтобы уничтожить патологические клетки и не навредить здоровью маленького пациента. Часто процесс лечения сопровождается очень тяжелым состоянием больного.
В дополнение к химиотерапевтическому лечению лейкоза лечащий врач назначает иммунотерапию, включающую введение вакцин БЦЖ, оспы, лейкозных клеток.
В отдельных случаях прибегают к пересадке костного мозга, стволовых клеток.
Исходя из того, какие проявляются у детей симптомы, лечение лейкемии может варьироваться.
В целом терапия, устраняющая симптомы болезни, включает следующие процедуры:
- переливание крови;
- назначение кровоостанавливающих препаратов при геморрагическом синдроме;
- антибиотики для лечения инфекций, часто сопровождающих лейкоз;
- дезинтоксация путем проведения плазмафереза, гемосрбции.
Терапия детского лейкоза поддерживается правильным сбалансированным питанием:
- отказом от жирной, острой, маринованной продукции;
- ограничением употребления полуфабрикатов;
- употреблением свежей, только что приготовленной пищи в теплом жидком виде;
- полным исключением пробиотиков.
Можно ли предотвратить повторное развитие лейкемии? Врачи отвечают положительно, если строго следовать врачебным рекомендациям и вести здоровый образ жизни.
Online-консультации врачей
| Консультация педиатра |
| Консультация массажиста |
| Консультация детского психолога |
| Консультация иммунолога |
| Консультация специалиста в области лечения стволовыми клетками |
| Консультация дерматолога |
| Консультация хирурга |
| Консультация инфекциониста |
| Консультация сексолога |
| Консультация андролога-уролога |
| Консультация вертебролога |
| Консультация оториноларинголога |
| Консультация гомеопата |
| Консультация эндоскописта |
| Консультация пульмонолога |
Новости медицины
Футбольные фанаты находятся в смертельной опасности,
31.01.2020
“Умная перчатка” возвращает силу хвата жертвам травм и инсультов,
28.01.2020
Назван легкий способ укрепить здоровье,
20.01.2020
Топ-5 салонов массажа в Киеве по версии Покупон,
15.01.2020
Новости здравоохранения
Глава ВОЗ объявил пандемию COVID-19,
12.03.2020
Коронавирус атаковал уже более 100 стран, заразились почти 120 000 человек,
11.03.2020
Коронавирус атаковал 79 стран, число жертв приближается к 3200 человек,
04.03.2020
Новый коронавирус атаковал 48 стран мира, число жертв растет,
27.02.2020
Детская лейкемия
Распознавание признаков лейкемии у ребенка может быть затруднено. Ребенок, возможно, не сможет описать свои симптомы так же легко как взрослый.
Некоторые из наиболее распространенных признаков и симптомов лейкемии у детей: потеря аппетита, кровоточивость десен, головная боль, легкое кровотечение, легкая синева кожных покровов, лихорадка без других признаков инфекции, проблемы с болью при дыхании, сыпь, опухшие лимфатические узлы, которые человек может чувствовать под мышками, над ключицей или в паху, необъяснимая усталость, непреднамеренная потеря веса.
Многие из этих симптомов могут напоминать другие детские болезни, такие как грипп, респираторно-синцитиальный вирус, или пневмония.
Лейкемия у взрослых
Симптомы лейкоза у взрослых могут варьироваться от общего чувства нездоровья до отека брюшной полости из-за проблем с селезенкой — органом иммунной системы. Человек может испытывать следующие симптомы.
Неспецифические симптомы
Иногда человек может испытывать симптомы, напоминающие грипп, которые он необязательно ассоциирует с лейкозом. Эти симптомы обычно связаны с разрушением клеток крови в организме и увеличением количества энергии, необходимой организму для борьбы с болезнью.
Симптомы включают в себя: потеря аппетита, лихорадка, ночные поты, необъяснимая потеря веса. Человек может часто связывать эти симптомы с лейкозом, когда врач их диагностирует.
Вздутие живота
При увеличении количества лейкозных клеток они могут начать накапливаться в селезенке и печени. Наличие избытка клеток может привести к увеличению этих органов. В результате человек может испытывать чувство наполненности или отека брюшной полости.
Проблемы с кровотечением
Некоторые виды лейкемии могут разрушать тромбоциты, тип клеток крови, которые помогают остановить кровотечение. В результате человек может заметить, что он кровоточит дольше, если у него есть порез. У него также могут быть кровоточащие десны или частые носовые кровотечения.
Боль в костях или суставах
Аномальные клетки могут накапливаться вблизи или внутри костей, что может вызвать необъяснимую боль в костях или суставах. Эта боль может варьироваться от тупой боли до сильной боли и дискомфорта.
Увеличение числа инфекций
Лейкемия может разрушать лейкоциты, которые помогают бороться с инфекциями. В результате люди с этим заболеванием могут испытывать более высокие уровни инфекции и лихорадки из-за низкого количества лейкоцитов. Человек может чувствовать, что он всегда болен и борется с различными вирусными и бактериальными заболеваниями. Температура при этом может не повышаться.
Увеличение лимфатических узлов
Лимфатические узлы являются ключевым аспектом иммунной системы организма, поскольку они отфильтровывают жидкость и потенциально вредные вещества из организма. Если лейкозные клетки распространяются и размножаются, они могут достигать лимфатических узлов в организме.
Человек или врач могут чувствовать лимфатические узлы как заполненные жидкостью комки под кожей. Общие места, где может происходить увеличение лимфатических узлов, включают: любую сторону паха, стороны шеи, под руками. Иногда опухание лимфатического узла происходит не до такой степени, что человек может чувствовать опухшие узлы.
Синдром верхней полой вены (SVC)
У некоторых людей наблюдается лейкоз, который поражает Т-клетки в тимусе. Тимус — это железа около трахеи, или дыхательного горла, которая действует как орган иммунной и эндокринной системы. Если в тимусе присутствуют лейкозные клетки, железа может начать набухать и оказывать давление на SVC.
Эта крупная вена транспортирует кровь к сердцу из верхней части тела. Давление со стороны вилочковой железы на SVC может привести к скоплению крови в венах, что может привести к головокружению, головным болям и опуханию груди, рук, лица и шеи.
Некоторые люди могут даже испытывать изменения в мышлении и сознании из-за нарушения кровотока из вены. Синдром SVC является серьезным медицинским осложнением лейкемии, которое требует немедленного лечения.
Диагностика лейкоза в Медицинском центре “Парацельс”
Лечением лейкемий занимается онкогематолог в специализированном гематологическом отделении. Туда дети попадают по направлению педиатра или неонатолога (дети до 1 месяца)
Очень важно, чтобы эти специалисты имели онконастороженность и были знакомы с международными рекомендациями по диагностике лейкозов.
Специалисты клиники “Парацельс” работают по принципам доказательной медицины (международным протоколам, составленным на основе клинических испытаний). Это сводит к минимуму вероятность постановки ложного диагноза.
Также в нашем медицинском центре разработаны и применяются Годовые программы наблюдения за детьми. Это всесторонний подход наших детских врачей к наблюдению за состоянием здоровья вашего ребёнка.
Программы включают в себя комплексное обследование ваших детей, а также всю необходимую аппаратную и лабораторную диагностику рекомендованную Министерством Здравоохранения РФ. В рамках программ ваш ребёнок получит качественное медицинское обслуживание с применением высокоточного оборудования экспертного класса.
Записаться на приём к врачу можно каждый день, без выходных, выбрав удобный для Вас способ:
Записаться к врачу по телефону:
г. Сергиев Посад 8 496 554 74 50
г. Александров 8 492 446 97 87
Оставить заявку (мы перезвоним в ближайшее время)
Самостоятельно через Личный кабинет
Через директ в Instagram, VK,
Доступны онлайн-консультации специалистов
С заботой о Вашем здоровье, Медицинский центр “Парацельс”
Что провоцирует / Причины Хронического миелоидного лейкоза:
Как и подавляющее большинство других лейкозов, хронический миелоидный лейкоз возникает в результате приобретенного (т. е. не врожденного) повреждения хромосомного аппарата одной-единственной стволовой клетки костного мозга.
Точная причина такого изменения хромосом у пациентов с ХМЛ пока неизвестна. Скорее всего, происходит случайный обмен генетическим материалом между хромосомами, которые на определенной стадии жизни клетки расположены в непосредственной близости друг от друга.
Остается спорным вопрос о влиянии на заболеваемость ХМЛ таких факторов, как малые дозы радиации, слабое электромагнитное излучение, гербициды, инсектициды и т. д. Достоверно доказано увеличение частоты развития ХМЛ у лиц, подвергшихся воздействию ионизирующей радиации. Среди химических агентов связь с возникновением ХМЛ установлена только для бензола и иприта.
Субстрат хронического миелолейкоза составляют в основном созревающие и зрелые клетки гранулоцитарного ряда (метамиелоциты, палочкоядерные и сегментоядерные гранулоциты).
Стадии острого лейкоза
Их всего три:
- Начальная стадия. В этот период все биохимические показатели крови могут быть в норме или немного изменяться. Появляется небольшая слабость, возвращаются хронические заболевания, бактериальные и вирусные инфекции.
- Развернутая стадия. В этот период при таком заболевании, как лейкоз крови, симптомы ярко выражены. Два варианта выхода из данной ситуации: происходит обострение заболевания или ремиссия. При обострении совершается переход в терминальную стадию, при ремиссии необходимо выждать время. Только через пять лет и более можно говорить о полном излечении.
- Терминальная стадия. Система кроветворения полностью подавлена, возникает большая вероятность летального исхода.