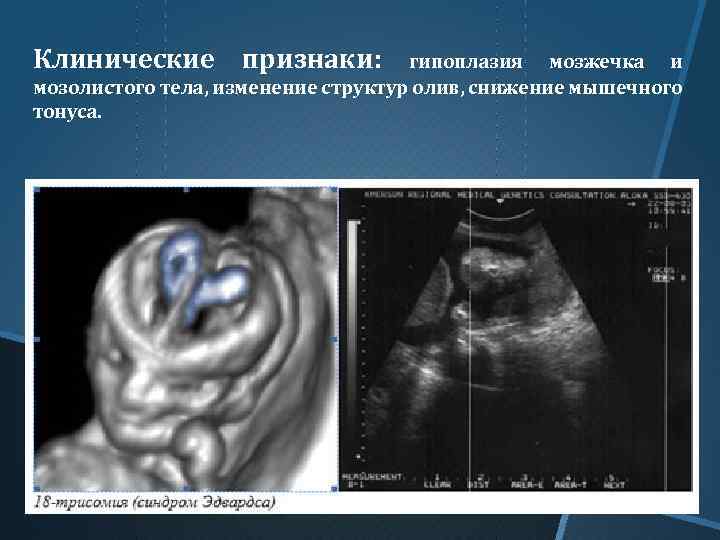
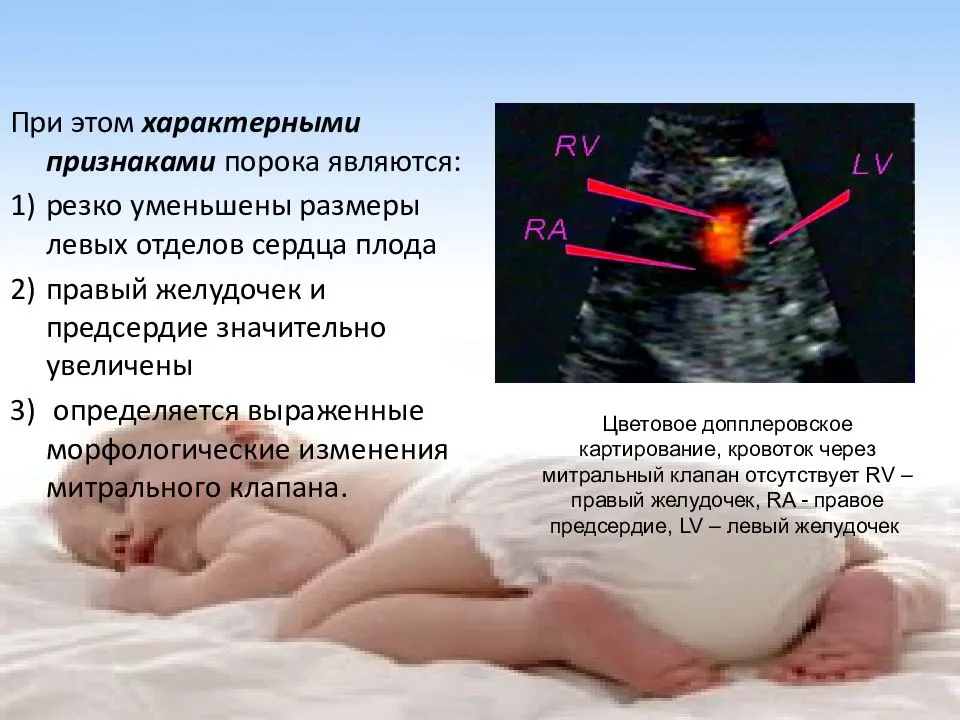
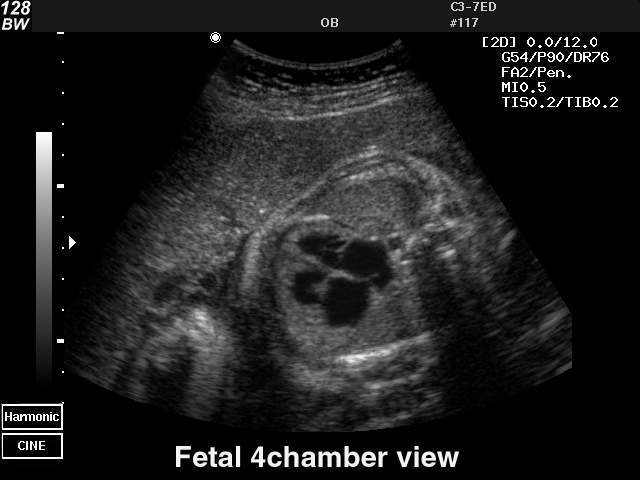
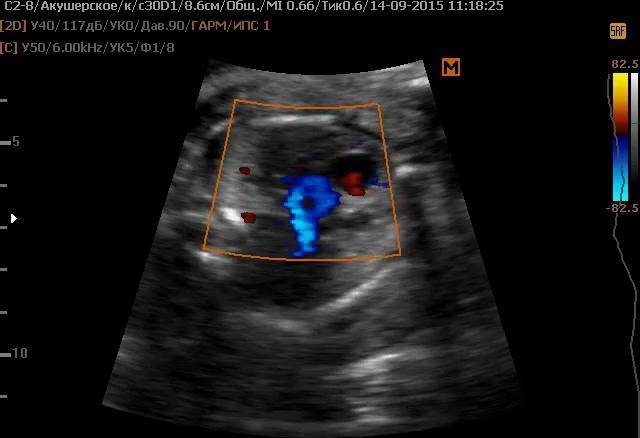
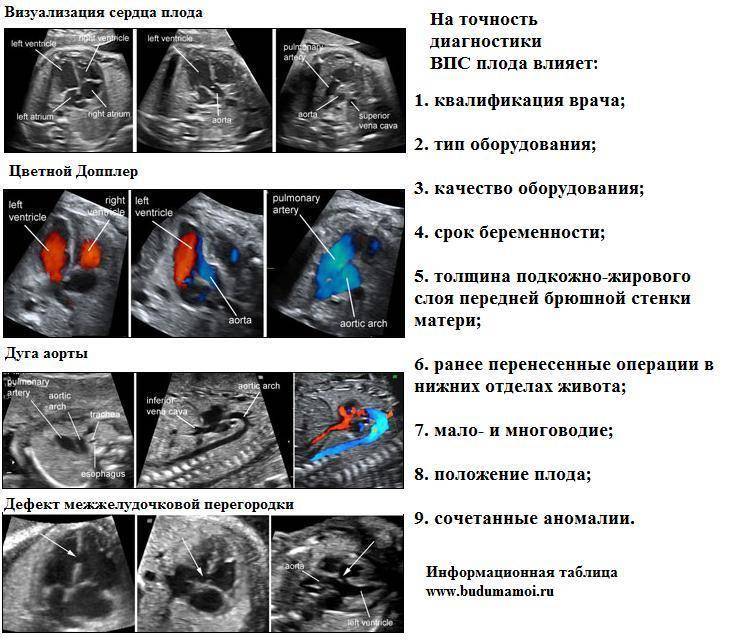
Особенности диагностики пороков сердца у плода
Первый ультразвуковой скрининг беременным женщинам проводится на сроках 11-13 недель. Процедура помогает выявить такие сложные пороки у плода, как:
- атрезия легочной артерии;
- отклонение сердечной оси;
- увеличенную толщин воротникового пространства;
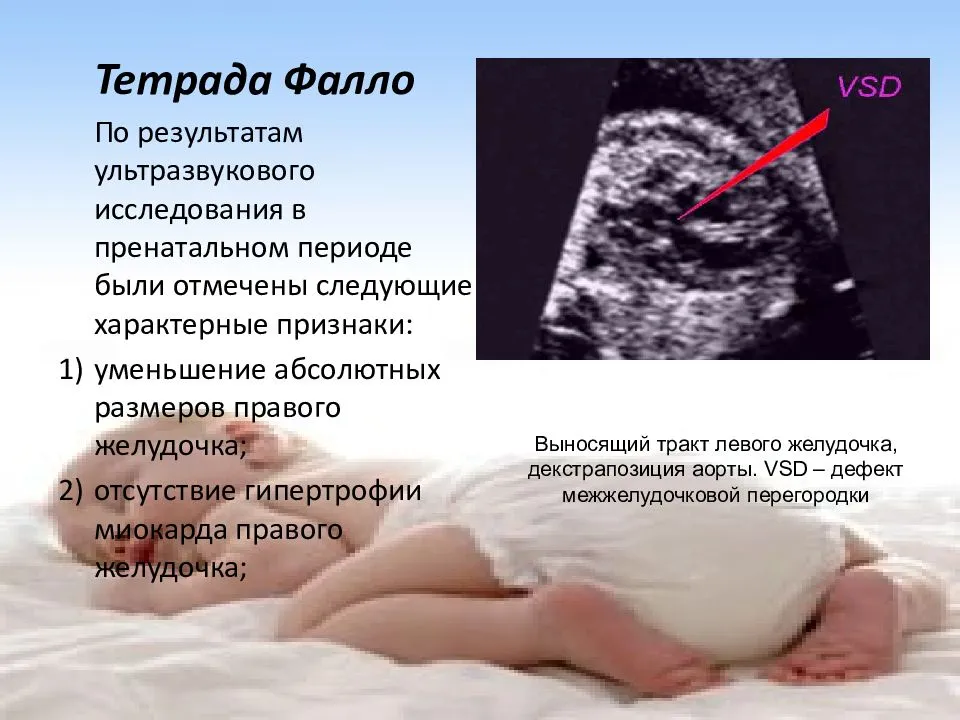
- дефект межжелудочковой перегородки.
При детальном обследовании медикам удается выявить до 90% сердечных пороков именно с помощью внутриутробного обследования. Второе проведение скрининга на сроке 18-22 недели беременности уже дает более детальную картину имеющегося отклонения развития плода.
Самыми неблагоприятными считаются сложные пороки:
- аномальное отхождение магистральных сосудов;
- гипоплазия камер сердца;
- атрезии клапанов;
- наличие единственного желудочка.
Перечисленные аномалии развития не позволяют выполнить хирургическую коррекцию. Поэтому при таких пороках врачи дают неблагоприятный прогноз для жизни будущего ребенка.
Основная цель внутриутробной диагностики — сделать грамотный анализ течения беременности. При выявлении у плода кардиальной патологии врачу предстоит определить точность полученных диагностических данных с учетом развития других органов у плода.
Причины врожденных пороков
Вопреки устоявшемуся мнению, что врожденные пороки сердца имеют генетическую природу происхождения, такая связь обнаруживается в редких случаях. Намного чаще негативное влияние на формирующийся плод оказывают внешние факторы:
- вирусные инфекции: например, краснуха;
- хронические патологии у матери;
- алкоголизм и наркомания;
- ионизирующее излучение;
- прием некоторых лекарственных препаратов.
Но влияние на формирование пороков оказывает не только состояние здоровья матери, но и отца. К факторам риска также относится угроза прерывания беременности, мертворождение в анамнезе, а также наличие в семье детей с пороками развития. Конечно, даже на основе таких факторов невозможно дать точный прогноз, поэтому в подобных ситуациях родителей направляют на генетическую экспертизу.
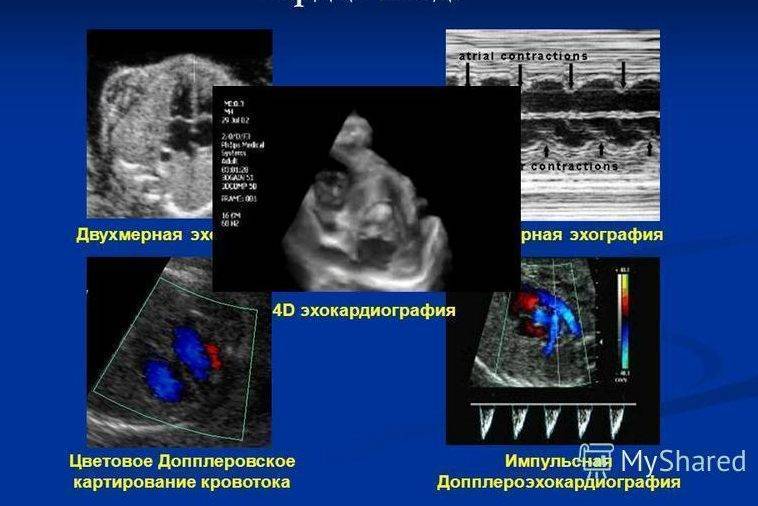
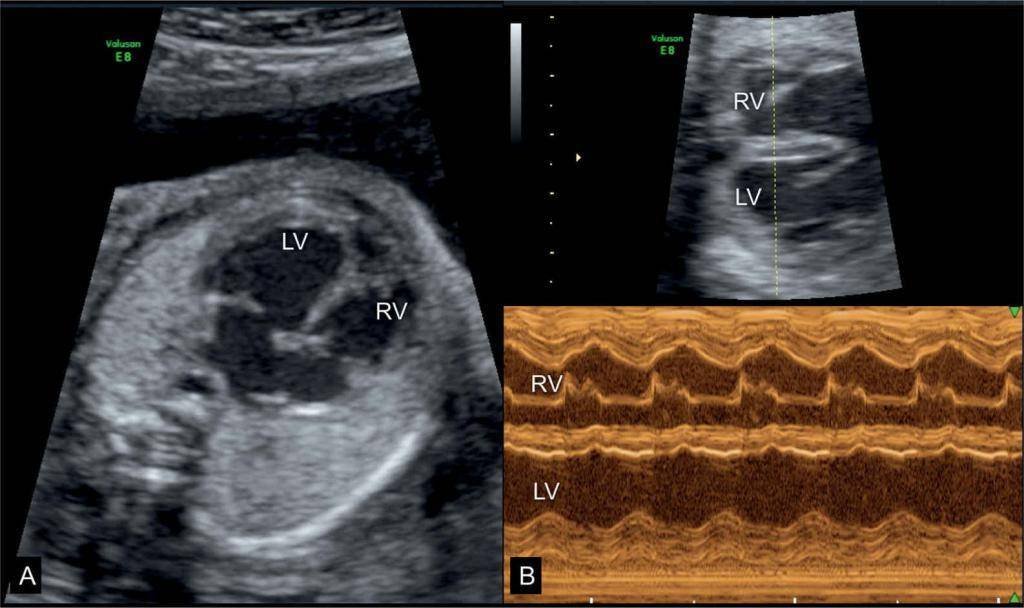
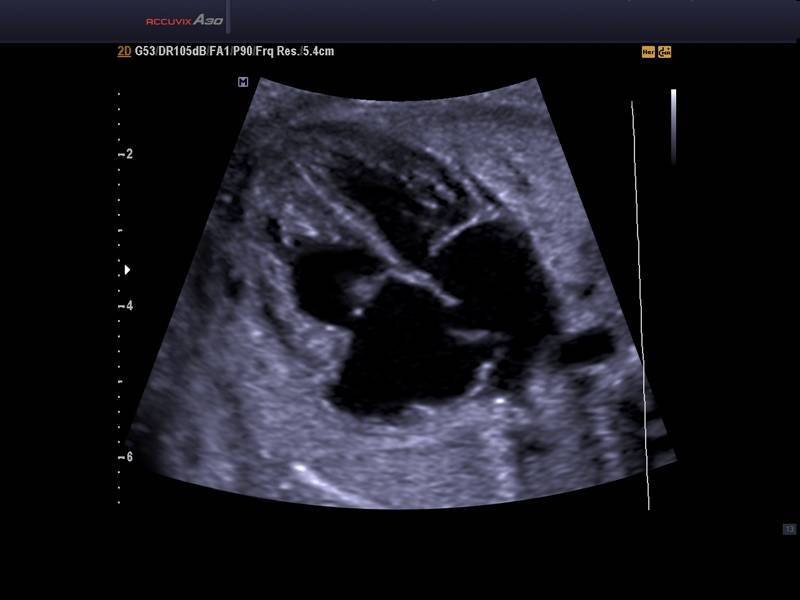
Как выполняется ЭХО сердца плода
Эхо плода — это полностью безопасное, безболезненное и неинвазивное исследование. Для женщины оно практически не отличается от стандартного ультразвукового исследования, проводимого несколько раз во время беременности.
Сначала врач наносит на живот будущей мамы специальный гель, улучшающий прохождение УЗИ. Затем он прикладывает к коже головку ультразвукового аппарата. Генерируемый ультразвук отражает структуры сердца и кровь плода, текущую в сердце, а затем возвращается на устройство, где результат обрабатывается.
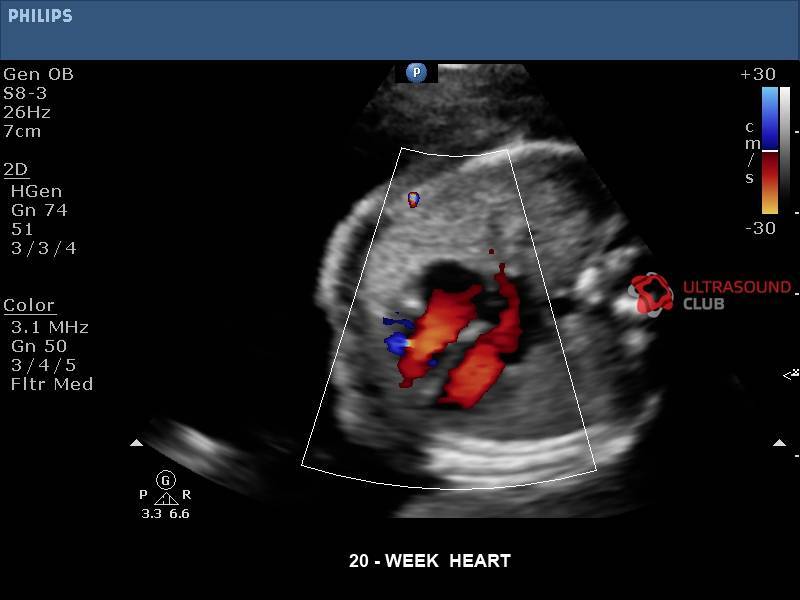
Таким образом, на мониторе будут показаны грудь и сердце ребенка. Врач может оценить структуру и функцию органа, а также проверить частоту сердечных сокращений. Оборудование также позволяет получать изображения кровотока через сердце (ультразвуковая допплерография). Благодаря этому обследование даже точнее стандартного УЗИ.
Эхокардиография обычно проводится между 19 и 24 неделями беременности, когда все структуры сердца развиты и хорошо видны. Это занимает от 15 минут до 1 часа, в зависимости от технических условий теста.
Также возможно сделать раннее эхо сердца плода на сроке 14-18 недель беременности, особенно у пациенток с аномальными результатами двойного теста, серологическим конфликтом, после амниоцентеза, инфекцией во время беременности. Полную оценку сердца плода следует провести повторно после 18 недель беременности.
Аневризма межпредсердной перегородки (АМПП)
Аневризма межпредсердной перегородки – еще один врожденный порок развития. Достаточно часто это состояние наблюдается у вполне здоровых детей: с возрастом образование самостоятельно исчезает. Однако, аневризма межпредсердной перегородки представляет существенную опасность в тех ситуациях, когда она сочетается с другими врожденными пороками сердца, а также не исчезает самостоятельно.
Аневризма межпредсердной перегородки по своей сути представляет выпячивание стенки предсердия в одну из сторон. Наиболее часто аневризма выпячивается в сторону открытого овального окна (или того места, где оно располагалось). Это связано с тем, что сердечная мышца в этом месте еще недостаточно прочная и легко деформируется под воздействием внешних факторов. Овальное окно – это необходимость для ребенка в период внутриутробного развития, так как кровеносная система функционирует особым образом. Легочное дыхание у ребенка в утробе матери отсутствует, поэтому овальное окно способствует равномерному распределению крови в правом и левом предсердии, большом и малом круге кровообращения. Так органы ребенка получают достаточное питание и кислород. Однако, после рождения большой и малый круг должны быть изолированы друг от друга. Это необходимо для того, чтобы венозная и артериальная кровь не смешивались.
Однако, во врачебной практике нередки случаи, когда овальное окно остается открытым длительное время (более 12 месяцев). Давление тока крови приводит к тому, что стенка миокарда деформируется и выпячивается. Аневризма образуется в «слабом» месте, именно по этой причине она чаще всего образуется в сочетании с другими сердечными пороками.
Аневризма межпредсердной перегородки классифицируется в зависимости от направления выпячивания:
- аневризма межпредсердной перегородки с выпячиванием в правое предсердие;
- аневризма межпредсердной перегородки с выпячиванием в левое предсердие;
- аневризма межпредсердной перегородки с S-образным выпячиванием (разные части перегородки выбухают в разные предсердия).
Прогноз считается благоприятным в том случае, если не происходит перераспределения тока крови в предсердиях. Если же в легочном стволе нарастает кровяное давление, то развивается легочная гипертензия.
Наиболее частыми причинами развития патологии являются:
- инфекционные заражения матери во время беременности;
- плохая экологическая обстановка;
- стрессы матери во время беременности;
- авитаминоз во время беременности;
- гипоксия плода.
Возможно ли развитие аневризмы межпредсердной перегородки у взрослых? Да, это одно из главных отличий этой патологии от других врожденных пороков сердца. Однако, это состояние все же крайне редко развивается у взрослых: только после перенесенного обширного инфаркта миокарда.
При отсутствии сочетания АМПП с другими пороками сердца существенные нарушения умственного и физического развития отсутствуют, а клинические симптомы выражены слабо. А вот при сочетании этой патологии с другими пороками могут наблюдаться такие проявления, как:
- тахикардия (повышение частоты сердечных сокращений);
- акроцианоз (синюшность кожи в носогубном треугольнике);
- одышка (у младенцев может наблюдаться при кормлении грудью);
- плаксивость, беспокойство младенца;
- нарушения сна.
В более старшем возрасте могут наблюдаться такие проявления, как:
- увеличение частоты сердечных сокращений;
- боль в груди в области сердца;
- повышенная утомляемость;
- ощущение слабости;
- головокружение;
- потеря аппетита;
- сонливость и др.
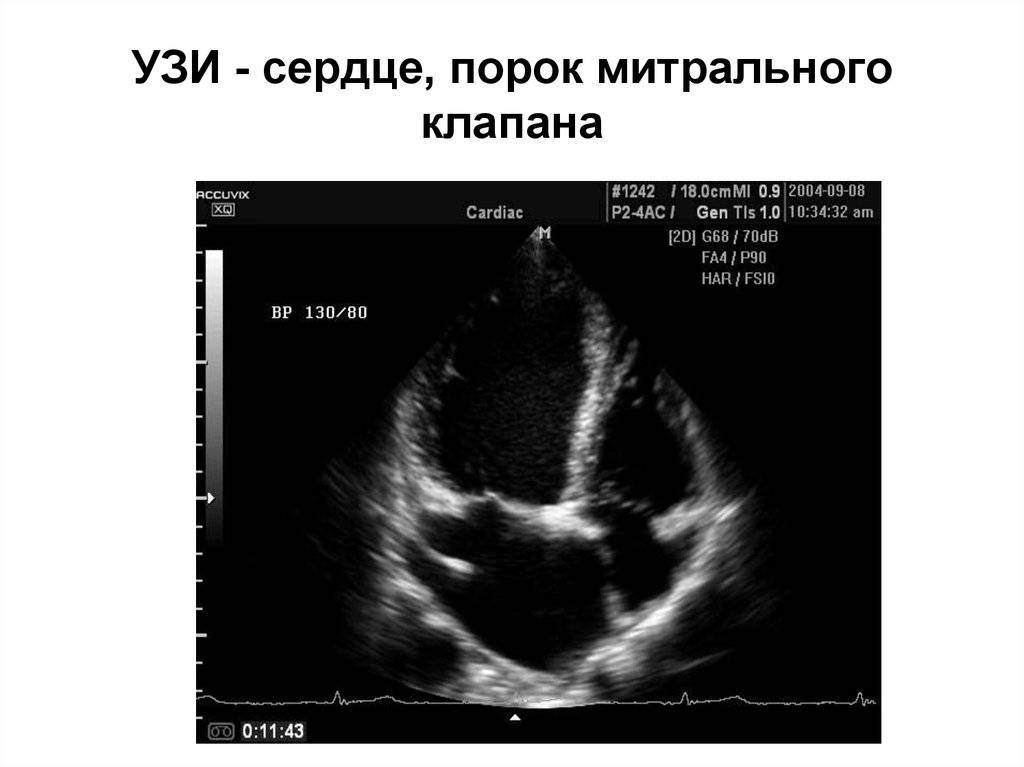
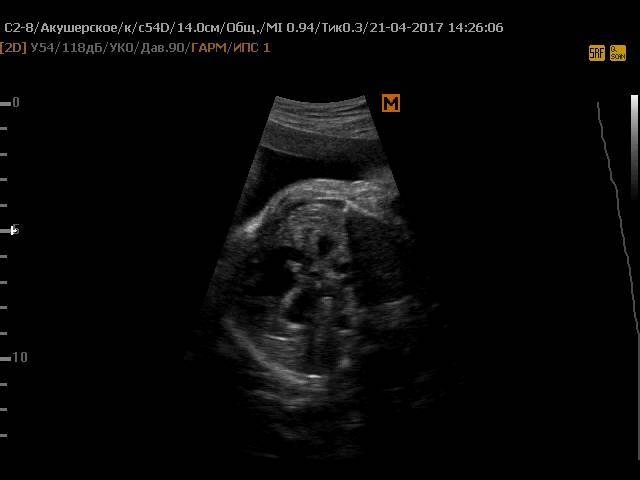
Основным способом выявления патологии у ребенка является УЗИ сердца. Альтернативное название манипуляции – ЭХО-кардиография. Данная процедура абсолютно безболезненна и безопасна, поэтому является методикой выбора при диагностике многих врожденных патологий сердца. Для того чтобы увеличить информативность исследования, необходимо использовать современные аппараты УЗИ, а прием должны вести опытные специалисты, которые способны заметить даже небольшие нарушения гемодинамики. Такой подход позволяет обеспечить достоверную диагностику патологий даже у самых маленьких пациентов.
Нетяжелые формы аневризмы межпредсердной перегородки чаще всего не требуют специального лечения. Однако, ребенок все же нуждается в регулярном наблюдении специалиста: следует посещать кардиолога не реже 1 раза в 12 месяцев, а также регулярно проходить УЗИ сердца.
Кроме того, детям рекомендуются легкие, незначительные физические нагрузки, а также психоэмоциональный покой. Ребенку необходимо обеспечить полноценное, рациональное питание, а также необходимый (по возрасту) сон. Кроме того, для детей с АМПП очень полезны сеансы психотерапии и аутотренинги.
Результаты исследования
Здесь уместно отметить, что внутриутробный скрининг сегодня получил широкое распространение во всем мире. Такие мероприятия проводятся в детской многопрофильной поликлинике “Эдкарик”. Поэтому все женщины, проживающие в Калининграде, могут пройти обследование, направленное на выявление пороков сердца у будущего ребенка.
К слову сказать, по последним данным статистики их 48 плодов со сложными пороками в 40 случаях патология была выявлена именно во время перинатальной диагностики. Каждая женщина имеет право сама решить, стоит ли ей рожать ребенка с крайне плохим прогнозом для жизни.
Сложность данного метода диагностики заключается в том, что неправильное положение плода может помешать проведению скрининга. Также осложняет процедуру многоводие и большой срок беременности (свыше 35 недель). Но подобные помехи осложняют ультразвуковое исследование и других органов плода, а не только сердечно-сосудистой системы.
И последнее замечание, на которое следует обратить внимание: проходить обследование во время беременности стоит лишь в учреждениях, имеющих лицензию на осуществление услуг такого рода. Работа частного детского центра “Эдкарик” подкреплена наличием всем необходимым разрешительных документов
Поэтому заключениям, сделанным нашими специалистами, можно доверять.
В качестве итога
Дородовая диагностика — это передовой метод исследования. С его помощью удается выявить у плода не только тяжелые пороки сердца, но также целый ряд других несовместимых с жизнью заболеваний. Например, синдром Дауна и Эдвардса сегодня тоже диагностируют еще на этапе гестации. Специалисты калининградской детской поликлиники “Эдкарик” обладают необходимыми знаниями и опытом, чтобы на качественном уровне выполнить весь комплекс диагностических процедур. Кроме высокого профессионализма наших детских кардиологов наших клиентов порадует:
- внимательное отношение персонала;
- полное отсутствие очередей;
- доброжелательная атмосфера в клинике;
- комфортные условия во время прохождения всех процедур.
Ко всему перечисленному можно добавить еще один существенный плюс — это вполне демократичные цены на все виды услуг.
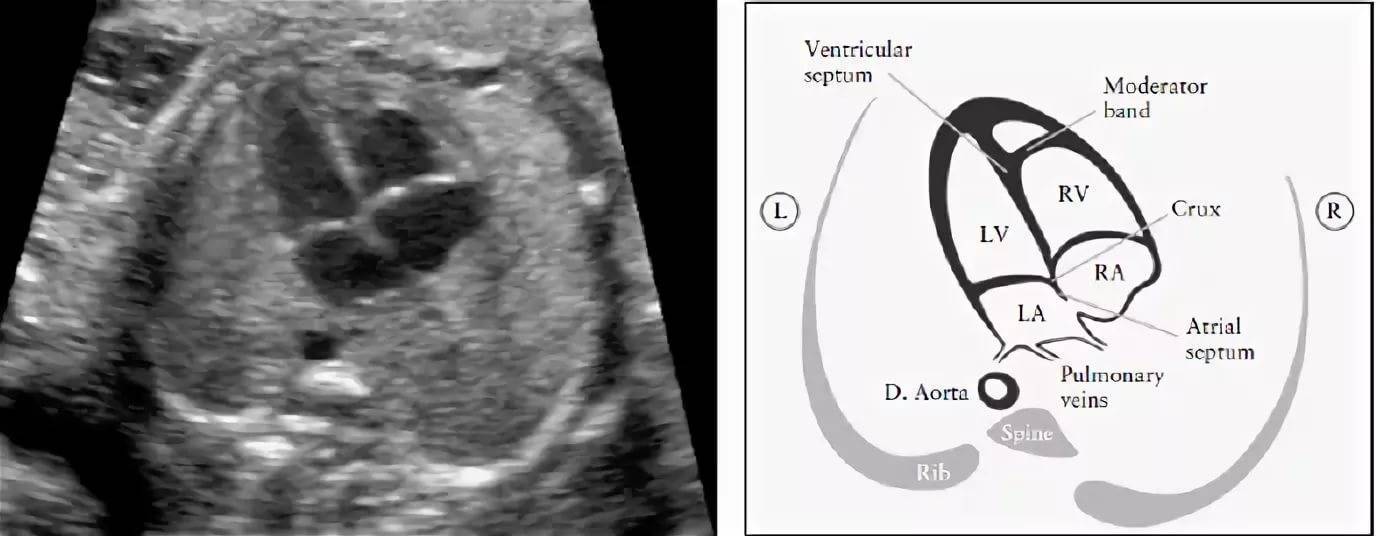
Анатомия сердца
Перед тем как начать говорить о сердечных пороках, необходимо понять, как устроено сердце. У человека этот орган состоит из 4-х камер:
- правое предсердие;
- левое предсердие;
- правый желудочек;
- левый желудочек.
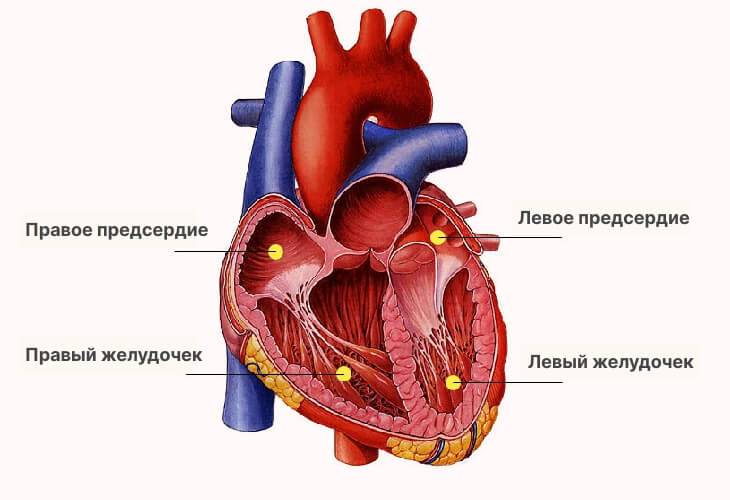
В правое предсердие впадают большая и малая полые вены, которые завершают большой круг кровообращения. Под ним располагается правый желудочек, который переходит в легочную артерию.
В левое предсердие впадают легочные вены, которые несут кровь, богатую кислородом от легких. Через отверстие с клапаном кровь попадает в левый желудочек, а затем – в аорту. Аорта является началом большого круга кровообращения, который насыщает все органы и системы питательными веществами и кислородом.
При врожденных пороках развития может нарушаться как состояние строения сердца и структуры, так и близлежащих к нему сосудов. Именно поэтому при рождении требуется комплексная диагностика для оценки состояния ребенка.
Причины появления врожденных пороков сердца
Повлиять на развитие врожденных пороков сердца может большое количество факторов. Среди них:
- хромосомные нарушения (5%);
- генные мутации (2–3%);
- влияние факторов окружающей среды (1–2%).
Чаще всего основной причиной врожденных пороков является полигенно-мультифакториальная предрасположенность (около 90%).
Хромосомные нарушения
Могут проявляться качественным (изменением структуры) или количественным (изменением количества) хромосом. Они приводят к множественным аномалиям в организме, в том числе затрагивают сердце. Например, трисомия аутосом чаще всего приводит к дефектам межпредсердной и межжелудочковой перегородок, а также их сочетаниям. Если аномалии затронули половые хромосомы, то преимущественно возникают коарктация аорты или дефект межжелудочковой перегородки.
Генные мутации
Генные мутации являются следствием точечных изменений в геноме человека. Однако, даже они могут приводить к множественным нарушениям деятельности внутренних органов. Врожденные пороки сердца могут являться следствием аутосомно-доминантных нарушений (синдром Марфана, Нунан, Крузона, Холта-Орама и т.д.), а также аутосомно-рецессивных (синдром Карпентера, Робертса Картагенера и т.д.). Кроме того, существуют генные мутации, которые связаны с X-хромосомами (Гунтера, Аазе, Гольтца и т.д.)
Влияние факторов окружающей среды
К факторам внешней среды, которые могут оказывать повреждающее действие, относятся:
- вирусные заболевания матери во время беременности;
- радиационное излучение;
- некоторые группы лекарственных препаратов;
- вредные привычки матери как во время беременности, так и до нее;
- производственные вредности.
Полигенно-мультифакториальная предрасположенность
Оказывает наибольшее влияние на формирование плода. Основные признаки наследования врожденных пороков сердца по этой модели:
- риск возрастает с увеличением числа больных врожденными пороками сердца среди родственников 1 степени;
- родственники реже болеющего пола поражаются чаще;
- чем более тяжелый порок у близкого родственника, тем выше риск его повторения у ребенка.
Наиболее критичным периодом являются первые 3 месяца беременности. Воздействие неблагоприятных факторов в этот период существенно влияет на фетальный органогенез.
Сочетание всех этих факторов приводит к появлению врожденных пороков сердца.
Метаболизм
Метаболизм глюкозы адаптируется в ходе беременности для стимуляции роста плода и подготовки к лактации. Уровень глюкозы у матери натощак снижается на протяжении всей беременности из-за поглощения глюкозы плодом, более высокого периферического потребления и гемодилюции, вызванной увеличением объема . Со второго триместра повышается выработка инсулина и снижается чувствительность к нему, опосредованная гормонами с диабетогенными эффектами, такими как плацентарный лактоген человека, кортизол, пролактин, гормон роста и прогестерон . Экологические и генетические факторы вносят свой вклад в способность матери компенсировать повышенную инсулинорезистентность, а сбой компенсаторных механизмов приводит к развитию гестационного сахарного диабета.
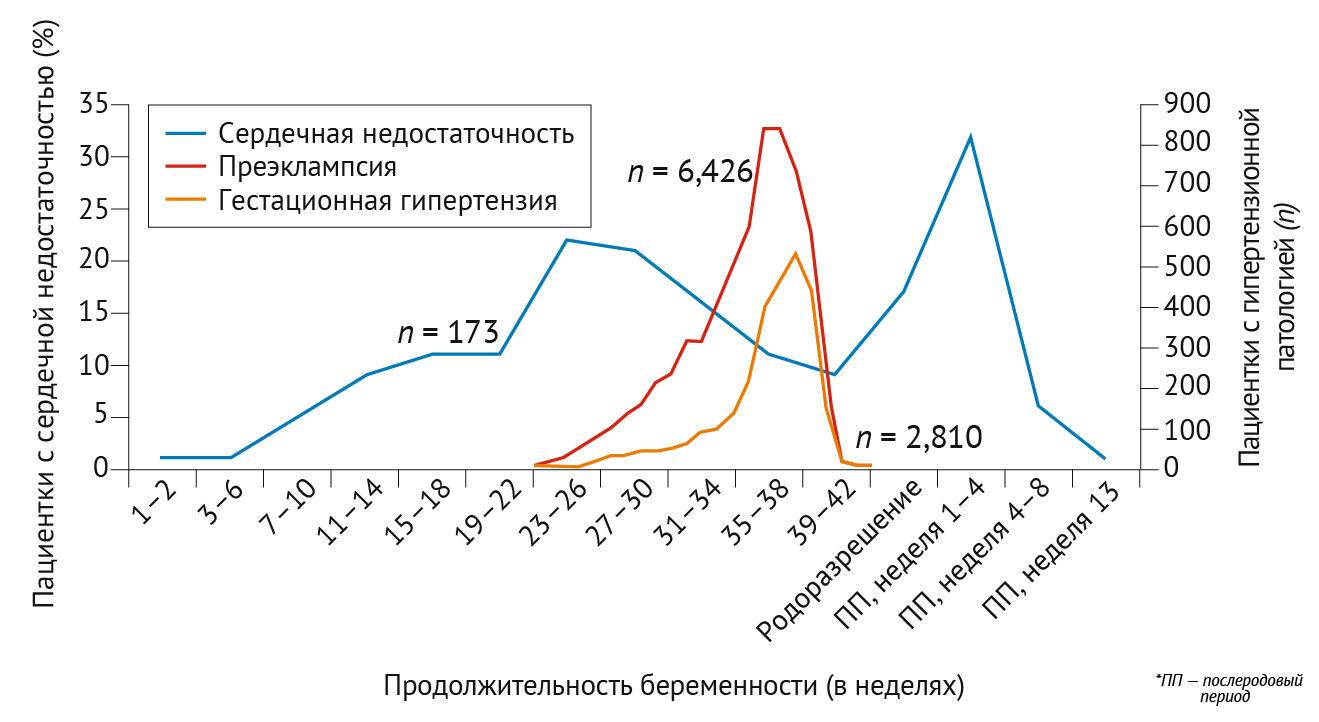
Рисунок 2 | Начало сердечно-сосудистых явлений во время беременности
Левая ось Y и синяя линия представляют процент женщин с сердечной недостаточностью на разных стадиях беременности и послеродового периода (ПП) в The Registry of Pregnancy and Cardiac disease, который был зарегистрирован в 28 странах-участницах. В регистре содержится информация о 173 пациентках с сердечной недостаточностью среди 1321 беременности у женщин со структурным заболеванием сердца. Правая ось Y и красная линия представляют число пациенток с преэклампсией, а оранжевая линия — процент пациенток с гестационной гипертензией в общенациональной обсервационной перинатальной базе данных в Японии, сообщающей о частоте гипертензивных нарушений во время беременности среди женщин без хронической гипертензии. На основе данных REFS .
Сердце в жизни плода
Во время развития плода в сердце должны быть структуры, которые исчезают после рождения. В основном речь идет об овальном отверстии в межпредсердной перегородке, которое соединяет предсердия сердца во время беременности и артериальный проток Боталлы. Его присутствие — это физиологическое явление, которое обеспечивает правильное функционирование кровеносной системы у плода.
Оба отверстия закрываются только после родов. Преждевременное закрытие овального отверстия или протока Боталлы может привести к нарушению функции и работоспособности сердца. К счастью, эхокардиография плода может обнаружить эту аномалию.
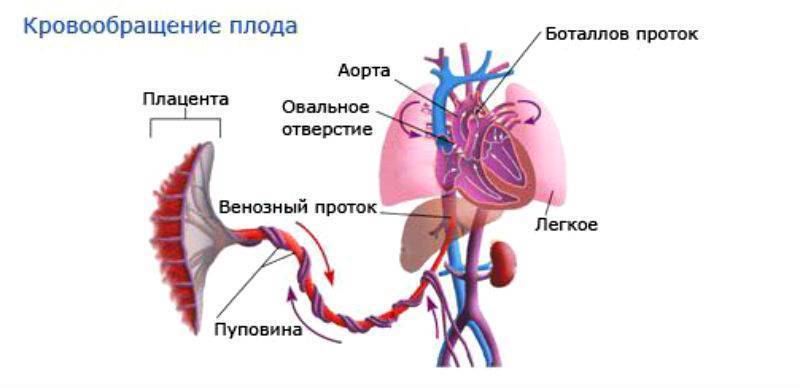 Кровообращение плода и проток Боталлы
Кровообращение плода и проток Боталлы
Другие статьи
Алискандиев Алаудин Магомедович
аллерголог-иммунолог
Что делать, если у ребёнка аллергия?
Аллергия у ребенка – это повышенная чувствительность организма к определенным веществам (аллергенам), которая проявляется необы…
14 февраля 2022
Гарунова Теране Магомедовна
гастроэнтеролог
Превентивная медицина
Превентивная медицина – это более современное направление в медицине. Это медицина будущего, в которое мы уже вступили. Как изв…
4 февраля 2022
Куркина Надежда Германовна
инфекционист, педиатр
Вакцинопрофилактика в Махачкале
Почему мы за профилактические прививки? Стоит ли делать прививки детям? Это вопросы, которые реально волнуют как детских врачей…
14 января 2022
Алиева Наида Рамазановна
узи, узи внутренних органов, узи гинекологии

Гемангиома печени: симптомы, диагностика и лечение
Прежде всего, давайте разберёмся что же это такое – гемангиома? Так называется доброкачественное опухолевое образование сосудис…
11 января 2022
Дыхательная система
Высокое потребление кислорода плодом, плацентой и маткой, повышенная выработка углекислого газа и стимулирующий эффект прогестерона в совокупности вызывают гипервентиляцию . При измерении газов артериальной крови можно обнаружить физиологически компенсированный респираторный алкалоз . Растущая матка поднимает диафрагму, что снижает функциональную остаточную емкость на 20–30 % на полном сроке беременности . Частота дыхания изменяется минимально или вообще не изменяется, но дыхательный объем увеличивается из-за высоких концентраций прогестерона . Это повышение дыхательного объема приводит к увеличению минутной вентиляции на 20–50 % .
Эпидемиология
Аритмии осложняют 67 на 100 тыс. беременностей . Наиболее частыми аритмиями являются фибрилляция предсердий (27 на 100 тыс. беременностей) и наджелудочковая тахикардия (22 на 100 тыс. беременностей) . Суправентрикулярная тахикардия является наиболее частой симптоматической аритмией при беременности и чаще всего возникает на поздних сроках . Несмотря на то, что большинство аритмий, связанных с беременностью, являются доброкачественными, они ассоциированы с высокой материнской смертностью (ОШ 13 при фибрилляции предсердий и ОШ 6 при суправентрикулярной тахикардии) . Желудочковые аритмии редко встречаются во время беременности и чаще всего бывают у женщин с уже существующими сердечно-сосудистыми заболеваниями .