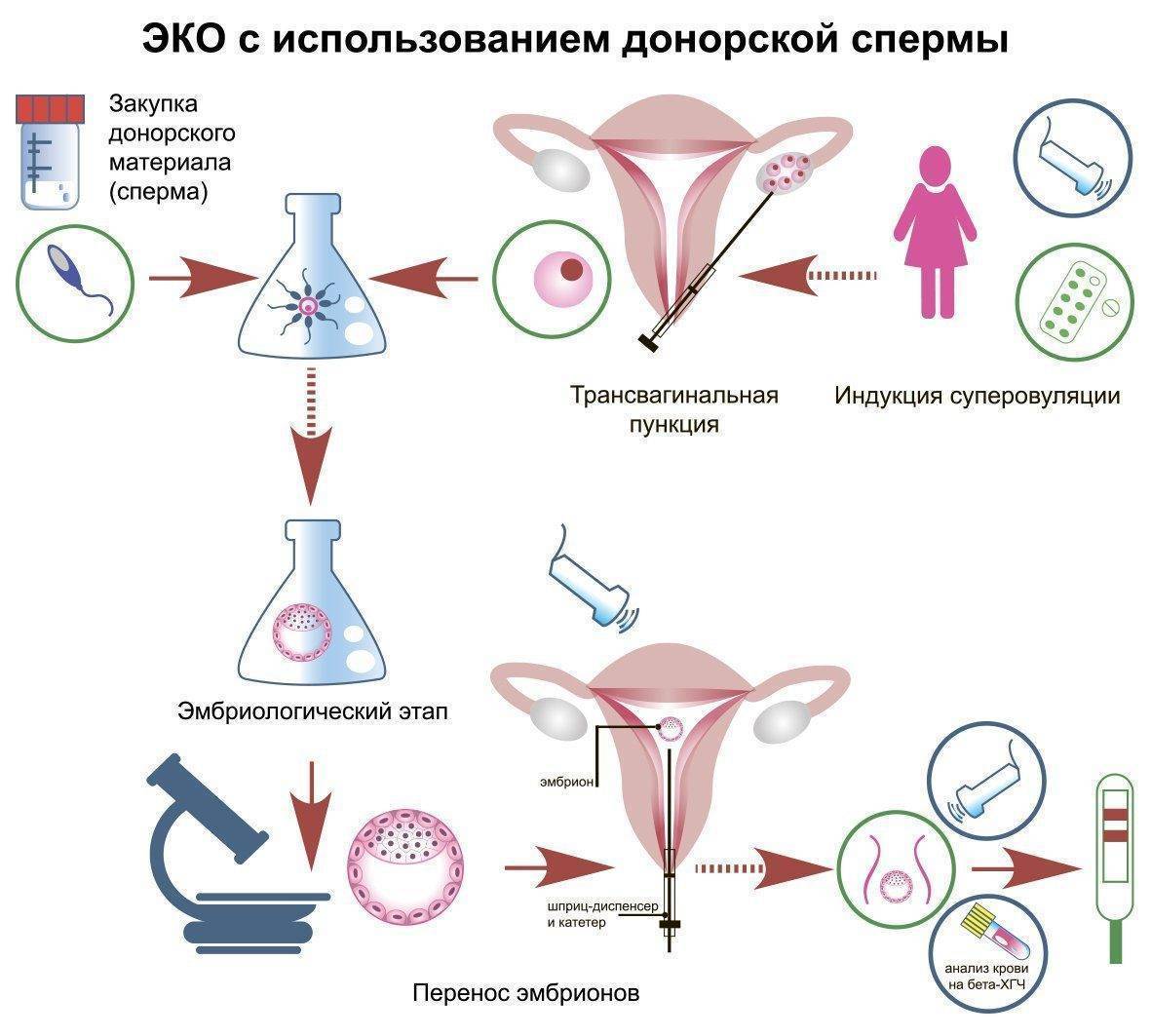
Этапы ЭКО с применением донорской спермы
ЭКО с донорской спермой проводится по традиционной схеме. Она предполагает комплексное обследование обоих партнёров. Данный этап необходим для подтверждения необходимости использования донорских услуг и подбора протокола процедуры, который будет оптимален для конкретной женщины.
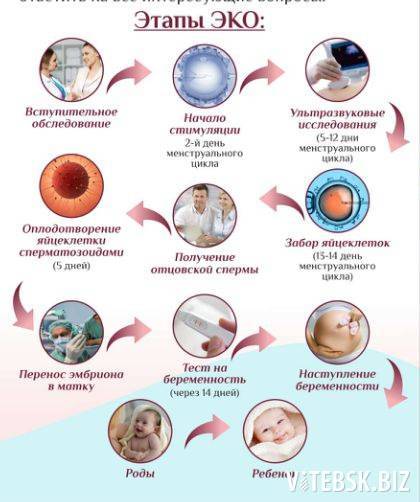
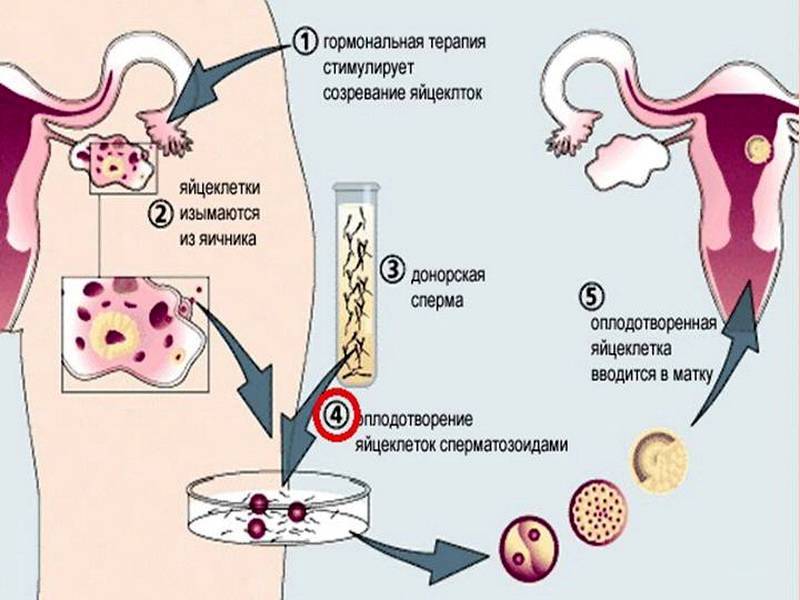
Искусственное оплодотворение спермой донора включает несколько основных этапов. Среди них:
- Подбор оптимального донора. Партнёры могут использовать материал друга семьи или родственника, а также выбрать анонимного кандидата по требованиям.
- Гормональная стимуляция овуляции. Может не проводиться, если ЭКО-процедура выполняется в естественном цикле или речь идет об инсеминации.
- Забор женских яйцеклеток. Для зачатия используется искусственная среда. Проверка женских яйцеклеток. Эмбриолог проводит исследование. Если клетки хорошего качества, создаётся искусственная среда в пробирке. Туда помещаются яйцеклетки и донорская сперма.
- Культивирование эмбрионов. Для этого также формируется искусственная питательная среда. Эмбрионы культивируются в инкубаторе определённое время.
- Отбор эмбрионов. Эмбриолог выполняет исследования, на основании которых отбираются лучшие эмбрионы, которые извлекаются из искусственной питательной среды и помещаются в полость матки женщины или по показаниям замораживаются.
- Выполнение теста ХГЧ. Он позволяет подтвердить успешность процедуры ЭКО, т. е. наличие беременности.
Использование донорской спермы – это очень высокая вероятность забеременеть, поскольку в банках хранится репродуктивный материал высочайшего качества.
Профилактика коронавируса при ЭКО
Меры предупреждения заболевания коронавирусной инфекции для людей, планирующих или проходящих ЭКО, практически не отличаются от общепринятых и включают:
- ношение маски и перчаток в общественных местах и транспорте;
- частое мытье рук и их обработка антисептиком;
- регулярную дезинфекцию бытовых предметов, электронных гаджетов (особенно смартфона, компьютерной клавиатуры и мыши);
- соблюдение социальной дистанции в общественных местах, уменьшение контактов с другими людьми.
Однако, людям, планирующим или проходящим ЭКО, нужно тщательнее соблюдать эти рекомендации более и чаще обследоваться в медицинском учреждении. К сожалению, абсолютной гарантии профилактика дать не может, но снижает риск заболевания достаточно серьезно – на 70-90%.
Психологические проблемы
При экстракорпоральном оплодотворении основная нагрузка ложится на плечи женщины. Походы к доктору, прием лекарств, строгое соблюдение предписаний, беспокойство за малыша — все это может привести к плохому самочувствию, повышенной усталости, раздражительности. Такие проявления сугубо индивидуальны, и период долгожданной беременности может оказаться для будущей мамы очень счастливым.
Психологическая поддержка при ЭКО очень важна
У некоторых женщин, однако, появляются проблемы. У них снижается самооценка, возникает депрессия или повышенная тревожность. Иногда семейные пары скрывают, что в скором времени станут родителями и что зачатие произошло не естественным способом, не желая подвергаться «допросу» со стороны друзей и знакомых. Это трудно, так как именно в такой период мужчина и особенно женщина нуждаются в поддержке и одобрении со стороны окружающих.
Что будет после пересадки
В первые пару недель женщина, как правило, не замечает никаких видимых изменений, но в матке протекает множество процессов, в результате которых плодное яйцо закрепляется на ее стенках. Иногда может развиться синдром гиперстимуляции яичников — одно из осложнений ЭКО
Важно наблюдать за своим состоянием и срочно обращаться к доктору при появлении следующих симптомов:
- отечность конечностей;
- сильные постоянные боли в голове;
- тяжесть и боли внизу живота;
- появление пелены, «мушек» перед глазами.
Оперативное реагирование на подобные проявления — шанс, что все закончится благополучно как для женщины, так и для ее будущего ребенка.
Оплодотворение полученных ооцитов (стандартное или методом ИКСИ)
Оплодотворение полученных ооцитов — ключевой момент программы ЭКО. Неправильный выбор метода оплодотворения может свести на нет все предшествующие этапы и поставить крест на результативности программы ЭКО. Существуют 2 возможных методики оплодотворения в программе ЭКО:
- стандартный;
- ИКСИ — интрацитоплазматическая инъекция сперматозоида внутрь яйцеклетки (intracytoplasmicspermatozoidinjection — ICSI).
Выбор метода оплодотворения в первую очередь определяется показателями спермограммы. При нормальных показателях эякулята в день пункции и при отсутствии других показаний, оплодотворение проводится стандартным методом.
При стандартном методе происходит “имитация” естественного процесса оплодотворения, когда в питательную среду к яйцеклетке помещается суспензия отмытых сперматозоидов и самый сильный и самый подвижный сперматозоид самостоятельно оплодотворяет яйцеклетку.
ИКСИ — в первую очередь способ преодоления мужского бесплодия, т.е. основными показаниям для его проведения являются различные отклонения в спермограмме.
Метод ИКСИ подразумевает собой отбор под микроскопом самого подвижного, самого визуально правильного
(по строению) сперматозоида и введение его в цитоплазму яйцеклетки с помощью специальной микроиглы. Использование этой методики позволяет получить оплодотворение при самых тяжелых формах мужского бесплодия, даже при наличии единичных сперматозоидов в эякуляте, либо при применении хирургических методов получения сперматозоидов из яичка или придатка яичка.
ИКСИ является одним из самых высокотехнологичных методов ВРТ, поэтому требует использования современного специализированного оборудования (инвертированный микроскоп Nikonclipse, микроманипулятор NarishigeTakanome) и качественных расходных материалов (Origio, COOK, Vitrolife).
Другие возможные показания для проведения ИКСИ (по приказу Минздрава № 107н):
- эякуляторная дисфункция (ретроградная эякуляция);
- отсутствие или низкий процент оплодотворения (менее 20 %) ооцитов в предыдущей программе ЭКО;
- малое количество ооцитов (менее четырех) (относительное показание);
- оплодотворение размороженных ооцитов;
- при необходимости проведения преимплантационного генетического тестирования (относительное показание).
В определенных ситуациях, эмбриолог может рекомендовать в рамках оплодотворения методом ИКСИ дополнительно использовать чашку ПИКСИ (PICSI — PhysiologicIntraCytoplasmicSpermInjection).
Суть методики PICSI заключается в том, что морфологически правильные и зрелые сперматозоиды с нормальным генетическим материалом имеют на своей поверхности достаточное количество рецепторов к гиалуроновой кислоте, что позволяет им связываться с нею на поверхности чашек PICSI. На основании этого мы косвенно можем судить о качестве генетического материала сперматозоида, который мы потенциально выбираем для оплодотворения ооцит. Для спермы со слабой связывающей способностью с гиалуронатом при проведении теста HBA, отмечено значительное увеличение показателя клинических беременностей при использовании ПИКСИ в рамках процедуры ИКСИ. Использование связанных с гиалуронатом сперматозоидов обеспечивает проведение ИКСИ лучшими из пробы сперматозоидами.
Подготовка к криопереносу эмбрионов
Игнорирование противопоказаний при криопереносе эмбрионов может нанести серьезный ущерб не только репродуктивной способности пациентки, но и общему состоянию ее организма. Поэтому перед процедурой обязательно проводится комплексное медицинское обследование, позволяющее выявить возможные патологии. Стандартный диагностический набор включает:
- анализы крови – общий, на группу и резус-фактор, биохимический, на инфекции (сифилис, гепатиты В и С, ВИЧ, простой герпес, антитела к краснухе, цитомегаловирусу, токсоплазме;
- общий анализ мочи;
- цитологическое исследование уретрального, влагалищного и цервикального мазков;
- ПЦР-диагностика хламидиоза, ВПЧ, микоплазмоза;
- УЗИ органов малого таза, щитовидной и молочных желез (у женщин старше 35 лет – маммография);
- электрокардиограмму, флюорографию.
Результаты обследований действительны в течение ограниченного времени, притом этот показатель разнится в зависимости от теста. Поэтому проходить их необходимо перед каждой процедурой ЭКО или пересадкой эмбриона. При необходимости врач может назначить дополнительные медобследования (гистероскопию, гистологический анализ мазка и т. д.), если имеется подозрение на какую-либо патологию, способную осложнить перенос или дальнейшую беременность.
Какой-либо специальной подготовки перед криопереносом пациентке не требуется. Необходимо принять душ, выполнить тщательную гигиену интимной зоны. За 2 часа до процедуры нужно выпить стакан чистой воды без газа – это наполнит мочевой пузырь, что обеспечит во время трансфера эмбрионов лучший обзор для ультразвукового сканера.
Почему стоит выбрать нас
Клиника лечения бесплодия «Папа, мама и малыш» – это клиника полного цикла. Это значит, что Вам будут доступны все медицинские процедуры и услуги, необходимые для лечения бесплодия, невынашивания беременности, а также других заболеваний. Следует отметить сразу несколько преимуществ обращения к нам.
Высокая результативность. В нашей клинике было зафиксировано порядка 60 % случаев наступления беременности после проведения лечения данным методом. Такой показатель – результат профессионализма и высокой квалификации наших репродуктологов и эмбриологов, а также специалистов в области лабораторной и аппаратной диагностики. В своей работе мы применяем современное диагностическое оборудование и специализируемся на сложных клинических ситуациях.
Качество мирового уровня. Наша клиника – обладатель международного сертификата качества ISO. Он выдается учреждениям, использующим сертифицированные и проверенные методики и проводящим медицинские процедуры на высоком профессиональном уровне с соблюдением мировых стандартов качества.
Отсутствие лишних процедур. Если в Вашем случае существует возможность наступления беременности естественным образом, наши специалисты предложат Вам индивидуальный план лечения бесплодия, прежде чем приступать к программе ЭКО. Но решение во всех случаях остается за Вами.
Если у Вас есть какие-либо вопросы, связанные с лечением бесплодия, или Вы хотите записаться на прием к специалисту, звоните по телефонам +7 (831) 435-19-99 и +7 (831) 265-32-22.
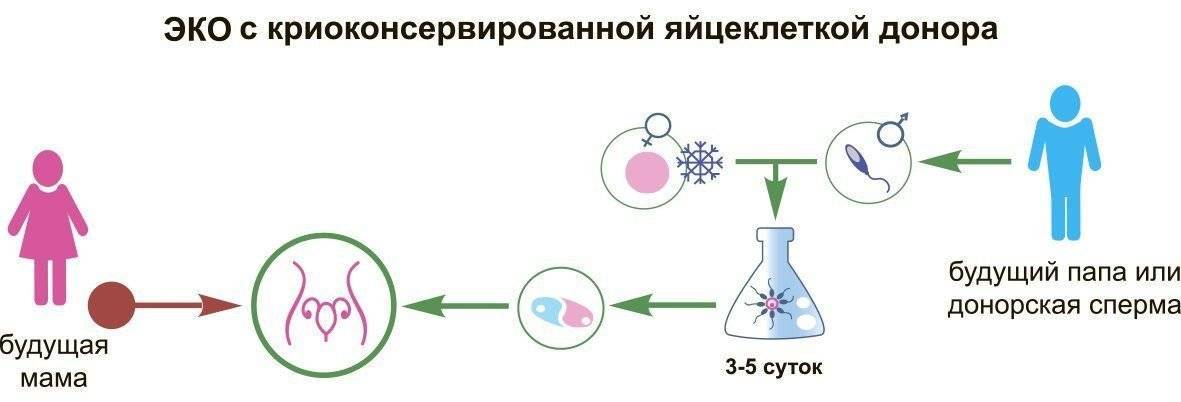
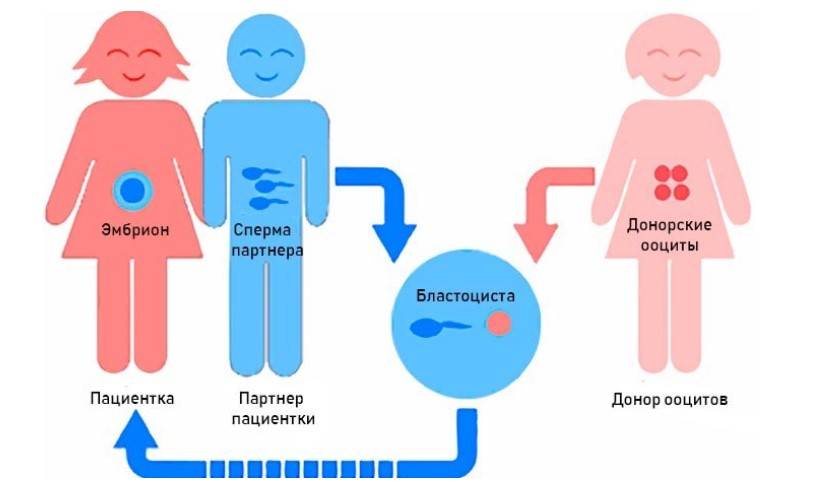
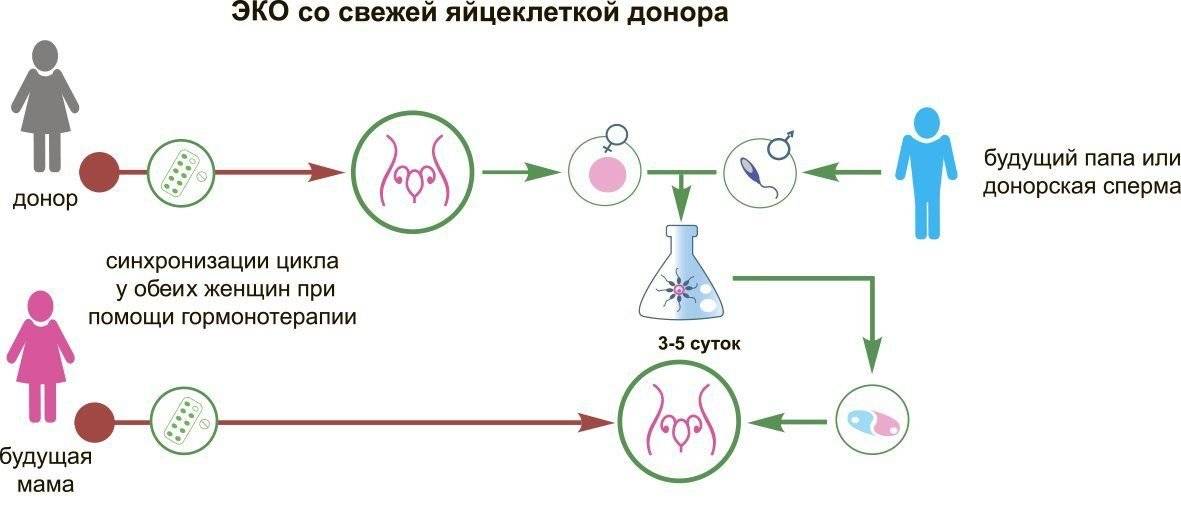
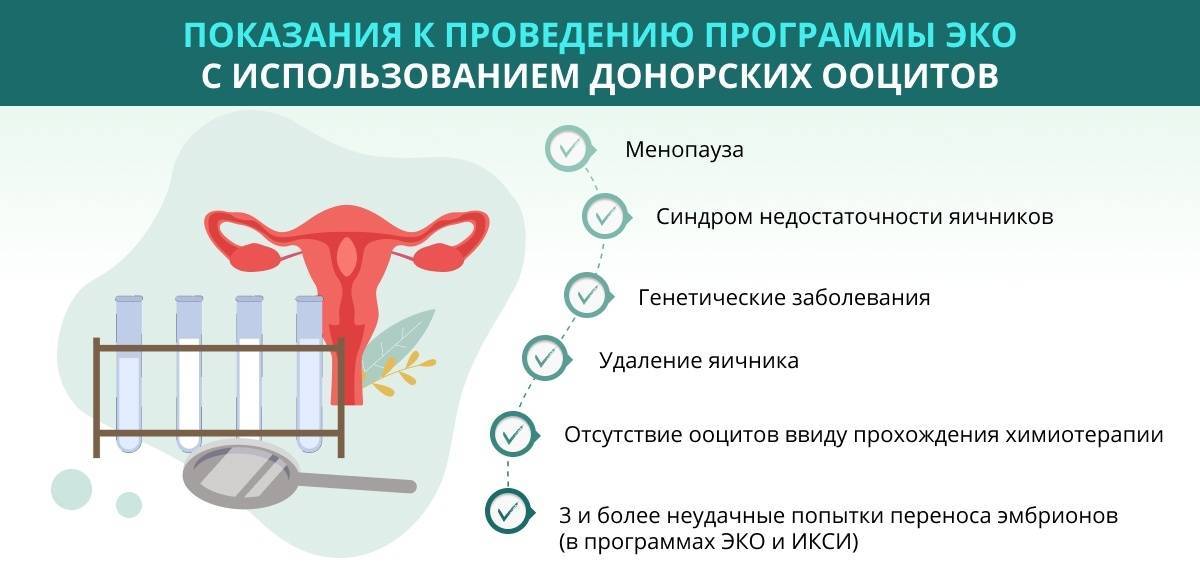
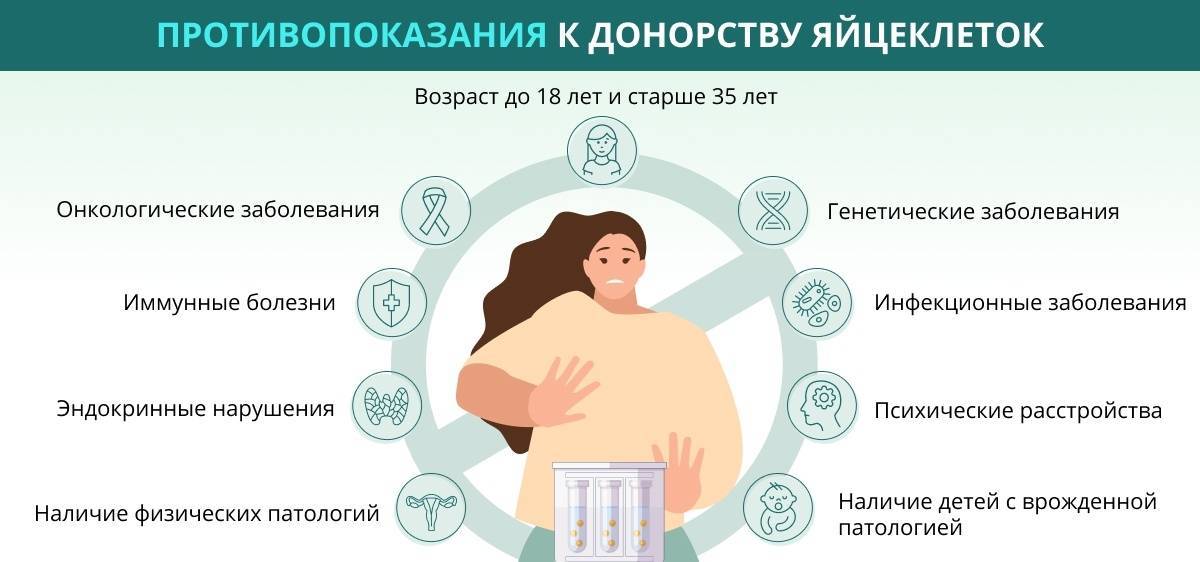
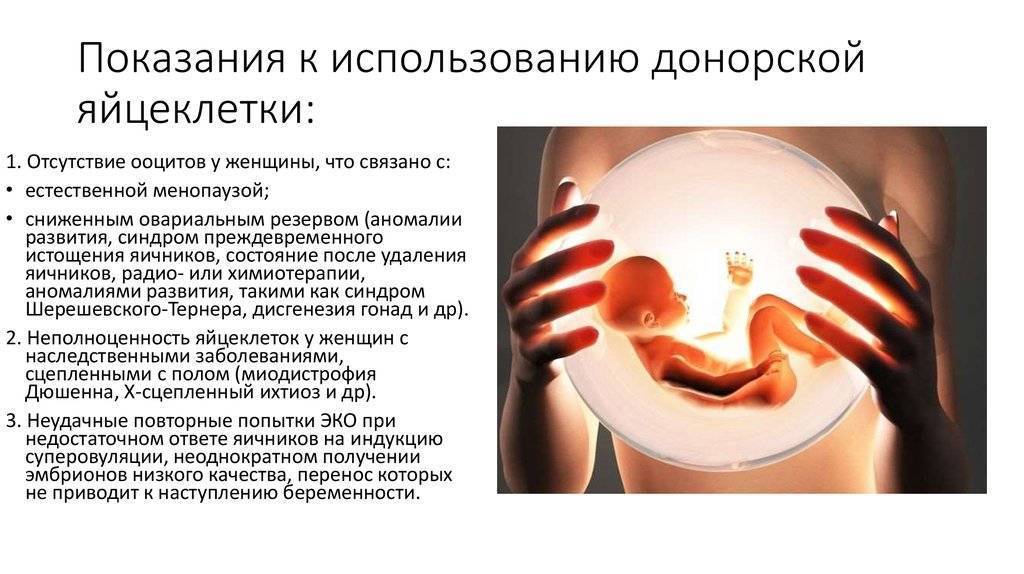
Первый шаг – осознать необходимость использовать донорские яйцеклетки
Решение использовать генетический материал другого человека, чтобы забеременеть – непростое и требующее тщательного осмысления. Законодательно в России любая женщина репродуктивного возраста имеет право воспользоваться услугами доноров, однако на практике в этой ситуации возникает множество «подводных камней». Основной из них заключается в неготовности самих родителей к такому шагу. Особенно сложная ситуация возникает в семейных парах, когда один из родителей согласен пройти ЭКО с использованием донорской яйцеклетки, а второй – нет. Причиной этого могут являться:
- религиозные или этические установки, простое неприятие того факта, что зачатый таким способом ребенок не будет нести гены женщины, которая его выносила и родила;
- дополнительные расходы на оплату донорских услуг, которые являются проблемой, если у пары или одинокой женщины ограниченный бюджет.
Поэтому первый и самый важный шаг на пути к тому, чтобы пройти ЭКО с использованием донорских ооцитов, заключается в обстоятельном обсуждении проблемы. При этом желательно обратиться к семейному психологу и врачу-репродуктологу, чтобы заранее определить возможные психологические и физиологические препятствия и найти пути их преодоления. Только в том случае, если оба родителя смогут прийти к общему добровольному согласию насчет необходимости применения донорского биоматериала, следует переходить к следующему этапу.
Последствия ЭКО во время беременности
Закрепление эмбриона в матке и наступление беременности — прекрасная новость для будущей мамы. Однако не сразу (и не всегда) могут появиться осложнения.
Чем отличается беременность после ЭКО
Как правило, в матку подсаживают несколько оплодотворенных яйцеклеток (до трех штук), и, если все они приживаются, наступает многоплодная беременность. В этом случае нагрузка на организм увеличивается в разы, сильно страдает позвоночник, велик риск наступления преждевременных родов. Чем больше детишек в животе у мамы, тем меньше они весят и тем больше подвержены разным внутриутробным заболеваниям. Чтобы не допустить серьезных осложнений, врачи предлагают провести редукцию — процедуру, при которой удаляют один или несколько эмбрионов. Принять подобное решение родителям довольно трудно, но иногда оно является неизбежным.
При ЭКО может наступить внематочная беременность, сопровождающаяся разрывом трубы. При этом на УЗИ врач не находит плод в полости матки, а женщина чувствует сильные боли внизу живота, теряет сознание, открывается кровотечение. Разрыв трубы — прямая угроза жизни, здесь требуется неотложная помощь.
Некоторые гинекологи считают, что у детей, рожденных в результате ЭКО, вероятность аномалий в развитии выше, чем у малышей, появившихся на свет естественным путем. Есть и противники данной теории, которые связывают патологии с другими вредоносными факторами. С другой стороны, статистика показывает, что, например, случаев синдрома Дауна или синдрома Патау у ЭКО-детей не больше, чем у малышей, родившихся в результате обычного оплодотворения.
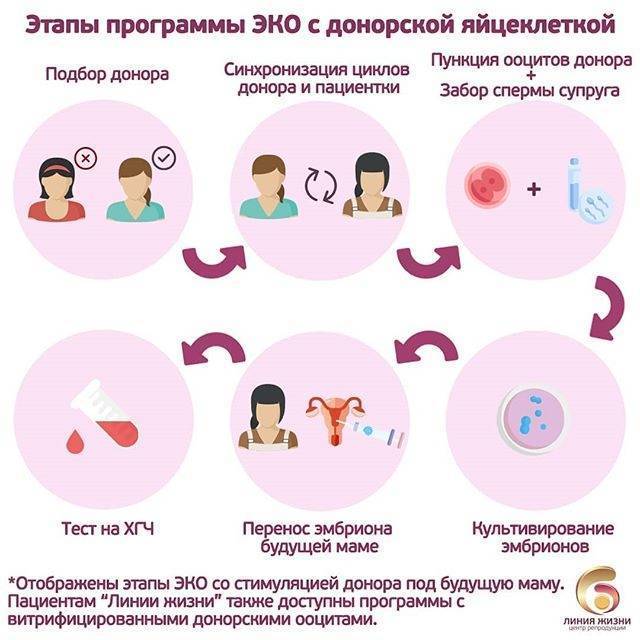
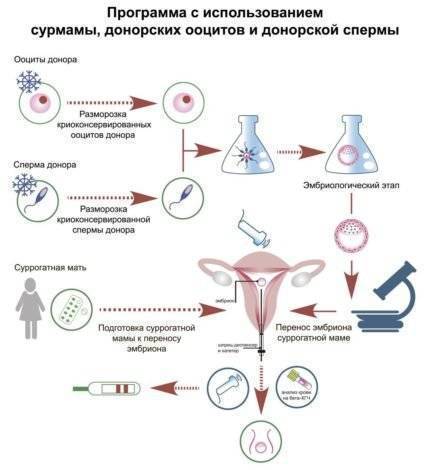
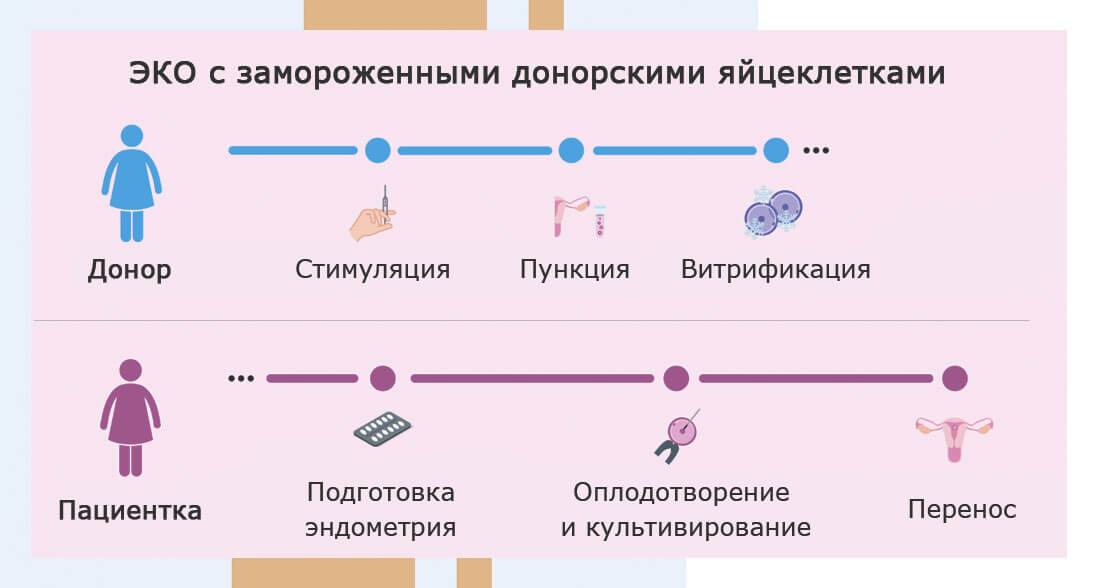
7 шагов ЭКО с нативными донорскими ооцитами
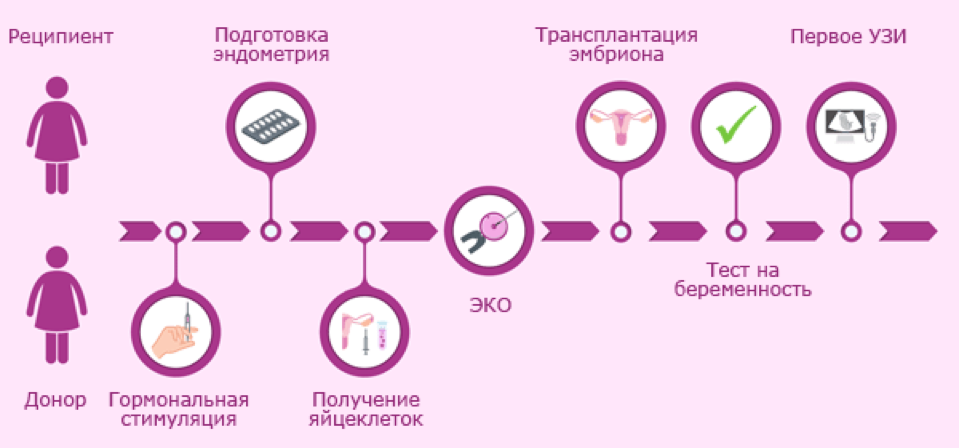
Шаг 1. Прежде всего, необходимо синхронизировать менструальные циклы у пациентки и донора. Это необходимо для того, чтобы у пациентки к моменту переноса было удачное время для имплантации эмбриона в эндометрий. Обычно окно имплантации открывается на 6-8 сутки после овуляции. Синхронизация циклов у пациентки и донора проводится при помощи препаратов агонистов ГнРГ и оральных контрацептивов.
Шаг 2. Стимуляция яичников донора с помощью препаратов гонадотропинов для получения большого количества яйцеклеток и введение ХГЧ.
Шаг 3. В это же время при помощи эстрогенов наращивается эндометрий у пациентки для имплантации эмбриона.
Шаг 4. Пункция яичников донора и забор яйцеклеток.
Шаг 5. В этот же день супруг сдает сперму (или размораживается донорская).
Шаг 6. Оплодотворение ооцитов сперматозоидами при помощи метода ИКСИ в лаборатории. Культивирование эмбрионов.
Шаг 7. Перенос эмбрионов в полость матки пациентки и начало прогестероновой поддержки до 14 недель беременности.
Какой протокол ЭКО выбрать?
Под протоколами ЭКО подразумеваются комплексы мероприятий, направленных на обеспечение успешного наступления беременности. Основным отличием между ними является характер и продолжительность цикла, в течение которого развивается яйцеклетка у женщины. По этому критерию протокол бывает:
- В естественном цикле. Он подразумевает, что за 1 месяц у женщины без какого-либо вмешательства образуются 1-2 яйцеклетки. Такой протокол ЭКО применяется к пациенткам с повышенной чувствительностью к гормональным препаратам или страдающим гормонозависимыми заболеваниями.
- Стандартным. В этом случае женщине назначается гормональная стимуляция яичников продолжительностью около 1 месяца для получения 6-8 яйцеклеток за 1 цикл. Стандартный протокол назначается в большинстве случаев, если у пациентки нет высокой чувствительности к препаратам и гормонозависимых заболеваний.
- Коротким. Такая программа ЭКО предполагает сокращенный период гормонального воздействия на яичники продолжительностью примерно 0,5 месяца. Короткий протокол применяется в том случае, если у пациентки повышена чувствительность к препаратам, но по какой-либо причине необходимо получить за короткий срок большее число яйцеклеток по сравнению с естественным циклом.
- Длинным. Отличительной чертой этого протокола является большая продолжительность – до 5-6 недель. В рамках него женщина подвергается многоэтапному гормональному воздействию. Сначала ее репродуктивные функции блокируются и синхронизируются по времени с циклом ЭКО. Затем ей назначаются гормональные препараты, стимулирующие рост фолликулов. Длинный протокол позволяет получить до 20 яйцеклеток в течение 5-6 недель, а также проводится при наличии у пациентки эндометриоза, патологий матки, избыточного веса и некоторых других заболеваний.
Подходящую программу ЭКО врач выбирает с учетом согласия пациентки, состояния ее здоровья, результатов ранее проведенных медицинских обследований и т. д. Женщина может отменить выбранную тактику, при этом лечащий ее специалист обязан скорректировать программу лечения.
Сделайте первый шагзапишитесь на прием к врачу!
Записаться на прием к врачу
Тактика проведения ЭКО при обнаружении коронавируса
Действия врачей и пациентов, которые проходят или только готовятся к ЭКО, зависит от того, на каком этапе процедуры было обнаружено заболевание хотя бы у одного из родителей:
- На стадии подготовки. При обнаружении коронавируса у одного или обоих родителей врач-репродуктолог отменяет процедуру до выздоровления заболевшего пациента. Как уже говорилось, это выполняется как в интересах самих будущих родителей и их ребенка, так и для безопасности медицинского персонала и посетителей клиники. Как только повторные тесты, проведенные после лечения, выявят отсутствие вируса у обоих супругов, процедура ЭКО продолжается.
- На стадии стимуляции. Если симптомы заболевания были выявлены у одного или обоих родителей на этапе ранней стимуляции, врач останавливает процедуру и назначает женщине прием специальных лекарств. При обнаружении коронавируса или иного ОРВИ на стадии зрелых фолликулов врач учитывает состояние пациентки и либо приостанавливает процедуру, либо выполняет пункцию с последующей криоконсервацией яйцеклеток. В обоих случаях дальнейший ход ЭКО возможен только после выздоровления пациентов.
- На этапе пункции. Если мужчина сдал сперму и не имеет признаков инфекции, у женщины осуществляется пункция ее фолликулов, оплодотворение полученных ооцитов и криоконсервация эмбрионов. Если мужчина еще не сдал свой генетический материал и имеется подозрение на ОРВИ или коронавирус, яйцеклетки замораживаются и используются в ЭКО уже после выздоровления обоих партнеров.
- На этапе культивирования. Если диагноз одному или обоим родителям был поставлен уже после оплодотворения во время выращивания зародышей, эмбрионы доводятся до нужного состояния и замораживаются, ЭКО приостанавливается. Пересадка осуществляется после выздоровления обоих партнеров.
Если женщина уже переболела коронавирусной инфекцией и планирует пройти ЭКО, врачи рекомендуют отложить процедуру на 3 месяца и вернуться к ней после того, как повторные тесты (и ПЦР, и на иммуноглобулины) покажут отрицательный результат. Столько долгий срок объясняется тем, что организму будущей мамы нужно восстановиться после перенесенной болезни.
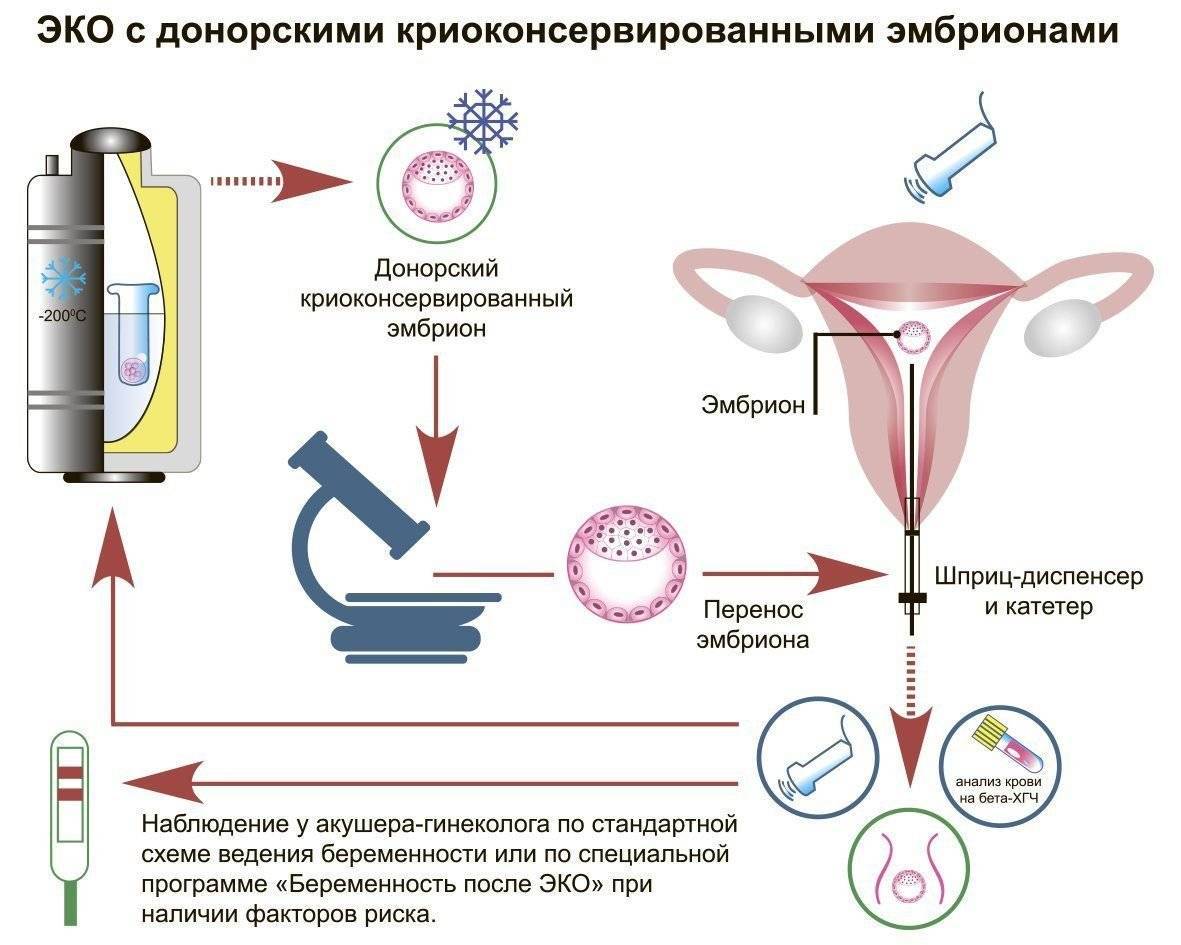
Кому нужна криоконсервация эмбрионов?
Данная технология широко используется при наличии у женщины различных аномалий и патологий репродуктивной системы и организма в целом:
- функциональная недостаточность яичников, при которой снижается вероятность выработки ими фертильных яйцеклеток;
- различные патологии яичников, для лечения которых планируется их частичное или полное удаление;
- онкологические заболевания – их лечение методом химической или лучевой терапии часто приводит к ухудшению репродуктивных качеств яйцеклеток.
Проведение процедуры криоконсервации назначается и по немедицинским причинам. Например, этот метод используется при планировании отложенной беременности. Дело в том, что овариальный резерв у женщин ограничен и постоянно истощается из-за ежемесячной овуляции. В результате к 40 годам (в большинстве случаев) женский организм уже не способен вырабатывать фертильные яйцеклетки, что делает естественное зачатие невозможным или сильно затрудненным. В то же время многие женщины в наиболее продуктивный с точки зрения репродуктологии период своей жизни (с 18 до 35 лет) предпочитают строить личную жизнь и карьеру, откладывая беременность на потом. Чтобы у них была возможность стать счастливой матерью в зрелом возрасте, у них заранее извлекаются яйцеклетки, оплодотворяются спермой супруга или донора, после чего полученные зародыши криоконсервируются и дожидаются времени, когда будущая мама решит завести ребенка.
Замораживание эмбрионов широко используется и при экстракорпоральном оплодотворении. Стандартный протокол ЭКО предусматривает стимуляцию яичников женщины для получения большого количества ооцитов за 1 менструальный цикл. Это делается для того, чтобы использовать биоматериал при повторных попытках оплодотворения, если первая оказалась неудачной. Также женщина может воспользоваться этим способом при планировании повторных беременностей с помощью ЭКО. При этом ей уже не нужно будет проходить еще раз нелегкую процедуру стимуляции яичников, так как у нее имеется в запасе достаточное количество здоровых криоконсервированных эмбрионов.
Также этот метод используется и супружеским парам, в которых мужчина имеет репродуктивные патологии или планирует проведение курса лечения от онкологических заболеваний. В этом случае его заранее полученная сперма оплодотворяет половые клетки супруги, а полученные эмбрионы отправляются на хранение до тех пор, пока женщина не решит забеременеть.
Сделайте первый шагзапишитесь на прием к врачу!
Записаться на прием к врачу
Достоинства и недостатки криоконсервации эмбрионов

Как и у любой другой медицинской технологии, у криоконсервации эмбрионов имеются свои плюсы и минусы. К первым относятся:
- Возможность длительного (вплоть до десятилетий, а теоретически – неограниченного) хранения заранее накопленных зародышей для использования в будущем. Это особенно полезно женщинам, вышедшим из репродуктивного возраста или утратившим возможность зачать естественным путем из-за болезни, хирургической операции, лечения от онкологических заболеваний и т. д.
- Отсутствие потребности в повторном проведении процедуры стимуляции яичников при повторных попытках ЭКО. Особенно это актуально для женщин с высокой чувствительностью к воздействию гормональных препаратов. Также отпадает потребность в оперативном вмешательстве, проводимом в рамках пункции яичников.
- Возможность контролировать качество биоматриала. Для криоконсервации выбирают наиболее жизнеспособные эмбрионы. Врачи-эмбриологи тщательно изучают каждый зародыш на предмет возможных врожденных патологий, хромосомных нарушений.
- Возможность передачи сохраненных зародышей другим женщинам и семейным парам, имеющим проблемы с зачатием.
К основным недостаткам криоконсервации эмбрионов можно отнести:
- Потерю некоторого количества жизнеспособных зародышей при проведении технологических этапов витрификации. Сегодня этот показатель удалось минимизировать, но, тем не менее, полностью исключить не получается.
- Высокую цену криоконсервации эмбрионов. За хранение законсервисрованного биоматериала в криобанке необходимо платить. Если по каким-либо причинам женщина или семейная пара не может оплатить эту услугу, биоматериал утилизируется, а его место в хранилище передается другим клиентам.
Тем не менее, преимущества витрификации эмбрионов существенно перевешивают минусы этой технологии. Сегодня она входит в стандарт медицинской помощи женщинам и семейным парам с диагностированным бесплодием.