Транспозиция крупных артерий
Транспозиция крупных артерий после atrial-switch операции (Mustard или Senning) связана с показателем поздней внезапной смерти 2-8% , которая обычно вызвана дисфункцией синусового узла, но в некоторых случаях обусловлена вентрикулярной тахиаритмией. Из-за необходимости экстенсивной резекции в области предсердной проводящей ткани и в результате развивающегося фиброза пациенты подвержены риску развития атриальных тахикардий. Предполагается, что механизм ВСС состоит в предсердной тахикардии с быстрой проводимостью к желудочкам. Риск ВСС при этом увеличивается с возрастом. Водитель ритма может оказаться необходимым, так как у этих пациентов может оказаться определенной степени дисфункция синусового узла, а принимаемые антиаритмики могут подавлять функцию синусового узла. Некоторые центры рекомендовали антитахикардные pacemakers для пациентов с тяжелыми атриальными тахиаритмиями.
Как предотвратить беду?
На основании факторов риска разработаны рекомендации, которые должны понизить риск развития СВДС.
* Старайтесь укладывать малыша спать только на спине с немного приподнятым головным концом кроватки до того момента, пока он самостоятельно не начнет переворачиваться со спины на живот. Поскольку в таком положении в дыхательные пути крохи беспрепятственно поступает воздух, а при его нехватке малютка просыпается. Кроме того, даже если кроха срыгнет, пища в дыхательные пути не попадет.
* Малыша из группы риска рекомендуется укладывать спать в специальном мешке для сна. Он крепится ремнями к краю кровати, благодаря чему самостоятельно кроха уже не сможет перевернуться на живот.
* Не укладывайте спать малютку на большие и мягкие подушки, поскольку во время сна он может повернуть голову, тем самым перекрыв свободный доступ воздуху.
* Перед тем, как уложить кроху спать, уберите из кроватки все мягкие игрушки, чтобы предотвратить механическое закрытие дыхательных путей.
* Отдайте предпочтение грудному вскармливанию. Поскольку мамино молоко содержит омега-жирные кислоты, которые способствуют созреванию головного мозга. Кроме того, в нем очень много всяких «полезностей», благодаря которым у ребенка повышается устойчивость к инфекциям, органы и системы созревают быстрее, а период адаптации проходит гладко.
* Воздержитесь от курения, а также приема алкоголя во время беременности и кормления грудью.
* Проследите за тем, чтобы в присутствии малыша никто не курил.
* Если малыш спит рядом, не источайте резкие запахи: парфюмерии, табака и другие.
* Не одевайте кроху слишком тепло, а в комнате, где он спит, создайте комфортный температурный режим: около 21-22оС.
* Постарайтесь вовремя встать на учет в женской консультации и выполняйте все врачебные рекомендации: лечение анемии и кольпита, прием витаминов и фолиевой кислоты, проходите все необходимые исследования и прочее.
* Во время сна укрывайте малютку легким одеялом до уровня плеч.
* Старайтесь питаться полноценно во время беременности и кормления грудью.
* Рекомендуется следить за дыханием ребенка из группы риска при помощи дыхательного монитора. Он регистрирует движения грудной клетки, а в случае наступления более длительной паузы в дыхании извещает об этом звуковым сигналом.
Как видите, не существует как теорий, объясняющих, почему наступает внезапная смерть младенца, так и мер профилактики, которые бы на 100% могли уберечь каждого малыша от СВДС. Поэтому если вас что-то беспокоит или состояние крохи внушает опасения, задавайте вопросы педиатру, не стесняясь.
врач-ординатор детского отделения
фото: http://globallookpress.com/
Возможен ли синдром у взрослого человека?
К сожалению, синдром внезапной ночной смерти встречается и среди взрослого населения, поэтому сказать точно до какого возраста стоит опасаться этого явления никто не в силах. Год от года в мире фиксируется случаи смертей, когда здоровые люди от 18 до 30 лет погибают по непонятной причине.
Хотя многие исследования приблизили ученых к разгадке причин СВДС, но такой феномен, как внезапная смерть взрослых, требует серьезного изучения. Научное сообщество настаивает на необходимости введения нового термина СВСВ (синдром внезапной смерти взрослого). У молодых людей во сне прекращается сердечная деятельность или останавливается дыхание. На вскрытии не отмечается никаких патологических изменений, способных стать причиной летального исхода. Напротив, в большинстве случаев умерший отличался богатырским здоровьем.
Исходя из доступных и весьма противоречивых статистических данных, можно предположить, что в среднем в мире каждую неделю без видимых причин гибнет 4 человека. В год фиксируется более чем 200 случаев СВС.
Если взглянуть на другие данные, полученные учеными Великобритании, то смертность от СВС просто поражает. В этой стране ежегодно беспричинно гибнут 3500 человек.
Факторы риска для детского синдрома внезапной смерти
Исследователи выделяют следующие факторы риска, которые могут повысить риск СВДС:
- Дети мужского пола более восприимчивы к СВДС;
- У младенцев в возрасте от 1 до 6 месяцев чаще случается СВДС, особенно во время второго и третьего месяцев жизни;
- Низкая масса тела при рождении;
- Преждевременные роды;
- Дети африканского происхождения, индейцы и коренные жители Аляски имеют более высокий риск СВДС;
- Если ребенок спит на животе, то риск СВДС выше;
- Курение матерей — процент детей с СВДС, чьи матери курят во время или после беременности, высокий;
- Употребление наркотиков матерью — если мать использует кокаин, героин или метадон во время беременности, то ребенок имеет высокий риск СВДС;
- Пассивное курение — дети, подвергающиеся воздействию табачного дыма, более склонны к развитию СВДС;
- Дети, рожденные осенью или зимой;
- Если ребенок тепло одет во время сна;
- Респираторные инфекции — в течение четырех недель после респираторной инфекции у ребенка высокий риск СВДС;
- Семейный анамнез — если уже в семье умер ребенок от СВДС;
- Плацентарные аномалии — дети, чьи матери имели плацентарное предлежание;
- Дети, чьи матери имели медленное увеличение веса во время беременности;
- Если у матери была анемия во время беременности, то ребенок имеет высокий риск СВДС;
- Венерические заболевания матери.
Причины синдрома внезапной детской смерти
СВДС не изучен в полном объеме. Ученые лишь разводят руками, когда очередная трагедия случается со здоровым ребенком из благополучной семьи. Поэтому точные причины внезапной смерти младенцев до сих пор не определены. Можно говорить лишь о наиболее вероятных причинах, среди которых:
- апноэ сна
- нарушение ритма сердца
- врожденная патология артерий, снабжающих кровью головной мозг
- совокупность незначительного ухудшения самочувствия и нервного потрясения
- инфекционные процессы в организме
- пережатие позвоночной артерии
Кроме причин СВДС стоит отметить некоторые факторы, способные привести к трагедии:
- во время беременности мать курила, принимала наркотики, употребляла алкоголь
- недоношенный ребенок
- имела место внутриутробная задержка развития плода
- сон младенца на боку или на животе
- мягкая постель, использование подушки для сна
- присутствие в кроватке игрушек, сосок, бутылочек
- повышенная температура воздуха в спальне
- курение родителей

Курение во время беременности может стать причиной СВДС
Симптомы
Для состояний предшествующих внезапной смерти характерно наличие «малых» клинических проявлений и чаще всего – беда случается настолько внезапно, что ни один ученый не может найти первопричину
Поэтому крайне важным оказывается пристальное внимание клиницистов, регулярные обследования здоровья, в особенности у пациентов молодого возраста
Проявления очевидных угрожающих жизни событий
У младенцев обычно пердвестниками трагического исхода являются эпизоды событий — очевидных и угрожающих жизни, из которых ребенка достаточно легко вывести самыми простыми реанимационными манипуляциями – похлопываением, искусственным дыханием и т.д. Такие состояния обычно выражаются комбинацией симптомов:
- апноэ – бывает центральным или обструктивным;
- изменения цвета кожи – чаще всего в сторону цианоза или бледности, в более редких случаях — эритематозной окраски;
- снижение мышечного тонуса;
- поперхивание и наличие рвотных движений.
Факторы риска
СВСМ изучен недостаточно, но благодаря проведенным исследованиям выделены следующие группы риска:
- Дети, спящие на животе. Раньше в связи с незрелостью пищеварительного тракта и коликами педиатры советовали укладывать грудничка во время сна на живот. После изменения официальной рекомендации и для спящих младенцев стала нормой поза на спине, «смерть в кроватке» в Западной Европе и США встречается в 2 раза реже.
- Перегрев и переохлаждение во время сна. Детское одеяло как способствующий перегреву фактор рекомендуется заменить специально разработанным ночным мешком.
- Вероятность развития СВСМ повышается у малышей, чья кроватка имеет мягкое основание (взаимодействие данных факторов до конца не изучено, но статистика подтверждает наличие высокого риска у данной группы).
- Наличие в семейном анамнезе проблемы беспричинной остановки сердца, дыхания у братьев/сестер новорожденного.
- Искусственное вскармливание.
- Дородовые стрессы.
- Малыши, инфицированные в возрасте до полугода респираторным синцитиальным вирусом человека (является основным фактором заболеваний нижних дыхательных путей у детей младшего возраста, эпидемии в условиях умеренного климата часто случаются в зимнее время).
Группа риска СВДС также включает детей, родившихся:
- недоношенными;
- в результате длительных (более 16 часов) либо осложненных родов;
- через короткий промежуток (менее года) после предыдущих родов;
- у матери, имеющей вредные привычки (курит, употребляет алкоголь, наркотики);
- у женщины, не наблюдавшейся у врача в течение беременности, либо период вынашивания сопровождался инфекционным заболеванием.
К группе повышенного риска относятся младенцы до 6 месяцев, максимальное количество случаев зафиксировано у детей от 2 до 4 месяцев. Вероятность внезапной детской смерти присутствует у малышей до года (второй опасный возраст – 9-й месяц жизни).
Гибель новорожденного в первые часы и недели жизни часто происходит из-за асфиксии, инфекций, пороков развития и родовых травм, низкой массы тела при рождении (80% случаев).
Многие женщины, пережившие трагедию, считают данные факторы сомнительными, поскольку к рождению малыша они готовились, вели здоровый образ жизни, а ребенок имел высокие баллы по шкале Апгар. Однако это говорит лишь о недостаточной изученности взаимодействия факторов риска и остановки дыхания и сердца (основной причины смертности среди новорожденных детей).
Анализ отчетов по внезапной детской смертности за 2006-2008 годы свидетельствует, дыхание у малыша в каждом случае СВДС прекращалось в результате одновременного воздействия чаще четырех факторов риска, чем одного.
Профилактика
Было обнаружено, что ряд мер эффективен для предотвращения СВДС, в том числе изменение положения сна на лежа на спине , кормление грудью, ограничение использования мягких постельных принадлежностей, иммунизация младенца и использование пустышек. Использование электронных мониторов не оказалось полезным в качестве превентивной стратегии. Влияние фанатов на риск СВДС не изучено достаточно хорошо, чтобы давать какие-либо рекомендации по ним. Доказательства относительно пеленания в отношении СВДС неясны. Обзор 2016 года обнаружил предварительные доказательства того, что пеленание увеличивает риск СВДС, особенно у младенцев, которых кладут на живот или бок во время сна.
Меры, которые не показаны как полезные, включают устройства позиционирования и радионяни . Компании, продающие мониторы, не имеют разрешения FDA на их использование в качестве медицинских устройств.
Позиционирование сна
Показатель СВДС с 1988 по 2006 гг.
Было обнаружено, что сон на спине снижает риск СВДС. Таким образом, он рекомендован Американской академией педиатрии и продвигается в качестве передовой практики кампанией « Безопасно для сна » Национального института здоровья детей и человеческого развития США (NICHD) . Заболеваемость СВДС снизилась в ряде стран, в которых эта рекомендация получила широкое распространение. Сон на спине не увеличивает риск удушья даже у людей с гастроэзофагеальной рефлюксной болезнью . Хотя младенцы в таком положении могут спать легче, это не вредно. Если вы живете в одной комнате с родителями, но в другой кровати, это может снизить риск СВДС вдвое.
Пустышки
Использование пустышек снижает риск СВДС, хотя причина неясна. Американская академия педиатрии считает соску использовать для предотвращения СВДС быть разумным. Похоже, что пустышки не влияют на грудное вскармливание в первые четыре месяца, хотя это распространенное заблуждение.
Постельные принадлежности
Эксперты по безопасности продуктов не рекомендуют использовать подушки, чрезмерно мягкие матрасы, приспособления для сна, накладки на бамперы (бортики для кроватки), мягкие игрушки или пушистые постельные принадлежности в кроватке и рекомендуют вместо этого тепло одевать ребенка и держать кроватку «обнаженной».
Одеяла или другую одежду нельзя накидывать на голову ребенка.
Использование « » или «мешочка для сна», мягкого мешка с отверстиями для рук и головы ребенка, можно использовать как тип постельного белья, которое согревает ребенка, не прикрывая его голову.
Вакцинация
Младенцы обычно получают несколько прививок в возрасте от 2 до 4 месяцев, что также является пиковым возрастом для СВДС. Из-за этого совпадения в ряде исследований изучалась возможная роль вакцинации как причины СВДС. Они обнаружили либо отсутствие связи между вакцинацией и СВДС, либо снижение риска СВДС после вакцинации. Метаанализ 2007 года показал, что вакцинация была связана с уменьшением вдвое риска СВДС, и утверждал, что иммунизация должна быть частью кампаний по профилактике СВДС.
Когда синдром детской смерти оказывается убийством?
Множество детских смертей имеют вполне объяснимые причины
В большинстве случаев к гибели младенцев приводит преднамеренное или нечаянное неосторожное поведение их родителей. Когда вскрытие и экспертная комиссия обнаруживает насильственные факторы, диагноз: «СВДС» меняется на приговор: «Убийство»
Намеренное удушение. Известны случаи, когда младенец оказывался намеренно задушенным одним из собственных родителей. Разозлившись на продолжительный громкий плач, взрослый человек накрывал беспомощного младенца тяжелой подушкой, перекрывая доступ кислорода.
Гибель вследствие тряски. В моменты, когда взрослые трясут ребенка за плечи, пытаясь его таким образом успокоить, они даже не представляют, что их малыш находится на волосок от смерти. Шея маленьких детей еще настолько слаба, что даже несколько резких сильных колебаний головы могут привести к серьезным повреждениям мозга. Последствиями таких трясок нередко бывает потеря сознания, кома и смерть.
Удушение во сне. Происходит непреднамеренно, во время совместного сна матери и ребенка. Женщинам, которые принимают снотворные препараты, склонны к глубокому сну или употребляют алкоголь нельзя укладывать ребенка рядом с собой. В народе про такие случаи говорят: «Приспала ребенка».

Мать может нечаянно перекрыть младенцу дыхание, придавив его во сне
Диагностика
Дифференциальная диагностика
Некоторые состояния, которые часто не диагностируются и которые можно спутать или сопутствовать с СВДС, включают:
- дефицит среднецепочечной ацил-кофермента А-дегидрогеназы (дефицит MCAD);
- детский ботулизм ;
- синдром удлиненного интервала QT (менее 2% случаев);
- Бактериальные инфекции Helicobacter pylori ;
- синдром потрясенного ребенка и другие формы жестокого обращения с детьми ;
- наложение , удушение ребенка во время сна опекуна
Например, младенец с дефицитом MCAD может умереть от «классической СВДС», если его найдут спеленутым и лежащим с покрытой головой в перегретой комнате, где курили родители . Гены, указывающие на предрасположенность к MCAD и синдрому удлиненного интервала QT, не защищают младенца от смерти от классического СВДС. Следовательно, наличие гена восприимчивости, такого как MCAD, означает, что младенец мог умереть либо от СВДС, либо от дефицита MCAD. В настоящее время для патологоанатома невозможно их различить.
В исследовании 2010 года было изучено 554 вскрытия новорожденных в Северной Каролине , в которых СВДС указан как причина смерти, и было высказано предположение, что многие из этих смертей могли быть вызваны случайным удушьем. Исследование показало, что в 69% вскрытий были перечислены другие возможные факторы риска, которые могли привести к смерти, такие как небезопасные постельные принадлежности или сон со взрослыми.
Было обнаружено несколько случаев детоубийства , в которых изначально был поставлен диагноз СВДС. Оценка процента смертей от СВДС, фактически являющихся детоубийством, варьируется от менее 1% до 5% случаев.
Некоторые недооценивают риск двух смертей от СВДС в одной семье; Королевское статистическое общество выпустило пресс – релиз опровергая показания эксперта в одном случае Великобритании, в котором приговор был впоследствии отменяет.
Причины синдрома внезапной детской смерти
Основными причинами синдрома внезапной смерти считаются:
- дефицит и дисрегуляция, опосредованная серотонином вегетативной Н.С.;
- повышенная уязвимость ко внешним стрессами;
- отсутствие гена АТОН1 – фактора транскрипции при кодировке белка, отвечающего за построение нейронных связей и реагирования на сигналы изменения ритма дыхания в случае накопления СО2 в кровотоке;
- сбой в работе отделов автономной Н.С., отвечающих за дыхание и работу сердца, в том числе недоразвитость водителя ритма дыхания, подверженного затуханию в результате трагичного сингулярного стимула;
- сочетание таких факторов как простудные заболевания, переохлаждения, контакт с табачным дымом с незрелостью дыхательного центра может также спровоцировать остановку дыхания.
Внезапная младенческая смерть диагностируется чаще в семьях эмигрантов и национальных меньшинств, у которых неблагоприятные жилищно-бытовые и социально-экономические условия.
Внимание! Установлено, что любого рода вакцинации не являются факторами риска внезапной детской смерти. Причины взрослой внезапной смерти обычно кроются в таких заболеваниях сердца, таких как ишемическая, кардиомиопатическая, гипертрофическая, а также рецидивирующие синкопы, аритмогенная дисплазия и синдром WPW
Причины взрослой внезапной смерти обычно кроются в таких заболеваниях сердца, таких как ишемическая, кардиомиопатическая, гипертрофическая, а также рецидивирующие синкопы, аритмогенная дисплазия и синдром WPW.
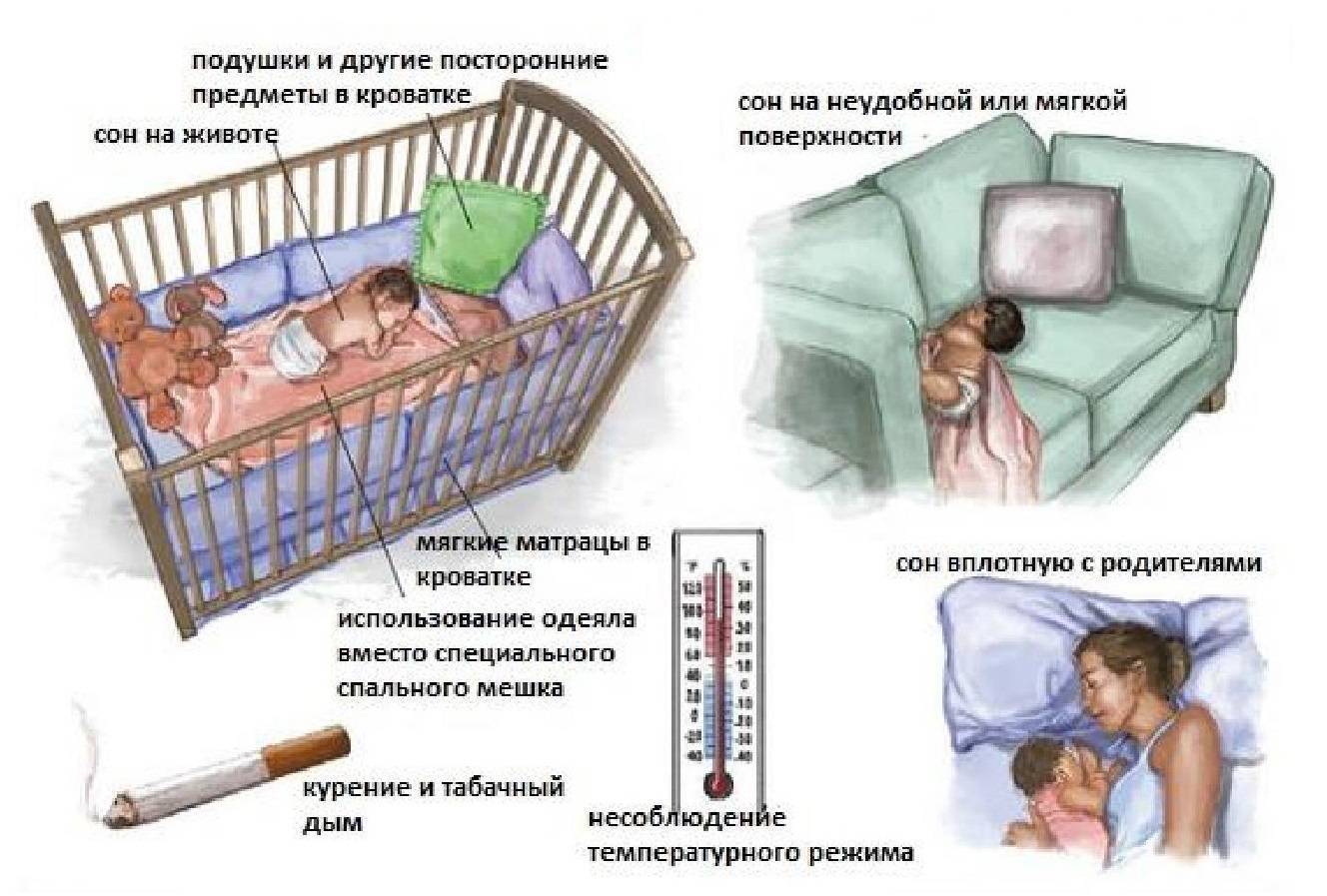
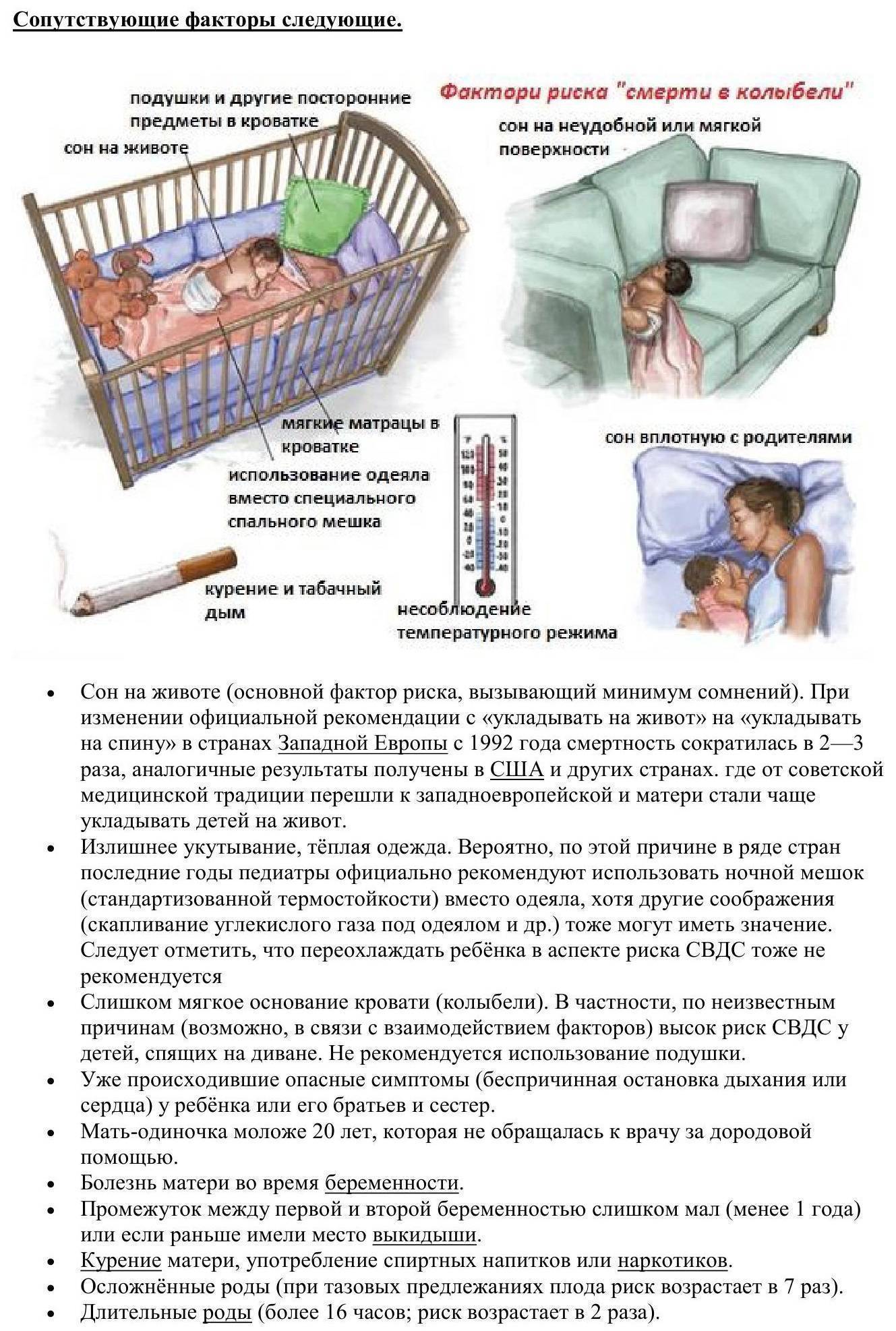
Факторы риска внезапной смерти в колыбели
К факторам, повышающим риск внезапной смерти младенцев (СВСМ) относятся:
- привычка ребенка спать на животе, является основным провоцирующим фактором, ведь если ребенок срыгнет — высок шанс захлебнуться;
- укладывание ребенка в кровать с родителями;
- чрезмерное утепление и укутывание во время сна, поэтому рекомендовано меньше утеплять и одевать теплую одежду детям, использование термомешков также может быть опасно, ведь под ним собирается углекислый газ;
- переохлаждения;
- несоблюдение медицинских рекомендаций по уходу за ребенком;
- сверхмягкая кровать и использование подушек;
- ранее случавшиеся без причины остановки дыхания либо сердца, в том числе в семейном анамнезе.
Также значительно влияет состояние и индивидуальные особенности матери:
- отсутствие мужа;
- возраст младше 20 лет;
- вредные привычки (курение, алкоголь, наркотики, прежде всего — кокаин);
- болезни в период беременности;
- тазовое предлежание плода и роды с осложнениями либо длительные.
Кроме того в группе риска дети, имевшие проблемы в пренатальном развитии (в особенности потрясения Н.С.), поражения в результате дородовых стрессов, недоношенные, неспособные брать грудь матери, на искусственном вскармливании, мужского пола (в 61% страдают мальчики), в возрасте 2-6 месяцев (трагедии случаются в 90% случаев), в особенности когда выпадает зимняя пора года с повышенным риском заразиться респираторной синцитиальной вирусной инфекцией.
До какого возраста существует риск внезапной смерти?
Так как диагноз — синдром внезапной смерти ставится при исключении всех других возможных причин, то его могут поставить пациенту любого возраста. Однако, синдром внезапной детской смерти выявляется обычно у младенцев 2-6 месяцев примерно в 90% случаев, поэтому считается, что груднички находятся в группе риска и требуют наиболее тщательного ухода и заботы.
Характеристики СВДС младенцев
По данным врачей, наиболее часто СВДС наступает в период сна младенца, и накануне гибели не имелось никаких тревожных симптомов или заболеваний, подобные случаи отмечают с частотой до 6 детей на 1000 рожденных.
Важно
По данным посмертных изменений и ретроспективных анализов были выявлены определенные закономерности трагических событий. Так, наиболее часто подвержены СВДС дети до полугода, критические период приходится на возраст от второго до четвертого месяца жизни. Причем преобладают эпизоды гибели в период холодов, с пиком, приходящимся на январь-февраль, но по данным на сегодняшний день, подобная закономерность прослеживается не столь отчетливо.
До 60% детей, погибших в результате СВДС, относятся к мужскому полу, но предсказать заранее подобное невозможно, равно как и предупредить за счет какого-либо лечения. И сам СВДС никак не связан с проведением ребенку прививок и прочих медицинских манипуляций. Одним из ведущих факторов риска для подобной трагедии врачи считают состояние недоношенности и незрелости.
Что делать при остановке дыхания у ребенка?
Если родители заметили, что дыхание младенца остановилось, нужно действовать безотлагательно. Необходимо сразу же взять ребенка на руки и одним быстрым движением провести своими пальцами по его позвоночнику по направлению снизу вверх, попытаться разбудить, слегка потормошив.
Затем следует интенсивными, но в тоже время мягкими движениями помассировать мочки ушей, пальчики на ручках и ножках ребенка. После таких действий дыхание должно возвратиться. После такого случая родители должны как можно скорее обратиться к педиатру.

Если маме показалось, что ребенок перестал дышать, нужно попытаться сразу же его разбудить
Что делать если у малыша остановилось дыхание?
Необходимо стимулировать дыхательный центр
Для этого возьмите ребенка на руки и потормошите, затем осторожно помассируйте его ручки, ступни, мочки ушей и энергично проведите пальцами вдоль позвоночника. Как правило, таких действий бывает достаточно, чтобы ребенок проснулся
Если этого не произошло, начните проводить малютке искусственное дыхание, а если отсутствует пульс, то и непрямой массаж сердца. Однако для правильного осуществления всех действий желательно, чтобы вы приобрели необходимые навыки для этого во время беременности или ранее, когда планировали стать мамой.
Кроме того, как только вы начали оказывать помощь своему малышу, кто-то из родных должен вызвать скорую помощь, чтобы медики успели приехать вовремя.
Описание синдрома внезапной младенческой смерти
Случаи детской смерти по необъяснимой причине неоднократно описывались в медицинской литературе, однако СВДС в качестве посмертного диагноза ввели лишь в конце 60-х годов ХХ столетия.
Внезапная смерть во сне происходит из-за разных факторов (наличие у ребенка пороков развития, незамеченные родителями инфекционные заболевания и травмы), но эти факторы позволяет выявить изучение истории заболевания и вскрытие. Когда проведенные исследования не позволяют объяснить причину гибели малыша, в заключении о смерти указывается СВДС (это диагноз исключения).
МКБ 10 относит синдром внезапной детской смерти к классу состояний, характеризующихся как неуточненные, возникшие по неизвестной причине (код R95.0 с указанием на вскрытие, и код R95.9 без такого указания).
Миокардит
На счет миокардита приходится 20-40% случаев ВСС, чаще всего он вызван Коксаки-вирусами группы В. Поражение сердца непредсказуемо и может вовлекать проводящую систему, вызывая блокаду сердца, или миокард, вызвая вентрикулярную тахикардию. Часто отмечается недавнее гриппопободобное заболевание, хотя симптомы могут быть слабовыраженными, а клиническое признаки сердечной недостаточности могут быть едва уловимыми или отсуствовать. ЭКГ выявляет диффузный низкий вольтаж, изменения ST-T и часто сердечную блокаду и вентрикулярную аритмию. Результаты эхокардиографии и биопсии миокарда подтверждают диагноз.
Лечение должно быть подобрано идивидуально для каждого пациента и может включать желудочковую электростимуляцию и антиаритмические препараты. Покой и исключение физического напряжения важны во время острой фазы и фазы заживления до нормализации результатов УЗИ, амбулаторного элетрокардиографического мониторинга и стресс-тестирования (stress testing). Физического напряжения следует избегать.
Синдром внезапной детской смерти и прививки
Период начала вакцинации совпадает с пиком младенческой смертности по причине СВДС. Этот факт и стал вызывать подозрения у мам-антипрививочниц. Еще бы. Если некоторые считают детскую вакцинацию источником всех неприятностей и проблем со здоровьем, почему бы, по незнанию, не обвинить ее и в гибели младенцев?
Но статистика и результаты исследований убеждают в обратном: привитые дети умирают во сне реже своих не привитых ровесников. К тому же, риск умереть от остановки сердца или дыхания во сне в период инфекционного заболевания у не привитых детей намного выше.
СВДС никак не связан с проведением плановой вакцинации
Профилактика СВДС
СВДС не является распространенным явлением и встречается довольно редко. Родители должны быть осведомлены о возможных рисках, но в то же время не следует слишком беспокоиться по этому поводу. Что необходимо делать, чтобы снизить риск:
Во время сна ребенок должен лежать на спине. Постельное белье, простыни должны быть заправлены, а одеяло и не должно быть выше плеч ребенка.
Когда ребенок бодрствует, пусть он лежит на животе и играет, но убедитесь, что он не засыпает в этом положении.
Родители, которым трудно отказаться от курения, должны курить на улице.
Идеально ребенок должен спать в своей собственной кроватке в течение первых шести месяцев жизни — желательно в комнате вместе с родителями.
Температура в комнате должна быть комфортной. Высокая температура воздуха может увеличить риск СВДС. Ребенок может перегреться, если в комнате жарко или на нем слишком много одежды. Врачи говорят, что идеальная температура в помещении должна быть в пределах 16 — 20 С. Не используйте бутылки с горячей водой или электрические одеяла. Не ставьте кроватку рядом с источником тепла.
Используйте твердый матрас. Избегайте пушистых постельных принадлежностей, пока ребенок спит, не оставляйте мягкие игрушки поблизости.
Возможно ли предотвратить развитие синдрома?
Благодаря многолетним исследованиям, врачам удалось доказать эффективность профилактических мероприятий в борьбе с СВДС. Снизить риск внезапной ночной детской смерти можно, если:
- Отказаться от курения, так как табачный дым крайне токсичен. Его постоянное воздействие на неокрепший организм ребенка недопустимо.
- В кроватке не должно быть посторонних предметов. Дети до 1 года не нуждаются в подушке, их матрас должен быть жестким.
- Нельзя накрывать младенца теплым одеялом во время сна. Грудничок не в состоянии управлять своими движениями, он запросто может натянуть одеяло на себя, тем самым ограничив доступ к свежему воздуху.
- Многие специалисты придерживаются того мнения, что ребенку лучше спать с матерью. Так она сможет контролировать сон ребенка. Нужно понимать, что употребление алкоголя или снотворного в этом случае недопустимо.
- Помещая младенца в кроватку для сна, необходимо уложить его на спину, а голову отвести в сторону, или же на бочок, зафиксировав тело с двух сторон позиционером.
ЧИТАЕМ ТАКЖЕ: как сделать позиционер для сна новорожденного своими руками?
Если во время беременности женщина будет следить за своим здоровьем, регулярно посещать женскую консультацию и соблюдать рекомендации врачей, тогда у нее есть все шансы родить и вырастить здорового ребенка. Замечено также, что дети на грудном вскармливании обладают крепким здоровьем и лучше адаптируются к окружающей среде, нежели малыши на искусственном питании.
На основании всего вышесказанного можно сделать простой вывод: родителям необходимо вести здоровый образ жизни, уделять больше внимания своему ребенку и соблюдать основные правила гигиены детского сна.
Если малыш входит в группу риска СВДС, родители должны заблаговременно позаботиться о приобретении специально предназначенного для таких случаев оборудования. Так во время сна ребенка можно отслеживать его сердечный ритм, при нарушении которого сработает сигнализация. Респираторный кардиомонитор устанавливается рядом с кроваткой, а к телу ребенка прикрепляются электроды.