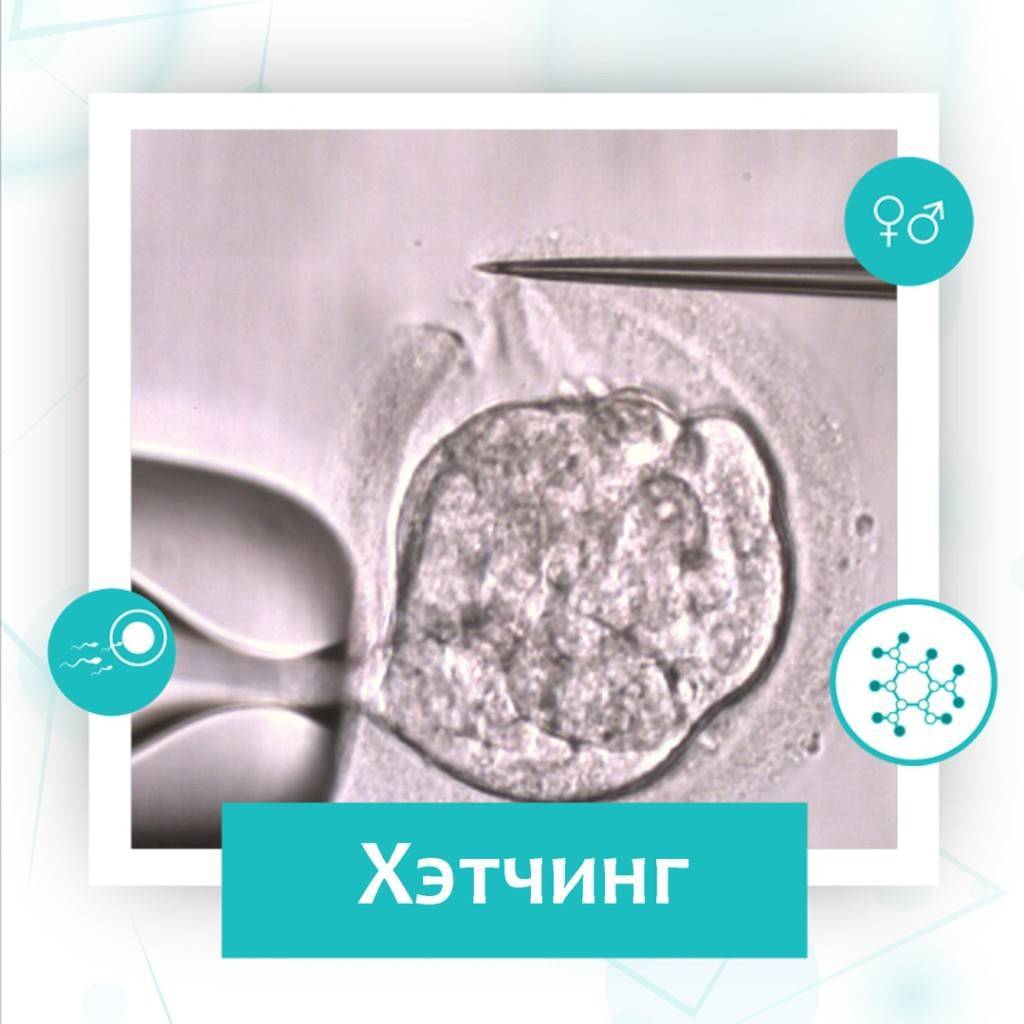
Понятие хетчинга эмбрионов и цели его проведения
Яйцеклетка имеет защитную оболочку, которая способствует воссоединению со сперматозоидом, помогает продвигаться к матке, обеспечивает плотный контакт бластомеров и нормальное питание клеток на этапе деления. Непосредственно перед внедрением эмбриона в эндометрий матки происходит разрыв оболочки – хетчинг. Если этого не случается, зародыш не прикрепляется в маточной полости, и беременность не прогрессирует.
Вспомогательный хэтчинг при ЭКО – это искусственное нарушение целостности защитного слоя эмбриона. Его основная цель – облегчение процесса имплантации эмбриона в маточный эндометрий. Также при подозрении на генетические отклонения малыша с помощью процедуры производится забор клеток для дальнейшей диагностики. Показания к проведению хетчинга:

- несколько неудавшихся попыток ЭКО;
- возраст будущей мамы более 38 лет;
- морфологические нарушения строения зародыша, проявляющиеся в утолщении внешнего слоя;
- использование криоконсервированного материала;
- повышенный уровень ФСГ.
Может ли плодное яйцо выпасть из полости матки?
Распространенным страхом среди женщин, прошедших ЭКО, является риск выпадения эмбриона из матки. Выпадение плодного яйца из маточной полости даже до момента его имплантации в эндометрий исключено. Матка – мускульный орган, который сообщается с влагалищем посредством полой мышечной трубки (шейка матки). После процедуры ЭКО она сокращается, что препятствует проникновению эмбрионов во влагалище.
Учеными было проведено исследование, во время которого женщин разделили на две группы, после чего в маточную полость были введены воздушные пузырьки. Первая группа строго соблюдала постельный режим, а вторая занималась привычными делами без ограничений. По истечению определенного времени специалисты оценили результаты: особых различий в положении «эмбрионов» у пациенток обеих групп не обнаружилось.
ЭКО и вакцина от Covid-19

Вакцинация – эффективный способ защитить себя и своего будущего ребенка от нежелательных последствий вируса. Но делать прививку от коронавируса врачи рекомендуют за 2-3 месяца до того, как начинать ЭКО. Дело в самом механизме вакцинации – фактически, она представляет собой контролируемое и ослабленное заражение человека самим ослабленным вирусом, частями его белковой оболочки или РНК. Иммунная система вакцинируемого человека воспринимает компоненты вакцины как угрозу и реагирует соответствующим образом – отсюда и побочные явления, такие как аллергия, повышение температуры, ломота в суставах, мышечная слабость. Длятся они недолго, но непосредственно перед или во время беременности создают дополнительную нагрузку на иммунную систему, повышают ее активность. В результате «взвинченный» организм матери может просто отторгнуть плод, который также является на 50% чужеродным для него объектом.
Кроме того, беременность (как естественная, так и после ЭКО) является одним из факторов риска при Covid. Организм беременной женщины больше подвержен сопутствующим коронавирусу заболеваниям, таким как пневмония или обструктивная дыхательная недостаточность. Соответственно, даже ослабленная (инактивированная) вакцина может вызвать опасные для нее побочные явления, которых бы не было до вынашивания ребенка.
Сделайте первый шагзапишитесь на прием к врачу!
Записаться на прием к врачу
Коронавирус и ЭКО
Как и в случае с естественным оплодотворением, влияние коронавирусной инфекции на ЭКО и последующую беременность является недостаточно изученным. Однако, у современной медицины есть сведения о воздействии более изученных инфекционных заболеваний на экстракорпоральное оплодотворение и вынашивание ребенка. По аналогии с ними можно предварительно заключить, что для женщин, проходящих процедуру ЭКО (а также для их будущих детей), SARS-CoV-2 представляет меньшую опасность, чем для матерей, зачавших естественным путем. Обусловлено это следующими причинами:
- Прохождение тестов на Covid. Женщина, планирующая выполнить процедуру ЭКО, в обязательном порядке проходит предварительное обследование на выявление коронавирусной инфекции. Естественное зачатие – более спонтанный и практически неконтролируемый процесс, не предполагающий сдачи анализов на это заболевание, из-за чего половые партнеры чаще всего не знают достоверно о наличии или отсутствии у себя вируса.
- Раннее развитие эмбриона вне организма матери. При естественном зачатии оплодотворение и первые дни развития плода проходят в материнском организме. В этом случае остановить имплантацию эмбриона в матку невозможно, если у матери был выявлен Covid. При экстракорпоральном оплодотворении зачатие и раннее (первые 5-6 дней) развитие зародыша проходят вне тела матери, в специальном стерильном инкубаторе. Если в этот период оба родителя заболели коронавирусом, врач остановит процедуру ЭКО и законсервирует эмбрион – позже он будет пересажен после того, как заболевшие супруги вылечатся, а тесты покажут у них отсутствие возбудителя.
- Профилактические меры. Если беременность незапланированная, о ней обычной узнают через 2-3 недели после зачатия, когда проявляются ее первые признаки. Соответственно, профилактические меры по предотвращению заражением коронавирусом принимаются будущими родителями с запозданием. При прохождении ЭКО вся профилактика выполняется заранее, поэтому риск передачи вируса эмбриону существенно ниже.
Таким образом, важнейшим преимуществом ЭКО перед естественной беременностью в плане защиты от инфекционных заражений, является постоянный врачебный контроль на всех этапах процедуры – от подготовки до непосредственно оплодотворения и пересадки эмбриона.
Этап 2 — Гормональная терапия
Следующий этап процедуры ЭКО начиняется на второй день менструального цикла и длится от 12 до 14 дней. Суть его состоит в том, чтобы при помощи гормональной терапии простимулировать работу яичников для получения 8–10 ооцитов, способных к оплодотворению. Именно такого количества будет достаточно для успешного проведения ЭКО.
Во время проведения гормональной терапии каждые четыре дня в обязательном порядке проводится УЗИ органов малого таза, в соответствии с результатами которого доктор может скорректировать дозировку препаратов.
Для проведения процедуры классического ЭКО может использоваться фолликулостимулирующий гормон гипофиза ФСГ, ионический гонадотропин и аналоги гонадолиберина. Врач назначает схему лечения в зависимости от протокола, который будет выбран для проведения ЭКО.
Международным научным сообществом одобрены разные протоколы стимуляции овуляции:
- Супердлинный — он длится 2–3 месяца;
- Ультракороткий — длится до 10 дней и предполагает высокие дозировки гормонов Обычно этот протокол назначается при таких диагнозах, как недостаточный фолликулярный резерв и низкий уровень гормона АМГ;
- Протокол ЭКО в естественном цикле — в этом случае не проводится гормональная стимуляция, и для оплодотворения берется одна яйцеклетка, которая созрела в естественном менструальном цикле;
- Протокол ЭКО с минимальной стимуляцией — для стимуляции используются небольшие дозы гормональных препаратов.
Чаще всего применяется короткий протокол, поскольку у женщины, нуждающиеся в экстракорпоральном оплодотворении, имеются серьезные проблемы с яичниками. В любом случае врач выберет для ЭКО наиболее безопасный для здоровья протокол. Очень часто вначале используют протокол ЭКО в естественном цикле, чтобы избежать гормональной нагрузки на организм, и только если этот метод не принесет результатов, назначается гормональная стимуляция.
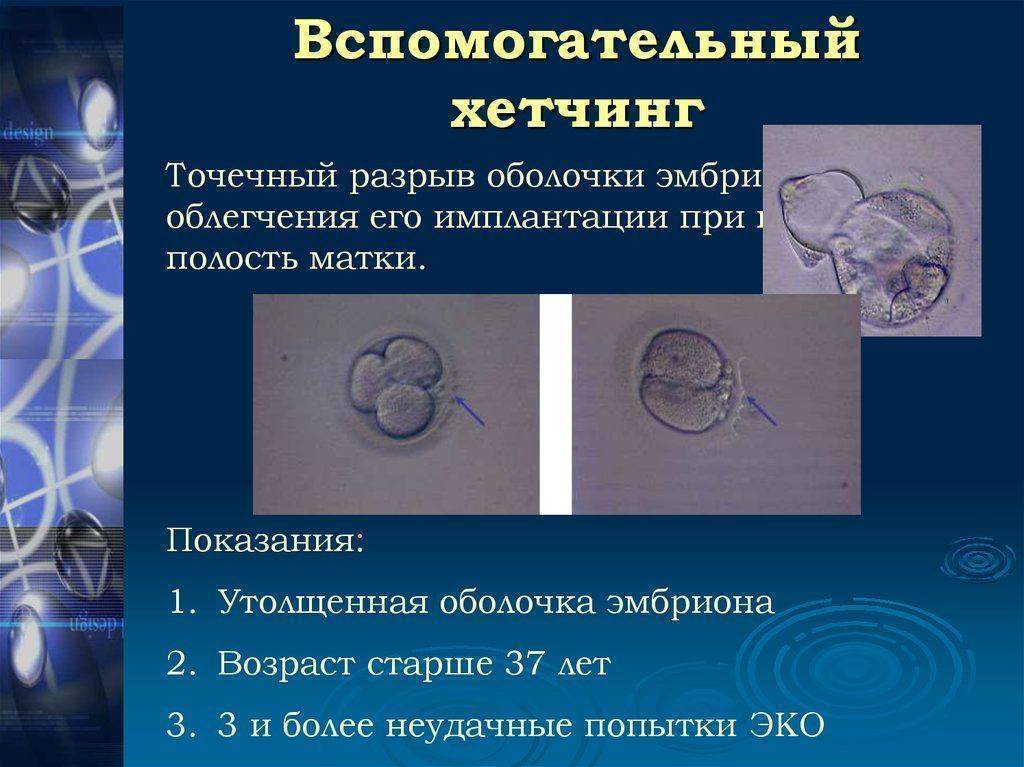
Вспомогательный хетчинг – основные виды
Несмотря на более чем двадцатилетний опыт использования данной методики, многие супружеские пары не могут ответить на вопрос – вспомогательный хетчинг, что это? На самом деле вспомогательный хетчинг стал использоваться, начиная с 90-х годов прошлого века. С того времени, благодаря развитию современных технологий, ученым удалось усовершенствовать эту методику. Сегодня в репродуктивной медицине используются такие виды вспомогательного хэтчинга:
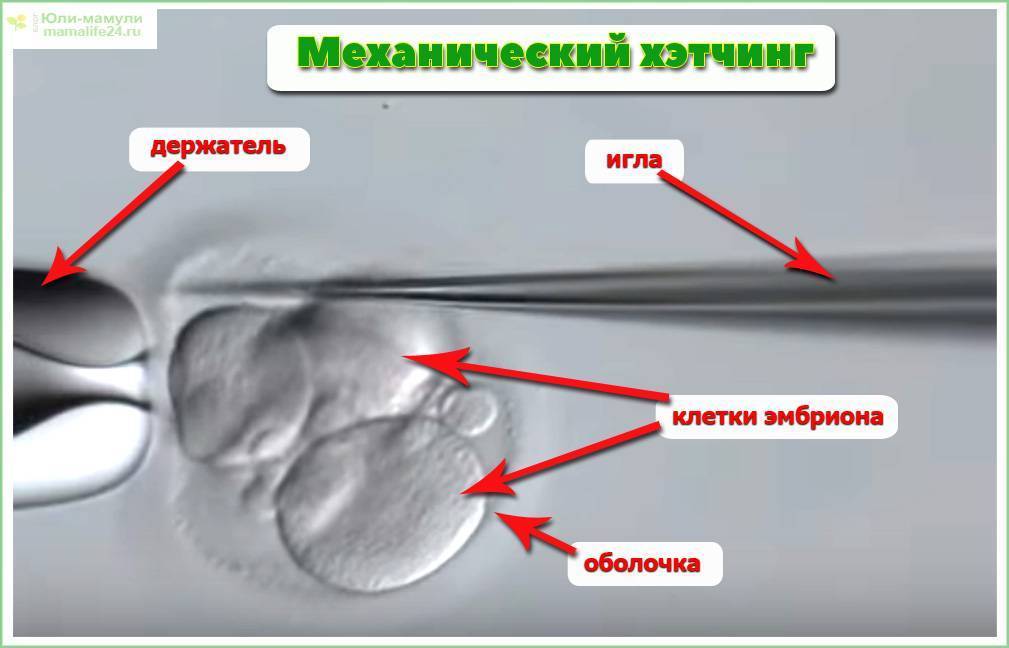
- Механический хэтчинг является одной из наиболее распространенных и отработанных методик. Он предусматривает воздействие на блестящую оболочку эмбриона механическим путем. Для этого используется специальная игла микроскопического размера. С ее помощью врачи прокалывают оболочку под определенным углом, чтобы зародыш в виде бластоцисты мог выйти наружу.
- Химический вспомогательный хетчинг представляет собой воздействие на защитную скорлупу эмбриона специальным разъедающим химическим составом, который носит название окисленный раствор Тироде. Этот состав наносится на оболочку при помощи специального микроинструментария. Благодаря этому вмешательству в оболочке формируется отверстие диаметром около 20 мкм. После этого раствор устраняют, а эмбрион промывается от химического состава. Это позволяет избежать повреждающего влияния раствора на клетки зародыша.
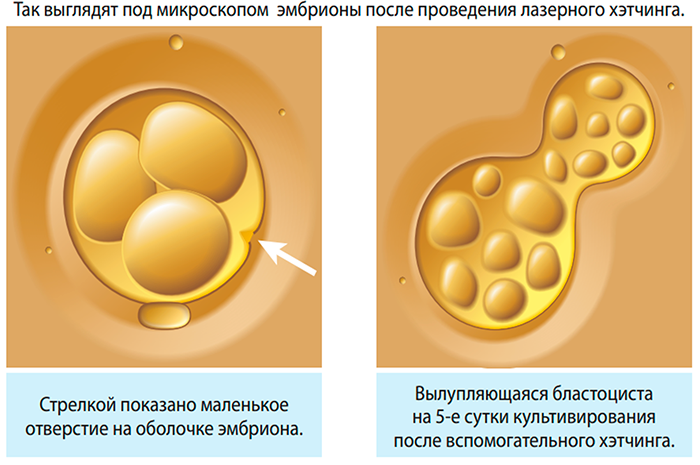
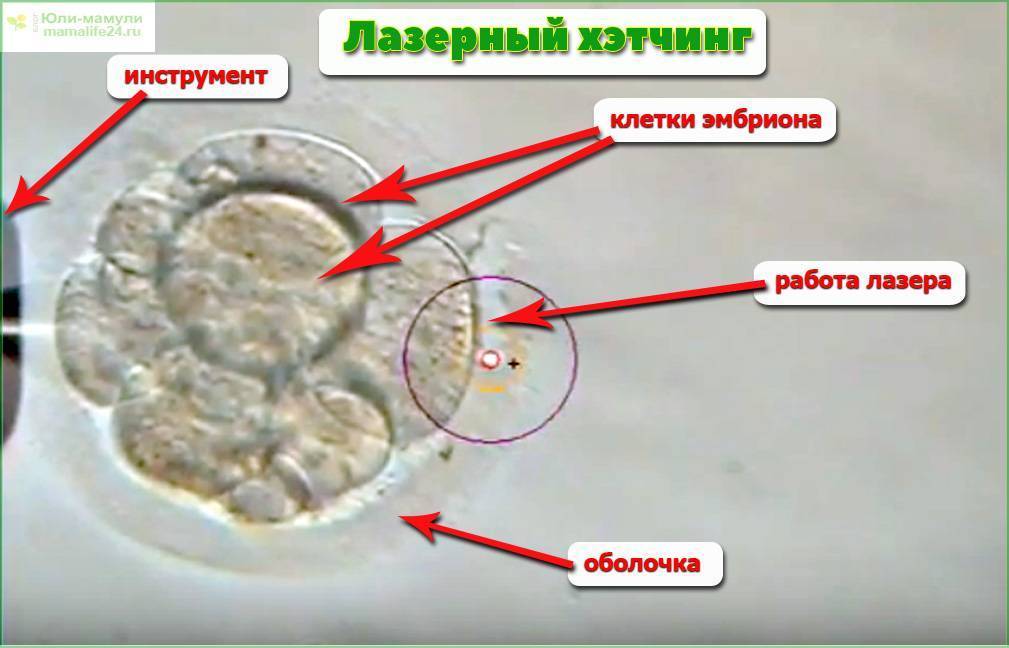
- Лазерный вспомогательный хетчинг является одной из наиболее современных методик. Этот способ предусматривает использование специальной микроманипуляционной установки, которая излучает тонкий лазерный луч. При помощи этого лазера бесконтактным методом делается насечка в оболочке. Данный способ считается более безопасным точным по сравнению с другими методиками. Наиболее оптимальный вариант – это использование инфракрасных лучей диаметром 1480 нм.
- Вспомогательный хетчинг при ЭКО на основе пьезо-импульсов также считается современным и эффективным. Для его выполнения используется пьезоэлектрический микроманипулятор. Он выдает микровибрацию на высоких частотах, за счет чего в оболочке формируются конические углубления на определенном участке. В результате этого оболочка истончается и уменьшается, а со временем разрывается.
Когда может понадобиться хетчинг?
Хотя хетчинг не относится к самым новым процедурам и уже является привычным, его применяют далеко не в каждой программе ВРТ. Показаниями для его проведения являются:
- возраст женщины после 38 лет;
- предыдущие попытки ЭКО, окончившиеся неудачей;
- слишком толстые стенки оболочки или ее аномалии;
- неважные морфологические показатели зародышей;
- табакокурение;
- чрезмерная концентрация ФСГ в крови;
- перенос эмбрионов при ЭКО после криоконсервации.
Данная процедура абсолютно безопасна как для матери, так и для ребенка, а потому при необходимости успешно может применяться в процессе применения ВРТ.
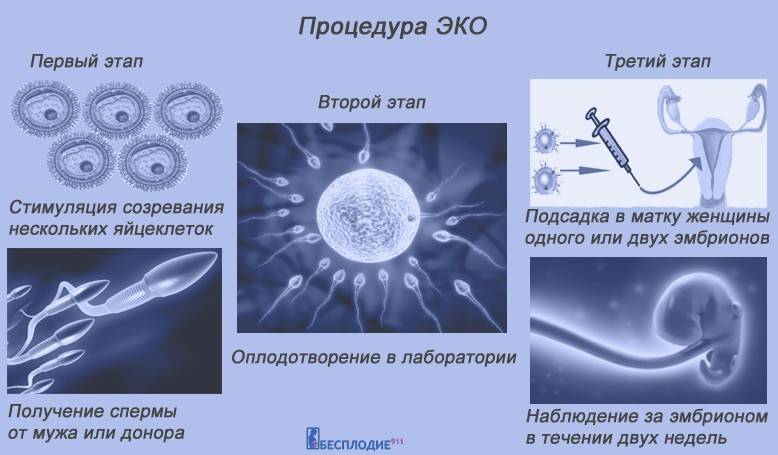
Как делают ЭКО?
Экстракорпоральный способ оплодотворения как репродуктивная технология появилась в 1977 году, когда британскими специалистами впервые успешно удалось применить ее на живом человеке, в результате чего на свет появился здоровый ребенок. Подобные попытки делались и ранее, однако предыдущие тесты на людях по тем или иным причинам были безуспешны. Постепенно из разряда научного эксперимента технология ЭКО по мере своего развития перешла в категорию общепринятых методов лечения бесплодия и сегодня используется во всем мире.
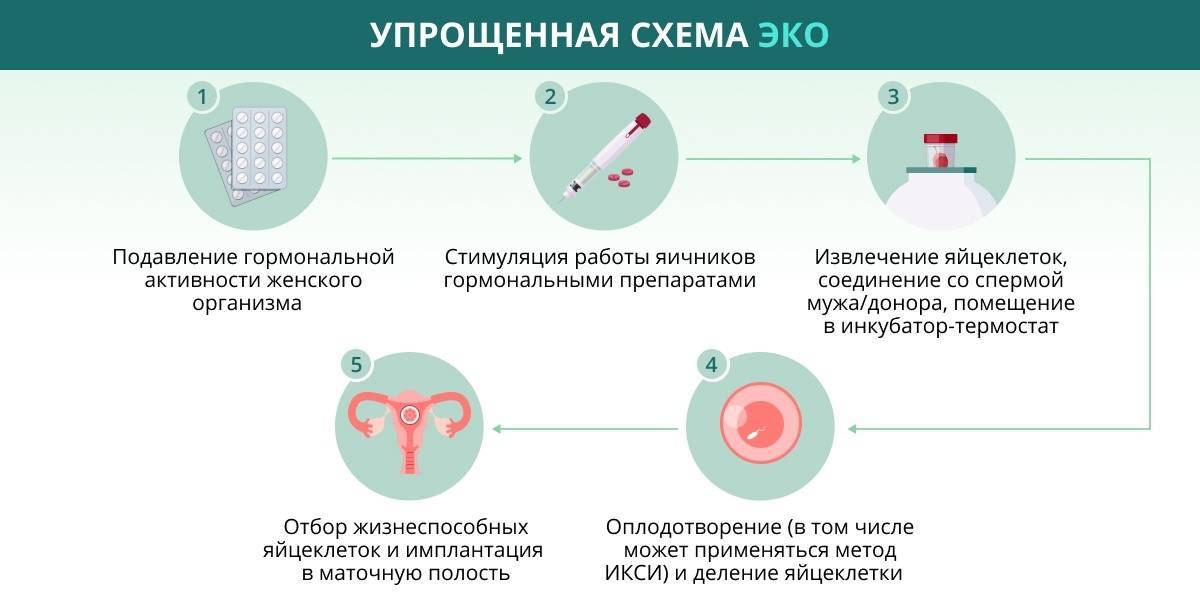
Суть этой технологии хорошо отражена в ее просторечном названии – «зачатие в пробирке». Традиционное ЭКО заключается в следующем:
- у будущих родителей извлекаются половые клетки (яйцеклетки и сперматозоиды), из которых отбираются наиболее жизнеспособные;
- в специальном инкубаторе половые клетки родителей соединяют и получают эмбрион, который развивается в искусственных условиях до определенного этапа;
- затем эмбрион имплантируется в матку будущей матери для его последующего вынашивания и рождения ребенка естественным путем.
Разумеется, данная схема сильно упрощена – на практике это долгий и кропотливый процесс, включающий дополнительные промежуточные этапы, необходимые для повышения вероятности успешного зачатия. ЭКО не следует путать с другой похожей процедурой – искусственным осеменением, которая заключается в принудительном введении спермы в матку. В этом случае само оплодотворение осуществляется естественным путем.
Вспомогательный хетчинг при ЭКО
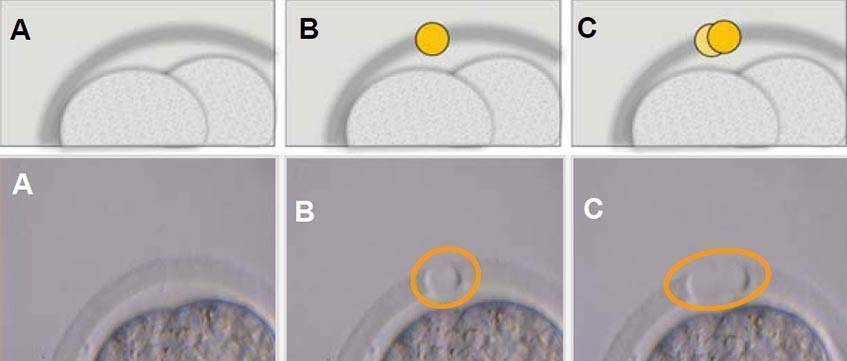
Естественные процессы разрыва белковой оболочки не всегда проходят правильно. А в некоторых случаях хетчинг эмбрионов не происходит вообще, не позволяя возможному зачатию состояться.
Экстракорпоральное оплодотворение решает эту проблему с помощью проведения «искусственного» хетчинга, когда оболочке «помогают» прорваться. Эта процедура проводится под микроскопом в лабораторных условиях, что существенно повышает шансы наступления беременности.
Хетчинг в программе ЭКО является заключительным этапом при подготовке к пересадке эмбрионов. Репродуктивные технологии позволяют провести процедуру несколькими способами.
Химический метод
Чтобы помочь эмбриону выйти из защитной оболочки, использовали раствор кислоты. Однако официальная медицина доказала токсическое воздействие химического вещества на эмбрион. Поэтому на современном этапе эта методика не применяется.
Ферментный метод
С помощью воздействия ферментных растворов на белковую оболочку можно значительно размягчить ее. Тонкая защита не выдерживает «натиска» эмбриона и рвется, позволяя ему выйти наружу.
Механический метод
Эмбрион держат микропипеткой, с помощью иглы делают проколы под особым углом (чтобы не повредить сам эмбрион). После этого эмбрион с проколотой оболочкой переносят в матку. Эту методику также в последнее время используют нечасто, так как есть риск того, что яйцеклетка после оплодотворения может быть повреждена.
Механическая методика, выполняемая с помощью пьезоэлектрического манипулятора, более безопасна. Этот инструмент позволяет делать не проколы, а углубления, с помощью которых эмбрион «выбирается» наружу, когда окажется в матке.
Лазерный хетчинг
Самая безопасная методика, которая предполагает применение тончайшего лазерного луча. С его помощью образуются минимальные отверстия в защитной оболочке, которых достаточно для «освобождения» бластоцита.
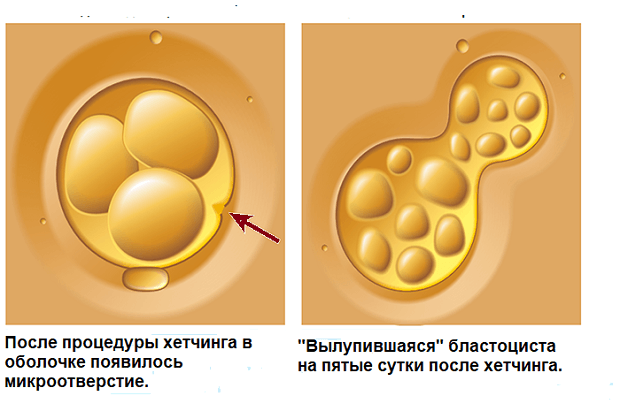
Вспомогательный хетчинг с помощью лазера проводится двумя способами:
- Бесконтактное воздействие. Луч направляют так, чтобы он проходил по касательной по отношению к зародышу. Прожженные маленькие отверстия истончают белковую защиту, а воздействие инфракрасного излучения на эмбрион минимальное.
- Контактное воздействие. Происходит прожигание защиты, за счет чего образуется сквозное отверстие. В процессе воздействия эмбрион не травмируется.
При лечении бесплодия процедура искусственного хетчинга иногда является единственной возможностью помочь начавшемуся зачатию завершиться. Решение о проведении процедуры принимается после заключения врача-репродуктолога, который учитывает индивидуальные особенности репродуктивной системы женщины, ее возраст и неудачные попытки наступления предыдущих беременностей методом ЭКО.
Этические проблемы генетической диагностики
Диагностика генетических нарушений на ранних стадиях развития эмбриона сегодня является общепринятой медицинской практикой. Вместе с тем имеется и определенная критика в ее адрес, связанная с этикой применения. Как правило, она сводится к следующему:
- Евгенический характер анализа. Предимплантационное обследование позволяет выявить и отсеять эмбрионов с нарушениями. С одной точки зрения, это лишает права будущего ребенка на жизнь и нарушает принципы ненанесения вреда и справедливости. С другой стороны, на ранней стадии развития эмбрион представляет собой просто совокупность клеток, он не имеет развитой нервной системы, позволяющей утверждать существование у него личности.
- Использование диагностики для создания ребенка-донора. Одним из самых спорных моментов является установление генетической совместимости эмбриона с уже имеющимся у семейной пары ребенком для последующего использования родившегося малыша в качестве донора органов (например, костного мозга). Хотя само предимплантационное исследование в данном случае не наносит вреда ребенку, оно может использоваться для причинения ущерба его здоровью в будущем.

Тем не менее, имеются и явно положительные в этическом плане аспекты применения ПГД. В частности, она позволяет оградить будущих родителей от морального выбора между родительским долгом по отношению к родившемуся с нарушениями ребенку и собственным счастьем, на которое тоже имеют право. Кроме того, малыш с тяжелыми врожденными отклонениями, если и сможет выжить, столкнется в будущем с большими медицинскими и социальными проблемами. Генетическая диагностика эмбрионов позволяет отсеять из них те, что имеют нарушения, еще на той стадии, когда они точно не являются сформированной личностью. В этом случае она является морально обоснованным шагом.
Возможные осложнения
Хетчинг при ЭКО – процедура относительно безопасная, однако в 1% она дает осложнения. Есть минимальная возможность того, что при проколе произойдет повреждение зародыша. В этом случае он перестанет развиваться, а клетки постепенно рассосутся.
Не менее важным является и тот факт, что проведение искусственного хетчинга не гарантирует наступление беременности.
Если же зачатие все же состоялось, то проведенная процедура никак не отразится на умственном и физическом развитии малыша. Течение беременности также проходит без осложнений.
Таким образом, не стоит переживать, если эмбриолог назначил вам эту инновационную процедуру. Она в несколько раз повышает вероятность наступление беременности, в то время как риск нежелательных последствий минимальный.