Что происходит при внематочном развитии эмбриона
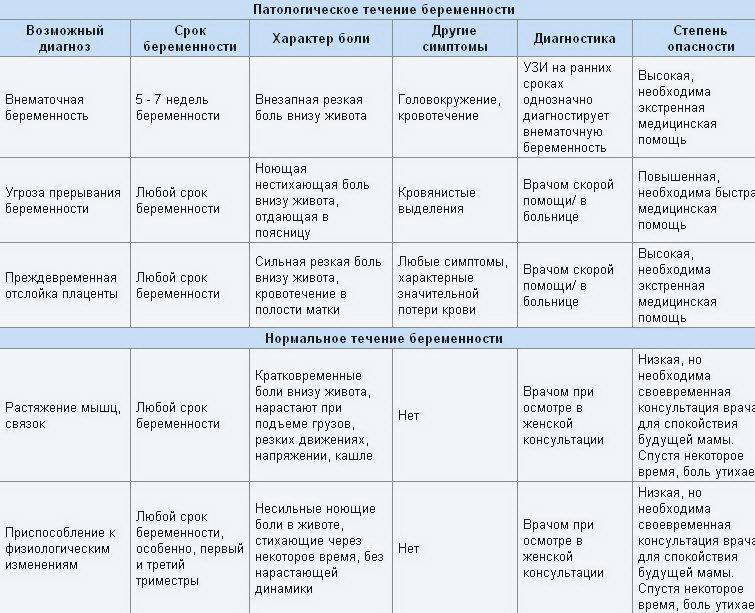
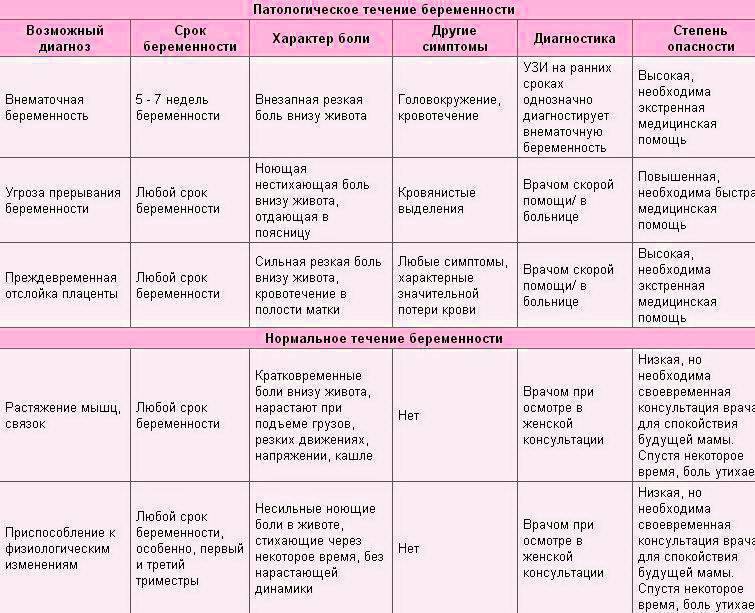
По клиническим проявлениям внематочная беременность бывает двух видов:
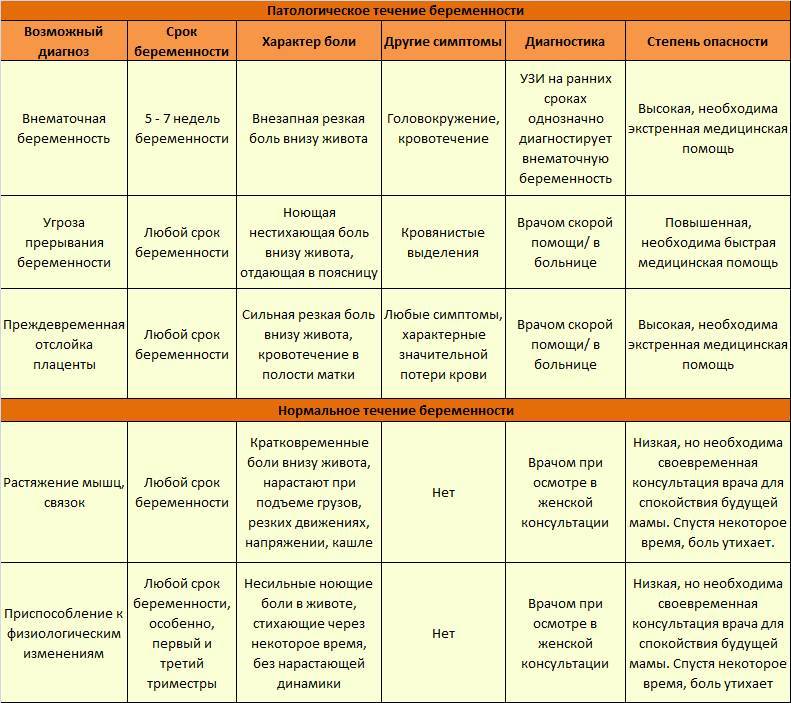
- Прогрессирующая. На ранних сроках самопроизвольный выкидыш не происходит, поэтому плодное яйцо продолжает расти, прорастая затем в стенку фаллопиевой трубы. По проявлениям прогрессирующая внематочная беременность схожа с нормальной. До момента врастания женщина иногда не чувствует никаких изменений в состоянии, иногда наблюдаются кровянистые выделения из влагалища, схожие с менструальными. Часто путает это со скудной менструацией.
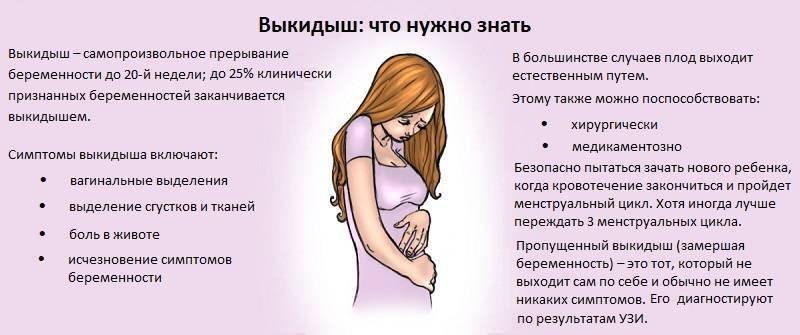
- Прервавшаяся. Завершается самопроизвольным выкидышем, но по типу развития делится на подвиды.
Трубный аборт. Эмбрион отслаивается от стенки матки и выходит в брюшную полость. У пациентки есть кровяные сгустки из влагалища, ощущаются резкие боли внизу живота, больно сидеть и даже лежать. Матка при пальпации увеличена, придатки расширены.
Разрыв трубы. Случается на 6-10 неделе беременности. Проросший в фаллопиеву трубу эмбрион разрывает орган, вызывая сильнейшее кровотечение. Женщина испытывает кинжальную боль внизу живота, отдающую в поясницу. Пациентка лежит только на левом боку с поджатыми к животу ногами. У неё выпирает задний свод влагалища, шейка матки смещается вперёд. Пациентка теряет сознание из-за снижения артериального давления, выступает холодный пот.
Проведённая диагностика прервавшейся внематочной беременности позволяет избежать серьёзных последствий для здоровья и сохранит женскую репродуктивную систему.
Почему показатели прогестерона на ранних сроках беременности важны?
Отслеживать уровень прогестерона в женском организме врачи начинают еще во время планирования зачатия, потому что прогестерон играет важную роль в наступлении беременности:
Создает условия для имплантации плодного яйца.
Стимулирует формирование сосудов в матке.
Укрепляет секреторный эндометрий – он поддерживает эмбрион.
Снижает подвижность матки.
Ослабляет иммунный ответ, который может привести к отторжению эмбриона (это одинаково важно как при естественном зачатии, так и при ЭКО).
Как видим, прогестерон нужен, чтобы после того, как зачатие произошло, эмбрион успешно имплантировался в матку, – именно после этого женщина считается беременной.
Уровень прогестерона определяется по анализу крови. Оценить, находится ли прогестерон в рамках нормы, можно при помощи таблицы зависимости концентрации этого гормона от срока беременности.
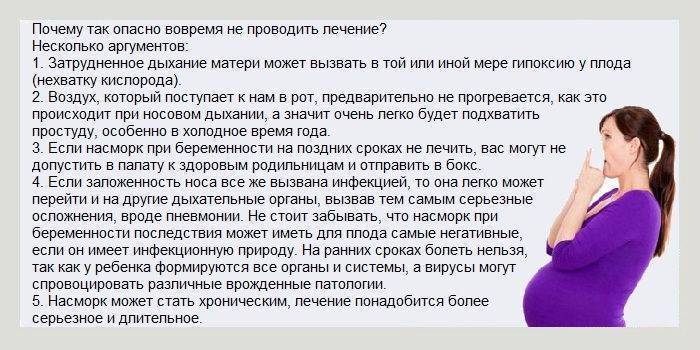
Признаки ОРВИ во время беременности
Первые симптомы вирусной инфекции у будущей мамы могут появляться одновременно, или же ухудшение состояния развивается постепенно. Скорость появления симптомов, выраженность зависят от вида возбудителя, исходного состояния женщины.
Признаки ОРВИ:
- насморк, затруднение носового дыхания;
- отсутствие обоняния;
- невозможность почувствовать вкус пищи;
- общая слабость;
- слезотечение;
- головная боль, головокружение;
- боли в мышцах, суставах;
- повышение температуры;
- першение, кашель, боли в горле;
- тошнота, рвота, диарея.
Нередко первые, даже незначительные проявления ОРВИ можно распознать в самом начале заболевания. Задача будущей мамы – наблюдать своим самочувствием и не игнорировать сигналы тела. Малейшее недомогание – основание для того, чтобы отдохнуть, обратиться к врачу.
Среди опасных осложнений сезонного гриппа:
- присоединение бактериальной инфекции;
- сепсис;
- синдром системной воспалительной реакции
- острая дыхательная недостаточность
- полиорганная недостаточность и гибель женщины.
ПРОФИЛАКТИКА ПРОБЛЕМ С КОЖЕЙ
Чтобы снизить риск ксероза в период беременности, рекомендуется соблюдать ряд правил:
- не использовать для ухода за кожей щелочные и спиртосодержащие средства;
- при мытье посуды и других поверхностей защищать руки от воздействия бытовой химии;
- следить за гигиеной, менять белье не реже 1-2 раз в день;
- избегать ношения синтетических тканей и тесной одежды;
- очистить дом от пылевого клеща и других паразитов;
- пользоваться увлажнителем воздуха и гигрометром – прибором для измерения влажности;
- ограничить или исключить потребление кофе;
- употреблять не менее 30-40 мл воды на 1 кг массы тела (при отсутствии ограничений, связанных с отеками или нарушениями работы почек);
- при необходимости проходить санаторно-курортное лечение.
Если сухость кожи обусловлена нейродермитом, то необходимо также избегать стрессов, недосыпания и тяжелых физических нагрузок. Повышение концентрации кортизола – гормона стресса – считается одним из основных провокаторов обострения болезни.
Важную роль в профилактике псориаза и дерматита беременных играет и диета. При нейродермите в рацион будущей мамы включают источники ненасыщенных жиров и жирорастворимых витаминов. Также из меню убирают потенциальные аллергены (морепродукты, мед, пряности, копчености, консерванты и др.). При псориазе дерматологи рекомендуют придерживаться низкобелковой диеты, богатой свежими овощами и фруктами.
Если проблемы с кожей обусловлены только гормональной перестройкой, то в рацион нужно ввести больше источников насыщенных и ненасыщенных жиров, витаминов А, С, Е и группы В. В качестве источника антиоксидантов можно использовать ## замороженные фрукты и ягоды.
ПРИЧИНЫ СУХОСТИ КОЖИ У БЕРЕМЕННЫХ
Сухость эпидермиса развивается по нескольким механизмам:
- Повреждение водно-жировой мантии. Клетки ороговевшего слоя (корнеоциты) и жирные кислоты образуют барьер, который препятствует потере влаги, проникновению патогенов и токсинов. Если он поврежден из-за воспаления или постоянного воздействия агрессивных химикатов, то поверхностные слои кожи теряют воду.
- Нарушение процессов обновления кожи. При слишком быстром делении (пролиферации) клеток водно-липидный барьер не успевает сформироваться, что приводит к сухости, шелушению и развитию вторичных инфекций.
- Потеря способности к восстановлению защитного слоя. Скорость выделения кожного сала зависит от работы эндокринной и пищеварительной систем. При недостатке гормонов или «строительного материала» для защитной мантии эпидермис теряет способность удерживать влагу и становится чувствительным к воздействию среды.
Чрезмерно сухая кожа во время беременности может быть обусловлена следующими причинами:
- изменением соотношения эстрогенов и пролактина (гормональным дисбалансом, связанным с вынашиванием плода);
- псориазом;
- контактным или атопическим дерматитом (нейродермитом);
- инфекционными заболеваниями кожи;
- острым дефицитом питательных полезных веществ (витаминов А, В3, Е и Д, жирных кислот);
- нарушениями обмена веществ (сахарным диабетом беременных, гипотиреозом и др.);
- болезнями печени и почек;
- сбоями в работе желудочно-кишечного тракта.
При сильном токсикозе или отеках ксероз может развиться вследствие обезвоживания организма. Острее всего патология проявляется при низкой температуре и влажности воздуха.
Тактика лечения
В 15% случаев замедленное повышение уровня гонадотропина на ранних сроках – естественное явление, наблюдаемое при отсутствии патологии. В любом случае, обнаружив отклонения в приросте гормона беременности, врач берет пациентку на особый контроль, назначает дополнительные обследования.
Вынашивание при недостаточном приросте ХГЧ осложнено, поскольку беременность чаще всего сопряжена с определенными патологиями, протекает плохо. Однако нередко сохранить и выносить здорового ребенка возможно. Многое зависит от причины понижения уровня ХГ:
- если падение ХГЧ связано с внематочной беременностью, для сохранения жизни пациентки показано экстренное хирургическое вмешательство (подробнее в статье: уровень ХГЧ по неделям на ранних сроках внематочной беременности);
- при замершей беременности проводят диагностическое выскабливание, в дальнейшем выясняют причину патологии, осуществляют гормональную коррекцию и тщательную подготовку к новой беременности;
- когда есть угроза самопроизвольного аборта, показано сохранение в стационаре, где проводятся важные лечебные мероприятия.
Лечение в больнице подразумевает контроль уровня ХГ в динамике, а также сдачу других анализов, которые дают врачу дополнительную информацию о состоянии здоровья пациентки. Повысить концентрацию гормона беременности нередко помогают специальные лекарства, содержащие гонадотропин, взятый из мочи беременных женщин (Прегнил, Хорагон, Экостимулин). Обычно делают инъекции препаратов в дозировках 1500, 2000, 5000 МЕ. Дозу подбирают индивидуально, при этом контролируют состояние пациентки. Если лечебные меры приняты своевременно, шансы выносить малыша повышаются.
Лечение венозной недостаточности
- купировать воспаление;
- нормализовать кровоток;
- восстановить прочность и эластичность венозных стенок;
- улучшить метаболизм мягких тканей.
- венотоники;
- ангиопротекторы;
- антиагреганты;
- антикоагулянты.
- лекарственный электрофорез;
- магнитотерапия;
- лазеротерапия;
- дарсонвализация;
- диадинамические токи;
- гидробальнеотерапия и пр.
- Склеротерапия. В пораженные вены путем инъекций вводится препарат-склерозант, который запечатывает сосуды, исключая их из системы кровотока.
- Лазерная коагуляция. При локализованном воздействии лазерных лучей на пораженные участки вена выжигается изнутри, что, в свою очередь, способствует тромботической окклюзии, сжатию и постепенному рассасыванию сосуда.
- Радиочастотная абляция. Под воздействием радиосигнала определенной частоты пораженные сосудистые ткани разогреваются до высоких температур, сжимаются, вызывая облитерацию и дальнейшее рассасывание вен.
- Флебэктомия. Во время процедуры хирург иссекает деформированные участки сосудов, выполняя все необходимые манипуляции через микроскопические проколы на коже.
МЕДИЦИНСКИЕ ИЗДЕЛИЯ
Назаваль ПЛЮС»
«Назаваль ПЛЮС» представляет собой мелкодисперсный порошок целлюлозы, который при попадании в полость носа связывается со слизью и формирует на слизистой оболочке гелеобразный слой, препятствующий проникновению вирусов в организм. За счет экстракта дикого чеснока (аллицин и аджоены) подавляется рост бактерий и вирусов, а также происходит их нейтрализация .
Медицинское изделие «Назаваль ПЛЮС» может применяться у детей и взрослых, а также женщин в период беременности и кормления грудью.
Экстренная защита | Сезонная защита |
Перед контактом с заболевшим, в местах массового скопления людей, в общественном транспорте | Для ежедневной защиты от респираторных вирусов в течение всего дня |
По 1 впрыску в каждый носовой ход на вдохе однократно (за 10-15 мин до контакта, посещения общественного места, поездки) | По 1 впрыску в каждый носовой ход на вдохе 3-4 раза в день (через каждый 5-6 часов) |
Экстракт натуральной перечной мяты, входящий в состав «Назаваль ПЛЮС» служит индикатором правильного применения. Появление легкого запаха мяты после впрыска свидетельствует о том, что порошок из флакона попал в полость носа.
Методика применения:
Шаг 1. Перед применением, если необходимо, проведите гигиеническую очистку полости носа или высморкайтесь.
Шаг 2. Аккуратно встряхните флакон. При первом использовании рекомендуется сделать 2 пробных впрыска в воздух.
Шаг 3. Зажмите пальцем один носовой ход, сделайте впрыск порошка на вдохе в противоположный носовой ход, ИНТЕНСИВНО нажав на стенки флакона. Такую же процедуру повторите с другой стороны.
Рекомендуется использовать повторно после каждого очищения носовой полости для возобновления защитного слоя.
При необходимости совместного применения с другими назальными лекарственными средствами «Назаваль ПЛЮС» следует использовать не ранее, чем через 30 минут после их применения, предварительно очистив носовые ходы. Не рекомендуется использовать «Назаваль ПЛЮС» после применения назальных мазей и назальных капель на масляной основе.
Также среди покупателей значительно вырос спрос на медицинские изделия, применяемые для защиты слизистой оболочки полости носа от аэроаллергенов, поскольку принцип действия одинаков.
Назаваль
Имеющееся на фармацевтическом рынке медицинское изделие «Назаваль» также, как и «Назаваль ПЛЮС» содержит мелкодисперсный порошок целлюлозы, но без экстракта дикого чеснока. Рекомендован для защиты слизистой носа от аллергенов и поллютантов, а также других агрессивных факторов внешней среды, вдыхаемых с воздухом. «Назаваль» может применяться у детей и взрослых, а также женщин в период беременности и кормления грудью.
Аллергоспас
Медицинское изделие «Аллергоспас» имеет в составе экстракт мальвы лесной с высоким содержанием полисахаридов. За счет этого при контакте со слизистой носа содержащийся в спрее раствор превращается в гель, образуя тонкую защитную пленку. Рекомендуется использовать при первых контактах с аллергенами (пыльца растений, пылевые клещи, плесень и т.д.), до появления аллергической реакции.
Аллергоспас» противопоказан детям до 12 лет, а также беременным и кормящим женщинам.
На этом список средств из ассортимента аптек, обладающих барьерной функцией, исчерпан. Если в вашей аптеке, еще остались эти наименования, вы можете предлагать их посетителям, с узким запросом: «Можно ли что-то для носа, чтобы защитить себя от коронавируса» или с более широким: «Порекомендуйте средства защиты от коронавируса
Список литературы:
- Практика самолечения в городах России: результаты многоцентрового описательного исследования «ФарСаР» / Л.П. Жаркова, И.В. Андреева , Е.С. Пасечник , С.Н. Козлов // КЛИНИЧЕСКАЯ ФАРМАКОЛОГИЯ И ТЕРАПИЯ, 2016, 25 (2)
- Ненашева, Н.М. Возможности немедикаментозной защиты против респираторных инфекций / Поликлиника. – 2013. – № 2. – с. 70-73
Фармконсультирование во время пандемии COVID-19 на нашем информационном портале:
Отвечаем на вопросы о системе НМиФО в прямых эфирах Вконтакте: https://vk.com/pharmznanie
Обсудить последние новости со всеми коллегами России вы можете в чатах:
Как бороться с сонливостью и усталостью во время беременности
Несмотря на то, что начало беременности большинство женщин проводят на работе в таком же режиме, что и обычно, специалисты настоятельно рекомендуют им слегка замедлить ритм жизни и чаще отдыхать.
В организме беременной происходят большие перемены, и неправильно было бы загружать себя работой так же, как всегда. И если какая-то женщина говорит, что у нее беременность проходила гораздо легко и отдых ей не требовался, можно только порадоваться за нее, но прислушиваться следует исключительно к своим ощущениям.
Как бороться с сонливостью во время беременности или хотя бы максимально снизить уровень усталости?
- Обязательно следует больше спать. Отсутствие сна делает человека издерганным, нервным. Что, в свою очередь, сильно влияет на уровень стресса. Стресс мешает нормальному сну – и круг замыкается. Можно приобрести специальные подушки под живот, которые помогают принять во сне удобную позу.
- Правильно и полноценно питайтесь! Это поможет обеспечить оба организма – и мамы, и будущего ребенка – всем необходимым, а также избежать проблем со здоровьем, не допустить набора лишнего веса, влияющего на ощущение усталости, особенно к последнему триместру. Обязательно включите в рацион витаминно-минеральные комплексы для беременных, например, Прегнотон Мама – с витаминами группы В, липосомным железом и другими важными для здоровья мамы и малыша микронутриентами.
- Прогулки на свежем воздухе (особенно в утренние часы, когда меньше всего загазованность) помогут придать мышцам тонус, обогатить кровь кислородом.
- Принимайте коэнзим Q10. Он участвует в выработке энергии на клеточном уровне. То есть работает не как энерготоник, а помогает организму естественным образом эффективно извлекать энергию из пищи. Кроме того, исследования показывают, что коэнзим Q10 снижает риск преэклампсии и других осложнений беременности.
- Также помогут оставаться энергичными и деятельными витамины С и Е. Витамин С тоже участвует в синтезе энергии, а витамин Е необходим для клеточного дыхания, без которого в организме развивается мышечная слабость.
- Коэнзим Q10, витамины С и Е содержатся в составе антиоксидантного комплекса Синергин, который подарит беременной женщине дополнительную энергию. Разумеется, Синергин разрешено принимать на протяжении всей беременности.
ПРИЧИНЫ РАЗВИТИЯ
Происхождение специфических поражений кожи, проявляющихся при беременности, продолжают представлять интерес для исследователей. Большинство акушеров-гинекологов склоняются к тому, что такие кожные заболевания возникают из-за естественной гормональной и иммунной перестройкой во время беременности.
К основным причинам дерматозов относят:
- Повышение активности Th2. Коррекция защитных сил у беременных необходимы для того, чтобы организм женщины не отторгал плод. В результате сложных механизмов иммунного ответа образуются аллерген-специфические Ig-антитела, а также увеличивается число эозинофилов. Это хорошая основа для обострения или первичного формирования атопического дерматита.
- Нарушение целостности соединительной ткани. По мере роста живота ткани растягиваются, а соединительнотканные волокна повреждаются. Иммунные клетки воспринимают фрагменты эластина и коллагена как аллергены. В результате развивается аутоиммунная реакция с появлением сыпи на коже.
- Наследственная предрасположенность. Часто атопические кожные заболевания наследуются от родителей и уже на генетическом уровне заложена возможная аллергическая реакция на ряд антигенов.
Также на беременных распространяются такие общие причины развития дерматитов: пребывание в стрессовом состоянии, механические травмы кожных покровов, попадание аллергена в системный кровоток, контактирование с внешними раздражителями.
Профилактика
Зуд при беременности можно предотвратить, если соблюдать рекомендации врача и профилактические меры. Советы будущим мамам:
- тщательно соблюдать гигиену тела, регулярно принимать душ или ванну без использования ароматизированных веществ;
- отказаться от белья и одежды из синтетических тканей;
- после приема душа или ванны увлажнять кожу тела специальными средствами, с нейтральным уровнем рН, для этого подойдут кремы, лосьоны, эмульсии;
- пользоваться бесфосфатными порошками для стирки;
- носить просторную одежду, не стесняющую движения;
- избегать душных помещений или открытых мест под палящим летним солнцем;
- исключить интенсивные физические нагрузки, провоцирующие повышенное потоотделение;
- обеспечить будущей матери обильный питьевой режим, предотвращающий обезвоживание организма;
- избегать стрессовых ситуаций, получать позитивные впечатления.
Большую роль в профилактике зуда кожи играет правильное питание
Это особенно важно, если зуд провоцируют различные продукты. Женщине рекомендована гипоалергенная диета, с исключением фаст-фуда, копченых, соленых и маринованных блюд, а также продуктов с консервантами, эмульгаторами и искусственными ароматизаторами
Рацион будущей матери должен быть богат витаминами, минералами, жирными кислотами, антиоксидантами. Для этого в меню включают кисломолочные продукты, мясо и рыбу нежирных сортов, овощные блюда, фрукты.
Зуд во время беременности при выполнении врачебных рекомендаций имеет благоприятный прогноз и не является препятствием для естественных родов.
Если при первой беременности у женщины были признаки атопического дерматита, высока вероятность повторения заболевания во время последующих беременностей. На этапе планирования ребенка нужно обязательно посетить дерматолога.
Как определить беременность без теста и с ним?
Как определить беременность в домашних условиях
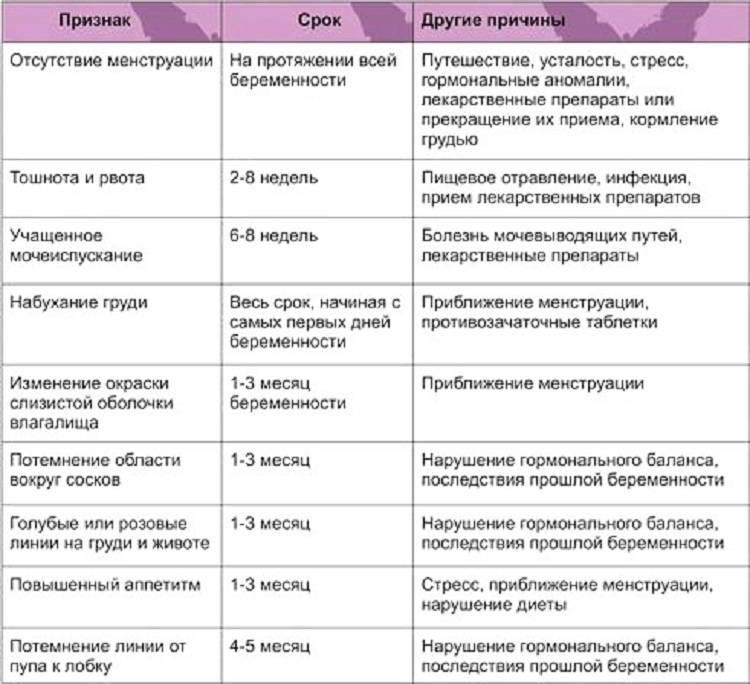
Женщины, которые интересуются, можно ли и как без врача и теста определить беременность, должны обратить внимание на следующие признаки:
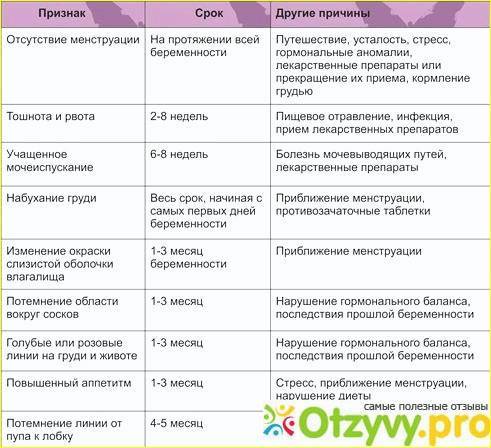
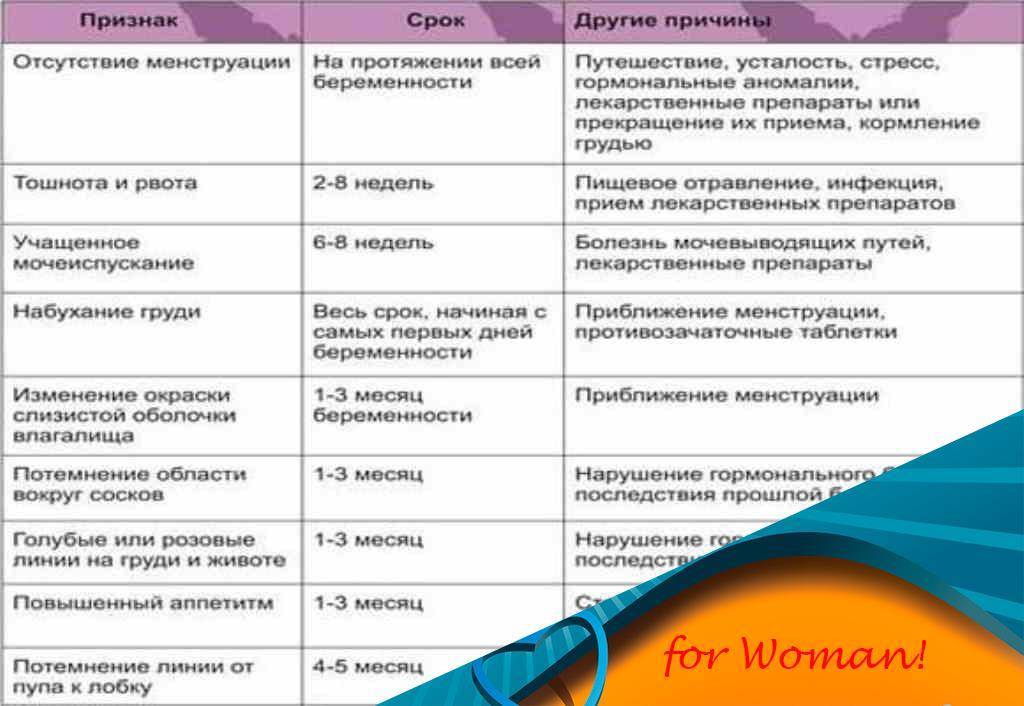
- задержка ежемесячного цикла,
- тошнота, непереносимость определенных запахов,
- увеличение молочных желез,
- тяжесть внизу живота,
- повышенная температура,
- изменение вкусовых пристрастий,
- набор лишнего веса,
- перепады настроения,
- сонливость, слабость,
- обильные прозрачные выделения,
- учащенное мочеотделение,
- вздутие живота,
- нарушение сна,
- снижение или повышение либидо.
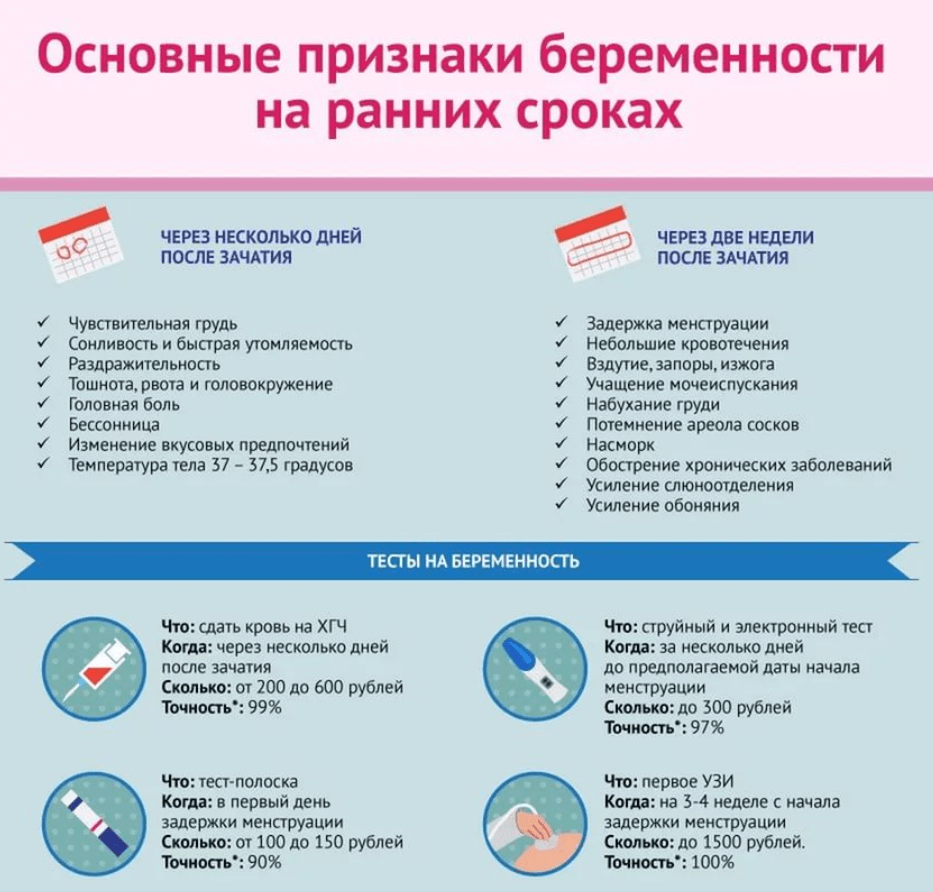
Как определить беременность до задержки
Как определить беременность до задержки без теста? Когда задержки еще нет, а вероятность зачатия присутствует, существуют следующие способы проверки:
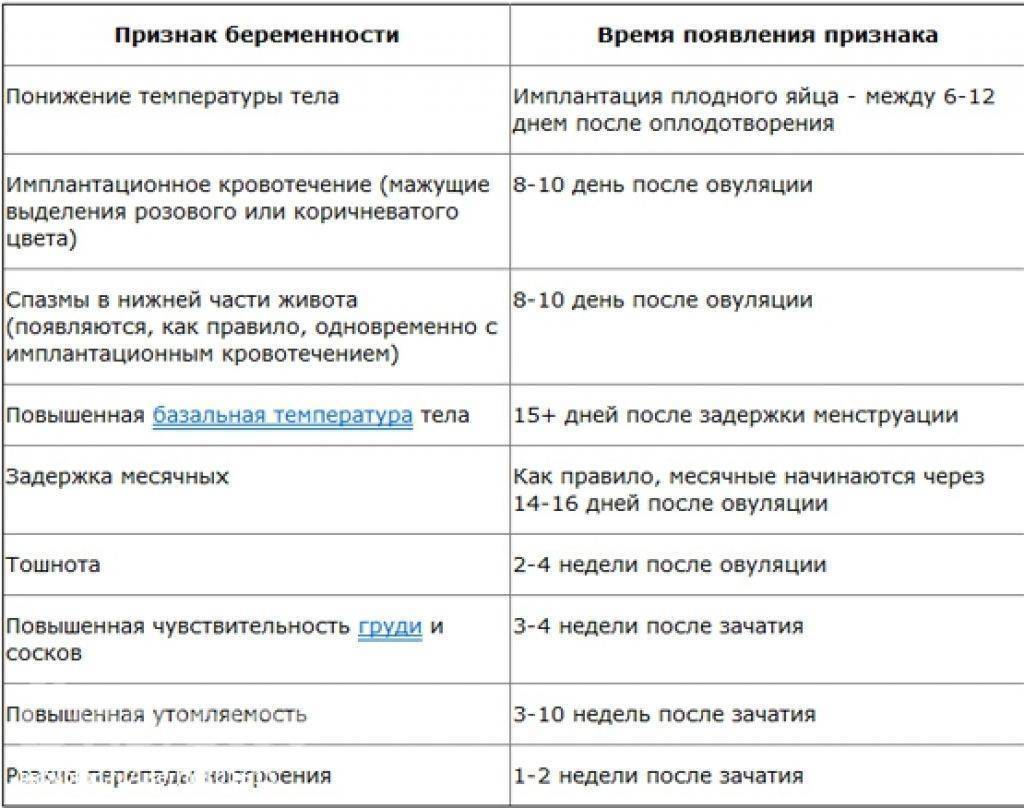
- Систематическое измерение базальной температуры. Температура выше 37° C, которая держится в течение нескольких дней, может говорить о наступлении беременности. Этот способ будет точнее, если измерять базальную температуру постоянно, а не только при предполагаемой беременности, так как устойчивая повышенная температура может быть спровоцирована и другими причинами.
- Проверка уровня ХГЧ (хорионического гонадотропина). Если вы хотите обойтись без теста, чтобы определить беременность, сдайте анализ крови на ХГЧ. О беременности будет свидетельствовать увеличенная концентрация этого гормона.
Как определить внематочную беременность? Уровень XГЧ увеличивается вдвое каждые двое суток в течение первого триместра. Поэтому если уровень ХГЧ не возрастает или возрастает заметно меньше, это может указывать на внематочную беременность. Чтобы отследить динамику изменений ХГЧ, анализ нужно сдать как минимум два раза.
Имплантационное кровотечение также говорит о наступившей беременности. Такое кровотечение возникает в момент внедрения оплодотворенной клетки в эндометрий. Правда, его часто не замечают, так это всего 1-2 капли крови. Кроме того, начало беременности часто вовсе не сопровождается таким кровотечением.
Как определить беременность на ранних сроках
Помимо приведенных способов того, как определить беременность дома без теста, выявить ее на ранних сроках можно с помощью ультразвукового исследования и гинекологического осмотра. Обязательно стоит рассказать доктору о субъективных ощущениях, таких как тошнота и повышенная чувствительность молочных желез.
Как по моче определить беременность без теста
Иногда можно услышать о некоторых достаточно причудливых способах по моче определить беременность в домашних условиях без теста. Их достоверность крайне сомнительна, однако рассмотрим их для расширения кругозора:
Способ первый
Вскипятив утреннюю мочу и вылив ее в прозрачную емкость, обратите внимание, есть ли в моче белые хлопья. Если есть – вы беременны
Способ второй. Утренняя порция мочи перемешивается с содой. Выпадение осадка говорит о положительном результате.
Способ третий. Если капля йода не сразу растворяется или меняет цвет на фиолетовый при взаимодействии с утренней мочой, это признак беременности.
Способ четвертый. Смешать с мочой красное вино и понаблюдать. Если вы беременны, смесь должна сохранить прозрачность.
Не совсем понятно, на каком принципе строятся эти методы «диагностики», поэтому пользоваться ими не рекомендуется.
Наши врачи гинекологи
Алексеева Ирина Михайловна
Акушер–гинеколог
взрослый/детский
Онлайн запись
Садриева Альбина Хайдаровна
Акушер-гинеколог
взрослый
Онлайн запись
Голованова Светлана Юнадьевна
Акушер-гинеколог, гематолог
взрослый
Онлайн запись
Хасанов Албир Алмазович
Акушер-гинеколог взрослый
Доктор медицинских наук
Онлайн запись
Голованов Леонид Аркадьевич
Акушер–гинеколог взрослый
Кандидат медицинских наук
Галькиева Наиля Анваровна
акушер-гинеколог
взрослый/детский
Онлайн запись
Садриева Марьям Равилевна
Акушер-гинеколог взрослый
Онлайн запись
Исламова Лейсан Тафкилевна
Акушер-гинеколог
взрослый/детский
Онлайн запись
Степени болезни
- Первая. Характеризуется бессимптомным течением, однако патологические изменения, затрагивающие клапаны и стенки сосудов уже развиваются. Во время инструментальной диагностики уже на первой стадии заметны несущественные изменения сосудистых стенок, а также клапанная недостаточность.
- Вторая. На этой стадии у пациента появляются первые симптомы: боль, отеки, тяжесть в ногах, особенно заметные вечером после трудового дня. Также становятся заметными внешние проявления: сосудистые звездочки под кожей или телеангиэктазия.
- Третья. На этой стадии боли, отеки, тяжесть практически всегда беспокоят больного. Кожа напротив пораженного сосуда темнеет, подкожная клетчатка истончается, исчезает волосяной покров. При отсутствии терапии развивается экзема, на фоне которой появляются трудноизлечимые трофические язвы.
- Четвертая. Это последняя стадия, характеризующаяся необратимыми некротическими изменениями. Пациент полностью утрачивает трудоспособность, иногда для спасения жизни врачи прибегают к радикальной хирургической мере – ампутации пораженной некрозом конечности.
Правильная подготовка к беременности
Наступление беременности в паре, ожидающей ребенка, – радостное событие. Но и оно не должно застать родителей с бокалом вина или сигаретой в руке. Грамотная подготовка заключается в предварительном обследовании и отказе от вредных привычек. Если так поступить не получилось, следует расстаться с сигаретой сразу после положительного теста на беременность
При обращении к акушеру-гинекологу не стоит скрывать наличие привычки – это позволит уделить достаточное внимание здоровью женщины и малыша.
Утверждение, что курение на ранних сроках не приносит вреда, ошибочно. Даже лично зная мам-курильщиц и видя их детей, посторонний человек не может располагать сведениями об их здоровье. Порой за пустой бравадой стоит лечение младенца, о котором просто «неудобно» рассказывать.
Как же подготовиться к беременности, если женщина давно курит? Собираясь стать матерью, важно ответить себе на один вопрос: что важнее, здоровье ребенка или сохранение сомнительной привычки? Оптимальным решением будет одномоментный отказ от сигарет, однако не все женщины находят в себе силы для такого решения. Можно попробовать постепенно сокращать их количество:
- Сменить марку сигарет, ориентируясь на их состав. Да, безопасного табака нет, но кому-то такой способ поможет избежать срыва.
- Перестать курить дома и в выходные.
- Выкуривать каждую сигарету только до половины (доказано, что ближе к фильтру содержится больше ядов).
- Уменьшить число сигарет в сутки.
- Попробовать разобраться, что же толкает на курение и найти замену (чтение книг, пробежки, общение с друзьями, плавание).
- Найти единомышленников. Не следует забывать, что в паре, планирующей беременность, бросают курить и мужчина, и женщина.
- Хвалить себя за маленькие шаги навстречу здоровью.
- Расставаясь с вредной привычкой, женщины могут интересоваться, когда можно планировать беременность после отказа от курения. Точных сроков нет. Гинекологи советуют подождать от полугода до года: все-таки появление новой жизни должно происходить тогда, когда мама и папа находятся в хорошей физической форме.
- Если женщина не может избавиться от зависимости самостоятельно, ей следует обратиться к специалисту (психолог, нарколог).
Курение приносит вред малышу на этапах планирования, вынашивания беременности, кормления грудью. Своевременный отказ от привычки поможет избежать трагедии.
ЛЕЧЕНИЕ ДЕРМАТИТА ПРИ БЕРЕМЕННОСТИ
Беременную пациентку с дерматитом должны совместно вести дерматолог с акушером-гинекологом. Если у больной наблюдается повышенная тревожность, то подключают психотерапевта.
Некоторые общие принципы:
- Исключают системные антигистаминные препараты во время первого триместра. На более позднем сроке, при необходимости, назначают минимально эффективные дозы.
- Для коррекции состояния ЖКТ применяют желчегонные средства, гепатопротекторы, пробиотики. В случае последних, чем дольше женщина их принимает, тем ниже риск развития АтД у ребенка.
- Назначают растительные препараты для нормализации деятельности желчевыводящих путей. При употреблении их в первом триместре также уменьшаются проявления раннего гестоза.
- При наличии запоров назначают безопасные для беременных слабительные. Дозировку подбирают индивидуально.
- Если состояние больной доходит до критического, то оправдано назначение коротких курсов топических стероидов последнего поколения в виде кремов и мазей.
- При тяжелых обострениях прибегают к инфузионной терапии. Но ее обязательно обсуждают с акушерами-гинекологами и проводят под их мониторингом.
Лечение дерматозов у беременных требует индивидуального подхода с учетом срока гестации, тяжести и распространения патологического процесса.
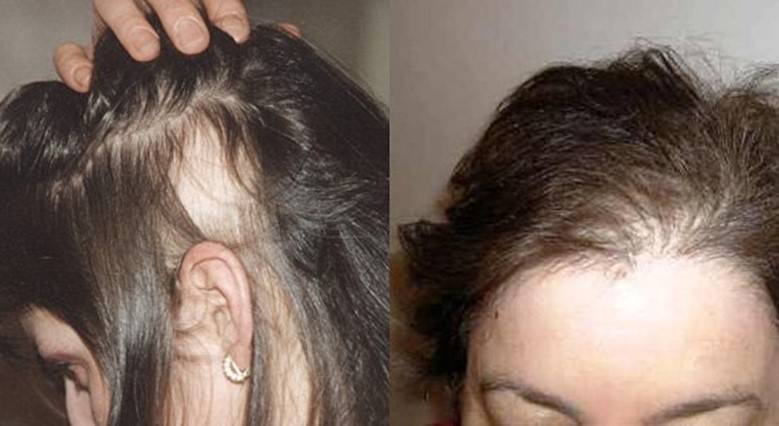
Здоровье волос в первые три месяца беременности

В первые три месяца беременности вы можете почувствовать утолщение прядей волос. Однако из-за нормального цикла удлинения волосам очень трудно отрасти за такое короткое время. Волосы растут только на полсантиметра в месяц. Таким образом, потребуется около 6 месяцев, чтобы заметить любые изменения в общей длине. Воспринимаемая толщина и объем являются результатом повышенного уровня эстрогена во время беременности. Это заставляет волосяные фолликулы производить меньше кожного сала, поэтому у вас будет больше волос. Тем не менее, снижение выработки кожного сала может привести к сухости ваших волос. Поэтому убедитесь, что вы достаточно увлажняете волосы, особенно в течение первого триместра беременности.