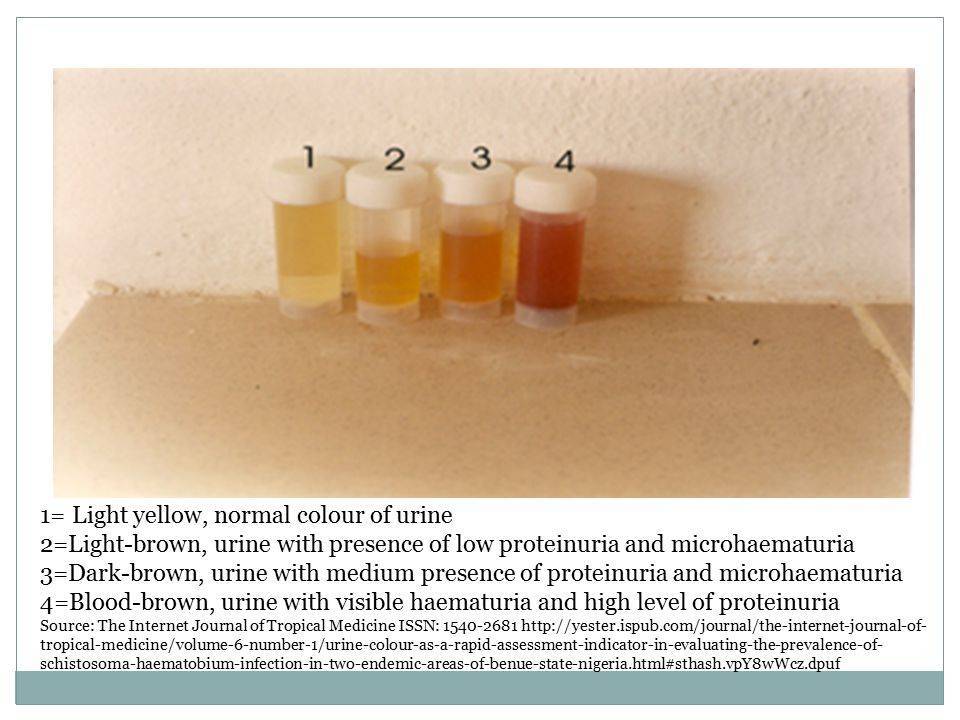
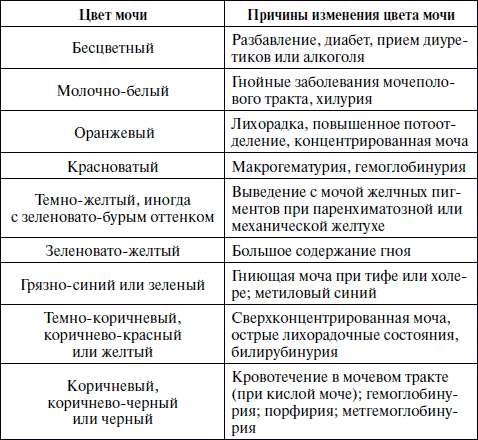
Изменения цвета мочи у детей в пределах нормы
Урина – жидкость, которая выделяется организмом вместе с продуктами, полученными в результате внутренних процессов. Они окрашивают мочу в желтый или соломенный цвет. Иногда она может приобретать более светлый или темный оттенок. Почему может измениться цвет урины? На это влияет несколько факторов:
- обмен веществ и количество жидкости в организме;
- возраст – чем старше ребенок, тем темнее окраска урины;
- время суток – утром цвет может быть ярко-желтым.
Бесцветная моча новорожденных в первые недели меняет цвет (рекомендуем прочитать: причины бесцветной мочи у ребенка). Она может приобретать ярко-желтый или коричневый оттенок, становиться более концентрированной. Это связано с тем, что мочевыделительная система ребенка начинает функционировать самостоятельно, приспосабливаясь к особенностям питания и новому режиму.
При изменении цвета мочи у детей старше года в первую очередь необходимо:
- вспомнить, какие лекарственные препараты принимались;
- проанализировать количество выпиваемой жидкости;
- уточнить, какие продукты давали малышу.
Если к потемнению урины не добавляются повышение температуры, изменение стула, рвота, то причин для волнения нет. Если цвет не пришел в норму в течение 2-х дней, необходимо сдать полный анализ мочи.
Анализ мочи позволяет:
- определить состояние здоровья;
- выявить заболевание;
- диагностировать естественные причины пожелтения урины;
- своевременно начать лечение или провести профилактику болезней.
Когда нужно быть внимательным
Основные причины, которые должны послужить поводом для посещения врача:
- неприятный запах мочи;
- болезненность внизу живота;
- повышение температуры;
- рвота;
- рези и жжение при мочеиспускании;
- частые позывы к мочеиспусканию.

- пиелонефрит — инфекционная болезнь почек, сопровождающаяся воспалением. Интенсивное размножение бактерий приводит к увеличению выработки продуктов жизнедеятельности, из-за чего моча приобретает темный цвет;
- камни в почках, которые провоцируют оксалаты, основные виновники рыжего цвета мочи;
- гематурия. При продвижении камней по мочевыводящим каналам повреждаются их поверхности, кровь попадает в мочу и изменяет ее цвет. Сопровождается болями в пояснице и в половых органах;
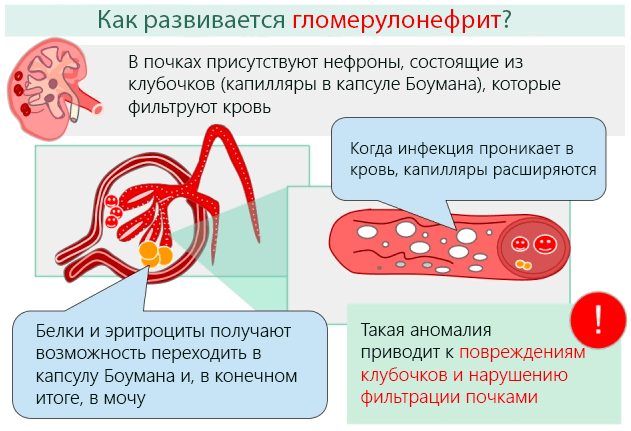
- гломерулонефрит — нарушение фильтрации и появление воспаления в клубочках почек. Цвет мочи становится ярко-оранжевым, появляются отеки на лице.
Моча рыжего цвета у мужчин свидетельствует о воспалении предстательной железы, явление часто встречается у пожилых. Красная урина может быть симптомом заболевания почек.
Покраснение мочи наблюдается у женщин при цистите. Это воспалительное заболевание мочевого пузыря. Причиной может стать переохлаждение. Лечение назначает врач.
При беременности урина апельсинового цвета у женщин говорит об обезвоживании организма из-за токсикоза. Частая рвота приводит к излишнему выводу воды из организма. Хотя беременные женщины проходят инфузионную терапию, оранжевая моча должна насторожить, возможно, требуется проверить почки.
Прием медицинских препаратов, таких как фенолфталеин, рифампицин, амидопирин, метронидазол, нафтол, фенилсалицилаты, вызывает резкое изменение цвета, вплоть до бурого. После завершения курса лечения урина приобретает желтоватый оттенок.
При каких патологиях моча у собаки приобретает ярко-желтый цвет
Насыщенный ярко-желтый оттенок, близкий к спелой моркови, дает уробилин. Чем больше его в моче, тем насыщеннее будет ее оттенок. При стабильном отклонении от нормы собаку следует как можно скорее показать ветеринару.
Проблемы с желчным пузырем и желчевыводящими протоками
К возможным причинам относят холецистит, или воспаление желчного пузыря, и холелитиаз, или закупорку желчевыводящих протоков. В результате застоя состав и плотность желчи претерпевают изменения, а содержимое желчного пузыря проникает прямо в брюшную полость.
Патологии желчного пузыря и протоков приводят не только к изменению оттенка урины, но и к обесцвечиванию кала. Кожа и слизистые тоже желтеют, а в правом боку отмечаются сильные боли. Больное животное скулит при поглаживании и постоянно лежит на животе, стараясь не менять своего положения.
Болезни поджелудочной железы
Рассматриваемое нарушение характерно для панкреатита – воспаления поджелудочной железы, сопровождающегося сбоем внутрисекреторной функции. Из-за нехватки ферментов нарушается процесс переваривания. Это сопровождается сильными болями до и после кормления, поносом и рвотой кусочками съеденной пищи.
“
Подробнее о панкреатите у собак
Болезни печени
Печеночные патологии сопровождаются повышенной жаждой и учащенным мочеиспусканием. Фекалии принимают черный или светло-серый оттенок. У больного животного ухудшается качество шерсти.
К наиболее распространенным заболеваниям относят гепатиты, гепатозы, печеночную недостаточность, циррозы и рак печени. Их всех объединяет наличие желтухи.
Прием некоторых медикаментов и витаминов
Иногда в пожелтении виноваты лекарственные препараты. Насыщенный оттенок дает витамин B2, или рибофлавин. Все побочные эффекты обязательно указываются в инструкции по применению, поэтому не ленитесь читать ее перед использованием.
Помните, что все медикаменты и витамины необходимо принимать только по назначению ветеринара. В противном случае причиной изменения цвета может оказаться несовместимость препаратов друг с другом, чреватая серьезными нарушениями со стороны внутренних органов.
Патологические причины
В медицинской практике определение наличия возможной патологии или влияние негативных факторов окружающей среды, проводится на основе визуального и биохимического исследования отобранной урины. Исходя из этого, цвет мочи у детей может указывать на развитие конкретного заболевания внутренних органов, а именно:
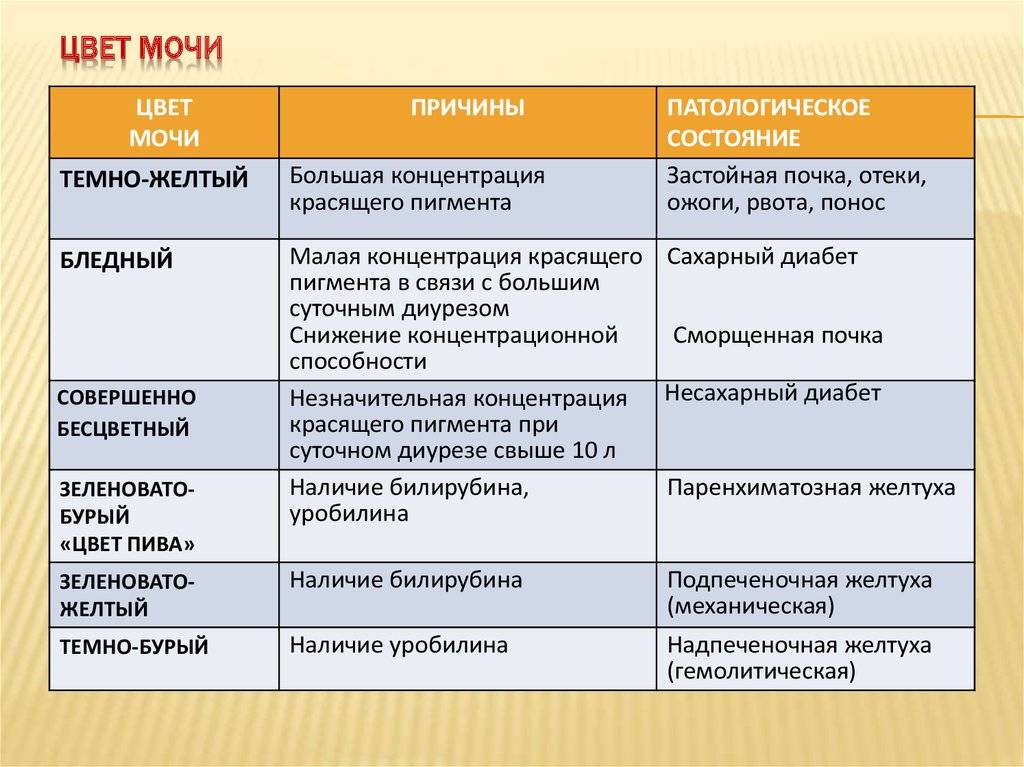
- желто-оранжевая с насыщенным темным оттенком — снижение фильтрационной активности тканей печени, возможное накопление токсинов и преждевременная гибель клеток данного органа пищеварительной системы (в дополнение к этому симптому у ребенка начинает болеть в области правого подреберья, появляется горечь во рту, пропадает аппетит, но при этом нет никаких признаков, указывающих на патологию почек или других органов выделения);
- коричневая моча — воспаление поджелудочной железы, выражающееся в форме острого или хронического панкреатита, мочекаменная болезнь, гломерулонефрит или пиелонефрит бактериальной природы происхождения, застойные явления в сердечно-сосудистой системе (урина коричневого оттенка считается наиболее тревожным симптомом, так как может указывать на развитие наиболее опасных заболеваний внутренних органов инфекционной этиологии);
- насыщенный темный цвет мочи с зеленоватым отливом — это основной признак болезненного состояния желчного пузыря, перекручивания его основы или загиба шейки, что вызвало нарушение естественной циркуляции желчи в тканях печени и других отделах пищеварительной системы (в некоторых случаях урина данного цвета у ребенка может свидетельствовать о циррозе печени, тяжелой форме гепатита или обширной интоксикации организма).

Если изменение цветового окраса выделяемой жидкости наблюдается исключительно утром, то не стоит преждевременно бить тревогу. Это могут быть последствия особенностей питания ребенка, питье чая в вечернее время суток, насыщенность урины продуктами конечного распада витаминов и минералов, которые в избытке присутствуют в рационе малыша.
В том случае, если у ребенка моча все время очень темного цвета, не становится желтой на протяжении 2-3 суток, то существует большая вероятность, что причины ее появления связаны с заболеванием одного или сразу нескольких внутренних органов.
Диагностика патологий
Чтобы определить причины потемнения мочи, родителям нужно припомнить, что предшествовало этому явлению:
- какую пищу употреблял ребенок;
- сколько пил жидкости накануне;
- как часто мочился;
- какие лекарства принимал.
Об этом спросит на приеме доктор. Он так же поинтересуется, была ли температура, вел ли себя ребенок беспокойно, жаловался ли на боль в животе, в подреберье, пояснице. Врач при осмотре проводит осмотр живота и области малого таза с целью определения болевых очагов.

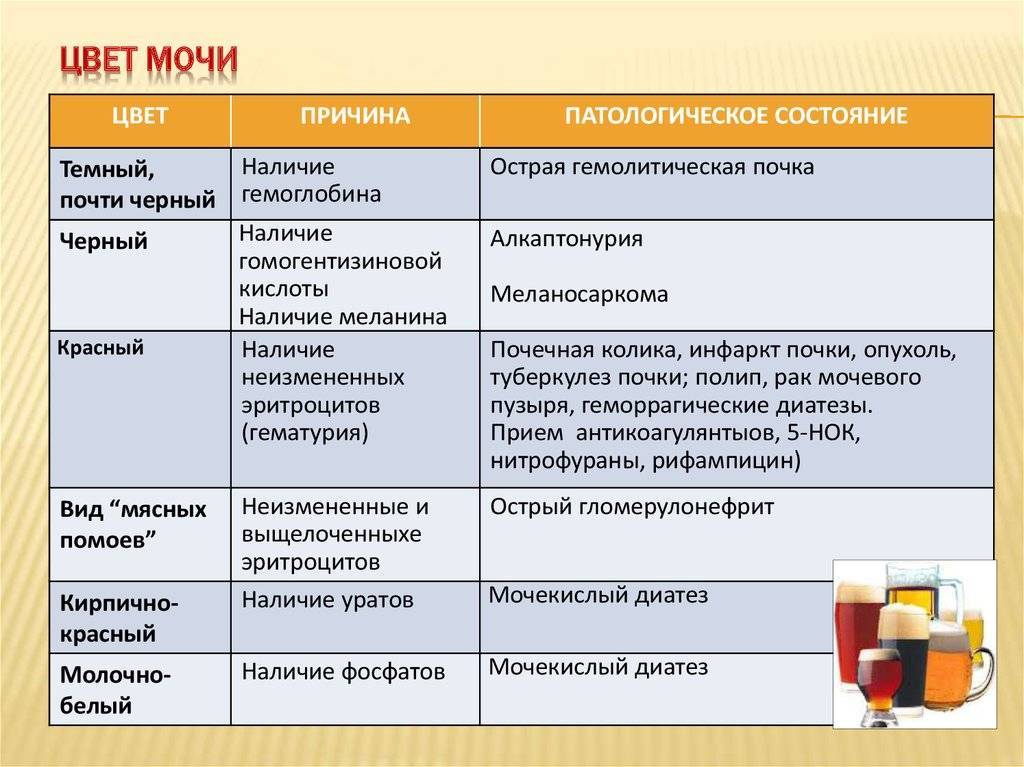
Коричневая моча свидетельствует о патологиях печени и выделении с мочой пигментов билирубина. Это подтверждает желтая пена, если встряхнуть сосуд с уриной.
Для выявления причины необходимо сдать урину для лабораторного анализа. Темная моча с осадком и твердыми включениями указывает на проблемы с почками, конкременты или инфекцию в органах МПС.
Выделения из уретры: диагностика
Диагностика выделений из мочевыделительного канала предусматривает следующее:
- Врачебный осмотр промежности/полового члена с целью выявления высыпаний, выделений или травм члена;
- Проведение пальпации и оценивание плотности, размера и подвижности лимфоузлов в паху;
- Проведение пальцевого обследования простаты у мужчин для получения выделений и их исследования;
- Сбор мазков из уретры для лабораторных исследований;
- Уретроскопия для оценки состояния слизистой канала;
- органов таза;
- Общий анализ крови и мочи;
- .
Наши врачи
Кардава Инна Васильевна
Врач акушер-гинеколог, УЗИ
Стаж 16 лет
Записаться на прием
Пузырев Алексей Николаевич
Врач-гинеколог, врач высшей категории
Стаж 43 года
Записаться на прием
Ярочкина Марина Игоревна
Врач-гинеколог, врач высшей категории
Стаж 42 года
Записаться на прием
Шульга Наталья Валериевна
Врач-гинеколог, врач высшей категории
Стаж 42 года
Записаться на прием
Шульженко Светлана Сергеевна
Врач – гинеколог, врач высшей категории
Стаж 33 года
Записаться на прием
Тигиева Анна Вячеславовна
Врач акушер-гинеколог, врач первой категории
Стаж 10 лет
Записаться на прием
Тарбая Нуца Омаровна
Врач акушер-гинеколог детский, врач высшей категории
Стаж 11 лет
Записаться на прием
Улятовская Лариса Николаевна
Врач-гинеколог, кандидат медицинских наук
Стаж 41 год
Записаться на прием
Запорожцев Дмитрий Анатольевич
Врач-гинеколог, заведующий отделением гинекологии, кандидат медицинских наук, врач высшей категории
Стаж 32 года
Записаться на прием
Выделения из уретры: лечение
Методика лечения в данном случае напрямую зависит от причины, вызвавшей такое явление, как патологические выделения из уретры
Важно понимать, что самостоятельное лечение может стать причиной развития осложнений, поэтому является недопустимым. Выделения могут возникнуть вследствие проникновения различных типов возбудителей, бороться с которыми необходимо разными методиками
Чаще всего медикаментозная терапия предусматривает использование антибиотиков, однако их подбор должен осуществляться в индивидуальном порядке. Как правило, применяют следующие средства:
| Группа | Когда применяют | Название |
|---|---|---|
| Антибактериальные | ЗППП | «Азитромицин», «Амоксиклав» |
| Уросептики | Уретрит | Раствор хлоргексидина и колларгола |
| Сульфаниламидные | При обнаружении бактерий, вызывающих воспаления | «Доксициклин» |
| Противомикробные | Трихомониаз | «Метронидазол» |
Помимо этого, больным рекомендуют омывать половые органы отварами спорыша, ромашки, календулы или специальными антисептическими растворами. Хорошие результаты дают прогревающие аппликации и электрофорез.
Профилактика
Здоровый образ жизни — это профилактика от многих заболеваний и те, которые вызывают патологические выделения из уретры, не исключение. Именно поэтому профилактические меры в данном случае заключаются в следующем:
- Сбалансированное питание, сведение к минимуму потребления жирных и острых блюд, консервантов и канцерогенов, которые создают серьёзную нагрузку на почки и мочевой пузырь;
- Исключение риска переохлаждения тела, ношение тёплой удобной одежды, надёжно защищающей нижнюю часть тела в холодное время года;
- Исключение стрессовых ситуаций и чрезмерных физических нагрузок;
- Отказ от потребления спиртных напитков и табакокурения;
- Соблюдение правил личной гигиены;
- Отказ от ношения нижнего белья из синтетических материалов, способных стать причиной аллергической реакции.
- Кровь в моче
- Головная боль
Диагностические мероприятия

Для достоверного анализа мочи берется ее средняя порция при первом мочеиспускании после пробуждения. Емкость обязательно должна быть стерильной, а малыш – чисто подмыт и вытерт. Сдавать в лабораторию следует только свежие анализы, собирать их накануне недопустимо.
Из углубленных анализов урины используется проба по Нечипоренко, Зимницкому, биохимическое исследование крови. Часто делается бактериальный посев мочи, который покажет природу возбудителя заболевания. Также определяется чувствительность патогенного агента к антибиотикам – на основе этого анализа будет назначена медикаментозная терапия.
Для получения дополнительной информации о состоянии внутренних органов и обнаружения области патологии используется:
- УЗИ-диагностика;
- КТ и МРТ;
- рентгенография.
Воспаленный орган будет увеличен, а для тканей характерна отечность. С помощью инструментального исследования можно обнаружить новообразование – будет точно определена его локализация и размер.
Лечение
Если темный цвет урины у младенцев и детей постарше связан с употреблением продуктов с натуральными искусственными крастителями достаточно отказаться от них. При недостатке жидкости в организме и естественном обезвоживании следует усилить питьевой режим – ребенку необходимо предлагать много воды, травяных чаев, компотов, морсов и натуральных соков.
При патологическом обезвоживании, которое сопровождается сильной рвотой и поносом назначаются медикаментозные регидрационные препараты (Регидрон, Регидралайт), много воды и травяных чаев. Если причина кроется в инфекционном поражении пищеварительного тракта и других органов для борьбы с первопричиной рвоты и диареи следует принимать антибактериальные, противовирусные и другие препараты, которые активны в отношении патогенной флоры. Если состояние ребенка продолжает ухудшаться, а моча приобретает темно-коричневый окрас, терапия проводится в условиях стационара.
При воспалительных патологиях почек и органов мочевыделительной системы назначаются антибактериальные и противовирусные препараты, которые активны в отношении патогенной микрофлоры, выявленной в ходе бактериологического исследования урины. Чаще всего назначаются медикаменты широкого спектра действия ряда цефалоспоринов (Цефтриаксон, Цефуроксим).
В случае диагностирования конкрементов в органах мочевыделительной системы и желчном пузыре назначаются препараты, способные растворить и вывести новообразования (Урсофальк, Урсосан, Хенофальк, Хеносол, Канефрон, Цистон, Уролесан).
Для поддержания иммунных сил организма используются иммуностимуляторы (Имудон, Инфанрикс, Полиоксидоний, Интерферон). При лихорадочном состоянии и болевом синдроме назначаются жаропонижающие, спазмолитические, обезболивающие и средства группы НПВС (Парацетамол, Анальгин, Ибупрофен, Нурофен, Папаверин, Но-шпа).
При гепатите назначаются гепатопротекторы (Галстена, Эссенциале форте Н, Антраль, Гептрал), ферменты (Мезим, Панкреатин) и витамины группы В
Важное место в ходе лечения занимает диета, которая назначается исходя из выявленной патологии.
Естественными причинами потемнения мочи у детей является употребление продуктов питания с красителями или недостаточное поступление жидкости. Среди патологических чаще всего диагностируется интоксикация организма на фоне инфекционных патологий, воспалительные заболевания органов мочевыделительной системы, гепатит, мочекаменная и желчекаменная патологии.
Лечение
Обильное питье для профилактики обезвоживания.
У детей, в особенности младенцев, основной причиной потемнения мочи является обезвоживание, поэтому для нормализации водно-электролитного баланса проводят следующие мероприятия:
- дают пить больше жидкости каждые;
- при рвоте и поносе назначают препараты, восстанавливающие дисбаланс электролитов и жидкости (Регидрон, Регидралайт). Их разводят в 1 л кипяченой воды и дают пить каждый час. Перед употреблением тщательно перемешивают. Согласно инструкции дозировка составляет 10 мл на 1 кг веса в острый период клинической картины и 5 мл при уменьшении негативных симптомов.
Медикаментозные средства.
Когда диагностические мероприятия, проведенные с целью выяснения, почему у ребенка моча темного цвета, указали на заболевание почек, проводят медикаментозную терапию следующими препаратами:
- Диуретики – Фуросемид, Верошпирон. Способствуют выведению излишка жидкости из организма и снятию отечности. Инструкция предупреждает о наличии такого побочного эффекта, как гипокалиемия, поэтому диуретики стоит принимать в течение 3 дней, а затем делать перерыв на 3-4 дня.
- Гипотензивные средства – Нифедипин или Эналаприл (при неэффективности первого медикамента).
- Антибиотики пеницилиннового и цефалоспоринового ряда – Аугментин, Цефотаксим. Малышам назначают в жидкой форме, а детям старшей возрастной категории – в таблетках. При необходимости антибактериальный курс может быть проведен посредством внутримышечных инъекций.
- Гормональные средства – Циклофосфамид, Хлорамбуцил.
- Спазмолитики.
- Нестероидные противовоспалительные – Нурофен (на фото). Можно заменить его аналогом – Ибупрофеном, цена которого значительно ниже.
Детский Нурофен производится в нескольких лекарственных формах.
Дозировка и курс лечения определяется врачом в зависимости от возраста малыша и тяжести его патологии.
Во время терапии необходимо придерживаться диеты, которая включает ограничение или при острой форме заболевания полное исключение соли, наваристых бульонов, шоколада, копченых, жареных и острых блюд. Рекомендуется употреблять сладости (варенье, сгущенное молоко), белок яиц, фрукты и овощи, нежирное мясо и рыба в отварном виде.
При наличии камней в почках в особо тяжелых случаях может быть назначено их хирургическое удаление.
Применение народных средств в детском возрасте может оказать губительное воздействие на организм, поэтому при проявлении такой проблемы, как потемнение урины, следует обратиться к врачу и проводить лечение строго с его назначениями.
Что нужно знать?
Следует учитывать, что, моча, попадая на открытый воздух, становится мутной. Если через некоторое время после мочеиспускания отмечается помутнение мочи в горшке, то это не признак заболевания. Моча в окисленной среде теряет прозрачность.
Правила сбора мочи на анализ
При сборе мочи на анализ требуется соблюдать правила, которые обеспечат достоверность результатов анализа и избавят от лишних волнений:

- подготовку к сбору мочи начинают за 1-2 дня. Из рациона исключают продукты, имеющие в составе красители как искусственные, так и натуральные (черника, морковь, апельсин, свекла, шпинат), иначе моча изменит свой цвет;
- урина собирается в стерильную посуду, лучше всего взять специальный контейнер для сбора биологических жидкостей. Для грудных детей используют специально разработанные мочеприемники, они имеют разную форму для мальчиков и девочек;
- собирается утренняя моча, после последнего мочеиспускания должно пройти 5 часов;
- первую порцию мочи сливают, вторую порцию помещают в контейнер;
- емкость нужно плотно закрыть и доставить в течение 2 часов в лабораторию, иначе результат может быть искажен.
Профилактические меры
Существует целый ряд предупредительных действий, которые помогут избавить ребенка от проблем с помутнением мочи, а родителей от волнений:
разумное питание, согласно возрасту. Лучше отказаться от продуктов с содержанием химических красителей, добавок. Пища по возможности должна быть натуральной. Обязательно сбалансированное употребление мясных, молочных, растительных продуктов. Не стоит увлекаться употреблением молочных продуктов с высоким содержанием жира. Родителям лучше избавить детей от «взрослой» еды: жареной картошки, сала, майонеза и подобного;
гигиена половых органов
Особенное внимание нужно уделять гигиене девочек. Прием лекарственных средств только по назначению врача. Выбирать витаминные комплексы необходимо после консультации с педиатром
Следовать запрету, не купаться в грязных водоемах. Избегать переохлаждений;
своевременно лечить воспалительные заболевания, в том числе кариес. Хронический очаг воспаления в организме, где бы он не находился, становится источником инфекции. Через кровь и лимфу инфекция может распространяться по всему организму, поражая здоровые ткани;
правильный питьевой режим. Ребенок должен получать достаточное количество чистой питьевой воды в сутки. Детей до 6 месяцев, если они находятся на грудном вскармливании, не рекомендуется допаивать. После введения прикорма количество воды рассчитывают по 50 мл на 1 кг веса, учитывая объем жидкой пищи. Дети от года до трех нуждаются в 500-800 мл воды в сутки, при этом объем жидкой пищи, напитки, чай, соки не учитываются. Далее от 3 лет и старше объемы рекомендуемого количества воды постепенно увеличиваются до 2 литров к 14 годам. Поить здорового ребенка насильно не стоит, нужно чаще предлагать попить. Организовать быт так, чтобы он имел возможность самостоятельно напиться, когда захочет;
своевременное посещение педиатра при изменении в состоянии ребенка: повышении температуры, изменение цвета мочи, слабость, сонливость. При ухудшении самочувствия заниматься самолечением, тянуть с визитом к врачу опасно
Выбирать витаминные комплексы необходимо после консультации с педиатром. Следовать запрету, не купаться в грязных водоемах. Избегать переохлаждений;
своевременно лечить воспалительные заболевания, в том числе кариес. Хронический очаг воспаления в организме, где бы он не находился, становится источником инфекции. Через кровь и лимфу инфекция может распространяться по всему организму, поражая здоровые ткани;
правильный питьевой режим. Ребенок должен получать достаточное количество чистой питьевой воды в сутки. Детей до 6 месяцев, если они находятся на грудном вскармливании, не рекомендуется допаивать. После введения прикорма количество воды рассчитывают по 50 мл на 1 кг веса, учитывая объем жидкой пищи. Дети от года до трех нуждаются в 500-800 мл воды в сутки, при этом объем жидкой пищи, напитки, чай, соки не учитываются. Далее от 3 лет и старше объемы рекомендуемого количества воды постепенно увеличиваются до 2 литров к 14 годам. Поить здорового ребенка насильно не стоит, нужно чаще предлагать попить. Организовать быт так, чтобы он имел возможность самостоятельно напиться, когда захочет;
своевременное посещение педиатра при изменении в состоянии ребенка: повышении температуры, изменение цвета мочи, слабость, сонливость. При ухудшении самочувствия заниматься самолечением, тянуть с визитом к врачу опасно.
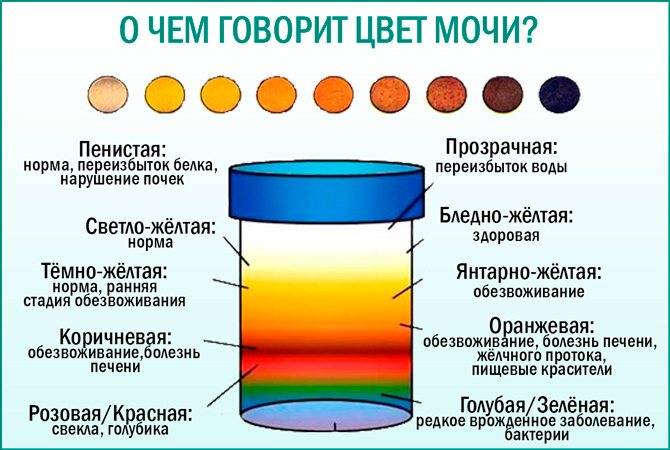
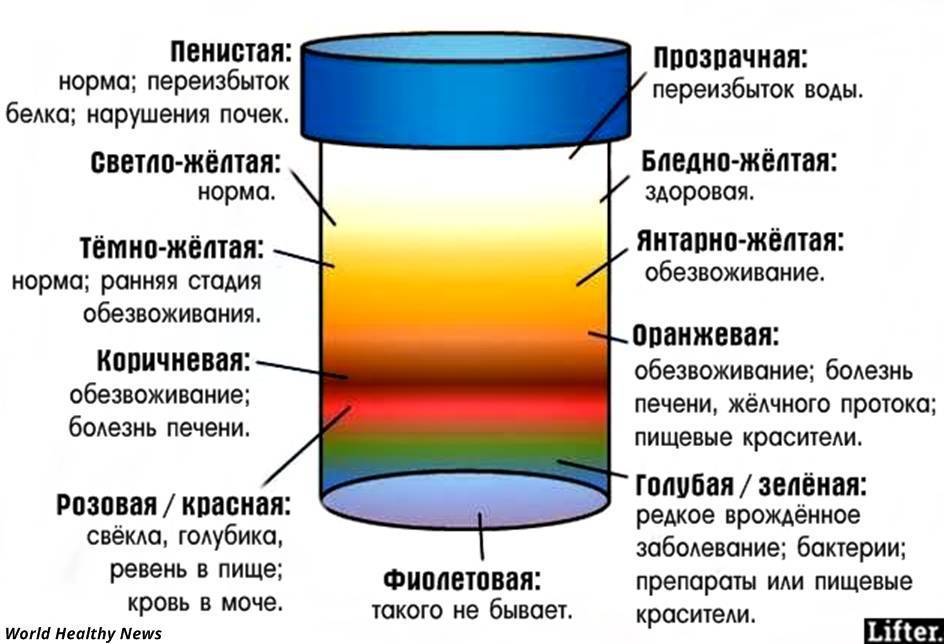
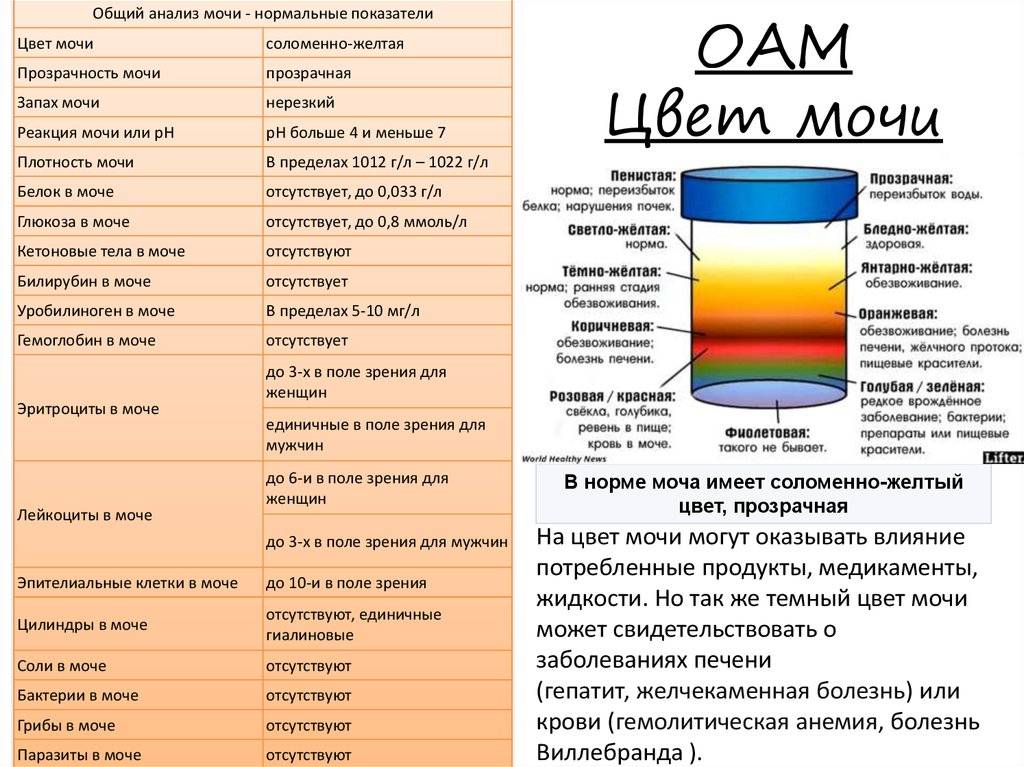
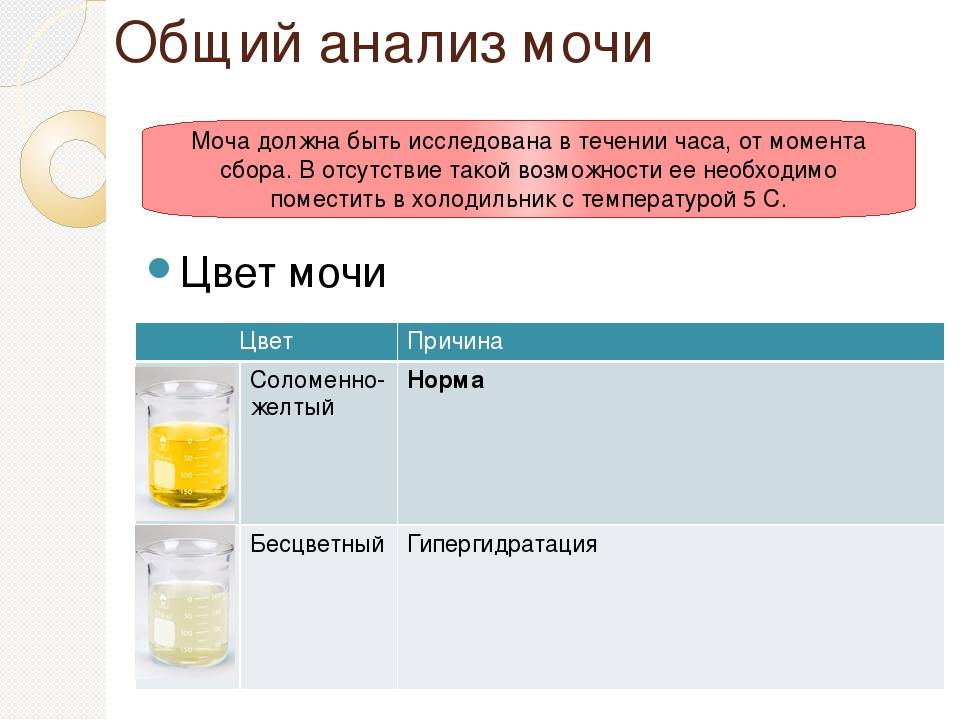
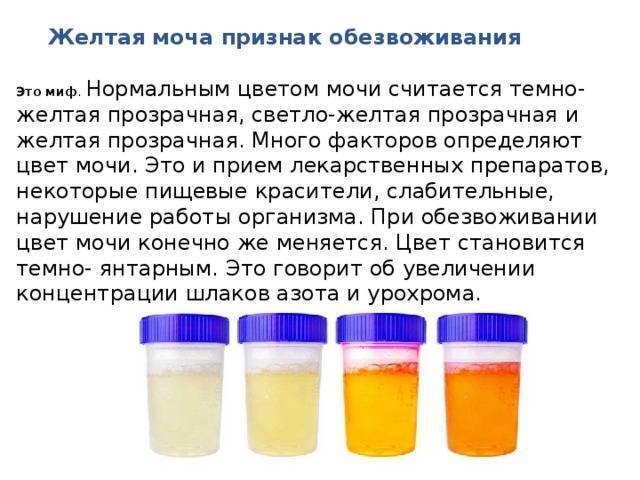
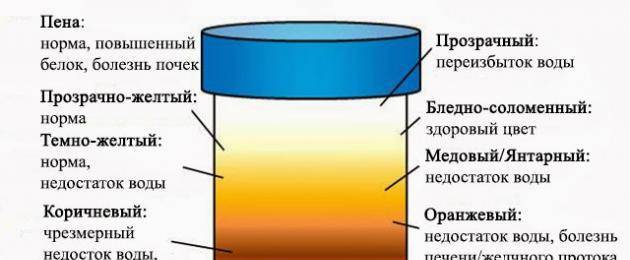
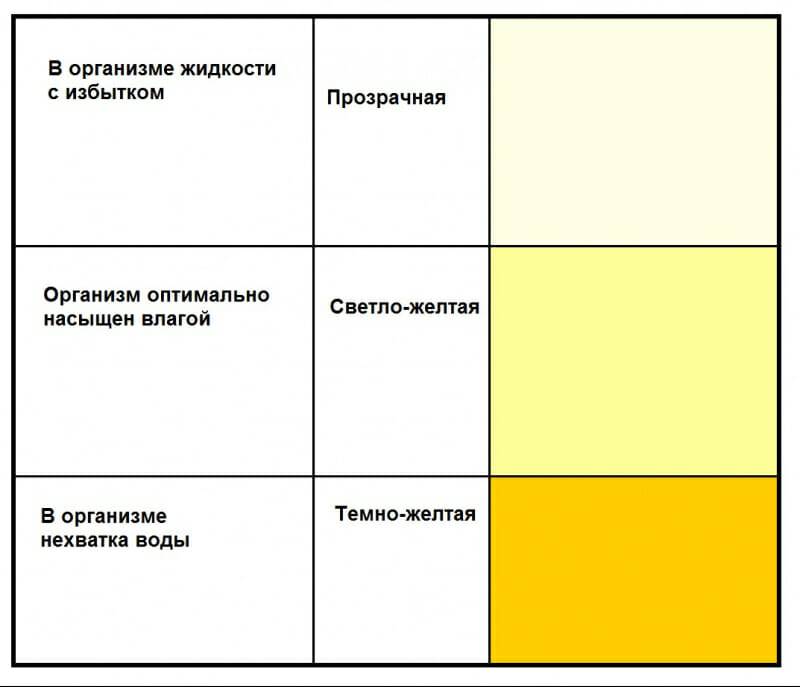
Какого цвета должна быть моча?
Нормальный цвет мочи — желтый разных оттенков: от светлого соломенного до насыщенного, темно-желтого. Такой разброс вариантов объясняется наличием в моче урохромов — особых окрашивающих веществ, от количества которых зависит интенсивность оттенка. Урохромы образуются из билирубина (вещества, которое окрашивает желчь). Вместе с желчью они попадают сначала в кишечник, а затем, всосавшись из него в кровь и окислившись, оказываются уже в мочевом пузыре. Чем больше урохромов в урине, тем насыщенней и ярче она будет.
На интенсивность цвета влияют объем жидкости и частота мочеиспускания . Если, например, съесть половину арбуза или выпить большое количество воды за раз, помимо изменения частоты позывов в уборную, можно заметить и изменение привычного цвета урины. Она может стать гораздо более прозрачной и водянистой, чем обычно. Напротив — порция утренней мочи после ночного сна может иметь более насыщенный, чем обычно, цвет за счет того, что вы не были в туалете в течение нескольких часов. Если же цвет необычный и вызывает опасения — это повод немедленно обратиться за консультацией к специалисту.
На что обратить внимание и что предпринять?
Кроме цвета, мочу следует изучить с точки зрения следующих ее качеств:
- прозрачность,
- запах,
- количество,
- примеси.
Мутный осадок наблюдается, если моча содержит много солей, бактерий, жиров или клеточных элементов (лейкоциты, отшелушенные эпителиальные клетки, песок). Зловонная моча сигнализирует о гнойном воспалении, особенно если в ней присутствует слизь и кровь.
Если вместе с потемнением мочи у ребенка высокая температура тела, обильная рвота, понос, насморк, отсутствует аппетит и начинает болеть живот, то это признаки инфекционного процесса. Кишечная инфекция любого происхождения быстро приводит к обезвоживанию. Борьбу с ним необходимо начинать как можно скорее
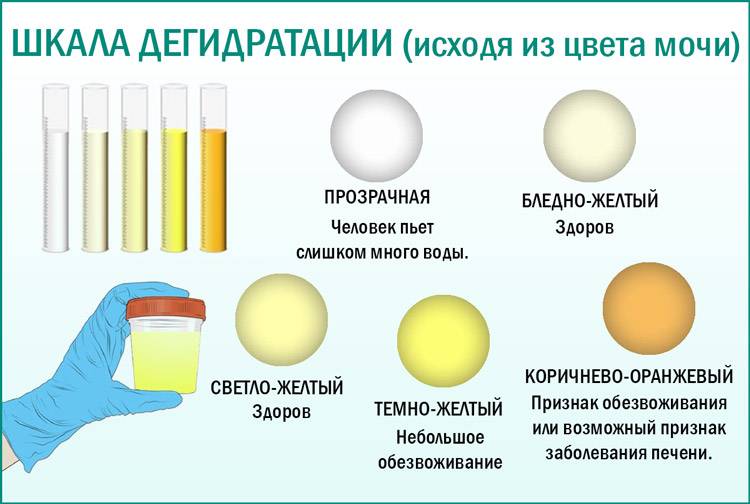
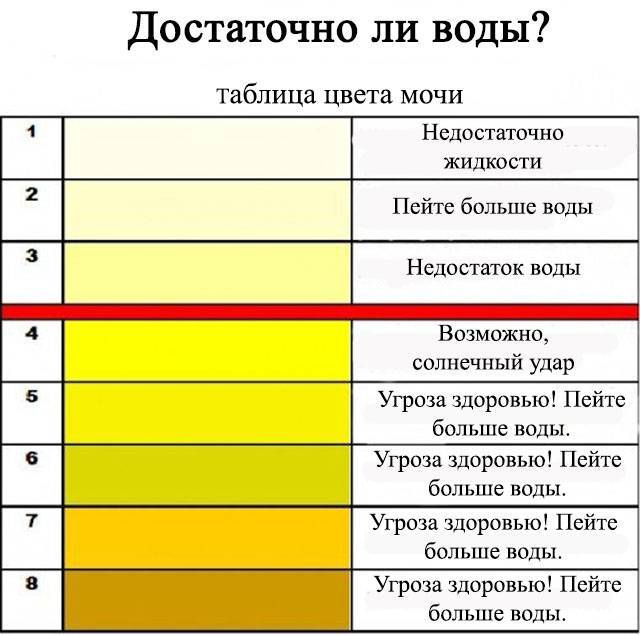
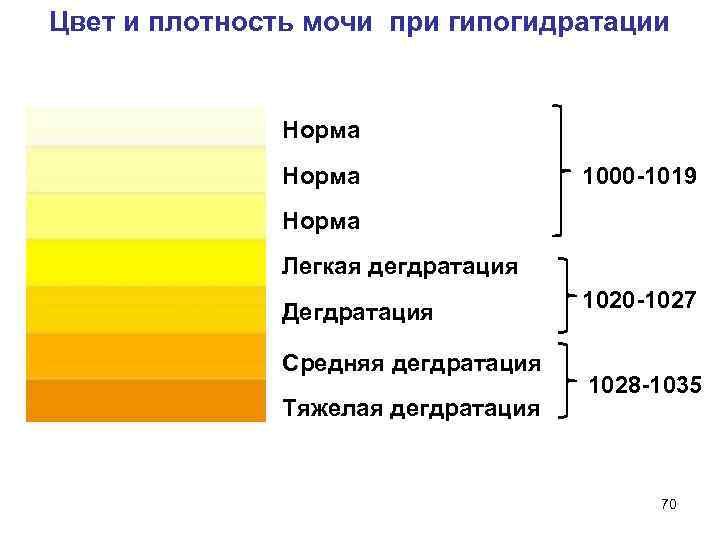
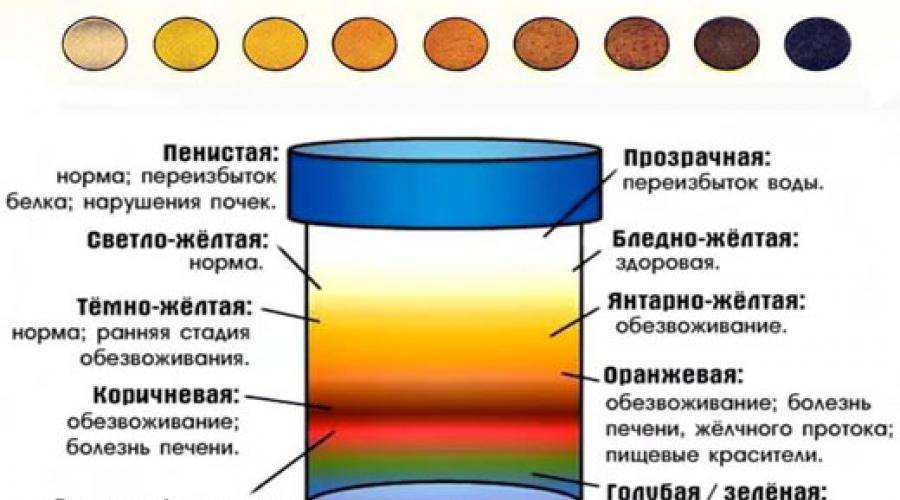
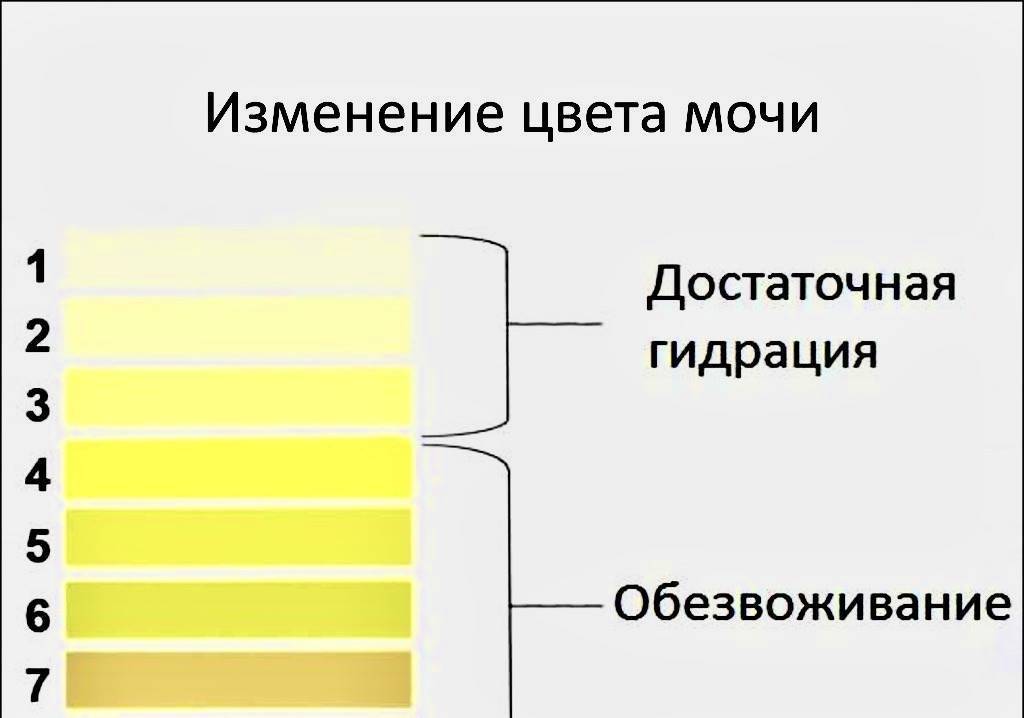
Чтобы определиться со степенью нехватки воды в организме, обратите внимание на оттенок темной мочи:
- ярко-желтый оттенок – легкая степень,
- темно-желтый, иногда янтарный или медовый оттенок – умеренное обезвоживание или дегидратация,
- темно-оранжевый оттенок – выраженная нехватка воды,
- кирпичный цвет и темнее – резко выраженное обезвоживание.
При легкой степени достаточно увеличить частоту питья. Малыш снова станет активным, а моча – на несколько тонов светлее. При выраженном недостатке воды в организме иногда необходимо наблюдение в стационаре и введение жидкостей, в том числе и внутривенно.
Если вы заметили ухудшение состояния у грудного ребенка, он не хочет брать грудь, кожа и слизистые сухие, моча отсутствует, запал родничок – стоит немедленно вызвать детского врача!
Не нужно сразу давать ребенку антибиотики. Если причина недуга – вирус (особенно часто ротавирус), они не помогут. Не следует пытаться, во что бы то ни стало снизить температуру тела. С помощью лихорадки организм ребенка борется с инфекцией. Лечение нужно начинать только после уточнения диагноза, а для этого следует сдать мочу, кровь и кал на анализ.
Почему у ребенка появляется моча темного цвета?
Темная моча у ребенка – признак некоторых безвредных факторов или начала патологического процесса в организме. Изменение окраса урины заставляет насторожиться и обратиться за консультацией к специалисту. В норме моча желтого или соломенного цвета, без примесей, осадка и помутней. Окрас урины зависит времени суток, возраста, образа питания, состояния здоровья и других факторов. Дети грудного возраста и в 2-3 года выделяют более светлую мочу, чем дети 4 лет и старше, что связано с изменением питания и образа жизни.
Непатологические причины
Часто родители замечают, что темно-желтая моча наблюдается у маленьких пациентов по утрам. Обусловлено это тем, что в момент сна в биологической жидкости скапливаются все продукты жизнедеятельности организма, которые включают в себя и ядовитые примеси. Когда цвет мочи нормализуется на протяжении дня, родителям не о чем волноваться, поскольку такое состояние физиологически обусловлено. Помимо этого, потемнение мочи могут вызвать следующие факторы, которые не считают опасными для здоровья детей:
Употребление пищи, которая провоцирует окрашивание урины. К таким продуктам относят морковь, свеклу. Кроме этого, вызвать изменение цвета может большое количество белковой еды и газированные напитки, которые имеют в своем составе красители.
Прием определенных медпрепаратов. Некоторые фармсредства имеют свойство менять оттенок биологической жидкости, к примеру, антибиотики.
Использование витаминно-минеральных комплексов. Изменение цвета мочи связано с воздействием таких медикаментов на функционирование мочеиспускательной системы
Важно, чтобы витамины назначал исключительно лечащий специалист.
Обезвоживание организма. Недостаточное употребление жидкости маленьким пациентом, особенно в летнее время, провоцирует темный оттенок урины.
Зеленоватый/Голубой оттенок
Моча может приобрести такой оттенок после употребления в пищу блюд из спаржи, а также приема индометацина, витаминных комплексов группы В, метиленового синего и некоторых других лекарств. Также такая окраскаможет подсказать, что у ребенка плохо усваивается триптофан либо имеется наследственная болезнь, при которой в крови повышается уровень кальция.
Коричневый
Моча коричневого цвета у ребенка может свидетельствовать о том, что в выделяемой жидкости присутствует кровь. Также такая окраска концентрированной урины характерна для обезвоженного организма (если грудничок получает мало жидкости и питательных веществ).
Зеленоватый цвет мочи
- кушанья из спаржи;
- витамины В;
- прием Индометацина, метиленового синего;
- плохая всасываемость Триптофана;
- повышенное количество кальция (наследственная болезнь).
Чрезмерное употребление кондитерских изделий и продуктов с искусственными красителями придают окраске урины необычные оттенки.
Темная моча может быть симптомом:
- Вирусного гепатита. Это серьезное заболевание, когда печень не справляется со своей работой и не успевает перерабатывать поступающие вещества. Опасность заключается в том, что печень практически не болит. Это объясняется тем, что у нее отсутствуют нервные окончания и значит, она никак не может показать, что у нее проблемы. Поэтому если у ребенка темная моча, пожелтела кожа и глазки, то это первые симптомы, когда надо бить тревогу.
- Проблемы с мочеполовой системой. Различные заболевания могут привести к тому, что моча изменит цвет, поэтому стоит наблюдать за поведением ребенка. Как правило, они также вызывают боли в животе и при мочеиспускании. Ребенок в 3 года обязательно пожалуется, а кроха будет плакать, поджимать ножки и всячески демонстрировать, что ему больно.
Изменения цвета мочи у детей в пределах нормы
Урина – жидкость, которая выделяется организмом вместе с продуктами, полученными в результате внутренних процессов. Они окрашивают мочу в желтый или соломенный цвет. Иногда она может приобретать более светлый или темный оттенок. Почему может измениться цвет урины? На это влияет несколько факторов:
- обмен веществ и количество жидкости в организме;
- возраст – чем старше ребенок, тем темнее окраска урины;
- время суток – утром цвет может быть ярко-желтым.
Нормальным цветом для мочи ребенка является желтый разного оттенка. Это может быть и светло-желтый оттенок, и более темный – все зависит от концентрации растворенных в ней веществ (в частности, солей и пигментов). У детей грудного возраста, получающих лишь грудное молочко или смесь, моча зачастую очень светлая.