Виды высыпаний
Различные детские заболевания проявляются первичными признаками в сочетании со вторичной симптоматикой. Первичное высыпание бывает разным
Немаловажной является быстрая реакция родителей и определение, какое формирование образовалось на детском теле:
- Бугорковая. Любая деталь подобного высыпания расположена глубоко в дерме, другими словами,сыпь не поверхностная. Полость отсутствует, наблюдается наличие небольшого выпячивания в виде бугорка, окрас кожи может измениться на красный или лиловый.
- Волдыри. Так люди называют практически любые формирования на кожных покровах. Однако в действительности волдырь является округлым образованием розового цвета, у которого отсутствует полость и содержимое. Настоящий волдырь недолговечный, он может просуществовать от пары минут до пары часов, затем исчезает бесследно. В качестве примера можно вспомнить ожог от крапивы.
- Папулёзные высыпания. Эта сыпь ещё носит название узелковая, так как папулы по внешнему виду схожи с узелками, которые отличаются по оттенку от нормального цвета кожных покровов. Папулёзная сыпь бывает поверхностной или глубинной, к тому же папулы могут исчезать бесследно.
- Везикулярные высыпания. Эта сыпь проявляется в виде пузырьков на кожных покровах. Внутри может находиться серозный бесцветный либо серозно-кровянистый жидкий секрет. Везикулы бывают одиночные или сливаются, образуя формирование с многочисленными камерами. Вскрывшиеся пузырьки оставляют эрозию на коже, по размеру она равна площади дна везикулы.
- Буллёзная. Этот вид высыпаний также проявляется в виде пузырьков, но в сравнении с везикулами булла обладает более внушительными размерами – минимум 5 мм в диаметре. Такие пузыри могут также, как и везикулы содержать серозное либо серозно-кровянистое жидкое содержимое.
- Пустулёзная. Пустулы – это гнойничковая сыпь. Она может быть поверхностной или располагаться глубоко в кожных покровах. Вскрытие поверхностных пустул проходит бесследно. Если же вскрываются средние и глубокие пустулы (фурункулы, карбункулы), возможно возникновение некрасивых рубцов и шрамов.
- Пятнообразные высыпания. Такая разновидность сыпи не проявляется на поверхности кожи, а характеризуется изменением оттенка на некоторых участках тела. Подобные высыпания бывают сосудистые или петехиальные.
- Розеола. Так называются высыпания, проявляющиеся при многих патологиях инфекционной природы. Все элементы сыпи розового либо умеренно-красноватого оттенка. Структура розеолы напоминает пятнышки. При растягивании кожи и надавливании на неё сыпь бледнеет и пропадает на некоторое время.
- Геморрагические высыпания. Эта разновидность сыпи проявляется в виде красных кровяных точек, образующихся в том месте, где лопнул сосуд. При растягивании кожных покровов геморрагия не пропадает.
Вторичная сыпь также бывает разной. Она проявляется в виде струпьев, которые сопровождаются преобразованием элементов первичных высыпаний (обычно пузырьковых либо гнойничковых) в корочки после вскрытия. Также нередко наблюдается развития в качестве вторичных проявлений трещин, эрозий, отслоений эпителиальных клеток, ссадин, рубцов и язв.
Симптомы питириаза
Клинические проявления розового лишая обусловлены воздействием инфекционных возбудителей и развитием аллергических реакций. Кожное заболевание проявляется следующими симптомами:
- Общая слабость, увеличение лимфоузлов, повышенная температура тела.
- Образование на теле небольших розоватых, а также розовато-лиловых пятен, имеющих симметричную форму и проступающих по линиям Лангера. Высыпания появляются на спине, конечностях, на груди, на шее, в паху и на других участках тела.
- Появление на коже 2-3 ярко-красных материнских бляшек (их диаметр – 4 см), усеянных чешуйками. Через неделю из этих больших пятен образуются небольшие высыпания-отсевы розового оттенка.
- Пятна-отсевы распространяются по всему телу и увеличиваются в размерах (их диаметр – 1-2 см), могут шелушиться, по форме напоминают медальоны.
- Сильный кожный зуд.
- Повышенная раздражительность.
При грамотной терапии симптомы питириаза пропадают через 5-8 недель, пациент полностью выздоравливает. Более продолжительная терапия требуется, если высыпания имеют плотные узелки, волдыри или папулы. В исключительных случаях розовый лишай переходит в экзему, развиваются гнойные воспаления кожи, фолликулиты, стрептококковые инфекции и пр. Развитию осложнений способствует чрезмерная потливость пациента, склонность к аллергии, постоянное трение кожи и неправильное лечение.
Причины высыпаний
Причины бывают физиологические, которые предусмотрены природным ответом на внутренний процесс в организме. Также могут быть патологические причины, развивающиеся на фоне:
- нарушений под влиянием паразитов;
- химических и токсических веществ;
- нарушения метаболизма;
- недостатка определённых витаминов;
- дисбактериоза;
- расстройства желудочно-кишечной и почечной функции;
- внешних и внутренних факторов.
Как следствие, можно сделать вывод, что высыпания в детском возрасте не появляются без причины.
Родителям кажется, что все высыпания почти одинаковые. Однако выделяется первичная сыпь, образовавшаяся первой, и вторичная, которая развилась со временем, вместо первичной или возле неё.
Изменения, которые должны насторожить родителей
Помимо изменения окраски органа вкуса, родителей должны насторожить и другие сопутствующие симптомы, в том числе:
- отёчность, на фоне которой просматриваются отпечатки зубов;
- недостаточная влажность или явная сухость поверхности языка;
- увеличенные сосочки, особенно явно выраженные в корневой части;
- образование стойкого налета на поверхности языка;
- чувство жжения и нарушение вкусового восприятия;
- появление специфического запаха изо рта.
Данные изменения родители могут заметить в процессе визуального осмотра, который лучше всего проводить утром при естественном освещении. Если ситуация продолжается длительное время, налет уплотняется и цвет языка не приходит в норму – есть все основания обратиться к врачу для выяснений причин и выявления скрытой патологии.
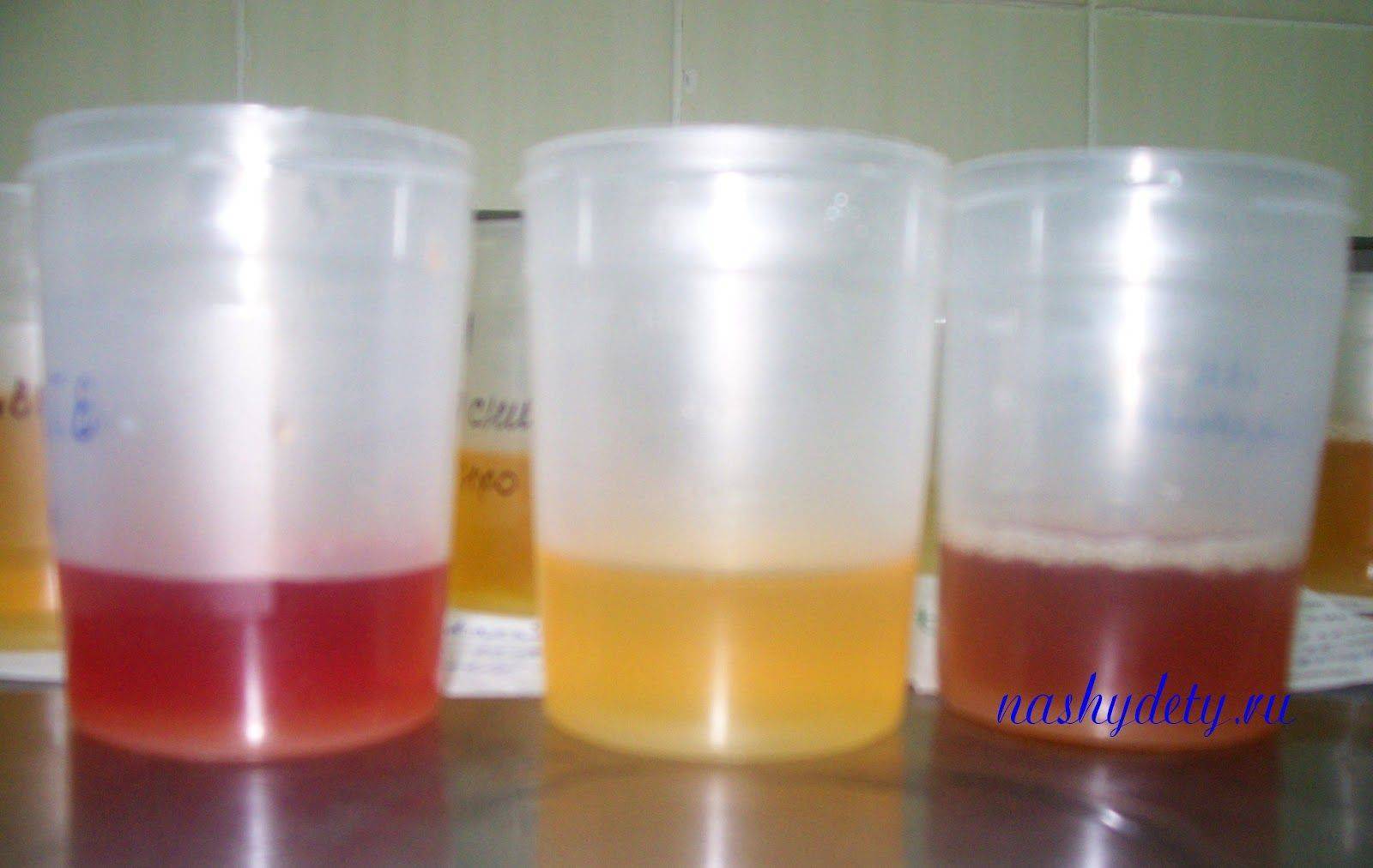
Классификация гематурии
Классификация гематурии осуществляется с учётом факторов, которые привели к её развитию, и по количеству содержания крови в урине.
| Виды гематурии | Характерные особенности |
|---|---|
| Классификация по факторам возникновения | |
| Постренальная | Симптом появился вследствие патологий почек или их травм. |
| Экстраренальная | Симптом появился вследствие других патологических состояний. |
| Классификация по количеству крови в моче | |
| Макроскопическая | Количества крови достаточно для того, чтобы урина была окрашена в красный цвет. Помимо крови в ней могут присутствовать другие примеси и гной. |
| Микроскопическая | Количество крови минимально, поэтому оно практически не влияет на цвет урины. Аномальные изменения можно обнаружить только при проведении специальных тестов. |
Несколько случайных отзывов
20.09.2014Матвей
От всей нашей большой семьи Крупских: Всеволода, Ярославы и главного пациента Матвея!
Хотим выразить ОГРОМНУЮ благодарность Буевой Жанне Владимировне! Это доктор от Бога, приятная, отзывчивая, добрая, профессиональная и очень внимательная. Всегда подскажет и успокоит родителей. Назначает верное лечение. Причину болезни всегда ставит точно и диагноз верный на 100%, так как назначенное лечение помогает уже с первых дней. Ребенок в кабинете врача спокоен, послушен и игрив. В добрые и нежные руки врача дается без всяких проблем. О Ж.В.Буевой можно говорить часами и всегда только положительное. Если меня спрашивают, к какому врачу отвести своего ребенка, я всегда отвечаю: “Только Буева!!!” Все мои знакомые рады узнать такого врача, а мы и подавно! Спасибо Вам!
13.06.2018Анонимно
Хотелось бы выделить из всех детских медецинских центров,клинику Эдкарик,это рай для деток и их родителей! Приходя в Эдкарик, детки погружаются в тёплую, радужную атмосферу, где много игрушек, мультики, целая игровая комната! Хочу веделить нашего любимого педиатра Панфилову Анну Геннадьевну, это врач от Бога, счастье для мамы, когда можно доверить своего ребёнка такому специалисту, моей доче было 1,5 месяца, когда мы познакомились с Анной Геннадьевной, она одна единственная поставила нам точный диагноз и назначила нужное лечение, благодаря ей моя малышка стала лучше кушать, набирать в весе, улыбаться и сладко спать!!! Как жаль, что таких врачей всего единицы, которые действительно лечат, а не колечат наших деток! Я очень рада,что нашла отличного педиатра для своих деток! Всем мамочкам на заметку!!!
27.06.2017Радаева А.М.
Выражаем огромную благодарность врачу-стоматологу Рубанову Сергею Сергеевичу и медсестре Антюхиной Светлане за внимательное отношение, хорошую работу! Малышке 1 год и 3 месяца, лечили зубки под наркозом, все прошло хорошо, доча игралась уже через 2 часа. Всем рекомендую не бояться, эти врачи любят и знают свою работу!
20.10.2014Демина Л.И.
Большая благодарность врачу Шагиной. Высокий профессионализм!
Смотреть все
Оставить отзыв
Лечение заболеваний
Методы лечения целиком и полностью будут зависеть от диагноза и состояния ребенка. Если результаты анализа еще не пришли, то вы можете сделать следующее:
- Откажитесь от красящих продуктов для себя и ребенка. Малыша до года переведите на полностью гипоаллергенное питание.
- Попробуйте поменять марку подгузника или дать ребенку сутки побыть без него. Возможно, красноватый цвет моча приобретает после реакции с веществами на памперсе.
- Если у ребенка повысилась температура, присутствует рвота или жидкий стул, давайте ему больше жидкости. Это поможет избежать обезвоживания и снизить концентрацию солей в моче.
Далее рассмотрим возможное лечение в зависимости от причины розовой мочи у ребенка:
- Первая неделя жизни младенца – никакого лечения не требуется, цвет изменится, как только работа системы и лактация мамы наладятся.
- Прикорм и красящие продукты – лечения также не требуется, главное, отслеживать аллергические реакции, исключать их.
- Геморрагический диатез требует постоянной терапии, направленной на укрепление стенок сосудов и свертываемости крови. Назначаются препараты содержащие железо, калий, рутин и витамин С.
- Тромбоцитопатия и другие нарушения свертываемости крови также нуждаются в постоянной профилактике. Педиатр назначит ребенку гемостатические препараты.
- При обнаружении воспалений назначаются противомикробные, противовоспалительные лекарства.
Что делать при обнаружении
Чтобы понять порядок действий при обнаружении мочи розового цвета, необходимо определиться с возрастом малыша. Если ребенку не исполнилось двух недель и отсутствует какая-либо дополнительная симптоматика, то, скорее всего, не стоит переживать, данное состояние носит физиологический характер и само пройдет через 2 недели. Следует как можно чаще прикладывать его к груди, дополнительно можно допаивать небольшим количеством воды.
Если возраст ребенка больше двух недель, и на памперсе появились розовые пятна, стоит собрать мочу в чистую прозрачную емкость, и оценить ее цвет. Возможно, данное состояние является следствием окрашивания впитывающего слоя подгузника.
Если возраст малыша старше 6 месяцев, то при обнаружении такой урины следует исключить из рациона пищу и напитки, содержащие красители. В случае, если после этого, в течение суток цвет мочи пришел в норму, никаких дальнейших действий состояние не требует.
Если причиной окраски не является употребляемая накануне пища, необходимо проанализировать, какие лекарственные средства принимались, не мог ли ребенок получить отравления токсическими химическими веществами. Стоит отметить, что при отравлениях такого типа, присутствует ярко-выраженная симптоматика в виде рвоты, головокружений, потери или спутанности сознания.
Кроме того, следует исключить возможные травмы органов мочевыводящей системы
В случаях, когда у ребенка дополнительно обнаруживаются симптомы, например:
- Повышение температуры тела.
- Боль при мочеиспускании.
- Задержка или отсутствие мочеиспускания.
- Боль в пояснице, нижней части живота.
Следует обратиться к специалисту, так как, скорее всего, речь идет о заболеваниях мочевыводящей системы, требующей лечения под наблюдением специалиста.
Виды лишая у детей
То, как проявляется лишай на коже детей, зависит от вида этого заболевания.
Стригущий лишай
Самый распространенный вид, имеет грибковую природу. Воздействию патологии подвергаются ногти, кожа, волосы. Эта форма патологии имеет у детей инкубационный период от одной до шести недель. Клиническая картина: красноватые пятна – овальные и круглые, – покрытые чешуйками кожи и корочками. Болезнь характеризуется сильным шелушением, жжением и зудом. Если поражена голова, то формируются очаги облысения. В пределах кожных пятен волосы выглядят обломанными на уровне до восьми миллиметров от поверхности головы. Иногда повышается температура тела, опухают лимфоузлы, снижается аппетит.
Эта форма болезни осложняется тем, что внешние признаки и лечение откладываются, по сравнению с моментом заражения. Если причина – это заражение от животного, то проявления болезни могут отсутствовать до недели. Если заражение произошло от другого ребенка, то инкубационный период длится до полутора месяцев. Чем лечить стригущий лишай, определяет врач после того, как будет уточнен вид грибка у ребенка. Обычно лечение проходит в домашних условиях, но иногда необходимо пребывание в стационаре.
Розовый
Появляется на теле (на спине, животе, груди, боках, плечах). Сначала появляется ярко-розовое пятно диаметром до пяти сантиметров. Через одну-полторы недели от него распространяются мелкие высыпания. Форма – овальная. В центре пятен кожа шелушится, вокруг них – красный контур. Обычно сыпь локализуется в естественных кожных складках. Зуд обычно умеренный. Высыпания удерживаются до полутора месяцев, потом проходят без следа
Важно предотвратить их травмирование, вследствие чего может быть занесена инфекция
Разноцветный
Чаще всего разноцветный лишай поражает верхнюю часть тела, волосистую часть головы и лицо ребенка. Сначала около волосяных луковиц формируются точки желтого оттенка, потом они вырастают до пятен, цвет которых – от розоватого до коричневого с желтым оттенком. Сверху пятна покрыты чешуйками. Постепенно они разрастаются и могут сливаться в обширные элементы. Цвет может стать бурым.
Профилактика покраснения и раздражения кожи
Негативные реакции со стороны кожных покровов в детском возрасте редко вызваны тяжелыми заболеваниями и в большинстве случаев эту проблему можно решить своевременно начатым лечением и соблюдением профилактических мер.
Профилактика атопического дерматита:
- отрегулировать рацион ребенка, исключить продукты, вызывающие негативные реакции организма;
- увлажнять кожу гипоаллергенными косметическими средствами;
- исключить или свести к минимуму окружающие аллергены – домашних животных, синтетическую одежду, некоторые продукты, агрессивные моющие средства;
- регулярно проводить влажную уборку помещения;
- для стирки одежды и пеленок малыша использовать специальные средства.
Чтобы не допустить тяжелого течения болезней, вызванных вирусной, бактериальной или грибковой инфекциями, необходимо своевременно выявлять заболевания и проводить соответствующее лечение.
Не допустить появления покраснения и раздражения кожи младенца, вызванной опрелостями, можно при соблюдении следующих рекомендаций:
- постельное белье и одежда ребенка должны быть исключительно из натуральных, хорошо дышащих тканей;
- регулярно менять подгузники или пеленки малыша, не допускать длительного нахождения младенца мокрым;
- после каждой дефекации малыша нужно подмывать теплой водой;
- во время купания рекомендуется добавлять в ванночку отвары череды или ромашки;
- время от времени малыша нужно оставлять раздетым на пеленальном столике для принятия воздушных ванн;
- во время купания можно использовать только средства, предназначенные для чувствительной кожи;
- использовать мягкие полотенца для промакивания тела после мытья, тереть кожу не нужно;
- присыпки и масла для ухода применяют по отдельности;
- следить за тем, чтобы ребенок не испытывал дефицита витаминов.
Для профилактики аллергических реакций, при которых возникает покраснение и раздражение кожи, необходимо соблюдать осторожность при введении нового прикорма. Нельзя вводить в рацион младенца несколько продуктов сразу, начинать нужно с овощных или фруктовых пюре
Новый продукт дают в ограниченном количестве (например, чайную ложку) и следят за реакцией организма. При отсутствии аллергии количество продукта увеличивают.
Большое значение в профилактике принадлежит прогулкам на свежем воздухе. С ребенком нужно гулять ежедневно в течение 2-3 часов
В отопительный период в помещении важно не допустить пересыхания воздуха. Для этого рекомендуется пользоваться специальными увлажнителями или хотя бы поставить в комнате емкость с водой.
Если покраснение, зуд, раздражение кожи всё же возникли, помимо общего лечения, необходимо использование специальных косметических средств с эффективным местным действием. Их применение направлено на быстрое устранение внешних проявлений аллергии и других заболеваний.
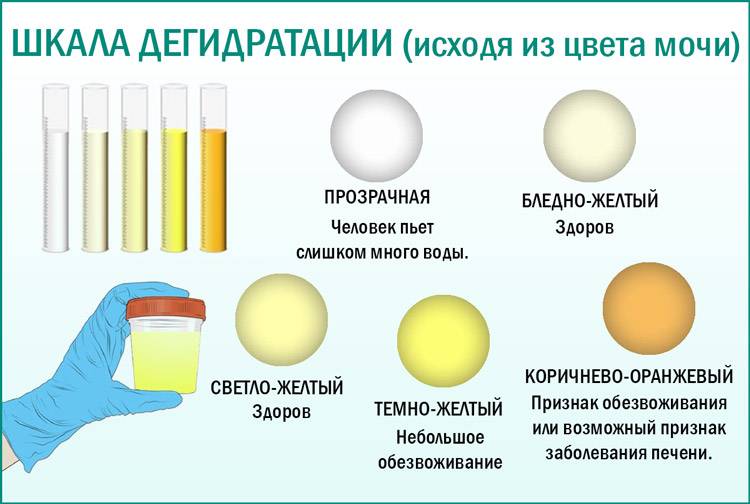
Почему у ребенка появляется моча темного цвета?
Темная моча у ребенка – признак некоторых безвредных факторов или начала патологического процесса в организме. Изменение окраса урины заставляет насторожиться и обратиться за консультацией к специалисту. В норме моча желтого или соломенного цвета, без примесей, осадка и помутней. Окрас урины зависит времени суток, возраста, образа питания, состояния здоровья и других факторов. Дети грудного возраста и в 2-3 года выделяют более светлую мочу, чем дети 4 лет и старше, что связано с изменением питания и образа жизни.
Непатологические причины
Часто родители замечают, что темно-желтая моча наблюдается у маленьких пациентов по утрам. Обусловлено это тем, что в момент сна в биологической жидкости скапливаются все продукты жизнедеятельности организма, которые включают в себя и ядовитые примеси. Когда цвет мочи нормализуется на протяжении дня, родителям не о чем волноваться, поскольку такое состояние физиологически обусловлено. Помимо этого, потемнение мочи могут вызвать следующие факторы, которые не считают опасными для здоровья детей:
Употребление пищи, которая провоцирует окрашивание урины. К таким продуктам относят морковь, свеклу. Кроме этого, вызвать изменение цвета может большое количество белковой еды и газированные напитки, которые имеют в своем составе красители.
Прием определенных медпрепаратов. Некоторые фармсредства имеют свойство менять оттенок биологической жидкости, к примеру, антибиотики.
Использование витаминно-минеральных комплексов. Изменение цвета мочи связано с воздействием таких медикаментов на функционирование мочеиспускательной системы
Важно, чтобы витамины назначал исключительно лечащий специалист.
Обезвоживание организма. Недостаточное употребление жидкости маленьким пациентом, особенно в летнее время, провоцирует темный оттенок урины.
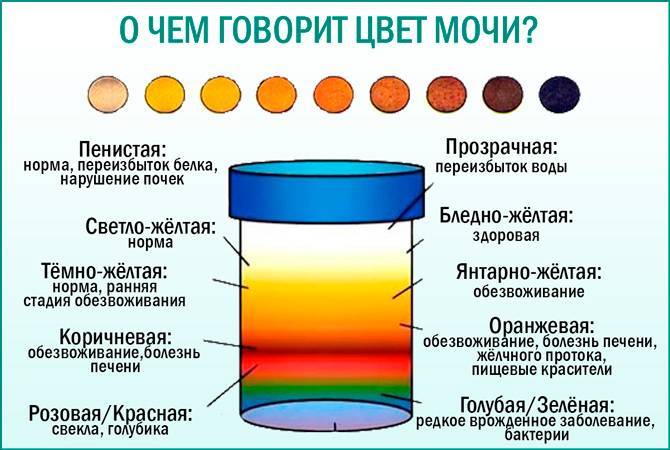
Зеленоватый/Голубой оттенок
Моча может приобрести такой оттенок после употребления в пищу блюд из спаржи, а также приема индометацина, витаминных комплексов группы В, метиленового синего и некоторых других лекарств. Также такая окраскаможет подсказать, что у ребенка плохо усваивается триптофан либо имеется наследственная болезнь, при которой в крови повышается уровень кальция.
Коричневый
Моча коричневого цвета у ребенка может свидетельствовать о том, что в выделяемой жидкости присутствует кровь. Также такая окраска концентрированной урины характерна для обезвоженного организма (если грудничок получает мало жидкости и питательных веществ).
Зеленоватый цвет мочи
- кушанья из спаржи;
- витамины В;
- прием Индометацина, метиленового синего;
- плохая всасываемость Триптофана;
- повышенное количество кальция (наследственная болезнь).
Чрезмерное употребление кондитерских изделий и продуктов с искусственными красителями придают окраске урины необычные оттенки.
Темная моча может быть симптомом:
- Вирусного гепатита. Это серьезное заболевание, когда печень не справляется со своей работой и не успевает перерабатывать поступающие вещества. Опасность заключается в том, что печень практически не болит. Это объясняется тем, что у нее отсутствуют нервные окончания и значит, она никак не может показать, что у нее проблемы. Поэтому если у ребенка темная моча, пожелтела кожа и глазки, то это первые симптомы, когда надо бить тревогу.
- Проблемы с мочеполовой системой. Различные заболевания могут привести к тому, что моча изменит цвет, поэтому стоит наблюдать за поведением ребенка. Как правило, они также вызывают боли в животе и при мочеиспускании. Ребенок в 3 года обязательно пожалуется, а кроха будет плакать, поджимать ножки и всячески демонстрировать, что ему больно.
Изменения цвета мочи у детей в пределах нормы
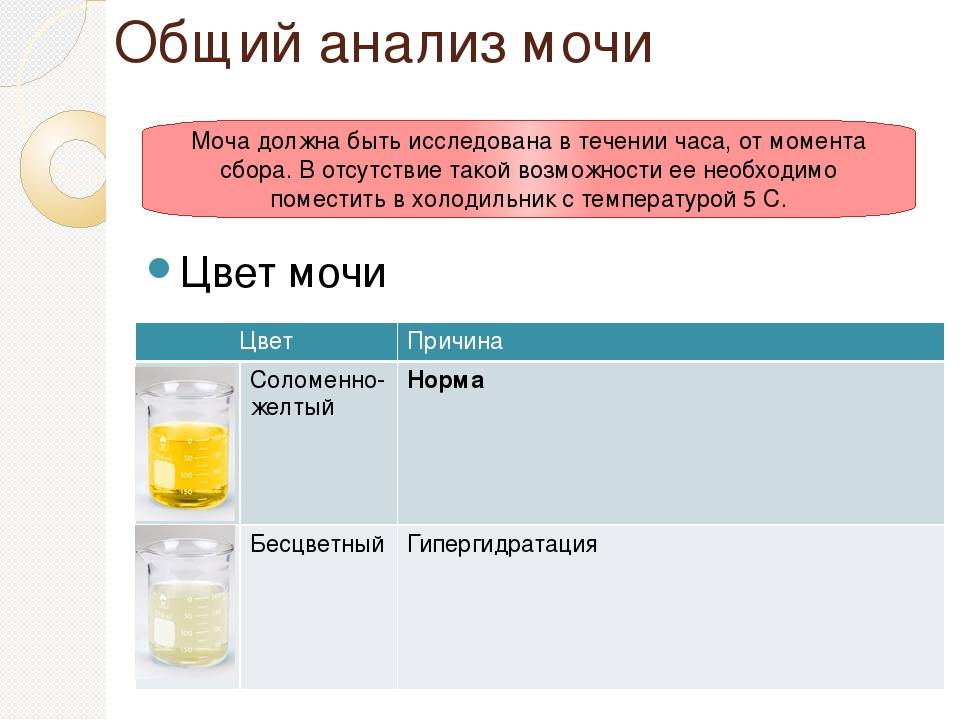
Урина – жидкость, которая выделяется организмом вместе с продуктами, полученными в результате внутренних процессов. Они окрашивают мочу в желтый или соломенный цвет. Иногда она может приобретать более светлый или темный оттенок. Почему может измениться цвет урины? На это влияет несколько факторов:
- обмен веществ и количество жидкости в организме;
- возраст – чем старше ребенок, тем темнее окраска урины;
- время суток – утром цвет может быть ярко-желтым.
Нормальным цветом для мочи ребенка является желтый разного оттенка. Это может быть и светло-желтый оттенок, и более темный – все зависит от концентрации растворенных в ней веществ (в частности, солей и пигментов). У детей грудного возраста, получающих лишь грудное молочко или смесь, моча зачастую очень светлая.
Гнойные высыпания
Пустулезные гнойные высыпания характерны для бактериальных инфекций. Чаще всего подобные заболевания развиваются под воздействием золотистого стафилококка. Иногда причина может крыться во влиянии на организм эпидермального стафилококка и стрептококка, а также некоторых других микробов.
Подобная сыпь может появиться при микротравмах на кожных покровах, царапинках и ранках, способствующих проникновению микробов внутрь. В случае, когда поначалу высыпания зудят и чешутся, и малыш начал их расчесывать, присоединяется бактериальная инфекция и появляются пустулы.
Формирование гнойничков в области коленей и локтей в детском возрасте возможно при частом травмировании кожи из-за многочисленных падений. Образование глубоких гнойников называется фурункулёзом.
Что можно сказать по цвету мочи у грудничка?
Если окраска желтая
Жёлтая моча – нормальный визуальный показатель у здорового малыша.
Эталонный оттенок мочи грудничка — желтый, ближе к светло-соломенному. Другие цвета детской урины должны насторожить родителей. Темно-желтая урина обусловлена повышенным скапливанием желчного пигмента в детском организме. Насыщенная желтая моча появляется у младенца при обезвоживании на фоне кишечных инфекций либо желудочного расстройства, а также инфекционного заболевания печени. При появлении такой урины у детей нужно немедленно обратиться за помощью, ведь в отдельных случаях существует угроза жизни.
Темная моча — повод для беспокойства?
Случается, что у детей изменяется цвет урины со светлого на темный. Это происходит потому, что в выделяемых массах растет показатель билирубина. Такие проявления свидетельствуют о повышенной концентрации желчного пигмента. Возможно, у ребенка есть неонатальная желтуха. Коричнево-красное изменение цвета мочи говорит о проблемах с почками. Поэтому если при мочеиспускании у ребенка идет такая урина, проконсультируйтесь у доктора и, до выздоровления, находитесь под его присмотром.
Оранжевая моча
Если появилась оранжевая урина — это говорит о чрезмерном содержании соли в детском организме или обезвоживании. При гипертермии, расстройстве стула и рвоте у детей также выделяется насыщенная моча. Такая расцветка плохая, и нуждается в немедленном лечении у педиатра. Но иногда такая трансформация окраса детской урины — это норма. Ведь цвет мочи у грудничка изменяется зависимо от продуктов питания. Выделяемые мочевые массы также становятся оранжевого оттенка, если накануне малыш ел морковь. То же правило касается и матери, если ребенок на грудном вскармливании. Такое изменение оттенка неопасно для здоровья младенцев.
Бесцветная моча у грудничка бывает в период грудного вскармливании или при наличии диабета.
А что, если прозрачная?
Бесцветная моча характерна для маленьких детей. Кроме того, если младенец постарше на грудном вскармливании, прозрачность урины указывает на то, что мама ест много продуктов с высоким содержанием воды. Прозрачная моча бывает у пациентов, которые больны сахарным и несахарным диабетом, почечной недостаточностью или применяли диуретики.
Какие другие окрашивания можно заметить?
Если оттенок мочи у детей становится зеленым, то это свидетельствует о механической желтухе. Розовая урина у малышей до месячного возраста тоже может быть. Как только ребенок родился, при мочеиспускании у него выходят кристаллики уриновой кислоты. Такие пылеобразные пятна у новорожденных встречаются нередко. Считать отклонениями их не стоит, поскольку кристаллы не опасны для жизни малыша. Если урина ребенка яркая, ближе к красному оттенку, то у малыша возможно выделение большого количества эритроцитов: инфаркт, травма почки.
Неприятный запах урины у детей и способы его устранения
В норме моча новорожденного не должна пахнуть вообще. Первые изменения в запахе урины начинают происходить в период введения прикорма. Так, уже в три года биологическая жидкость приобретает характерный запах и цвет, как у взрослого человека. У детей подросткового возраста запах урины становится резким из-за изменения в гормональном фоне. Внезапно появившееся зловоние мочи может стать признаком развития патологий.
Почему меняется запах мочи у грудничка
У новорожденного в первые 3-5 дней мочевой пузырь опорожняется 5-6 раз за сутки. Урина имеет окраску от желтой до красновато-бурой, заметен выраженный аромат.
Ничем не пахнет моча у младенца, пока он питается только материнским молоком. При обогащении рациона овощами, кашами, готовыми смесями урина приобретает душок. Его можно почувствовать, не сильно принюхиваясь.
У ребенка до года неприятный запах мочи появляется, когда жидкость попадает на несвежую простынку, трусики или подгузник и взаимодействует с микробами. Развеять беспокойство и убедиться, что аномалия не вызвана болезнью, несложно. Для этого нужно собрать мочу в простерилизованную емкость и сравнить ее аромат с тем, который исходит от белья. Если именно белье вызвало зловоние, то для стирки нужно использовать режим кипячения, а после высыхания гладить на максимальной температуре.
Когда начинает пахнуть моча у малыша, стоит вспомнить, какие подгузники на нем. Если вы недавно поменяли марку, можно заметить необычный душок.
Сахарный диабет
Удивительно, но это опасная и очень распространенная болезнь, вопреки существующему мнению, диагностируется даже у детей. Основные симптомы сахарного диабета у пациентов юного возраста – это постоянная жажда, сухость кожного покрова и его зуд, ухудшение аппетита и, как следствие, резкая потеря массы тела, а также частое мочеиспускание.
Причины резкого запаха мочи у ребенка могут крыться именно в сахарном диабете. В данном случае следует говорить о сильном обезвоживании организма. Недостаток влаги приводит к изменению состава мочи, из-за чего она начинает элементарно вонять.
Инфекции выделительной системы
Патогенные бактерии особо опасны для маленьких деток, так как их организм и иммунная система продолжают привыкать к новым условиям жизни вне материнской утробы и еще не способны отражать нападки микробов. Мочевыделительную систему могут поражать бактерии, вирусы и грибки. Чаще всего они селятся в почках, мочевом пузыре и мочевыводящем канале – уретре, вызывая соответственно пиелонефрит, цистит и уретрит.
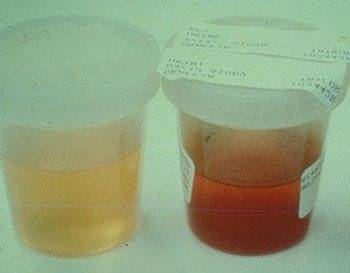
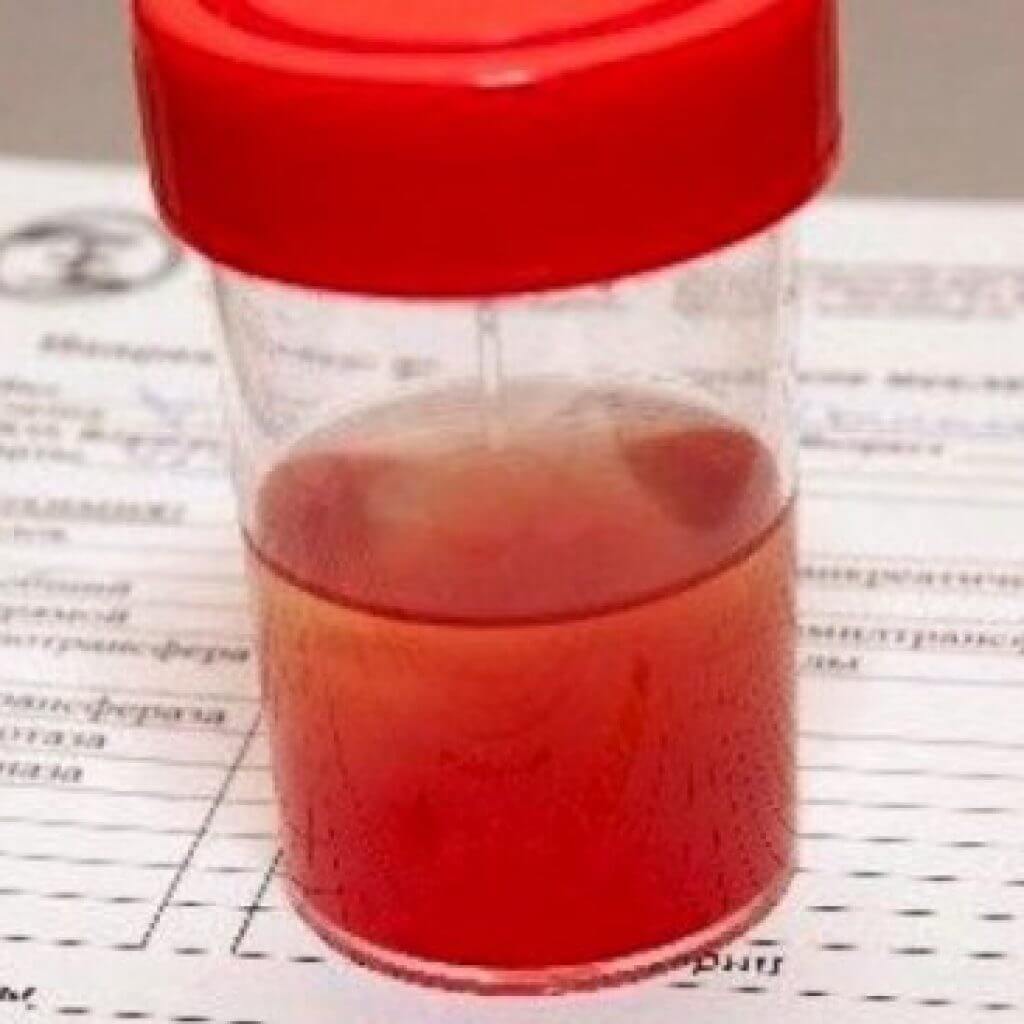
Розовая моча у ребенка
Появление мочи нетипичного, розоватого цвета практически всегда является признаков заболеваний внутренних органов. По большей части патологии касаются мочеполовой системы. Но родителям стоит знать, что бывают и физиологические причины изменения оттенка урины. Физиологическими называются те факторы, что не являются патологией, вызваны они особенностями рациона питания, употребления большого количества определенных продуктов питания, приема некоторых лекарств и других, внешних и внутренних факторов.
У новорожденного
Нередко у детей в первые дни после рождения может появляться моча насыщенного розового цвета. Изменение окраски мочи объясняется тем, что в молозиве, которым питается ребенок, практически нет воды, и в организме новорожденного содержится большое количество уратов (соли мочевой кислоты). По мере развития ребенка, налаживания работы внутренних органов и систем жизнеобеспечения моча будет светлеть, и в течение 5-10 дней приобретет нормальный, соломенный цвет.

У более старших детей
Когда родители видят на памперсе пятна красноватого цвета, они думают, что здоровье ребенка находится под угрозой. Одна из вероятных, непатологических причин – реакция материала подгузника на урину. Проверить такой фактор легко – нужно посмотреть, как ребенок будет мочиться без памперса. Если моча нормального оттенка, значит, это просто реакция материалов и мочи, если же малыш сходит в туалет розовой мочой, это повод для беспокойства.
Когда розовой уриной мочится ребенок в возрасте год – два, нужно пересмотреть его рацион питания. У детей, которые находятся на прикорме или же полностью питаются с общего стола, моча розового цвета будет при наличии таких продуктов в рационе:
- свекла;
- ежевика;
- черная смородина;
- вишня;
- ревень;
- черника;
- кондитерские изделия с красителями.
Чтобы убрать неприятный симптом достаточно изменить питание ребенка, убрав из него вышеназванные продукты.
Из лекарственных препаратов на цвет урины может повлиять прием слабительных средств, препаратов группы салицилаты, жаропонижающие, Ибупрофен.