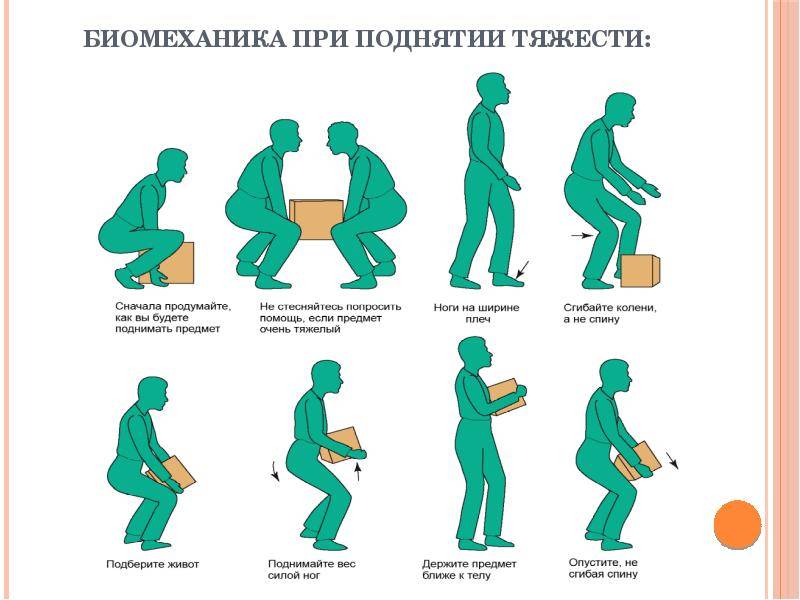
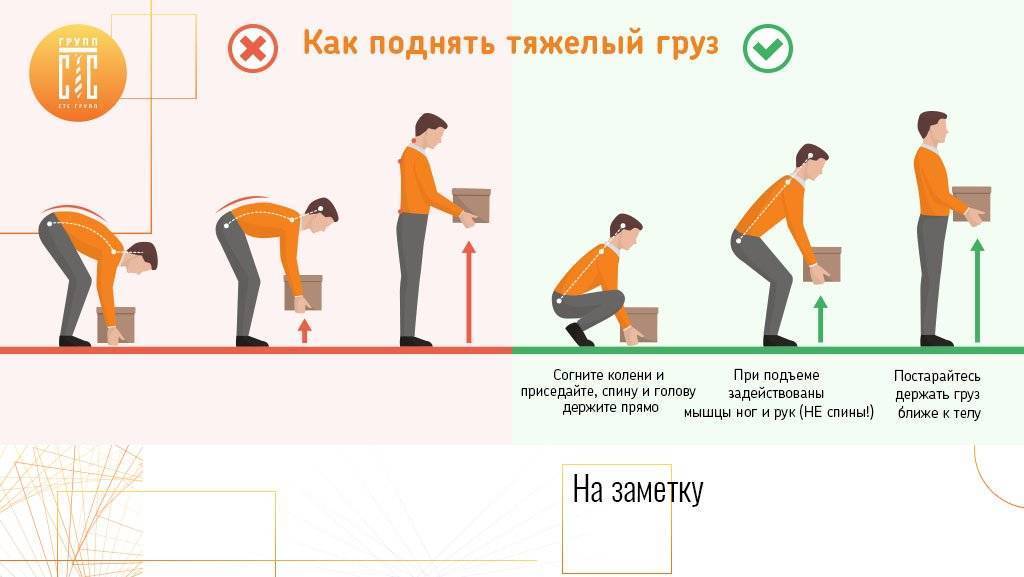
Можно ли поднимать тяжести при геморрое, панкреатите, язве желудка, миоме матки, после прижигания эрозии, близорукости, заболеваниях позвоночника и суставов?
Рекомендации:
- При геморрое поднимать тяжести редко или часто категорически нельзя. Это заболевание характеризуется варикозным расширением вен в анальном проходе. Нагрузки (поднятие тяжестей влияет на брюшную полость) способствуют сокращению мышц и усилению кровотока. Это провоцирует неправильную циркуляцию крови, что усугубляет заболевание.
- При панкреатите (воспалительном процессе поджелудочной) также нежелательно поднятие тяжестей более 5-6 кг. Это предостережение обязательно, ведь статическая нагрузка на внутренние органы может способствовать нарушенной циркуляции крови во внутренних органах.
- При язве желудка нежелательно носить тяжести и совершать тяжелые физические нагрузки, особенно если у вас есть «кислая» отрыжка или вы чувствуете тяжесть.
- При миоме матки категорически запрещены нагрузки и поднятие любых тяжестей, так как подобные действия могут привести к нежелательному опущению матки и осложнениям.
- После прижигания эрозии следует уберечь себя от нагрузок и поднятия тяжестей некоторое время (около месяца), чтобы облегчить заживление и не добиться осложнений.
- При близорукости нежелательно поднимать тяжести больше 5-6 кг, чтобы не спровоцировать отслоение сетчатки глаза и не нарушить кровообращение в капиллярах.
- При заболевании позвоночника поднятие тяжестей чревато тем, что это может только усугубить ваше состояние и привести к воспалению, межпозвоночным грыжам, искривлению, болям.
- При заболеваниях суставов поднятие тяжестей не будет способствовать снижению воспалительных процессов, а также «подарит» вам болезненные ощущения.
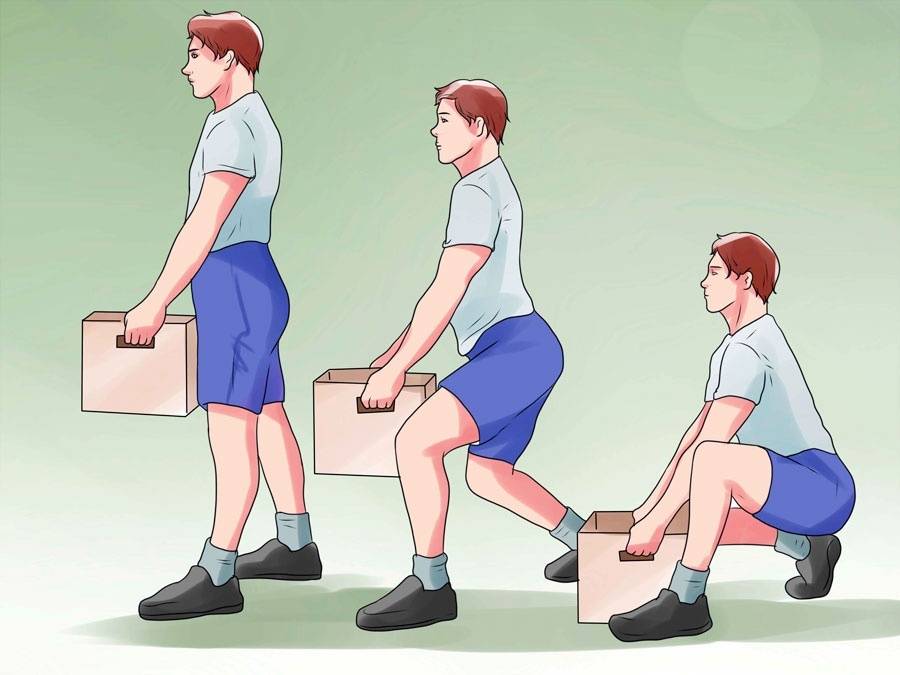
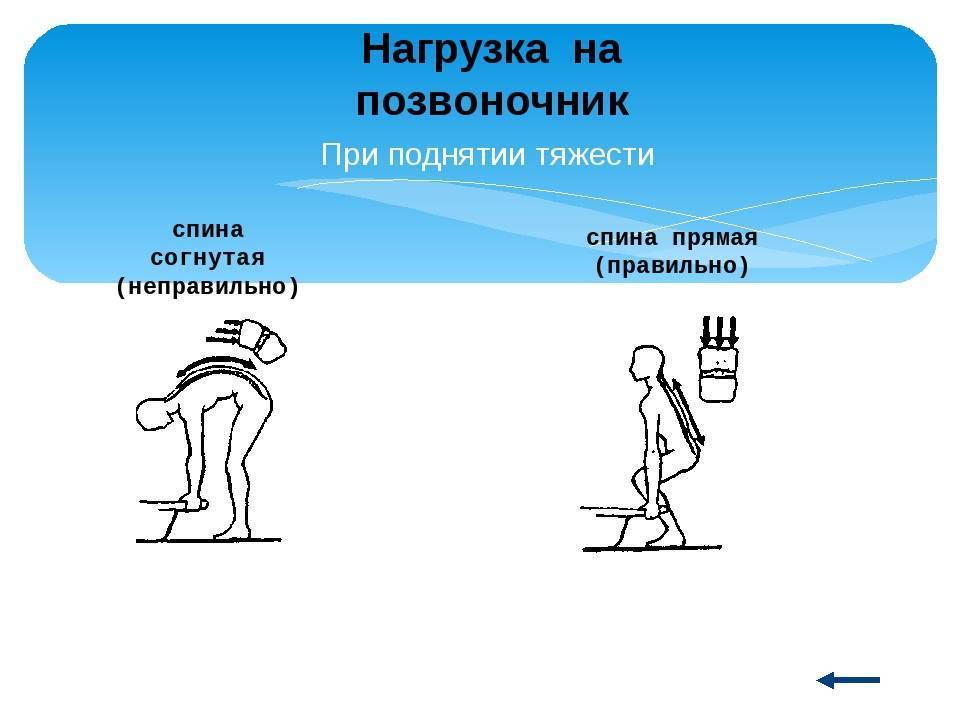
Как правильно и безопасно поднимать тяжести?
Полезные рекомендации для пациентов
Выполнять упражнение «Березка» лучше утром и натощак. Если это невозможно, то стоит перенести занятие на вечер, за 2 часа до отхода ко сну. Но в этом случае последний прием пищи должен пройти за 3 часа до начала тренировки.
Не стоит сразу переходить к «Березке» во время занятия. Женщинам упражнение следует выполнять в самом конце, когда мышцы хорошо разогрелись. Если тренировка состоит из одной этой позы, то перед ней нужно обязательно провести разминку. Иначе она принесет больше вреда, чем пользы. Все движения нужно проводить плавно, без рывков и сильного напряжения.
Во время стойки следует обратить внимание на локти. Они должны находиться как можно ближе друг к другу. А плечи должны быть оттянуты дальше от ушей
Во время выполнения асаны нужно держать стопы вместе
А плечи должны быть оттянуты дальше от ушей. Во время выполнения асаны нужно держать стопы вместе.
https://youtube.com/watch?v=dSihbr5gcQU
Если чувствуется дискомфорт в голове и шее, присутствует кашель или ощущается давление в горле, значит, упражнение выполняется неправильно, и вся масса тела перенесена не на плечи.
Чтобы избежать этой ситуации, новичкам рекомендуется использовать одеяло. Его следует сложить вчетверо, а затем подложить под себя так, чтобы во время позы лопатки располагались на краю материала, а голова лежала на полу. Если одного одеяла мало, то нужно добавить еще одно или два.
Пациенты и врачи однозначно хорошо отзываются об упражнении «Березка». Судя по мнению пользователей, оно повышает иммунитет, и помогает избавиться от множества болезней. К тому же его можно выполнять в любом месте. Врачи рекомендуют применять ее для борьбы с заболеваниями позвоночниками, а также при наличии гинекологических проблем.
Хорошие отзывы о позе ославляют женщины, которые следят за своим весом. Согласно их мнению, «Березка» ускоряет метаболизм, помогая сбросить лишний вес. К тому же это упражнение укрепляет все мышцы, особенно талии и живота.
Из недостатков выделяют лишь то, что встать «Березку» поначалу слишком сложно, и эту позу невозможно долго удержать. Но при постоянно практике выполнять асану становится все легче.
Оформление статьи: Светлана Овсяникова
Как правильно рассчитать допустимый для подъема вес
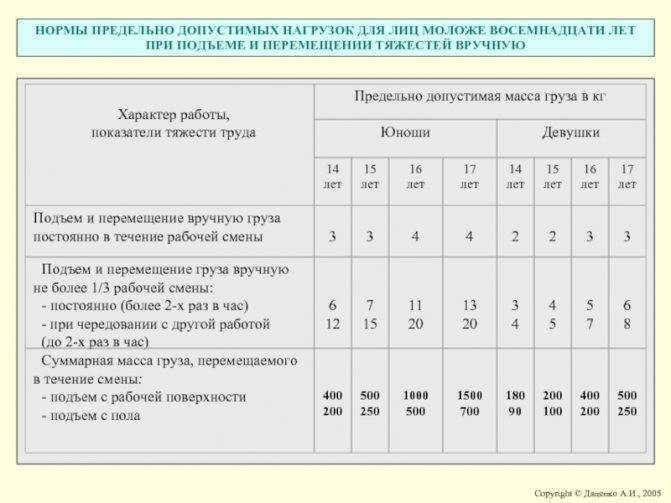
Вне зависимости от роста будущей мамы, поднимать во время беременности разрешено груз не больше 3 кг.
За 9 месяцев худощавые женщины с ростом до 160 см могут набрать около 15 кг за всю беременность. Беременные высокого роста и среднего телосложения должны набрать от 6 до 12 кг. Как видно, за всю беременность женщина может набрать достаточно много килограмм, что является дополнительной нагрузкой на организм, в частности, на позвоночник, ноги и внутренние органы.
Носить на себе от 6 до 15 кг не своего веса очень трудно, поэтому не перетруждайте себя и не поднимайте тяжести. Помните всегда, какими это чревато последствиями.
Почему возникает ДПМ?
О факторах риска информации немного. Диастазу передних мышц живота покорны все возрасты и оба пола. Обычно ДПМ возникает от сочетания двух причин: слабости передней стенки живота и высокого внутрибрюшного давления. Слабость передней стенки вызывают генетически обусловленные дефекты структуры
или слабость передних мышц живота. Из-за этого ДПМ может возникнуть даже у
У
ДПМ развивается с возрастом, при наборе и резких колебаниях веса или в случае, если они слишком усердствуют на тренировках, выполняя подъемы корпуса, чтобы укрепить свою переднюю стенку. Как правило, ДПМ у мужчин появляется на пятом — шестом десятке, белая линия растягивается выше пупка. ДПМ также встречается у 39% пожилых рожавших женщин, перенесших операцию брюшной полости, и у 52 урогинекологических пациенток в менопаузе. Впрочем, насколько риск диастаза связан с возрастом или этнической принадлежностью, пока неясно. Исследований на эту тему мало, и объемы выборок невелики.
Внутрибрюшное давление зависит от физических нагрузок и позы. Оно возрастает в результате сокращения косых и поперечных мышц при кашле, смехе, мочеиспускании, дефекации и деторождении.
Беременность — безусловный фактор риска развития ДПМ, особенно при
в это время. Во втором триместре беременности он встречается почти у всех и в послеродовой период сохраняется у 35 — 60% женщин. Во время беременности вес матки увеличивается с 40 до 1000 г, а объем — с 4 до 4000 мл. В результате мышцы живота растягиваются, особенно прямая. На 38 неделе беременности
на 115%, изменяется угол их прикрепления к белой линии. Растянутые мышцы слабеют.
Норвежские
наблюдавшие за тремя сотнями первородящих женщин с 21-й недели беременности до 12 месяцев после родов, полагают, что ДПМ чаще развивается у матерей, которые чаще 20 раз в неделю поднимают тяжести. Под «тяжестью» они подразумевают ребенка, которого носят на руках. Другие потенциальные факторы риска: возраст, рост, средний вес до беременности, набор веса во время беременности, вес ребенка при рождении, синдром доброкачественной гипермобильности суставов, а также общие тренировки и специальные упражнения для мышц живота и тазового дна, выполняемые в течение 12 месяцев после родов — на вероятность развития ДПМ не повлияли.
специалисты также не обнаружили связи между ДПМ и возможными факторами риска: индексом массы тела до беременности, весом ребенка при рождении, окружностью живота, поднятием тяжестей, заботой о ребенке и регулярными физическими упражнениями.
Формы
Специальной классификации заболевания не существует. Выделяют несколько отдельных форм в зависимости от механизма возникновения:
- корешковая: связана с раздражением корешков спинного мозга в месте их выхода из позвоночного столба;
- рефлекторная: связана с перенапряжением мышечных волокон в месте прохождения нерва.
Имеется также классификация невралгии в зависимости от:
- причины: первичная (связана с повреждением или воспалением самого нерва) и вторичная (обусловлена другими заболеваниями);
- локализации: односторонняя и двусторонняя;
- течения болезни: острая и хроническая.
Лечение
Вначале обязательно проводится первая помощь пострадавшему. Для этого поврежденную конечность необходимо обездвижить, обеспечить ей покой. Далее требуется приложить холодный компресс. После этого нужно утянуть конечность эластичным бинтом и положить в приподнятом положении.
На первом этапе необходимо обеспечить обездвиживание поврежденного участка тела, так уменьшается вероятность внутреннего кровотечения, уменьшается отечность, не усугубляется травма. Отек начинает развиваться, поскольку возникает внутреннее кровоизлияние и гематома. При прикладывании холодных компрессов уменьшается отток жидкости и снижается выраженность отечности. Также с помощью холодного компресса можно уменьшить выраженность болевого синдрома и мышечных спазмов.
После того как сделан холодный компресс, необходимо перевязать поврежденный участок с помощью эластичного бинта. Так поврежденные ткани сжимаются, ограничивается область внутреннего кровотечения и отечности. Такая давящая повязка должна присутствовать на протяжении всего периода реабилитации.
Чтобы облегчить состояние пострадавшего и уменьшить выраженность болевого синдрома, можно использовать обезболивающие препараты:
- Ацетаминофен;
- Кетанов;
- Нимесил.
Чтобы устранить болезненность и купировать воспалительный процесс, назначаются нестероидные противовоспалительные препараты, к примеру, Мелоксикам, Диклосейф, Диклоберл, Мидокалм.
Чтобы снять болезненность и отечность, в комплексе терапии могут применяться кортикостероиды. Их вводят инъекционно в поврежденный участок тканей либо в окружающие ткани. Такие препараты замедляют регенерацию тканей, увеличивают опасность повреждений сухожилий, хрящей. Пострадавший спортсмен продолжает давать нагрузку на поврежденный участок, не дает ему возможности восстановиться.
После того как острый процесс купирован, поврежденные ткани срастаются. Необходимо обязательно пройти период реабилитации. Врачами назначаются специальные комплексы упражнений, которые помогут укрепить мышцы и адаптируют поврежденный участок к нагрузкам. Нагрузка обязательно должна даваться постепенно, а не резко.
Кроме выполнения лечебной физкультуры, назначаются такие процедуры:
- криотерапия;
- электростимуляция;
- ударно-волновая терапия;
- гидротерапия;
- вытяжение;
- фонофорез;
- электрофорез;
- магнитотерапия;
- ударно-волновая терапия;
- грязелечение;
- парафинотерапия;
- массаж;
- мануальная терапия;
- гирудотерапия;
- иглоукалывание;
- лазерная терапия.
Продолжительность периода восстановления и курса физиотерапии обусловлена тяжестью и сложностью повреждений. Не рекомендуется начинать заниматься спортом до тех пор, пока травма полностью не будет вылечена. Также нельзя и полностью обездвиживать на длительное время поврежденный участок. Все нагрузки должны быть постепенными, с учетом характера и тяжести травмы.
Первая помощь при приступе стенокардии
При возникновении приступа стенокардии необходимо следовать инструкции полученной от лечащего врача или (если такой инструкции не было) действовать по алгоритму:
- Отметить время начала приступа.
- Измерить артериальное давление, частоту сердечных сокращений и пульс.
- Сесть (лучше в кресло с подлокотниками) или лечь в постель с приподнятым изголовьем.
- Обеспечить поступление свежего воздуха (освободить шею, открыть окно).
- Принять ацетилсалициловую кислоту (аспирин 0,25 г.), таблетку разжевать и проглотить.
 Нельзя принимать ацетилсалициловую кислоту (аспирин) при непереносимости его (аллергические реакции) и уже осуществленном приеме его в этот день, а также при явном обострении язвенной болезни желудка и двенадцатиперстной кишки.
Нельзя принимать ацетилсалициловую кислоту (аспирин) при непереносимости его (аллергические реакции) и уже осуществленном приеме его в этот день, а также при явном обострении язвенной болезни желудка и двенадцатиперстной кишки.
6. Принять 0,5 мг нитроглицерина. Если в виде таблетки – положить под язык и рассосать, если в виде капсулы – раскусить, не глотать, если в виде спрея – ингалировать (впрыснуть) одну дозу под язык, не вдыхая.
Если после приема нитроглицерина появилась резкая слабость, потливость, одышка, или сильная головная боль, то необходимо лечь, поднять ноги (на валик, подушку и т.п.), выпить один стакан воды и далее нитроглицерин не принимать.
Нельзя принимать нитроглицерин при низком артериальном давлении крови, резкой слабости, потливости, выраженной головной боли, головокружении, остром нарушении зрения, речи или координации движений.
7. Если боли полностью исчезли и состояние улучшилось после приема аспирина и 1 дозы нитроглицерина через 5 минут, ограничьте физические нагрузки, дальнейшее лечение согласуйте с лечащим врачом.
8. При сохранении боли свыше 10-15 минут необходимо второй раз принять нитроглицерин и срочно вызвать скорую помощь!
ВНИМАНИЕ! Если аспирин или нитроглицерин недоступны, а боли сохраняются более 5 минут – сразу вызывайте скорую помощь!
9. Если боли сохраняются и после приема второй дозы нитроглицерина через 10 минут, необходимо принять нитроглицерин в третий раз. Ждите скорую помощь.
Телефоны для вызова скорой медицинской помощи:
03 – на всей территории России
103 – мобильная сотовая связь
112 – единая служба экстренной помощи на территории России
Дополнительные телефонные номера по месту своего пребывания уточняйте заранее.
Пройдите скрининг-диагностику сердечно-сосудистой системы в ЦЭИМ
БЕСПЛАТНО
Чем это опасно?
При ДПМ в начальной стадии расширение в области пупка невелико, отклонение от нормы не превышает 5 см. Такие изменения практически не отражаются на форме живота. При 2-й степени патологии, когда отклонение увеличивается до 7—8 см, живот отвисает. Это косметический дефект, вызывающий психологический дискомфорт. Ширина белой линии более 8—10 см указывает на тяжелую форму диастаза прямых мышц. Такой ДПМ может существенно
что приводит к эпигастральной или пупочной грыже и вызывает смещение внутренних органов. По мнению некоторых
ДПМ провоцирует
в области таза и поясницы. Однако связь ДПМ с дисфункцией мышц тазового дна или пояснично-тазовой болью не доказана. Пациенты с ДПМ жалуются на боли не чаще, чем люди, не страдающие диастазом.
Хирург из Медицинского колледжа при Корнельском университете (США) Даниэль Брауман
92 пациентов, которым делал абдоминопластику. Во время операции он измерял расстояние между прямыми мышцами живота и сравнивал его со степенью выпячивания живота. Брауман пришел к выводу, что возможности расширения белой линии ограничены, обычно больше, чем на 5 см, она не растягивается, и выпячивание живота может быть вызвано растяжением всей брюшной стенки, а не только белой линии. Следовательно, живот может отвисать и без диастаза.
Симптомы
Основной симптом межреберной невралгии – сильная боль в грудной клетке по ходу нерва. Как правило, она возникает резко и напоминает удар электрическим током, постепенно распространяющийся по ребрам. Характер ощущений может быть разным: стреляющим, пульсирующим, постоянным, жгучим или тупым.
Глубокое дыхание, повороты головы или корпуса, наклоны, нажатия или просто прикосновения к грудной клетке вызывают выраженное усиление боли. Кроме того, характерными признаками невралгии являются:
- сохранение болевых ощущений в ночное время;
- возможность определить эпицентр боли;
- покраснение или побледнение кожи в зоне поражения;
- ощущение покалывания, ползанья мурашек или, наоборот, онемение по ходу пострадавшего нерва;
- небольшие подергивания мышц в зоне поражения.
Как правило, при приступе невралгии, человек старается лежать или сидеть неподвижно в той позе, в которой боль становится чуть меньше.
Если причиной болевого синдрома стал опоясывающий лишай, на коже по ходу пораженного нерва последовательно появляется сначала покраснение, затем многочисленные пузырьки, которые прорываются, образуя корочки. После выздоровления в этой зоне некоторое время сохраняется повышенная пигментация.
Отличия от инфаркта миокарда
Боль в груди, особенно слева, может быть следствием не только межреберной невралгии, но и более серьезных проблем. Наиболее опасным является инфаркт миокарда. Это состояние требует экстренного обращения за медицинской помощью. Характерными отличиями болевых ощущений являются:
- возникновение на фоне физической, реже психоэмоциональной нагрузки;
- распространение на левую руку, плечо, левую половину шеи и нижней челюсти;
- отсутствие изменений при повороте корпуса, наклонах, нажатии на больную область;
- снижение интенсивности при приеме нитроглицерина и его аналогов.
Инфаркт часто сопровождается холодным, липким потом, бледностью кожи, головокружением, страхом смерти.
Важно помнить, что не всегда признаки сердечно-сосудистой катастрофы и межреберной невралгии так кардинально различаются. Точный диагноз может быть поставлен только врачом.
Можно ли поднимать тяжелое?
Интересное положение женщины само по себе подразумевает большое количество запретов. Нельзя сказать, что поднимать весомые предметы все 9 месяцев категорически запрещено. Скорее нежелательно, чем абсолютно противопоказано. Многие женщины весь срок, не жалея себя, делали ремонт, поднимали младшего ребенка на руки, приносили сумки из магазина и рожали без особых проблем. А некоторые от одного лишнего килограмма, взятого в руки, попадали на сохранение в больницу. Оказывается, что поднятие тяжестей во время беременности зависит от физического состояния здоровья женщины, которое обусловлено генетической предрасположенностью, спортивной подготовкой и т. п.
Тревожные симптомы
Несоблюдение правил поднятия тяжестей может привести к заметным переменам в самочувствии
Если женщина подняла тяжелое при беременности, и резкий рывок или слишком тяжелый груз вызвали боль внизу живота и даже кровотечение, то это должно привлечь особое внимание. Подобные признаки являются очень плохим знаком и требуют экстренного обращения к врачу
В большинстве случаев специалистам удается сохранить беременность и продлить ее до самих родов. Для лечения обычно применяется медикаментозная терапия: свечи с папаверином, Но-Шпа, препараты с магнием, прогестерон содержащие препараты (Дюфастон, Урожестан).
Общая информация
В организме человека имеется 12 пар межреберных нервов. Они берут начало от корешков грудного отдела спинного мозга и охватывают всю грудную клетку, примыкая к брюшине, мышцам, коже и молочным железам. Отдельные волокна каждого нерва отвечают за чувствительность тканей, двигательную функцию и регуляцию работы всех структур. Соответственно, повреждение или воспалительный процесс в каком-либо участке может отдавать боль в самые разные части тела.
Ощущения могут имитировать заболевания внутренних органов: инфаркт миокарда, стенокардию, панкреатит, гастрит, холецистит и т.п. В некоторых случаях точно определить природу боли может только врач после полноценного обследования
Именно поэтому важно при возникновении болей в грудной клетке своевременно обратиться за помощью.
Диагностика
Межреберная невралгия вне зависимости от выраженности болевого синдрома и его локализации, требует полноценной диагностики. Отличить ее от других патологий помогут следующие обследования:
- опрос и сбор анамнеза: выявление характера ощущений, условий их возникновения, длительности приступа, сопутствующих заболеваний;
- осмотр и пальпация: врач оценивает внешний вид кожных покровов, проверяет реакцию на движения, нажатия, повороты, наклоны, оценивает выраженность рефлексов;
- лабораторная диагностика: общий и биохимический анализ крови, общий анализ мочи: позволяет выявить признаки поражения сердечной мышцы (тесты на тропонины, КФК), воспаление, почечную патологию, заболевания желудочно-кишечного тракта и т.п.; точный набор анализов зависит от локализации очага боли;
- ЭКГ, УЗИ сердца: позволяют выявить или исключить сердечно-сосудистую патологию;
- рентген, КТ или МРТ грудного отдела позвоночника: помогает выявить остеохондроз, остеопороз, опухоли, грыжи и протрузии межпозвоночных дисков и т.п.;
- рентген органов грудной клетки: позволяет оценить состояние легочной ткани, выявить признаки опухолей;
- УЗИ почек, органов брюшной полости (исключает соответствующую патологию);
- ФГДС для исключения патологии пищевода, желудка, двенадцатиперстной кишки;
- миелография, контрастная дискография, электроспондилография для оценки состояния позвоночника, межпозвоночных дисков, спинного мозга и его корешков.
При необходимости назначаются консультации узких специалистов, дополнительные обследования.
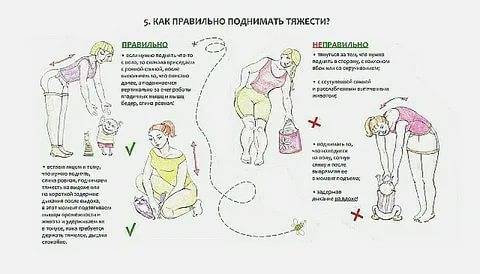
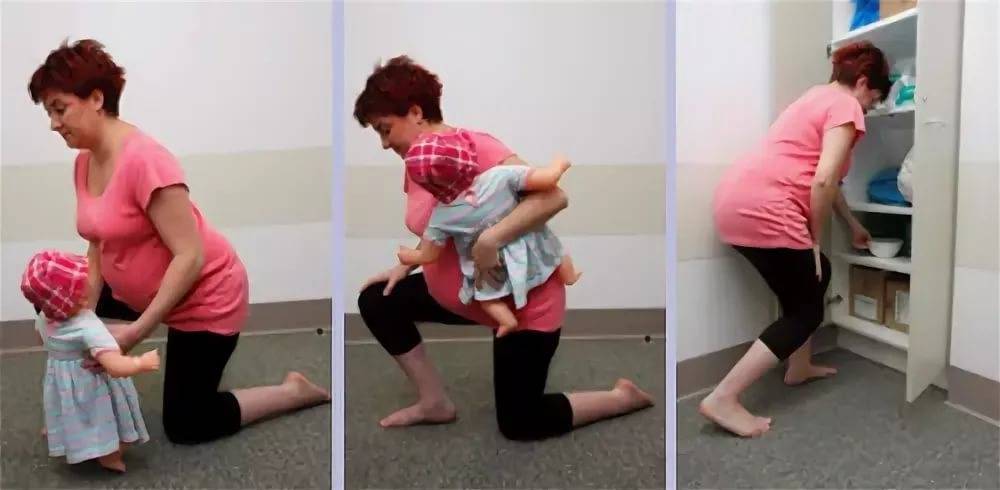
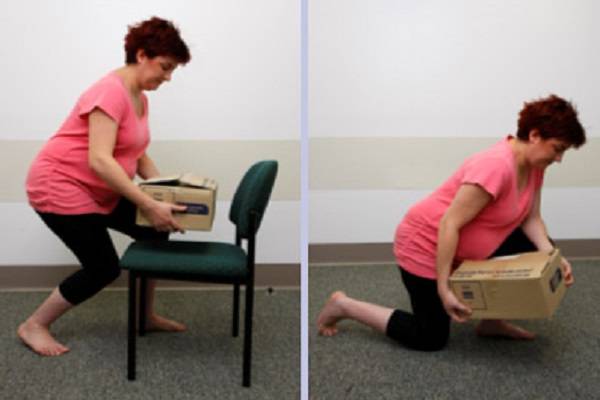
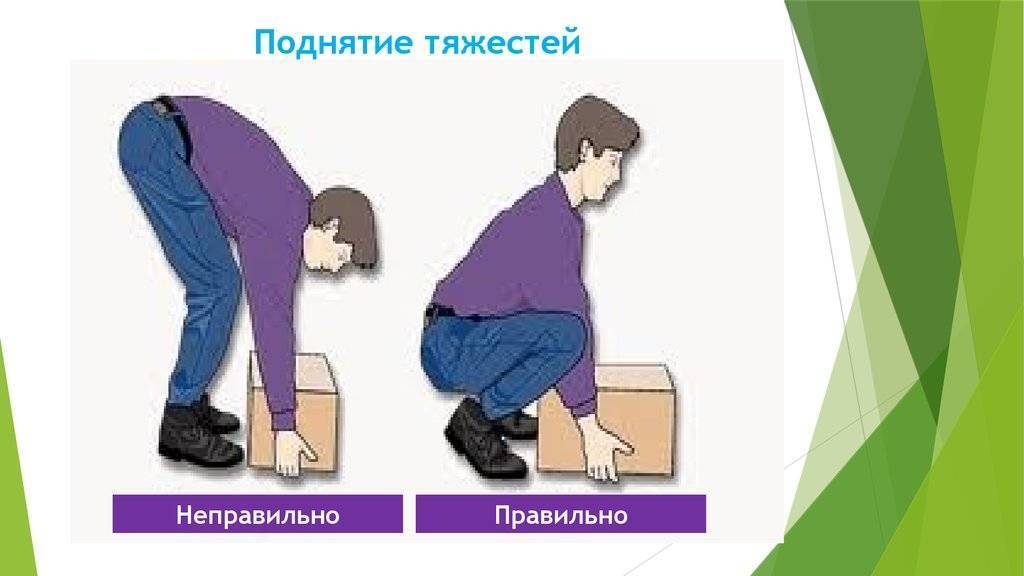
Как правильно поднимать груз
Женщины поднимают и носят детей, тащат в дом картошку и бутылки с водой, могут самостоятельно переместить шкаф или передвинуть стол. Не является критичным, если девушка изредка подняла что-то умеренно тяжелое и сделала это правильно. Как обезопасить себя в случае, когда подъема груза не избежать?
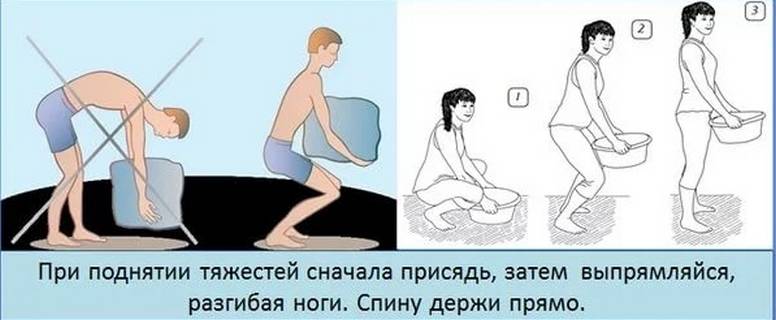
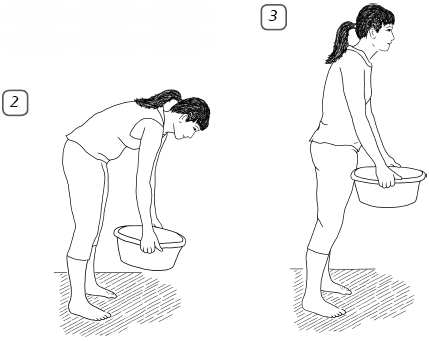
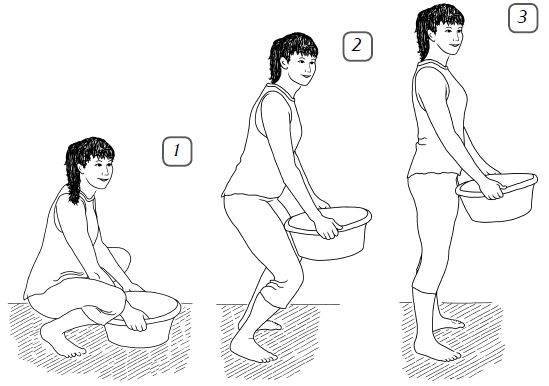
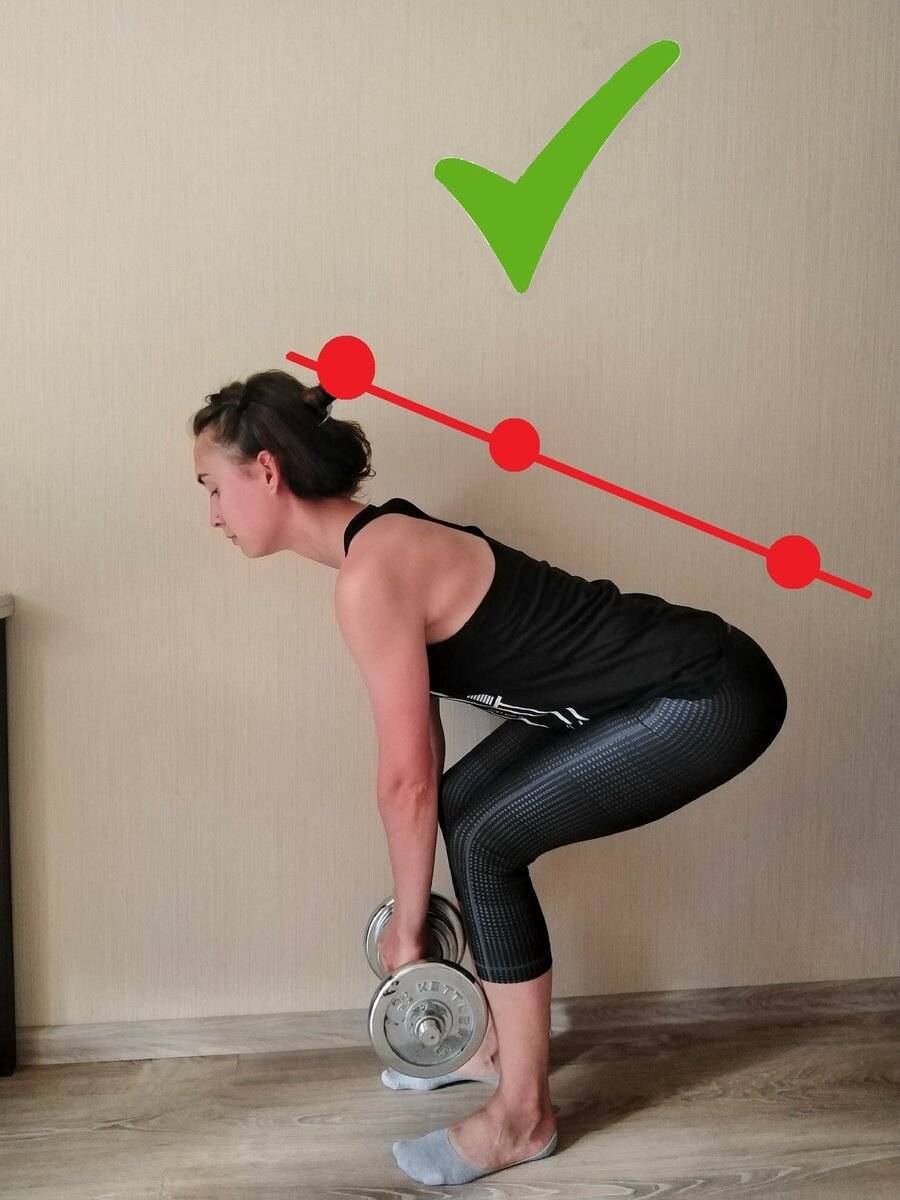
- Не перегибайте позвоночник, а приседайте с ровной спиной, чтобы поднять тяжелый объект.
- Присядьте, затем выпрямляйте ножки в коленях и поднимайтесь.
- Зажатую в кулак кисть тыльной стороной разворачивают вперед, а руки разводят слегка в стороны.
- Отправляясь за продуктами, не надевайте обувь на шпильках. Выберите удобный вариант на низкой танкетке или кроссовки.
- После переноса тяжести необходимо расслабить тело. Для этого делают несколько потягиваний, подняв руки вверх.
Обратите внимание! Говоря о тяжестях, имеются в виду не только увесистые сумки или мебель, но и собственный лишний вес. Избыточная масса тела, когда весы показывают минимум на 10 кг выше нормы, приводит к серьезным нарушениям в работе внутренних органов и всех систем организма
Вам может быть интересно: Избавление от варикоза в домашних условиях Ухудшение зрения: признаки и способы восстановления Сбалансированное питание – баланс жиров, белков, углеводов
Можно ли поднимать тяжести во время беременности?
Ответить на этот вопрос однозначно не получится. Есть женщины, которые всю беременность поднимают тяжести и в итоге рожают в срок здоровых и крепких малышей. Но, как правило, это происходит в тех случаях, когда организм привычен к подобным нагрузкам.
То же самое относится к женщинам, проживающим в сельской местности и привычным к определенным физическим нагрузкам: ношению полных ведер, охапок дров. Однако нельзя сказать, что этим категориям беременных поднятие тяжестей гарантированно не навредит.
Поднимать тяжелое при беременности не рекомендуется по двум причинам: это может спровоцировать выкидыш и/или навредить здоровью будущей матери. Ее организм и без того испытывает сильные перегрузки, ведь растущий плод и набор веса сами по себе становятся «тяжестью».
Поэтому все дела подобного характера нужно отложить, перепоручить окружающим (мужу, родственникам) или вовсе отменить. Помните: нет ничего важнее, чем выносить малыша и сохранить свое здоровье.
Можно ли делать эпиляцию при варикозе
Если установлен диагноз «варикозное расширение вен», удалять нежелательные волосы на ногах можно при помощи бритвы (аккуратно, без порезов на коже) или крема для депиляции. Это наиболее безопасные способы удаления нежелательных волос. Также можно делать лазерную и электроэпиляцию при варикозе, но предварительно нужно посоветоваться с лечащим врачом.
Удаление волос механическим способом (пинцет или эпилятор) недопустимо, особенно на поздних стадиях. Много споров вызывают и такие методики, как удаление волос воском, сахарной пастой (шугаринг) и фотоэпиляция.
Почему нельзя делать шугаринг при варикозе? Самые ключевые проблемы при этих методах: воздействие тепла и механическое повреждение верхних слоев кожи. Поэтому вопрос о применении этих методов нужно обсуждать с врачом, основываясь на имеющихся жалобах и стадии варикозной болезни.
Лечение диабета
Большинству женщин, страдающих гестационным сахарным диабетом при беременности, при назначении лечения дают одинаковые рекомендации – диета и физические нагрузки, не предусматривающие поднятия тяжестей.
Диета предполагает ограничение углеводов и жиров, но при этом включение в меню пищевых волокон (бобовые, сухофрукты, рис, паста, мука, хлеб из цельных зерен), которые повышают чувствительность инсулиновых рецепторов. Питаться нужно дробно, не меньше 6 раз в день. Кроме того, женщине могут порекомендовать прием антиоксидантов, поскольку при диабете потребность в них резко возрастает.
Если этот подход не дает результата и врач исключил все возможные пищевые погрешности, уровень глюкозы корректируется инъекциями инсулина.
Госпитализация при диабете необходима только в том случае, если есть акушерские осложнения.
Сам по себе диагноз не является показанием к кесареву сечению. Женщинам с такой болезнью рекомендовано естественное родоразрешение с ежечасным контролем уровня сахара во время родов и после них. После родов признаки диабета, как правило, исчезают.
Что происходит в организме во время подъема тяжестей
Поднятие тяжестей отражается на состоянии практически всего организма. Во время беременности оно опасно по трем причинам:
- Смещение позвоночных дисков. Кости у женщин более хрупкие и тонкие, чем у мужчин. Эта особенность становится более заметна при беременности, когда часть кальция поступает к растущему плоду. Позвоночник во время подъема тяжестей испытывает наибольшую нагрузку. Постепенно его диски начинают смещаться, возникает риск появления грыжи. При вынашивании ребенка он выше, так как нагрузка с каждым месяцем увеличивается и к родам достигает максимума. Состояние сопровождается сильной болью в спине, ограничением подвижности (повороты, наклоны).
- Варикоз и другие сосудистые нарушения. Изменения в организме беременной приводят к снижению тонуса вен. Отчасти это объясняется гормональной перестройкой, отчасти – растущим плодом. Больше всего нарушение кровообращения выражено в нижней части туловища – в ногах. Систематический подъем тяжестей приводит к нарушению оттока крови, в результате чего увеличивается риск развития варикоза, ухудшается поступление кислорода и питательных веществ к мозгу, сердцу, матке.
- Преждевременные роды или выкидыш. Поднятие тяжестей сопровождается напряжением мышц пресса, увеличением внутрибрюшного давления. Это приводит к сокращению матки и изгнанию плода. Особенно велик риск таких осложнений у женщин с гипертонусом. Подробнее о гипертонусе матки во время беременности →

Последствия
Самое серьезное последствие поднятия тяжестей при беременности – ее прерывание. Особенно опасными в этом отношении являются 1-й и 3-й триместры. На ранних сроках нередко развивается гипертонус матки и риск выкидыша присутствует даже в состоянии покоя, поднятие тяжестей его значительно увеличивает.
На поздних сроках организм постепенно начинает готовиться к предстоящим родам, матка опускается и физическая нагрузка может спровоцировать преждевременное появление ребенка на свет
Поэтому до 12-й и с 22-й недели нужно быть особенно осторожной
Если поднимать тяжести при беременности, то увеличивается вероятность таких заболеваний как варикоз, тромбофлебит, сердечная недостаточность, смещение позвонков. Проблемы с кровоснабжением внутренних органов отражаются на состоянии плода: нехватка кислорода ведет к гипоксии (кислородному голоданию) и задержке внутриутробного развития.
Поднимать тяжелое при беременности крайне не рекомендуется. Разрешенный безопасный вес – 3 кг. Если его превышать, возникает риск выкидыша, преждевременных родов, развития варикоза и смещения позвоночных дисков. В группе риска находятся женщины с гипертонусом и опущением матки, а также слабо развитой мускулатурой.
Наиболее опасно поднимать тяжести в 1-м и 3-м триместрах беременности. Если после нагрузки появилась боль в нижней части живота или кровянистые выделения, необходимо срочно вызвать бригаду скорой помощи.
Какие продукты нельзя есть при варикозе
При обсуждении питания врач отдельно заострит внимание на продуктах, запрещенных при варикозе ног. Прием части продуктов нужно только ограничить, а от некоторых блюд и напитков лучше отказаться совсем, чтобы не ухудшать состояние вен
- Мучные и сладкие продукты. Небольшие объемы допустимы, но стоит ограничивать поступление блюд, богатых легкими углеводами. Избыток калорий при неумеренном потреблении выпечки и сладостей грозит избыточным весом и ожирением, повышающим нагрузку на ноги и ухудшающим кровообращение.
- Блюда с животными жирами и трансжирами. Стоит ограничить жареные и блюда со сливочным маслом. А трансжиры – это продукты питания, попадающие в список того, что нельзя есть при варикозе. Избыток жира грозит патологической прибавкой веса и изменениями тонуса сосудистой стенки.
- Острые и сильно соленые блюда. Это еще одна группа продуктов, которые нельзя кушать при варикозе. Они задерживают воду в венах, провоцируя отеки, особенно в области нижних конечностей. Задержка избытка жидкости в сосудах повышает давление на стенки вен, расширяя и деформируя их еще сильнее.
- Алкоголь. Не стоит верить мифам о том, что небольшие дозы алкоголя полезны для сосудов. Этиловый спирт и продукты его метаболизма кратковременно расширяют, но затем сильно сужают сосуды. Истонченные венозные стенки могут страдать от избыточной нагрузки, возможны воспалительные процессы. Кроме того, алкоголь повышает риск тромбообразования в венах.
- Кофе. Врачи рекомендуют отказаться от этого напитка или ограничить его 1-2 маленькими чашечками в день. Но почему кофе нельзя при варикозе? Биологически активные вещества кофе тормозят перистальтику кишки, провоцируя запоры, что опасно при геморрое и варикозной болезни вен на ногах.
- Напитки с цикорием. У пациентов возникает логичный вопрос – почему при варикозе нельзя пить цикорий, ведь он не содержит кофеин? Растительные соединения в этом напитке способствуют разжижению крови, активному расширению сосудов, усилению проницаемости сосудистой стенки. Это ухудшает течение болезни.
Причины
В список основных причин межреберной невралгии входит:
- дегенеративно-дистрофические заболевания позвоночника: остеохондроз, артроз, грыжи и протрузии дисков и т.п.;
- неравномерная или чрезмерная нагрузка на позвоночник и мышцы спины (на фоне ношения тяжестей, нарушений осанки и т.п.);
- деформации позвоночного столба (в первую очередь, сколиоз);
- заболевания нервной системы, в частности, рассеянный склероз;
- инфекционные поражения: туберкулез, опоясывающий лишай, грипп;
- травмы позвоночника и грудной клетки, хирургические вмешательства в этой области;
- опухоли в области ребер, грудины, позвоночного столба;
- прием некоторых лекарственных препаратов;
- повышенная нагрузка на дыхательные мышцы и мускулатуру брюшного пресса;
- увеличение внутрибрюшного давления, в том числе на фоне беременности.
Кроме того, межреберная невралгия может возникать вторично на фоне других заболеваний, например, плеврита, патологии пищеварительной системы, заболеваний почек, тиреотоксикоза, иммунодефицитных состояний. Подростки в период активного роста скелета также могут испытывать сходную симптоматику.