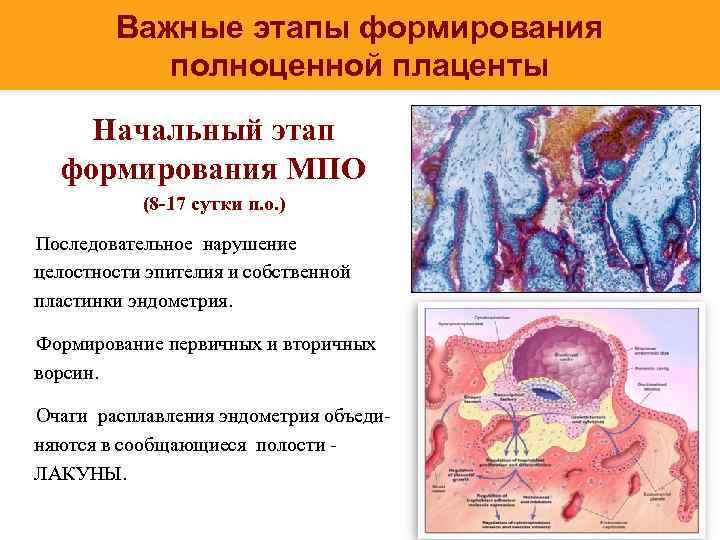
Нарушения отделения плаценты
Если в течение 30-60 минут признаков отделения последа нет, то его пытаются выделить специальными приемами массажа матки. Если и этого не происходит говорят о плотном прикреплении или частичном приращении плаценты. В этом случае под общим наркозом врач рукой входит в полость матки и пытается вручную отделить плаценту от стенок. Если и это не удается, то говорят о полном (истинном) приращении плаценты, перевозят женщину в операционную и выполняют немедленную хирургическую операцию. При истинном приращении плаценты в подавляющем большинстве случаев выход один — хирургическое удаление матки.
Распознать приращение и плотное прикрепление плаценты (и отличить их друг от друга), к сожалению, можно только в родах. При плотном прикреплении плаценты развивается кровотечение (за счет отслойки участков плаценты), при приращении плаценты кровотечение отсутствует. Причиной нарушения отделения плаценты является глубокое проникновение ворсин хориона в толщу матки, выходящее за пределы слизистой оболочки матки, а порой и во всю толщу стенки матки. Плотное прикрепление плаценты отличается от приращения меньшей глубиной прорастания ворсин хориона в стенку матки.
Если послед родился самостоятельно, но при его осмотре выявлены дефекты последа или продолжается кровотечение, то производят ручное или инструментальное обследование полости матки с удалением оставшегося кусочка. Преждевременная отслойка нормально расположенной плаценты. Иногда плацента начинает отделяться не в третьем периоде родов, а раньше. Причиной преждевременной отслойки в родах может быть чрезмерная родовая деятельность (при неправильных положениях плода, несоответствии размеров таза и плода или избыточной медикаментозной стимуляции). В очень редких случаях преждевременная отслойка плаценты наступает до родов, обычно это является следствием травмы при падении. Отслойка плаценты — одно из самых грозных акушерских осложнений, она приводит к значительной кровопотере матери и угрожает жизни плода. При отслойке плаценты плод перестает получать кровь из пуповины, которая прикреплена к плаценте, прекращается поставка кислорода и питательных веществ из крови матери к плоду. Возможна гибель плода. Симптомы отслойки плаценты не одинаковы в разных случаях. Может наблюдаться сильное кровотечение из половых органов, а может его и совсем не быть. Возможно отсутствие движений плода, сильные постоянные боли в поясничном отделе позвоночника и животе, изменение формы матки. При диагностике отслойки плаценты используют УЗИ. При подтверждении диагноза, показано немедленное родоразрешение путём операции кесарева сечения.
Нарушения и патологии
Когда мембрана полностью сформирована, врачи следят за ее состоянием. Любое значительно отклонение от нормы, утолщение или истончение оболочки, указывает на патологические процессы в организме женщины. Таким образом, формируется фето-плацентарная недостаточность, что сказывается на уменьшении питания ребенка и нехватке, поставляемого кислорода. Недостаточное функционирование органа влечет за собой задержку развития и снижение массы плода.
Исправить недостаточность функционирования невозможно, терапия обуславливается назначением препаратов, стимулирующих кровообращение, с целью более эффективной доставки питательных веществ.
Эмбриональный орган во время беременности образуется и состоит из специфических ворсин, при этом наблюдается деление на 15-20 равных частей. Когда сформируется плацента, возможны отклонения связанные с долями. Так, не редко встречаются оболочки, состоящие из двух или трех разделов, или может крепиться добавочная небольшая долька.
Наличие такого строения детского места для ребенка не имеет особого значения, а для здоровья матери, в процессе родовой деятельности, играет значительную роль. Любой кусочек плацентарной ткани, оставшийся в матке, вызывает такие осложнения, как кровотечение или инфицирование полости.
Существуют нормы формирования мембраны, отклонения в существенной мере приводят к преждевременному старению или отслоению. Процесс опасен возникновением выкидышей или преждевременных родов. Поэтому, измерение показателей соотношения нормы, проводят с особой тщательностью, с помощью УЗИ, кардиотокографа и ультразвуковой допплерографии.
Эмбриональная мембрана, расположенная слишком близко к зеву матки, требует к себе внимательного отношения. Часто, по мере течения вынашивания, мембрана мигрирует, поднимается выше. Если передвижения не происходит, то диагностируют предлежание. Симптоматические проявления характеризуются кровотечениями из влагалища и болевыми ощущениями внизу живота.
Окончательно сформированная плацента до 16 недели, требует к себе внимательного отношения. При диагностировании любой из патологий необходимо следовать рекомендациям врача, избегать стрессов, дышать свежим воздухом и вести здоровый образ жизни.
Симптомы предлежания плаценты
В большинстве случаев патология протекает бессимптомно, и диагностируется при ультразвуковом скрининге беременности. Незначительные жалобы, которые могут возникать у женщины, в основном связаны с сопутствующими акушерскими или экстрагенитальными патологиями. По данным УЗИ могут обнаруживаться неправильные положения плода (косое, поперечное). Это первый период называют “немой фазой” заболевания.
Главный признак аномалий плацентарного прикрепления — кровянистые выделения из половых путей, которые указывают на начало отслойки плаценты от маточной стенки. Вытекающая кровь — материнская. Она появляется из сосудов плацентарной площадки, которые повреждаются при смещении плаценты относительно нижнего сегмента матки.
При неполном предлежании плаценты выделение крови обычно начинается в третьем триместре, особенно часто в последние 2-3 недели беременности, а при полном — во втором триместре. При этом центральное предлежание отличается более обильным кровотечением и чаще вызывает осложнения.
Кровотечение имеет ряд особенностей:
- не сопровождается болью;
- возникает вне связи с физической нагрузкой или стрессом;
- зачастую развивается во время ночного сна;
- вытекающая кровь имеет ярко-красный цвет;
- кровотечения многократно повторяются во время беременности.
Величина кровопотери определяется степенью отслойки, и далеко не всегда зависит от вида аномалии прикрепления плаценты, поэтому не может рассматриваться как важный показатель для дифференциальной диагностики полного и частичного предлежания.
Где располагается плацента
Если беременность развивается без аномалий, то плацента обычно расположена в верхних отделах матки, чаще на ее задней стенке, а реже на передней. Иногда она находится в области дна и трубных углов. Расположение этого органа в других местах не влияет на рост и формирование будущего ребенка.
Ее строение претерпевает ряд изменений, поскольку она подстраивается под растущие потребности плода. На 35-36 неделе она достигает своего окончательного развития и полной функциональной зрелости. К этому времени вес ее составляет 500-700 гр., а диаметр 14-18 см.
На 37 неделе начинаются процессы физиологического старения плаценты. Ее ворсины подвергаются дистрофии, а в ней начинают откладываться соли кальция. Так, постепенно организм женщины готовится к родам и отторжению детского места.
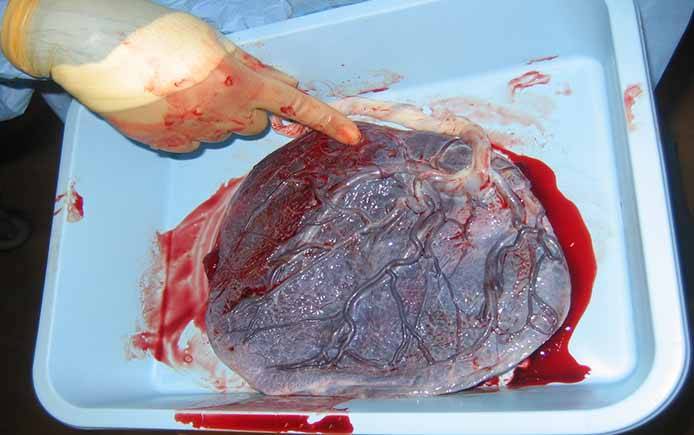
Внутренняя поверхность плаценты, обращенная к плоду.
Основные функции
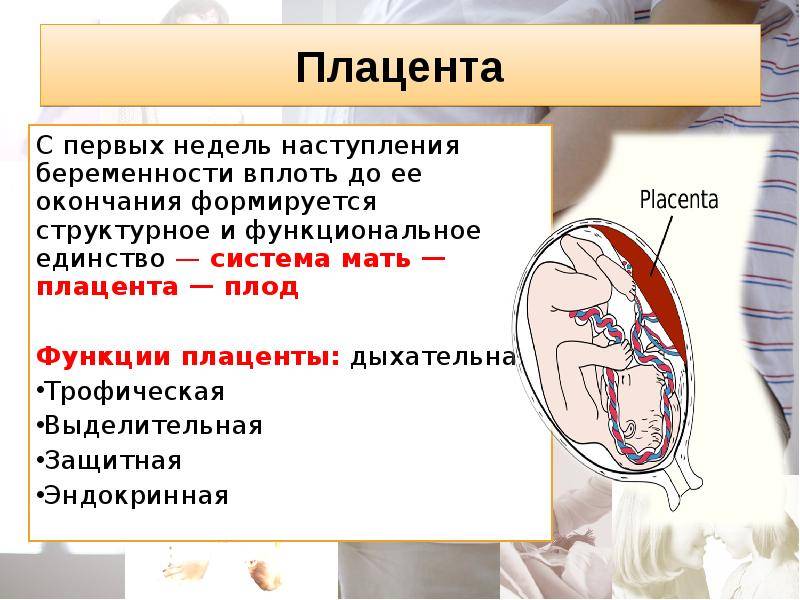
Плацента – это не просто орган, соединяющий между собой два организма. Перед ней стоит несколько задач:
- Дыхательная функция. Отвечает за газообмен между матерью и плодом.
- Трофическая, или питательная. Доставляет все необходимые вещества для питания (белок, воду, витамины, микроэлементы).
- Защитная. Охраняет от негативного воздействия окружающей среды и микроорганизмов, но обладает пропускной способностью для вирусов, токсических веществ, ядов и молекул медикаментов.
- Иммунная функция. Орган подавляет иммунный конфликт двух генетически чужеродных организмов – матери и плода.
- Эндокринная. Послед продуцирует гормоны (эстроген, хорионический гонадотропин, плацентарный лактоген, прогестерон, пролактин и кортизол). Также способствует транспортировке гормонов от матери к плоду (гормон надпочечников, половые и тиреоидные).
Что это такое и как она выглядит
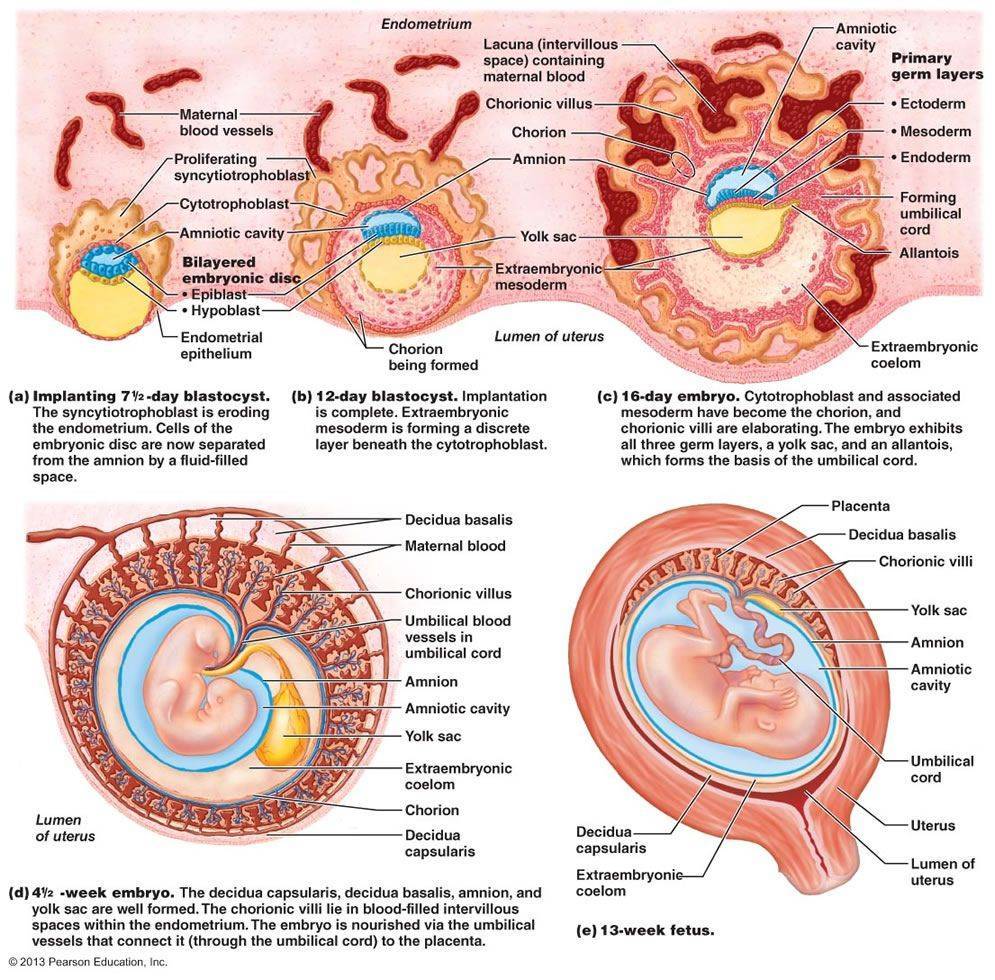
Плацента (ее еще называют «детское место») — это орган, который формируется в процессе роста и развития плода. В переводе с латинского языка этот термин означает «лепешка», что точно передает особенности ее внешнего вида.
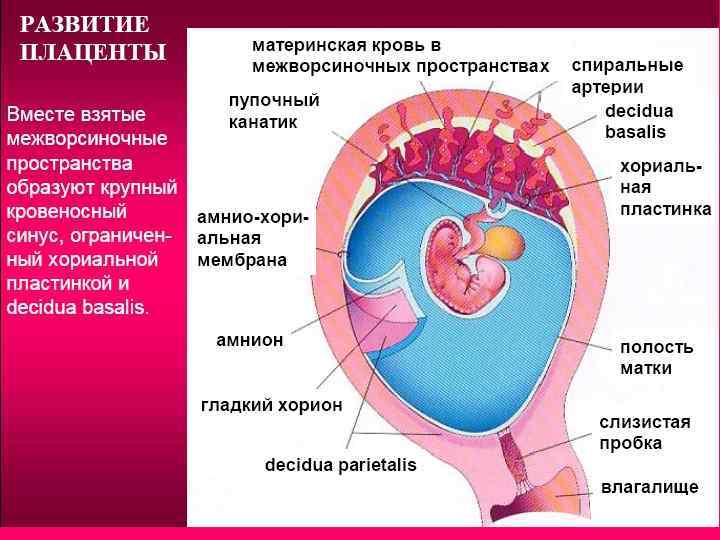
Она представляет собой образование, которое ограничено двумя пластинами: базальной (обращена к стенке матки) и хориальной (обращена к плоду). Между этими пластинами располагаются ворсины хориона и межворсинчатое пространство.
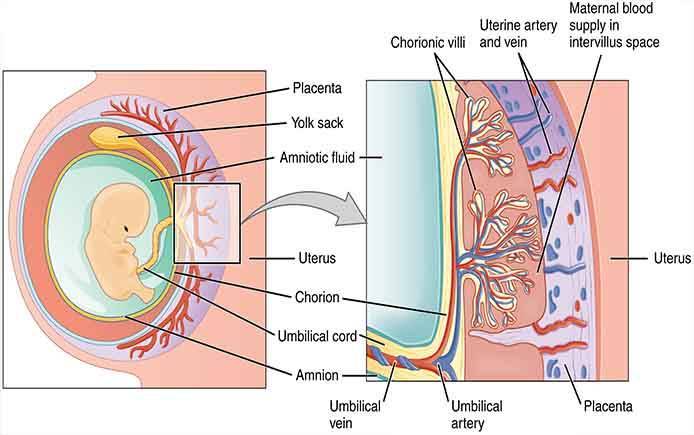
На рисунке схематично представлено ее строение.
В детском месте после его отторжения различают две поверхности: внутреннюю (прилежит к плоду) и наружную (материнская). Плодная поверхность гладкая и блестящая, под ней проходят сосуды. Материнская поверхность серовато-красная, поделена на дольки, которые состоят из множества ветвящихся ворсинок.
Нарушения и патологии
Когда мембрана полностью сформирована, врачи следят за ее состоянием. Любое значительно отклонение от нормы, утолщение или истончение оболочки, указывает на патологические процессы в организме женщины. Таким образом, формируется фето-плацентарная недостаточность, что сказывается на уменьшении питания ребенка и нехватке, поставляемого кислорода. Недостаточное функционирование органа влечет за собой задержку развития и снижение массы плода.
Исправить недостаточность функционирования невозможно, терапия обуславливается назначением препаратов, стимулирующих кровообращение, с целью более эффективной доставки питательных веществ.
Эмбриональный орган во время беременности образуется и состоит из специфических ворсин, при этом наблюдается деление на 15-20 равных частей. Когда сформируется плацента, возможны отклонения связанные с долями. Так, не редко встречаются оболочки, состоящие из двух или трех разделов, или может крепиться добавочная небольшая долька.
Наличие такого строения детского места для ребенка не имеет особого значения, а для здоровья матери, в процессе родовой деятельности, играет значительную роль. Любой кусочек плацентарной ткани, оставшийся в матке, вызывает такие осложнения, как кровотечение или инфицирование полости.
Существуют нормы формирования мембраны, отклонения в существенной мере приводят к преждевременному старению или отслоению. Процесс опасен возникновением выкидышей или преждевременных родов. Поэтому, измерение показателей соотношения нормы, проводят с особой тщательностью, с помощью УЗИ, кардиотокографа и ультразвуковой допплерографии.
Эмбриональная мембрана, расположенная слишком близко к зеву матки, требует к себе внимательного отношения. Часто, по мере течения вынашивания, мембрана мигрирует, поднимается выше. Если передвижения не происходит, то диагностируют предлежание. Симптоматические проявления характеризуются кровотечениями из влагалища и болевыми ощущениями внизу живота.
Окончательно сформированная плацента до 16 недели, требует к себе внимательного отношения. При диагностировании любой из патологий необходимо следовать рекомендациям врача, избегать стрессов, дышать свежим воздухом и вести здоровый образ жизни.
К чему приводит раннее созревание плаценты
Каждой будущей маме, интересующейся, чем грозит раннее созревание плаценты при беременности, важно осознать, что это явление само по себе не является угрозой для здоровья мамы и малыша. Только в том случае, если при старении отмечаются другие признаки старения плода, может отмечаться угроза здоровью
Такими признаками являются следующие проявления:
- Выраженная внутриутробная задержка развития.
- Нарушение плодово-плацентарного и маточно-плацентарного кровоснабжения.
- Наличие признаков резус-конфликта у плода.
- Выраженная гипертония у матери.
- Сахарный диабет у беременной (декомпенсированный).
Важно понимать, что даже если не отмечается преждевременное созревание плаценты 32 недели беременности или на другом сроке, то состояния, которые перечислены выше, сами по себе опасны. При таких состояниях требуется специальная терапия, а в некоторых случаях необходимо срочное родоразрешение
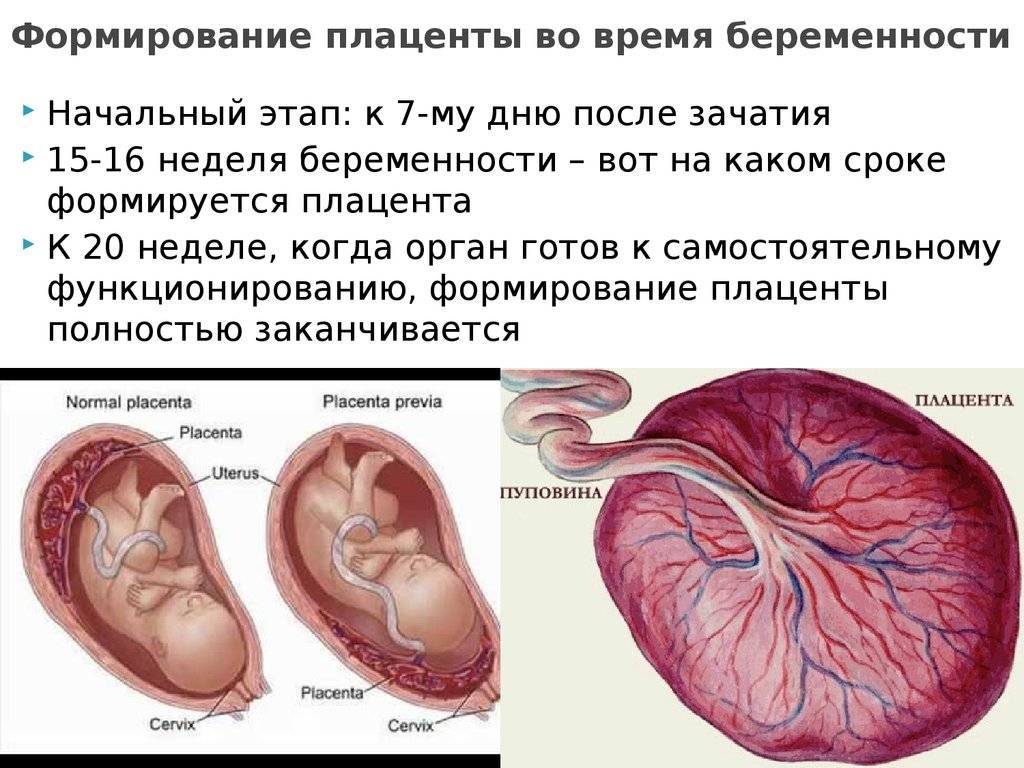
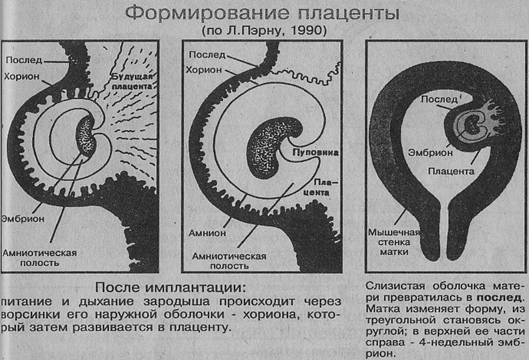
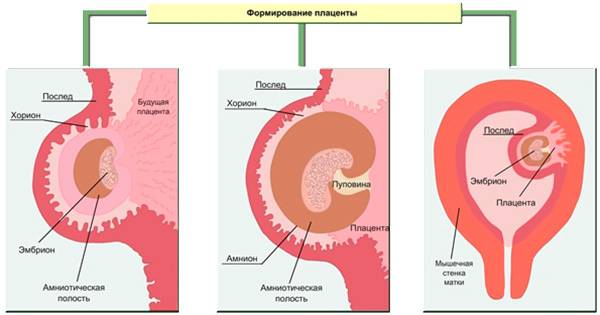
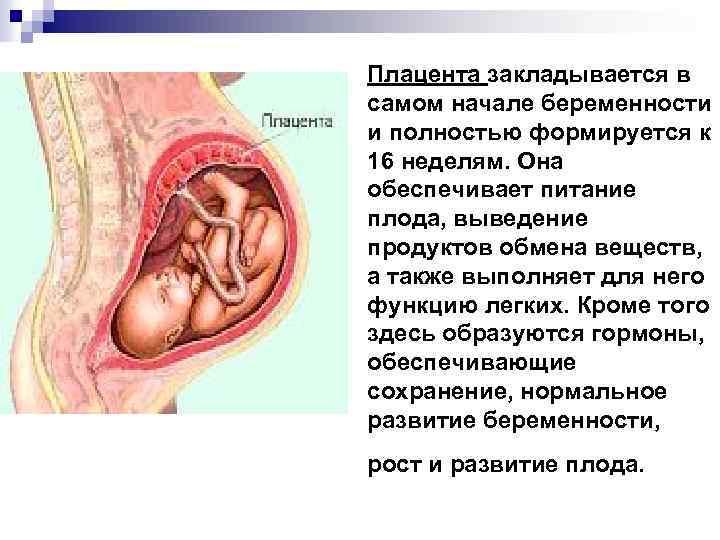
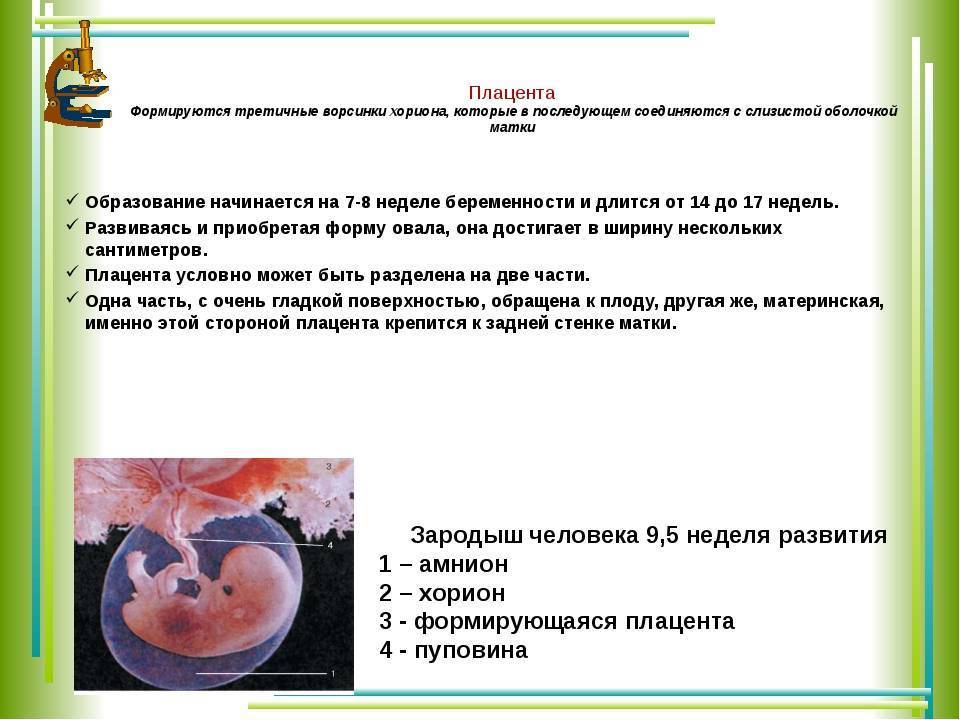
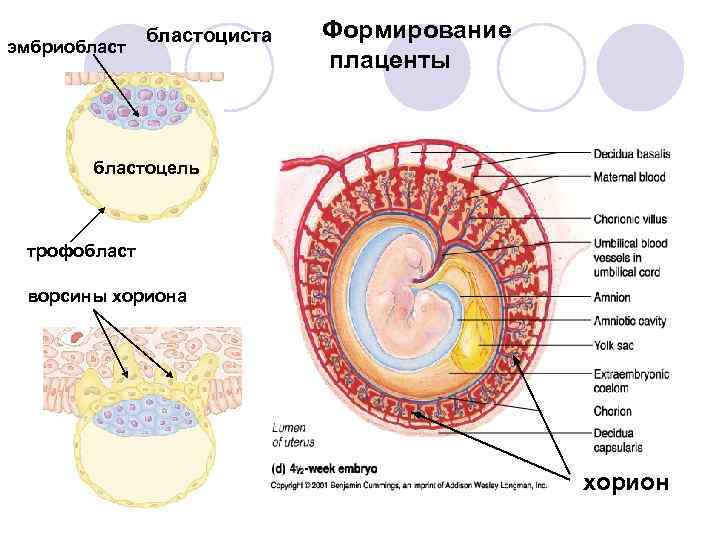
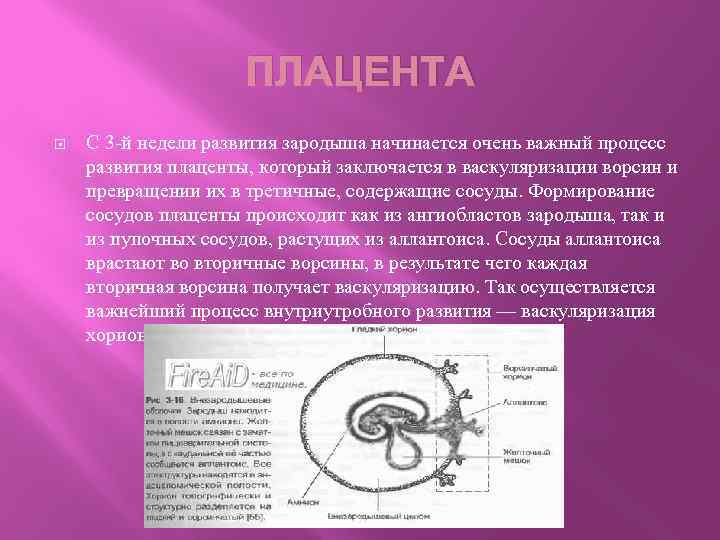
Как формируется плацента во время беременности: на каком сроке образуется
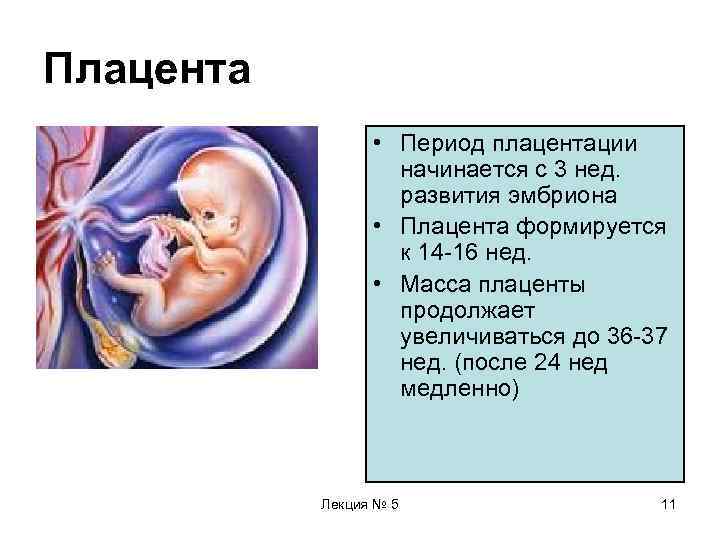
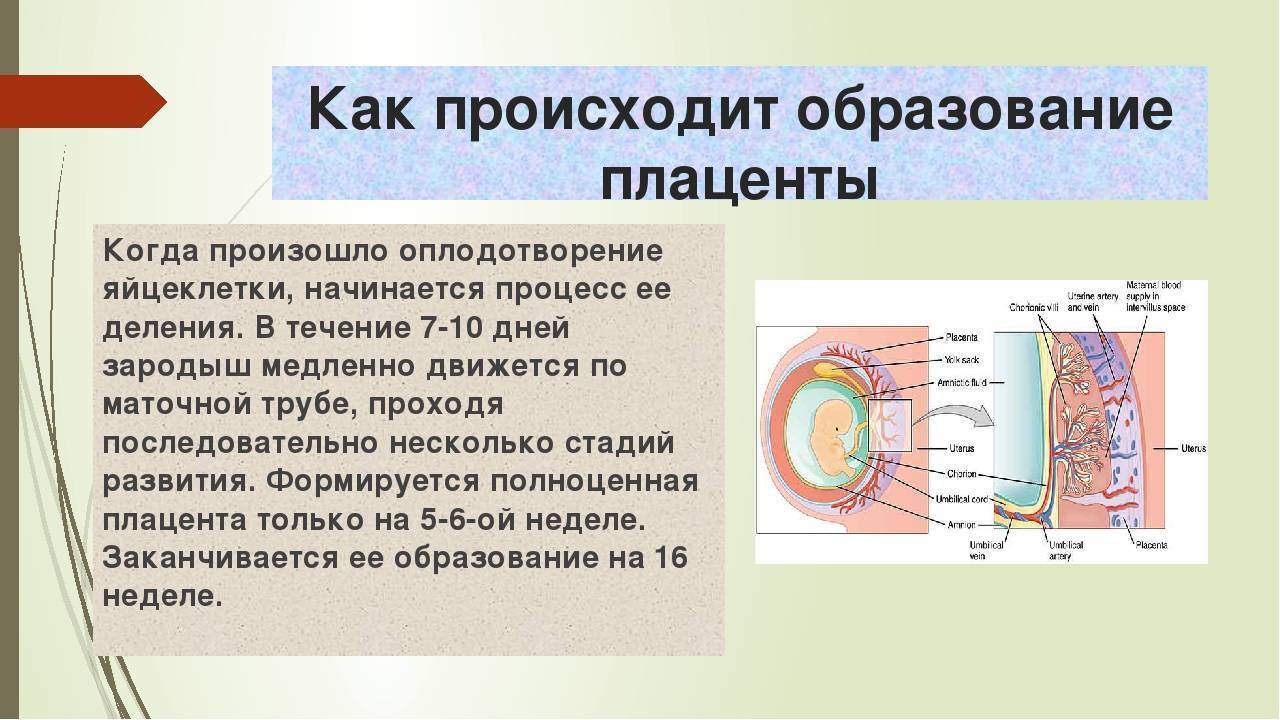
Формирование плаценты при беременности начинается со второй недели после зачатия. Клетки хориона образуют выросты, которые прорастают в матку с одной стороны, а с течением внутриутробного развития, другая сторона направляется к плоду.
В процессе формирования появляется пуповина с наличием двух артерий для питания и поступления кислорода, а также возникает венозный сосуд, чтобы выводить продукты жизнедеятельности ребенка.
На протяжении двух месяцев происходит зарождение мембраны. Эмбрион на этой стадии производит питание посредством резервов яйцеклетки. Уже на 9-ой неделе эмбриональный орган начинает регулировать обмен веществ.
На сроке 12-ти недель плацента завершает свое формирование, но, в связи с индивидуальными особенностями организма женщины, 16-ая неделя также считается нормой развития.
В последующем периоде оболочка растет и набирает массу совместно с плодом. К 36-37 неделям она находится на пике своего формирования, диаметр доходит до 18 см, а толщина около 4 см. После этого срока начинается старение, подготовка к родовой деятельности и окончательное отторжение в период появления новорожденного.
ЕСТЬ ПРОБЛЕМА – ЕСТЬ РЕШЕНИЕ!
Клиника доктора Назимовой – это не только гинекология в классическом понимании этого слова. Наши специалисты помогают решить ряд более деликатных и интимных проблем. В нашей клинике есть все необходимые специалисты и самое современное оборудование для проведения эстетических операций, таких как пластика половых губ и влагалища, лазерное омоложение и контурная пластика влагалища и вульвы. Мы делаем также операции по восстановлению девственности и, если есть показания, по ее устранению хирургическим путем (дефлорация).
Кроме эстетических хирургических услуг, мы предлагаем и гинекологические операции. Удалить кондиломы, липому или атерому, полип цервикального канала (шейки матки) и эндометрия, а также выполнить марсупиализацию кисты бартолиновой железы или выскабливание полости матки – все это можно сделать у нас.
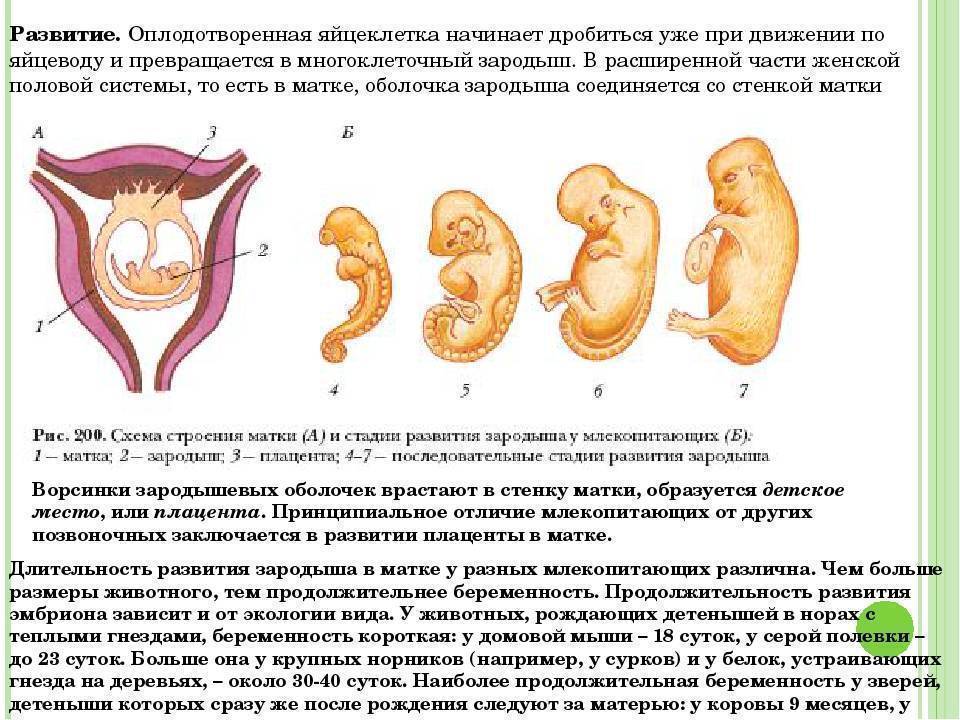
ОПЛОДОТВОРЕНИЕ, РАЗВИТИЕ ПЛОДНОГО ЯЙЦА
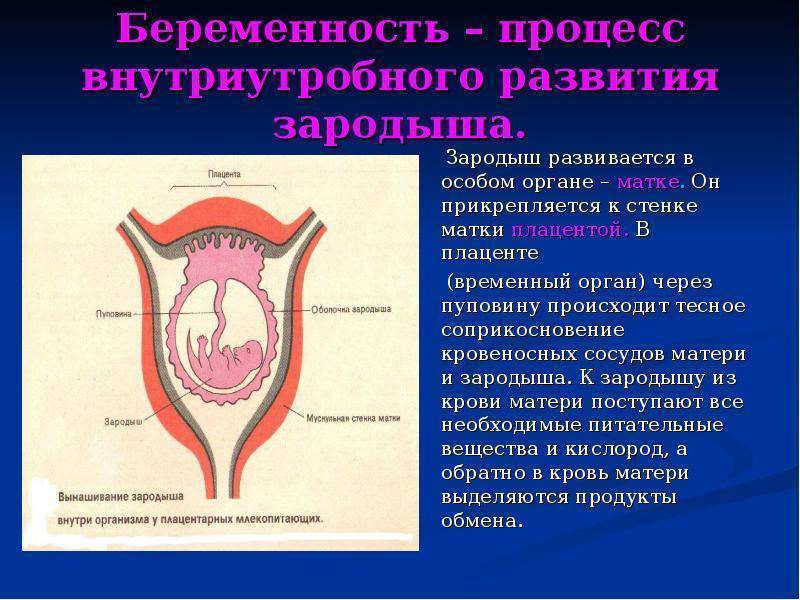
Беременность
наступает в результате оплодотворения – слияния зрелых мужской
(сперматозоид) и женской (яйцеклетка) половых клеток.
Созревание мужских и женских половых клеток является сложным многоступенчатым процессом.
Сперматогенез происходит
в извитых семенных канальцах мужских гонад. К периоду половой зрелости
образуются зрелые сперматозоиды, способные к оплодотворению. Полному
созреванию предшествует редукционное деление, в результате которого в
ядре сперматозоида содержится гаплоидный набор хромосом.
Пол
будущего ребенка зависит от того, носителем какой половой хромосомы
является сперматозоид, оплодотворивший яйцеклетку. Яйцеклетка всегда
содержит Х-хромосому. Слияние с яйцеклеткой сперматозоида, содержащего
Х-хромосому, дает начало эмбриону женского пола. При оплодотворении
сперматозоидом, имеющим Y-хромосому, возникает эмбрион мужского пола.
При
половом сношении во влагалище женщины изливается в среднем около 3-5 мл
спермы, в которой содержится 300-500 млн сперматозоидов. Часть
сперматозоидов, в том числе и неполноценных, остается во влагалище и
подвергается фагоцитозу. Этому во многом способствует кислая среда
влагалища, которая неблагоприятна для жизнедеятельности сперматозоидов.
Вместе
со сперматозоидами во влагалище попадают и другие составные части
спермы. Особая роль принадлежит простагландинам
Под их влиянием
усиливается сократительная активность матки и маточных труб, что очень
важно для нормального транспорта гамет
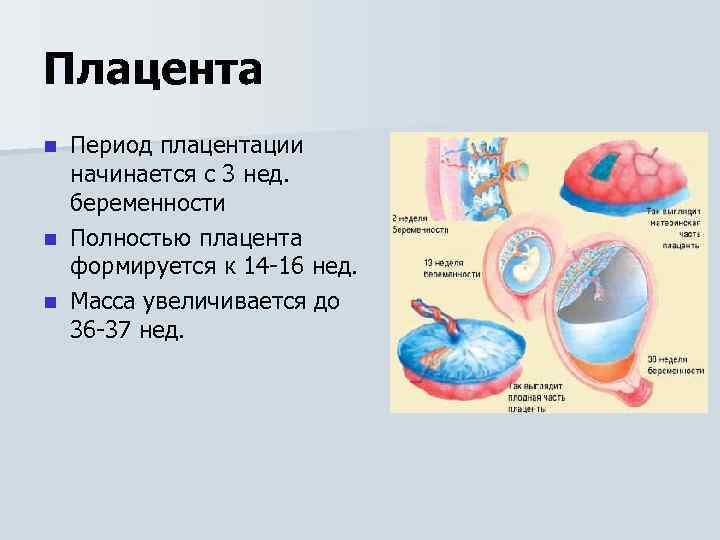
Степень зрелости плаценты
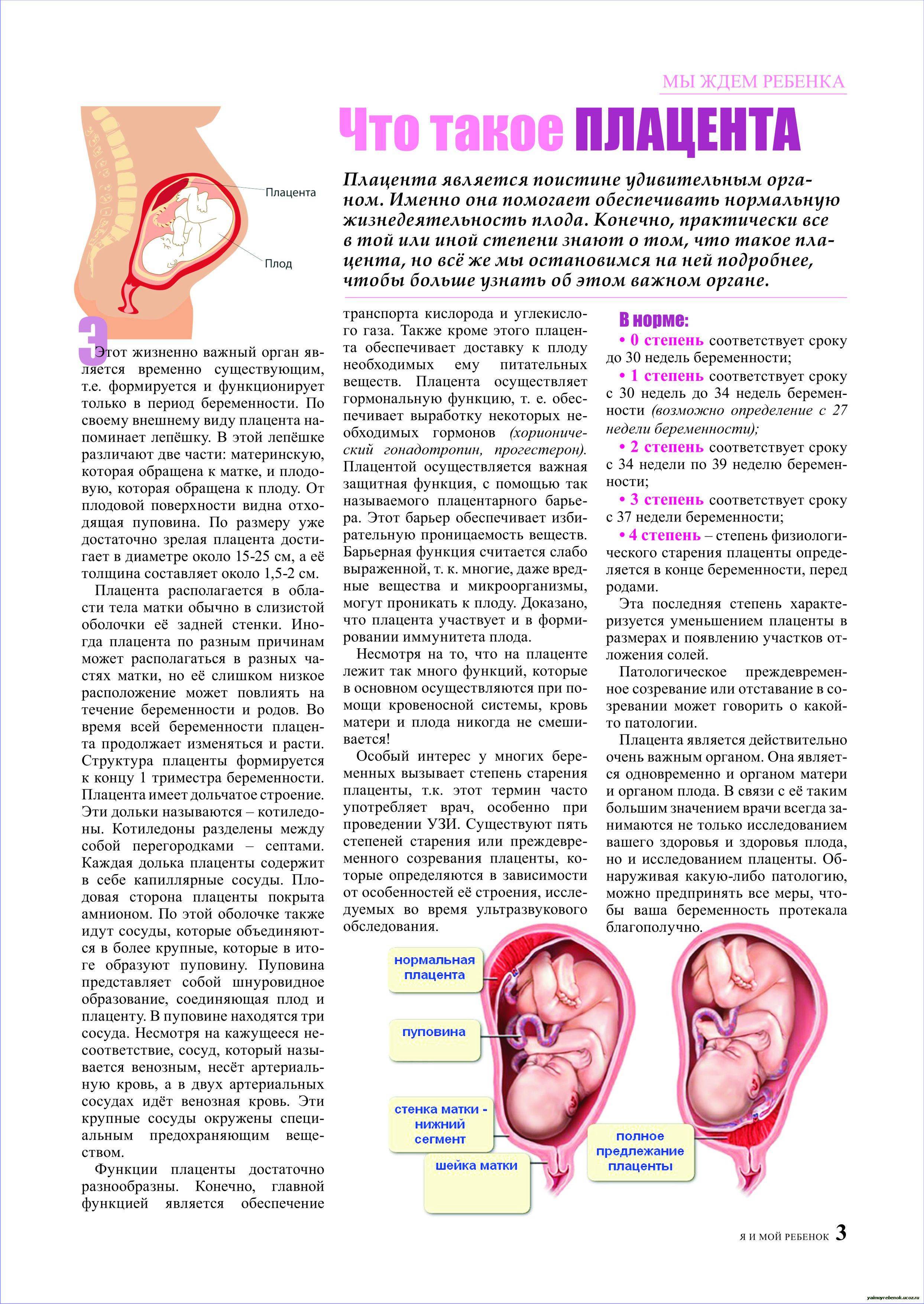
Плацента в процессе своего существования проходит четыре последовательных стадии созревания:Степень зрелости плаценты 0 – в норме длится до 27-30 недели. Иногда на данных сроках беременности отмечается 1 степень зрелости плаценты, что может быть вызвано курением или употреблением алкоголя во время беременности, а также перенесенной инфекцией.Степень зрелости плаценты 1 – с 30 по 34 неделю беременности. В этот период плацента перестает расти, ее ткани утолщаются. Это ответственный период, когда любые отклонения могут представлять опасность для здоровья плода.Степень зрелости плаценты 2 – длится с 34 по 39 неделю беременности. Это стабильный период, когда некоторое опережение зрелости плаценты не должно вызывать опасений.Степень зрелости плаценты 3 – в норме может диагностироваться, начиная с 37 недели беременности. Это стадия естественного старения плаценты, но если она сочетается с гипоксией плода, то врач может рекомендовать провести кесарево сечение.
Что значит зрелость плаценты?
При очередном посещении гинеколога беременные женщины могут услышать термин «зрелость плаценты». Данный параметр означает степень развития органа. По мере роста плода плацента увеличивает свою толщину, просвет кровеносных сосудов ее также увеличивается. Однако, достигая пика ближе к родам, орган начинает свое обратное развитие – запускается процесс старения плаценты.
В результате получается, что чем старше орган, тем ниже его функциональная способность. Происходит кальцификация плаценты: орган начинает накапливать кальций, теряя свою функциональность. Для оценки возможности плаценты справляться со своими функциями в акушерстве опираются на установленные этапы формирования плода. Всего принято выделять 4 степени зрелости плаценты, для каждого из которых характерны свои анатомические и морфологические особенности.
Чем опасно предлежание плаценты
Главная угроза предлежания плаценты — обильное кровотечение, требующее оказания экстренной комплексной помощи беременной или роженице. С учетом объема кровопотери выделяют 4 степени (Гостищев В.К., Евсеев М.А., 2005):
- I степень (легкая) — потеря до 15% объема циркулирующей крови (ОЦК), который составляет в среднем 5,5 л, при этом уровень гемоглобина держится более 100 г/л;
- II степень (среднетяжелая) — потеря 15-25% ОЦК, гемоглобин 80-100 г/л, учащенный пульс, сниженное артериальное давление;
- III степень (тяжелая) — дефицит ОЦК 25-35%, гемоглобин 60-80 г/л, холодная бледная кожа, частый пульс, резкое падение давления, уменьшение количества мочи;
- IV степень (крайне тяжелая) — кровопотеря свыше 35% ОЦК, гемоглобин менее 60 г/л, серьезные нарушения работы сердечно-сосудистой системы, отсутствие мочи, нарушения сознания.
Осложнениями массивной кровопотери могут быть: респираторный дистресс-синдром — нарушения снабжения организма кислородом, ДВС-синдром — тяжелое расстройство свертывания крови, острая почечная недостаточность.
Менее распространенные, но не менее опасные осложнения предлежания плаценты включают:
- нарушение положения плода, из-за чего возможны затяжные роды, акушерские травмы, асфиксия плода;
- преждевременный разрыв плодных оболочек, что в несколько раз повышает риск инфицирования ребенка и матери;
- задержка роста плода на фоне фетоплацентарной недостаточности — нарушения функций плаценты, из-за чего ребенок недополучает питательные вещества;
- гестоз — опасная патология беременности, которая возникает во второй половине срока, проявляется нарушениями работы сердца, сосудов, почек;
- тяжелая степень анемии — значительное снижение уровня гемоглобина в крови из-за повторных маточных кровотечений.
Женщины, у которых было кесарево сечение, имеют высокий риск приращения плаценты на фоне ее предлежания. При этом орган глубоко проникает в стенку матки, поэтому после рождения ребенка послед не отходит, требуются дополнительные инвазивные манипуляции. После одного кесарева сечения вероятность врастания плаценты составляет 10%, а после 4 и более операций — до 60%.
Осложнения после родов
В послеродовом периоде у женщины может быть сильное атоническое кровотечение, которое возникает из-за неспособности нижнего сегмента матки быстро сократиться. Такое осложнение требует комплексных кровоостанавливающих мероприятий, при неэффективности которых врачи рассматривают вариант радикальной хирургической операции.
Еще одно опасное последствие предлежания плаценты — разрушение гипофиза (синдром Шихана) из-за нарушения кровоснабжения головного мозга на фоне обильного маточного кровотечения. Гипофиз — небольшая эндокринная железа, которая располагается в мозге и вырабатывает множество гормонов, регулирующих работу других желез внутренней секреции. При его поражении у женщин возникают сильная слабость, истощение, нарушения лактации, падение кровяного давления и другие опасные состояния.
Центральное (полное) предлежание плаценты
Это – более серьезный диагноз, чем низкая плацентация у беременных.
При центральном предлежании плацента находится внизу матки, перекрывая выход из
нее. Встречается также частичное предлежание — краевое и боковое. В первом
случае ткань плаценты на две трети закрывает выход из матки, во втором – не
более трети ее зева. При центральном предлежании плаценты роды проводят
путем кесарева сечения.
Лечение при низком расположении плаценты
Не существует какого-либо лечения этого состояния. Есть только
рекомендации, которым нужно следовать. В любом случае, лучше поберечь себя
и будущего малыша.
При низкой плацентации нужно:
- исключить серьезные физические нагрузки;
- высыпаться и много отдыхать;
- правильно питаться, чтобы ребенок получал нужное количество
витаминов; - обращаться к врачу, если что-то беспокоит;
- оставаться спокойной;
- во время сна подкладывать подушку под ноги — они должны быть выше
уровня таза; - временно отказаться от интимной жизни;
- лечь в стационар, если до 36 недели плацента не поднялась.
Низкая плацентация при родах
Роды при подобном диагнозе обычно проходят естественным путем, если
плацента не перекрывает зев матки.
Многое зависит от того, как лежит ребенок:
— головкой к зеву матки – малыш появится естественным путем, если нет других
показаний к кесареву сечению;
— проведут плановое кесарево сечение, если малыш расположен неправильно.
Для роженицы в любом случае главное настроится на благоприятный исход, не
нервничать и доверится профессионалам.
Вклад в будущее ребенка и его родных – пуповинная кровь
У вас есть возможность сразу после рождения попросить врачей собратьпуповинную кровь. В ней содержатся стволовые клетки, которые применяют прилечении различных заболеваний: начиная от диабета и вирусных заболеваний, и
заканчивая болезнями иммунной и кровеносной системы.
Стволовые клетки в условиях криозаморозки сохраняют свои жизненно важные свойства на протяжении десятков лет.
Сегодня методики лечения с помощью стволовых клеток успешно применяют во всем мире. В Украине лидирующие позиции по разработке и применению таких методик принадлежат Институту клеточной терапии. Стволовые клетки пуповинной крови хранятся в Криобанке Института клеточной терапии в специальных контейнерах при гарантированном поддержании нужных условий.
Почему стоит сохранять пуповинную кровь в Криобанке?
И для ребенка, и для роженицы это абсолютно безопасно и безболезненно. Когда счет идет на дни, а возможности срочно найти подходящего донора нет, то единственный выход – лечение с применением стволовых клеток. Если поиск донора занимает месяцы, то подготовка стволовых клеток – несколько часов.
Как растет плацента. Степени зрелости плаценты
Уже на третьей неделе беременности, когда начинает биться сердце ребенка, питательные вещества поступают к нему именно через формирующуюся плацентарную структуру, которая растет параллельно с малышом. При нормально протекающей беременности плацента располагается на задней или (несколько реже) на передней стенке матки. До 6 недель это, собственно, еще не плацента, а хорион, окружающий плодное яйцо. Четкая структура у плаценты появляется только к 12 неделе беременности, а полностью формируется она только на 15-16-й неделе. Вплоть до 36-й недели беременности вместе с ростом ребенка растет и плацента; и только к 36 неделе, за месяц до родов, она достигает полной функциональной зрелости. К этому моменту она весит около полукилограмма, имеет диаметр от 15 до 18 сантиметров и толщину 2-3 сантиметра.
Опасность низкой плацентации для течения беременности
Если опущена плацента, то плод по мере роста давит на нее. Это может привести к кровотечениям и отслойке плаценты. Последнее – серьезная угроза не только для жизни будущего малыша, но и для жизни беременной.
Еще чем грозит низкая плацентация, так это угрозой выкидыша и другими осложнениями. По мере роста плода плацента сдвигается. При низкой плацентации по передней стенке не исключено обвитие пуповиной и перекрытие выхода из матки.
Если у беременной низкая плацентация по задней стенке, то осложнений может быть больше. Субъективно женщина может чувствовать давление внизу живота, жаловаться на боль, которая по мере роста плода будет усиливаться. Так как в нижней части матки мало сосудов, из-за опущенной плаценты плод может недополучать кислород и полезные вещества.
Прогноз и профилактика
Прогноз при предлежании плаценты напрямую зависит от его вида (полное или частичное), времени диагностики патологии, адекватности и полноты медицинской помощи во время беременности, родов и послеродового периода. Если женщина находится под наблюдением опытного специалиста и соблюдает все рекомендации, прогноз благоприятный, врачам удается сохранить здоровье матери и ребенка.
Профилактика предлежания плаценты направлена на избегание факторов риска:
- обдуманное планирование семьи для предупреждения нежелательной беременности и абортов;
- использование средств барьерной контрацепции, чтобы снизить риск инфицирования ИППП;
- правильную подготовку к зачатию и беременности, достижения контроля экстрагенитальных заболеваний женщины;
- своевременное лечение воспалительных и гормональных заболеваний женской репродуктивной системы;
- повышение качества медицинской помощи беременным и роженицам для предотвращения постабортных, послеродовых осложнений.
Для профилактики осложнений при диагностированном предлежании плаценты женщине нужно соблюдать физический и эмоциональный покой, ограничить половую жизнь, своевременно посещать врача для плановых осмотров и контроля течения беременности.
Плацента при беременности — орган, роль которого сложно переоценить
Плацента является уникальным органом женщины. Ее неординарность заключается в том, что существовать она может только во время вынашивания ребенка, при этом становясь важнейшим связующим звеном между матерью и плодом до того момента, пока он не появится на свет. С рождением ребенка плацента тоже покидает организм женщины, больше этот орган ей не нужен.
Во время беременности состояние плаценты постоянно контролируется врачом. Ее правильное развитие и нормальное функционирование играют огромную роль в этот ответственный период, поскольку плацента решает важные задачи на протяжении всего срока вынашивания ребенка.
Как и любой орган, плацента проходит через определенные этапы эволюции — формирование, развитие, зрелость и старение. Если возникнут какие-либо отклонения на любом из этих этапов, женщине назначается соответствующее лечение.
Классификация
С учетом расположения плаценты относительно матки в гинекологии выделяют 3 разновидности предлежания:
- Полное предлежание плаценты— состояние, при котором орган перекрывает внутренний зев матки. Встречается в 4-5 раз чаще, чем другие варианты.
- Боковое предлежание плаценты — частичное закрытие внутреннего зева.
- Краевое предлежание плаценты— нижний край плаценты локализован около края внутреннего зева, однако не закрывает его.
Существует более простая классификация, согласно которой выделяют полное (центральное) предлежание и неполное (частичное), объединяющее в себе боковое и краевое предлежание. В отдельную группу аномалий относят низкую плацентацию, при которой край органа находится менее, чем на 7 см от внутреннего зева (после 37 недели гестации) или менее 5 см (до 37 недели).
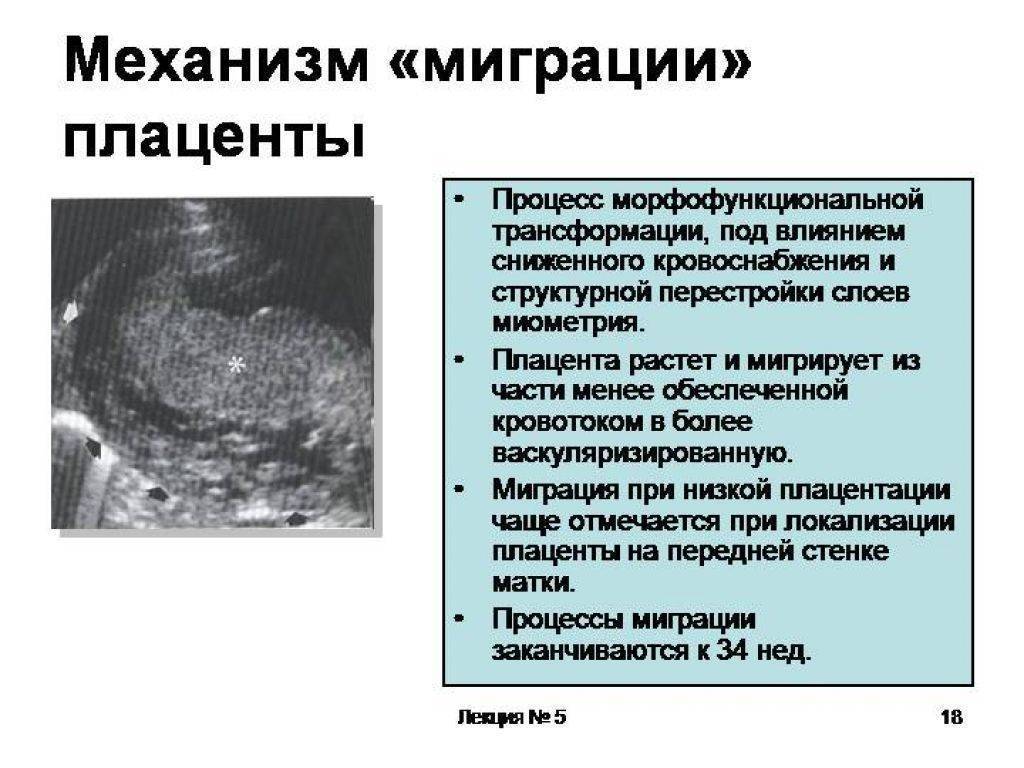
Окончательный диагноз устанавливается только в третьем триместре после завершения процесса миграции плаценты. Во втором триместре в 50% случаев орган расположен в нижнем маточном сегменте, поскольку до этого момента рост плодовых оболочек происходит быстрее, чем рост матки. С начала третьего триместра ускоряется формирование нижней части матки поэтому плацента смещается кверху на 3-9 см. Это объясняет, почему диагностированное на раннем сроке беременности предлежание плаценты не всегда сохраняется до момента родов.
Некоторые врачи выделяют в отдельный пункт шеечное прикрепление плаценты, при котором она прорастает внутрь шейки матки. Фактически это является вариантом полного предлежания и зачастую вызывает кровотечения еще на раннем сроке беременности.
Для чего нужна плацента
Функции этого органа многообразны. Она поддерживает нормальное течение всей беременности и обеспечивает плод необходимыми веществами:
- Плацента синтезирует гормоны (ХГЧ, плацентарный лактоген и др.), в частности прогестерон, который поддерживает нормальное течение беременности и не дает матке сокращаться раньше положенного срока.
- Этот орган обеспечивает газообмен будущего малыша: из крови матери кислород через плаценту проникает в сосуды плода, а углекислый газ уходит в кровь матери, после чего удаляется из ее организма.
- Все необходимые питательные компоненты плод получает благодаря этому образованию.
- Удаление вредных продуктов обмена также происходит через нее.
- Становление иммунной защиты: защитные антитела матери передаются плоду. Одновременно плацента не пропускает те клетки, которые могут уничтожить плод, распознав в нем иммунологически чужеродный объект.