Как проявляется ОРВИ?
Для любой острой респираторной вирусной инфекции характерны такие симптомы как: острое начало заболевания, повышение температуры тела (37−39°С и выше), признаки интоксикации, которые развиваются в первые 3 дня заболевания (головная боль, снижение аппетита, слабость, малоподвижность и т.д.).
Вечные спутники болезней — заложенность и выделения из носа, а также воспалительные заболевания горла и миндалин (фарингит, тонзиллит), которые проявляются осиплостью голоса, кашлем, сухим или с мокротой3. Именно в фарингите и тонзиллите кроется основная опасность вторичного присоединения бактериальной инфекции. Кроме того, иногда эти заболевания вызваны чрезвычайно опасной бактерией — стрептококком, вызывающим ангину и дающим очень серьёзные осложнения на почки, сердце и суставы вплоть до формирования инвалидности.
По клинической картине заболевания врач может предположить, почему у ребёнка болит горло. В пользу вирусной природы говорят постепенное начало, кашель, насморк, иногда — конъюнктивит и диарея. Если же заболевание началось резко, термометр сразу показал выше 38,8°С, а на миндалинах появились налёты, то, скорее всего, это бактерии, притом с большой долей вероятности, — тот самый опасный стрептококк. Чтобы исключить столь тревожную инфекцию, можно сделать экспресс-анализ со специальными тест-полосками.
Сколько длится ОРВИ у ребенка?
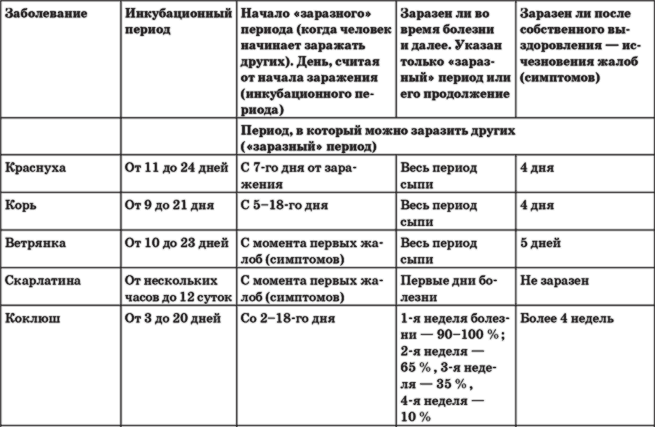
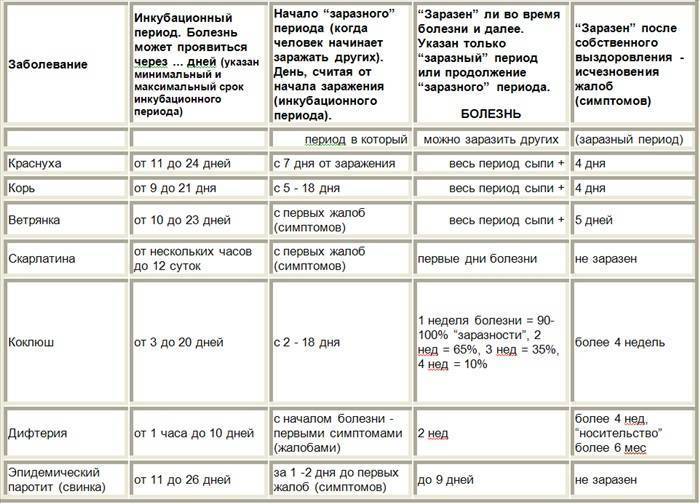
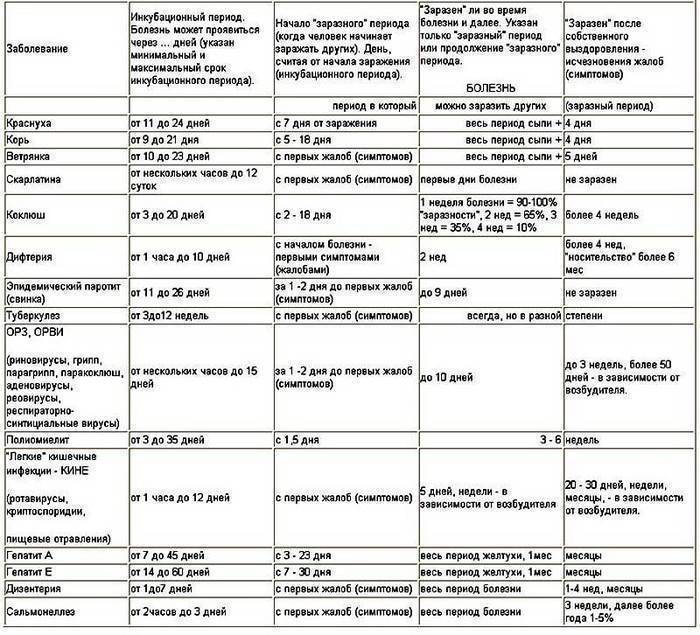
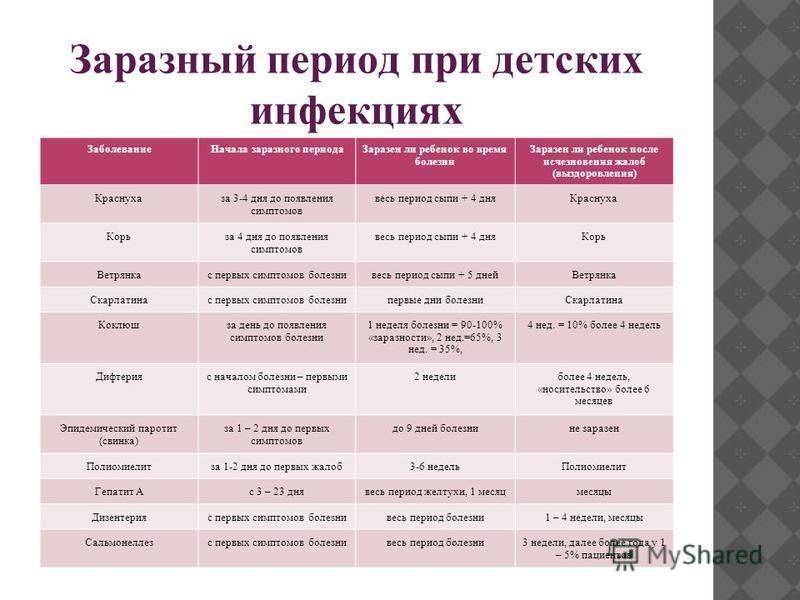
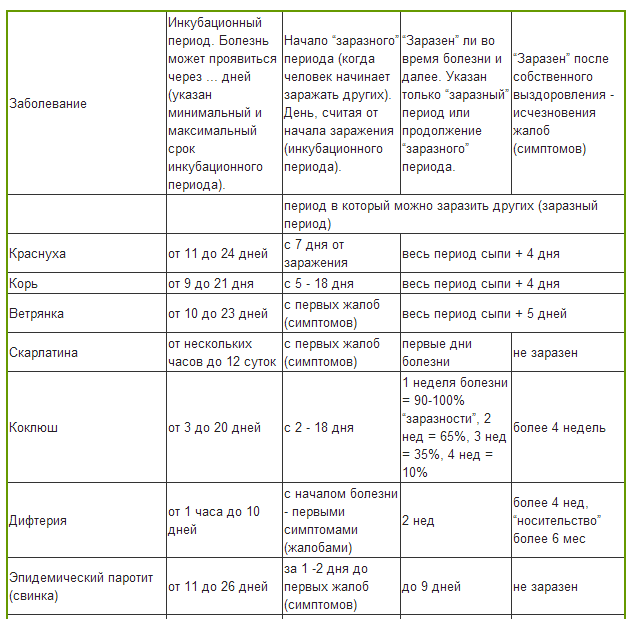
Как долго может быть заразен малыш и сколько длится ОРВИ у ребенка?
Как правило, чем большее количество времени прошло от момента появления первых симптомов, тем меньше вероятность, что ребенок заразный. Тот промежуток времени, когда заболевший способен заражать других, обычно начинается от появления первых симптомов заболевания или одновременно с ними. В некоторых случаях малыш может внешне еще выглядеть «здоровым», но процесс болезни уже может быть запущен. Это зависит от многих факторов, в том числе и стойкости детского иммунитета.
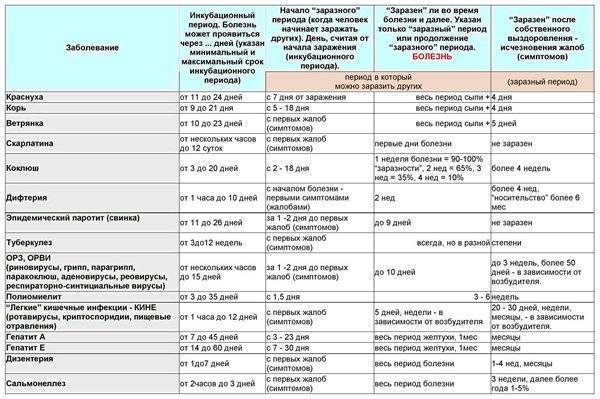
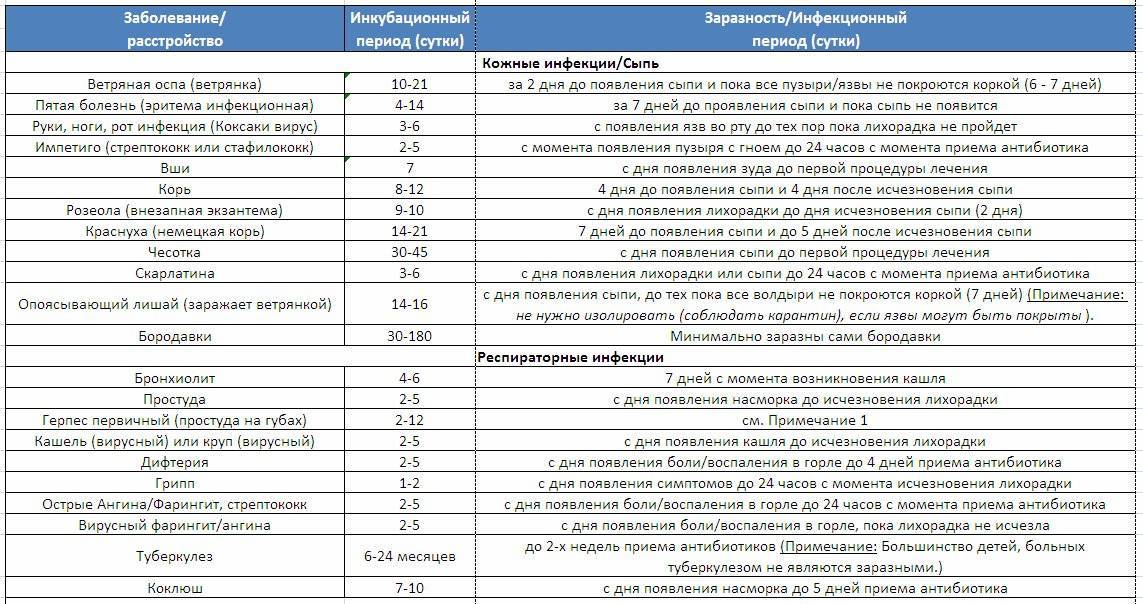
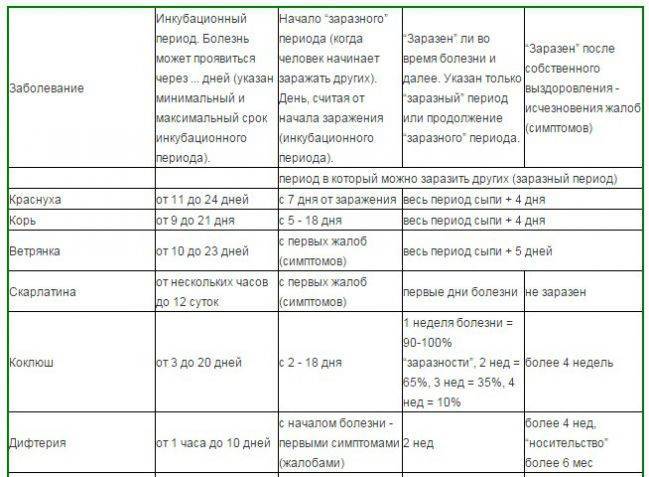
Начальным моментом инкубационного периода (когда вирус уже проник в детский организм, но заболевание ещё не проявилось «во всей красе») считается момент общения с уже заразным больным. Таким моментом может быть контакт с больным ребенком в детском саду, либо случайно пойманный «чих» в троллейбусе. Финальный этап инкубационного периода завершается с возникновением первых признаков болезни (когда появляются жалобы).
Лабораторные анализы могут уже во время инкубационного периода указать на присутствие вируса в организме.
Инкубационный период ОРВИ у детей может продолжаться от нескольких часов до 2-х недель. Это относится к таким возбудителям заболеваний, как риновирус, вирус гриппа, парагриппа, паракоклюша, аденовирус, реовирус, а также респираторно-синцитиальный вирус.
Период, на протяжении которого ребенок является заразным, может начинаться за 1-2 суток до появления первых признаков заболевания.
Сколько длится ОРВИ у ребенка? Если считать от момента появления первых симптомов, то период болезни может продолжаться до 10 дней (в среднем — неделю). При этом, в зависимости от типа вируса, ребенок может продолжать оставаться заразным ещё на протяжении 3-х недель после выздоровления (исчезновения симптоматики).
Профилактика ОРЗ у маленьких детей
Полностью защитить ребенка от гриппа и простуд невозможно
Но соблюдая меры предосторожности, можно существенно снизить риск заражения. Какие меры следует предпринять родителям, чтобы по максимуму оградить новорожденного от болезни:
Ограничить контакты ребенка с посторонними в первые три месяца жизни. И полностью исключить общение малыша с уже заразившимися людьми. Если мама сама заболела, то при контакте с грудничком нужно одевать маску. Кормить при этом грудью не запрещается, а даже рекомендуется, так как с молоком матери ребенку передаются антитела.
Соблюдать элементарные правила гигиены, чаще мыть руки и дезинфицировать антисептическими средствами посторонние предметы и игрушки.
При грудном вскармливании мама должна помнить о своем рационе и обогащать его витаминами и минералами, тогда они будут поступать в организм грудничка вместе с молоком.
Одевать малыша по погоде. Не перегревать и не переохлаждать его. Лучше использовать в одежде натуральные ткани для подкладки и водоотталкивающие материалы для наружных частей.
Следить за уровнем температуры и влажности в комнате. Чаще проветривать квартиру и не бояться сквозняков. Если ребенок одет правильно, то они ему не страшны.
Заниматься с ребенком гимнастикой, делать массаж. Это разгоняет кровь, что в свою очередь активизирует иммунитет.
Избегать большого скопления людей. В сезон простуд не посещать людные места и мероприятия с ребенком.
Принимать малышу воздушные и солнечные ванны. Это способствует закаливанию и разрешено педиатрами с первых дней жизни детей
Но важно при этом следить за температурой ног и рук новорожденного. Если они теплые, то все в порядке.
К счастью, новорожденные редко болеют ОРЗ, так как защищены материнскими антителами. При выполнении всех профилактических мер можно снизить риск заболеть практически до нуля. Они же помогут ребенку и в дальнейшем болеть реже своих сверстников. Но даже если грудничок заболел, не стоит паниковать – лечение ОРЗ сводится к нескольким нехитрым правилам, которые мы описали в статье.
Полезные статьи:
Как лечить детейЛечение детей народными средствамиО заболеваниях:ГриппОРЗ/ОРВИКашельНасморк
Профилактика заболеванийЧем кормитьЧем поитьО препаратахКак развлечьСоветыЗдоровье взрослых
Симптомы заболевания и длительность инкубационного периода
Признаки, которые помогают заподозрить начало заболевания, могут отличаться в зависимости от вида инфекции. Среди общих симптомов ОРЗ можно выделить основные:
- повышение температуры тела;
- отек слизистой носа;
- появление насморка;
- кашель.
На фоне этих симптомов наблюдается общая слабость, недомогание, головная боль. Малыши теряют аппетит, становятся плаксивыми и раздражительными. При быстром развитии инфекции возможно появление тошноты и рвоты.
Характерные признаки часто встречающихся ОРЗ:
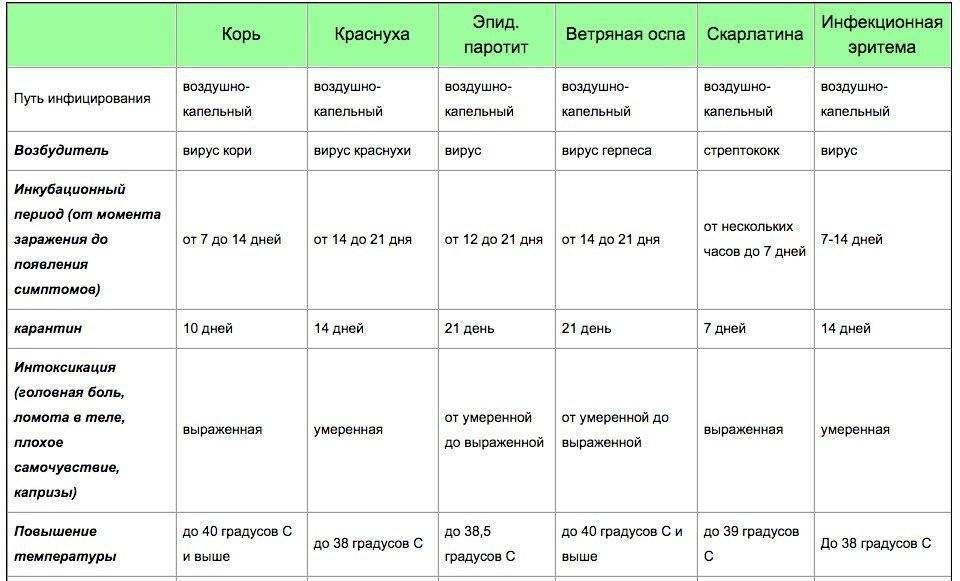
- Одним из симптомов риновирусной инфекции считается раздражение слизистой носа. Малыш часто чихает, образуется обильная слизь (см. также: что делать, если новорожденный ребенок часто чихает?). Температура тела при этом повышается незначительно. Инкубационный период длится около суток, но уже через 10–12 часов можно заметить первые симптомы.
- Аденовирусная инфекция может спровоцировать возникновение тонзиллита или фарингита (рекомендуем прочитать: чем эффективно лечить аденовирусную инфекцию у детей?). Наблюдается стойкое повышение температуры, насморк и покраснение горла. Ребенку трудно глотать твердую пищу, поскольку воспаление миндалин или гортани вызывает сильные болевые ощущения. Инкубационный период длится 1–2 суток.
- Вирус гриппа может вызвать появление сухого кашля, значительного повышения температуры, болей в мышцах, ухудшение общего состояния. Кроме этого ребенок может жаловаться на головную боль. Насморк менее выражен. С момента попадания вируса в организм до первых признаков болезни проходит от нескольких часов до 3 суток, чаще всего – один-два дня.
- Менингококковая инфекция, особенно у детей до года, считается самой опасной формой заболевания (рекомендуем прочитать: симптомы менингококковой инфекции у детей). Инкубационный период составляет всего несколько часов. Задержка лечения может привести к летальному исходу. Признаки поражения: резкий подъем температуры, появление характерной сыпи на теле, рвота, судороги, сильная головная боль.

Одной из важных особенностей протекания респираторных заболеваний у детей является повышение температуры тела, при гриппе и менингите до 40 градусов. При проявлении одного или нескольких симптомов необходимо как можно скорее получить консультацию врача. Вовремя начатое лечение поможет предотвратить осложнение заболевания и ускорит выздоровление.
Что такое ОРВИ?

Это наиболее частый диагноз, который ставит терапевт при ежегодном осеннее-зимнем недомогании. Итак, острая респираторная вирусная инфекция, а именно это понятие скрывается под привычной аббревиатурой ОРВИ, – это такая группа заболеваний органов дыхания, возбудителями которых являются пневмотропные (то есть проникающие воздушно-капельным путём) вирусы.
Эта группа заболеваний является самой распространённой в мире. Под этим термином может подразумеваться грипп, риновирусная, аденовирусная и другие инфекции дыхательных путей. В процессе болезни вирусная инфекция может усугубляться бактериальной.
Надо сказать, что ОРВИ считается самым распространённым инфекционным заболеванием. Примерно каждый третий человек в мире ежегодно обращается за медицинской помощью по . По данным официальной статистики, в России в осенне-весенний сезон регистрируется более 30 млн. случаев этого заболевания.
Сегодня насчитывают почти 300 видов вирусов, при этом они постоянно мутируют, создавая все новые штаммы. Этим и объясняется, что человек каждый раз уязвим перед простудными заболеваниями. Иммунную систему снова и снова испытывают измененные вирусы. В среднем на протяжении года каждый взрослый «простужается» не реже 2-3 раз. Иногда, заболевшие не обращаются к врачам и переносят «простуду на ногах», чем подвергают опасности не только своё здоровье, но и здоровье окружающих. В группе риска, то есть пациенты, которые могу болеть чаще и с наибольшими осложнениями, – дети до трёх лет, беременные женщины, пожилые люди и больные с ослабленным иммунитетом.
Последствия ковида у детей
Учитывая частое легкое и бессимптомное течение, осложнения после болезни нехарактерны. В редких случаях могут быть неврологические нарушения, которые рядом авторов описываются как проявления нейроиммунного воспаления. Первая публикация по этой теме появилась 31 июля в журнале JAMA Psychiatry, где говорилось о возрастании острых и хронических психических расстройств и когнитивных нарушений на фоне COVID-19.
Грозным последствием является синдром мультисистемного воспаления у детей и подростков, который имеет сходные с синдромом Кавасаки признаки. Он характеризуется:
- фебрильной лихорадкой в течение 3 и более суток;
- полиморфными высыпаниями на коже или слизистых оболочках;
- снижением артериального давления вплоть до шока;
- острыми расстройствами ЖКТ;
- признаками миокардитов, перикардитов или поражения коронарных артерий;
- нарушениями свертывания крови.
Состояние встречается редко: около 230 случаев в странах Европы, более 200 эпизодов в США. В Москве было зафиксировано 13 детей с подобными симптомами.
Директор клиники детской и подростковой медицины в Кельне Йорг Деч объясняет: «Доступные на сегодня исследования показывают, что коронавирус протекает у детей легче, тяжелые осложнения бывают у них очень редко, но они случаются. И дети могут попасть в реанимацию. Особенно если у ребенка уже есть какое-либо серьезное сердечно-сосудистое заболевание или диабет».
Что такое ОРВИ?
ОРВИ (острая респираторная вирусная инфекция) – заболевание дыхательных путей, причиной которого является попадание в организм вирусной инфекции. Среди возбудителей, наиболее частыми являются – вирусы гриппа, парагриппа, аденовирусы и риновирусы.
В зону поражения ОРВИ входят — нос, околоносовые пазухи, горло, гортань, трахея, бронхи, легкие. Под «прицелом» также находится конъюнктива (слизистая оболочка глаза).
Заболевание ОРВИ является одним из самых распространенных инфекционных болезней. Больше всего ней болеют дети, посещающие детский сад, школу – до 10 раз в год. Это обусловлено еще не сформировавшимся иммунитетом, близком контакте друг с другом, отсутствие знаний и/или нежелание соблюдать превентивные меры во избежание заражения. Другими группами, входящими в зону риска являются студенты, учителя, офисные сотрудники, медработники и другие. Однако взрослые обычно меньше болеют острыми респираторными заболеваниями вирусной этиологии, что связано со сформировавшейся иммунной системой, а также ее стойкостью к данным заболеваниями из-за других перенесенных болезней. Однако, даже если взрослый человек не восприимчив к развитию данной инфекции в организме, и у него отсутствуют явные признаки заболевания, он может являться просто носителем инфекции, заражая всех вокруг себя.
Как передается ОРВИ?
ОРВИ передается преимущественно воздушно-капельным путем (при чихании, кашле, близком разговоре), однако возможно заражение при прямом контакте с возбудителем (поцелуи, рукопожатия и дальнейший контакт рук с ротовой полостью) или контакте с предметами носителя инфекции (посуда, одежда). Когда человек подхватывает инфекцию, он сразу же становится ее носителем. При первых же признаках ОРВИ (общее недомогание, слабость, насморк) – больной начинает заражать всех, кто его окружает. Как правило, первый удар берут на себя родные, рабочий коллектив, люди в транспорте. Именно этим обусловлена рекомендация – при первых признаках ОРВИ, больному оставаться дома, а здоровым людям, если СМИ сообщают о вспышке данного заболевания, избегать пребывания в местах большого скопления людей (общественный транспорт, праздничные собрания на улице и т.д.).
Инкубационный период и развитие ОРВИ
Во время контакта человека с инфекцией, вирус в начале оседает на слизистой оболочке верхних дыхательных путей (нос, носоглотка, рот), своей потенциальной жертвы. Далее инфекция начинает выделять токсины, которые всасываются в кровеносную систему и разносятся кровью по всему организму. Когда у пациента поднимается температура тела, это свидетельствует о том, что инфекция уже попала в кровеносную систему и включились защитные функции организма, т.к. повышенная температура фактически уничтожает вирус и производные ним токсины.
Инкубационный период острой респираторной вирусной инфекции составляет около 2 дней, т.е. от попадания вируса на слизистую и до появления первых симптомов заболевания. В это время человек может ощущать легкое недомогание, раздражительность. Далее, по мере заражения симптоматика усиливается.
После перенесенной болезни иммунитет не вырабатывает стойкость к ОРВИ, что обусловлено с большим количеством различных вирусов и их штаммами. Более того, вирусы подвержены мутации. Это приводит к тому, что взрослый человек может болеть ОРВИ до 4 раз в год.
Чем отличаются ОРВИ, ОРЗ и простуда?
У многих людей существует множество неточностей и неясностей по этому вопросу, поэтому, коротко пробежимся по теме, и узнаем, чем отличаются данные термины.
ОРВИ – заболевание вирусной этиологии, т.е. причина болезни – вирусная инфекция.
ОРЗ (острое респираторное заболевание) — собирательное название инфекционных заболеваний дыхательных путей. Применяется в случае, если точная причина болезни органов дыхания не установлена, т.е. причиной может быть как вирус, так и бактерия. В группу ОРЗ заболеваний входят – ОРВИ, грипп, парагрипп и др.
Простуда – разговорный термин, подразумевающий под собой ОРВИ-заболевания.
Факторы риска
Практически каждый человек не понаслышке знает, что такое ОРЗ. У подавляющего большинства взрослых людей неприятные симптомы острых респираторных инфекций дают о себе знать 2−3 раза в год. Как правило, пик заболеваемости приходится на сырое и холодное время года в период снижения защитной функции организма и повышения активности вирусов. По разным причинам особую опасность ОРЗ и ОРВИ представляют для людей старше 55 лет, астматиков, больных диабетом, с эндокринологическими и неврологическими проблемами, а также для гипертоников
Высокую осторожность стоит проявлять беременным
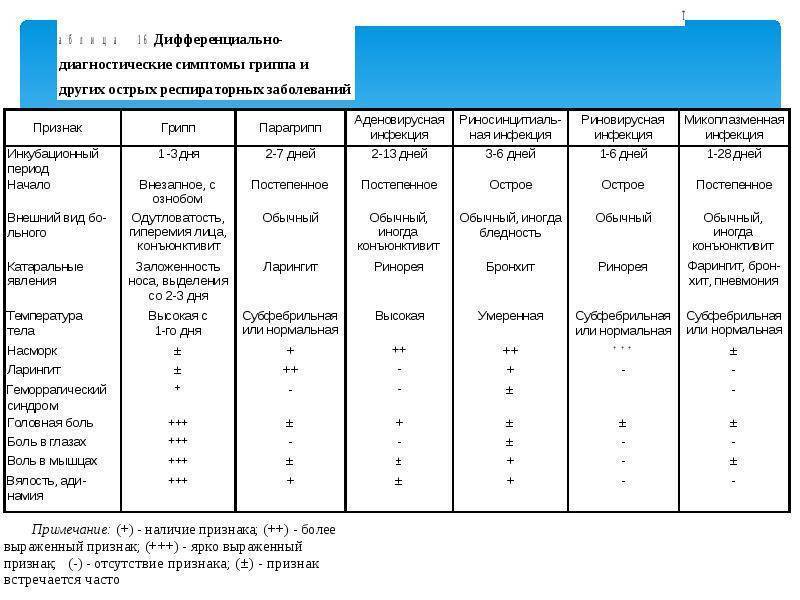
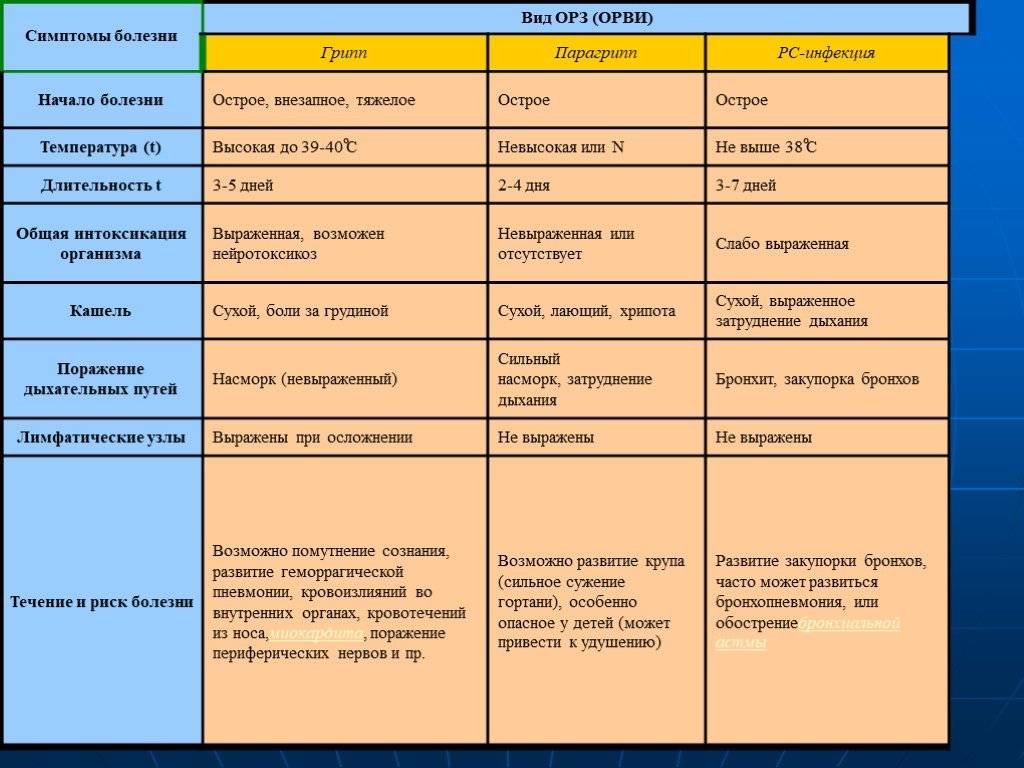
Симптомы ОРВИ и гриппа
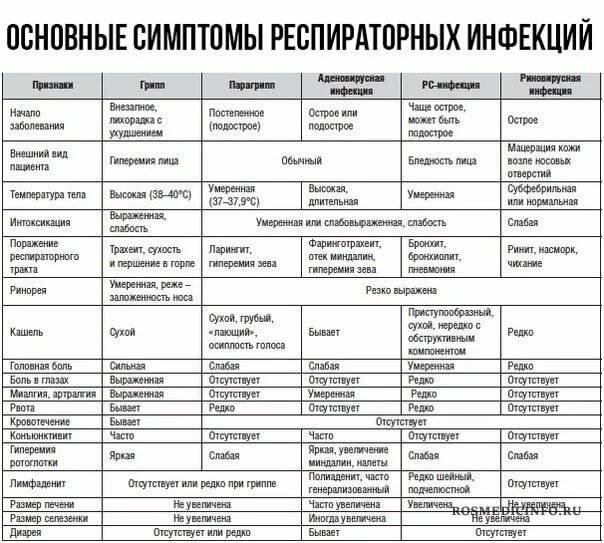
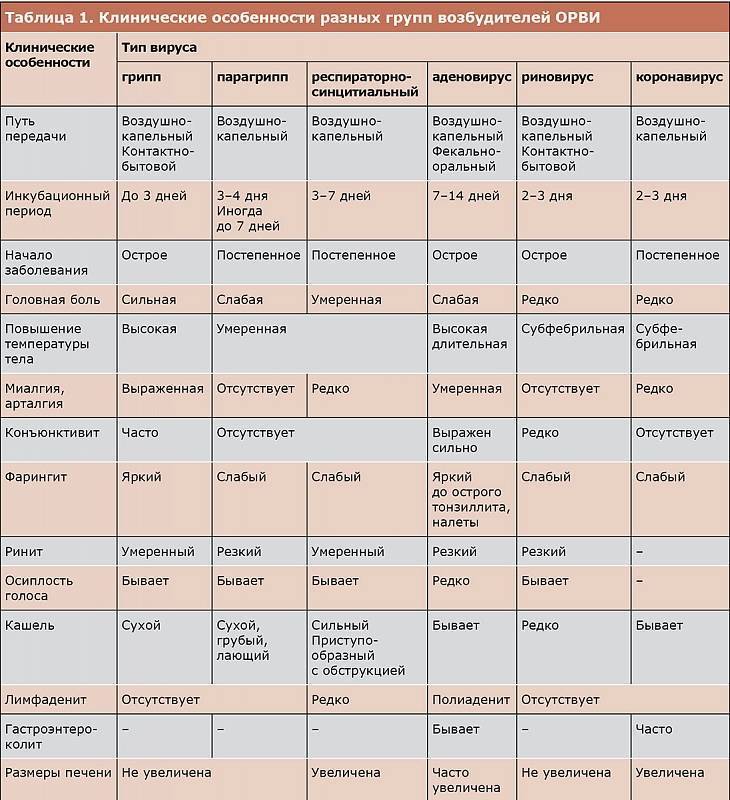
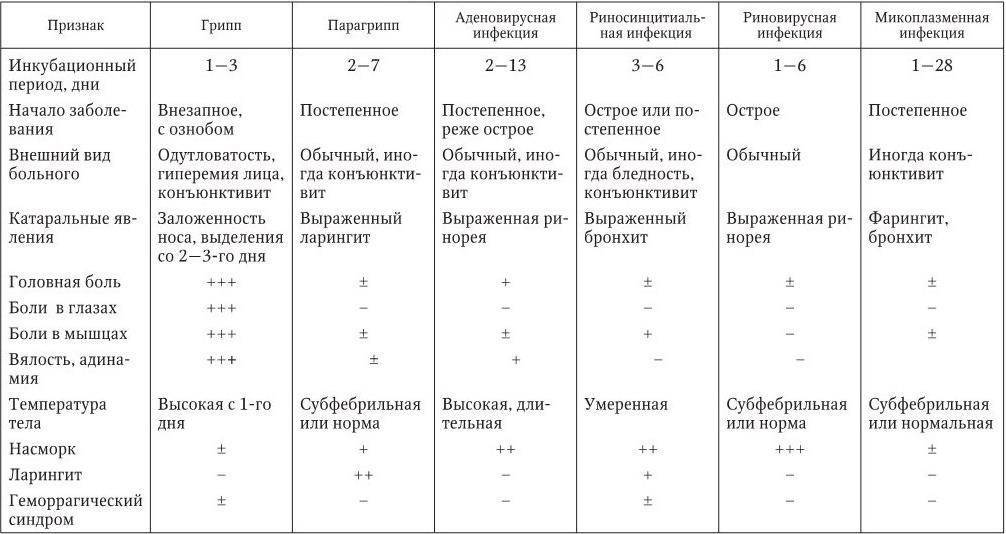
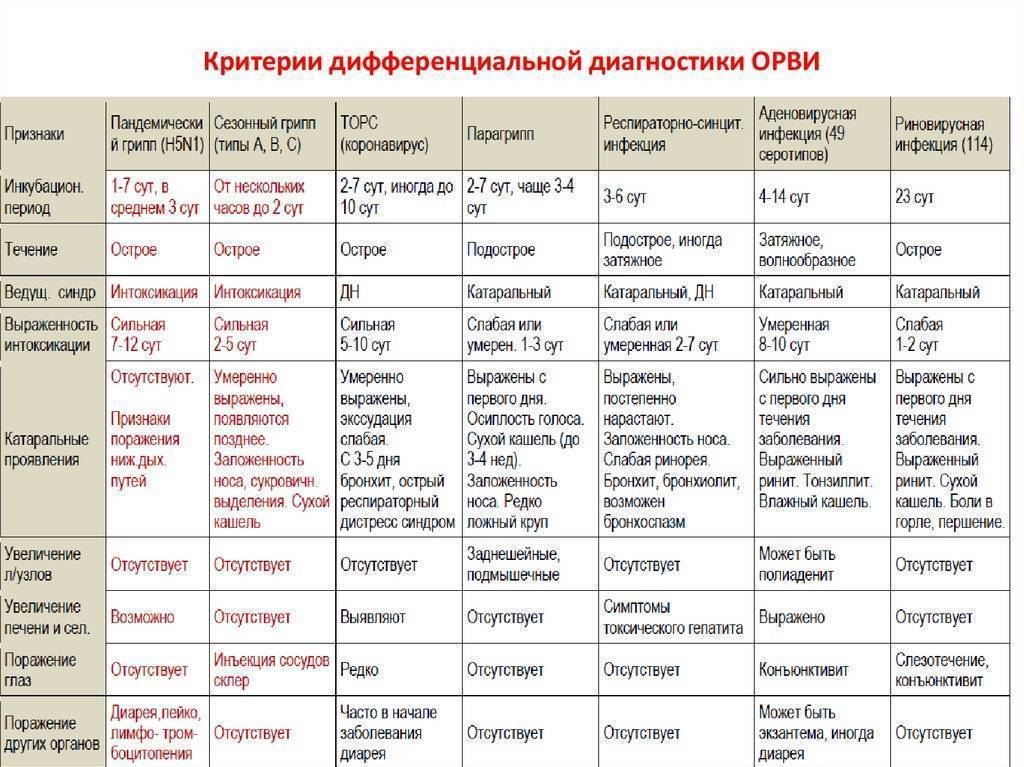
Мир вирусов очень богат и разнообразен, и, несмотря на общие проявления симптомов, существуют еще некоторые различия по клиническим признакам. Именно эти особенности помогают врачу более точно определить возможного возбудителя. Разберем часто встречающиеся вирусы:
- Аденовирусная инфекция
- Риновирусы
- Респираторно-синцитиальная инфекция
- Энтеровирусная инфекция
- Коронавирусная инфекция
Аденовирусная инфекция
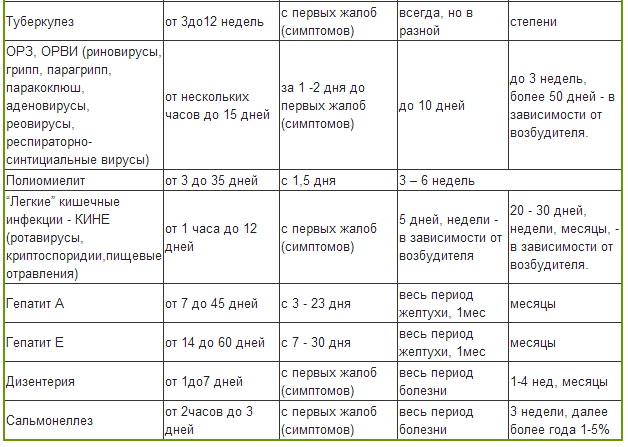
Острое инфекционное заболевание, поражающее слизистые оболочки дыхательных путей, органов зрения, кишечника, лимфоидной ткани. Чаще заболевают дети и лица молодого возраста. Инкубационный период длится до 14 дней.
Основные симптомы:
- ринит (насморк) с обильным слизистым или водянистым отделяемым
- фарингит или тонзиллит
- конъюнктивит
- повышение температуры 37-38°C и выше
Возможны проявления ларингита, трахеита, бронхита, увеличение нескольких групп лимфатических узлов, увеличение селезенки и печени. У детей возможна диарея, боли в животе.
Риновирусы
Острое, очень заразное инфекционное заболевание. Основным и ведущим симптомом является насморк (ринит) с очень обильными водянистыми выделениями.
Основные симптомы:
- выраженный ринит
- сухой кашель
- возможно развития синусов и отита
- иногда повышение температуры до 37°C и чуть выше
У маленьких детей болезнь протекает тяжелее, чем у взрослых. Осложнения наблюдаются редко.
Респираторно-синцитиальная инфекция
Заболевание, которое характеризуется лихорадкой и развитием бронхита. Чаще болеют дети, особенно до 2 лет. Инкубационный период длится от 3-6 суток.
Основные симптомы:
- постоянный приступообразный сухой кашель, влажный кашель
- повышение температуры до 37-38°C и выше
- чихание
- фарингит (редко)
Энтеровирусная инфекция
Это группа острых инфекционных болезней, вызываемых кишечными вирусами и характеризующуюся разнообразием вариантов клинического течения. Чаще всего болеют дети. Инкубационный период длится от 1 до 10 дней.
Основные симптомы:
- внезапный подъем температуры до 38-40°С
- головная боль, общее недомогание, головокружение, слабость
- тошнота и рвота
- явления тонзиллофарингита с проявлением сыпи в виде множественные красных пузырьков на дужках, мягком небе в начале заболевания
- ринит
- сухой или влажный кашель
- часто сочетается с другими синдромами – кишечными расстройствами, болью в мышцах
Коронавирусная инфекция
Это группа инфекционных заболеваний, в большинстве случаев проявляется ринитом с обильными водянистыми выделениями из носа при отсутствии симптомов интоксикации и лихорадки, но с поражением нижних дыхательных путей. Инкубационный период составляет 1-14 дней.
Основные симптомы:
- Легкое течение
- ринит
- повышение температуры до 37-38°С
- головная боль, головокружение
- боль в мышцах и суставах
- боль в глазных яблоках
Осложненное течение:
- повышение температуры выше 38°С
- сухой кашель
- одышка
- чувство нехватки воздуха
- головная боль, головокружение
- боль в мышцах и суставах
- боль в глазных яблоках
Возможны кишечные проявление в виде боли в животе, вздутия, диареи.
У большинства больных (80-90%) заболевание заканчивается выздоровлением.
Лечение ОРЗ и ОРВИ у взрослых
Против вирусов антибиотики бессильны. При ОРВИ у взрослых нужно в первую очередь помочь организму справиться с болезнью и избежать осложнений.
Немедикаментозная терапия
Много пить. Обильное теплое питье – один из ключевых факторов на пути к выздоровлению. Вода нужна для того, чтобы вывести токсины, не дать слизи загустеть и спровоцировать еще большее воспаление. При высокой температуре организм теряет много жидкости, так что ее восполнение нужно еще и для предотвращения обезвоживания. Идеально подходит теплое питье – вода (простая или с лимоном), клюквенный морс, имбирный чай, компоты.Обеспечить оптимальную влажность помещения. Больному влажный воздух еще нужнее, чем здоровому. Ведь пересохшая слизистая провоцирует загустение мокроты и, как следствие, затрудняет дыхание.Использовать мазь Доктор МОМ Фито. Это средство помогает облегчить основные симптомы простуды, включая заложенность носа, головную и мышечную боль.Промывать нос. Соляной раствор уменьшает количество бактерий и помогает уменьшить воспаление.
Медикаментозное лечение
Медикаментозная терапия острых респираторно-вирусных инфекций у взрослых включает применение противовирусных препаратов
Лекарственные средства этой группы важно принимать с первых часов заболевания. Если же у вас уже поднялась температура, вы чувствуете общую «разбитость», то значит, что вирус уже проник в организм, и противовирусные препараты не помогут.Для лечения острого сухого кашля, нередко сопровождающего ОРВИ, необходимо назначать препараты для разжижения и облегчения отделения мокроты, например, муколитические средства растительного происхождения (в частности, сироп от кашля Доктор МОМ)
Этот комплексный фитопрепарат, содержащий в своем составе экстракты 10 лекарственных растений, не только оказывает отхаркивающее действие, но и обладает противовоспалительными свойствами.
Симптомы Аденовирусной инфекции:
Длительность инкубационного периода варьирует от 1 дня до 2 нед, чаще составляя 5-8 сут. Заболевание начинается остро с развития слабых или умеренных явлений интоксикации: озноба или познабливания, несильной и непостоянной головной боли, миалгий и артралгий, вялости, адинамии, снижения аппетита. Со 2-3-го дня болезни начинает повышаться температура тела, чаще она остаётся субфебрильной в течение 5-7 дней, лишь иногда достигая 38-39 °С. В редких случаях возможны боли в эпигастральной области и диарея.
Одновременно развиваются симптомы поражения верхних дыхательных путей. В отличие от гриппа рано появляется умеренная заложенность носа с обильным серозным, а позже – серозно-гнойным отделяемым. Возможны боли в горле и кашель. Через 2-3 дня от начала заболевания больные начинают жаловаться на боли в глазах и обильное слезотечение.
При осмотре больных можно отметить гиперемию лица, инъекцию склер, иногда папулёзную сыпь на коже. Часто развивается конъюнктивит с гиперемией конъюнктивы и слизистым, но не гнойным отделяемым. У детей первых лет жизни и изредка у взрослых больных на конъюнктиве могут появиться плёнчатые образования, нарастает отёк век. Возможно поражение роговицы с образованием инфильтратов; при сочетании с катаральным, гнойным или плёнчатым конъюнктивитом обычно процесс сначала носит односторонний характер. Инфильтраты на роговице рассасываются медленно, в течение 1-2 мес.
Конъюнктивит может сочетаться с проявлениями фарингита (фарингоконъюнктивальная лихорадка).
Слизистая оболочка мягкого нёба и задней стенки глотки незначительно воспалена, может быть зернистой и отёчной. Фолликулы задней стенки глотки гипертрофированы. Миндалины увеличены, разрыхлены, иногда покрыты легко снимающимися рыхлыми беловатыми налётами разнообразной формы и размеров. Отмечают увеличение и болезненность при пальпации подчелюстных, нередко шейных и даже подмышечных лимфатических узлов.
Если воспалительный процесс дыхательных путей принимает нисходящий характер, возможно развитие ларингита и бронхита. Ларингит у больных аденовирусной инфекцией наблюдают редко. Он проявляется резким «лающим» кашлем, усилением болей в горле, охриплостью голоса. В случаях бронхита кашель становится более стойким, в лёгких выслушивают жёсткое дыхание и рассеянные сухие хрипы в разных отделах.
Период катаральных явлений иногда может осложниться развитием аденовирусной пневмонии. Она возникает через 3-5 дней от начала заболевания, у детей до 2-3 лет может начаться внезапно. При этом нарастает температура тела, лихорадка принимает неправильный характер и продолжается длительно (2-3 нед). Кашель становится сильнее, прогрессирует общая слабость, возникает одышка. Губы принимают цианотичный оттенок. При ходьбе одышка нарастает, появляется испарина на лбу, усиливается цианоз губ. По рентгенологическим признакам пневмония может быть мелкоочаговой или сливной.
У детей раннего возраста в тяжёлых случаях вирусной пневмонии возможны пятнисто-папулёзная сыпь, энцефалит, очаги некроза в лёгких, коже и головном мозге.
Патологические изменения со стороны сердечно-сосудистой системы развиваются лишь при редких тяжёлых формах заболевания. Характерны приглушение тонов сердца и мягкий систолический шум на его верхушке.
Поражения различных отделов дыхательных путей могут сочетаться с нарушениями со стороны ЖКТ. Возникают боли в животе и дисфункция кишечника (диарея особенно характерна для детей младшего возраста). Увеличиваются печень и селезёнка.
Аденовирусная инфекция чаще поражает детей и лиц среднего возраста. Заболевание в среднем продолжается от нескольких дней до 1 нед, но при длительной задержке вируса в организме возможно рецидивирующее течение, при этом инфекция затягивается на 2-3 нед.
По преобладанию тех или иных симптомов и их сочетанию выделяют несколько форм болезни:
• ОРВИ;
• ринофарингит;
• ринофаринготонзиллит;
• ринофарингобронхит;
• фарингоконъюнктивит (фарингоконъюнктивальная лихорадка);
• конъюнктивит и кератоконъюнктивит;
• пневмония и др.
Осложнения аденовирусной инфекции
Наиболее типичны отиты и гнойные синуситы, обструкция евстахиевой трубы у детей вследствие длительной гипертрофии лимфоидной ткани в глотке, ларингоспазм (ложный круп), вторичные бактериальные пневмонии, поражения почек. Прогноз заболевания обычно благоприятный.
Причины простуды у детей
Вирусы и бактерии – главные враги детского организма. Именно они являются изначальной причиной простудных заболеваний.
Дети более уязвимы к вирусам и бактериям, чем взрослые люди, особенно зимой. Недостаток витаминов, малая активность и стресс ведут к ослаблению иммунитета, особенно в холода. Ослабленный иммунитет легко пропускает в организм вредителей и те начинают активно размножаться3.
Главным источником заражения является другой ребёнок, заразившийся в свою очередь от третьего ребёнка. Вирус или бактериальная инфекция могут пройти большой путь, прежде чем прорваться с боем в ослабленный организм. Чаще всего заражение происходит воздушно-капельным путем, далее следует контактное заражение. Любой предмет, которого касался зараженный ребёнок, содержит угрозу, даже безобидный с виду плюшевый слон3.
Вирусы имеют тенденцию к накоплению, особенно в непроветриваемом помещении. Они могут существовать без носителя вплоть до недели. Не стоит говорить, что при таком раскладе детский сад является идеальным местом распространения инфекции. В рамках детского сада начинается местная пандемия, когда каждый ребёнок в садике часто болеет простудными заболеваниями. Слабый иммунитет детей не справляется, и вся детская группа отправляется по домам на принудительное лечение4.
Именно иммунитет ответственен за защиту организма ребёнка от любых инфекций, включая респираторные. Термин «иммунитет» знаком каждому, но мало кто понимает его реальное действие и особенности.
Большинство считают иммунитет неким барьером между ребёнком и инфекцией. В целом, это правильное определение, но все намного сложней. Прежде чем иммунитет вступит в силу, вирусам и бактериям необходимо столкнуться с другими видами защиты. Например, кожа ребёнка обладает высокой плотностью и не пропустит вирус или бактерию. Попадая с рук ребенка на слизистую оболочку, инфекция столкнется с химической защитой – лизоцим в слюне, слезная жидкость и кислота в желудке.
Пройдя подобную оборону и закрепившись внутри организма, вирус или бактерия будут атакованы самим организмом, который постарается «выжечь» очаг заражения. Возникнет воспаление, местное повышение температуры и отек, который должен затормозить распространение инфекции.
После в дело вступают клетки защитники – нейтрофилы и макрофаги. Их главной целью является обнаружение вируса или бактерии и их поглощение. Все подобные защитные реакции организма объединяются под словосочетание «неспецифический иммунитет».
Если подобные действия не привели к успеху, то за дело берется сам иммунитет, который отправляет на поле боя антитела, вырабатываемые лимфоцитами. Антитела находят клетки возбудителя инфекции и нейтрализуют их, прекращая размножение. Сами лимфоциты вырабатываются во всем организме, но основным источником служит костный мозг и лимфоузлы4.
Формирование иммунной системы ребенка продолжается даже в подростковом возрасте. В естественной защите маленьких детей еще много слабых мест. Ослабляют детский организм такие факторы, как:
- Неправильный прикорм с недостатком или переизбытком питательных веществ;
- Сбои в желудочно-кишечном тракте;
- Хронические заболевания и воспалительные процессы (насморк, гайморит, увеличенные аденоиды);
- Плохая экология и т.д.
Возбудитель при этом легче преодолевает защитные барьеры, и простуда у ребенка развивается очень быстро.