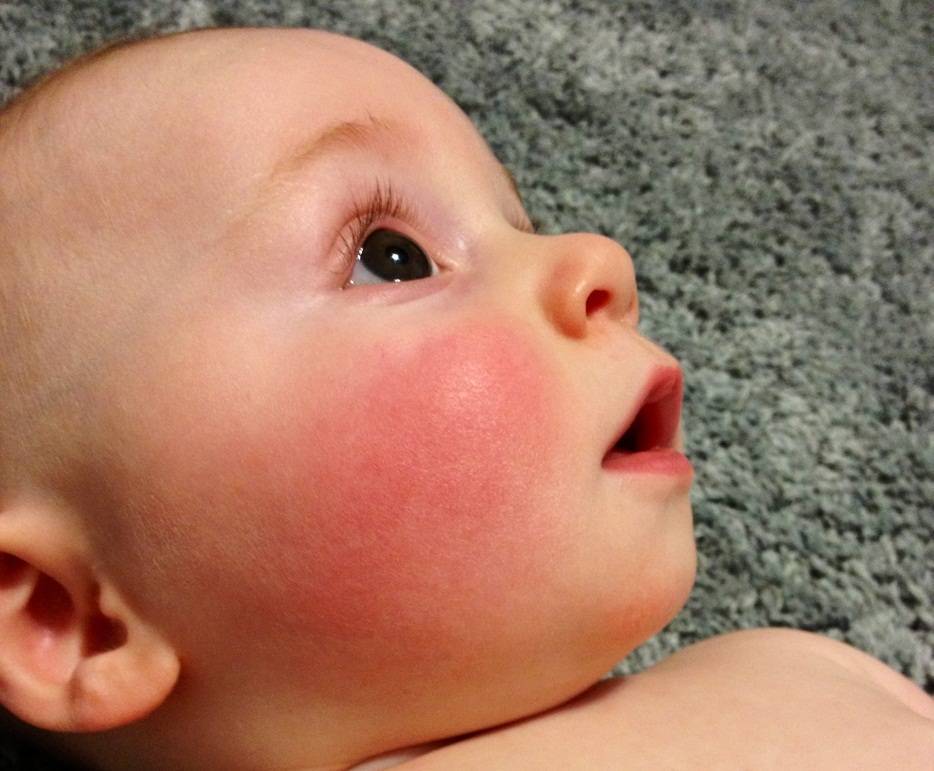
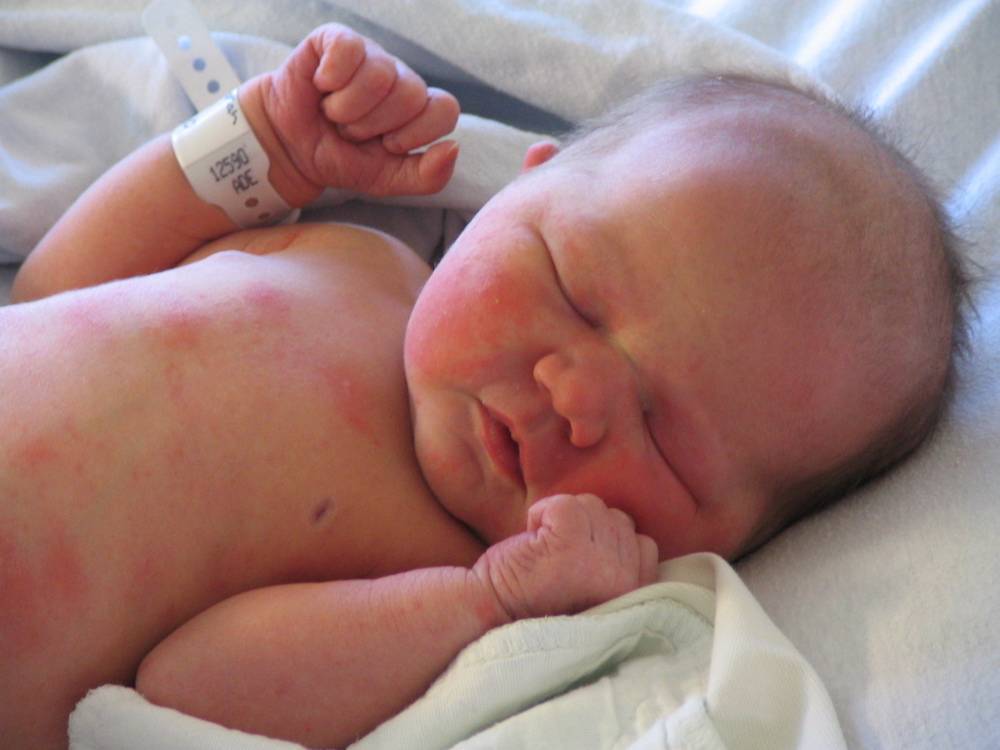
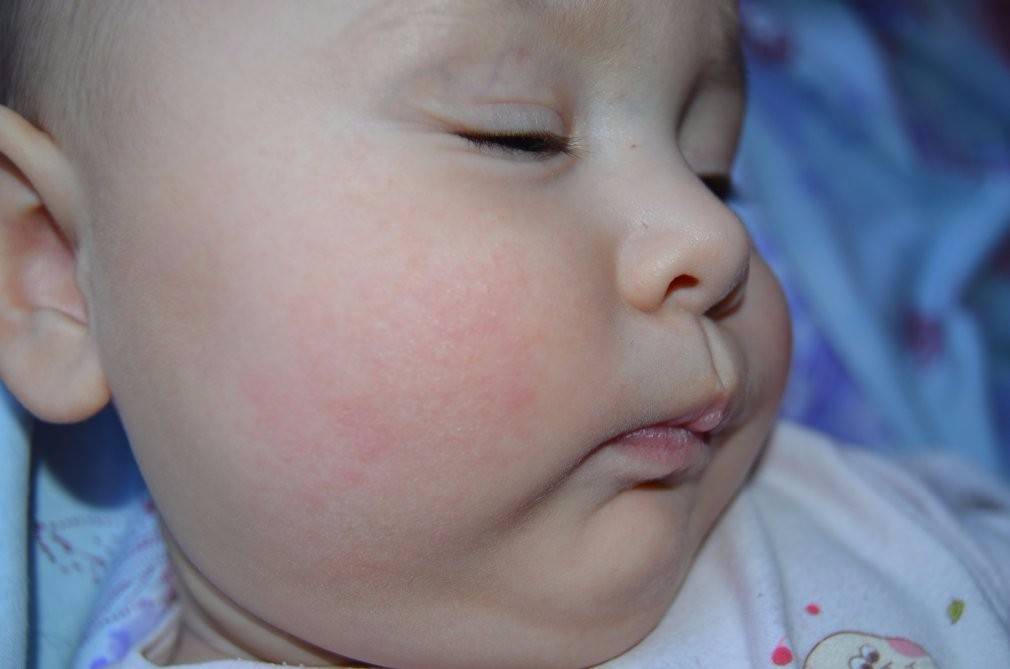
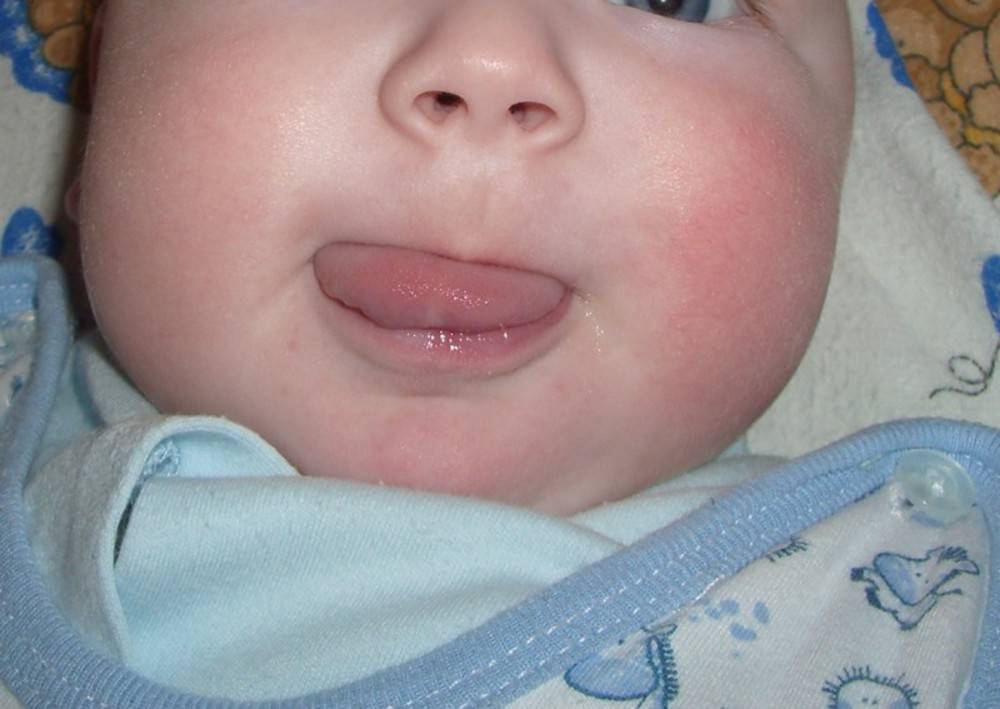
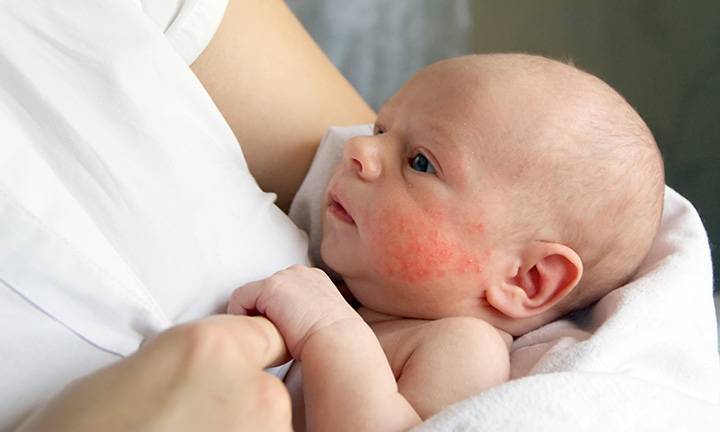
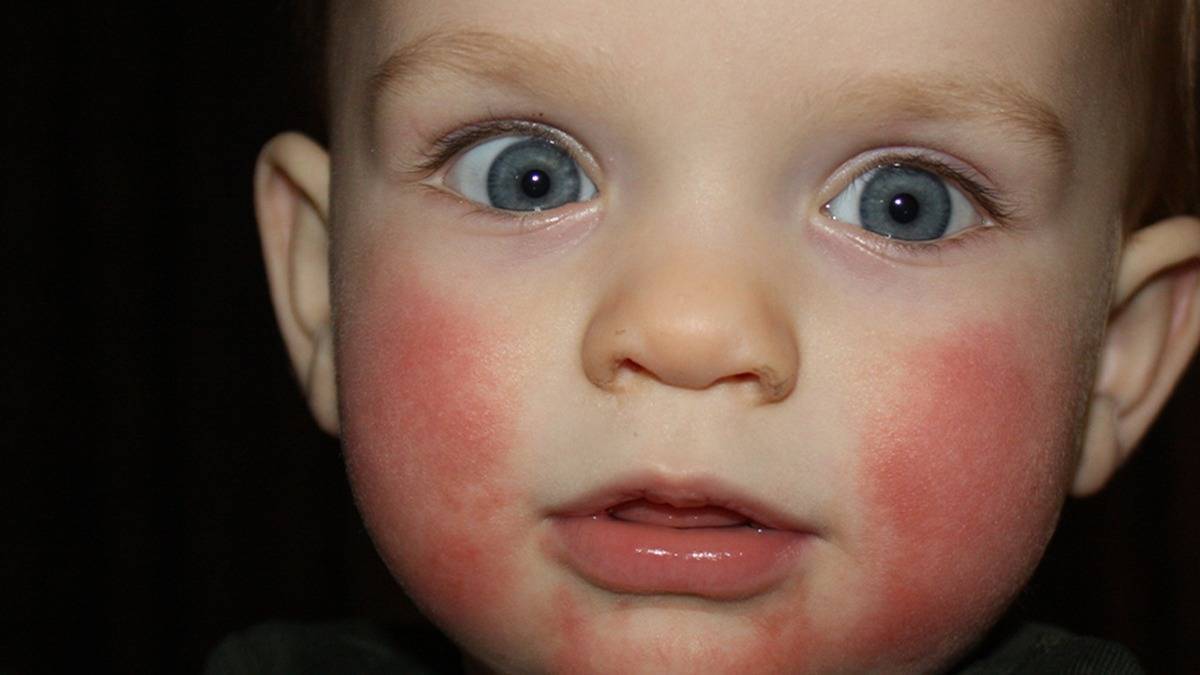
Пищевая аллергия
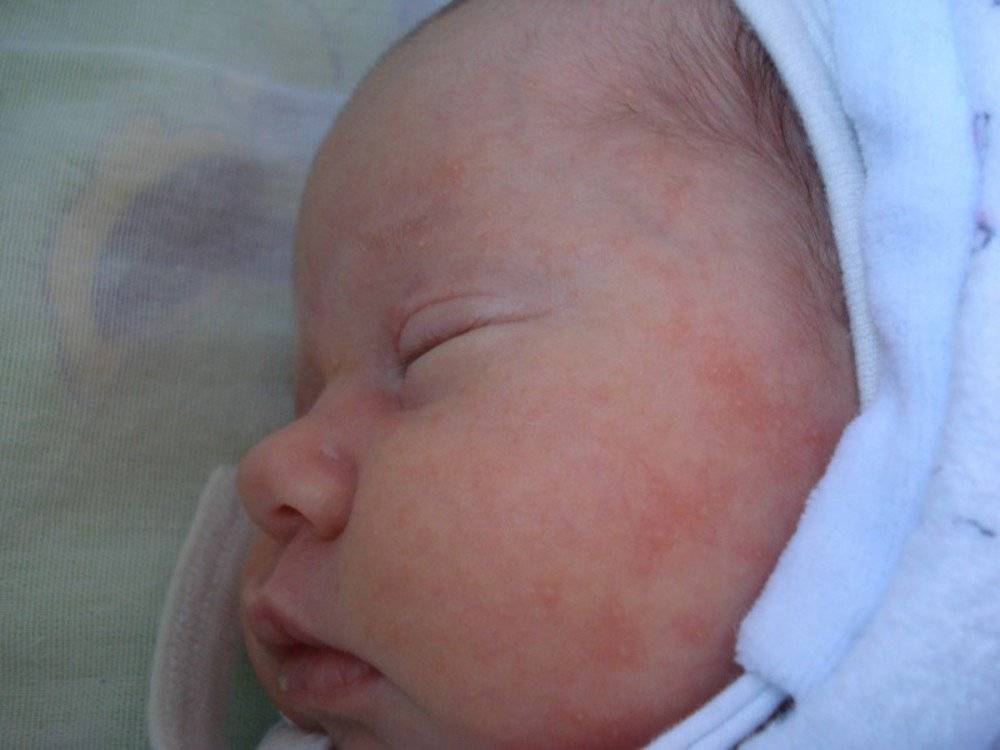
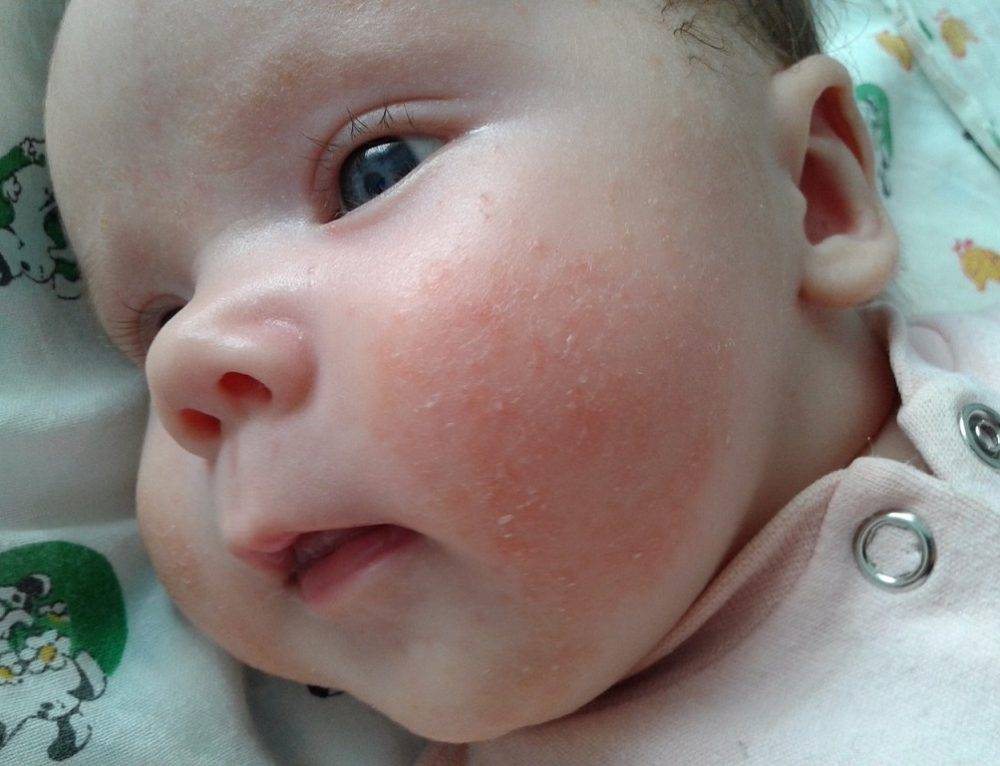
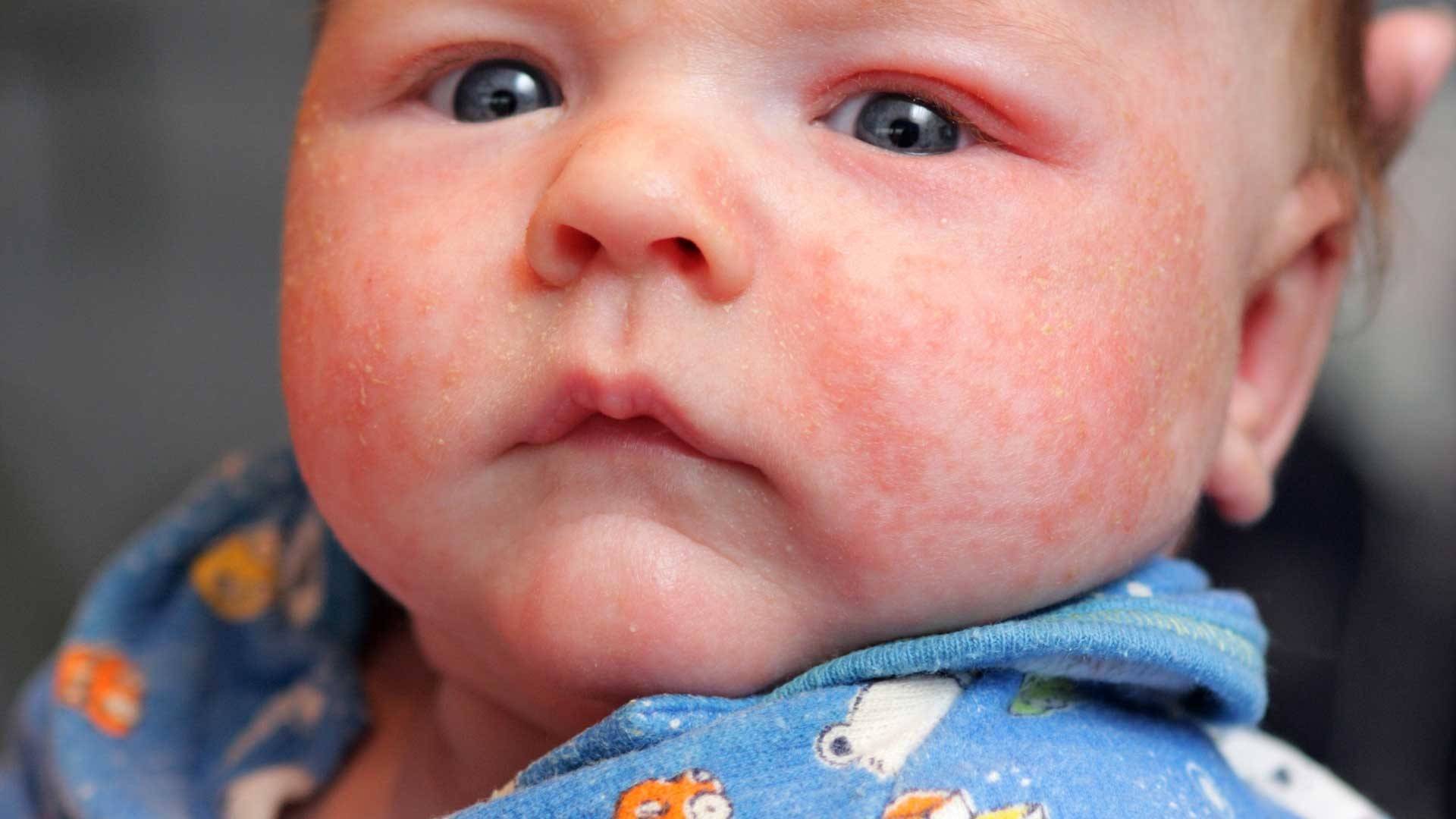
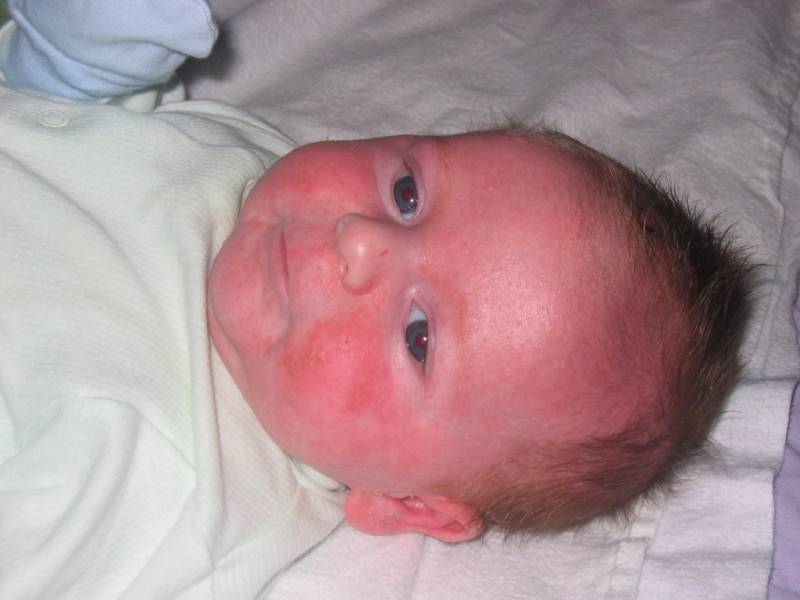
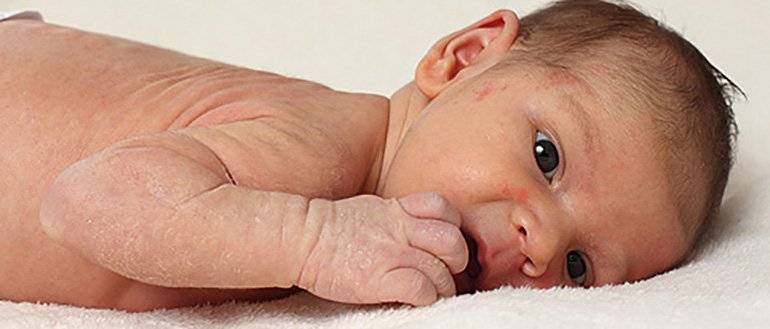
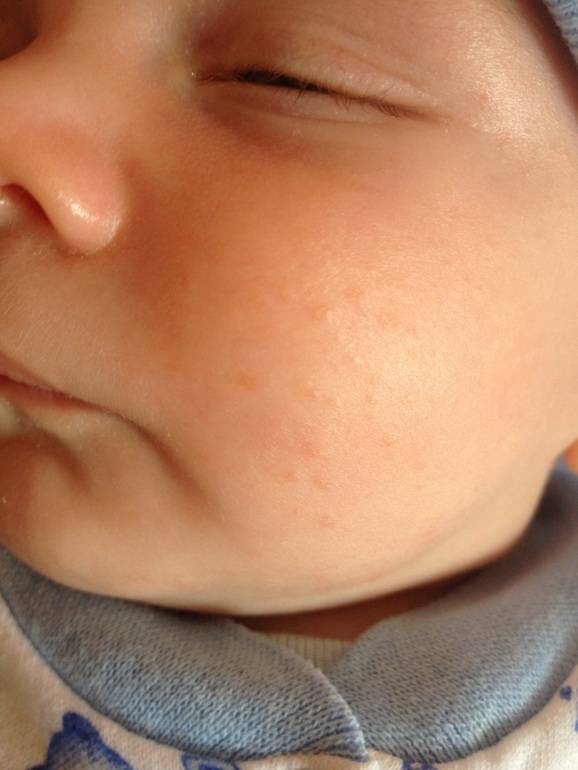
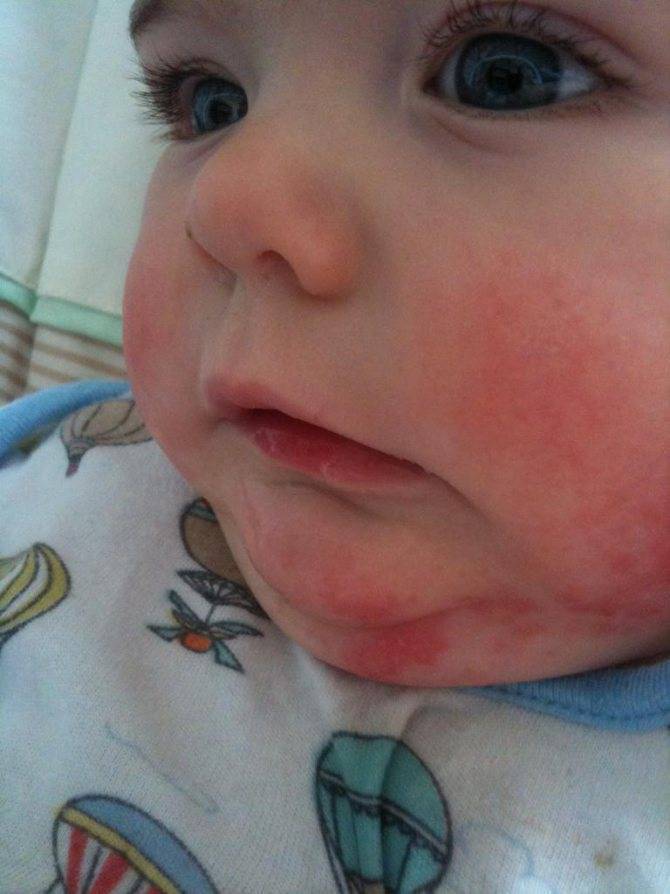
Может ли быть аллергия на грудное молоко? Увы, от этого не застрахован даже новорожденный младенец. Если опустить наследственные факторы, аллергия на грудное молоко чаще всего связана с рационом питания кормящей мамы. Поэтому основа лечения в данном случае — тщательный анализ и корректировка маминого меню. В первую очередь, исключаются потенциальные аллергены: коровье молоко (иммунная система малыша рассматривает коровий белок как чужеродный), куриные яйца, рыба и морепродукты, грибы, орехи, мед и ярко окрашенные овощи и фрукты. В первые 2–3 месяца жизни у крохи только формируется пищеварительный тракт и отсутствуют защитные ферменты, поэтому молодая мама должна быть крайне внимательна к тому, что она ест. Еще лучше — при первых же признаках аллергии начать записывать свое ежедневное меню. Этим вы значительно облегчите дальнейшую работу с аллергологом при постановке диагноза и назначении лечения.
Помощь врача также необходима, если малыш находится на искусственном питании и у мамы есть подозрения, что аллергическую реакцию вызывают компоненты детской смеси. В таком случае, после проведенного обследования, аллерголог назначит ребенку гипоаллергенное питание.
Какие же симптомы аллергии у грудного ребенка? Попадание в организм малыша чужеродного антигена может выражаться по-разному:
разнообразной сыпью;
шелушением кожи на щечках;
опрелостями;
постоянной заложенностью носа;
обильными срыгиваниями;
рвотой и жидким стулом;
затрудненным дыханием;
отеком Квинке (в крайне редких случаях).
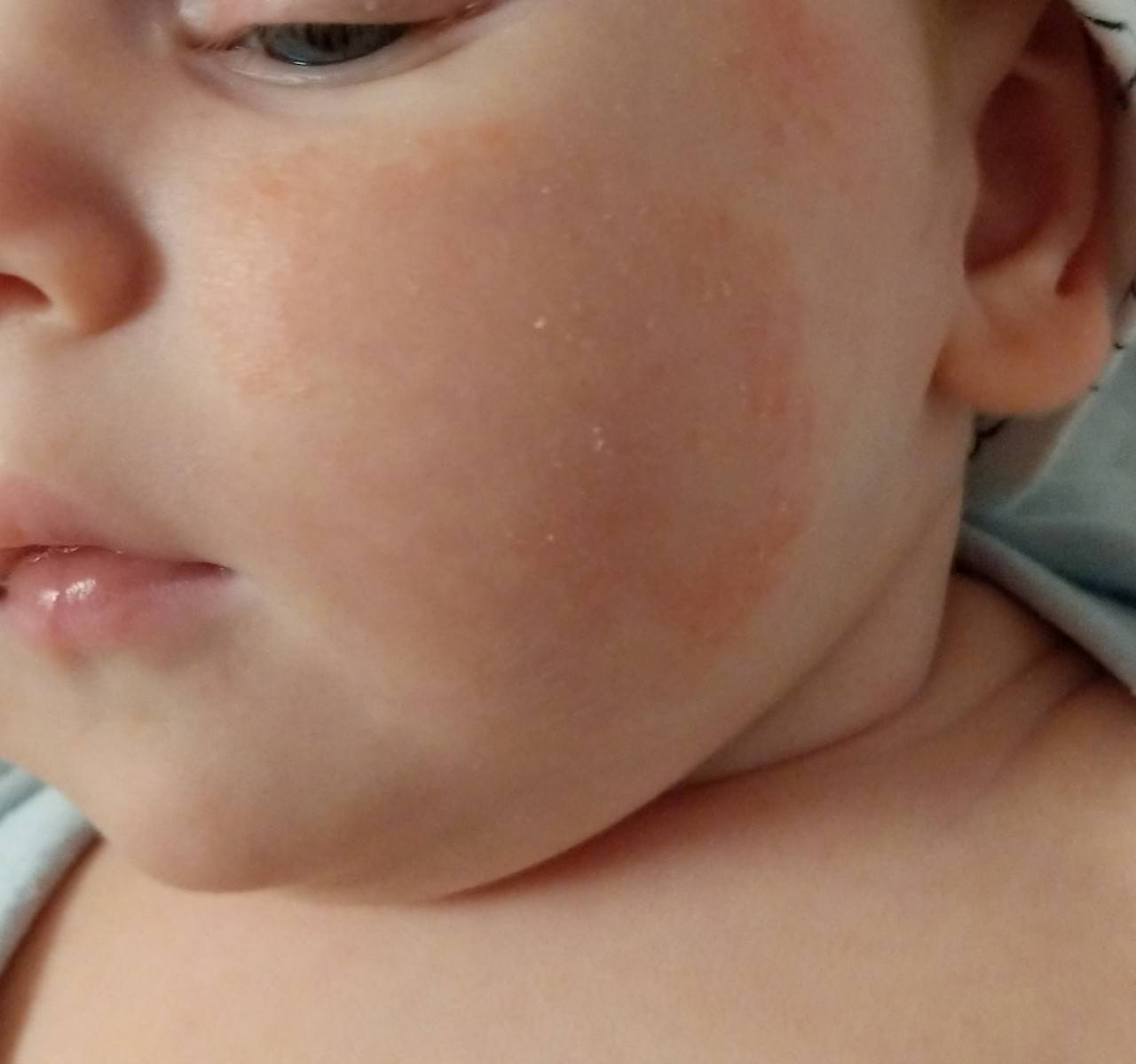
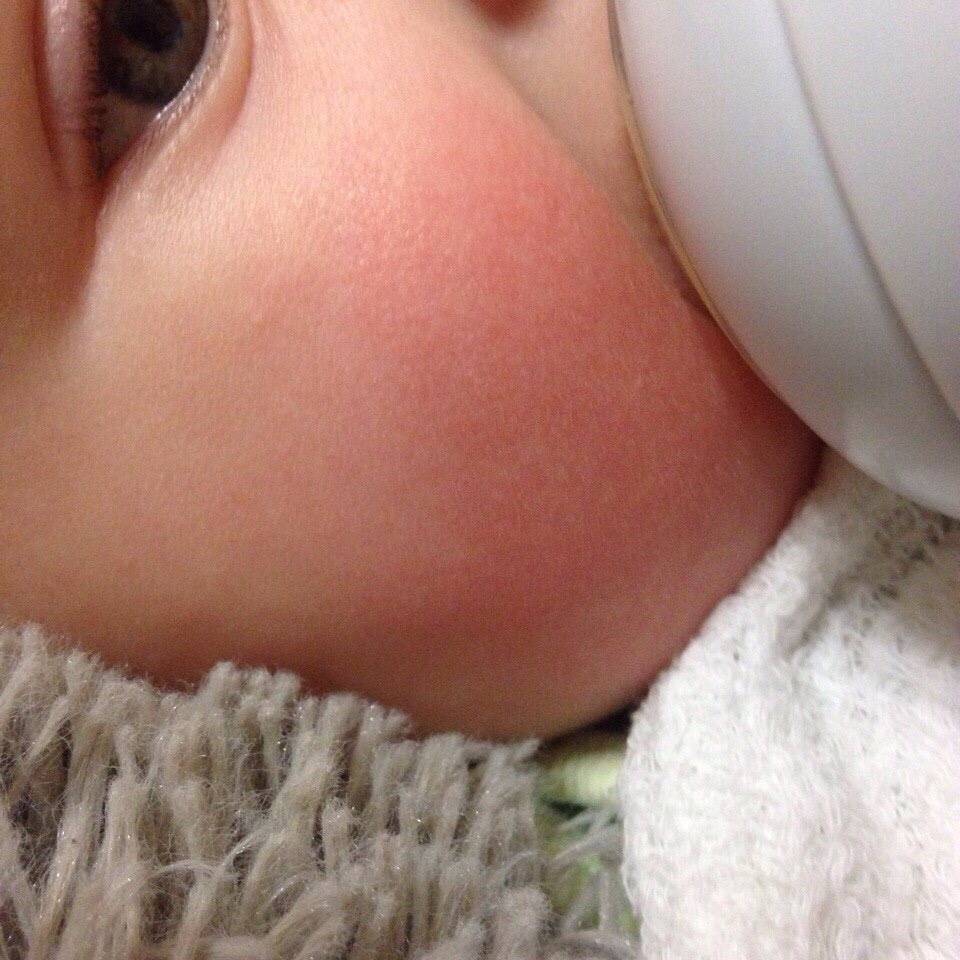
Согласитесь, некоторые из этих симптомов крайне схожи с потницей и диатезом. Как же правильно их идентифицировать? Потница в виде мелких пузырьков в складках кожи и на шее обычно не доставляет дискомфорта малышу и бесследно проходит через 2–3 дня (при условии отсутствия перегрева в дальнейшем). Диатез же не что иное, как первый звоночек, заставляющий маму серьезно задуматься о склонности ребенка к аллергии. Он непосредственно связан с адаптацией крохи во внешней среде и формированием его желудочно-кишечного тракта. Самыми распространенными причинами диатеза являются сухой воздух, хлорированная вода, стиральные порошки и, конечно же, неправильный рацион мамы. Диатез проявляется жидким стулом, яркой сыпью, красными щеками, но при правильной терапии проходит бесследно уже в первые годы жизни.
Чесотка
Чесотка — это очень заразная кожная болезнь, которая поражает людей разных возрастов. Возбудителем чесотки является кожный паразит — чесоточный зудень. Это крохотный, незаметный на глаз клещ, который проделывает ходы в поверхностных слоях кожи, вызывая нестерпимый зуд.
Сквозь поврежденную кожу легко проникает бактериальная инфекция, что может сопровождаться гнойными заболеваниями кожи.
Новорожденные дети могут заразиться чесоткой при близком контакте с больными взрослыми и другими детьми. На теле грудничка появляются мелкие пятна и едва заметные полоски — ходы, которые очень сильно чешутся и беспокоят ребенка.
Наиболее часто поражаются стопы, ладони, кожа промежности. Диагностику и лечение чесотки проводит врач дерматолог. Обычно назначаются специальные кремы, которыми должны пролечиться все члены семьи.
Классификация пеленочного дерматита
Общепринятой классификации в медицине на данный момент не существует. В зависимости от факторов, спровоцировавших явление, а также от локализации и уровня тяжести раздражения, можно выделить следующие виды пеленочного дерматита:
- дерматит, возникший в результате трения – наиболее часто встречающаяся форма заболевания, вызванная контактом кожи ягодиц и внутренней стороны бедер с мочой и калом, обычно встречается у грудных детей второй половины первого года жизни (7-12 месяцев);
- контактный ирритантный пеленочный дерматит – покраснения и высыпания локализуются в области лобка, анального отверстия, внутренней части бедер и нижней части живота, уровень поражения может варьировать от слабого покраснения до сильного раздражения с появлением папул и эрозий;
- дерматит, осложненный кандидозом – причиной заболевания являются грибки кандида, для заболевания характерно наличие эриматозных пятен на выпуклых поверхностях и в паховых складках, высыпания локализуются на нижней части живота, на попе, могут выходить за пределы подгузника.
Для того, чтобы определить, чем лечить пеленочный дерматит, обращают внимание на причины, его спровоцировавщие. Иногда достаточно чаще менять памперс и уделить больше внимания гигиене кожи ребенка
Если пеленочный дерматит вызван грибками, требуется применение противогрибковых средств. Для этого нужно рассмотреть, почему возникает раздражение от подгузников.
Виды дифтерии
Патологический процесс классифицируется по степени тяжести и локализации поражения. В 9 случаях из 10 дифтерия поражает верхние дыхательные пути, чаще всего страдает глотка. Намного реже диагностируются случаи развития дифтерии носа, половых органов, кожных покровов. Крайне редко отмечается развитие дифтерии глаза. Наглядно ознакомиться в разновидностями болезни можно на фото к статье.
Заболевание носа
В большинстве случаев дифтерия носа развивается параллельно с аналогичным заболеванием ротоглотки. Признаки интоксикации при этой форме дифтерии незначительны, отмечается повышение температуры тела пациента в пределах одного градуса. Данный вид дифтерии сопровождается следующими признаками:
- отечность подкожной клетчатки шеи и щек (при токсической форме патологического процесса);
- пленчатые налеты в носовой полости;
- появление мокнущих участков в области лба, щек и крыльев носа, которые со временем преобразуются в засохшие корочки;
- кровянисто-гнойное или серозно-гнойное отделяемое из носа.
Дифтерия зева
Патологический процесс в области зева развивается у большинства детей, заразившихся дифтерией. У малышей, которые прошли иммунизацию, болезнь протекает в легкой форме, без осложнений. Как правило, спустя 7-9 дней с момента проявления первых симптомов при адекватном лечении ребенок полностью выздоравливает.
При системном воздействии экзотоксина, попадающего в организм непривитого пациента, и отсутствии своевременной медицинской помощи, через неделю после начала болезни она может переходить в более тяжелую токсическую форму. В любом случае для дифтерии зева характерен комплекс признаков, которые позволяют быстро дифференцировать ее от других заболеваний:
- увеличенные шейные лимфоузлы;
- пленчатый налет белого цвета на миндалинах (спустя трое суток пленка меняет оттенок на серо-желтый или серый);
- миндалины краснеют и отекают;
- незначительное повышение температуры тела.
Переход заболевания в токсическую форму характеризуется резким ухудшением состояния пациента. Это объясняется сильной интоксикацией организма вследствие интенсивной жизнедеятельности возбудителей заболевания.
Для токсической формы дифтерии зева у ребенка характерна следующая специфическая симптоматика:
- болезненность шейных лимфоузлов, которые сильно увеличиваются;
- отечность подкожной клетчатки в шейной области, иногда – в районе грудной клетки;
- распространение налета на все ткани носоглотки;
- отечность миндалин, мягкого и твердого неба;
- гнусавость голоса;
- боли в животе;
- многократная рвота;
- ксеротомия;
- бледность кожных покровов;
- апатия;
- сонливость;
- сильные головные боли;
- жар до 41 градуса.
Инфекция гортани (дифтерийный круп)
Дифтерия гортани также является распространенной формой патологии, поражающей детей в возрасте от 8 до 10 лет.
Осиплый голос, афония, характерный отрывистый кашель – это основные признаки, по которым можно заподозрить развитие этого заболевания у детей.
Патологический процесс в гортани развивается постепенно, специалисты выделяют три стадии заболевания:
- кашель, сиплый голос, повышенная температура 37 градусов;
- стенотическая стадия – развивается спустя 1-2 суток с момента появления первых симптомов, характеризуется отечностью слизистых оболочек, появляется стеноз гортани, на поверхности слизистой формируется характерная дифтерийная пленка;
- асфиксия – у пациента проявляется сонливость, он становится слабым и вялым, отмечается усиленное потоотделение и учащенное сердцебиение, высок риск летального исхода.
Другие разновидности дифтерии
В некоторых случаях дифтерия поражает кожные покровы, половые органы, глаза пациента. Если патология развивается на коже, на ней появляется налет грязно-серого оттенка, отмечается гиперемия, любые повреждения (даже мелкие царапины) заживают очень долго. Заболевание глаз по симптомам похоже на конъюнктивит с образованием серых пленок на конъюнктиве.
Симптомы
В зависимости от раздражителя, который спровоцировал появления кожной аллергии, выделяют несколько видов сыпи. Возможные экзантемы (общее название сыпей) на кожных покровах ребенка делятся на такие виды:
- пустулы — полостной элемент кожной сыпи, заполненный гноем;
- бляшки — патологические элементы с четкими краями;
- пятна (макулы) — локальное изменение цвета кожного покрова;
- везикулы — водянистые образования;
- пузыри — крупные водянистые образования, достигающие в диаметре более 0,5 см.
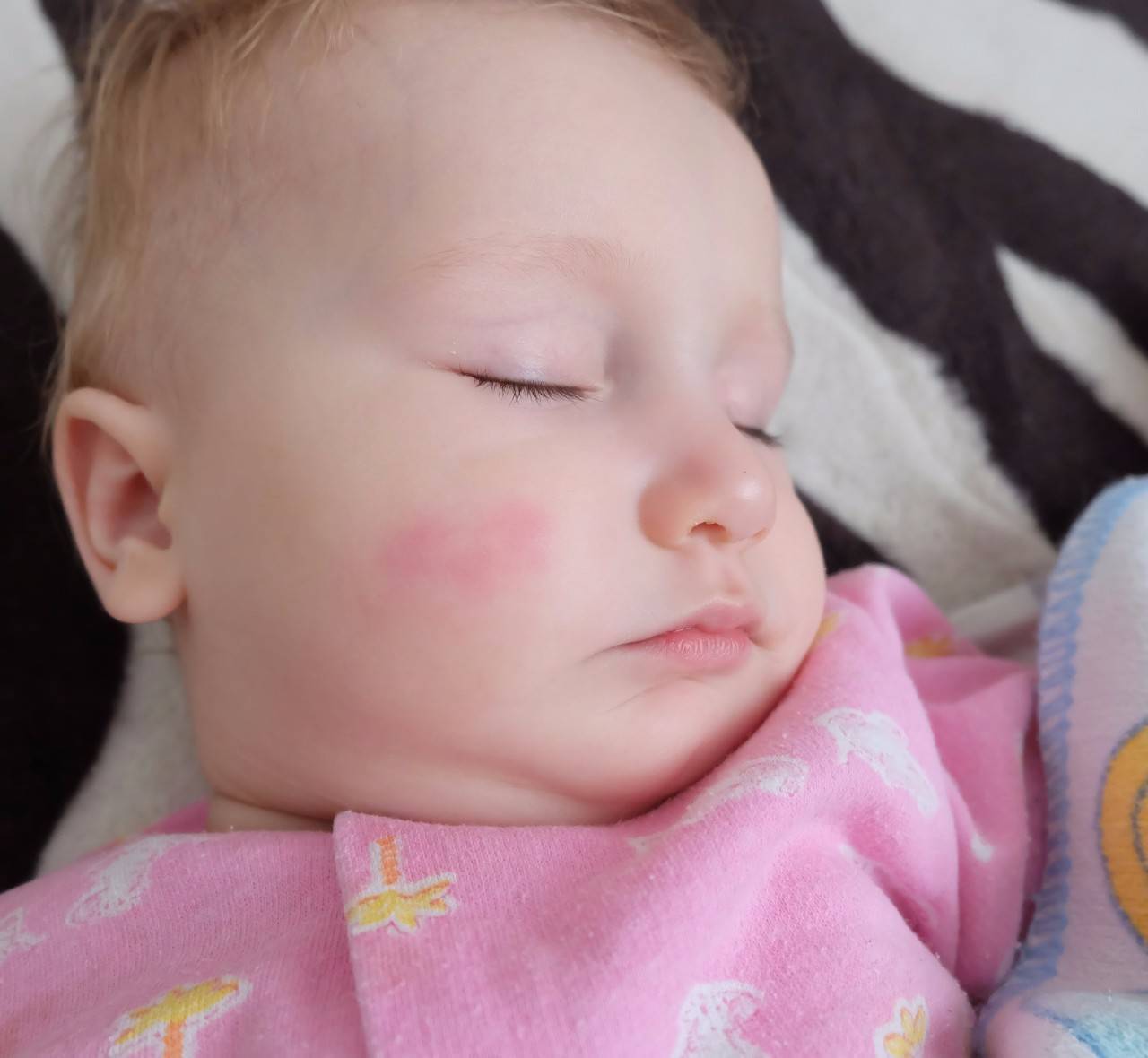
Если у малыша развилась пищевая аллергия, то высыпания прежде всего обнаруживаются на щеках или в периоральной области. Если ребенок столкнулся с контактной аллергией, то сыпь на кожных покровах появится там, где произошло непосредственное соприкосновение с аллергеном. Если в качестве аллергена выступают лекарственные средства, то проявления аллергии на коже будут локализованы прежде всего в области лимфатических узлов.
Кожную аллергию делят на 3 основных заболевания со своими симптомами:
- Крапивница. Для такой патологии характерно появление мелкой красной сыпи, которая сильно зудит и хорошо заметна на коже. Она не проходит на протяжении 3-24 часов. Затем сыпь исчезает и через время появляется снова на новых участках тела. Наряду с сыпью у 40% пациентов с крапивницей также появляются отеки в области лица, рук и ног. Особенно опасно, когда отечность распространяется на язык и глотку.
- Атопический дерматит (атопическая экзема). Распространенная патология, проявляющаяся преимущественно зудом, высыпаниями. Они чаще всего локализованы на лице, в области локтевых и коленных суставов. У малышей, в семейном анамнезе которых имеется склонность к аллергии, при проявлениях атопии возможно появление зудящей красной сыпи. Также могут появляться мелкие пузырьки, наполненные жидкостью, которые лопаются с образованием мокнущих участков.
- Контактный дерматит. Под воздействием раздражителя или аллергена на кожных покровах развиваются воспалительные процессы. При такой форме дерматита появляются везикулы, кожа краснеет, становится сухой, шелушится. Появляются трещины, границы которых распространяются за пределы области непосредственного контакта с раздражающим веществом.
Аллергия на коже у ребенка может развиваться спустя сутки или двое после непосредственного контакта с веществом. Проявления аллергии могут давать о себе знать на протяжении 2-4 недель. Иногда симптоматика полностью не проходит даже после получения должной терапии.
В зависимости от характера аллергена реакция организма может быть сезонной или круглогодичной. Последнюю провоцируют аллергены, постоянно присутствующие в среде обитания ребенка: домашняя пыль, плесневые грибки, обитающие в ванных комнатах, лекарства, бытовая химия и подобные им. Периоды обострения сезонной аллергии достаточно легко определяются, поскольку связаны с временем года и жизнедеятельностью растений.
Важно! Довольно часто встречается аллергическая реакция немедленного типа, которая подразумевает появление высыпаний на покровах в считанные секунды после контакта с раздражителем.
Источники
- Федеральные клинические рекомендации. Дерматовенерология 2015. Болезни кожи. Инфекции, передаваемые половым путем. — 5-е изд. перераб. и доп. — М:Деловой экспресс, 2016. — 768 с.
- В.М. Козин, Ю.В. Козина, Н.Н. Янковская «Дерматологические болезни и инфекции, передаваемые половым путем: Учебно-методическое пособие» – Витебск: ВГМУ, 2016. – 409 с.
- П.Д. Гуляй. «Кожные и венерические болезни: Учебное пособие» – Гродно: Гродненский государственный медицинский университет, 2003. – 182 с.
- Ю.В.Одинец, М.К.Бирюкова «Атопический дерматит, аллергический ринит, крапивница у детей : метод. указ. для студ. и врачей-интернов» – Харьков: ХНМУ, 2015. – 52 с.
- С. А. Бутрий «Здоровье ребенка: современный подход. Как научиться справляться с болезнями и собственной паникой» — «Эксмо», 2018.
Какой вид сыпи характерен для аллергии
Высыпания на коже при аллергии вызваны вовсе не иммунной реакцией крови на элементы аллергии. Всему виной гаптены — простые химические соединения, не обладающие иммуногенностью. Но они имеют свойство соединяться с белком-носителем. Прикрепляясь к макромолекуле, новообразовавшийся комплекс синтезирует иммуноглобулины. Организмом он воспринимается как инородный, провоцируя повышение уровня лейкоцитов. В итоге кожа покрывается красными пятнами разных размеров и разной локализации.
Аллергическая сыпь характеризуется следующими характеристиками:
- Она не всегда вызывает зуд и повышение температуры;
- Сопровождается отёком лица, век, насморком;
- Область высыпания соответствует местам соприкосновения кожи в аллергеном (при аллергии на украшения — на запястье или пальцах, на дезодорант — в области подмышек, на косметику — на веках или вокруг рта);
- Анализ крови показывает повышение количества эозинофилов;
- Биохимический анализ крови остаётся без изменений.
Самая распространённая форма сыпи при аллергии — крапивница. По внешнему виду она напоминает розовые пятна, появляющиеся на коже после контакта с крапивой. Крапивница — это реакция на пыльцу, косметику, пыль. Часто локализуется на сгибах локтей, коленей и запястья. Сопровождается сильным зудом и шелушением кожи.
В зависимости от аллергена сыпь имеет следующие виды:
- Аллергия на пищу. Представляет собой эритематозную сыпь в виде шероховатых пятен, возвышающихся над поверхностью эпидермиса. Характерная черта пищевой аллергии — сильный зуд.
- Холодовая аллергия. Возникает при контакте открытых участков кожи с холодом (воздухом, водой). Хоть непосредственно холод не провоцирует аллергическую реакцию, он является пусковым механизмом для аллергической реакции на неправильное функционирование щитовидной железы, селезёнки и пр. Холодовая аллергия сопровождается слезоточивостью, выделениями из носа, а также появлением белесоватых и розовых, похожих на расчёсы, пятен на коже, которые исчезают сами собой спустя некоторое время. Если у человека хотя бы раз случилась аллергия на холод, ему нужно обратиться к врачу, чтобы узнать истинную причину сбоя в работе организма.
- Аллергия (атопический дерматит) на пыль/шерсть животных. Она часто диагностируется у детей. Проявляется в виде зудящей сыпи, сопровождается повышенной сухостью кожи. В некоторых случаях имеются мокнущие язвы. Самый простой тест по выявлению атопического дерматита: возьмите обыкновенную школьную линейку и надавите на область сыпи в течение 20 секунд. Если спустя несколько минут на коже сохраняется белая полоса, это атопический дерматит. Если кожа восстановила прежний оттенок — это сыпь другой природы.
- Аллергия на алкоголь. Алкоголь имеет сосудорасширяющее действие. Соответственно, в кровь всасывается больше веществ, в том числе и токсических. чем больше компонентов в составе алкогольного напитка, тем сильнее на него аллергия. Самым «опасным» напитком является абсент, в состав которого входят полынь, анис, фенхель, кориандр, мелисса. Кожа покрывается красными пятнами, как от ожогов. У хронических алкоголиков, ежедневно употребляющих дешёвое вино, красное, словно обветренное лицо является следствием постоянной алкогольной интоксикации организма. Если такая реакция произошла у обычного человека, ему нужно выяснить источник аллергии и обратиться к врачу. Самая большая опасность — это отёк Квинке, когда отекают лёгкие и человек умирает в течение нескольких минут.
Аллергическая сыпь бывает 4 видов: пищевая, контактная, респираторная и дыхательная. Самые большие аллергики —дети. Следует помнить, что не все продукты, употребляемыми взрослыми, подходят детям.
Нельзя сыпь у ребёнка оставлять без внимания. Самой опасной является сыпь, вызванная менингококковой инфекцией. Внешне она напоминает пищевую аллергию, но при этом повышается температура тела. Лучше перестраховаться, и при любом высыпании у малыша необходимо обращаться к врачу.
Что помогает улучшить состояние кожи ребенка
Если вы заметили, что у вашего малыша есть признаки шелушения кожи, но ребенок хорошо себя чувствует, то можно не паниковать. В течение нескольких дней кожа ребенка адаптируется к условиям внешней среды и станет гладкой на ощупь. Если же ребенок беспокойный, а очаги шелушения увеличиваются, приобретают красноватый оттенок и распространяются по телу, не стоит откладывать визит к педиатру.
Еще до консультации с врачом вы можете самостоятельно проанализировать ситуацию и устранить возможные причины, которые могли вызвать проблему с кожей новорожденного:
Недостаточная влажность воздуха
поддерживайте влажность воздуха в комнате малыша на уровне 50-70%. Это можно сделать с помощью увлажнителя или влажных полотенец, прикрывающих радиаторы центрального отопления;
Высокая температура в квартире
следите за тем, чтобы температура в помещении, где находится новорожденный, была в диапазоне 18-22 градуса;
Агрессивные средства для стирки
откажитесь от использования обычных средств для стирки, удаления пятен, вместо них используйте гипоаллергенные, предназначенные специально для детских вещей;
Одежда из синтетических тканей
подберите для ребенка одежду из натуральных тканей, приятную для тела, хорошо пропускающую воздух и вбирающую влагу. На ней не должно быть грубых элементов, которые непосредственно соприкасаются с телом ребенка;
Питание
при подозрении на атопию исключите из своего рациона все потенциально аллергенные продукты (если кормите малыша грудью) или посоветуйтесь с врачом относительно подбора другой смеси (если ребенок на искусственном вскармливании);
Воздействие погодных условий
во время прогулок защищайте кожу малыша от яркого солнца, ветра. Перед выходом на улицу смазывайте личико защитным средством.
Следите, чтобы младенец не был на солнце дольше 5 минут в летний период.
Неподходящие уходовые средства
для купания используйте только теплую воду желательно без добавления марганцовки и настоя череды, не пользуйтесь для мытья ребенка мылом чаще 1 раза в неделю. Используйте щадящие средства для ухода за кожей новорожденного.
Диагностика
Определение наличия у ребенка пеленочного дерматита обычно не вызывает затруднений. При диагностике руководствуются данными осмотра ребенка, выясняют частоту мочеиспускания и дефекации, тип используемых подгузников, особенности гигиенического ухода, частоту смены памперсов
Обращают внимание на тип и локализацию высыпаний.
Для того, чтобы определить возможные причины заболевания и исключить грибковый характер высыпаний, назначают анализ мочи, копрограмму, исследование на грибки Кандида.
При проведении диагностики следует исключить другие заболевания с аналогичными симптомами. Это себорейный дерматит, псориаз, импетиго, ягодичная гранулема новорожденнных.
Правильный уход за кожей новорожденного
Перед тем, как прикасаться к крохе, маме или папе обязательно нужно обратить внимание на свои ногти. Помните: ногти должны быть максимально коротко острижены и подпилены, на пальцах и запястьях не должно быть украшений
Если на руках присутствуют какие-либо гнойные ранки или другие дерматологические дефекты, постарайтесь доверить уход за ребенком здоровому родителю.
Все детские средства гигиены должны быть pH-нейтральными, гипоаллергенными и качественным. Крема, пенки, эмульсии, присыпки не должны содержать ароматизаторов и красителей.
- Умывание. Первым этапом ухода за новорожденными является утреннее умывание. Как только пупсик проснулся, его личико нужно умыть кипяченой водой. Удобнее всего делать это на пеленальном столике, чтобы под рукой были все нужные средства. Первое время лучше умывать малыша водой температуры 37 градусов.
- Обработка глаз. Глазки малыша следует обрабатывать ватным спонжом или шариком, смоченным в воде. Глазки протирают от края к носу. Обязательно использовать для каждого глаза свой спонжик или ватный шарик. Небольшие нагноения на глазках рекомендуется удалять отваром ромашки или фурацилином, а затем – закапать глазные капли, назначенные врачом.
- Обработка ноздрей. Нос новорожденного очищают ватными трубочками, смоченные в физрастворе.
- Обработка ушей. Ушную раковину малыша обрабатывают ватным диском, смоченным водой. Также нельзя забывать о зоне за ушами.
Лобик, щечки и подбородочек следует обмыть влажным тампоном, двигаясь плавно от лба к низу. Смазывать кожу малыша маслом нет необходимости.
Уход за телом
После дефекации ребенка следует подмыть с пенкой или гелем под проточной водой и поменять подгузник. Чем дольше кроха будет лежать в грязном подгузнике, тем выше вероятность появления проблем с кожей.
После подмывания можно воспользоваться специальным кремом под подгузник, который не допустит проблем. Крем «ЛА-КРИ под подгузник» обеспечит полноценный уход за нежной кожей малыша. Крем создает защитную пленку на коже, снимая раздражения и покраснения. Средство предотвращает появление опрелостей, смягчает и питает кожу. Крем ЛА-КРИ с оксидом цинка, пантенолом, маслом ши, жожоба, пчелиным воском и экстрактом солодки избавляет кожу от покраснения и раздражения, обеспечивает бережную и надежную защиту от опрелостей, смягчит и напитает нежные покровы малыша.
Ребенок нуждается в ежедневных воздушных ваннах, способствующих закалке и предупреждающих появление потницы и опрелостей. Кроху раздевают и дают свободно полежать 5-10 минут без одежды и подгузника вне зависимости от температуры воздуха в помещении.
Диета при аллергии
Если на коже у ребенка выявляют признаки аллергии и есть вероятность, что она была спровоцирована пищевым продуктом, то наряду с медикаментозным лечением назначается неспецифическая диета. Конечно, если конкретный пищевой продукт, вызвавший реактивность кожи известен, то диета подразумевает исключение этого продукта из рациона питания. Но чаще всего конкретный продукт неизвестен, поэтому назначается диета, исключающая из пищи все продукты, способные вызвать аллергию.
Чаще всего детям с аллергией на коже назначают диету по А.Д. Адо. Ее разработал советский патофизиолог и основоположник отечественной аллергологии. Согласно такой диете, из рациона рекомендуется исключить:
- цитрусовые (апельсины, мандарины, помело, лимоны);
- яйца и всевозможные соусы на их основе;
- орехи (арахис, фундук, миндаль);
- рыбу и рыбные продукты (в любом виде);
- птицу (курица, утка, индейка) и продукты, приготовленные из нее;
- горчицу, уксус и всевозможные специи;
- томаты, баклажаны;
- редис, редьку, хрен;
- грибы;
- цельное коровье молоко;
- сладости, содержащие какао-бобы, мед;
- кофейные напитки, какао;
- кондитерские изделия;
- клубнику, дыню, ананас, арбуз.
Такая система питания предполагает исключение из рациона питания ребенка всех потенциальных пищевых аллергенов. После стабилизации самочувствия эти специфические продукты поочередно вводят в меню. Диета по Адо помогает нейтрализовать симптомы аллергии и снизить риск их появления в дальнейшем. Также с ее помощью удается наверняка выявить конкретные пищевые аллергены.
Протекание скарлатины у детей до года
У малышей болезнь возникает реже, чем у детей постарше. Они меньше контактируют друг с другом, большинство находится на грудном вскармливании и защищено материнским иммунитетом. С молоком ребенок получает антитела, снижающие чувствительность к инфекции. Однако при длительном контакте с носителем заболевания ребенок может заразиться. Причиной становится поход в поликлинику, болезнь члена семьи.
Признаки того, как проявляется скарлатина у маленьких детей
Заболевание начинается с резкого повышения температуры, воспаления и боли в горле. Ребенок капризничает, ему трудно глотать, он не хочет пить и есть. На языке появляется сыпь, краснота. Главными симптомам скарлатины являются у детей обильные высыпания, которые сгущаются в складках и на щеках.
Малыш не говорит, только криком и плачем демонстрирует, что у него что-то болит. При появлении любых признаков скарлатины необходимо обратиться к врачу. Своевременное лечение снизит интоксикацию, позволит избежать осложнений.
При наличии осложнений могут быть заметы кровоизлияния на коже и слизистых, температура повышается до 40°С, наблюдается учащенный пульс.
Спустя 3-4 дня сыпь начинает бледнеть и проходить, кожа сильно шелушится. Воспалительный процесс в горле заканчивается, и ребенок не испытывает болезненных ощущений.
Лечение грудных детей осложнено, поскольку нельзя принимать большинство жаропонижающих средств и антибиотиков. Требуется госпитализация по причине быстрого развития осложнений и необходимости в мерах по выведению ребенка из тяжелого состояния.
Как ухаживать за кожей
Ежедневный уход за кожей малышей включает: умывание лица, мытье рук, подмывание интимных зон, а также полноценное купание
В случае последнего важно придерживаться таких правил:
- Не купать ребенка, если у него повышена температура, имеются на кожных покровах гнойнички или открытые раны.
- Использовать для гигиенических процедур мягкую, фильтрованную воду, очищенную от хлора.
- Контролировать, чтобы вода не была горячей. Оптимальная температура — 34-37° С.
- Не использовать ежедневно обычные средства для купания, которые легко нарушают гидролипидный слой кожи малыша.
- Использовать мягкие полотенца для аккуратного промакивания излишков влаги на теле. Растирать кожу ребенка не следует.
- В ближайшие 3-5 минут после водных процедур наносить на кожу увлажняющее средство.
Для новорожденных важно выбирать средства с деликатными формулами, которые одобрены дерматологами и педиатрами. В зимнее время нужно использовать защитные кремы или эмоленты
Наносить их полезно за 20-30 минут до выхода из дома, чтобы защитить лицо и руки малыша от обветривания.
Важно! Для летнего периода необходимо подобрать эффективные солнцезащитные средства с учетом возраста ребенка.
Причины сухой кожи у новорожденного
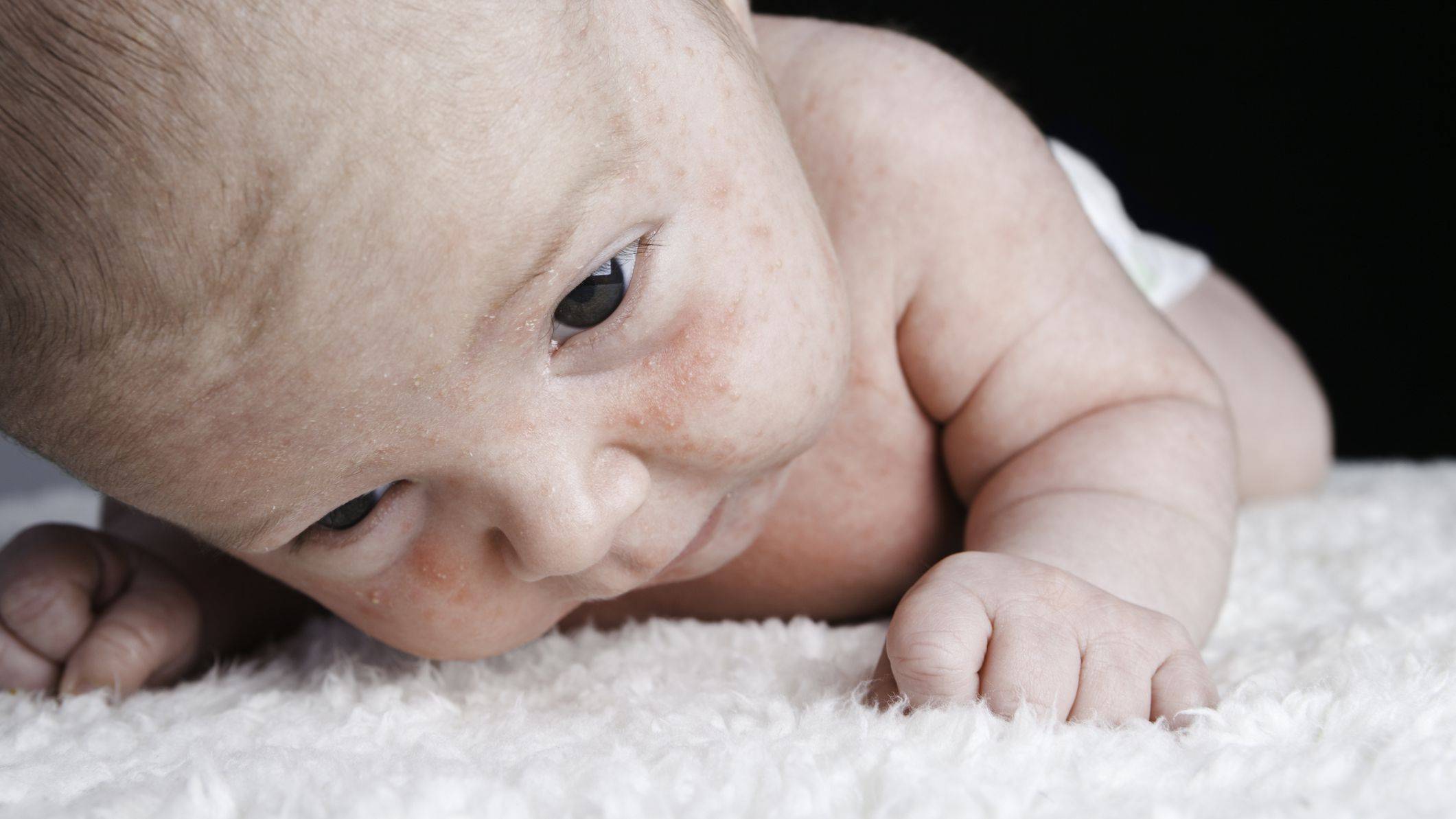
Сухость и шелушение кожи у новорожденного могут быть нормой (на фоне изменений, которые происходят в первые месяцы жизни ребенка), появляться из-за неправильного ухода за кожей младенца или быть одними из первых признаков атопического дерматита или других кожных патологий.
Физиологическая сухость есть практически у каждого третьего малыша. Первородная смазка защищает кожу ребенка в утробе от попадания в организм микробов и пересушивания. Частично ее счищают с кожи младенца сразу после рождения, оставшаяся часть постепенно впитывается в первые два дня жизни. У переношенного ребенка слой смазки очень тонкий. Уже через несколько суток кожа младенца начинает шелушиться на лице, ручках и ножках, и это может продолжаться в течение первого месяца.
Внешние факторы — основная причина сухой кожи у новорожденных.
Частые причины:
- Неправильный уход — купание в слишком жесткой воде, неправильно подобранные средства, использование мыла и других средств слишком часто.
- Воздействие ультрафиолета — кожа новорожденного очень чувствительна к солнечным лучам. Чтобы не спровоцировать проблемы с кожными покровами, в первый год жизни не допускайте, чтобы малыш проводил на солнце дольше 5 минут и всегда используйте специальные защитные средства.
- Сухой воздух в помещении — система терморегуляции у новорожденных еще несовершенна, поэтому для организма младенца перегрев становится стрессом. Кожа ребенка краснеет, на ней появляются шелушения и раздражения.
- Холодный воздух, ветер — если нежная кожа новорожденного переохлаждается или обветривается, то могут быть последствия в виде покраснения, раздражения, сухости и шелушения.
- Некачественная одежда — состояние нежной кожи младенца может ухудшиться из-за синтетических материалов и некачественных красителей.
- Средства для стирки — покраснение и сухость кожи младенца могут появиться при использовании слишком агрессивных средств. В первые месяцы жизни покупайте порошки, гели, пятновыводители, которые пригодны для стирки детских вещей – на них должны быть специальные пометки.
Сухость кожи младенцев могут спровоцировать недостаток воды в организме малыша, проблемы с кровообращением, аллергическая реакция и другие факторы. Чтобы установить конкретную причину сухости кожи у ребенка необходимо проконсультироваться с педиатром.
Как протекает омикрон у детей и как они его переносят
Как и в случае с другими штаммами коронавируса, омикрон дети переносят легче, чем взрослые. При этом пациенты до 3-4 лет болеют тяжелее детей более старшего возраста. По данным Роспотребнадзора, омикрон наиболее опасен для детей от 2 до 5 лет.
Важно понимать, что увеличение числа госпитализаций среди детей главным образом связано со стремительным распространением штамма и отсутствием вакцинации для маленьких детей. В России одобрена вакцина для подростков «Спутник М» (с 11 до 17 лет), вакцинация детей стартовала в конце января 2022 года
В это же время начались клинические испытания вакцины против коронавируса для детей 6-11лет.
Вакцинировать ли детей?
«Согласно опросам родителей, только 6% готовы провести вакцинацию своим детям. Но стоит хорошо подумать, о том, что осложнения после болезни могут быть намного тяжелее, чем после вакцинации. В настоящее время мы живем в период глобального эксперимента, поэтому сейчас сами пишем ответы на те вопросы, на которые нет ответов. Специфической профилактики коронавируса, кроме вакцинации, на сегодня не существует. «Волшебной таблетки» не сделано. Вся профилактика заключается в соблюдении режима дня, правильного питания и ограничения контактов».
Тысячная Елена Михайловна
эксперт
Руководитель Детской клиники ЕМС, врач-педиатр