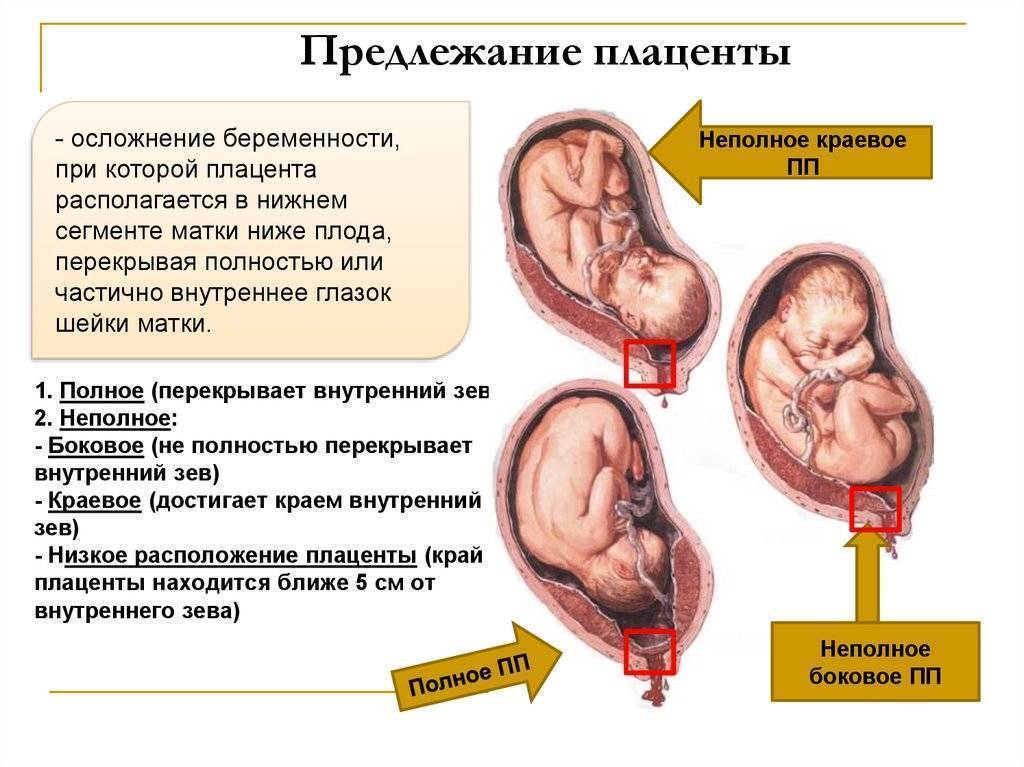
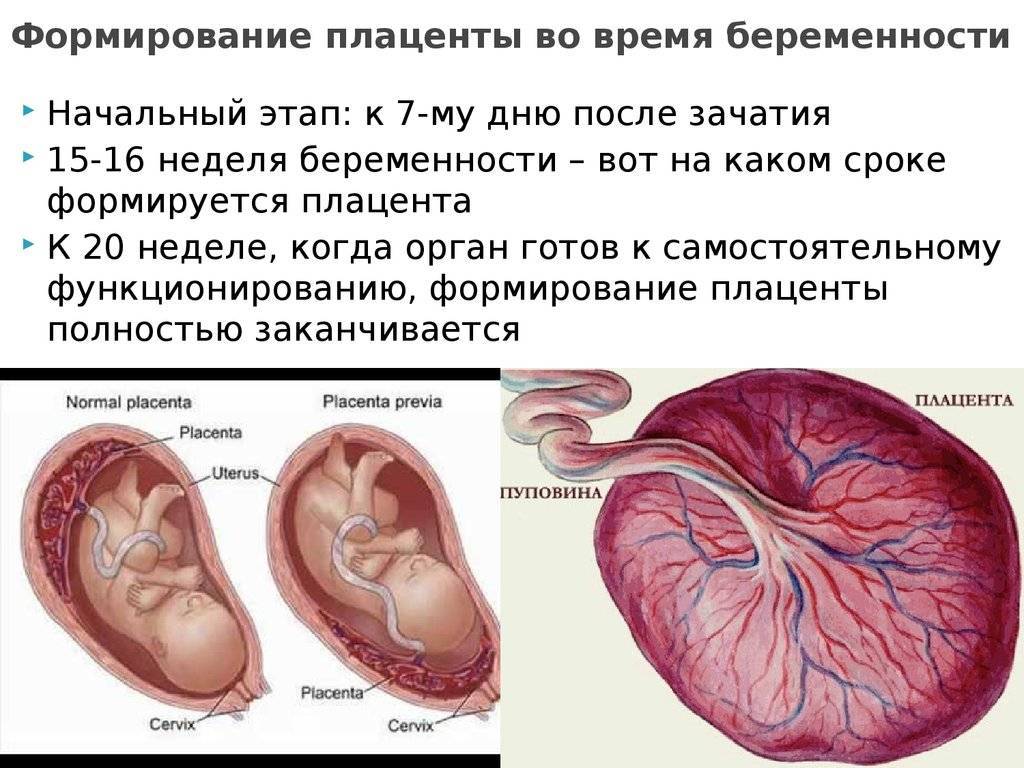
Разновидности предлежаний плода
После зачатия ребенок свободно перемещается и беспрепятственно переворачивается в утробе матери. Его двигательная активность снижается по мере роста, когда в полости матки ему становится тесно. В результате уменьшения свободного места для перемещений плод стремится принять окончательное положение.
При беременности, не отягощенной осложнениями, это происходит на 32–34-недельном сроке в случае вынашивания первого ребенка и на 2–3 недели раньше этого периода при повторной гестации. В таблице представлена информация о видах предлежания плода – расположения его головы или ягодиц относительно выхода из полости матки в область малого таза женщины.
| Разновидности внутриутробной позы ребенка | Подвиды | Распространенность, % | Описание |
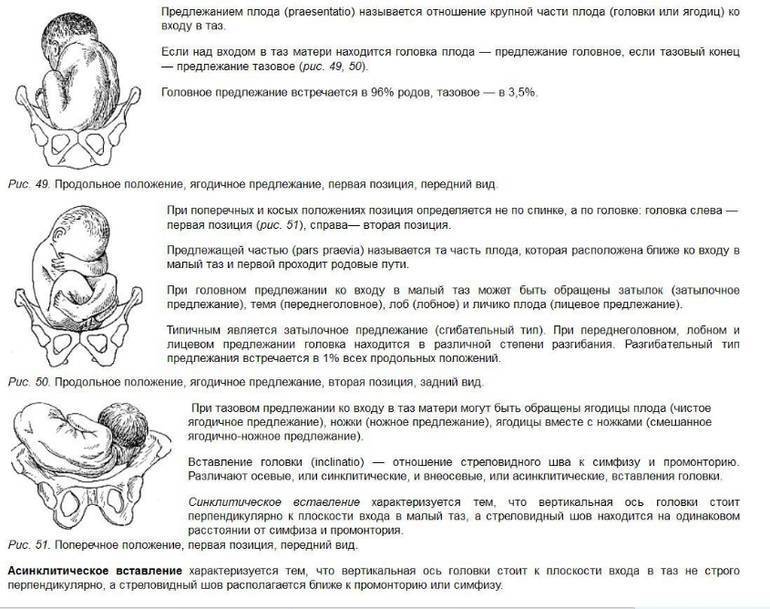
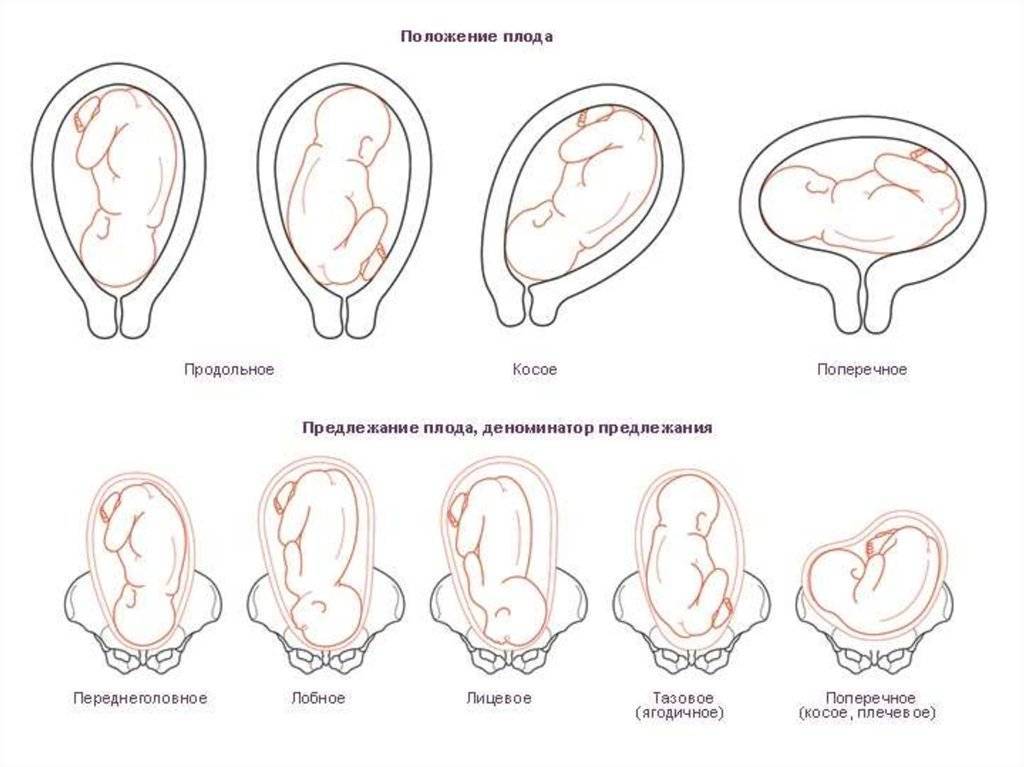
| Головное | Затылочное | 95 | Голова находится над входом в таз матери. |
| Переднеголовное | |||
| Лобное | |||
| Лицевое | |||
| Тазовое (ягодичное) | Ножное | 4-6 | Ягодицы обращены к выходу из матки. |
| Чистое ягодичное | |||
| Смешанное | |||
| Поперечное (косое) | — | 0,5–0,8 | Поза ребенка определяется по головке. Если она находится слева – первая позиция, справа – вторая. |
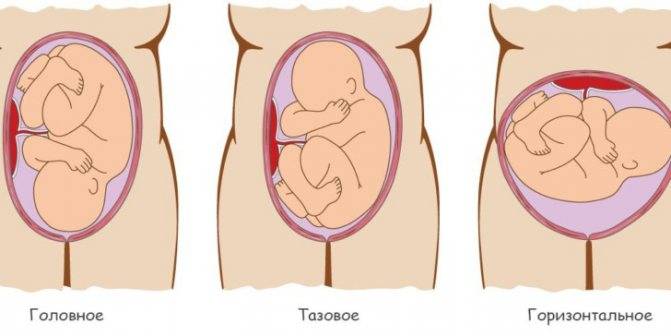
Рекомендации женщинам с низкой плацентой
Несмотря на высокотехничные достижения в области медицины, сегодня все еще не существует лекарственной терапии для глобального решения проблемы низкой плаценты. Однако некоторые препараты назначаются для снижения рисков, сопряженных с этим состоянием. К примеру, низкое расположение плаценты при беременности может сопровождаться кровотечениями, которыми могут быть как небольшими, так и обильными. Чтобы свести этот риск к минимуму, врачи могут назначать спазмолитические препараты. Также могут назначаться витамины группы В и Е, препараты с содержанием железа и фолиевая кислота в качестве терапевтических средств, чтобы улучшить общее состояние женщины.
Симптомы и диагностика ИЦН
Специфических симптомов истмико-цервикальной недостаточности нет. Беременную женщину могут беспокоить тяжесть внизу живота или в поясничной области, могут участиться позывы к мочеиспусканию за счет давления плода на мочевой пузырь. Однако чаще всего будущую маму ничего не беспокоит.
Постановка диагноза истмико-цервикальной недостаточности производится преимущественно во время беременности, поскольку только во время беременности имеются объективные условия оценки функции шейки матки и ее истмического отдела. Вне беременности врачи предпринимают ряд специальных проб для выявления ИЦН. Проводится рентгенологическое исследование матки на 18-20 день цикла, производится оценка степени расширения канала шейки матки во вторую фазу менструального цикла с помощью специальных инструментов.
Во время беременности в качестве мониторинга состояния шейки матки используется трансвагинальное ультразвуковое исследование. При этом измеряется длина шейки матки. Длина шейки матки менее 3 см при сроке беременности менее 20 недель требует отнесения женщины в группу высокого риска по ИЦН и тщательного наблюдения за такой пациенткой.
У женщин, вынашивающих двойню или тройню до 28 недель беременности нормальной считается длина шейки матки более 37 мм у первобеременных и более 45 мм у повторнобеременных пацеинток. У многорожавших женщин длина шейки матки в сроке 17-20 недель беременности должна быть более 29 мм.
Абсолютным признаком наличия истмико-цервикальной недостаточности является укорочение шейки матки до 2 см и менее. На измерение длины шейки матки влияют различные факторы – к примеру, тонус матки и высота расположения плаценты
Кроме того, важно каким способом врач ультразвуковой диагностики оценивает длину шейки матки. Наиболее правильные результаты получаются при трансвагинальном (то есть осмотре датчиком, введенным во влагалище пациентки) доступе
Этот способ осмотра шейки матки абсолютно безопасен для дальнейшего течения беременности и не может вызывать угрозу прерывания или другие осложнения.
При осмотре шейки матки через брюшную стенку, то есть трансабдоминально, измерения длины шейки примерно на полсантиметра превышают таковые при трансвагинальном осмотре, кроме того, на изменение ее длины влияет степень наполнения мочевого пузыря. Кроме длины шейки матки, при проведении ультразвукового исследования оценивается состояние внутреннего зева, имеется ли открытие зева и выбухание в канал шейки матки плодного пузыря.
Однако ставить диагноз истмико-цервикальной недостаточности только по результатам ультразвукового исследования не правильно. Более точную информацию дает осмотр шейки матки врачом-гинекологом. Осмотр производится в гинекологическом кресле. При этом врач оценивает длину влагалищной части шейки матки, ее плотность, степень открытия канала шейки матки.
Может ли перевернуться обратно
В редких случаях после определения правильного предлежания наблюдается переворот малыша в другое положение. Причиной этому могут быть как физические проблемы в развитии, так и несоблюдение будущей мамой предписанных врачом требований, например, вследствие поднятия тяжестей. Иногда малыш слишком рано для себя переворачивается вниз головкой, и с течением времени просто начинает крутиться и выбирать другое положение.
Чтобы избежать подобных ситуаций следует соблюдать рекомендуемую физическую активность – заниматься йогой для беременных, выполнять легкие физические упражнения, гулять на свежем воздухе, с разрешения врача посещать бассейн.
При показаниях врача нельзя пренебрегать рекомендацией носить специальный бандаж, следует отказаться от тесной одежды до конца беременности, не пропускать плановые осмотры и пропивать курс предписанных витаминов.
Также не забывайте чаще разговаривать с малышом, гладить животик, так как иногда обратное переворачивание малыша – это следствие его гиперактивности.
Причины
Точные причины предлежания плаценты пока не установлены. Выделяют 2 группы факторов, которые повышают вероятность развития патологии: материнские и факторы, обусловленные плацентарной патологией.
В материнским факторам относят повторные роды: до 80% случаев центрального предлежания плаценты происходит у много рожавших женщин (более 3 родов в анамнезе). Частичное предлежание чаще возникает у беременных старше 35 лет, а также у первородящих женщин, имеющих другие факторы риска.
Плацентарные предпосылки подразделяются на 2 группы: нарушения формирования и прикрепления плодного яйца (например, при генетических аномалиях, при экстракорпоральных методах оплодотворения) и анатомо-физиологические особенности матки и плаценты.
Вторая группа факторов является наиболее многочисленной, включает такие причины:
- рубцы на матке после операций кесарева сечения, аборта, хирургического лечения новообразований и других гинекологических заболеваний;
- хроническое воспаление и атрофия слизистой матки (эндометрия) в результате эндометрита, венерических инфекций;
- миома матки и другие объемные новообразования;
- врожденные пороки развития матки, генитальный инфантилизм;
- нарушения кровоснабжения и трофики матки на фоне экстрагенитальных заболеваний.
Как измерить высоту стояния дна матки дома?
Процедура измерения высоты стояния дна матки несложная и может быть проведена дома женщиной самостоятельно. Измерять высоту нужно с помощью сантиметровой ленты. При отсутствии сантиметровой ленты, женщина также может использовать пальцы, расположив их поперечно на передней стенке живота. Измерение с помощью пальцев проводится с учетом того, что 2 поперечных пальца равны, приблизительно, 3 – 4 сантиметрам. Перед измерением высоты стояния дна матки нужно опорожнить мочевой пузырь, так как заполненный мочевой пузырь может слегка подталкивать матку кверху, кроме того, это нарушает процесс ощупывания дна матки.
При самостоятельном определении высоты стояния дна матки женщина должна сделать следующее:
- лечь на твердую поверхность (мягкий матрас не подойдет, так как тело «провалится», и естественная выпуклость беременной матки может стать менее выраженной);
- нащупать лобковую кость (кость в нижней части живота);
- прощупать дно матки, постепенно поднимаясь от лобка к пупку и выше (дно матки на ощупь похожа на гребень с нечеткими контурами);
- измерить расстояние между лобком и дном матки, поместив нулевую отметку на верхний край лобковой кости.
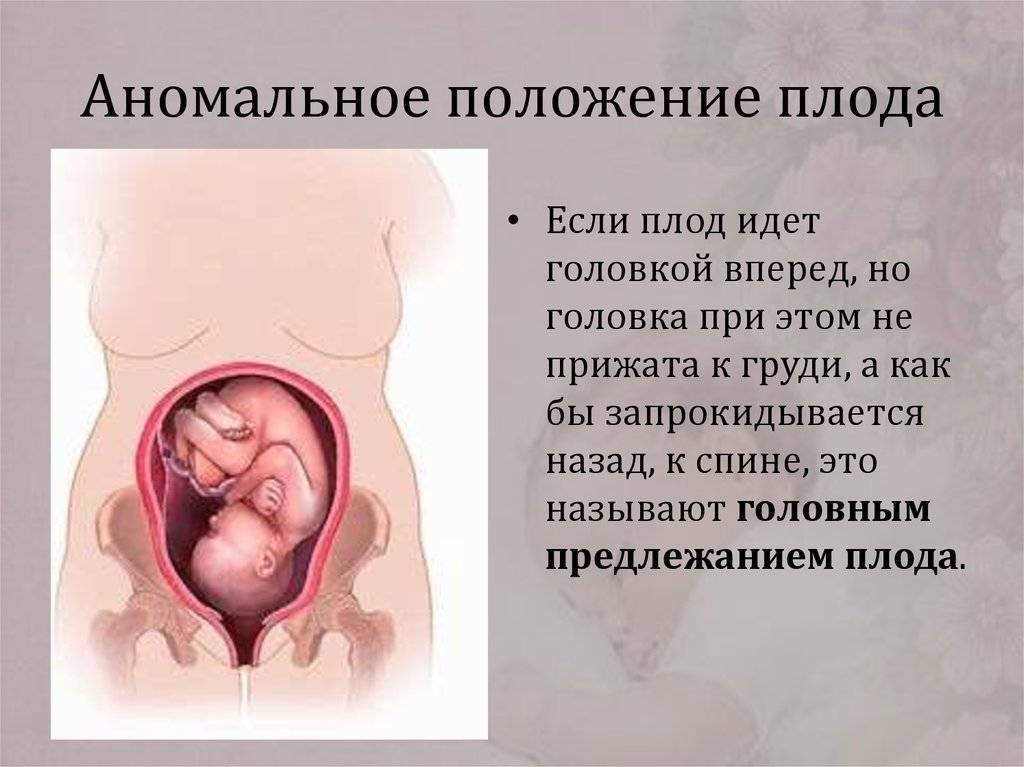
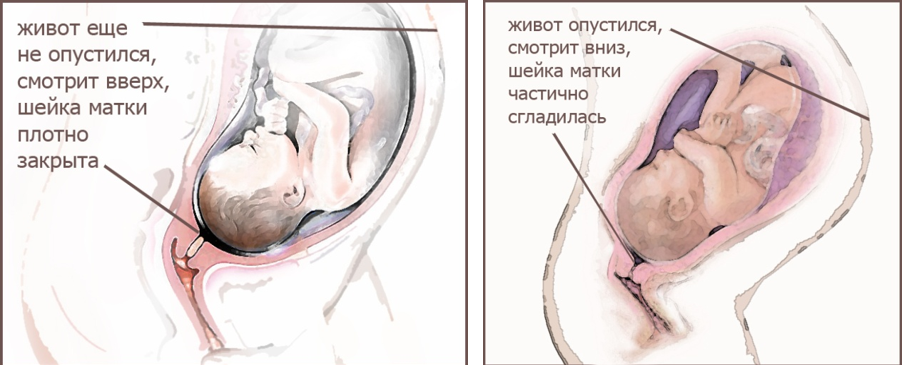
Когда ребенок переворачивается в головное предлежание
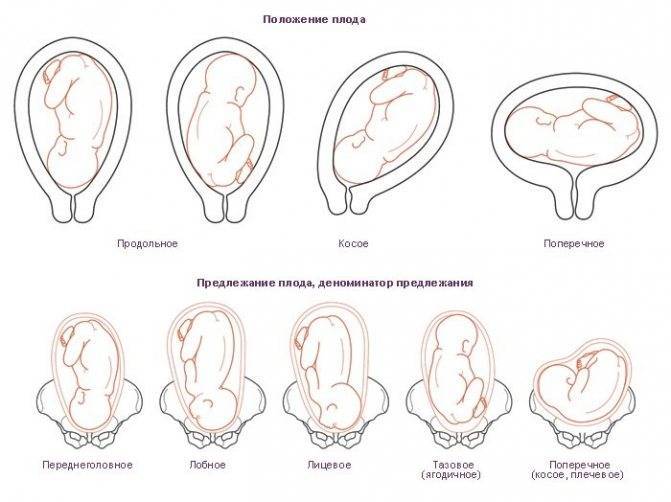
Когда рост и вес малыша увеличиваются, и места становится меньше, он начинает подготавливаться к своему выходу и занимает наиболее удобное для себя положение. На последних месяцах оно должно постоянно отслеживаться. Данное положение плода можно понять не только посредством УЗИ обследования. Возможные методы определения предлежания:
- пальпация через переднюю стенку живота и прослушивание сердцебиения стетоскопом;
- осмотр через влагалище;
- УЗИ осмотр.
За положением малыша нужно постоянно следить, поэтому после 30 недели беременности нельзя пренебрегать плановыми обследованиями у гинеколога раз в неделю, чтобы в случае несоответствия иметь возможность предпринять меры.
На каком сроке, во сколько недель должен перевернуться
Обычно плод занимает головное предлежание на сроке в 32-34 недели. Если беременность не первая, срок может сместиться на одну-две недели вправо. Раньше тридцати двух недель в случае несоответствия положению паниковать не стоит. Нужно учитывать вес и уровень развития малыша. В этом случае нужно набраться терпения и прислушаться к советам наблюдающего врача-гинеколога.
Если беременность многоплодная
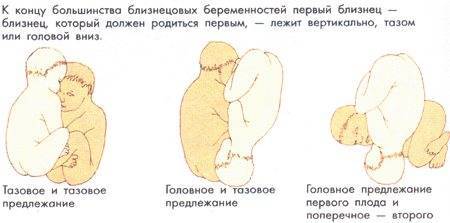
В случае ожидания двух и более малышей оптимальный срок для занимания предлежания составляет 34-35 недель. Однако не обязательно, что оба плода займут одинаковое положение. В случае многоплодной беременности различают следующие виды положений плодов:
- оба малыша находятся вниз головой: в этом случае, как правило, один плод весит меньше другого;
- один плод находится вниз головой, другой – ягодицами: такое положение наиболее частое. Если ниже располагается тот ребеночек, что занимает головное предлежание, рекомендуются роды естественным путем, так как он открывает и расширяет проход второму, и тот может выйти вперед попкой без особых проблем;
- оба плода располагаются ягодицами вниз: в этом случае роды рекомендуются только путем кесарева сечения;
- один ребенок располагается головой вниз, другой боком: если нижнее положение занимает малыш с головным предлежанием, то он может родиться естественным путем, а для второго рекомендуется операбельное вмешательство. Данный случай крайне редок, и требует особого наблюдения.
Когда переворачивается при анатомических патологиях строения матки
Если матка имеет патологии, например, развивается миома матки или присутствуют аномалии в строении, плод может принимать более удобное положение, нежели головное предлежание. Чаще всего, это тазовое предлежание, так как тазовая область меньше по объему, чем головка малыша. И при наличии патологических изменений, например, миоматозных узлов, малышу удобнее повернуться ягодицами вниз.
Важно помнить, что возможно изменение в положении плода в течение последних дней беременности или непосредственно перед родами, однако это происходит не всегда. В таком случае врачи стараются избежать процесса естественных родов, чтобы не вызвать осложнений
Может ли не перевернуться
Иногда плод не успевает перевернуться и занять головное предлежание, или этому что-то мешает. На это могут повлиять пороки в развитии ребенка или проблемы со здоровьем мамы:
- гипоксия плода;
- короткая пуповина или обвитие пуповиной, сверхвысокая двигательная активность плода;
- пороки в развитии плода;
- чрезмерная растянутость матки из-за предыдущих беременностей или операционных вмешательствах;
- травмы стенок матки;
- многоводие или маловодие;
- неправильное положение плаценты (низкое);
- чрезмерно узкая тазовая кость;
- маленькие вес и рост плода;
- даже пережитый стресс.
Важно отметить, что иногда после диагностировании неправильного предлежания, малыш еще может перевернуться – после принятых мер или когда опускается живот. В последнем случае, места становится больше и растянутые мышцы сами направляют его в правильное положение
УЗНАТЬ И ПОБЕДИТЬ!
Если вас беспокоит проблема, связанная с гинекологией, не откладывайте визит к врачу! Гинекологические заболевания в начальной стадии часто протекают незаметно, без болей и ярко выраженных симптомов.
Все мы знаем, что заболевание легче предупредить, чем вылечить. А если оно уже началось, то чем раньше мы начнем лечение, тем легче оно пройдет, и тем меньший вред организму успеет нанести болезнь. Чтобы точно определить проблему – наша клиника проводит гинекологические диагностические исследования, такие как биопсия шейки матки и эндометрия, цитологическое исследование мазков с шейки матки, PAP-мазок, исследование микрофлоры (Фемофлор, бакпосев, мазок на флору), гистероскопия, ультразвуковое исследование и другие.
В нашей клинике также можно провести установку и удаление ВМК (внутриматочного контрацептива), сделать биопсию и гинекологическое УЗИ, определить проходимость маточных труб.
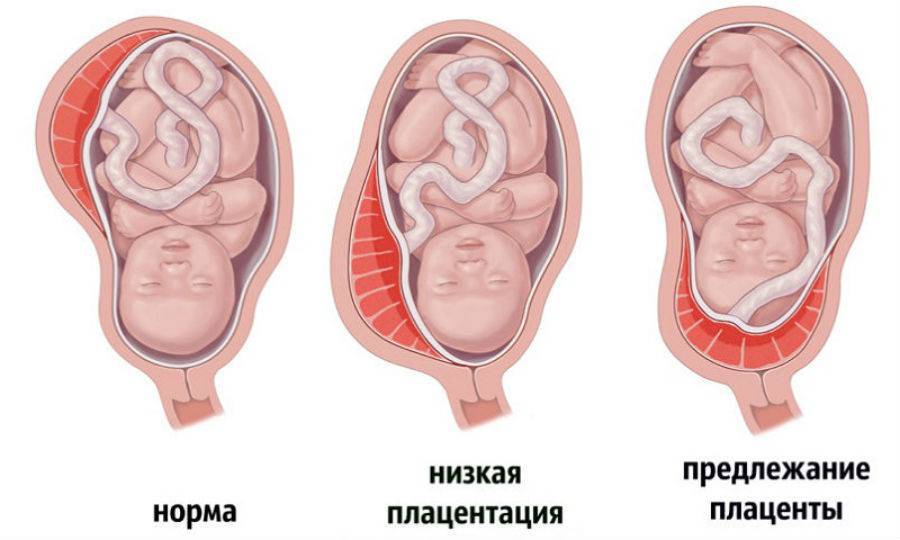
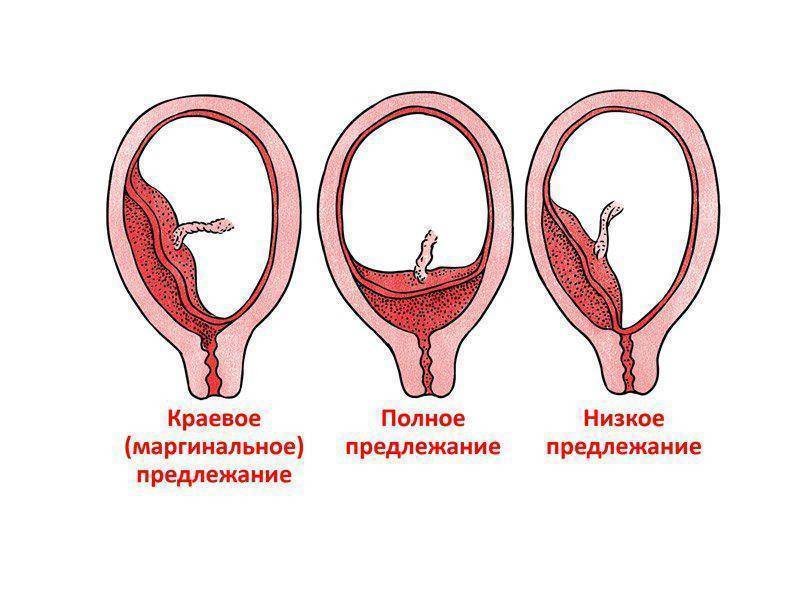
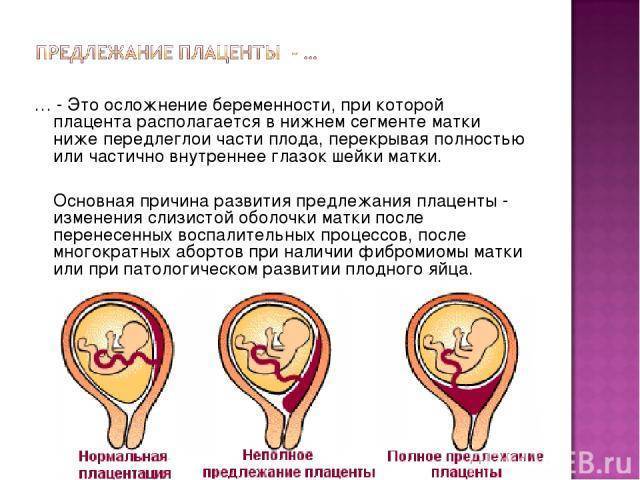
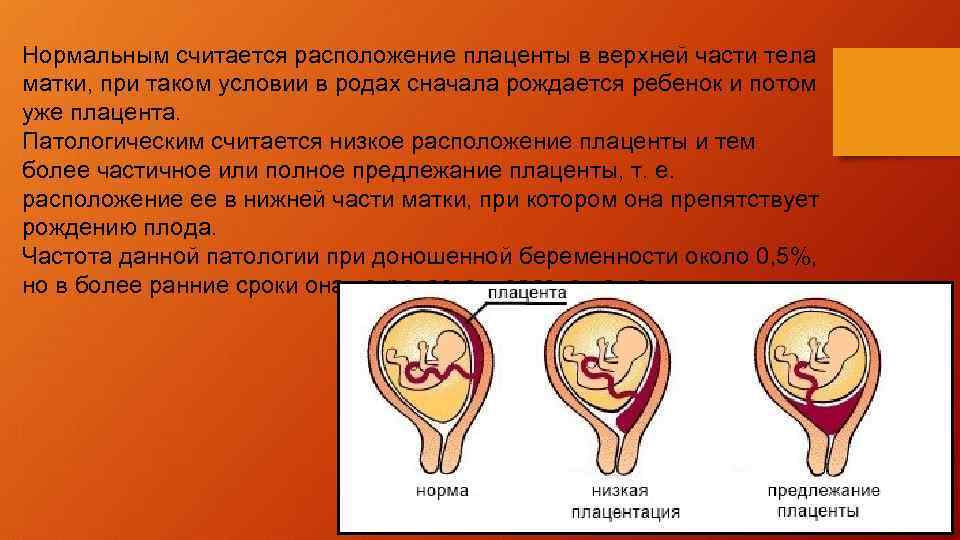
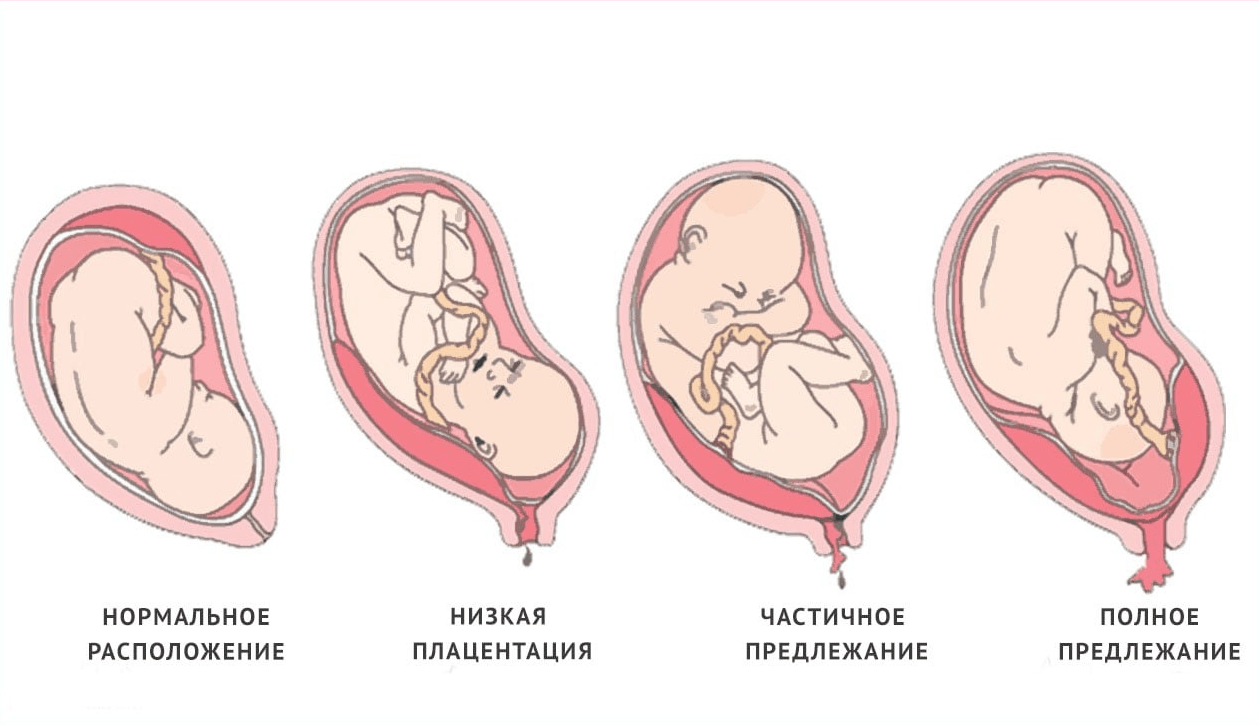
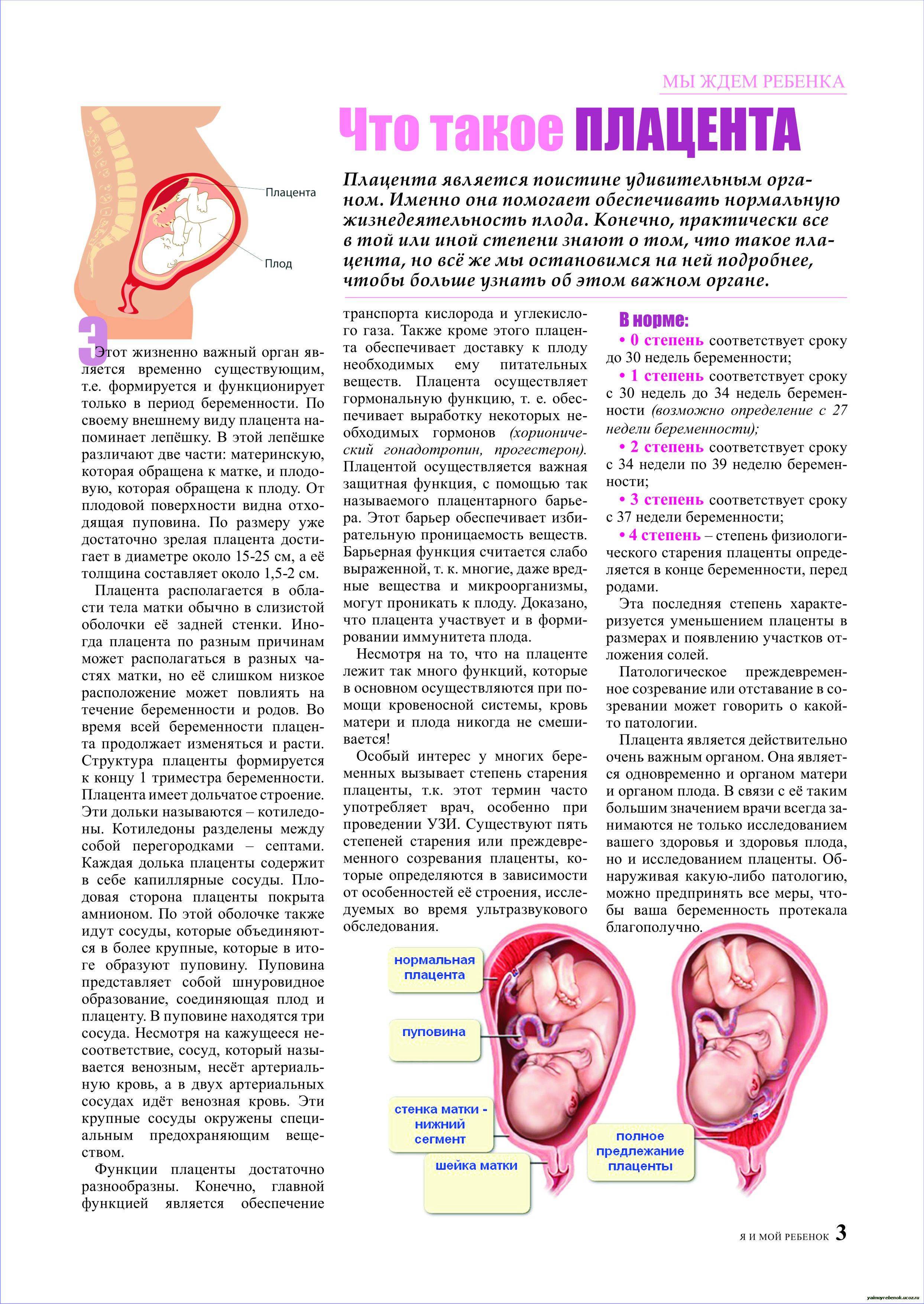
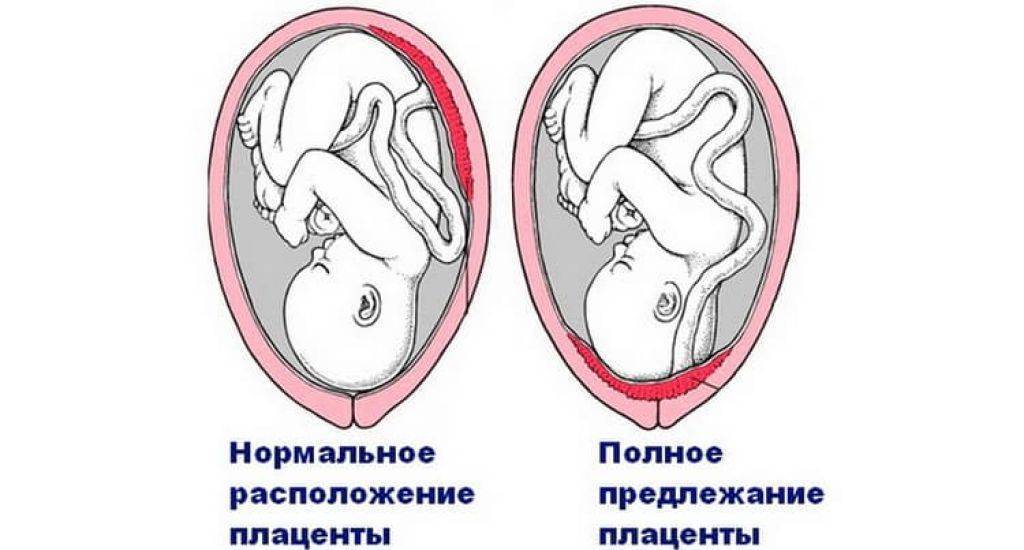
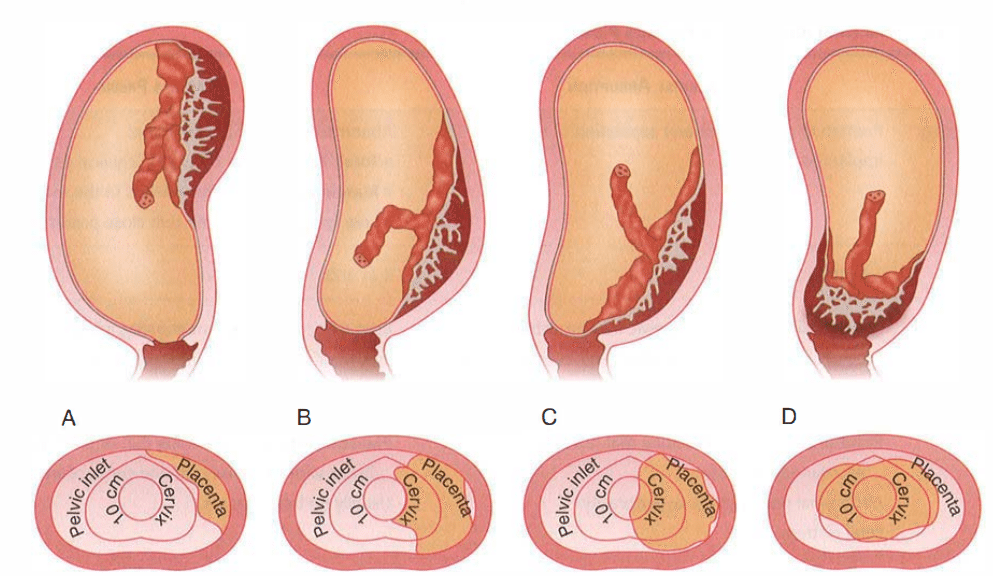
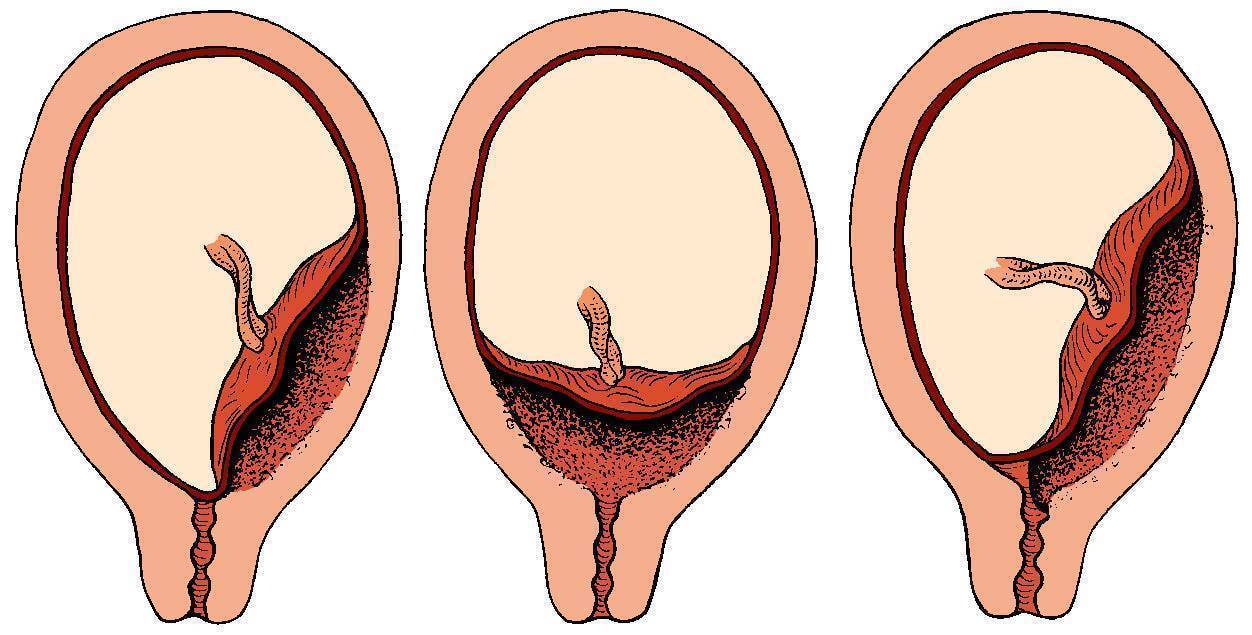
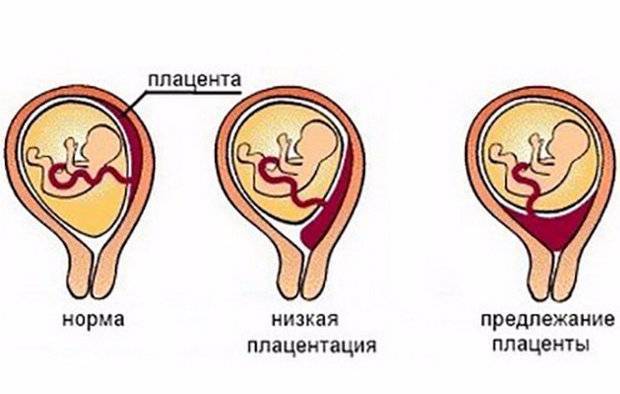
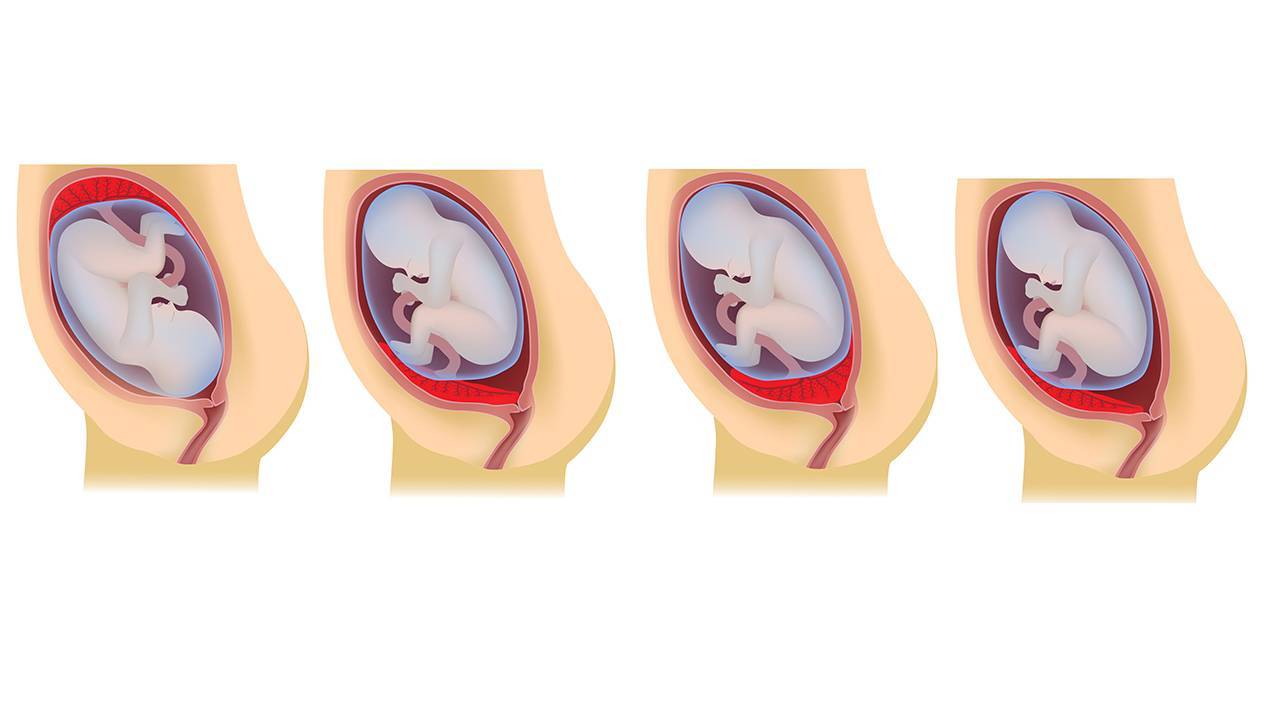
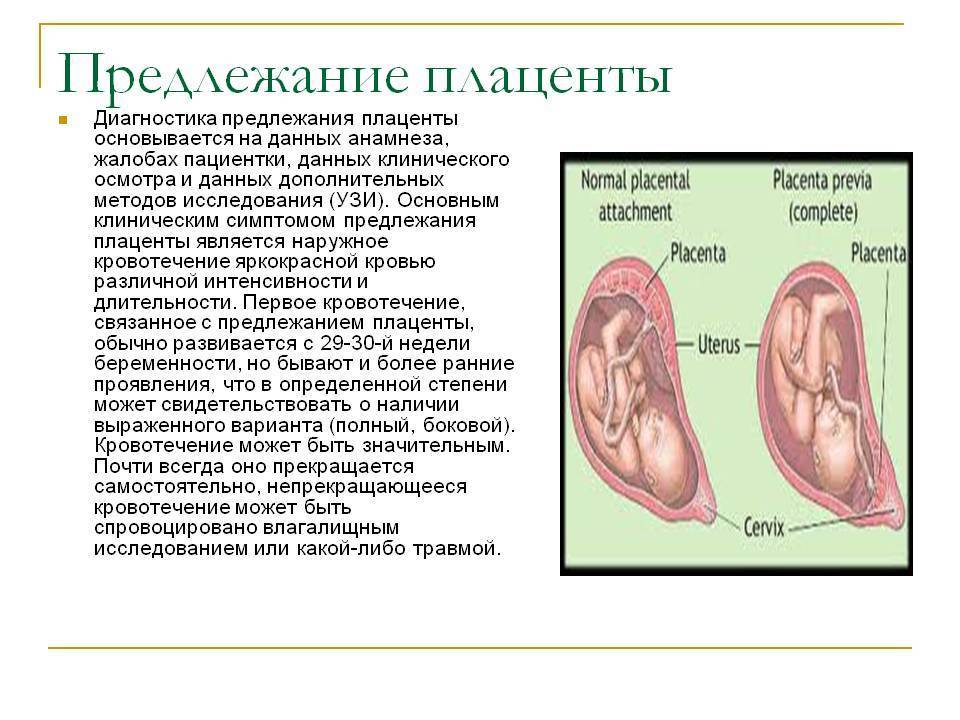
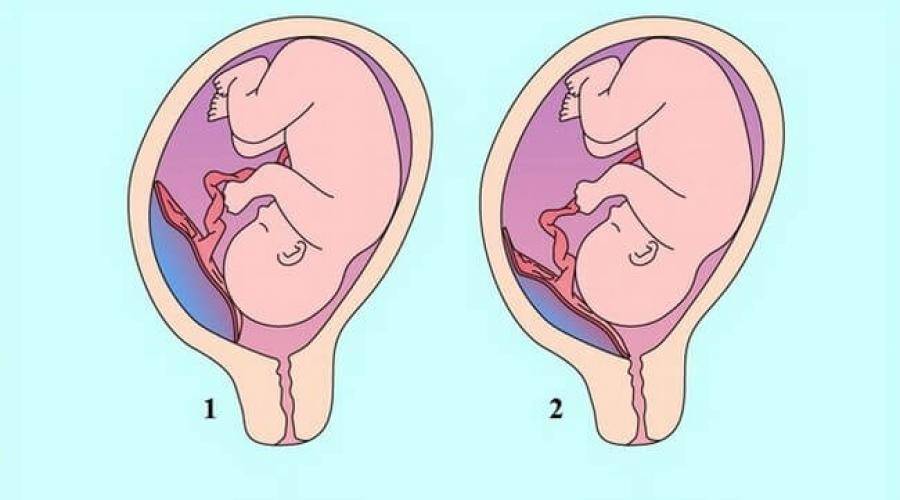
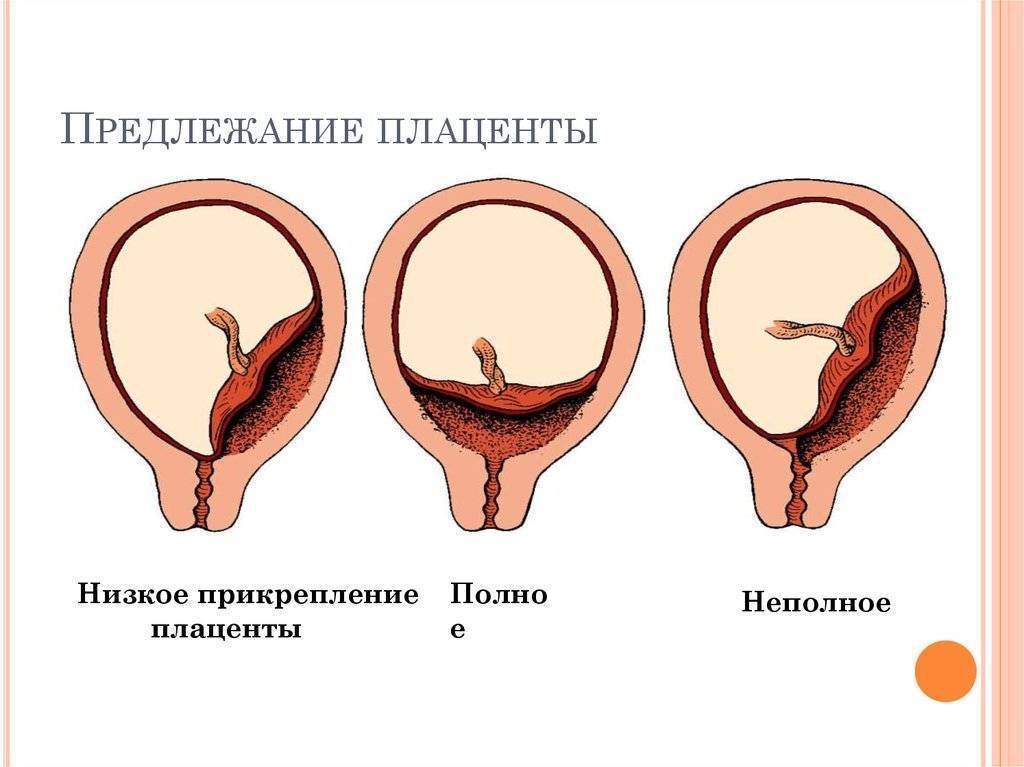
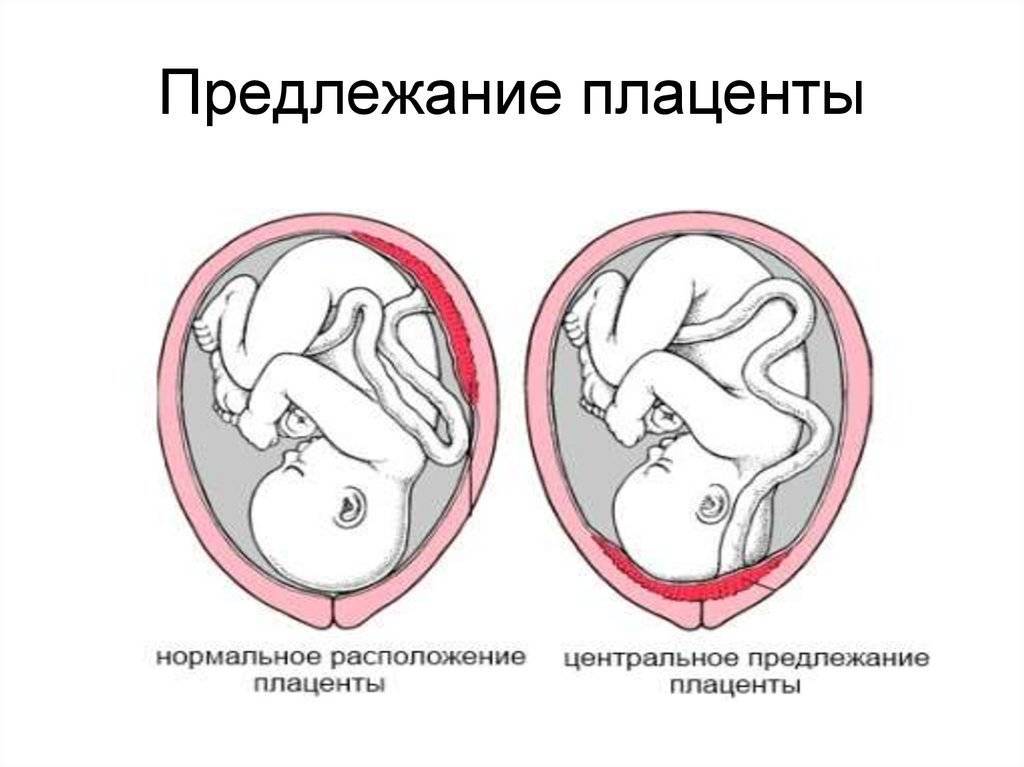
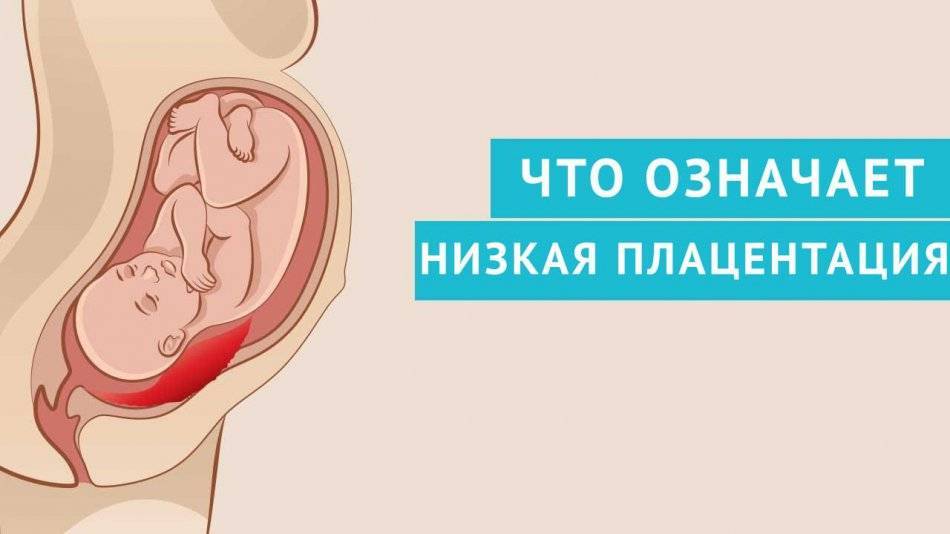
Что такое низкая плацента
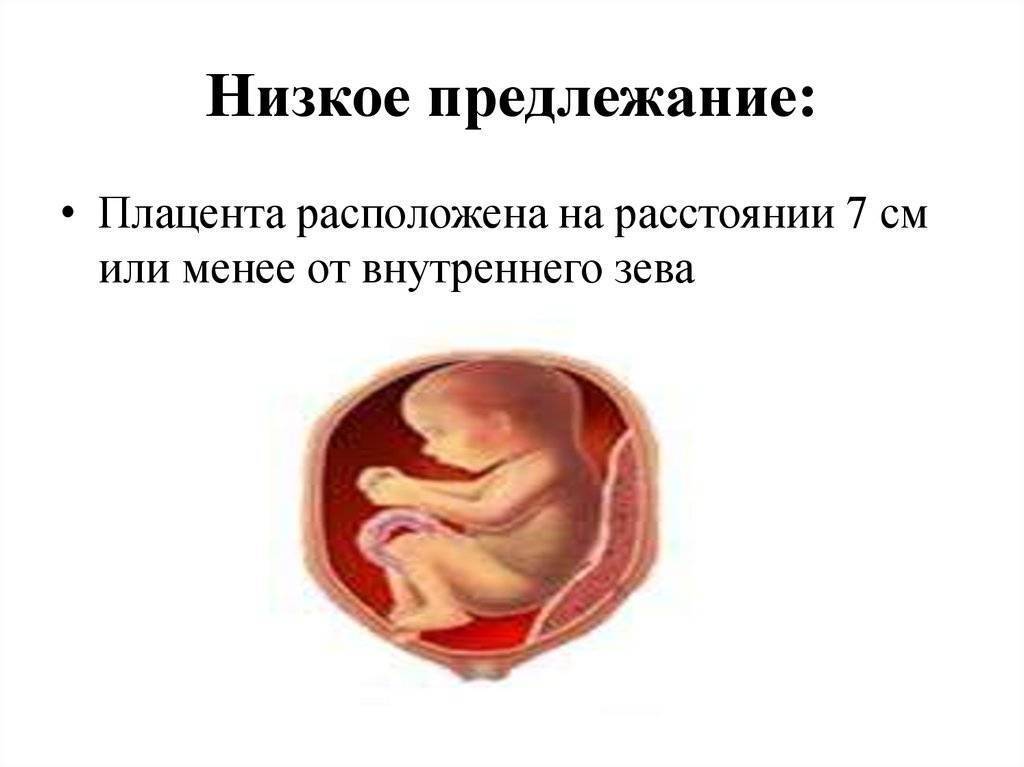
Плацента образуется при беременности и затем исчезает, как только рождается малыш. Задача данного органа – обеспечить плод витаминами, кислородом и питательными веществами, которые нужны для его правильного роста. Плацента должна располагаться в полости матки так, чтобы не препятствовать появлению ребенка на свет. Если плацента при беременности расположена низко — это означает, что вход в малый таз не закрыт, но расстояние от него до плода составляет менее семи сантиметров. В большинстве случаев женщинам с низкой плацентой удается родить естественным путем без применения кесарева сечения.
В акушерской практике низкое расположение плаценты встречается довольно часто на ранних сроках гестации: до двадцатой недели беременности у 10% женщин выявляется данная патология. Но с развитием плода плацента способна двигаться и подниматься (этот процесс называется миграцией), так что уже к тридцатой неделе срока низкое прикрепление плаценты выявляется у 3% женщин, а через десять недель — и вовсе у 1%.
Сама по себе плацента образуется в том месте, где закрепилось плодное яйцо, поэтому повлиять на расположение плаценты невозможно. Этот орган начинает формироваться на седьмой день после зачатия и завершает свое развитие к концу двадцатой недели.
В каком случае существует риск образования низкой плаценты при беременности? Если у женщины:
- были сложные предыдущие роды;
- проводились аборты, кесарево сечение или другие операции на матке;
- наблюдается эндометриоз;
- выявлено неправильное строение матки;
- диагностирована многоплодная беременность;
- существуют нарушения гормонального фона.
Кроме того, низкое предлежание плаценты может быть вызвано образованием миомы матки или воспалительных заболеваний яичников и придатков у беременной. Также вероятность патологии увеличивается у женщин, которые страдают избыточным весом и у тех, кто не смог бросить курить до зачатия. В группе риска находятся и женщины, у которых наблюдалось низкое прикрепление плаценты в период предыдущей беременности. Предрасположенность к низкому предлежанию плаценты может передаться и на генетическом уровне, если у матери беременной была выявлена данная патология.
Всегда ли срок беременности можно установить по высоте стояния дна матки?
Измерение высоты стояния дна матки не является точным методом определения срока беременности. Дно матки может не соответствовать сроку беременности, определяться выше или ниже положенного уровня при нормально протекающей беременности. Существует множество факторов, которые влияют на высоту стояния дна матки. При ожирении, сахарном диабете у будущей мамы, при наличии нескольких плодов внутри матки, дно матки определяется выше. Если же плод в матке расположен не вертикально, а горизонтально или по диагонали, а также при малом количестве околоплодных вод, небольшом весе малыша, дно матки располагается ниже, чем положено на конкретном сроке беременности.
Профилактические мероприятия и прогнозы
При диагностировании фертильного типа инфантильности матки возможность зачатия исключается. В таком случае наступление беременности возможно только при применении вспомогательных репродуктивных технологий (ВРТ). В случае сохранности генеративной функции половых желез прибегают к экстракорпоральному оплодотворению (ЭКО) с использованием готовых к осеменению ооцитов.
Течение беременности у пациенток с выраженной гипоплазией эндометрия сопряжено с высокой вероятностью самопроизвольного аборта и осложненного родоразрешения.
У женщин с синдромом невынашивания беременности интрацитоплазматическая инъекция сперматозоида (ИКСИ) осуществляется в рамках суррогатного материнства. При незначительных изменениях в структуре детородного органа и нормальной секреции стероидных гормонов яичниками шансы на зачатие и успешное вынашивание плода увеличиваются на 45-50%.
Высота стояния дна матки после родов
После родов матка уменьшается в объеме, ее стенки становятся толще, форма шаровидной, а затем постепенно возвращается к грушевидной. Все эти обратные изменения называются инволюцией матки. О степени инволюции матки можно судить именно по высоте стояния ее дна, начиная с третьего периода родов (период после рождения плода до отделения и рождения плаценты) и в течение всего послеродового периода.
Сразу после рождения плода матка резко уменьшается в объеме и определяется на уровне пупка. После отделения плаценты от стенки матки ее дно поднимается выше пупка и отклоняется в правую сторону. После рождения плаценты матка уже резко сокращается и определяется на два поперечных пальца ниже пупка. На 1 сутки после родов дно матки определяется на уровне пупка или на 13 – 15 сантиметров выше лонной кости. Каждый день дно матки опускается на 1 – 1,5 сантиметра. На 5 сутки дно матки располагается на середине расстояния между лобковой костью и пупком, а уже через 2 недели после родов матка вновь скрывается за лобковой костью.
Если у беременной женщины высота стояния дна матки была выше, чем положено по срокам беременности, то, скорее всего, процессы инволюции матки в послеродовом периоде будут протекать медленнее.
Как поддержать организм при «лежачей» беременности?
Поддержка организма при «лежачей» беременности может быть не только лекарственной и врачебной.
Будущей маме во время сохранения очень важно правильное питание, т.к. без движения и от переживаний аппетит резко падает
Кроме того, женщины в такой ситуации стараются меньше есть, стесняясь того, что не могут сходить в туалет без посторонней помощи. Но потребности будущего ребенка в полезных веществах возрастают, без них он не сможет правильно формироваться и расти. Поэтому во время «лежачей» беременности женщине особенно важно принимать витаминно-минеральные комплексы, а также Омега-3, чтобы ребенок не испытывал дефицита важнейших веществ. В комплексе Прегнотон Мама, разработанного специально для беременных, содержатся Омега-3, нужные витамины, йод и железо для улучшения кровообращения.Омега-3 не синтезируются в организме человека, но обязательно нужны для формирования мозга и иммунной системы у ребенка. Также Омега-3 сокращает риск преждевременных родов или выкидыша, преждевременного отхождения вод.
Есть ли какие-то рекомендации, как следует лежать? Советы дает врач, но обычно рекомендуют лежать желательно на левом боку, чередуя с менее долгим лежанием на правом боку. В этом случае к матке приливает больше крови, соответственно, происходит насыщение кислородом и питательными веществами.
Если постельный режим не строгий, обязательно надо спросить у врача, какие физические нагрузки допустимы и безопасны. Стоит уточнить, можно ли наклоняться, ходить по лестницам и т.д. Если врачи строго запрещают любые физические нагрузки, не следует проявлять самодеятельность и идти против рекомендаций врачей.
Важна и психологическая поддержка. Отсутствие движения и ощущение оторванности от жизни может повлиять на беременную женщину хуже, чем само заболевание, заставить ее ощущать одиночество и переживать. А стресс крайне отрицательно влияет на беременность.
Поэтому можно рассматривать «лежачую» беременность, как возможность затормозить течение жизни, подумать о планах на будущее. Можно попробовать заняться хобби – например, вязать, рисовать, вести блог, читать книги, слушать онлайн лекции и т.д. Чтобы не чувствовать одиночество, можно не только общаться со знакомыми по телефону, но и, например, позвать подруг в гости (предупредив, что вы не можете вставать). Положительные эмоции всегда помогают выздоровлению, как и строгое следование предписаниям врача.
Даже в сложных условиях можно сохранить хорошее настроение и выносить здорового ребенка.
НЕ ЯВЛЯЕТСЯ РЕКЛАМОЙ. МАТЕРИАЛ ПОДГОТОВЛЕН ПРИ УЧАСТИИЭКСПЕРТОВ.
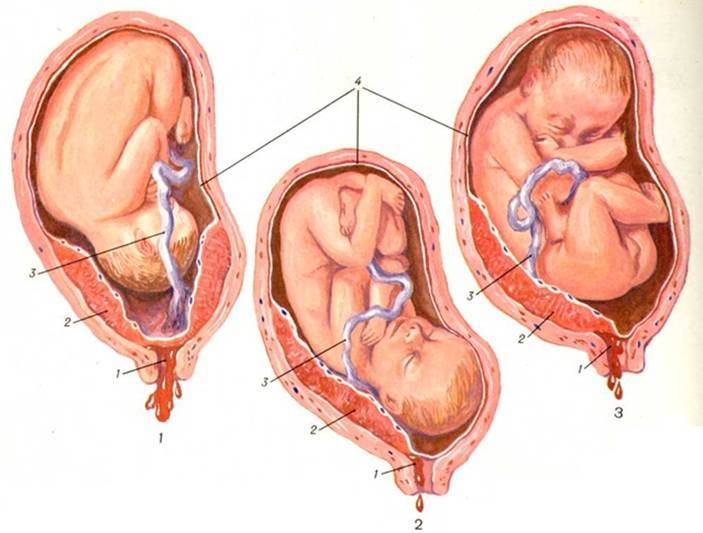
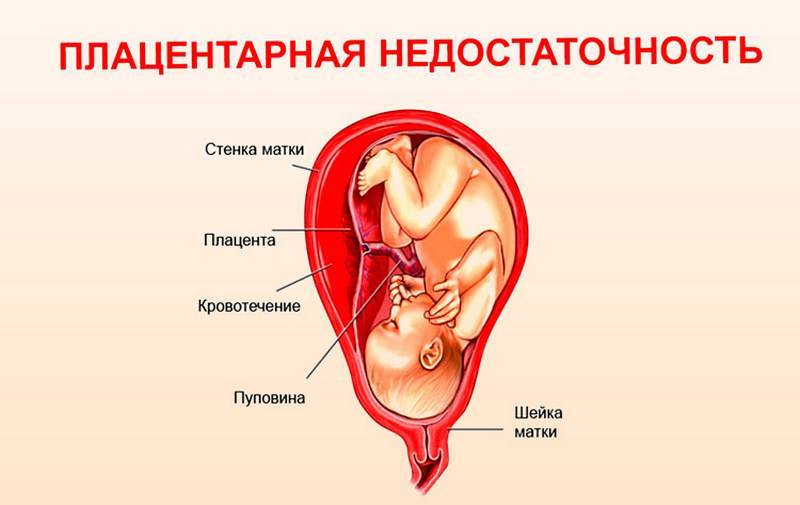
Влияние низкой плацентации на течение беременности
С ростом плода увеличивается и давление на матку. В связи с этим возникает сужение сосудов плаценты. При этом увеличивается вероятность развития гипоксии плода, а также нарушения внутриутробного развития. Беременная может испытывать слабость, а малейшая нагрузка способна вызвать кровотечение. Кроме этого, часто наблюдается снижение артериального давления и анемия. В редких случаях происходит прерывание беременности.
Для того чтобы беременность при низкой плацентации закончилась благополучно, необходимо соблюдать некоторые правила:
- полный половой покой,
- исключение физической нагрузки,
- по возможности не пользоваться общественным транспортом,
- избегать стрессовых ситуаций и утомления.
При малейших изменениях состояния необходимо сразу обратиться к врачу. При кровотечениях беременная должна наблюдаться в стационаре. При этом назначаются препараты, улучшающие кровообращение и снижающие тонус матки.
ЗАПИСЬ НА ПРИЕМ
Клиника абортов и контрацепции в Санкт-Петербурге — отделение медицинского гинекологического объединения «Диана»
Запишитесь на прием, анализы или УЗИ через контактную форму или по т. +8 (812) 62-962-77. Мы работаем без выходных с 09:00 до 21:00.
Мы находимся в Красногвардейском районе, рядом со станциями метро «Новочеркасская», «Площадь Александра Невского» и «Ладожская».
Стоимость медикаментозного аборта в нашей клинике 3300 руб. В стоимость входят все таблетки, осмотр гинеколога и УЗИ для определения сроков беременности.
Причины
Наиболее часто в поперечном положении оказываются малыши, которым легко и свободно двигаться в матке даже на больших сроках. Такой двигательной активности способствует многоводие. Если количество амниотической жидкости выше нормы, то малыш вполне может принять такое положение и «застрять» в нем. Также активным движениям на больших сроках способствуют слабые и перерастянутые стенки матки. Слабость и некоторая дряблость гладкой мускулатуры свойственна женщинам, которые рожают много и часто.
Как бы это ни звучало странно, но поперечному положению также способствует малая двигательная активность, а точнее, невозможность для ребенка двигаться. Такое состояние свойственно маловодию. Также трудности с движениями и переворотами испытывают крупные гипертрофированные дети.
Малыш может принять поперечное положение в качестве единственного удобного, если у женщины на протяжении беременности почти постоянно наблюдается повышенный тонус матки, а также имеются опухоли или иные новообразования в нижнем маточном сегменте. Установление обычного головного предлежания в силу этого становится неприемлемым для ребенка. Кроме того, поперечное или косое предлежание нередко наблюдается при беременности у женщин с врожденными аномальными особенностями главного репродуктивного органа – седловидной или двурогой маткой.
Достаточно часто малышу мешает плацента, если она расположена низко ими имеется ее полное или частичное предлежание. Когда вход в малый таз перекрыт чем-либо, встать в правильную позу – головное предлежание – малыш не может. Поперек утробы может расположиться и ребенок у женщины с клинически узким тазом.
Иногда причина неправильного расположения ребенка кроется не в материнских факторах, а в самом ребенке. Так, при гидроцефалии (водянке мозга) или анэнцефалии (отсутствии головного мозга) малыш не принимает головного положения, а остается либо сидящим в , либо лежащим поперек полости матки.