Лечение экссудативного среднего отита
Лечение пациентов с диагнозом ЭСО направлено на устранение причин, повлекших нарушение функции слуховой трубы, с последующим восстановление слуха и предотвращение развития морфологических изменений слизистой оболочки среднего уха.
Тактика лечения напрямую зависит от стадии заболевания. На начальных стадиях назначают консервативные методы лечения:
– продувание слуховых труб по Полицеру;
– катетеризация слуховых труб;
– физиотерапия (эндоурально электрофорез с протеолитическими ферментами),
– медикаментозное лечение (антигистаминные препараты, сосудосуживающие средства, муколитические препараты).
При неэффективности консервативных методов терапии пациенту показано проведение хирургического лечения, направленного на устранение причин, приводящих к блоку устья слуховой трубы и нарушению её функций (аденотомия, операции на околоносовых пазухах для санации хронических очагов инфекции).
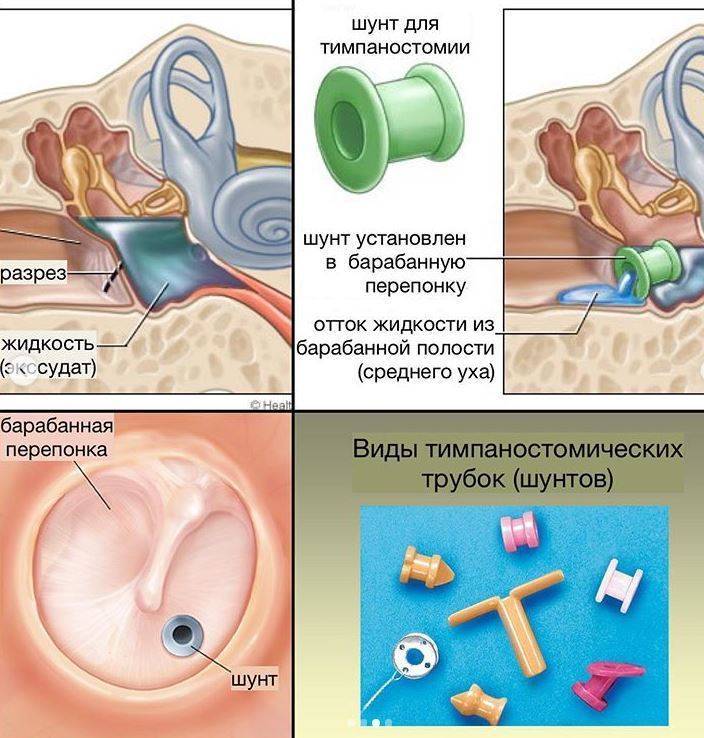
В случае, если через два-три месяца после оперативного лечения сохраняется патологическое содержимое в полости среднего уха и отсутствует аэрация, то проводят отохирургическое вмешательство ( миринготомия, тимпанотомия с введением вентиляционной трубки).
Аудиологический контроль проводят через 2-3 месяца после хирургического вмешательства. При нормализации слуха у ребенка вентиляционную трубку удаляют.
В отделе детской ЛОР-патологии ФГБУ НМИЦО ФМБА России под руководством д.м.н., проф. Юнусова А.С. с успехом проводят весь спектр лечения экссудативного среднего отита как в амбулаторных, так и в стационарных условиях.
Запись на приём в поликлинике к врачу-оториноларингологу, к.м.н. Лариной Л.А. по тел. 8(499)968-69-12, 8(499)968-69-26, 8(499)190-97-96 или на официальном сайте ФГБУ НМИЦО ФМБА России.
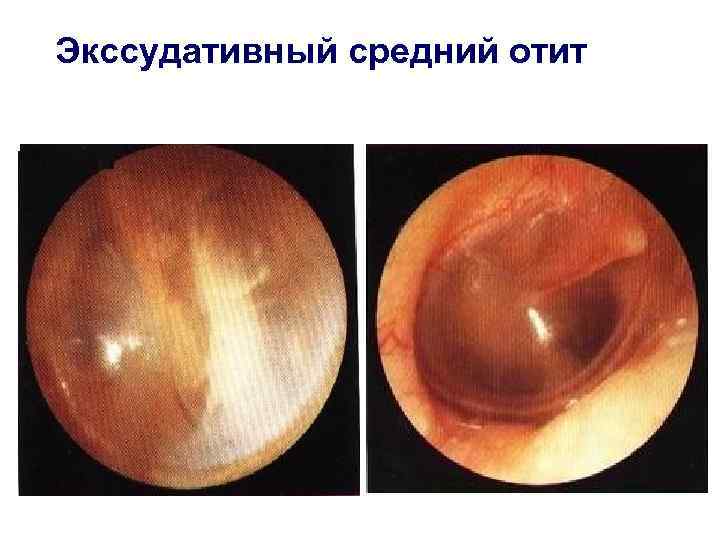
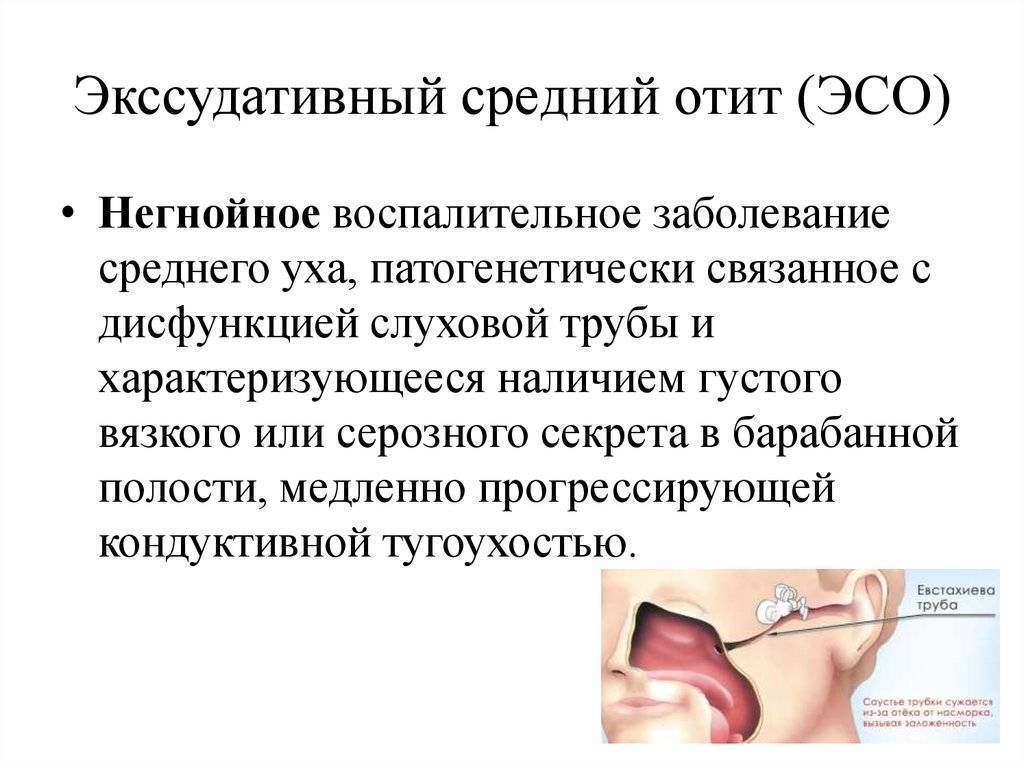
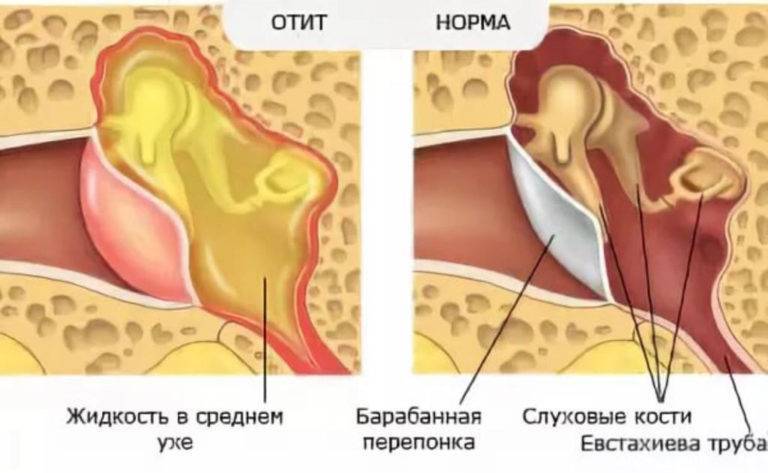
Экссудативный средний отит у детей.
Экссудативным средним отитом болеют как взрослые, так и маленькие пациенты. Но у ребенка диагностировать экссудативный отит бывает сложнее, чем у взрослых не только в связи с недостаточно яркой симптоматикой, но и с трудностями, возникающими во время сбора жалоб и анамнеза (маленькие пациенты не предъявляют жалоб). Жалобы и клиническая картина напрямую зависят от стадии заболевания. Начальная стадия ЭСО характеризуется скудными жалобами и клиническими проявлениями.
В большинстве случаев родители обращаются за оказанием медицинской помощи ребенку лишь тогда, когда заметили у него снижение слуха, то есть ребёнок начинает громко говорить, не сразу откликается на зов, просит увеличить громкость при просмотре детских телепередач, что уже соответствует продуктивно секреторной форме заболевания. Именно отсутствие болевого синдрома и приводит к позднему выявлению ЭСО. Но иногда маленькие пациенты способны описать свои ощущения. Взрослые люди обращаются к врачу с жалобами на ощущение жидкости в ухе («бульканья»), чувство полноты, аутофонию, изменение слуха в зависимости от наклона головы.
Лечение среднего отита
Тактика зависит от стадии отита, в большинстве случаев лечение проходит в амбулаторных условиях. Госпитализация показана при тяжелом течении отита и возникновении осложнений.
На первой стадии возможно ограничиться использованием капель с антибактериальным, противовоспалительным и обезболивающим эффектом. Для снятия отечности и улучшения дренажной функции слуховой трубы назначают антигистаминные препараты и назальные сосудосуживающие капли, продувания слуховых труб по Политцеру или катетеризацию слуховых труб. Системно антибиотик назначается при высокой температуре, интенсивной боли, тяжелом течении отита. У детей в возрасте до 5 лет также лечение среднего отита подразумевает назначение антибиотиков. В перфоративной стадии проводят туалет уха с антисептическими препаратами. Показана также и физиотерапия, например, КУФ-тубус, кварц, магнито-лазерная терапия.
При отсутствии спонтанной перфорации барабанной перепонки и нарастании лихорадки, боли в ухе и признаков интоксикации показан парацентез барабанной перепонки.
Примерные сроки нетрудоспособности при неосложнённом течении заболевания составляют 7-10 дней, при возникновении осложнений – до 20 дней. В некоторых случаях больше 20 дней.
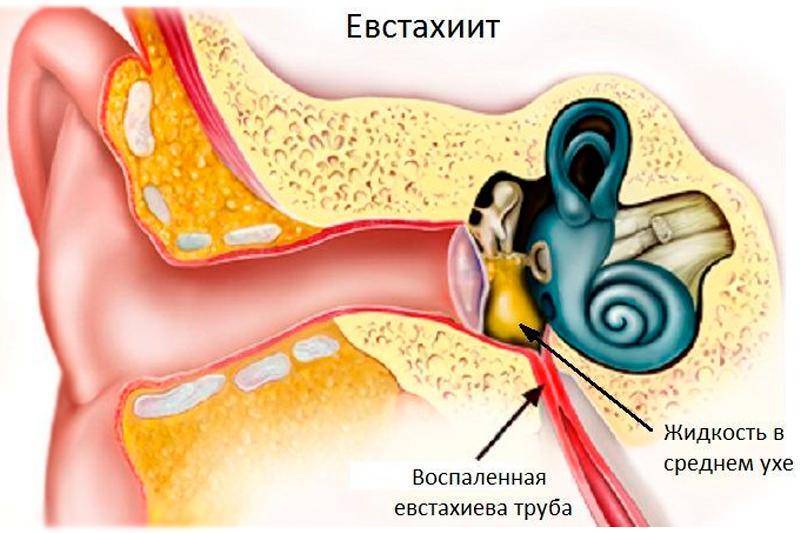
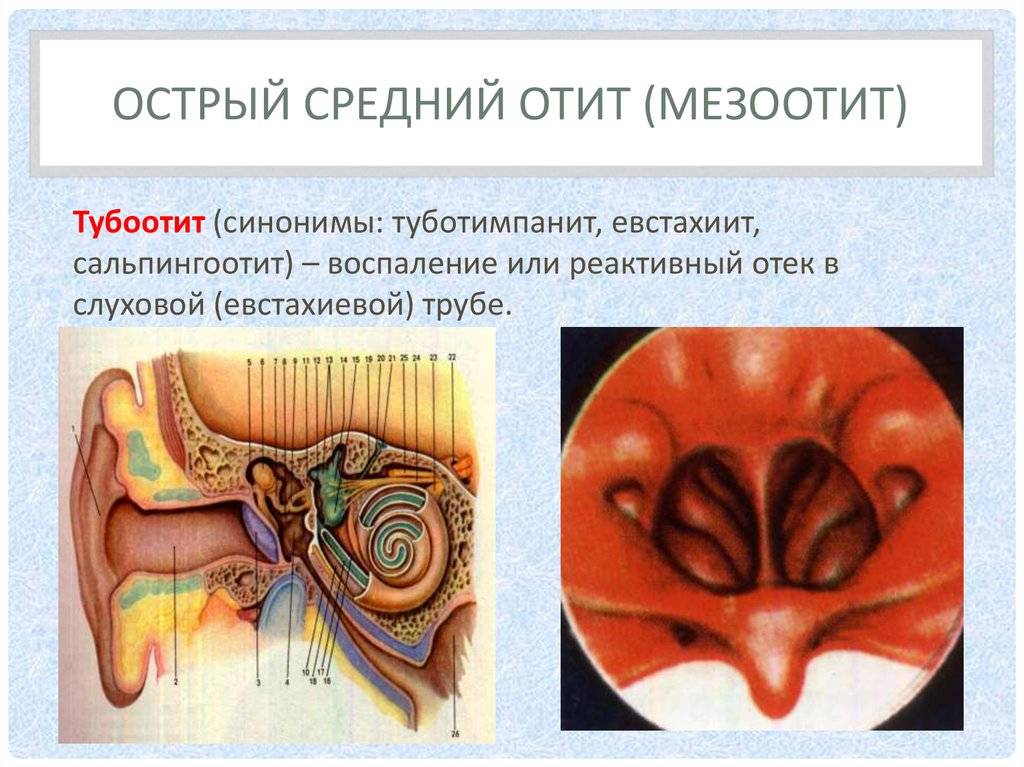
Причины тубоотита
Преимущественно тубоотит возникает из-за инфекции, которая попадает в слуховую трубу из носовой полости и носоглотки. Это чаще всего происходит из-за инфекционных заболеваний носа и носоглотки – острого и хронического ринита, синусита, аденоидита, ангины, острых респираторных вирусных инфекций.
Спровоцировать патологию также могут:
- аллергены, вызывающие отек слизистых;
- структурные аномалии в носоглотке (аденоиды, антрохоанальные полипы), которые перекрывают доступ воздуха к слуховым трубам;
- искривление перегородки носа;
- остановка носовых кровотечений с помощью длительного тампонирования;
- резкие изменения атмосферного давления.
Симптомы Экссудативного среднего отита:
Клинические симптомы экссудативного среднего отита у ребенка весьма мало выражены.По существу единственным симптомом становится снижение слуха и иногда шум в ухе. Однако поскольку дети 2-5-летнего возраста обычно на тугоухость не жалуются, особенно при одностороннем процессе, экссудативный средний отит чаще становится случайной находкой.
Осложнения. Если ребенка с экссудативным средним отитом не лечить, то примерно через 3-4 года может развиться стойкая и даже необратимая тугоухость, обусловленная Рубцовым адгезивным процессом в среднем ухе, атрофией барабанной перепонки, образованием в ней карманов и даже перфораций. Частично может пострадать и звуковоспринимающий аппарат.
Симптомы
Лечение воспаления среднего уха начинается с постановки диагноза. В этом направлении врачу помогают симптомы. При этом они могут быть у отита достаточно разнообразными. Выделяются следующие симптомы воспаления у взрослых:
Одним из симптомов является снижения слуха. Этот симптом может проявиться на любой стадии – начальной, острой или хронической.
Симптомом воспаления и последующего лечения выступают сторонние шумы, гул, звон.
Гнойные и серозные выделения во внешнее ухо однозначно говорят о необходимости лечения воспаления среднего уха – сразу обращайтесь в лечебные заведения для консультации.
Признаком заболевания у может служить ноющая, неутихающая боль в заушной области. Кожа в данном сегменте краснеет и шелушится.
Перенесенные тяжелые инфекционные заболевания могут поспособствовать проявлению симптомов. Обычно это связано с тем, что воспаление среднего уха у многих взрослых происходит на фоне ослабленного иммунитета и передавшихся в ушную область через кровь бактерий, вирусов, иных микроорганизмов.
Наши врачи
Причины
Воспаление в среднем ухе вызывают бактерии или вирусы. Часто возникает из-за простуды, гриппа или аллергии, что вызывает скопление жидкости и отек носовых ходов, горла и слуховых труб.
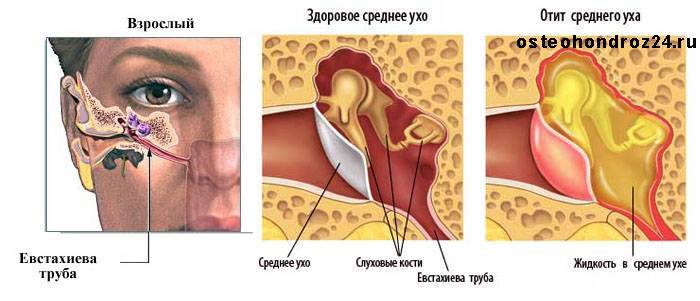
Роль слуховой трубы
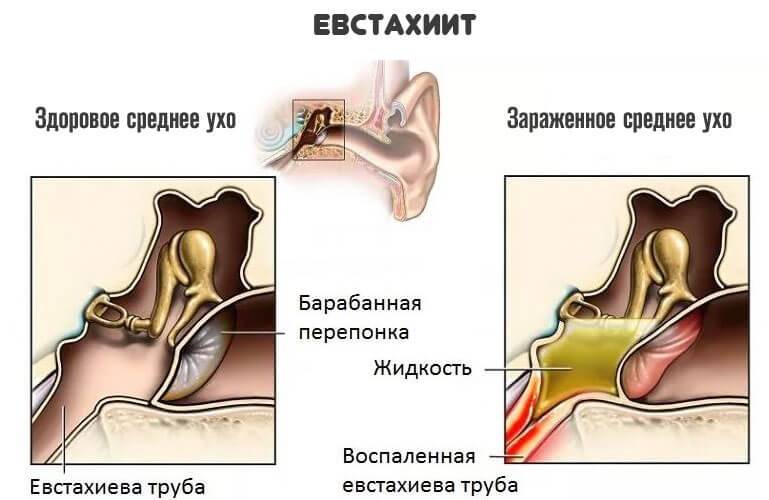
Слуховые трубы представляют собой пару узких трубок, которые начинаются от среднего уха до носоглотки, за носовыми проходами. Гортанный конец труб открывается и закрывается для регулирования давления воздуха в среднем ухе и его дренажной функции.
Отек, воспаление и слизь в евстахиевых трубах от инфекции верхних дыхательных путей или аллергии могут блокировать их, вызывая накопление жидкости в среднем ухе.
Ушные инфекции чаще встречаются у детей, отчасти потому, что их слуховые трубы более узкие и расположены более горизонтально – факторы, которые затрудняют отток из них жидкости, из-за чего они забиваются.
Роль аденоидов
Аденоиды – это две небольшие подушечки тканей, высоко в задней части носа, которые играют роль в активности иммунной системы. Эта функция делает их особенно уязвимыми для инфекции, воспаления и отека.
Поскольку аденоиды находятся вблизи открытия слуховых труб, воспаление или увеличение аденоидов может блокировать слуховые трубы, тем самым способствуя возникновению инфекции в среднем ухе. Воспаление аденоидов будет играть роль в развитии среднего отита у детей, потому что у детей относительно большие аденоиды.
Другие условия, которые могут быть связаны с инфекцией уха или результатом аналогичных проблем среднего уха, включают следующее:
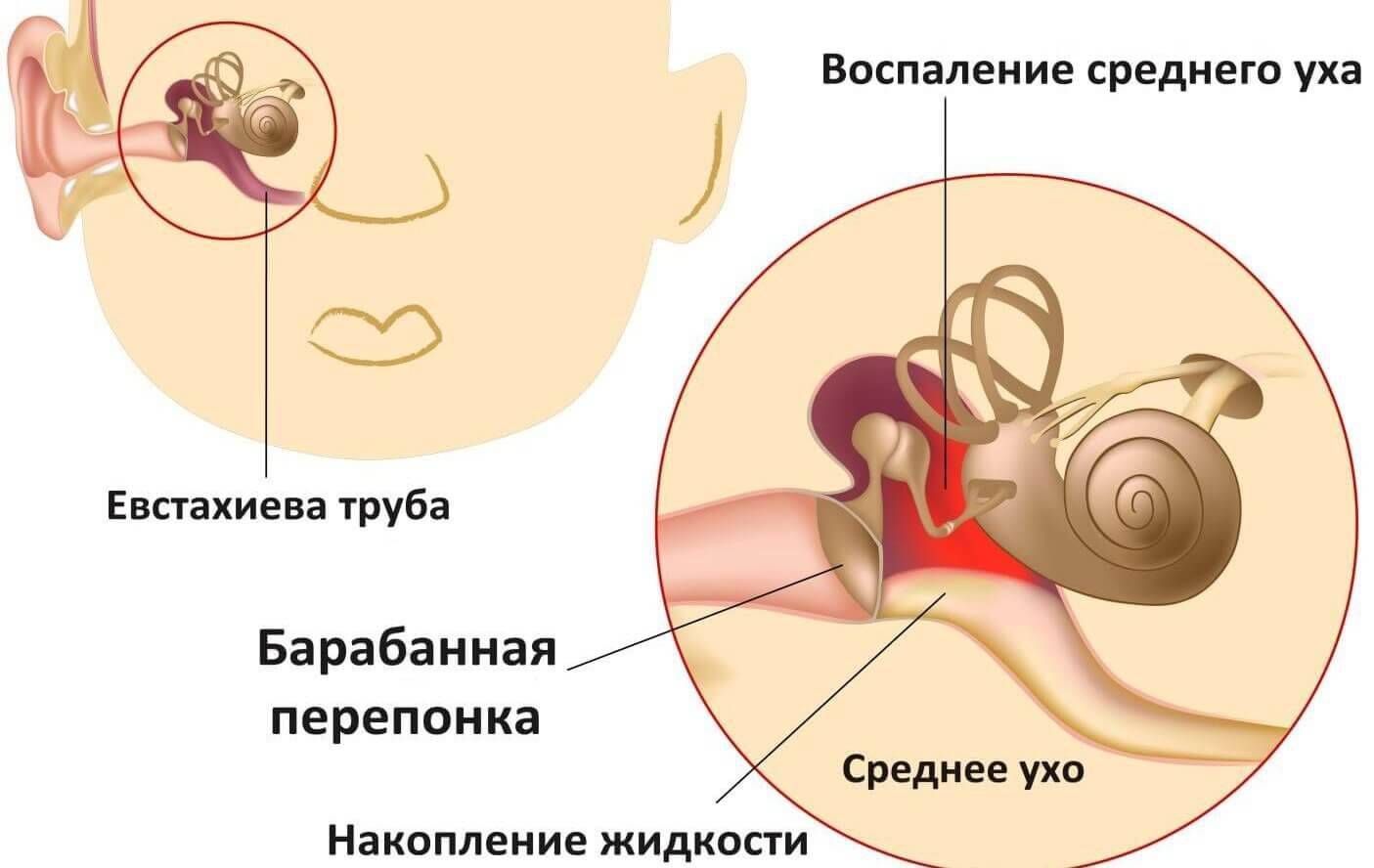
- Отит с выпотом представляет собой воспаление и образование жидкости (выпот) в среднем ухе без бактериальной или вирусной инфекции. Это может произойти, потому что накопление жидкости сохраняется после устранения инфекции уха. Это может также произойти из-за некоторой дисфункции или неинфекционной блокировки слуховых труб.
- Хронический средний отит с выпотом возникает, когда жидкость остается в среднем ухе и продолжает возвращаться без бактериальной или вирусной инфекции. Это делает детей восприимчивыми к новым ушным инфекциям и может повлиять на слух.
- Хронический гнойный отит – постоянная ушная инфекция, которая часто приводит к разрыву или перфорации барабанной перепонки.
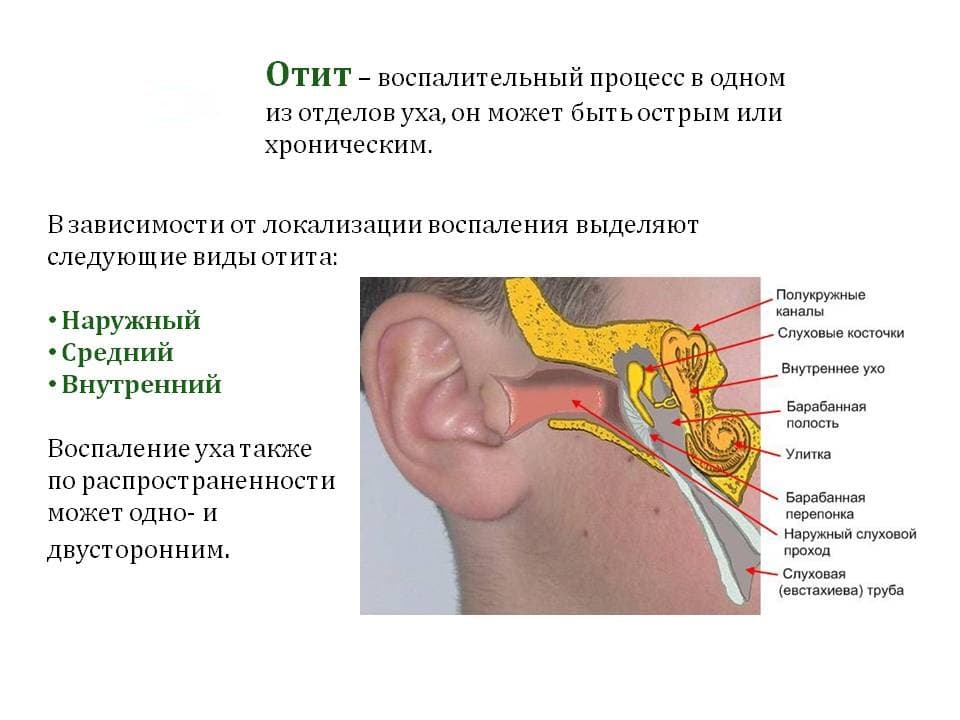
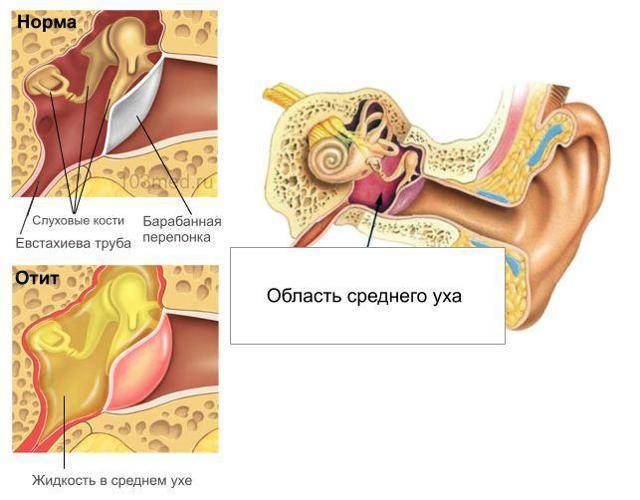
Что такое отит?
Отит — заболевание, характеризующееся наличием воспалительного процесса в одном из отделов уха. Чаще всего появляется как следствие перенесенного инфекционного заболевания. Достаточно редко причиной возникновения является вирус.
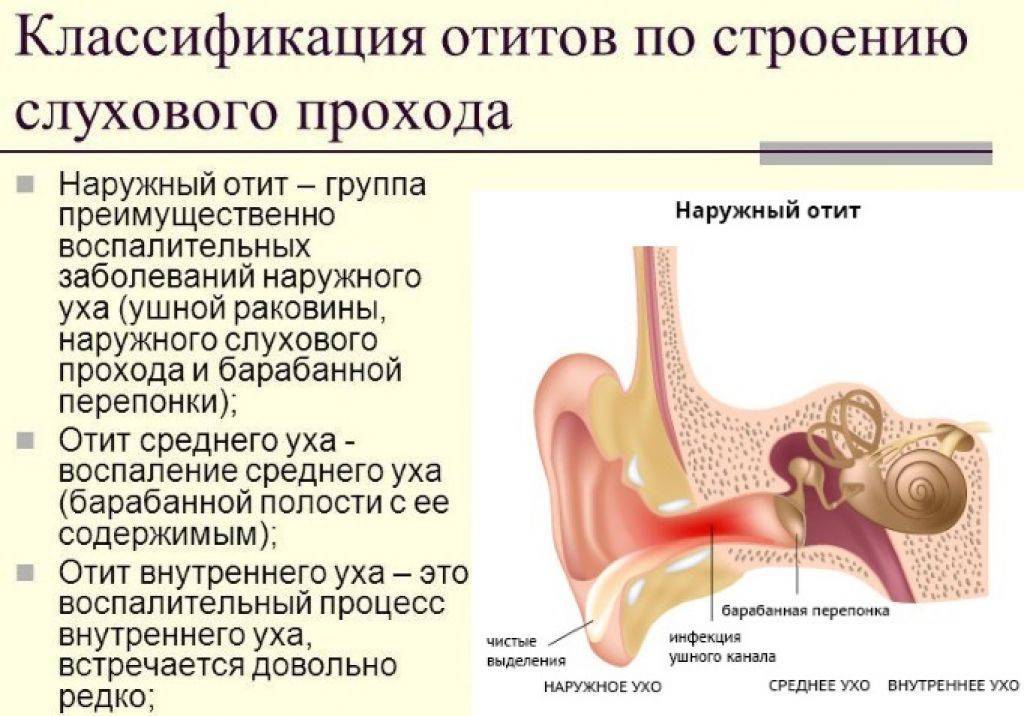
Виды заболевания
В зависимости от того, где находится воспаление в ухе, выделяют 3 вида отита.
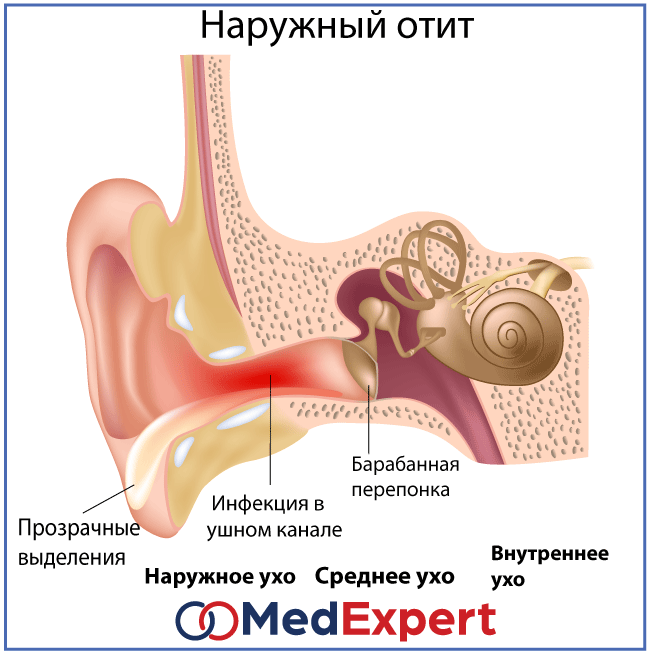
- Наружный.
 Воспалительный процесс локализуется во внешней части слухового прохода. Воспалительный процесс может представлять собой фурункул, а иногда носить диффузный характер, распространяясь на весь ушной проход.
Воспалительный процесс локализуется во внешней части слухового прохода. Воспалительный процесс может представлять собой фурункул, а иногда носить диффузный характер, распространяясь на весь ушной проход.
- Средний.
Развитие отита в среднем ухе диагностируют у детей чаще всего. Факторами, провоцирующими такой вид воспаления, считаются различные заболевания носоглотки. Воспаление поражает полость перепонки и близлежащих элементов.
- Внутренний.
В большинстве случаев им болеют маленькие дети. Воспаление внутреннего уха, или лабиринтит, появляется как следствие осложнений среднего отита.
Формы
В зависимости от вида возбудителя различают формы заболевания:
- Вирусный отит, причиной которого является вирусная инфекция. Подобный вид отита в большинстве случаев возникает как осложнение перенесенного ОРВИ, герпеса или гриппа.
- Бактериальный, вызванный проникновением в ухо микроорганизмов: стрептококка, пневмококка или гемофильной палочки.
- Грибковый отит возникает из-за воздействия грибов различного вида.
- Аллергический отит появляется у ребенка как реакция организма на определенный вид аллергена.
- Травматический отит диагностируется при механических повреждениях перепонки или стенок прохода.
Этапы развития
Воспаление уха имеет несколько стадий развития. Они характеризуются определенными признаками. Симптоматика каждой стадии может отличаться по сложности протекания отита и зависеть от своевременности обращения к врачу.
- Доперфоративная стадия.
В начальном периоде заболевания ребенок отмечает сильные болезненные ощущения в ухе. Ввиду раздражения нерва боль может отдавать в височную область или челюсть. Воспаление снижает активность слуховых косточек перепонки, и ребенок начинает плохо слышать.
Внутри уха скапливается гной, наблюдается покраснение и увеличение в размерах барабанной перепонки. Боль с течением времени становится сильнее. Длительность доперфоративного периода варьируется от нескольких часов до нескольких суток.
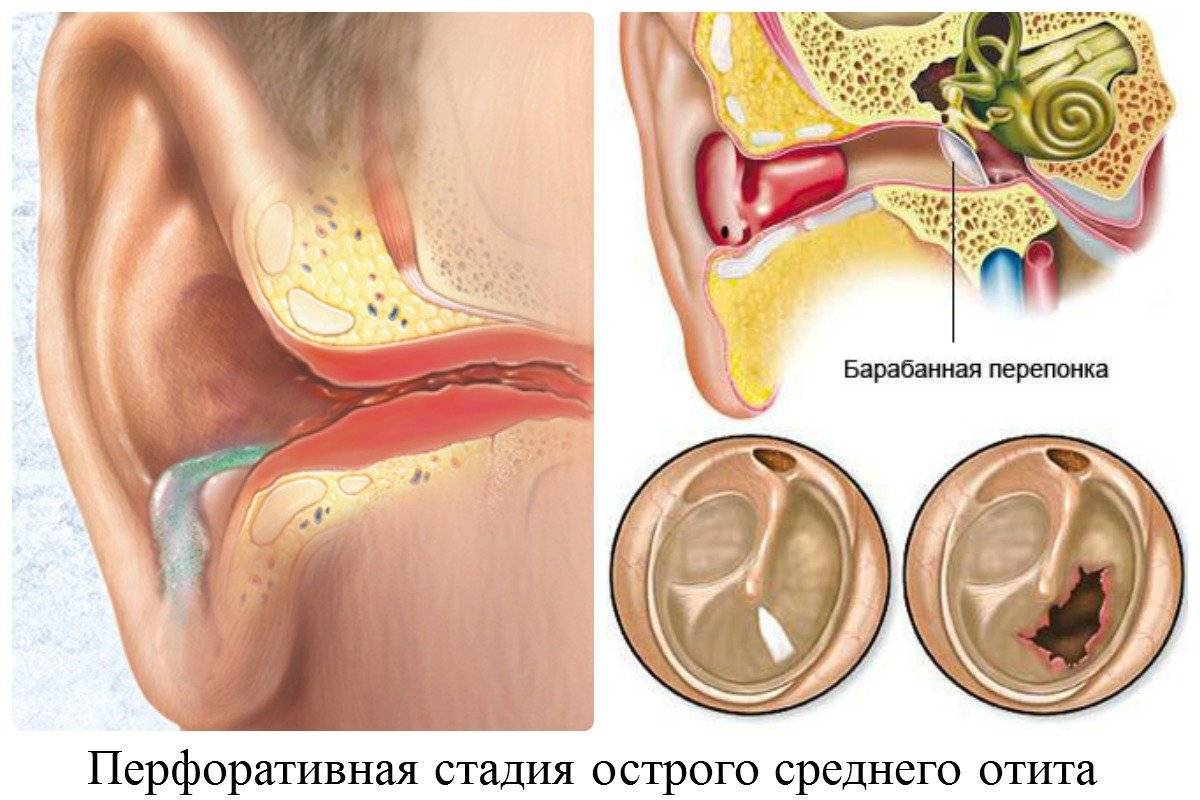
- Перфоративная стадия.
Скопившиеся гнойные выделения разрывают мембрану. Сразу после перфорации выходит достаточно много гноя, иногда с примесью крови. Ребенку становится легче, боль стихает.
Температура тела начинает постепенно приходить в норму, а признаки интоксикации организма пропадают. Состояние ребенка нормализуется к 7-му дню.
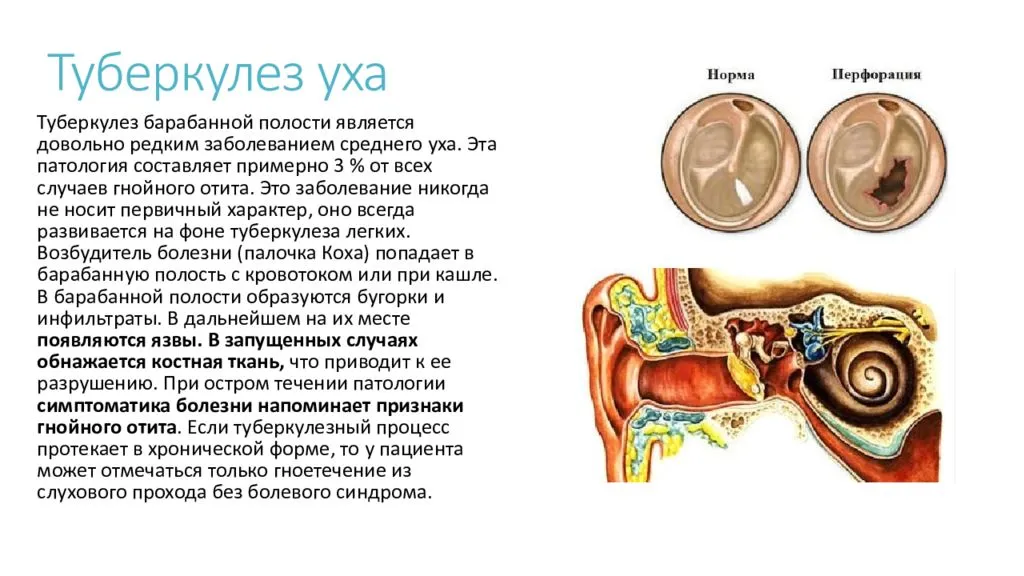
Разрыв перепонки в перфоративной стадии, как правило, незначительный. Исключением являются случаи, когда ребенок болен туберкулезом, корью или скарлатиной. При перфорации перепонки гной может выйти не наружу, а в черепную коробку, что приводит к печальному исходу.
- Репаративная стадия.
На последнем этапе происходит заживание лопнувшей перепонки. Гнойные выделения полностью отсутствуют, отеки проходят. При разрыве мембраны в диаметре до 1 мм рана аккуратно затягивается. Если перфорация имеет значительные размеры, то на перепонке образуется рубец.
Чем опасен отит?
Опасность, которую таит в себе воспаление уха, заключается в особенности строения органа слуха. Евстахиева труда шире в диаметре, чем у взрослого человека. Следовательно, инфекция с легкостью проникает внутрь и вызывает воспаление в два раза быстрее. Если ребенку вовремя не оказать помощь, он может частично потерять слух или вообще стать глухим.
У кого появляется чаще всего?
Как правило, отдельной группы риска заболеть отитом не выделяется. У каждого ребенка может начаться воспалительный процесс в органе слуха. Но наиболее подвержены заболеванию дети, имеющие:
- слабый иммунитет;
- болезни лор-органов, имеющий хронический характер;
- недостаточную массу тела;
- малокровие, рахит.
Почему возникает отит
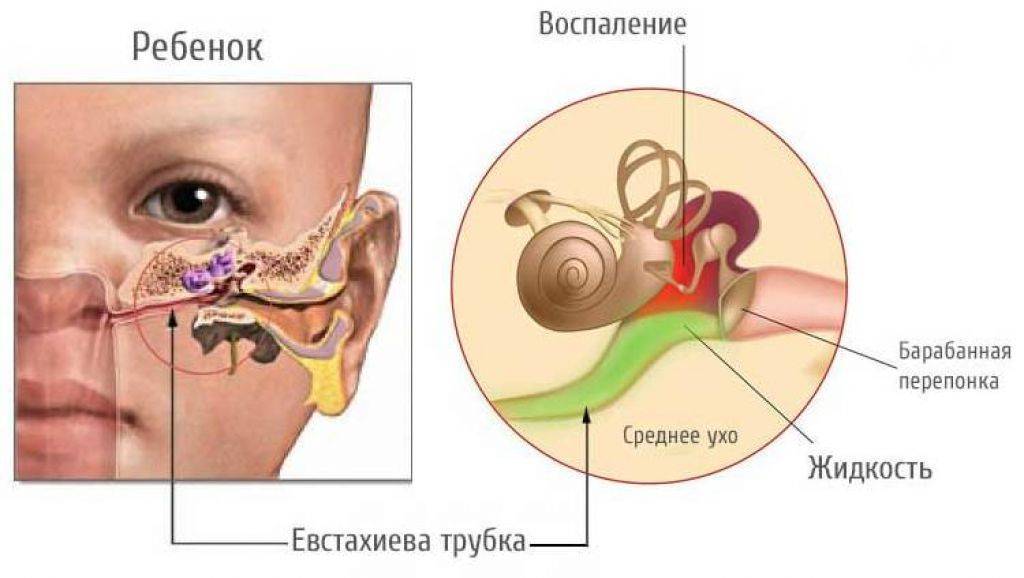
Евстахиевы трубы — проходы, по которым жидкости, и слизь отводятся от ушей в носоглотку,
у младенцев и шире и короче, чем у взрослых, поэтому инфекция легче попадает из носоглотки в среднее ухо.
К тому же и расположены эти трубы горизонтально, а не вертикально, как у взрослых. Поэтому, если ребенок
в основном лежит на спине, отток из среднего уха идет очень неэффективно, а попадание жидкости из носоглотки и
ухо облегчается. Евстахиевы трубы у детей очень подвержены закупорке, и, если возникает простуда или отек
из-за аллергии или увеличенных аденоидов, жидкость не отводится нормальным образом, а скапливается в среднем ухе,
приводя к серозному отиту.
Скопление жидкости в ухе также может произойти во время полета
в самолете, реже — при поездке в метро.
Из-за перепада давления евстахиевы трубы у младенцев спадаются, а в скопившейся жидкости могут развиться
микробы, возникнет гнойное воспаление — отит.
Ребенок после 2 лет может сказать, что у него болит ушко, причем чаще боль усиливается ночью.
Грудной ребенок обычно трет или дергает больное ушко, иногда просто закрывает его ладошкой или пронзительно кричит в течение нескольких часов. У него может слегка или значительно повыситься температура.
Когда ребенок спит, можно тихонечко нажать на козелочки — выступающие над мочкой части ушной раковины. Если ребенок морщится, отодвигает голову, это тоже может считаться одним из симптомов заболевания среднего уха.
Отит у ребенка не всегда сопровождается сильной болью в ухе. Симптомами этого заболевания могут быть нарушения в работе желудочно-кишечного тракта. Это связано с тем, что среднее ухо и брюшная полость инервируются одним нервом (то есть имеют общую нервную регуляцию). Поэтому, когда заболевает ухо, у маленьких детей могут превалировать симптомы со стороны кишечника: вздутие, срыгивание, рвота, задержка стула.
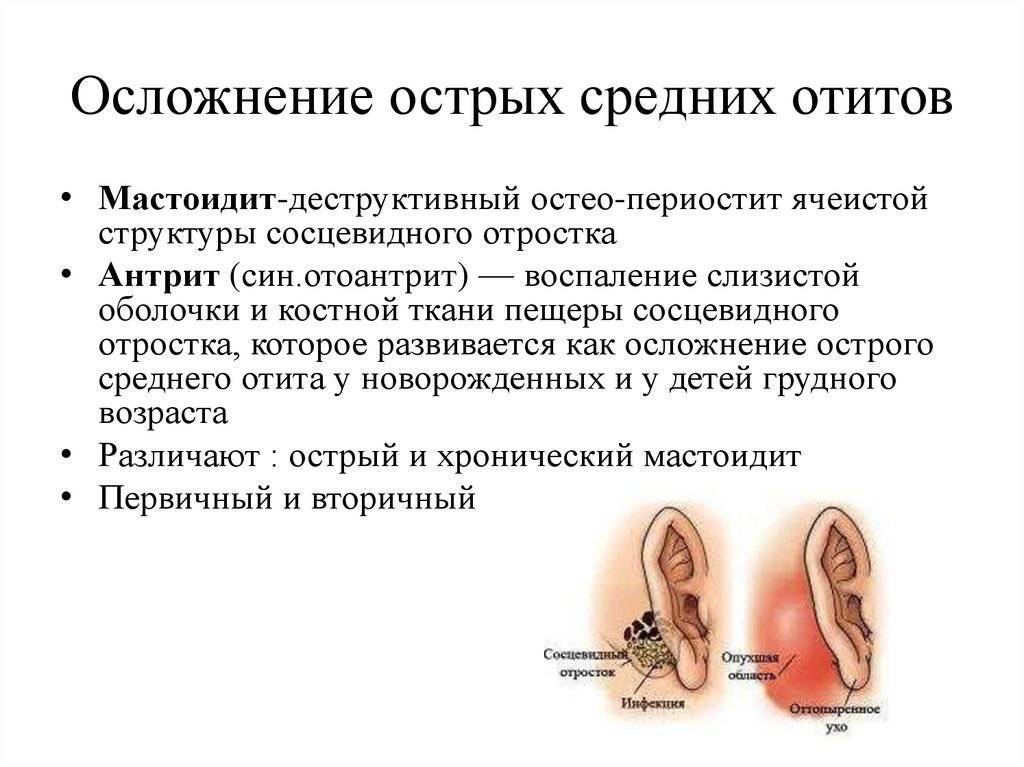
Если же мама берется за самостоятельное лечение желудочно-кишечного расстройства, игнорируя другие симптомы, то отит может перерасти в такое грозное осложнение, как отоантрит. Инфекция из среднего уха переходит в заушную область и поражает еще одну воздухоносную полость среднего уха. Появляется оттопыренность ушной раковины, краснота, отечность, вновь отмечается повышение температуры. Сроки, в которые этот процесс может развиться, непредсказуемы — это происходит как сразу за острым отитом, так и месяц спустя.
При отите врач увидит, что у ребенка небольшое воспаление барабанной перепонки,
которая выглядит красной и выпяченной. Обычно такое воспаление проходит черед несколько дней независимо
от лечения. Иногда, ecли ребенка не лечат, барабанная перепонка может прорваться и тогда гной вытечет в ушной канал, а боль уменьшится. Со временем барабанная перепонка заживет, но если не принимать соответствующих мер и не оберегать ребенка, то воспаление может перейти в абсцесс — внутренний гнойник.
Самой частой и простой формой заболевания является серозный отит — скопление
жидкости в среднем ухе. Проявляется он потерей слуха, как правило, временной, но при отсутствии лечения возможна и постоянная потеря слуха. Иногда при таких отитах ребенок ищущает щелчки или потрескивания при глотании или сосании. Бывают и бессимптомные отиты, и жидкость в ухе выявляется только при осмотре.
Продолжительность заболевания — от нескольких дней до нескольких месяцев, если болезнь примет хроническое течение.
Еще на эту тему:
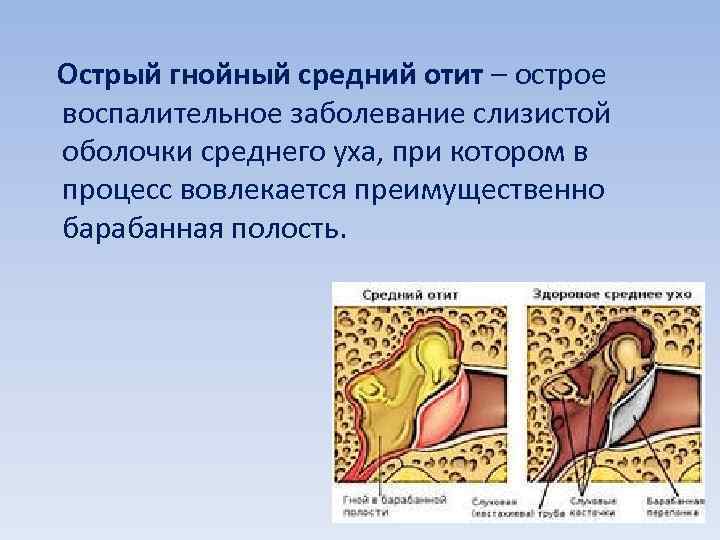
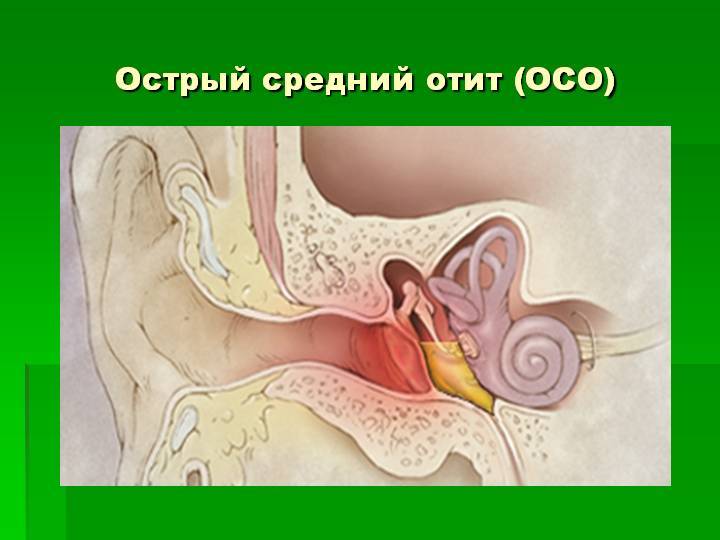
Средний острый отит
Патогенез (что происходит?) во время Экссудативного среднего отита:
Нарушение вентиляционной функции ведет к образованию вакуума в барабанной полости и пропотеванию серозного транссудата. В литературе можно встретить термин «серозный отит». Транссудат обычно жидкий, но нередко в результате гиперсекреции бокаловидных клеток слизистой оболочки барабанной полости, ведущей к повышенному содержанию в нем белка, он становится густым, вязким. В связи с этим экссудативный средний отит иногда называют «клейким ухом», секреторным отитом, мукоидным отитом. При попадании в транссудат крови из капилляров слизистой оболочки барабанной полости жидкость становится кровянистой, поэтому заболевание называют геморрагическим серозным отитом, «синим ухом». В механизме возникновения экссудативного среднего отита следует отметить плохое опорожнение барабанной полости в связи с невыполненным парацентезом во время острого среднего отита при активном применении антибиотиков, нарушение функции мышц мягкого неба, расшелины твердого неба.
Лечение тубоотита
Лечение тубоотита может проводиться дома – на начальных стадиях, или в стационаре – при прогрессировании или угрозе осложнений. При своевременной диагностике и правильном лечении острый тубоотит проходит в течение 1-2 недель. Хронический тип болезни лечится дольше.
Терапия предполагает комбинированный подход и ставит следующие задачи:
- устранение очагов инфекции в носу, околоносовых пазухах и носоглотке;
- устранение воспаления, отека и восстановление нормального диаметра слуховой трубы, её дренажной и вентиляционной функции;
- устранение воспалительного секрета и слизистых выделений;
- улучшение кровообращения в слизистой больного уха;
- исключение риска осложнений.
Медикаментозное лечение тубоотита проводится с помощью:
- антибиотиков;
- антигистаминных препаратов;
- антибактериальных препаратов;
- сосудосуживающих капель;
- протеолитических ферментов.
Местное лечение включает в себя:
- промывание носа, носоглотки и околоносовых пазух растворами антисептиков с использованием вакуумной аспирации;
- аппликацию лекарственных препаратов на слизистую глоточных устьев слуховых труб;
- катетеризацию слуховых труб с введением антибактериальных и противоспалительных препаратов;
- продувание слуховых труб по Политцеру, пневмомассаж барабанных перепонок (воздействие на барабанную перепонку и слуховую трубу за счет создания попеременно положительного и отрицательного давления в наружном слуховом проходе);
- ингаляционную терапию под давлением (ингаляции устройством Пари-синус).
Хороший эффект дают физиопроцедуры:
- УВЧ (ультравысокочастотная терапия) области носа;
- ультрафиолетовое облучение;
- лазеротерапия;
- электрофорез;
- фонофорез.
Хирургическое вмешательство возможно в следующих случаях:
- Если болезнь носа спровоцирована механической обструкцией, новообразованием в носоглотке или гипертрофированной аденоидной тканью, проводится операция по их удалению (аденоидэктомия, удаление антрохоанального полипа, удаление носовообразования носоглотки).
- Если болезнь развивается на фоне хронической инфекции пазух – проводится хирургическая санация околоносовых пазух.
- Если нарушена анатомия перегородки носа, гипертрофированы носовые раковины, из-за чего затруднен воздухообмен, – назначается септопластика и коррекция нижних носовых раковин.
- Если в барабанной полости длительное время остается экссудат и медикаментозная терапия не эффективна, то проводится миринготомия и тимпаностомия.
Диагностика экссудативного среднего отита у детей
Для диагностики ЭСО в ФГБУ НМИЦО ФМБА России в отделении детской ЛОР патологии проводят аудиологическое обследование, которое состоит из акустической импедансометрии и тональной пороговой аудиометрии. Для пациентов с данной патологией при акустической импедансометрии характерна тимпанометрическая кривая типа «В» и отсутствие ipsi-рефлексов, что отражает нарушение передачи звукового сигнала по цепи слуховых косточек за счет патологического содержимого среднего уха (экссудата), на аудиограмме – повышение порогов по воздушной проводимости до 30-40 дБ, преимущественно на низких частотах, костная проводимость не изменена. При рецидивирующем течении экссудативного среднего отита специалисты отделения детской ЛОР патологии в обязательном порядке назначают пациенту проведение компьютерной томографии (КТ) височных костей для получения достоверной картины воздушности полости среднего уха, состояния её слизистой оболочки, цепи слуховых косточек, окон лабиринта и костного отдела слуховой трубы, плотности и локализации патологического содержимого.
Для выявления причин, способствующих возникновению ЭСО, пациенту в отделении детской ЛОР патологии НМИЦО ФМБА России проводят эндоскопическое исследование полости носа и носоглотки или рентгенологическое исследование носоглотки (у маленьких детей при невозможности проведения эндоскопии) и околоносовых пазух.
Что необходимо для диагностики?
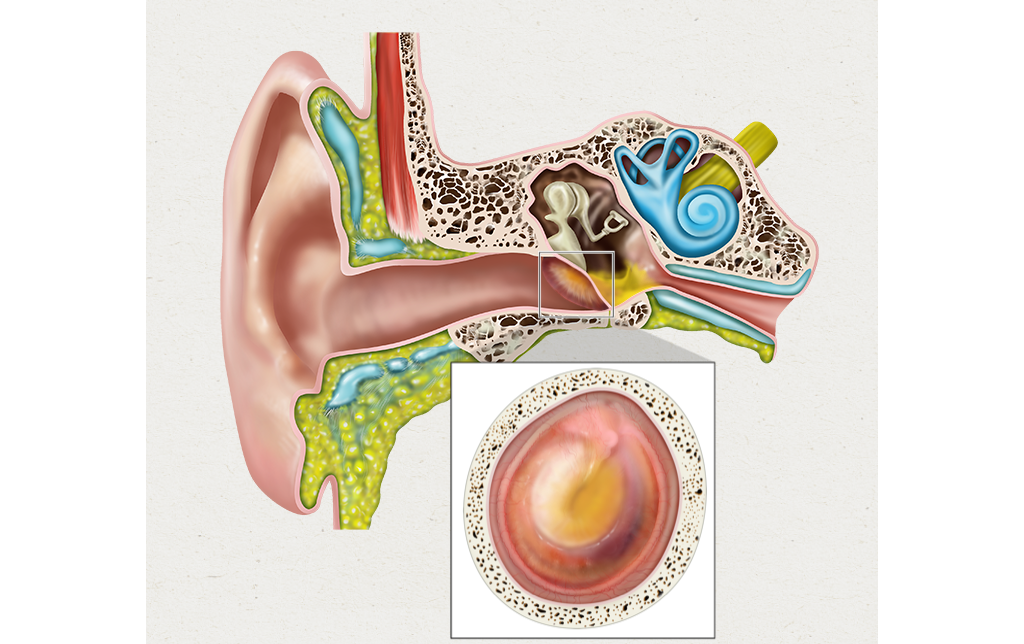
Для диагностики данного заболевания необходимо провести полный оториноларингологический осмотр. Наиболее информативно, на сегодняшний день осмотр с применением видео-эндоскопического оборудования. При осмотре врач может наблюдать уровень жидкости и пузырьки воздуха за неизмененной или утолщенной, помутневшей барабанной перепонкой. При необходимости, для подтверждения диагноза, рекомендовано проведение тимпанометрии, после чего врач оториноларинголог сможет составить полную картину о состоянии барабанной полости и среднего уха в целом.
При традиционном осмотре патология может остаться не выявленной и диагностироваться уже на стадии осложнения и снижении слуха врачом сурдологом.
Принципы развития заболевания
ХСО может развиваться уже в первые годы жизни и является следствием анатомических и функциональных особенностей ребёнка, а также недолеченного острого отита. У детей в возрасте до 2-2.5 года слуховая труба короткая, широкая и расположена практически горизонтально, что облегчает попадание инфицированного отделяемого из полости носа в среднее ухо. В возрасте 2-3 лет начинает встречаться гипертрофия глоточной миндалины (аденоиды) и её воспаление. Аденоидные вегетации и аденоидит – одна из частых причин воспаления среднего уха у детей и дисфункции слуховой трубы. При наличии аденоидных вегетаций 2-3 степени появляется такой механизм, как глоточно-тубарный рефлюкс. Глоточно-тубарный рефлюкс – это заброс отделяемого из носоглотки в устье слуховой трубы, происходящий по следующему принципу: во время глотания мышцы мягкого нёба напрягаются и прижимают нёбную занавеску к задней стенке глотки. А в случае с большими аденоидными вегетациями во время глотка между ними и нёбной занавеской образуется щелевидное пространство, содержимое из которого «выдавливается», в том числе и в устье слуховой трубы. Соответственно, у детей очень часто бывают воспалительные заболевания полости носа, околоносовых пазух, аденоидит и в носоглотке скапливается слизь или слизисто-гнойный секрет, который при глоточно-тубарном рефлюксе может попасть в слуховую трубу и вызвать острый средний отит.
Ещё один фактор частых заболеваний верхних дыхательных путей – начало социальной жизни ребёнка – посещения детских дошкольных учреждений. Там происходит обмен микрофлорой, что приводит к частым респираторным заболеваниям. Все перечисленные факторы являются фоновыми, но непосредственная причина хронического среднего отита – это непролеченное или недолеченное воспаление среднего уха и сохраняющаяся дисфункция слуховой трубы.
У взрослых пациентов также может развиваться хронический средний отит, но уже по несколько другим сценариям. В основе часто лежит дисфункция слуховой трубы, связанная с хроническими заболеваниями, такими как хронический ринит, хронический синусит, искривление перегородки носа, наличием в носоглотке аденоидных вегетаций (встречаются и у взрослых), кисты Торнвальда, новообразований носоглотки.
Часто причиной хронического отита становится травма, сопровождающаяся разрывом барабанной перепонки. Например, высоким давлением или вследствие манипуляций в наружном слуховом проходе как пациентом, так и врачом. Важными факторами хронизации воспаления в среднем ухе считается наличие в полостях среднего уха множества карманов и складок, где может образовываться замкнутая среда, благоприятная для роста микроорганизмов. Ещё один момент – это формирование так называемых биоплёнок на слизистой среднего уха. Биоплёнка – одна из форм существования микроорганизмов, при которой они не свободно расположены на поверхности, а образуют колонию, с выделением во внеклеточную среду биополимеров-белков, создающих матрикс, гелеобразный субстрат. Из-за появления биоплёнок иммунной системе трудно распознавать и ликвидировать микроорганизмы, а также в матрикс очень плохо проникают антибиотики.
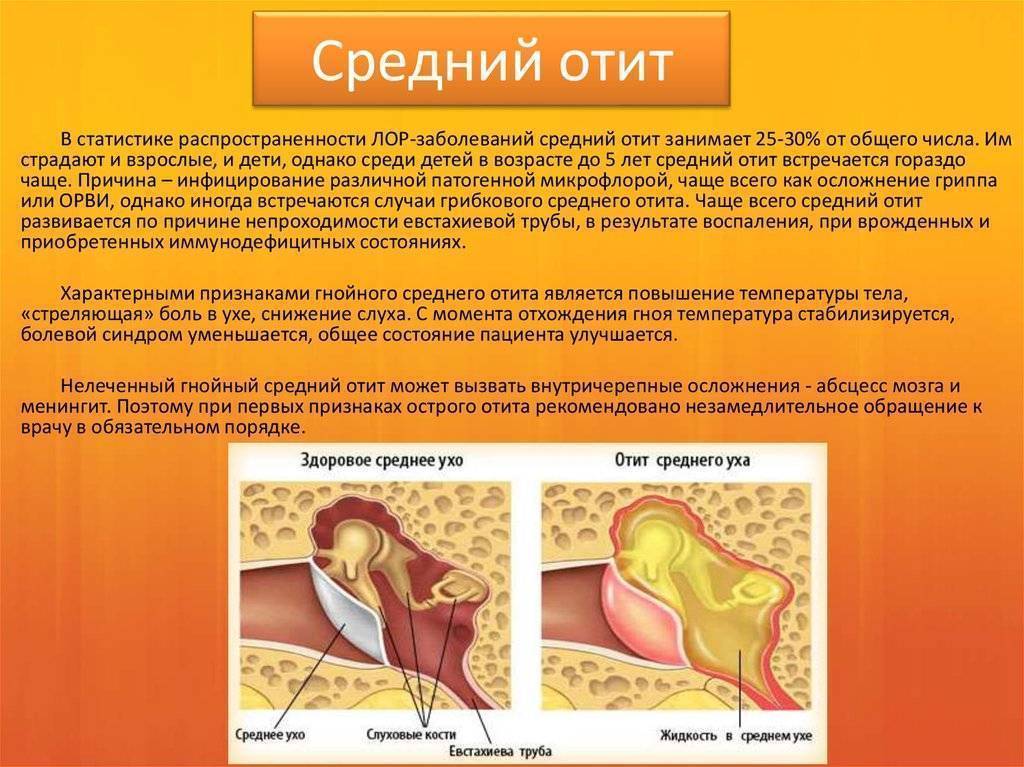
Средний отит: симптомы
Специалисты выделяют две формы отита: острую и хроническую. Последнюю диагностируют в том случае, если заболевание длится более одного месяца или за один год пациент пережил четыре его рецидива. Хронический средний отит развивается из не долеченной острой формы или при отсутствии её лечения, а также при обструкции слуховых труб, ожогов термической или химической природы.
| Вид отита | Его клинические проявления |
|---|---|
| Острый отит | Продолжительность острого среднего отита составляет от двух до трёх недель. Отоларингологи выделяют три стадии его развития:
|
| Хронический средний отит | Симптомы хронического отита среднего уха заключаются в следующем:
Заболевание является исходом острой формы гнойного отита и представлено двумя видами:
|
Лечение
Лечение ОСО в обязательном порядке проводится под наблюдением специалиста. И данный аспект не обсуждается. Острый отит – серьезное заболевание, последствия бывают весьма серьезными, вплоть до потери слуха, при определенных осложнениях. Лечение больного ОСО должно быть дифференцированным в зависимости от стадии заболевания и особенности клинических симптомов, с учетом индивидуального соматического статуса пациента.
В острой стадии заболевания рекомендуется амбулаторный режим, а при выраженном повышении температуры, общем недомогании — постельный. Назначаются антибактериальные препараты. При обычном течении заболевания после перфорации барабанной перепонки, когда наступило улучшение состояния больного и нормализовалась температура, иногда вновь отмечается подъем температуры и появляется боль в ухе.
Запишитесь на прием по телефону+7 (495) 021-12-26 или заполнив форму online
Администратор свяжется с Вами для подтверждения записи. Конфиденциальность Вашего обращения гарантирована.
Причины
Любое воспаление, будь то адгезивный, хронический средний отит или серозный, вялотекущий отит среднего уха, имеет определенные причины. Для такого процесса как воспаление среднего уха лечение начинается с устранения причин.
Стрептококки, стафилококки, пневмококки – основные микробные группы, вызывающие воспаление у взрослых и необходимость лечения отита среднего уха. Защитить себя полностью от проникновения подобного рода микробов невозможно.
Рекомендуется соблюдать элементарные правила гигиены, чтобы избежать отита среднего уха, но не переусердствовать. Если активно удалять серу, защищающую от проникновения микроорганизмов, то средний серозный вялотекущий отит гарантирован.
Лечение среднего отита может потребоваться людям, неправильно удаляющими слизь из носа – сморкающимся. Человек закрывает плотно нос и рот, пытаясь высморкаться. В результате создается давление, выталкивающее слизь в ушную полость. Как следствие лечение и дискомфорт.
Казалось бы, нормальные, эстетичные процедуры могут привести к описываемому заболеванию.
Симптомы заболевания у взрослых проявляются на фоне иных инфекционных заболеваний – гриппа, ОРВИ. Вирусы проникают в ушную полость через кровь. Результат: лечение становится неизбежным.
Случающиеся по причине неаккуратной чистки ушной раковины микротравмы барабанной перепонке также приводят к симптомам воспаления среднего уха у взрослых. Лечение среднего отита может потребоваться после общего длительного переохлаждения организма, приводящего к снижению иммунитета.
Запишитесь на прием по телефону+7 (495) 021-12-26 или заполнив форму online
Администратор свяжется с Вами для подтверждения записи. Конфиденциальность Вашего обращения гарантирована.
Методы лечения отита
Сильная, «стреляющая» боль в ухе, характерная для острого отита, обычно заставляет нас сразу же приступить к лечению заболевания. Однако крайне желательно, чтобы лечение отита происходило под руководством врача.
Если прошло два дня, а ухо по-прежнему Вас беспокоит, необходимо обязательно показаться ЛОРу. Есть вероятность, что заболевание может перейти в следующую стадию, при которой в среднем ухе начинают скапливаться гнойные выделения. Накопившийся гной может прорвать барабанную перепонку. Этого желательно избежать. Если всё же гной необходимо удалить из барабанной полости, то лучше, чтобы это осуществил врач, сделав аккуратный прокол барабанной перепонки, так называемый парацентез.
Оставленный без надлежащего лечения, отит может стать хроническим. В этом случае боль в ухе перестаёт быть мучительной. Долгое время больной вообще может не чувствовать боли. Это объясняется тем, что при хроническом отите барабанная перепонка остаётся перфорированной, и через это отверстие гной может вытекать в слуховой канал, не создавая избыточного давления в барабанной полости. Постоянный очаг воспаления и нарушенная целостность барабанной перепонки способствуют развитию тугоухости.
Ещё одна опасность: неправильное лечение может привести к образованию спаек и рубцов в барабанной полости, нарушающих работу слуховых косточек и перекрывающих слуховой канал. Это так называемый адгезивный отит, который приводит к стойкому снижению слуха и появлению шума в ушах.
Возможны и другие осложнения. Своевременное обращение к врачу позволит избежать осложнений и сохранить остроту слуха. Обычный курс лечения отита продолжается десять дней
Консультация специалиста
В поликлиниках «Семейного доктора» Вас встретят квалифицированные и опытные ЛОР-врачи, готовые помочь и взрослому, и ребёнку. Вам нужно лишь выбрать наиболее удобно расположенную для Вас поликлинику.
Не занимайтесь самолечением. Обратитесь к нашим специалистам, которые правильно поставят диагноз и назначат лечение.
Оцените, насколько был полезен материал
Спасибо за оценку
Общие симптомы тубоотита у взрослых
Существует острая (до месяца) и хроническая (3-6 месяцев и более) форма тубоотита. При любой форме состояние человека в целом стабильное, этой болезни не свойственны сильная боль и высокая температура. Поэтому формы тубоотита принципиально различаются только продолжительностью своего развития. Подъем температуры свидетельствует о начале гнойного процесса и развитии осложнения заболевания. Рекомендуется начинать лечение воспаления ещё в острой форме, так как хроническая форма тяжелее поддается терапии.
Симптомы тубоотита:
- заложенность ушей;
- ухудшение слуха, которое может улучшаться после глотания или зевания;
- тяжесть в голове;
- головокружения;
- проблемы с координацией движений;
- шум и гул в ушах;
- аутофония — отзвук собственного голоса в голове;
- треск в ушах;
- болезненность, дискомфорт в области шеи;
- болезненность, дискомфорт в ушах;
- чувство переливающейся в ушах жидкости при наклонах головы.
Эти неприятные проявления могут наблюдаться в одном ухе или в обоих сразу.
Есть специфическая форма тубоотита – аэроотит, развивающаяся из-за резких перепадов атмосферного давления (например, при частых полетах на самолетах). Именно при этой форме заболевания характерна боль в ухе, а также ощущение давления и распирания.