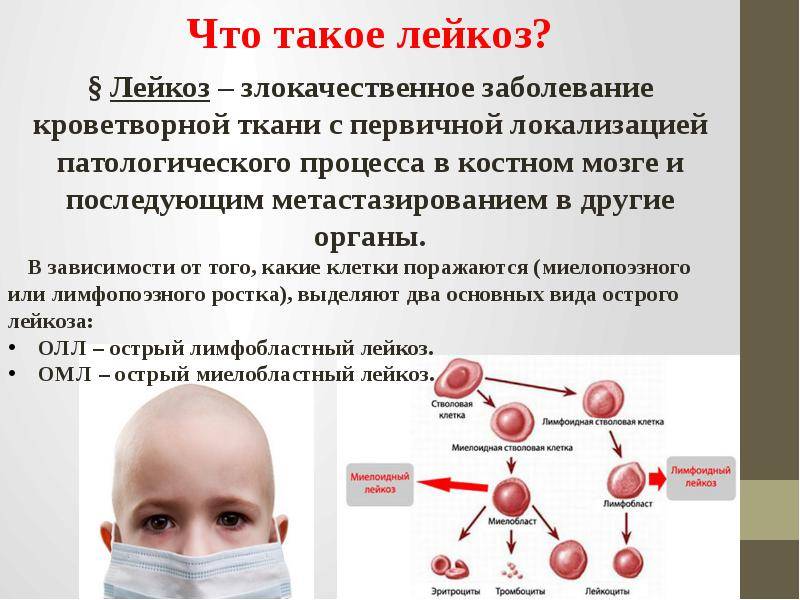
Как происходит нормальное кроветворение?
Внутри костей имеется костный мозг. У грудничков он есть во всех костях, а к 15 годам — только в черепе, ребрах, позвонках, лопатках, тазовом скелете. Здесь расположены первичные стволовые клетки, из которых созревают эритроциты, лейкоциты и тромбоциты. Они отличаются от своих потомков по форме, наличию ядра, способности к делению и размножению. Но не могут выполнять «работу» зрелых клеток.
Спустя определенное время, нормальные клетки «доходят» до необходимого состояния и поступают в кровь готовыми к выполнению своих функций. В анализах очень редко попадаются единичные бластные (растущие) формы.
Мутационная теория
Существует ряд теорий, объясняющих, как определенные изменения в ДНК могут приводить к развитию лейкоза. Одна из них — теория “двух ударов” (применима и к другим типам рака).
В соответствии с данной теорией лейкоз развивается в результате двухэтапного процесса:
- первый этап — формирование предрасполагающей к лейкозу мутации;
- второй этап — воздействие неблагоприятных факторов окружающей среды или спонтанное приобретение клеткой дополнительных мутаций.
Согласно этой теории, для развития лейкоза нужно не одно, а ряд неблагоприятных событий в клетке — ошибок, которые невозможно исправить. Накопленные ошибки приводят к формированию клетки, способной к активному неконтролируемому делению и образованию множества себе подобных клеток. Со временем количество опухолевых клеток растет, они конкурируют со здоровыми клетками, и болезнь начинает проявляться.
Это лишь одна из возможных теорий развития злокачественных заболеваний, в том числе лейкемии. Обнаружить мутации, которые связаны с развитием лейкоза у конкретного пациента, возможно не всегда. Это связано с тем, что науке пока известны не все такие мутации. В настоящее время продолжаются активный поиск и изучение различных изменений в опухолевых клетках и механизмов, с помощью которых нормальные клетки становятся злокачественными.
Обследование при подозрении на лейкоз
Большая роль в определении симптомов этого заболевания отводится педиатру, впоследствии, после постановки диагноза, ребенок продолжает наблюдаться уже у онкогематолога.
Первичную диагностику, которую обязаны провести врачи, составляют забор крови и костного мозга (пункция) для анализа. Общий анализ крови должен выявить различного рода изменения в составе крови, например, такие, как анемия или «лейкемический провал». Исследования образца костного мозга также помогут в определении лейкоза. Если содержание бластных или, иначе говоря, незрелых клеток превышает 30%, то анализ на выявление заболевания считается положительным.
В случае, если результаты анализов не дали точных результатов, врачи проводят пункцию подвздошной кости. Также вспомогательную функцию в выявлении заболевания играют УЗИ таких органов, как печень, лимфатические узлы, слюнные железы или мошонки. Для понимания разновидности острого лейкоза у ребенка, с полученными анализами проводятся дополнительные химические исследования.
Есть и такие пациенты, у которых болезнь протекает бессимптомно. В этом случае больной должен находиться под пристальным наблюдением, регулярно посещать онкогематолога, а лечение начинается только в случае появления симптомов.
Если в семье зафиксированы случаи заболевания лейкозом, то вероятность обнаружения его у пациента 50 на 50.
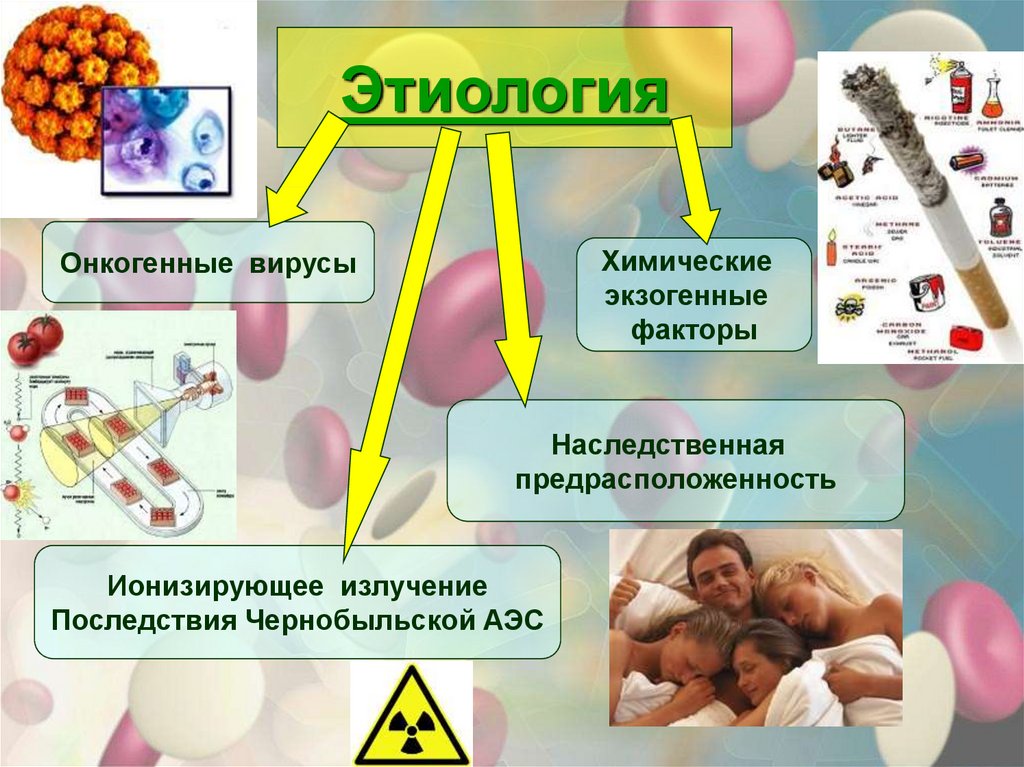
Причины лейкоза у детей
В основе патологии лежит мутация в костном мозге, которая запускает появление бластов. На развитие лейкемии влияют такие группы причин:
- Наследственность – под влиянием ретровирусов появляются мутантные гены. Они передаются от родителей и становятся активны уже у новорожденного. Лейкоз развивается, когда снижается иммунитет. Риск появления лейкемии у ребенка, братья и сестры которого имеют эту патологию, повышен. В случае близнецов он составляет 25%.
- Вирусное инфицирование – микроб встраивается в геном клетки после частых рецидивов ОРВИ, ветрянки, мононуклеоза. Так появляются онкогены и образуются опухоли. Особую опасность представляют болезни, которые поражают нервную систему. Теорию доказали опыты на животных.
- Радиационное излучение – оказывает влияние на лиц, которые находились рядом при взрывах на атомной станции, техногенных авариях. Теорию подтверждают частые случаи лейкоза на Хиросиме и в Чернобыле.
Факторы, повышающие риск развития детского лейкоза
Рак крови часто наблюдается у лиц с первичным иммунодефицитом и другими врожденными патологиями:
- синдромы Ли-Фраумени, Блума, Клайнфельтера;
- болезнь Дауна;
- анемия Фанкони;
- полицитемия.
Риск развития детского лейкоза повышается при влиянии на беременную таких факторов:
- частое облучение во время рентгена, томографии;
- алкоголь, наркотики.
Вторичный лейкоз у ребенка развивается под воздействием таких причин:
- лучевая терапия и прием цитостатиков при лечении другой онкологии;
- пассивное курение;
- лекарства, которые изменяют состояние костной ткани;
- постоянное излучение от компьютера.
Характеристика заболевания у детей
Лейкемия, или белокровие, у детей представляет собой злокачественное заболевание крови, которое вызывает сбой в формировании клетки. Клетка-зародыш не проходит весь цикл развития и остаётся в стадии бласта. Здоровые лейкоциты в процессе деления замещаются атипичными патогенами. Бластный слой постепенно полностью вытесняет нормальный лейкоцитарный ряд.
Замещение аномальными клетками здоровых называется лейкозом. Опухоль при образовании в определённом участке начинает активно увеличиваться. Болезнь имеет выраженный злокачественный характер. Опухолевый процесс отличается быстрым распространением по организму с кровотоком. Метастазирование тканей происходит быстро, особенно у детей.
Прекратить разрастание раковых клеток поможет воздействие специальных лекарственных препаратов и другие лечебные методики. Самостоятельное прекращение аномального процесса невозможно.
Детский лейкоз отличается агрессивным характером. Метастазы распространяются по крови очень быстро, поражая ткани, и возникают вторичные очаги, патологии. Лечение лейкоза на ранней стадии всегда заканчивается положительно. На более поздних сроках развития также можно вылечить болезнь, но процесс затягивается. Ребёнок легче переносит лечебные процедуры и выполняет клинические рекомендации врача беспрекословно, что значительно повышает шанс на выздоровление.
Дети от 2 до 5 лет страдают лейкозом чаще. Но есть примеры в медицинской практике возникновения болезни у грудных детей до года и у подростков. В основном диагностируется острый лейкоз со стремительно проявляющимися признаками. Педиатрия ищет варианты предотвращения детской заболеваемости раком крови и раннего выявления болезни.
Обследование при подозрении на лейкоз
Большая роль в определении симптомов этого заболевания отводится педиатру, впоследствии, после постановки диагноза, ребенок продолжает наблюдаться уже у онкогематолога.
В случае, если результаты анализов не дали точных результатов, врачи проводят пункцию подвздошной кости. Также вспомогательную функцию в выявлении заболевания играют УЗИ таких органов, как печень, лимфатические узлы, слюнные железы или мошонки. Для понимания разновидности острого лейкоза у ребенка, с полученными анализами проводятся дополнительные химические исследования.
Есть и такие пациенты, у которых болезнь протекает бессимптомно. В этом случае больной должен находиться под пристальным наблюдением, регулярно посещать онкогематолога, а лечение начинается только в случае появления симптомов.
Если в семье зафиксированы случаи заболевания лейкозом, то вероятность обнаружения его у пациента 50 на 50.
Причины врожденного лейкоза
Лейкоз у младенцев не имеет четкой причины, однако может возникнуть вследствие
- изменения в ДНК в здоровых клетках костного мозга, приводящие к тому, что клетки костного мозга выходят из-под контроля и превращаются в лейкозные клетки
- унаследованные мутации ДНК от родителя
- унаследованные состояния, такие как синдром Ли-Фраумени, который увеличивает риск лейкемии
- воздействие радиации или химических веществ, вызывающих рак
- унаследованные гены, которые менее эффективны в выведении вредных химических веществ из организма, подвергая человека высокому риску лейкемии, если они подвергаются воздействию вредных химических веществ
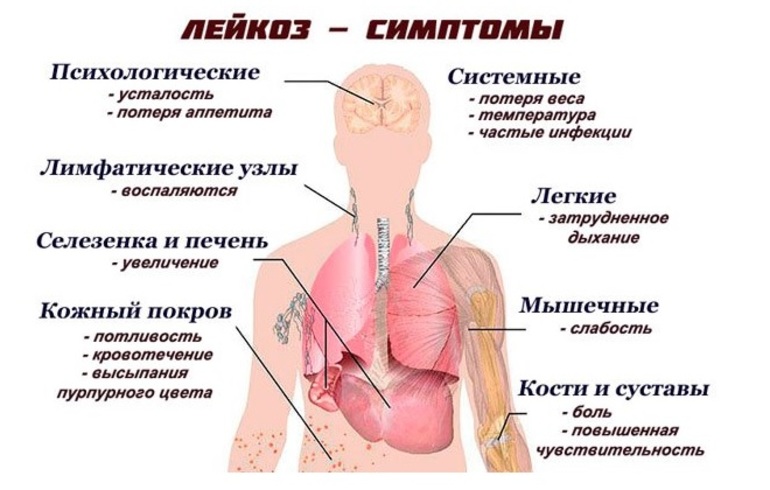
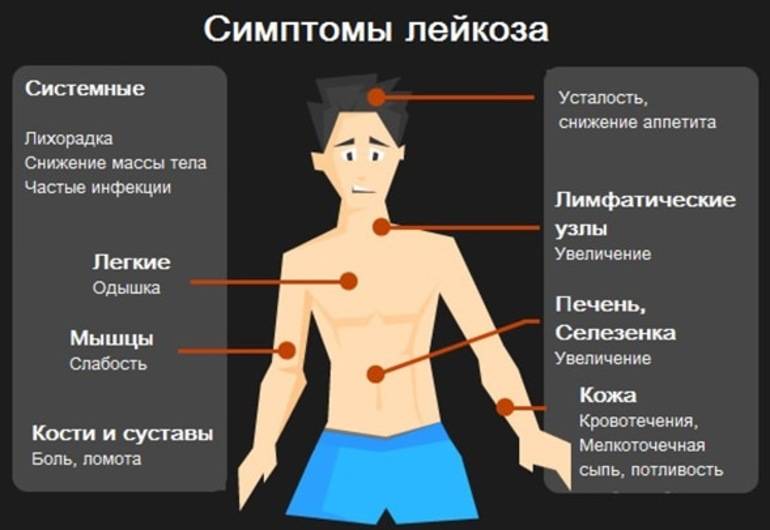
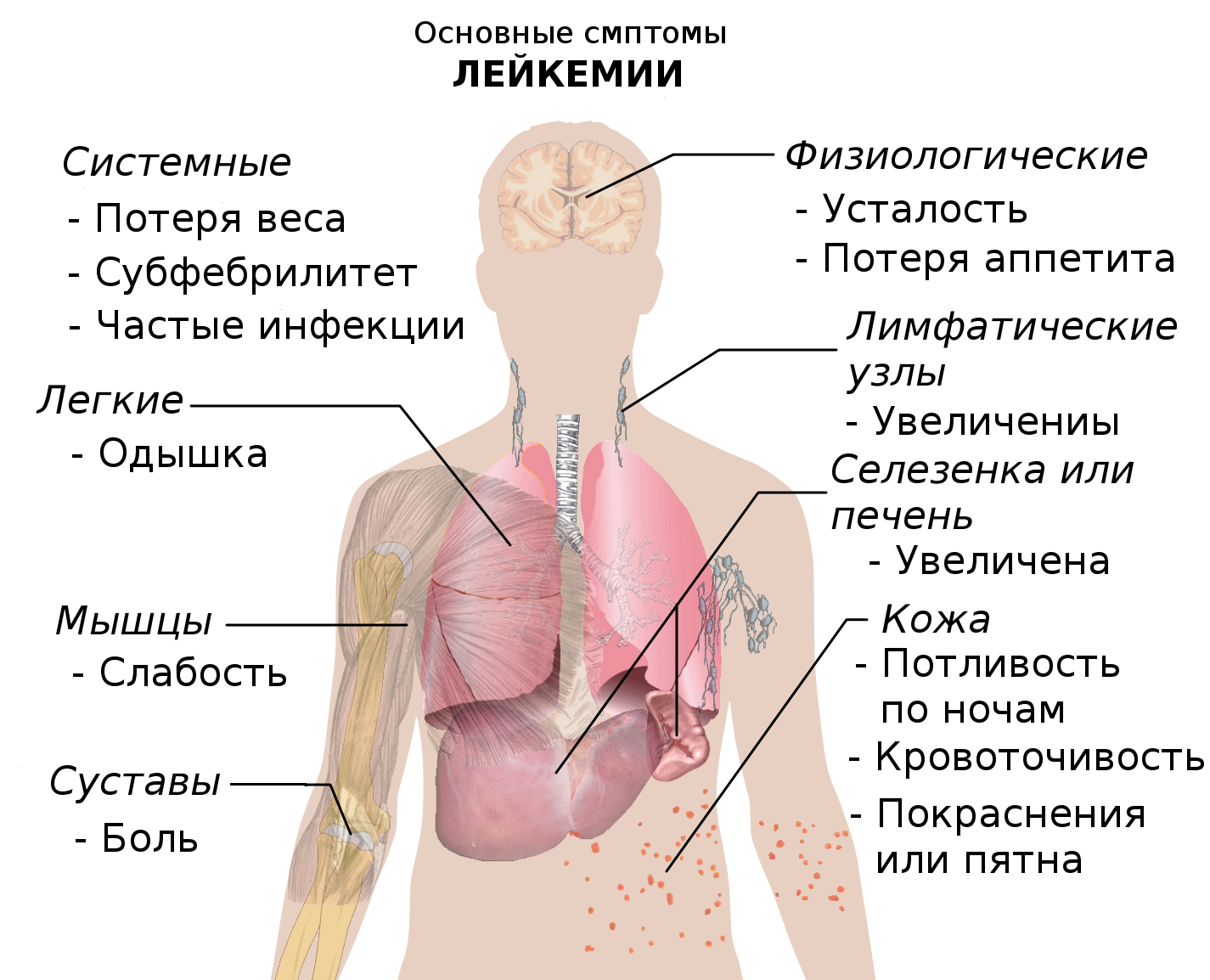
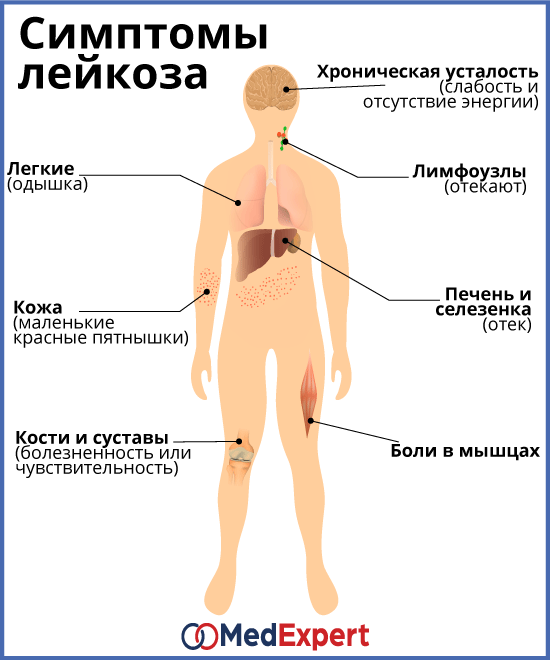
Симптомы лейкоза
По первым признакам лейкемию у детей распознать трудно
Родители должны обращать внимание на резкие изменения в их поведении и состоянии. Предположить возникновение заболевания можно, если ребенок слабеет физически, жалуется на постоянную усталость
В возрасте до 1 года о лейкозе может говорить отставание в развитии. Маленький ребенок капризничает больше, чем обычно, не играет, становится вялым.
О заболевании лейкозом свидетельствуют частые носовые кровотечения, беспричинная рвота, тошнота и слабость. Если у детей пропадает аппетит, они плохо спят, жалуются на боли в суставах и костях, наблюдается необъяснимое повышение температуры, следует срочно посетить педиатра и сделать анализы. По составу крови предполагают наличие лейкоза. После этого проводится углубленное обследование.
При каких болезнях возникают схожие симптомы
Первые признаки лейкоза можно принять за проявления простуды или аллергии. У ребенка на теле появляется сыпь. Если при этом сразу заметно увеличиваются печень и селезенка – это повод для немедленного обращения к врачу.
Сходные проявления бывают у детей при анемии, авитаминозе, ВИЧ-инфицировании, лечении других патологий гормональными препаратами. Симптомы лейкоза можно спутать с признаками развития воспалительных процессов в различных органах, а также с проявлениями инфекционного мононуклеоза и туберкулеза. Существует также заболевание, которое называют «псевдолейкемией», при котором происходит увеличение лимфоузлов и селезенки, но злокачественное поражение крови отсутствует.
Чтобы отличить лейкоз от сходных по симптомам болезней и состояний, требуется тщательная диагностика.

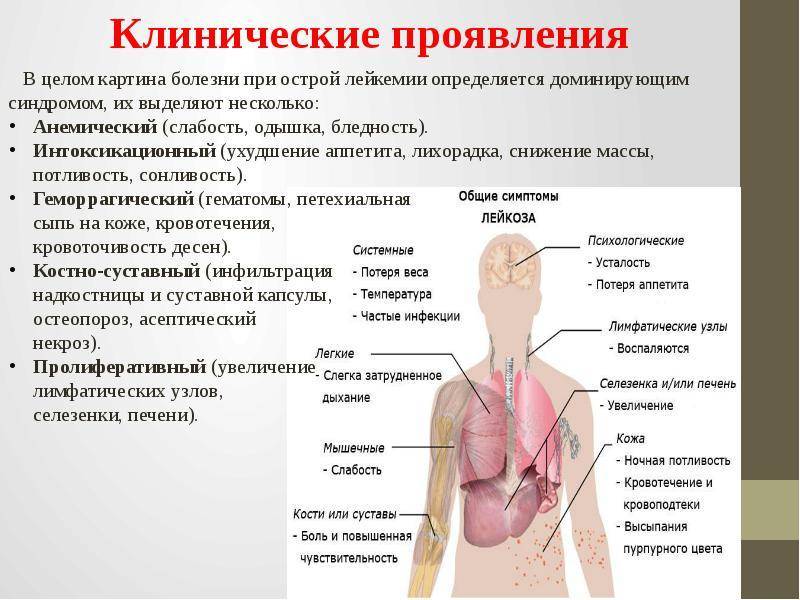
Острая форма лейкоза
Образование метастазов приводит к поражению головного мозга, печени, селезенки, кишечника, половых и других органов. При острой форме лейкоза у детей стремительно развиваются следующие симптомы:
- Слабость, повышенная утомляемость, бледность кожных покровов, тошнота, рвота, ломота в мышцах, нарушение сердечного ритма. Они появляются из-за быстрого падения уровня гемоглобина в крови и возникновения анемического синдрома.
- Подкожные кровоизлияния (появление многочисленных синяков), кровотечения из носа, десен, во внутренних органах (легких, кишечнике, желудке). Возникает геморрагический синдром, при котором источником сильного кровотечения может стать любая царапина.
- Возникновение стоматита, тонзиллита, тяжелых инфекционно-воспалительных заболеваний из-за поражения иммунной системы (иммунодефицитный синдром) и повышенной восприимчивости к любым видам инфекции. Нередко причиной летального исхода становятся пневмония или заражение крови.
- Поражение головного мозга, приводящее к появлению менингита, признаками которого являются характерное напряжению шейных и спинных мышц, сильные головные боли, рвота, паралич конечностей.
- Стремительная потеря веса.
- Увеличение и болезненность лимфатических узлов.
- Появление желтухи, увеличение селезенки и печени.
Стадии развития
Развитие лейкоза происходит в несколько стадий.
1 стадия (начальная). Появляются первые признаки недомогания (слабость, снижение активности, ломота в мышцах и костях, инфекционно-воспалительные заболевания).
2 стадия (развернутая). На коже появляется сыпь. Ребенок быстро слабеет, становится замкнутым. Состояние может стремительно ухудшаться. Поэтому лечение необходимо проводить срочно.
3 стадия (терминальная). У детей выпадают волосы. Метастазы распространяются по всем органам. В организме происходят необратимые изменения, которые приводят к летальному исходу.
Хроническая форма лейкоза
При хронической форме лейкоза симптомы у детей развиваются медленнее. Поэтому шансов на излечение больше, чем при острой форме. При своевременно начатом лечении развитие заболевания принимает различный характер.
Ремиссии. После проведенного лечения состав крови может полностью восстановиться или значительно улучшиться. При этом симптомы заболевания исчезают или не проявляются в течение определенного времени. Считается, что ребенок выздоровел, если через 5 лет после лечения они больше не появились.
Рецидивы. Если развитие злокачественных клеток возобновляется, то происходит рецидив заболевания, причем симптомы становятся более тяжелыми, а их развитие ускоряется.
Химиотерапия бывает неэффективной. В этом случае заболевание переходит в терминальную стадию, при которой кроветворение прекращается, происходит распространение рака на весь организм.
Лечение
При выявлении лейкоза ребенка обязательно госпитализируют в специализированную клинику. Это может быть онкологическое или гематологическое отделения.
Цели терапии:
- уничтожить лейкозные клетки;
- поддержать иммунитет;
- предупредить возможное заражение инфекционными возбудителями;
- компенсировать недостаток эритроцитов и тромбоцитов.
 Длительность стационарного лечения определяется индивидуально
Длительность стационарного лечения определяется индивидуально
Препараты цитостатического действия (химиотерапия) применяются в комбинациях для усиления эффекта.
Лучевая терапия назначается по показаниям для облучения головы.
Трансплантация костного мозга от донора проводится после применения высокодозной сочетанной терапии.
Каждому ребенку терапия подбирается индивидуально. Тактика определяется:
- факторами риска рецидива;
- массивностью бластных клеток;
- стадией поражения.
Назначенная терапия составляет целую программу, проходит определенные фазы. Такая терапия называется протоколом лечения. Существуют различные международные рекомендации (протоколы). Некоторые действуют около 20 лет. Важным отличием лечения по протоколу от обычной терапии других заболеваний является доказанный длительным применением четкий прогноз выживаемости.
Чем выше риск рецидива болезни, тем более интенсивным будет лечение. Обычно курс терапии без трансплантации мозга длится около двух лет. За это время ребенка несколько раз кладут в стационар.
Этапы лечения
Протоколы планируют несколько этапов лечения:
- предварительный — начинается подготовка к основному курсу, состоит из короткого цикла химиотерапии с постепенным сокращением лейкозных клеток, предупреждаются нарушения почечной фильтрации продуктами распада клеток;
- индуктивный — интенсивная терапия несколькими препаратами, длится 5–8 недель, цель — достижение ремиссии;
- период консолидации с интенсивной терапией — закрепляет достигнутую ремиссию, предупреждает распространение на спинной и головной мозг, возможно применение облучения и введение цитостатиков в спинномозговой канал;
- повторная индукция — вводятся сильнодействующие комбинации препаратов курсами с перерывами, цель — «добить» бластные клетки, длительность от нескольких недель до месяцев;
- поддерживающая терапия — дозы препаратов невысокие, лечение амбулаторное, ребенку разрешается посещать садик или школу.
Протоколы помогают с каждым годом повышать результативность лечения детей. При этом накапливается опыт борьбы с осложнениями, побочным действием препаратов.
Виды заболевания
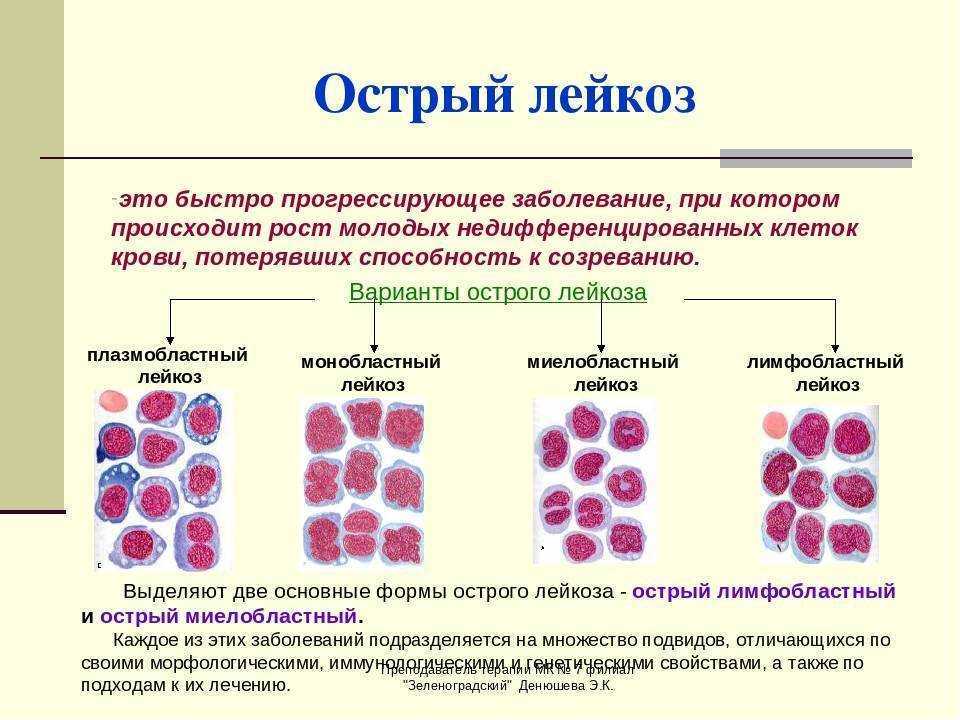
Современная классификация лейкозов включает несколько принципов деления на виды. Прежде всего, следует упомянуть разделение случаев заболевания по характеру протекания на:
- острые, характеризующиеся быстрым развитием и образованием большого количества незрелых клеток крови — бластов;
- хронические, которым свойственно длительное течение и патологическое продуцирование зрелых лейкоцитов с изменёнными свойствами.
Ещё один принцип классификации лейкозов основан на уровне дифференцирования поражённых клеток, которые могут быть:
- недифференцированными;
- цитарными;
- бластными.
Кроме того, онкологи выделяют множество видов лейкозов по типам клеток, патологическое изменение которых лежит в основе заболевания. По этому принципу различают лимфобластные, монобластные, миелобластные, лимфоцитарные, миеломные и другие разновидности болезни.
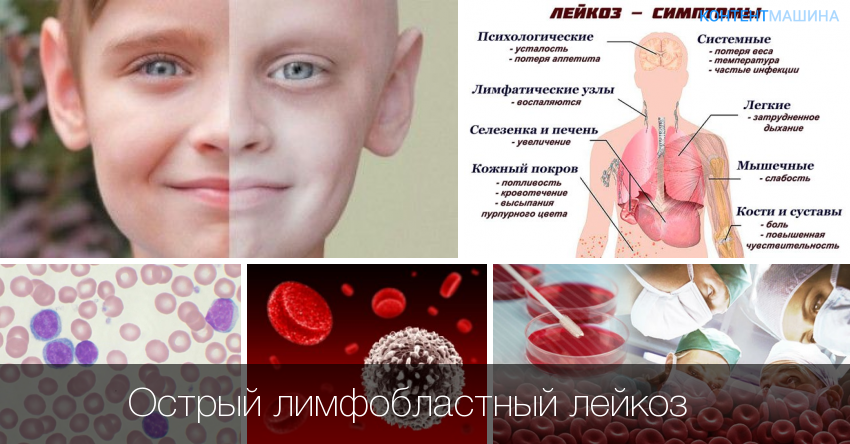
Симптомы лейкоза у детей
Для клинической картины болезни характерно общее ухудшение самочувствия, постоянна слабость, боль в мышцах, снижение активности и повышение температуры тела. Выявить болезнь на ранних стадиях, без проведения лабораторных тестов, невозможно, потому что ее признаки имеют схожесть с простым ОРВИ.
Не всегда болезнь имеет легкое начало, в отдельных случаях клиника проявления схожа с картиной острого сепсиса. Температура тела повышается до критических отметок, развивается ангина и диатез, осложняется дыхание, на коже возникают петехии и экхимозы, проявляется внутреннее кровотечение.
Поскольку лейкоциты отвечают за защиту организма, заподозрить лейкемию можно по увеличению частоты заболеваемости гриппом и ОРВИ. Эти болезни при раке крови сложно поддаются лечению и часто протекают с осложнениями.
Первые признаки
Первые признаки лейкоза у заболевающих, проявляются так:
- сильная утомляемость организма;
- снижение аппетита;
- нарушения сна;
- незначительное, но беспричинное повышение температуры тела;
- быль в мышцах, костях и суставах.
Внимание!
Ранние симптомы лейкемии у детей схожи с проявлениями обычной простуды, потому родители вряд ли смогут идентифицировать болезнь самостоятельно и своевременно, поэтому посещать врача нужно регулярно, не пренебрегая необходимостью сдачи крови на анализ.
У детей симптомы также включают увеличение размеров печени и селезенки, по телу образуются красные пятна. Болезнь может сопровождаться симптомами интоксикации организма, тошнотой, рвотой, диареей и носовыми кровотечениями.
При остром течение

Острый лейкоз у детей проявляется с разной интенсивностью. Эта особенность зависит от степени злокачественности процесса. Измененные клетки поражают организм и активно размножаются, потому клиническая картина отягощается.
Отмечается возникновение таких симптомов:
- снижение гемоглобина;
- анемия, вялость, повышенная утомляемость;
- геморрагический синдром, кровоизлияния;
- кровоточивость десен, кровь из носа, снижение свертываемости крови;
- выраженный иммунодефицит, повышенная восприимчивость к инфекционно-вирусным болезням;
- общая интоксикация: отказ от пищи, неукротимая рвота, лихорадка;
- сосудистые изменения, сбой сердечного ритма;
- желтушность слизистых, склер глаз, кожи;
- увеличение размеров и болезненность узлов лимфатической системы;
- головокружение, острые головные боли;
- парез конечностей.
Лейкоз у новорожденных приводит к отставанию в развитии. Грудной ребенок отказывается от еды, плохо набирает вес, питание обеспечивается искусственно, через капельницу.
Хроническая форма болезни
Хронический лейкоз у детей можно разделить на два вида:
- лимфобластный;
- миелобластный.
Каждое заболевание имеет свои симптомы и требует конкретного воздействия.
При лимфобластном раке крови возникают такие признаки:
- общее истощение организма;
- слабость;
- головокружение;
- гипергидроз;
- увеличение лимфатических узлов;
- увеличение селезенки и печени;
- учащенное сердцебиение;
- нарушение сна.
Внимание!
Хронический лейкоз, перенесенный в детском возрасте, имеет последствия для женской и мужской половой системы. У мужчин болезнь провоцирует импотенцию и бесплодие, а у женщин – аменорею.
При лимфобластном малокровии прослеживается значительное изменение лейкоцитарной формулы с увеличением массы лимфоцитов в крови до 95 %. Масса тромбоцитов изменяется незначительно или остается заниженной, существенно уменьшается гемоглобин. При хронической форме болезни, ее симптомы могут проявиться спустя 3-8 лет.
Миелобластное белокровие прогрессирует постепенно и провоцирует появление таких признаков:
- боль в скелете и мышцах;
- бледность кожи;
- кровотечение из носа и десен;
- гипергидроз;
- потеря веса;
- слабость.
При этом типе поражения увеличение лимфатических узлов не прослеживается. Болезнь развивается в течение 3-5 лет.
Когда производят пересадку костного мозга
Процедура может выполняться при остром миелобластном лейкозе или рецидиве острых лейкозов. Перед манипуляцией пациенту выполняют химиотерапию, иногда она сочетается с лучевым лечением, это помогает полностью убрать лейкозные клетки.
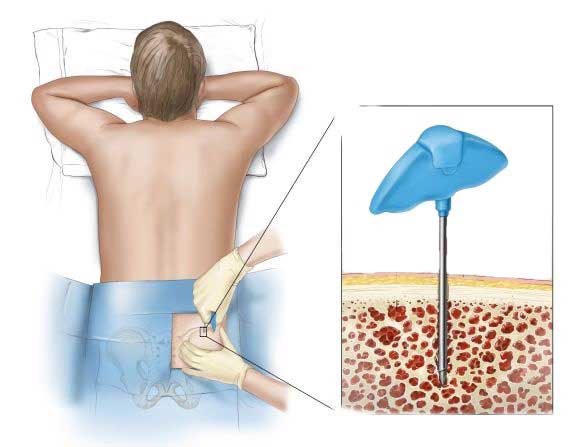
Пересадка необходима потому, что при приеме противораковых средств, помимо больных, умирают и здоровые клетки организма. Трансплантируя клетки костного мозга, врачи не дают 100 %-й гарантии излечения от лейкемии. Тем не менее если после оперативного вмешательства применяют высокие дозы химиотерапии, то шанс на выздоровление возрастает.
Источником материала для пересадки может быть как однояйцевый близнец, так и близкий родственник или же сам пациент.
В случае, когда донором является не родственник, процедура называется аллогенной. Если материал от близнеца, то это сингенная манипуляция. Когда донором становится сам пациент, это аутологичная трансплантация.
Готовый материал вливается внутривенно капельницей. Это операция несложная, проходит без анестезии. Самым опасным периодом является первый месяц после процедуры, так как может возникнуть отторжение чужеродных клеток. В этот период нужно следить за состоянием организма пациента.
Чтобы произвести забор крови у предполагаемого донора, могут использоваться следующие методы:
- Биопсия с обезболиванием и последующим хирургическим вмешательством.
- Забор крови из вены после введения специальных средств для формирования повышенного количества форменных зачатков крови.
- Извлечение трансплантата из пуповинной крови сразу после рождения ребенка с последующей заморозкой и хранением.
Если выбран первый метод, то в основном материал берут из плоских костей таза.
Анализ крови и другие диагностические методы
От своевременной диагностики зависит исход заболевания. Если выявить поражения на ранних стадиях, можно добиться устойчивой ремиссии. При первых изменениях поведения ребенка (вялость, повышенная утомляемость, снижение массы тела) родителям следует обратиться к педиатру. Детский врач назначает общий анализ крови.
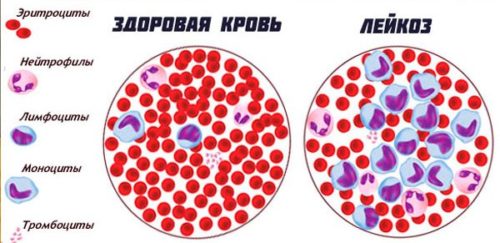
По общему анализу крови можно распознать наличие лейкемии. Показатели рака крови:
- увеличение количества белых кровяных телец;
- уменьшение количества эритроцитов и их предшественников — ретикулоцитов;
- снижение числа тромбоцитов;
- высокая скорость оседания эритроцитов;
- наличие большого числа лейкобластов;
- отсутствие промежуточных форм развития между лейкобластами и лейкоцитами.
Следующий этап диагностики для постановки окончательного диагноза — миелограмма. Она делается на основе стернальной пункции. Из грудины берется кусочек костного мозга и исследуется на количество мутировавших клеток. Если образец костного мозга содержит более 30% бластов, то это показатель лейкоза.
Чтобы определить наличие метастазов в органах, используют аппаратные методы диагностики — МРТ, УЗИ, КТ, рентгенограмму. Исследуют брюшную полость — печень, селезенку, лимфоузлы. Опасным проявлением рака является нейролейкоз, когда пораженная кровь попадает в головной мозг. Для выявления метастазов в ЦНС нужна консультация невролога и офтальмолога.
Заболевание в стадии ремиссии
Важнейшим этапом в лечении является достижение и удерживание воспалительного процесса на первой стадии, поскольку говорить о быстром чудодейственном выздоровлении при таком страшном заболевании не приходится. Увеличенный срок ремиссии продлевает жизнь больному, предупреждает рецидив. В ремиссионный период детский организм нуждается в интенсивной терапии, поскольку лейкозные клетки продолжают оставаться в большом количестве с первой стадии.
Лечение лейкоза у детей. Рецидивы
Основной задачей при лечении детского лейкоза является полное уничтожение пораженных лейкозом клеток, избежание рецидива. Применяется лучевая терапия при миелобластном течении, трансплантация стволовых клеток, цитостатики, иммуннотерапия. Лечение детей заключается в:
- химиотерапии, для укрепления ремиссионной стадии;
- поддерживающей терапии, способной понизить интоксикацию, уменьшить токсическое воздействие препаратов химического содержания, остановить рецидив;
- заместительной терапии, если у ребенка выражена анемия, тромбоцитопения;
- трансплантации стволовых клеток и костного мозга. Задачей иммунотерапии является мобилизация иммунитета, сопротивляемость иммунной системы к лейкозным клеткам. Возможно введение донорских клеток, импланта костного мозга, что улучшает прогноз.
При остром лейкозе назначается специфическая комплексная терапия. Сложность заболевания, применение интенсивной терапии нередко приводит к осложнениям: пневмонии, гнойному отиту, язвенному стоматиту, то есть к худшему прогнозу. Ребенок становится незащищенным перед всевозможными вирусами, бактериями. Во избежание осложнений больной помещается в отдельную, более стерильную палату, надевает марлевую повязку. Лечение – длительное, тяжелое
Очень важно взаимное понимание между больным ребенком, родителями и врачами. Лечение для каждого больного ребенка имеет индивидуальный характер
Главное – подавить деление и размножение бластных клеток, а значит, добиться ремиссии.
Лечение антибиотиками, к сожалению, приводит к гибели как опухолевых, так и здоровых клеток детского организма. Отодвинуть болезнь, улучшить самочувствие ребенка, дать возможность ему радоваться и улыбаться — всего этого можно добиться, соблюдая простые незамысловатые правила для хорошего прогноза, о которых должны позаботиться врачи и родители детей:
ребенок в любой стадии, будь то хронический процесс или рецидив должен находиться в отдельной, стерильной (что очень важно) палате, боксе;
важно обеспечить ребенку полноценное питание, включение в рацион белков, жиров, углеводов;
необходимо много пить воды для вывода продуктов распада наружу;
при появлении вирусных симптомов сразу нужно начинать принимать антибиотики, самостоятельно с инфекциями организм бороться не может;
чтобы у ребенка не началась пневмония, грибковая сыпь, организм поддерживают приемом сульфаниламидов.
Комплексное лечение требуется при хроническом лейкозе. Форма лейкоза часто переходит в острую форму, что усложняет лечение и прогноз. Лучевая терапия, химиотерапия приводит к уничтожению раковых клеток, оставляя при этом здоровые жизнеспособные клетки. Адекватное лечение проводит к ремиссии, что на какое — то время дает ребенку облегчение. Донорская пересадка костного мозга зачастую является спасением для больных малышей
Важно не допустить переход хронической формы в острую форму, при которой исход летален. Подобная онкология носит злокачественный характер и не приходится говорить о полном излечении
К сожалению, прогноз неблагоприятный и есть возможность рецидива, ребенок вынужден жить постоянно под прицелом этого коварного заболевания. Лечение сугубо индивидуальное, и зависит от формы поставленного диагноза. Для ликвидации патологических очагов применяются патогенетические методы лечения, комбинированная полихимиотерапия. Только при повышении тромбоцитов и лейкоцитов в клетках крови, снижении бластовых клеток до 5 – 10% можно говорить о наступлении ремиссии и остановке рецедива. При остром лимфобластном лейкозе назначается “Преднизолон” и “Винкристин” в комплексе. Такая комбинация дает возможность наступления ремиссии почти у всех детей за 5 – 6 месяцев. В период ремиссии лечение не должно прерываться, назначаются цитостатики — “Метатрексат, “Циклофосфан”, “Меркаптопури.
Проведение диагностики
Врачи ставят диагноз после проведения необходимых исследований:
- Общий анализ крови. При лейкозе повышается количество лейкоцитов из-за того, что организм усиленно пытается устранить опухолевые клетки своими силами. Уменьшается количество тромбоцитов и эритроцитов, сильно снижается уровень гемоглобина.
- УЗИ. Эта процедура позволяет диагностировать увеличение размера печени, селезенки и лимфатических узлов, распознать наличие метастаз в других частях организма, проверить состояние слюнных желез и половых органов.
- Биопсия костного мозга. Под местным наркозом пациенту делают прокол тазовой кости или грудины иглой. У грудничков образец берут из берцовой кости. Проводится обследование под микроскопом, после чего становится понятно, в какой стадии находится заболевание и как его следует лечить.
- Биопсия лимфоузлов. Назначают при диагностике мутировавших клеток в области лимфы.
- Биохимический анализ крови. Требуется для детального исследования.
- Пункция спинного мозга. Необходима, чтобы определить, присутствуют ли злокачественные клетки в мозге.
- МРТ или КТ для определения нарушений и метастаз в различных органах.
Аппаратная диагностика
Некоторые методы применяются на поликлиническом этапе. Другие имеются только в специализированных клиниках.
Цитометрия связана с пропусканием луча лазера через предварительно обработанную антителами кровь. Метод позволяет определить насыщенность клеток ДНК
Это важно для процесса лечения (такие клетки более чувствительны к лекарственным препаратам). Генетические исследования определяют поломку конкретной хромосомы, наследственный механизм передачи заболевания
При рентгенографии грудной клетки возможна диагностика увеличенных лимфоузлов в грудной и брюшной полостях, вилочковой железы. Этот признак подтверждается при магнитно-резонансной и компьютерной томографии. УЗИ помогает подтвердить увеличение печени и селезенки, крупных лимфоузлов. Сканирование костной ткани проводится для дифференциальной диагностики с опухолями костей, инфекционного воспаления, при неясном диагнозе.
Вместо заключения
Твердо утверждать об излечимости лейкоза не приходится, так как для каждого пациента методики лечения подбираются индивидуально, и организм у каждого пациента индивидуален, но можно с уверенностью сказать, что дети легче переносят лечения и различные терапии, что в их случае, как правило, влечет за собой положительные прогнозы. Плюс медицина не стоит на месте, и ежедневно проводятся исследования для разработки все новых и новых лекарств против лейкоза. Врач всегда должен предложить больному альтернативный экспериментальный вариант лечения, если такой имеется. Пациент принимает решение о его приеме самостоятельно, узнав предварительно все об этом методе (побочные эффекты, скорость лечения, вероятность положительного исхода).
Прогноз жизни
Для детей с лимфобластной формой острого лейкоза вероятность излечения:
- при низком риске — 85–95%;
- при стандартном — 65–85;
- при высоком — 60–65%.
Пятилетняя выживаемость в настоящее время — 85%.
Дети с миелоидным острым лейкозом имеют следующие шансы:
- при стандартной терапии выздоравливают 40–50% пациентов;
- при трансплантации костного мозга от кровных родственников — 55–60%.
Пятилетняя выживаемость – до 45% случаев.
https://youtube.com/watch?v=qLdf0NP43F4
Постоянно проводятся крупные международные исследования по лечению лейкозов. Пациентам следует выполнять существующие протоколы лечения и надеяться на новые лекарственные препараты.
Диагностика заболевания
Распознавание признаков болезни в ранних стадиях может быть осуществлено только при проведении тщательного обследования организма ребенка. Часто патология протекает без симптомов, что затрудняет ее выявление. Первые проявления лейкоза обычно диагностируются педиатром, а при подозрении на болезнь пациент направляется к онкологу для подтверждения диагноза.
Для диагностики патологии используются лабораторные и инструментальные процедуры:
- Общий анализ крови позволяет выявить анемию, тромбоцитопению, лейкоцитоз, отклонения в показателях СОЭ, базофилов с эозинофилами и ретикулоцитопению.
- Пункция и миелограмма костного мозга могут определить уровень бластных клеток – наличие лейкоза диагностируется при показателях, превышающих 30%.
- Дополнительные данные могут быть получены при помощи трепанобиопсии.
- Также рекомендуется проводить цитохимические, цитогенетические и иммунологические исследования.
- Ультразвуковое исследование органов брюшной полости и малого таза помогает выявить нарушения в их функционировании.
- Компьютерная томография позволяет обнаружить наличие метастазов в организме.
- Рентгенография черепа позволяет выявить нарушения в структуре тканей головного мозга.
- Ребенок может быть направлен на обследование к узким специалистам, таким как невролог и офтальмолог.
Важная информация для родителей
Ни в коем случае нельзя прекращать терапию после ремиссии. Лейкемия не может пройти сама по себе, существует большая вероятность рецидивов. Без поддерживающей терапии дети живут не более 5 лет.
Особенно тщательно следует контролировать состояние здоровья малыша, которому делали пересадку костного мозга. Необходимо регулярно обследовать сердце, печень, и другие органы, а также проверять ЦНС.
Лейкемия — очень серьезное заболевание, однако его возможно вылечить
Важно как можно раньше диагностировать патологию и начать грамотную терапию. Родителям необходимо тщательно следовать всем рекомендациям врача