Как часто придётся ходить на анализы?
Если вы страдаете хроническим пиелонефритом, сахарным диабетом и другими серьёзными хроническими заболеваниями, будьте готовы к тому, что при постановке на учёт анализов у вас будут брать ещё больше. И в течение всей беременности их нужно будет обновлять чаще, чем абсолютно здоровой женщине. Хотя в любом случае практически ни один из перечисленных тестов не проходится единожды – некоторые повторяются на 18-й и 30-й неделе, другие необходимо пересдавать раз в триместр. Так или иначе, на первом же приёме лечащий гинеколог обязан всё объяснить вам, составить график анализов и назначить время следующего посещения.
Обычно при здоровой беременности посещать врача необходимо ежемесячно, начиная с 30-й недели – два раза в месяц.
Что же такое – «постановка на учет по беременности»
Обычно под этим термином понимают обращение женщины в медицинское учреждение с целью подтверждения факта беременности и дальнейшего наблюдения до направления в родильный дом или перинатальный центр. Порядок постановки и оказания плановой, экстренной медицинской помощи отражен в Приказе МЗ РФ от 01.11.2012 №572н – «Об утверждении Порядка оказания медицинской помощи по профилю «акушерство и гинекология…». В нем указано, какие обследования и как часто должна проходить будущая мама, как поступать при наблюдении женщин из групп риска, что является основанием для направления к медицинскому генетику или для госпитализации в специализированный стационар.
Когда нужно встать на учет по беременности
 Беременность – это удивительный и прекрасный период в жизни каждой женщины. Зарождающийся в ее животе маленький человечек, приносит в жизнь будущей мамы совершенно новые ощущения и чувства. Кроме нового состояния тела и души, беременная женщина сталкивается с решением многих вопросов, связанных с ее интересным положением. Одним из главных является процесс постановки на учет по беременности.
Беременность – это удивительный и прекрасный период в жизни каждой женщины. Зарождающийся в ее животе маленький человечек, приносит в жизнь будущей мамы совершенно новые ощущения и чувства. Кроме нового состояния тела и души, беременная женщина сталкивается с решением многих вопросов, связанных с ее интересным положением. Одним из главных является процесс постановки на учет по беременности.
Как правило, рекомендуют вставать на учет до 12 недель, с целью проведения первой ультразвуковой диагностики (УЗД). Благодаря ранней ультразвуковой диагностике, выявляют аномалии плода, характер и продолжительность беременности, а также приблизительную дату родов.
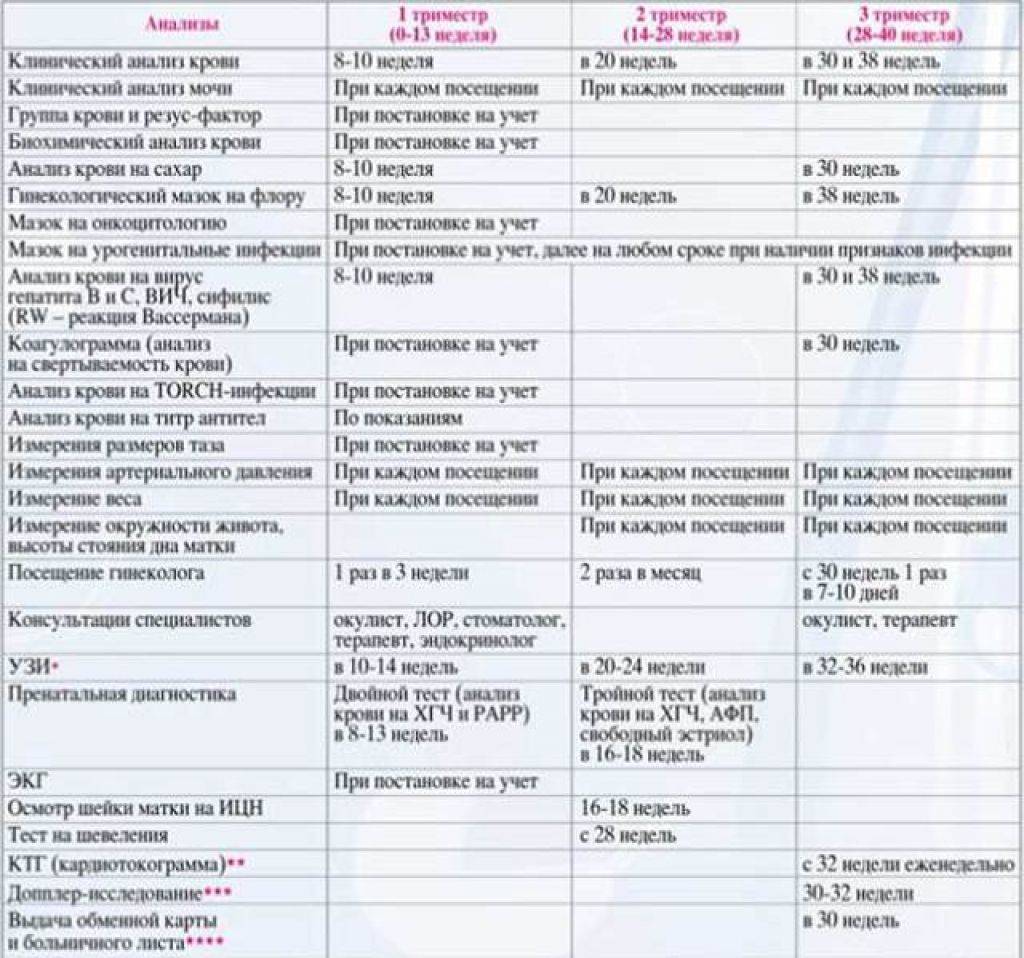
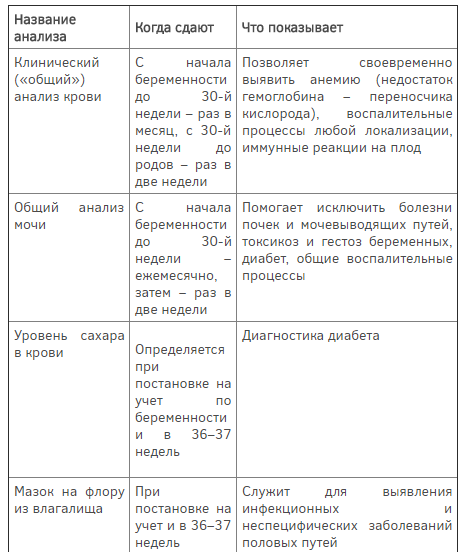
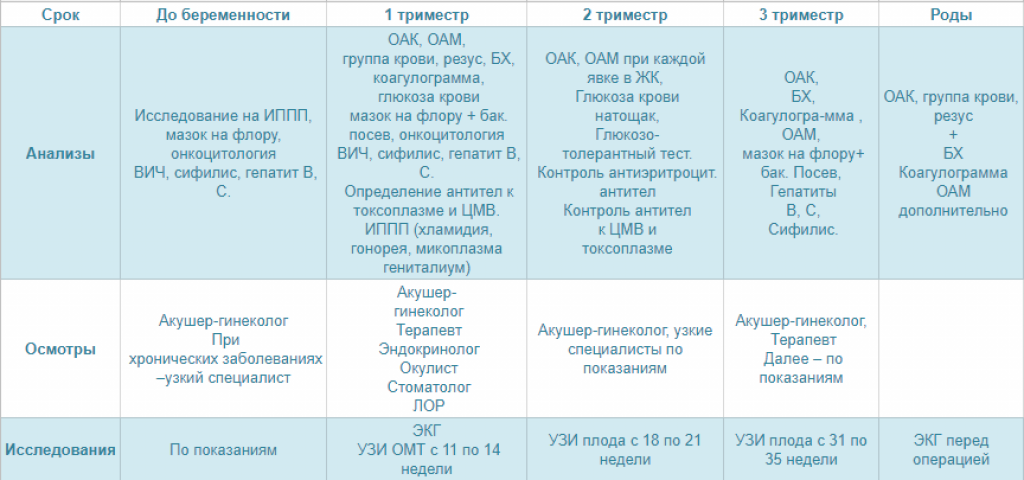
Календарь анализов и обследований
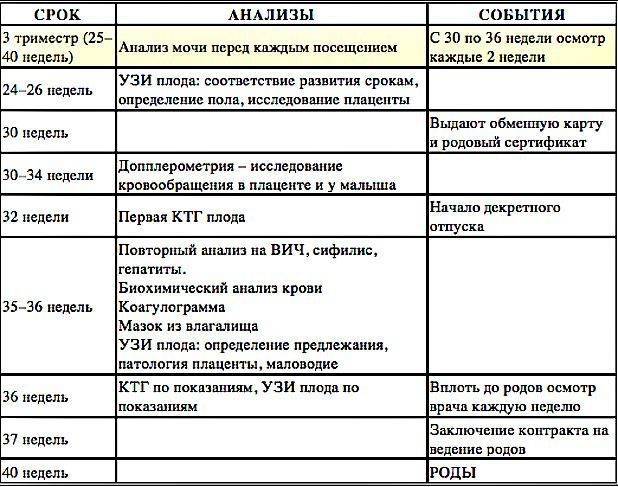
При постановке на учет, врач заполняет обменную карту беременной, выписывает направление на необходимые анализы, УЗД, дополнительные обследования, взвешивает, обмеряет таз специальным инструментом – тазомером. Помимо этого, происходит процедура осмотра на гинекологическом кресле и взятие мазка из влагалища. В дальнейшем, необходимо посещать гинеколога строго по установленному графику, сдавать обязательные анализы, проходить скрининги в назначенный период, следовать его предписаниям. Сроки посещения гинеколога и других специалистов, а также спектр анализов и обследований указан в таблице:
Мероприятие неделя | 5-8 | 12 | 16 | 20 | 22 | 24 | 26 | 28 | 30 | 32 | 34 | 36 | 37 | 38 | 39 | 40 |
|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|
Прием акушера-гинеколога | • | • | • | • | • | • | • | • | • | • | • | • | • | • | • | |
Прием отоларинголога | • | |||||||||||||||
Прием офтальмолога | • | • | ||||||||||||||
Прием терапевта | • | • | • | |||||||||||||
Прием стоматолога | • | • | ||||||||||||||
Общий анализ мочи (с микроскопией осадка) | • | • | • | • | • | • | • | • | • | • | • | • | • | • | • | |
Аллоиммунные антитела (у женщин с отрицательным резусом) | • | • | • | • | • | |||||||||||
Группа крови | • | |||||||||||||||
Клинический анализ крови | • | • | • | • | • | • | • | • | • | |||||||
Резус-принадлежность | • | |||||||||||||||
Пренатальный скрининг трисомий: 1 триместр | • | |||||||||||||||
Тиреотропный гормон | • | |||||||||||||||
Посев мочи на микрофлору | • | |||||||||||||||
Мазок на микрофлору | • | • | ||||||||||||||
Скрининг микрофлоры урогенитального тракта | • | |||||||||||||||
Цитологическое исследование биоматериала шейки матки | • | |||||||||||||||
TORCH-инфекции | • | |||||||||||||||
Биохимия крови | • | • | ||||||||||||||
ВИЧ, сифилис, гепатит В, С | • | • | • | |||||||||||||
Коагулограмма | • | • | ||||||||||||||
УЗИ матки и плода | • | • | • | • | • | |||||||||||
Глюкозо-толерантный тест | • | |||||||||||||||
Введение антирезусного иммуноглобулина (у женщин с отрицательным резусом) | • | |||||||||||||||
Выдача больничного листа на 140 дней | • | |||||||||||||||
Выдача обменной карты | • | |||||||||||||||
Кардиотокография | • | • |
Способы определения срока беременности
Для введения беременности, врачу необходимо установить продолжительность (срок) беременности.Срок беременности позволяет узнать, насколько соответствует развитие плода текущему периоду, характер беременности и примерную дату наступления родов.
Но следует учитывать, что различают акушерский и эмбриональный сроки. Акушерский срок врачи высчитывают по дате последней менструации, а именно от первого дня последних месячных. Он длится 40 недель (280 дней, 9 месяцев и 7 дней) для женщин с 28-дневным менструальным циклом. Эмбриональный срок рассчитывают с даты овуляции (зачатия).
Помимо перечисленных способов, гинеколог может узнать продолжительность беременности путем осмотра на гинекологическом кресле, на основании размера матки, а также измерив длину матки и плода. Но наиболее достоверно устанавливает продолжительность беременности процедура ультразвуковой диагностики, проведенная до 12 недель.
 Как рассчитать дату родов?
Как рассчитать дату родов?
Кроме этого, врач-гинеколог ставит приблизительную (предполагаемую) дату родов. Обычно ее рассчитывают по следующей формуле: от первого дня прошедших месячных отнимают 3 месяца и прибавляют 7 дней, полученная дата является возможной датой рождения ребенка. Но такой метод подходит женщинам, чей цикл составляет 28 дней. Считается, что наиболее точно предполагаемую дату родов, показывает ультразвуковое исследование, проведенное на 9-12 неделях. Следует учитывать, что возможная дата родов по УЗД и дата, заданная врачом, могут различаться на 2 недели как в большую, так и в меньшую стороны.
Итак, для получения достоверной информации о продолжительности (срока) беременности, примерной дате родов, для раннего выявления врожденных патологий плода, аномального протекания беременности, целесообразно вставать на учет до 12 недель. Со стороны государства таким женщинам полагается единовременное пособие при постановке на учет в ранние сроки, после предъявления соответствующей справки с женской консультации.
Какое обследование при планировании беременности должна пройти женщина?
Будущие матери должны пройти поэтапное медобследование всех систем организма. Для начала надо обратиться к своему гинекологу, который может порекомендовать дополнительно обследоваться у стоматолога, ЛОРа и кардиолога. Если в ходе комплексного обследования при планировании беременности один из специалистов выявит заболевания, то их обязательно надо вылечить еще до зачатия ребенка.
Кроме перечисленных выше анализов, женщина должна сдать:
- Мазок на определение флоры влагалища.
- УЗИ щитовидной железы, молочных желез, а также всех органов малого таза.
- ПЦР-исследование соскоба шейки матки. Определяет наличие возбудителей герпеса, хламидиоза, уреаплазмоза и еще нескольких инфекций.
- Цитология соскоба с шейки матки.
- Общий анализ мочи.
- Показатели свертываемости крови.
- Анализ ТТГ (гормоны щитовидной железы).
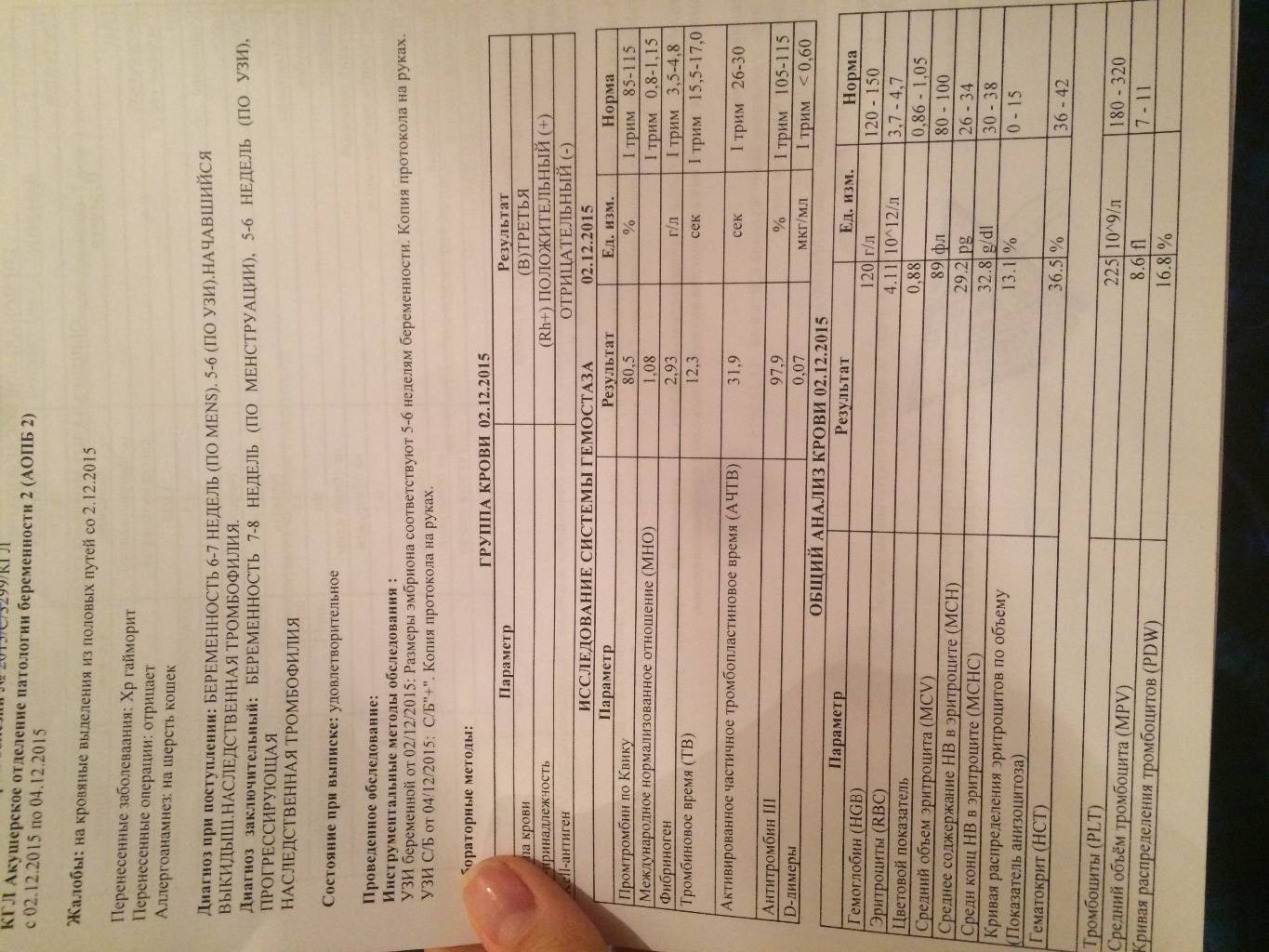
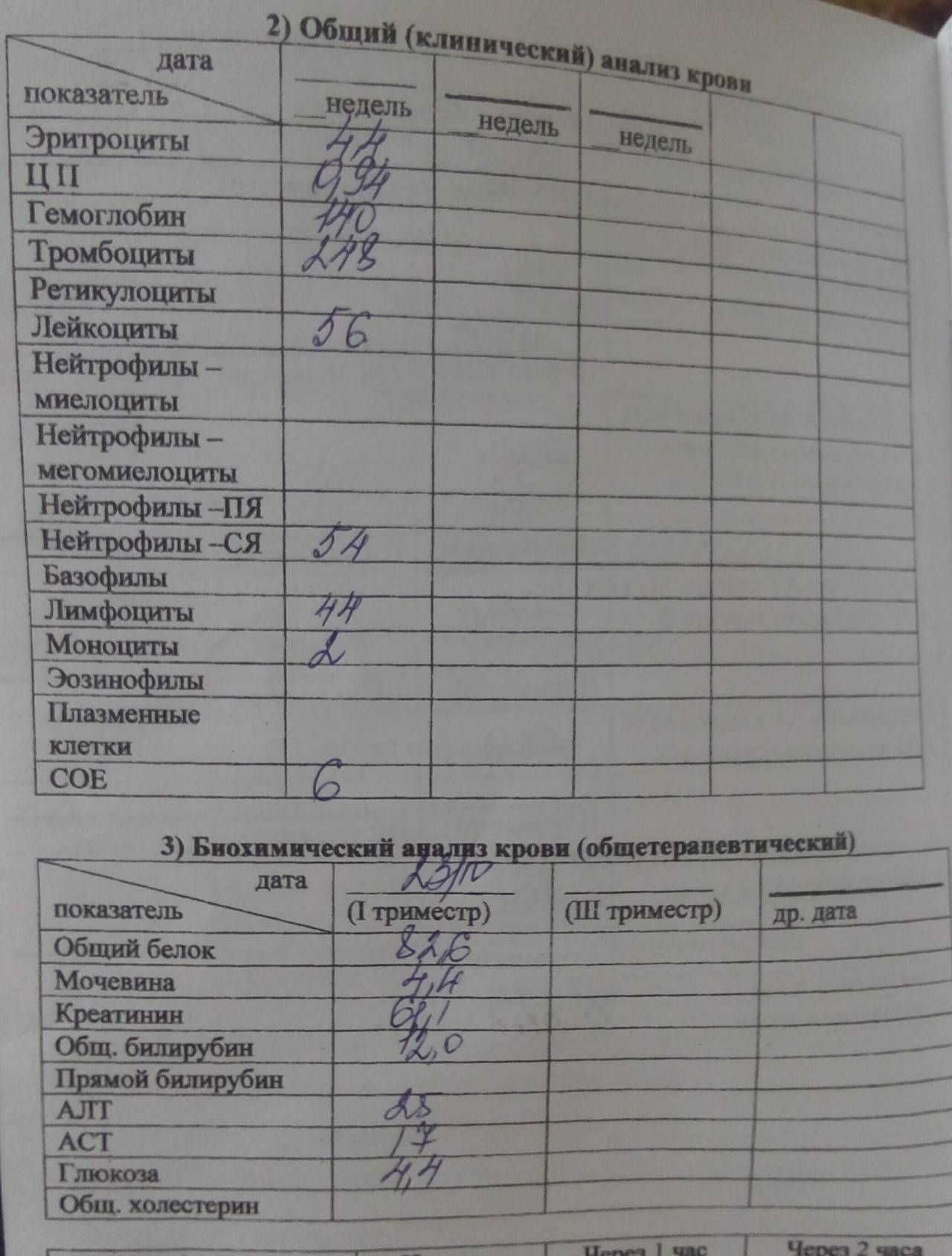
Кровь: общий анализ (ОАК)
Кровь на общий анализ или как его еще могут назвать врачи общеклинический анализ крови – это анализ, который проводят наиболее часто, всем пациентам, обратившимся для наблюдения и лечения, в том числе и во время беременности. Его берут из пальца, либо из вены, как практикуют некоторые частные лаборатории, одномоментно сразу забирая кровь для нескольких исследований.
Он выявляет по изменениям количества форменных элементов крови и их качественных характеристик следующие патологии:
- наличие анемии (снижение гемоглобина и количества эритроцитов)
- патологии эритроцитов, которые могут повлиять на течение беременности (микроциты, сфероциты и т.д.)
- инфекционные процессы (как вирусной, так и микробной природы)
- воспалительные процессы и степень их выраженности (по лейкоцитозу и его сдвигу)
- аллергические патологии и паразитозы (по изменению уровня эозинофилов)
- проблемы свертыванием крови (по количеству тромбоцитов и времени кровотечения).
Если женщина здорова, тогда подобный анализ ей назначается в начале беременности сразу после постановки на учет и прохождении обследования, а затем в сроках 18-20ти недель и в период 30-ти недель.
При наличии определенных патологий ил для оценки изменений в динамике, эффективности лечения и каких-либо жалоб анализ крови назначают по показаниям чаще. Частоту сдачи ОАК определяет врач.
Кровь на групповую и резусную принадлежность
 Для того чтобы вовремя выявить возможные проблемы несовместимости в плане группы крови и резусной принадлежности, у будущей мамы в начале беременности определяют ее группу крови (она может быть от первой до четвертой) и резус (он либо положительный, либо – отрицательный). Помимо этого, на подобный анализ будет отправлен и отец ребенка, так как если группы и резус не совпадают у родителей, есть вероятность конфликта между мамой и плодом (если он унаследует не мамину, а папину групп и резус). Особенно сложна ситуация, если отец имеет положительный резус (Rh+), а мама имеет отрицательный (Rh-). В этом случае матери дополнительно будут проводиться регулярные обследования на уровень антирезусных антител, особенно если беременность повторная, ранее были роды, выкидыши или аборты.
Для того чтобы вовремя выявить возможные проблемы несовместимости в плане группы крови и резусной принадлежности, у будущей мамы в начале беременности определяют ее группу крови (она может быть от первой до четвертой) и резус (он либо положительный, либо – отрицательный). Помимо этого, на подобный анализ будет отправлен и отец ребенка, так как если группы и резус не совпадают у родителей, есть вероятность конфликта между мамой и плодом (если он унаследует не мамину, а папину групп и резус). Особенно сложна ситуация, если отец имеет положительный резус (Rh+), а мама имеет отрицательный (Rh-). В этом случае матери дополнительно будут проводиться регулярные обследования на уровень антирезусных антител, особенно если беременность повторная, ранее были роды, выкидыши или аборты.
Кровь может браться из пальца или из вены, определяют показатели в начале беременности, в рамках первого тщательного обследования.
Кариотипирование (генетический анализ, по показаниям)
Входит ли пара в группу риска по генетическим заболеваниям? Ответ на этот вопрос дает кариотипирование – цитогенетический метод иссле дования крови обоих родителей. Анализ позволяет выявить отклонения в структуре и числе хромосом и определить степень риска нежелательной патологии. Генетический риск до 5% считается низким. Риск от 6 до 20% – средним, более 20% – высоким. Если генетический риск высокий, это не означает, что ребенок родится с патологией. Просто в этом случае во время беременности обязательна пренатальная диагностика:
- на сроке 8-11 недель применяется биопсия хориона – клеток будущей плаценты. С помощью анализа можно выявить подавляющее большинство нарушений: синдром Дауна, муковисцидоз, фенилкетонурию, гемофилию и др.;
- начиная с 16 неделе беременности – амниоцентез (анализ околоплодных вод);
- после 17 недели можно проводить кордоцентез – забор крови плода из сосудов пуповины. Этот анализ позволяет диагностировать наследственные иммунодефицитные состояния, болезни крови, обменные нарушения, а также внутриутробное инфицирование плода.
Группа риска:
- возраст матери старше 35 лет, отца – старше 40 лет;
- кровнородственный брак;
- наличие у одного из родителей наследственного заболевания или порока развития;
- наличие наследственных заболеваний у родственников будущих родителей;
- самопроизвольные выкидыши в предыдущих беременностях, угроза прерывания на ранних сроках, мертворождение;
- воздействие неблагоприятных факторов на ранних сроках беременности.
Уточнить, какие анализы нужно сдать именно вам, можно у своего лечащего врача. Располагая информацией, какой анализ нужен, лучше не затягивать с диагностикой. Своевременная сдача анализов позволит выявить нежелательную проблему, грамотно подойти к планированию беременности и успешно родить здорового ребенка.
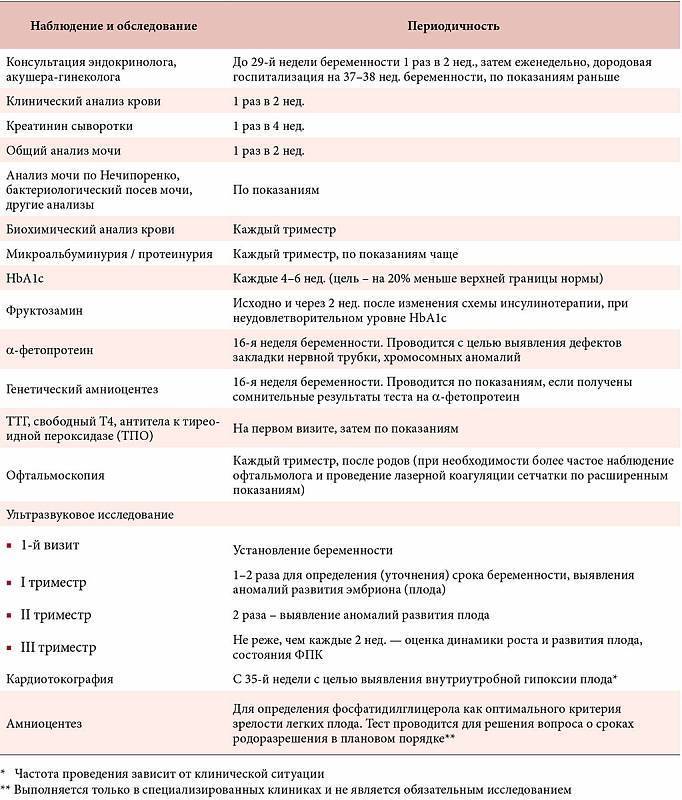
Необходимые анализы и обследования для людей с сахарным диабетом
Сахарный диабет – это не болезнь, а состояние, которое требует особого образа жизни. Все чаще сахарный диабет диагностируют молодым женщинам в детородном возрасте. Этот диагноз не исключает возможность зачатия. Однако желающим стать матерью придется сдавать не только обязательные, но и дополнительные анализы при планировании беременности. Кроме осмотра у гинеколога, необходимо пройти ряд обследований и у других специалистов, чтобы полностью исключить возможную угрозу во время беременности не только для плода, но и для своей собственной жизни.
- Консультация у окулиста. Этот специалист обследует глазное дно. При обнаружении патологий может предложить пройти лазерную фотокоагуляцию.
- Консультация кардиолога. Будущая мама должна полностью проверить сердечно-сосудистую систему.
- Комплексное неврологическое обследование.
- Периодическое измерение артериального давления в разных положениях тела. Дело в том, что одно из распространенных осложнений СД – это повышенное давление. Не стоит начинать планирование беременности, если показатели не в норме. Это опасно и для мамы, и для ребенка.
- Обязательные анализы для женщины с СД – это кровь на определение гликемичного индекса (средний уровень глюкозы крови за последние 7–9 недель), а также ежедневный контроль уровня глюкозы в крови (сахар после еды не должен подниматься выше 7,8 Ммоль/л).
Анализы в рамках пренатального скрининга
В рамках особого, пренатального скрининга проводится двойной и тройной тесты, определяющие возможные пороки развития и хромосомные аномалии в период первого и второго триместров.
Важно
Его рекомендуют всем женщинам старше 35 лет или с индуцированными беременностями, остальным — по показаниям.
Исследование выявляет определенные маркеры, уровень которых при высоком риске рождения больного ребенка резко изменяется. Результаты не дают 100%-ной гарантии, оцениваются вместе с данными УЗИ-скрининга и дают только прогнозы, которые требуют дальнейшего подтверждения.
Двойной тест проводят в период от 9-ой до 14-ой недели вместе с УЗИ (не более 1 недели между ними),
Тройной тест проводят примерно в 18 недель, также совместно с УЗИ.
При наличии патологий беременности, определенных факторов риска как социального, так и физического плана, могут быть назначены дополнительные анализы:
- Анализ крови на половые гормоны
- Исследование уровня ХГЧ в динамике (а ранние сроки)
- Уровень гормонов щитовидной железы и гипофиза (ТТГ),
- Определение гормонов надпочечников в крови и моче,
- Определение в крови и моче ацетона при токсикозах или диабете.
Парецкая Алена, педиатр, медицинский обозреватель
3,755 total views, 1 views today
Биохимия крови
Анализ крови на биохимию – это забор материала для исследования из вены с изучением показателей в сыворотке крови. Оценивается сразу несколько показателей, отражающих работу основных органов и систем тела – это печень, почки, биохимические маркеры, а также уровень белковых фракций, липидов, холестерола и продукты промежуточного обмена. Для каждого из показателей есть свои нормы и варианты отклонений от них, которые могут указать на те или иные патологии. При нормально протекающей беременности он сдается один раз в триместр, а при госпитализации или наличии жалоб проявлений каких-либо патологий назначается дополнительно.
Какие анализы следует сдать обоим родителям?
В перечень основных анализов при подготовке к беременности, которые необходимо сделать будущей маме и будущему отцу, входят:
Анализ на TORCH-инфекции. Эти инфекции опасны тем, что они передаются от женщины к плоду и могут вызвать серьезные аномалии развития эмбриона и даже его гибель. Анализ крови при подготовке к беременности помогает определить наличие антител в крови к токсоплазмозу, ВИЧ-инфекции, сифилису, краснухе, гепатитам В и С, цитомегаловирусу и др. По результатам анализов назначаются необходимые прививки (как в случае с краснухой) или лечение заболеваний
Важно: если вы точно знаете, что болели краснухой, то соответствующий тест делать не нужно.
Исследования на половые инфекции. Гонорея, хламидиоз и другие венерические заболевания могут передаться второму партнеру, помешать зачатию, вызвать роды раньше срока, внематочную беременность, а также развитие врожденных патологий эмбриона и его смерть
Поэтому узнать об этих болезнях и вылечить их стоит до зачатия.
Анализы крови при подготовке к беременности (как общий, так и биохимический). Помогают выявить воспалительные процессы, оценить функционирование внутренних органов.
Тест на резус-фактор. Он помогает определить, возможен ли резус-конфликт в период беременности.
Генетические тесты. Проведение генетического тестирования не является обязательным, однако врачи часто рекомендуют парам включить его в подготовку к беременности. В настоящее время имеются тесты, которые определяют, является ли человек носителем некоторых аутосомно-рецессивных болезней. Если оба родителя выступают носителями аутосомно-рецессивной мутации генов, существует 25-процентная вероятность того, что их ребенок родится с генетическим заболеванием (важно отметить, что остается 75% вероятность, что болезнь не проявится). В ходе генетического тестирования специалисты могут порекомендовать сделать цитогенетические тесты и анализ тканевой совместимости.
Исследование на гормоны. Врачи обычно назначают гормональные анализы при подготовке к беременности в следующих случаях:
- избыточный вес;
- возраст обоих родителей (либо одного из них) более 35;
- нарушения цикла у женщин;
- преждевременные беременности в анамнезе;
- невозможность зачатия на протяжении года или более.
Какие анализу нужно сдать при постановке на учет?
На первом приеме, при постановке на учет, специалист осматривает будущую маму, фиксирует в карточке ее вес, рост, окружность живота и задает вопросы. Врач спрашивает о заболеваниях, которые перенесла женщина и ее партнер, а также о других вещах:
- дата последней менструации и возраст, когда начались месячные;
- жалобы пациентки, возникшие до или во время беременности;
- характер выделений из влагалища;
- какая беременность по счету, были ли аборты или роды раньше;
- наследственные заболевания или генетические нарушения.

Далее гинеколог назначает ряд обследований, необходимых на ранних сроках. Самое главное – исключить воспалительные процессы и различные инфекции в организме, а также установить локализацию беременности (ведь она бывает внематочной, что является угрозой для жизни и здоровья).
Обязательные анализы
Обязательные анализы при постановке на учет включают исследования, которые утверждены Министерством здравоохранения Российской Федерации. Бакпосев необходим для выявления заболеваний мочеполовой системы. По общему и биохимическому анализу крови удается выявить уровень кровяных телец, белка, содержание сахара, гемоглобин. Кроме того, устанавливается уровень ХГЧ (хорионический гонадотропин человека), который и определяет наличие беременности. Помимо этого, нужно сдать следующие анализы:
- анализ на группу крови и резус-фактор сдается и мужчиной, и женщиной;
- мазки из влагалища – помогают исключить венерические инфекции, изменения во флоре и онкологический процесс;
- анализ на сифилис, гепатиты и вирус иммунодефицита человека;
- анализ крови на скрытые инфекционные болезни, которые могут перейти к плоду (герпес, токсоплазмоз).
Как правило, проходят указанные исследования в начале беременности (при постановке на учет), далее на 18 неделе и затем на 30. Однако не стоит забывать об индивидуальности каждой пациентки. Любые отклонения в самочувствии женщины требуют внепланового обследования.
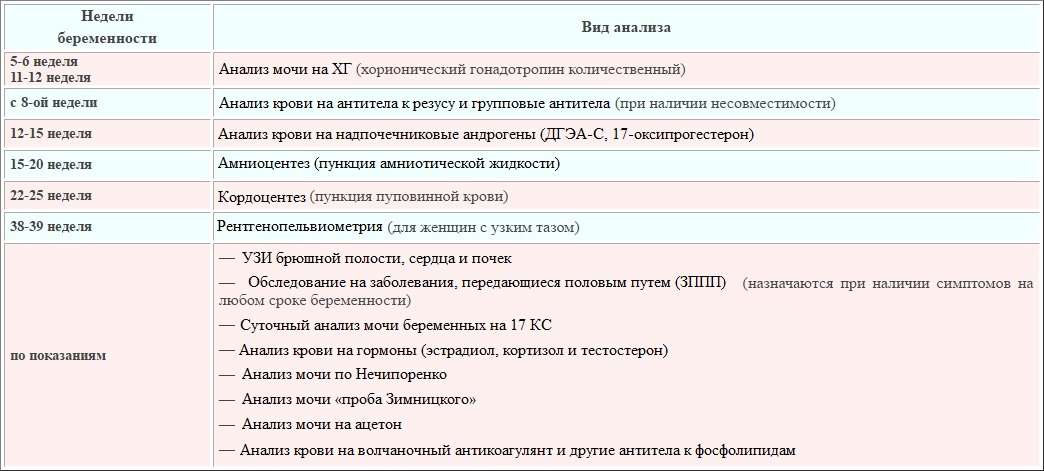
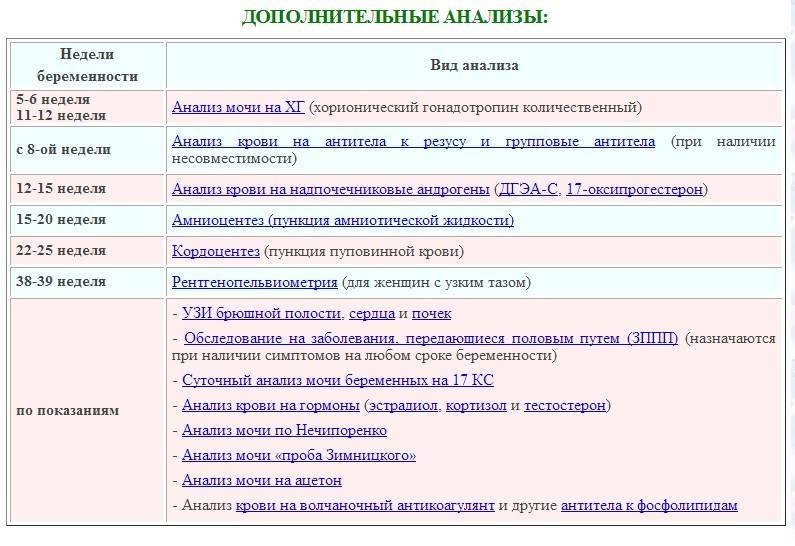
Дополнительные анализы по показаниям
Анализы, которые указаны выше, должна сдать каждая будущая мама в обязательном порядке. Иногда врач назначает и дополнительные исследования, которые необходимы для исключения каких-либо заболеваний или установления причины плохого самочувствия. К ним относятся:
- Анализ на гормоны. С помощью него выявляют уровень прогестерона. Иногда требуется несколько раз пересдавать анализ, чтобы результат получился точным.
- Анализ при резус-конфликте. Необходим, если резус-факторы женщины и мужчины несовместимы. Сдается при постановке на учет, а затем один раз в 7-14 дней, чтобы предотвратить преждевременные роды.
- Посев мочи. Нужен для определения состояния микрофлоры и чувствительности к препаратам. Назначается при подозрении на инфекционные заболевания мочеполовой системы. Бессимптомное длительное течение болезней провоцирует отклонения у плода, поэтому отказываться от исследования нельзя.
- Анализы мочи по Нечипоренко и Зимницкому. Первое исследование нужно для подтверждения или исключения патологий почек. Показаниями для анализа по Зимницкому являются патологии мочеполовой системы. Он исследует водовыделительную способность почек.
- Амниоцентез или забор околоплодной жидкости. Назначают при подозрении на хромосомные аномалии или кислородное голодание плода. Процедура проводится под контролем ультразвукового аппарата. В ходе нее прокалывают брюшную стенку, плодный пузырь и берут материал.
В список дополнительных анализов включен также кордоцентез. В ходе процедуры производится забор крови из пуповины плода. Осуществляется диагностика под контролем УЗИ и помогает выявить тяжелые патологии. Если есть подозрения на хламидиоз, уреплазмоз или другие инфекции, передающиеся половым путем, то женщине стоит сдать мазки и кровь на данные заболевания, которые являются угрозой выкидыша или приводят к задержке развития плода.
Планирование, зачатие и вынашивание ребенка требуют особого подхода. Женщине необходимо следить за здоровьем, регулярно посещать акушера-гинеколога и выполнять все указания. Если доктор назначил какое-либо исследование, не относящееся к обязательным, рекомендуется обязательно его пройти.