Причины воспаления слезного канальца
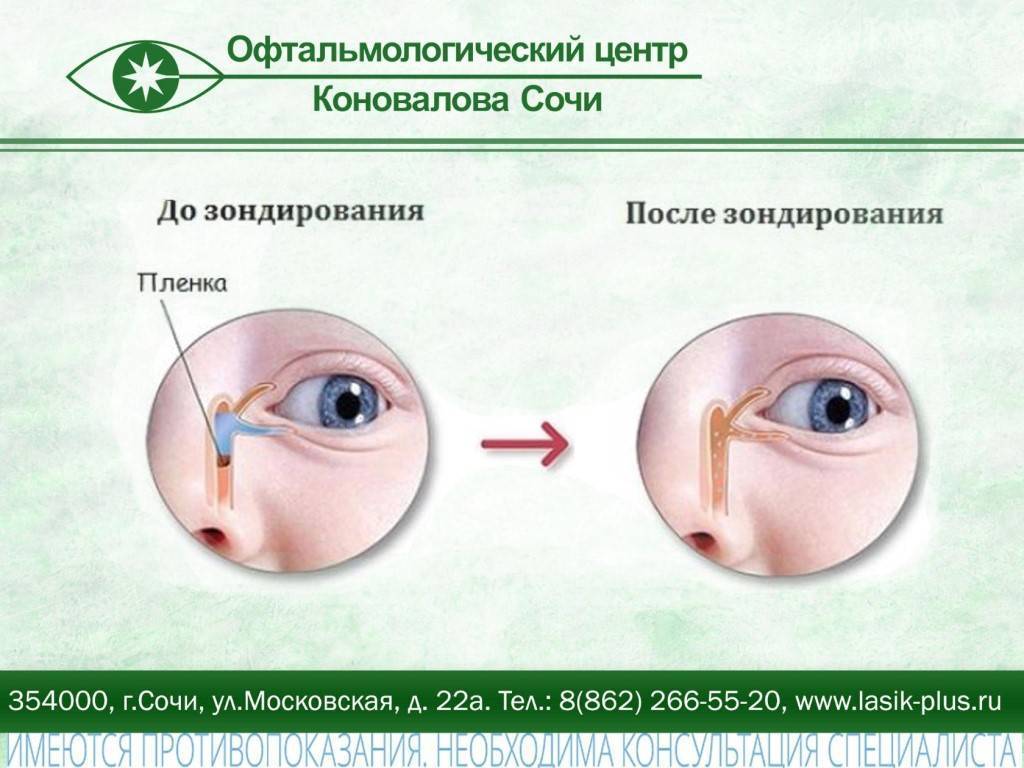
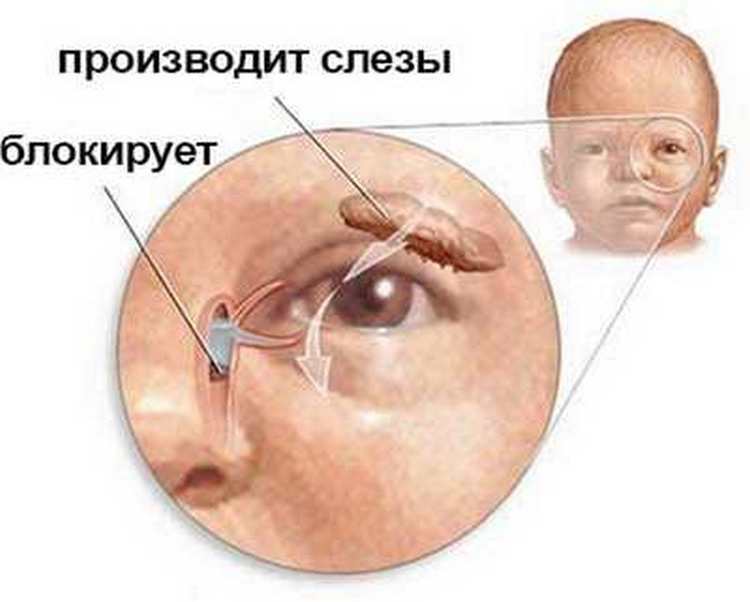
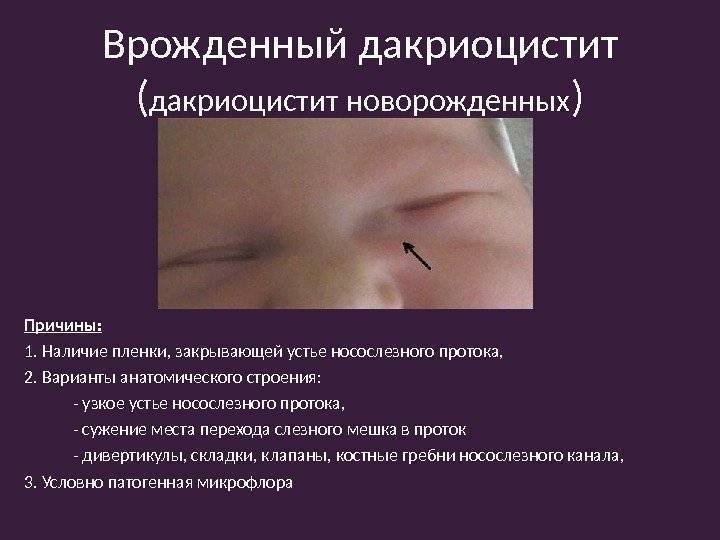
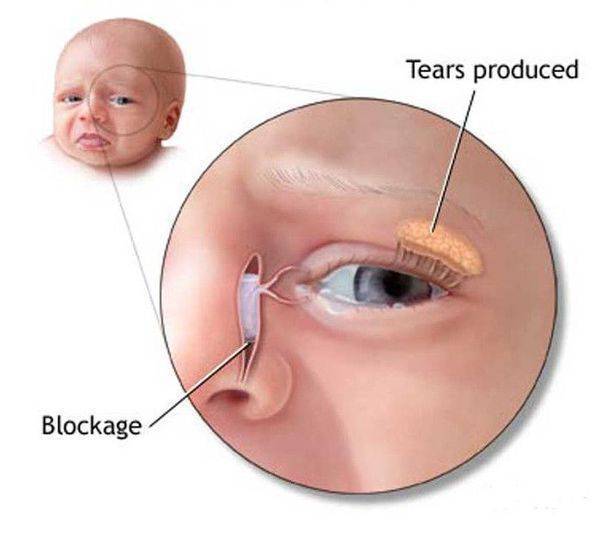
Основной причиной развития воспалительного процесса является закупорка слезного канала из-за того, что при рождении у ребенка не прорвалась пленка, которая защищает глазки новорожденного внутри утробы матери от околоплодных вод. Пленка также защищает от околоплодных вод нос и дыхательные пути крохи. Обычно она самостоятельно разрывается сразу после родов малыша с первым его криком. Но бывает, что пленка так и остается целой, и это в дальнейшем препятствует нормальному процессу слезоотделения.
Как следствие – слезы накапливаются в слезном мешочке, происходит его деформация и в результате провоцируется развитие воспалительного процесса.
Радикально решить эту проблему поможет зондирование слезного канальца у новорожденного. Обычно процедура проводится деткам в двух или трехмесячном возрасте, но допускается проведение процедуры и в более раннем возрасте, если есть на то прямые показания.
В категорию риска входят дети с синдромом Дауна, краниосиностозом, последовательностью Голденхар, синдромом расщелин, гемифациальной микросомией или любой лицевой аномалии средней линии.
Стоит отметить и иные причины возникновения дакриоцистита (воспалительного процесса слезных канальцев).
Среди них инволюционный стеноз (наиболее распространенная причина обструкции НЛД у пожилых людей), новообразования в слезном мешочке, болезнь Синуса (врожденная или приобретенная после некорректного хирургического вмешательства – повреждение синуса), травмы (переломы назо-орбитальные), заболевания воспалительного типа, неоплазм.
Причины непроходимости слезного канала и дакриоцистита у малышей

Дакриоцистит в основном появляется из-за непроходимости носослезного канала у детей, а также закупоривания слезных точек. Происходит это из-за особенностей развития плода в утробе матери. Нижняя полость носа малыша закрывается тонкой пленкой, которая необходима для защиты органов дыхания от околоплодных вод. С первым вдохом ребенка после рождения в норме эмбриональная пленка рвется, а слезные каналы полностью освобождаются. Иногда этого не происходит.
Помимо этого, есть и другие факторы, провоцирующие блокировку слезных точек:
- плохое развитие (сужение) одного или сразу двух канальцев;
- особенность строения внутренних тканей носика и век, а также лица;
- родовая травма, которая может привести в передавливанию носослезного канальца (такое возможно при использовании акушерских щипцов);
- послеродовая инфекция глаз;
- стафилококковая, гонококковая, стрептококковая инфекция у грудничка после рождения;
- длительный насморк или другие заболевания носоглотки;
- воспалительный процесс в гайморовых пазухах.
Кроме того, возникнуть патология может и по причине опухолей, кисты или камней в слезных каналах, а также в носовой полости. В таком случае требуется тщательное обследование и комплексное лечение.
Нередко слезный канал остается заблокированным в течение 2–3 недель, пока не рассосется пленка. Если подобное не произошло в течение месяца, требуется помощь специалиста. По статистике, врожденным дакриоциститом страдает от 3 до 7% новорожденных.
ЧИТАЕМ ТАКЖЕ: массаж при дакриоцистите новорожденных: техника выполнения и видео-уроки
Промывание слезных каналов у младенцев
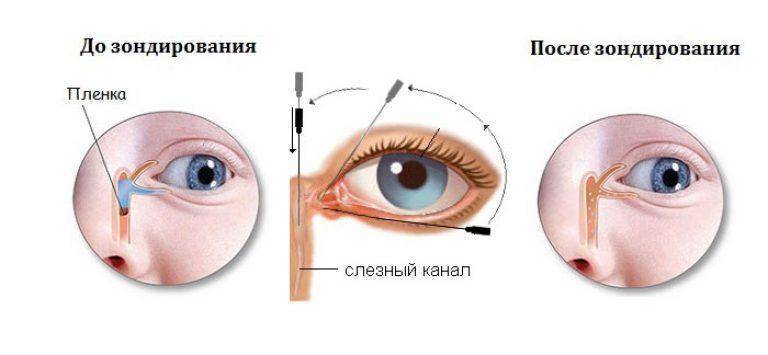
При рождении малыша носослезные каналы у детей перекрыты желатиновой пленкой, которая под воздействием слез должна раствориться в первые две недели жизни ребенка. Однако у 6% новорожденных этого не происходит по причине повышенной прочности пленки или аномального строения каналов и костей черепа, что затрудняет отток слез.
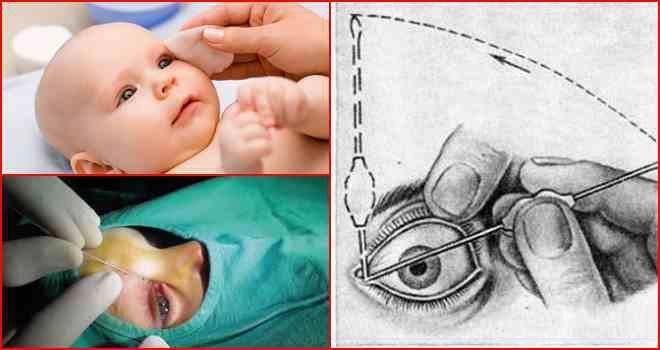
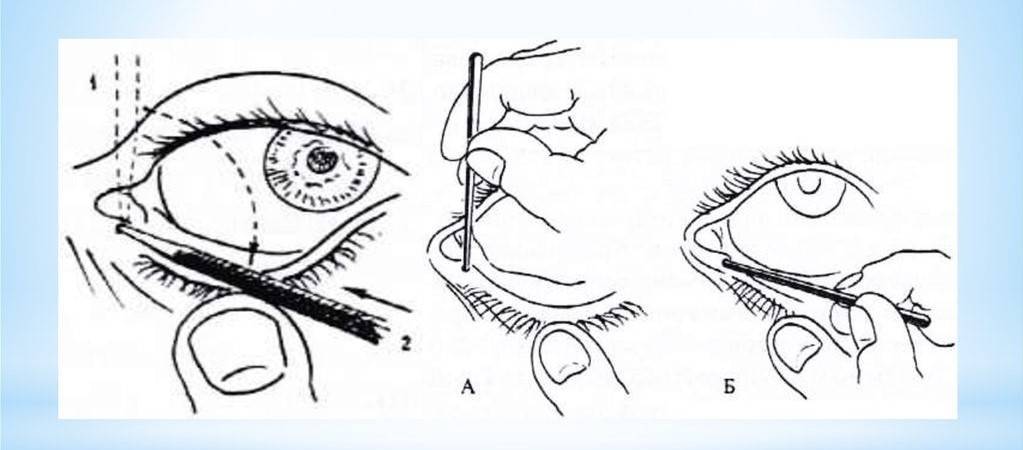
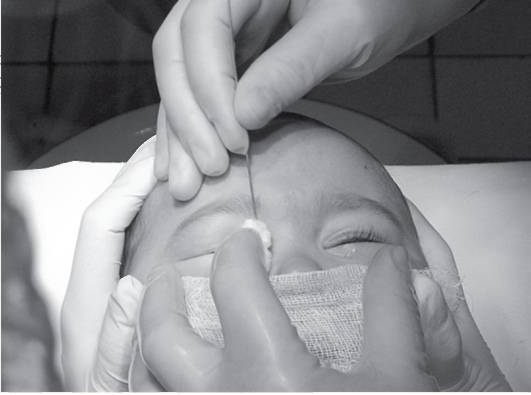
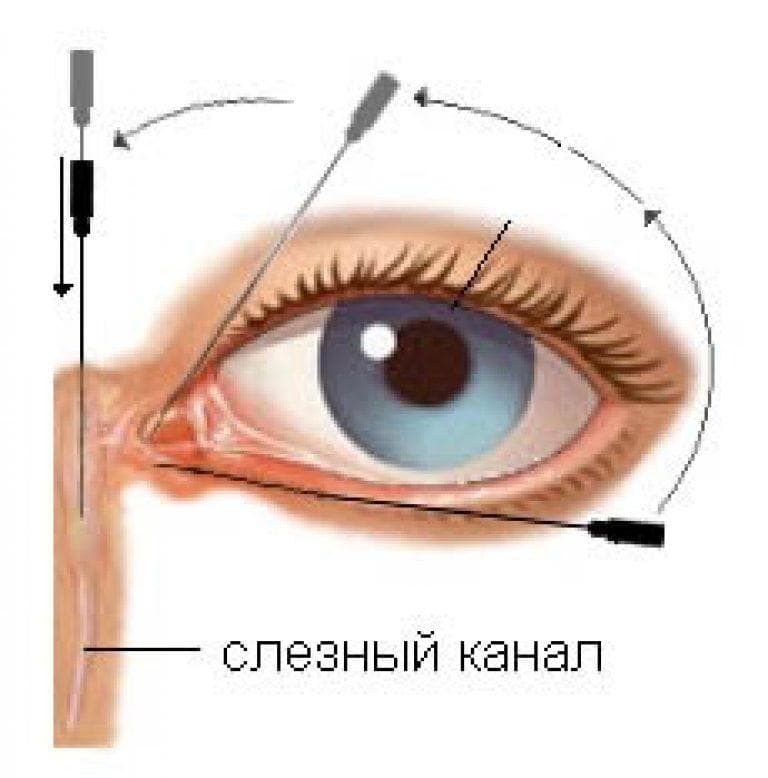
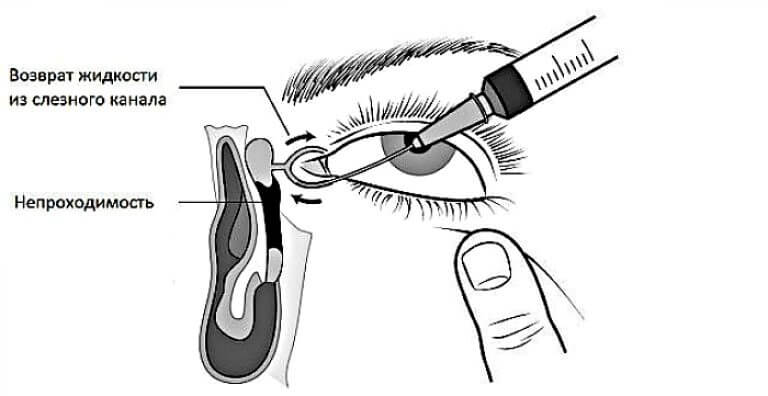
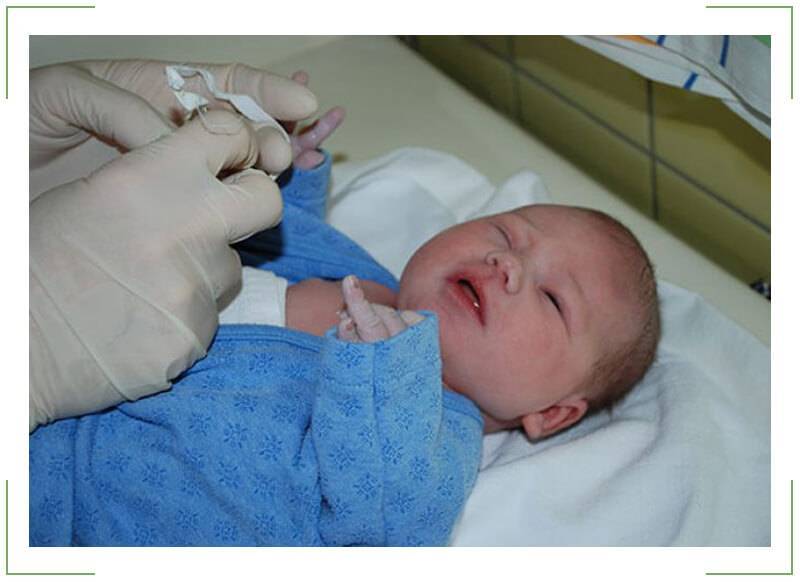
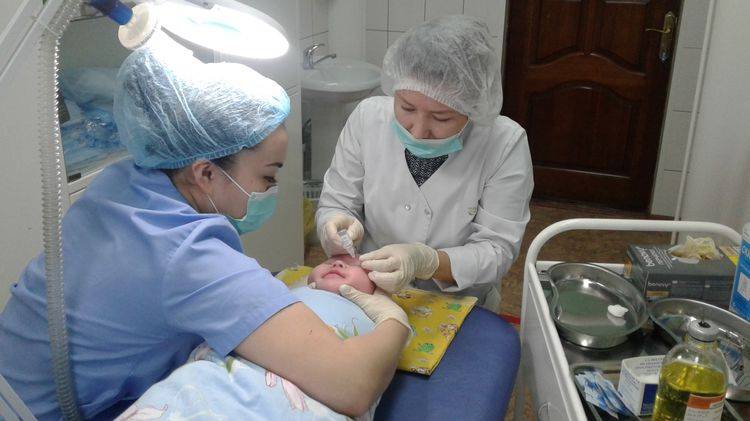
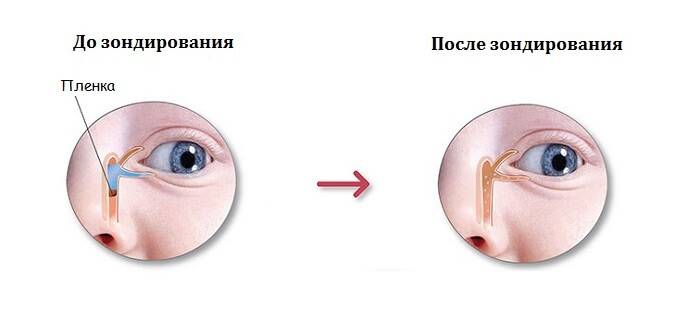
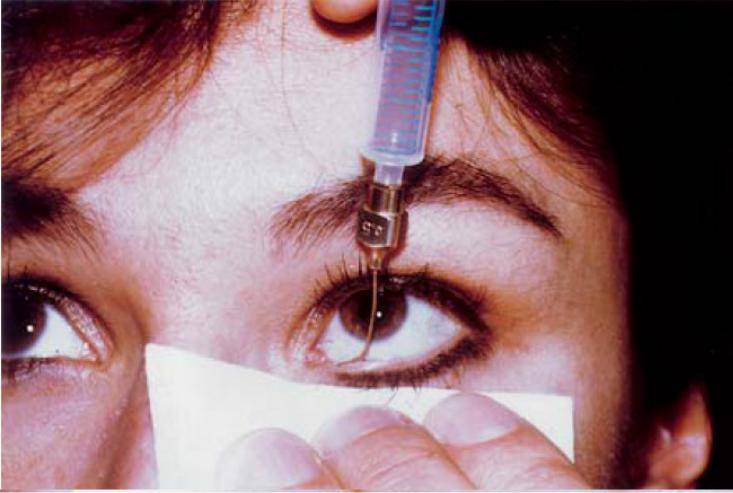
В таких случаях не ранее чем после достижения ребенком двух месяцев, офтальмологи практикуют ряд манипуляций, связанных с удалением пленки с дальнейшим зондированием и промыванием слезно-носового канала. Предварительно обезболив место проведения процедуры, вводят специальный конический инструмент, именуемый зондом Зихеля. Эта манипуляция необходима для изначального расширения канала, в который затем вводится зонд Боумена. Этим инструментом, имеющим заостренные концы, и прокалывается желатиновая пленка.
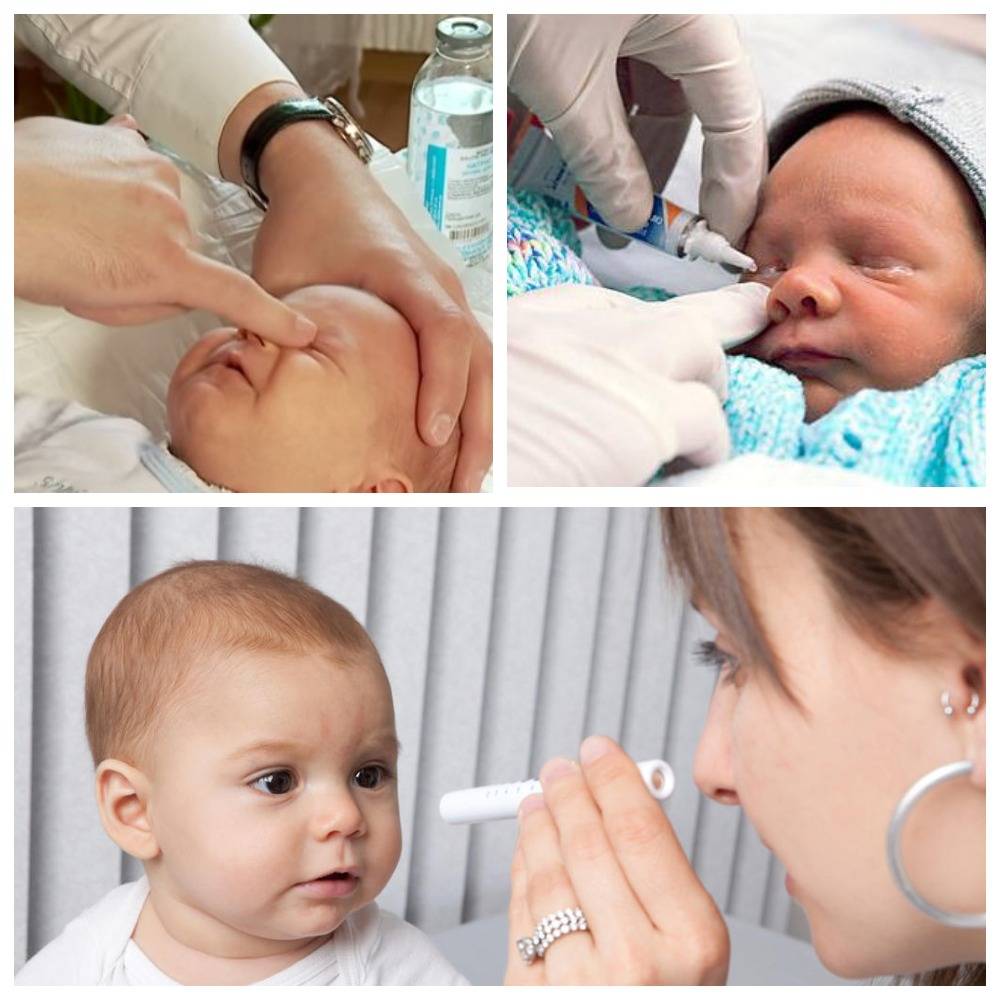
На последующем этапе осуществляется промывание слезных каналов дезинфицирующим раствором. Для того, чтобы избежать инфицирования слезоотводящей системы, процедура завершается дезинфекцией слезных путей глазными каплями с антибиотиком. Процесс промывания является абсолютно безболезненным и длится не более четверти часа. В течение последующих нескольких дней ребенку следует закапывать глазные капли, тщательно подобранные врачом с учетом возраста пациента, по схеме и в дозировке, предписанной офтальмологом.
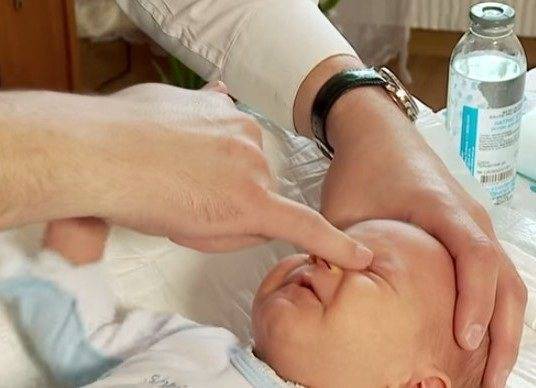
Чтобы предотвратить рецидив заболевания и не допустить образования спаек, офтальмологи рекомендуют массировать слезные канальцы ребенка в течение двух недель после удаления пленки. Для этого с помощью указательного пальца следует слегка нажимать на внутренний уголок глаза в течение одной-двух минут.
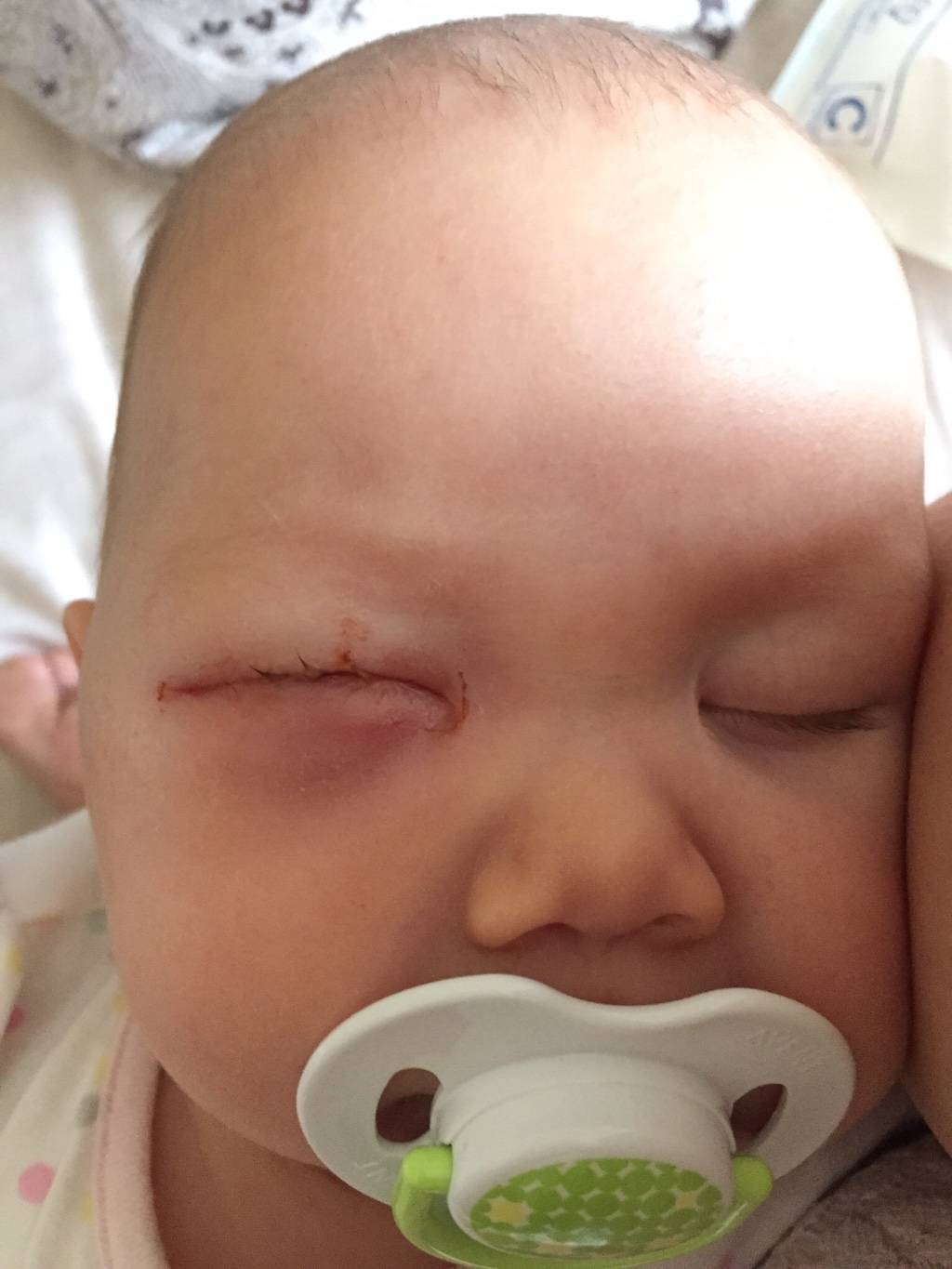
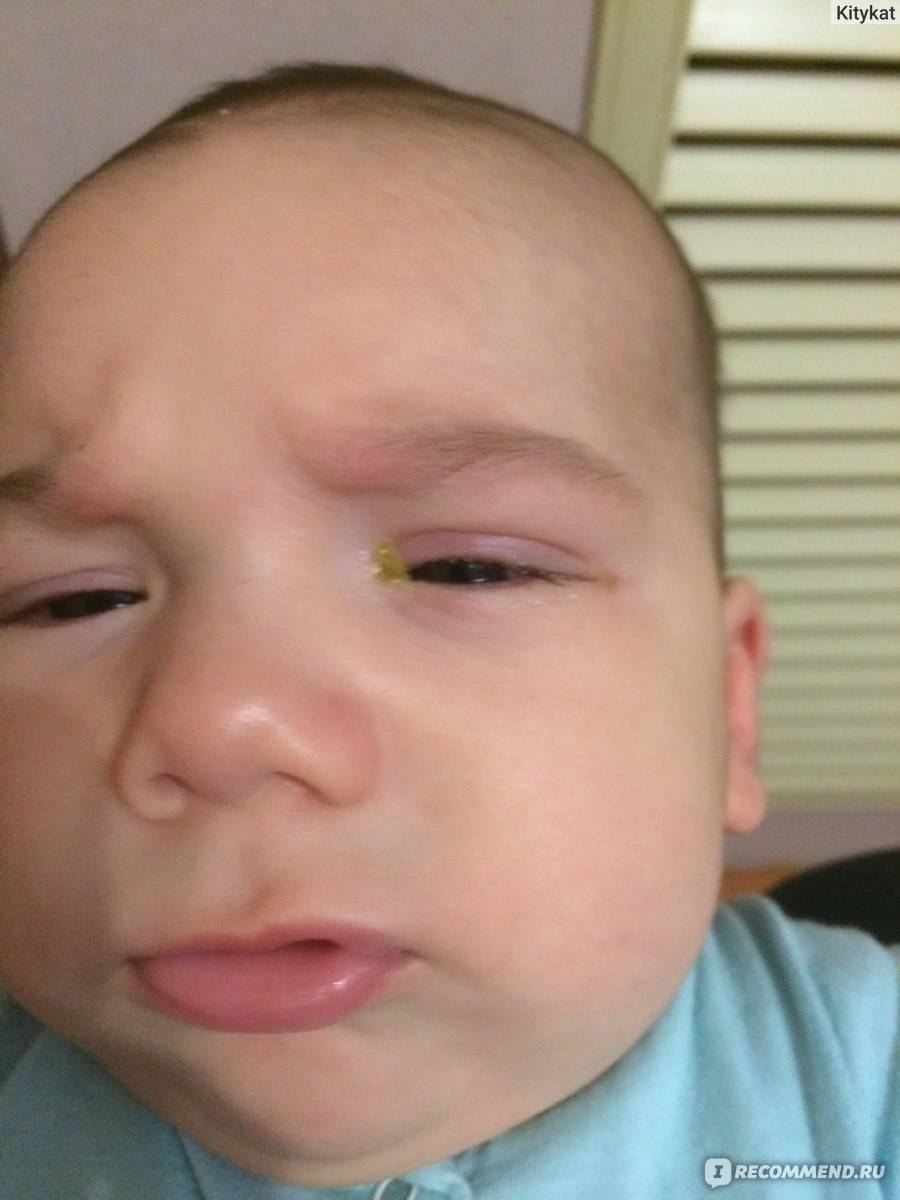
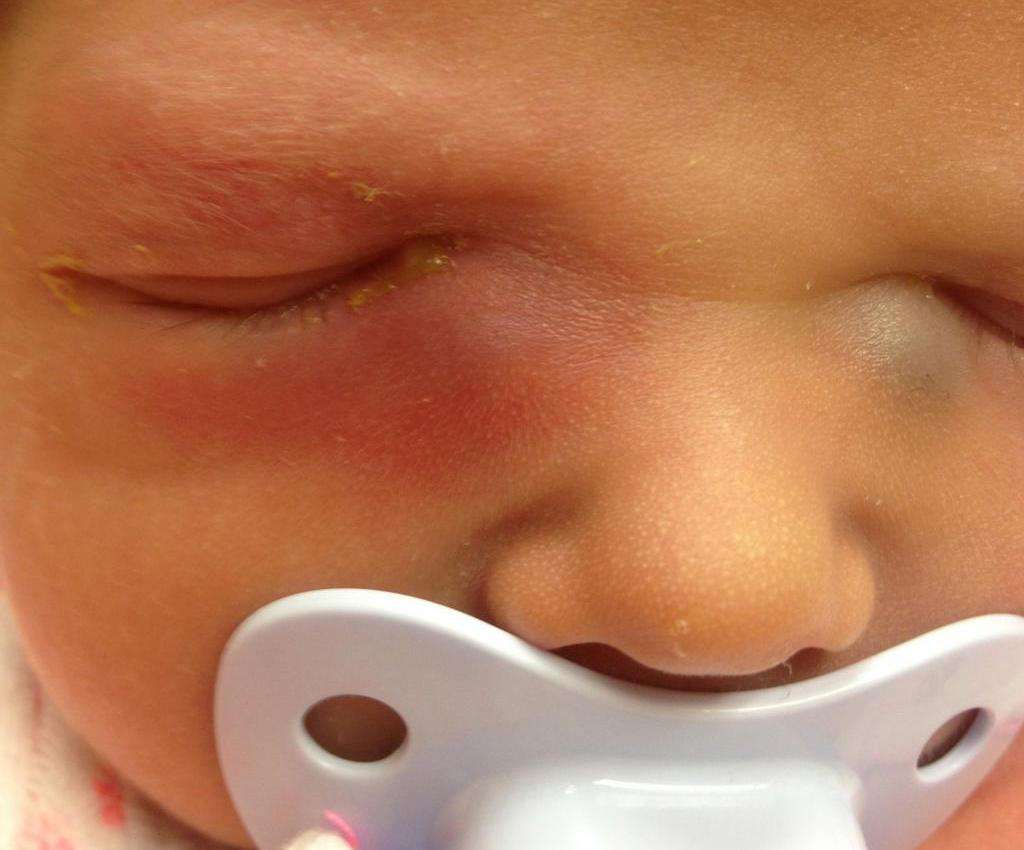
Нередко на восьмом-девятом дне жизни у ребенка развивается дакриоцистит — гнойное воспаление глаз, сопровождающееся покраснением внутреннего угла глаз, слезотечением и выделением гноя из слезной точки при надавливании на слезный мешок. Это заболевание развивается из-за застоя слез, вызванного остатками эмбриональной ткани в носослезном канале, которая препятствует оттоку слез из слезного мешка.
При дакриоцистите новорожденных, офтальмологи практикуют специальный массаж, который направлен на улучшение проходимости слезных путей, и только в случае его неэффективности назначают лечение в виде зондирования и промывания закупоренных слезных каналов.
На первом этапе лечения маме новорожденного рекомендуется проводить массаж слезного мешочка младенца (6 -10 движений вверх и вниз с усилием) после каждого кормления. При правильном выполнении массажа увеличивается количество выходящего гноя.
После массажа необходимо промывать глазное яблоко раствором фурацилина (1 таблетка растворяется в стакане кипятка). Гнойные частички следует удалять, протирая глазную щель смоченными в растворе ватными тампонами движением от виска к носу. Процедура заканчивается закапыванием раствора антибиотика — по 1 капле 0,25% левомицетина не менее 5 раз в сутки.
Эффективность процедуры напрямую зависит от возраста ребенка, чем он младше, тем эффективнее такой массаж. Подобное лечение рекомендуется проводить в течение двух недель и только в случае его неэффективности приступать ко второму этапу, а именно описанному ранее зондированию и промыванию.
Курс лечебных промываний при дакриоцистите у новорожденных в некоторых случаях может затянуться на неделю-две, при этом процедуры проводятся с периодичностью раз в один-два дня.
Как можно уточнить диагноз
Симптомы стеноза мамы часто путают с признаками конъюнктивита и начинают самостоятельно лечить патологию в домашних условиях. В данном случае промывание, компрессы, глазные капли не дадут желаемого результата. Чтобы понять природу проблемы и устранить ее, необходима точная диагностика, которую проведет врач-офтальмолог.
Методы диагностики
Для начала специалист осмотрит и ощупает глазки малыша. Это позволит определить, имеются ли выпячивания в уголках глаз, наблюдается ли слезостояние. Надавив на слезный мешочек, врач оценивает характер выделившейся жидкости. Офтальмолога также интересуют:
- кожа на веках (на предмет отечности и покраснения);
- ресницы – равномерность и темп роста;
- состояние слезных точек.
Поставить окончательный диагноз помогут методы исследования, которые проведет сам окулист.
Пробы на дакриоцистит
| Наименование | Что дает | Особенности |
|---|---|---|
| Канальцевая | Оценивается состояние слезного мешка, канальцев и точек | Глазки закапывают колларголом 2%-ным и через 5 минут проверяют: • если краска исчезла, патологии нет; • пигмент рассосался за 10 минут – отток жидкости замедлен; • краска задержалась надолго в полости конъюнктивы – явный признак закупорки. |
| Носовая | Проверяется вся система на проходимость слезы | В глаза капают то же средство, что и в предыдущей пробе. Из ваты скатывают турунды и вводят в пазухи, заглубив на 2 см. Диагностика проводится по тому же принципу, что и при канальцевом тесте: проверяется, через сколько минут окрасится ватный тампон. Отсутствие пигмента – свидетельство полной непроходимости. |
Помимо указанных в таблице проб, понадобится расширенное лабораторное исследование крови. Тестируют также отделяемое из глаз на предмет выявления инфекции.
Метод диагностики
Подтвердить либо опровергнуть предполагаемый диагноз помогут дополнительные методы:
- эндоскопия носовой полости;
- зондирование слезных путей;
- промывание протоков.
Данные методы имеют двойную направленность – не только уточняют диагностику, но и являются лечебной мерой.
Помимо офтальмолога, придется пройти обследование у педиатра, ЛОР-врача, иммунолога, инфекциониста и аллерголога, чтобы исключить наличие ОРВИ, негативных реакций организма на раздражители и ряд других факторов. Возможно, понадобится консультация хирурга.
Можно ли избежать зондирования слезного канала?

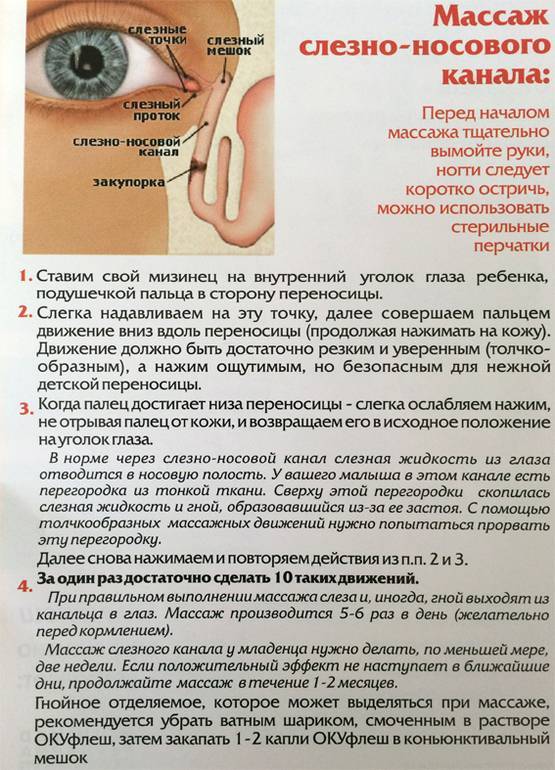
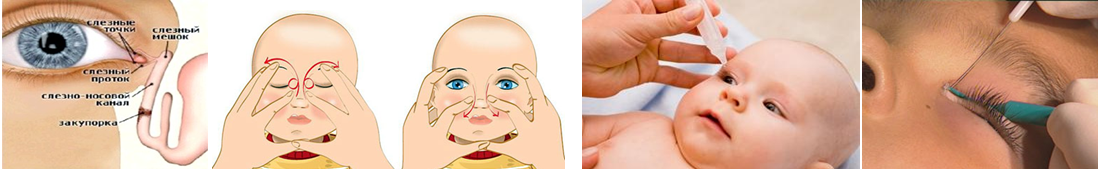
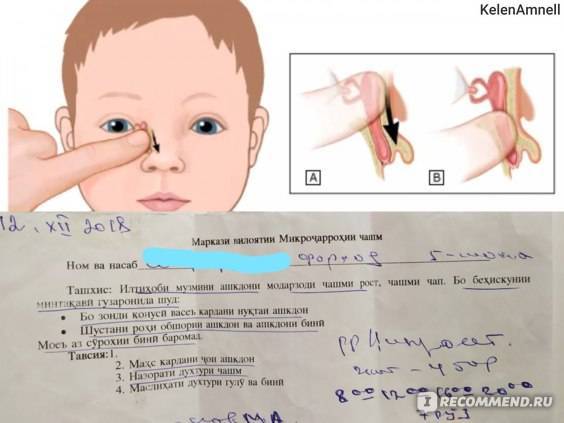
Выполнение регулярного массажа является единственным методом, который способен изменить ситуацию. С помощью надавливаний и круговых движений, а также промывания глаз, возможно, удастся прорвать пленку, которая и является преградой для оттока слез.
Массаж выполняется по следующей схеме:
глазки новорожденного очищаются с помощью ватного тампона с антисептиком (отвар ромашки, Фурацилин или Мирамистин);
осторожно надавить около слезного мешка и провести пальцем к переносице, надавливания должны быть слабыми и плавными;
провести 10 массажных движений, после чего у малыша появляются выделения из глаз;
появившиеся слезы и гной следует удалить чистым тампоном, смоченным в Фурацилине или другом антисептике (см. также: как разводить Фурацилин для промывания глаз детям?);
на заключительном этапе нужно закапать ребенку противовоспалительные капли.. Как правило, процедура проводится при кормлении грудью, когда грудничок наиболее расслаблен и не капризничает
Сколько дней делать массаж? Курс длится до двух недель, по 5–6 повторений в сутки. Если желаемый эффект не появился, значит, нужно проводить зондирование. Самостоятельное использование альтернативных методов (к примеру, рецептов народной медицины) может привести к серьезным последствиям
Как правило, процедура проводится при кормлении грудью, когда грудничок наиболее расслаблен и не капризничает. Сколько дней делать массаж? Курс длится до двух недель, по 5–6 повторений в сутки. Если желаемый эффект не появился, значит, нужно проводить зондирование. Самостоятельное использование альтернативных методов (к примеру, рецептов народной медицины) может привести к серьезным последствиям.
Зондирование является неприятной процедурой как для малыша, так и для мамы. Возможно проводить самостоятельное лечение дома при помощи назначенных врачом капель и массажа. При отсутствии положительного результата нужно незамедлительно провести операцию, чтобы восстановить естественные процессы в организме новорожденного.
Промывание слезного канала у новорожденных
У всех новорожденных носослезные каналы изначально перекрыт желатинозной пленкой, которая уже в течение первых 15 дней жизни малыша должна раствориться без медикаментозного вмешательство исключительно под действием слез.
В 6% случаев эта пленка не растворяется, что говорит либо о ее прочности, либо об аномальном строении каналов или костей черепа, что также мешает нормальному оттоку слез.
Важно! В таких случаях необходимо выполнять промывание, но делать его нужно не в первые недели, а подождать, пока малышу не исполнится ходя бы два месяца.
Процесс предполагает предварительное обезболивание с помощью местного наркоза, после чего в канал для расширения вводится зонд Зихеля – специальный конический инструмент.
После этого берется зонд Боумена, который имеет заостренные концы, и производится прокалывание желатинозной пленки.
промывания выполняется дезинфекция путем инстиллирования антибиотиков
Это необходимо для предотвращения развития инфекционных заболеваний, и закапывать такие глазные капли необходимо в течение нескольких последующих дней.
Учитывая, что речь идет о новорожденных, которые могут плохо переносить компоненты антибиотических лекарств, необходимо строго придерживаться предписания врачей относительно названия препарата и дозировки, а самостоятельный выбор средства должен быть исключен.
Внимание! В течение двух последующих недель желательно делать ребенку массаж слезных канальцев.
Это простая процедура: указательным пальцем необходимо совершать в течении 1-2 минут легкие нажатия на внутренний уголок глаза, нащупав в этой области небольшой уголок.
Выполнять такой массаж рекомендуется во избежание рецидива болезни, так как закупорка может происходить и после промывания.
Сам процесс промывания – безболезненный и длится максимум пятнадцать минут.
При диагностировании проблем со слезными каналами откладывать промывание не стоит, так как с возрастом заблокированный канал будет труднее пробить и промыть.
Риски
На деле, процедура достаточно безопасна, ведь все проводится под анестезией, достаточно лишь будет заняться уходом за ребенком после операции, то есть не забывать про массажи, капать антибактериальными препаратами и следить за состоянием глаз. Родители также могут и выбрать себе лечащего врача опытнее, чтобы он точно не допустил осечку.
Если же ребенок простудится в ближайшее время после операции, то нагноение повторится, в противном случае рецидивов практически не наблюдается. Поэтому зондирование глаза у новорожденных и считается самым эффективным, быстродействующим и безопасным способом.
Показания к процедуре
Промывание может выполняться как в диагностических целях, так и для лечения некоторых офтальмологических заболеваний:
- изъязвления роговой оболочки, при которых требуется санация первичных инфекционных очагов;
- врожденный или проявляющийся у новорожденных в первые недели жизни дакриоцистит (в первом случае избежать процедуры промывания можно путем выполнения массажа каналов, но иногда такие манипуляции не помогают);
- стеноз носослезного протока в легкой степени;
- стеноз слезных канальцев.
Процедура промывания может оказаться действенным способом лечения воспалений (каналикулит), но этому действию должно предшествовать очищение каналов от образовавшемся в них воспалительного секрета.
Острая и хроническая форма
Имейте в виду! У взрослых пациентов дакриоцистит может развиваться в острой или в хронической формах.
Различить два вида заболевания можно по симптоматике, и в острой форме у пациента можно наблюдать следующие симптомы;
- повышение температуры тела;
- отечность в области слезных мешков;
- сужение глазной щели;
- возможен отек век;
- боли в области орбиты глаза;
- проявление общих симптомов интоксикации организма.
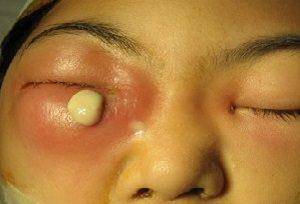
Опухоль может быть плотной на ощупь
В этот период формируется абсцесс, который может самопроизвольно вскрыться, и из-за оттока из него гноя уменьшается отек.
В хронической форме боли пациент не испытывает, но при этом у него наблюдается сильное постоянное слезотечение, а отек в области слезного мешка превращается в опухоль, при надавливании на которую из слезных канальцев начинает вытекать гной.
Диагностика
Если вовремя, в первые месяцы жизни малыша, не распознать и не вылечить дакриоцистит, то в дальнейшем могут возникнуть хронические заболевания глаз: воспаления конъюнктивы, абсцессы, наружные свищи слезного мешка, поражения роговицы, которые плохо поддаются лечению и требуют оперативного вмешательства.
Что же должно насторожить родителей? Основным симптомом дакриоцистита является стояние слезы в глазу при спокойном состоянии ребенка. Со временем из глаз малыша начинают течь слезы. Если при надавливании на внутренний угол глаза, где находится слезный мешок, появляются слизисто-гнойные выделения, то диагноз «дакриоцистит» сомнений не вызывает. Постепенно отделяемое становится гнойным, обильным. Ребенок начинает беспокоиться, плохо спит, отказывается от еды, у него повышается температура. В этой ситуации родители должны срочно проконсультироваться с врачом. Для постановки правильного диагноза необходим осмотр окулиста, отоларинголога и педиатра.
Врачу очень важно выяснить у мамы, как протекали беременность, роды, нет ли наследственной предрасположенности к дакриоциститу. Чтобы исключить заболевания или нарушения строения носа, проводят риноскопию (осмотр полости носа при помощи специального аппарата)
При этом обращают внимание на состояние носа, гайморовых пазух, полипов, аденоидов, на анатомические особенности (узость носовых ходов, искривление носовой перегородки). Существуют пробы, помогающие выявлять патологию носослезного канала
Их проводят отоларингологи в том случае, если лечащий врач (педиатр) заподозрил у ребенка наличие непроходимости или дакриоцистита.
Канальцевая проба. В глаз ребенка закапывают одну-две капли раствора КОЛЛАРГОЛА и наблюдают за глазным яблоком. Если оно становится белым, значит слезный канал проходим. Отрицательной проба считается в том случае, если раствор задерживается и глазное яблоко остается окрашенным дольше пяти минут, что говорит о патологии. Появление КОЛЛАРГОЛА в носу через несколько минут после закапывания его в глаз подтверждает положительность пробы.
Показания к проведению манипуляции
Закупорка слезоотводящих каналов может быть врожденной или вызванной рядом факторов, в числе которых и возрастной.
Ниже перечислены наиболее частые показания к промыванию слезно-носового канала:
- Непроходимость каналов у младенцев, вызванная аномалией в строении носовой кости или недоразвитием дренажной системы глаза. Характеризуется появлением слизистой пленки, которая может привести к воспалению с гнойными выделениями. В этом случае проводится удаление пленки с последующим промыванием дезинфицирующими и противовоспалительными веществами.
- Закупорка каналов у новорожденных желатинообразной пробкой, которая не рассосалась в первые две недели после рождения ребенка. В подобных случаях рекомендуется массаж слезовыводящих путей после каждого кормления и только в случае отсутствия положительных результатов.
- Сужение входа в слезные каналы у взрослых, вызванное травмами, воспалительными заболеваниями в носовой полости, опухолью внутриглазной или окружающей глаз ткани.
- Непроходимость слезного канала у людей пожилого возраста, вызванная атеросклерозом, простудными заболеваниями и отечностью смежных тканей, травмами и другими тяжелыми патологиями.
Помимо диагностирования патологий слезных каналов, манипуляции по их промыванию проводятся и в лечебных целях, например, при выявлении воспаления (каналикулита). В этом случае процедуре предшествует очищение канальцев от слизисто-гнойных выделений.
В ходе манипуляции по промыванию слезно-носовых каналов при диагностированном дакриоканаликулите — воспалении слезных каналов и дакриоцистите — воспалении слезного мешка, в полость слезного канала или мешка вводятся медикаменты.
Кроме того, промывания применяются в случае такого диагноза, как стеноз слезных канальцев, а также при легких степенях стеноза носослезного протока и язве роговицы (для санации первичного очага инфекции).
Дакриоцистит – зондирование слезного канала у детей
В первые дни жизни у новорожденных детей довольно часто наблюдается небольшое выделение гноя из глаз. Иногда это явление ошибочно принимают за конъюнктивит, хотя причина может быть совершенно иная.
Основным виновником подобных явлений считается воспаление слезного мешка и непроходимость слезных каналов – дакриоцистит. Диагноз «дакриоцистит» ставится грудничкам на первом-втором месяца жизни.
Причины его развития следующие: во время беременности плод находится в жидкой среде и его естественные слезные каналы перекрывает желатиновая пленка, которая препятствует попаданию околоплодных вод в организм.
Во время рождения, при первом крике, желатиновая пленка рвется, открывая носослезные проходы. Однако это происходит не всегда, и тогда в глазах ребенка создается идеальная среда для развития заболевания, а процесс оттока жидкости нарушается. Дакриоцистит у детей действительно похож на конъюнктивит, поэтому их так легко спутать.
Для того, чтобы точно установить причину проблемы, врач сначала проводит осмотр малыша.
Признаками дакриоцистита могут быть:
- воспаленные и красные глаза;
- гнойные выделения из слезного мешка;
- слезный застой;
- слезотечение.
Затем необходимо сделать пробу Веста: малышу закапывают в глаза красящий раствор, а в нос вставляют тонкий ватный тампон.
Если через несколько минут тампон не окрасится, значит, слезный канал действительно непроходим, а если краситель проявится, это будет говорить о том, что слезный канал не закупорен и будет достаточно простого массажа.
При подтверждении дианоза «дакриоцистит», в ряде случаев может потребоваться зондирование или бужирование слезного канала ребенка.
Когда нужно делать зондирование?
Для начала специалисты всегда назначают консервативное лечение — родители могут сами делать малышу специальный и несложный массаж, промывание глаз, закапывать капли. Обычно массаж каналов и закапывание капель на ранней стадии заболевания помогает в 80% случаях. Если же такое лечение не даст результатов, придется прибегнуть к хирургическому вмешательству.
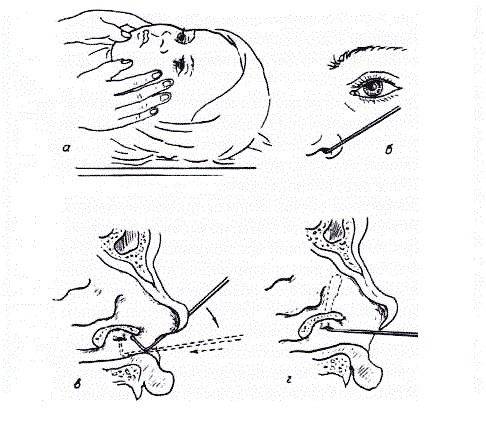
Зондирование слезно-носового канала – это крайняя мера в лечении дакриоцистита у новорожденных, но затягивать с ней нельзя. Суть метода заключается в следующем: под местной анестезией врач вводит в слезные пути специальный зонд и прочищает слезные каналы. Зондирование позволяет излечить дакриоцистит и избежать возможных осложнений в будущем. Процедура безопасна и занимает всего 3-5 минут. Если ребенку уже больше 3-5 месяцев курс лечения может меняться, а вместо зондирования проводят бужирование слезного канала. В процессе бужирования малышу делают прокол, убирая непроходимость слезного канала.
В связи с тем, что слезных канал у совсем маленьких детей мягкий, прокол или промывание проходят легко и проблема в большинстве случаев убирается сразу же.
При правильном выполнении процедуры рецидивов не возникает, однако очень редко эта манипуляция может оказаться не эффективной: при дефектах носовой перегородки, чрезмерной изогнутости слезного канала или при других нарушениях. В подобных случаях нужно проводить регулярный массаж канала до достижения ребенком шести лет.
В этом возрасте самостоятельно формируются кости, поэтому врачи могут понять, есть ли изменения, и определить дальнейшую тактику лечения. Что касается массажа, то он является прекрасной профилактикой и разминкой слезных каналов.
Его рекомендуются делать всем для того, чтобы не возникло необходимости проводить зондирование слезного протока. Нужно иметь в виду, что любой массаж всегда назначается врачом, как и лекарственные препараты. Доктор покажет и расскажет, какая техника массажа необходима в каждом конкретном случае.
Правила выполнения массажа
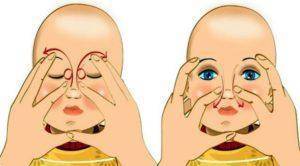
Правильное выполнение всех действий во время массажа – залог положительного результата и здоровья ребенка. Ваши руки должны быть абсолютно чистыми и сухими, с аккуратно подстриженными короткими и гладкими ногтями во избежание случайного травмирования кожи или слизистой малыша.
Массажные движения, назначенные врачом, удобнее всего выполнять мизинцем, круговыми движениями. Массаж новорожденных при дакриоцистите помогает содержимому слезного мешочка протолкнуть желатиновую пленку через носослезные каналы.
Закапывайте капли перед кормлением, так как во время или после еды младенец может уснуть и капли начнут действовать.
Запись на прием к врачу педиатру
Обязательно пройдите консультацию квалифицированного специалиста в области детских заболеваний в клинике «Семейная».
Возможные осложнения и последствия
Вероятность возникновения осложнений зависит от возраста пациента, запущенности состояния и точности выполнения рекомендаций и предписаний офтальмолога, особенностей ребенка. Так, после зондирования у детей первого года жизни неблагоприятные последствия возникают лишь в 10% случаев, в остальных 90% осложнений нет.
Через несколько дней после вмешательства при условии соблюдений рекомендаций глаза у детей перестают слезоточить и гноиться.
Возможные осложнения:
- повышенная слезоточивость после оперативного вмешательства;
- раздражение слизистой века;
- конъюнктивит;
- небольшой рубец после бужирования слезного канала, в будущем приводящий к повторной непроходимости;
- небольшой риск кровотечения и инфицирования, не смотря на безопасность операции, отсутствие надрезов и влияния на жизненно важные органы;
- выделение крови из носа;
- заложенность носа.
При возникновении осложнений нельзя заниматься самолечением, необходима консультация офтальмолога. Также посещение клиники требуется при следующих состояниях:
- повышение температуры;
- слабость, вялость, тошнота и рвота;
- непроходящее через 14 дней обильное слезоотделение;
- кровотечение, покраснение глаз;
- конъюнктивит, гнойные выделения из органа;
- нет слез при плаче.
Для предупреждения развития последствий, образования спаек и повторной непроходимости слезного канала важно своевременно использовать глазные капли и другие выписанные медикаменты, выполнять рекомендации врача и регулярно делать массаж. Также важно избегать заражения простудными заболеваниями в период реабилитации
Для этого не контактировать с больными, не посещать места скопления людей, ограничить нахождение в детском саду или школе. В послеоперационный период ребенок восприимчив к бактериальным и вирусным заболеваниям, что может привести к рецидиву и необходимости повторного зондирования
Также важно избегать заражения простудными заболеваниями в период реабилитации. Для этого не контактировать с больными, не посещать места скопления людей, ограничить нахождение в детском саду или школе
В послеоперационный период ребенок восприимчив к бактериальным и вирусным заболеваниям, что может привести к рецидиву и необходимости повторного зондирования.
После операции нельзя тереть и прикасаться к глазам, за исключением промывания и массажа.
Профилактика
Специально направленных мер на предотвращение дакриоцистита у новорожденных не существует, так как это врожденная патология и спрогнозировать ее появление невозможно.
Но в роддомах для предотвращения закупоривания канальцев и инфекционных поражений уже при устраненной пленке могут закапывать мягкие антибактериальные капли.
рекомендуетсявыполнять массаж слезоотводящих канальцев
В целом, родителям необходимо обращать повышенное внимание на любые ненормальные явления и симптомы у новорожденных. Хотя специалисты и утверждают, что некоторые болезненные состояния в этом возрасте не являются патологическими, но лучше перестраховаться, чем запустить болезнь
Хотя специалисты и утверждают, что некоторые болезненные состояния в этом возрасте не являются патологическими, но лучше перестраховаться, чем запустить болезнь.