Аллергия, ветрянка и потница: как различить?
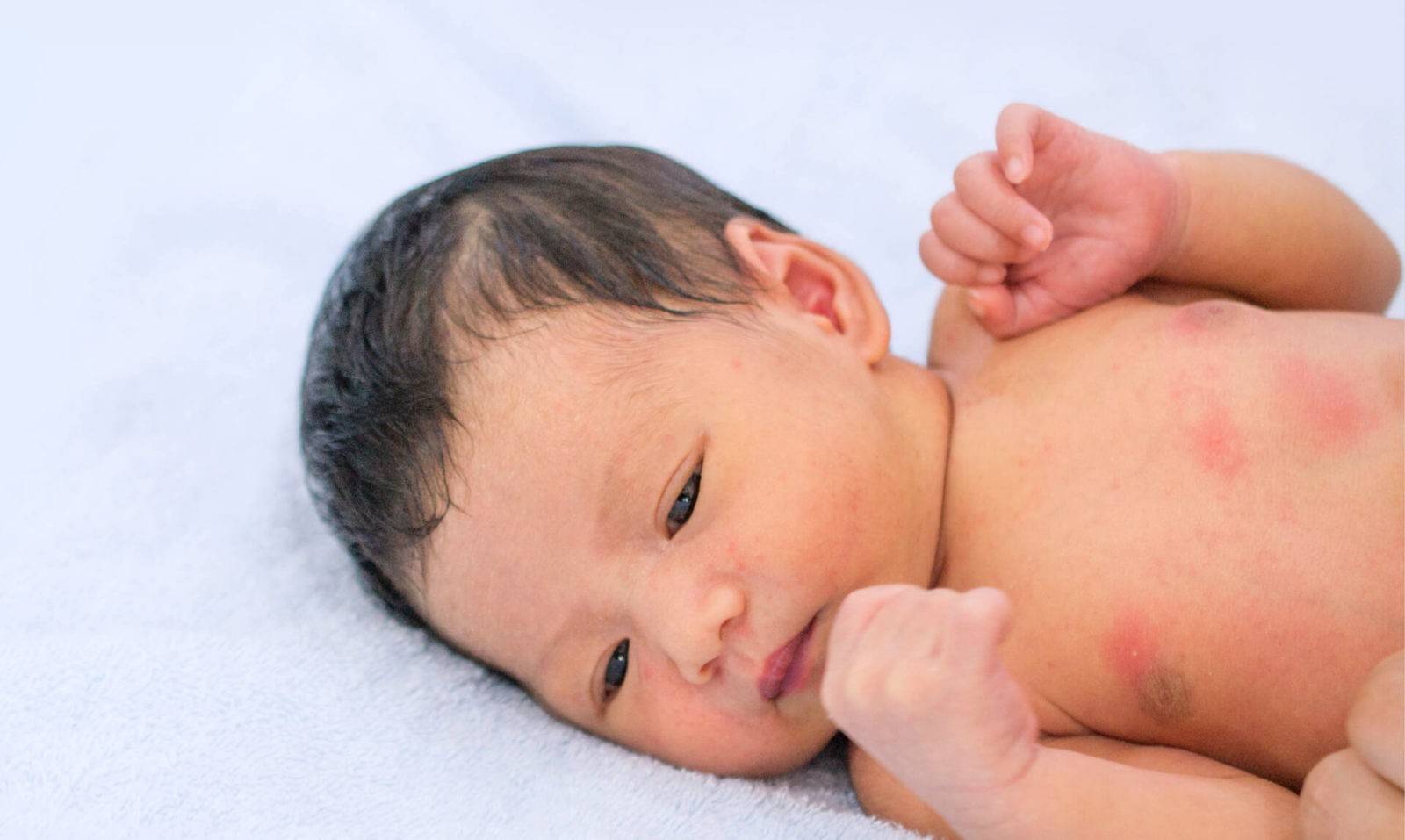
Как уже было сказано, главным симптомом потницы является сыпь и покраснение кожи. Эти проявления потнички могут поразить только один участок тела грудничка (например, подмышки или пах), а могут распространиться и более широко. Если ребенок еще очень мал, то симптомы потницы могут раздражать его, вызывая беспокойство и нарушая сон. Но поскольку ветрянка, корь и аллергия начинаются с симптомов, схожих с потницей, лучше показать грудничка педиатру.
Как понять, что у ребенка именно потница, а не другое заболевание? Вспомните: нарушали ли вы гигиенические правила по уходу за кожей младенца в течение нескольких последних часов? А именно:
- если вы плохо соблюдали гигиенический уход за кожей, потничка у новорожденных появляется в области шеи;
- если ребенок перегрелся и в течение некоторого времени находился в одежде из синтетических тканей, потница появится на спинке;
- если вы часто применяете жирный крем в паховых областях и редко снимаете малышу подгузник, потница возникнет в паховой области и на ягодицах;
- если вовремя не обработать сыпь от потницы, появившуюся на шее, то она может перейти на лицо;
- когда малыш постоянно находится в шапочке (даже дома и в жаркие дни) сыпь может появиться в области головы.
Если вовремя обработать нежную кожу младенца и придерживаться правил ухода, то потница довольно быстро пройдет. А вот сыпь из-за инфекции или аллергической реакции, напротив, будет распространяться по нарастающей.
Пеленочный дерматит у грудничка
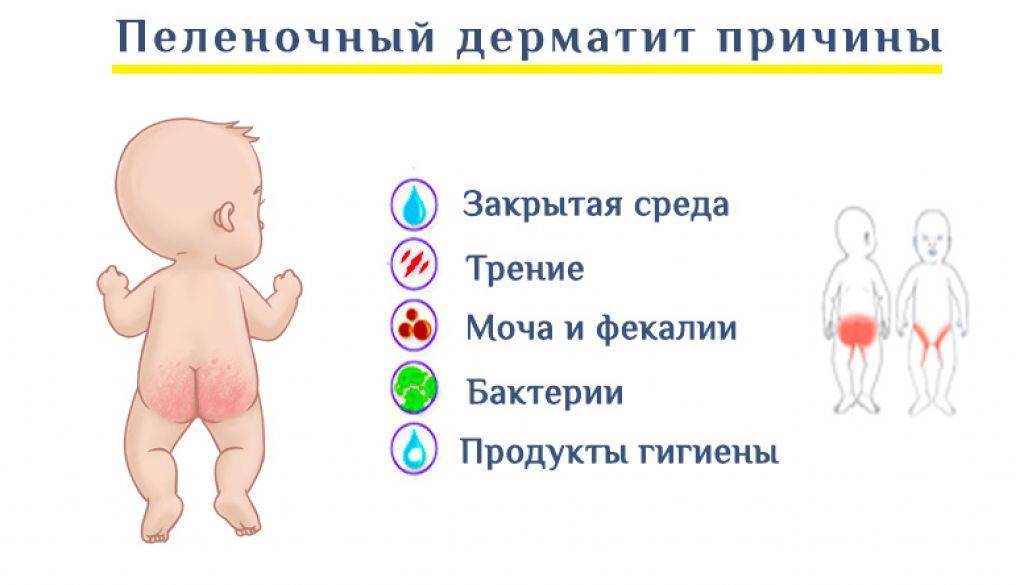
Кожа малыша с первого года жизни продолжает формироваться. Эпидермис еще более тонкий, чем у взрослых, клеточки внешнего защитного рогового слоя эпидермиса мельче по размеру, и их меньше по количеству. Неправильный уход и более низкая способность кожи младенца к защите приводят к формированию пеленочного дерматита.
Особенность кожи младенцев:
- меньше меланина (пигмента кожи), нет четкой границы между слоями среднего слоя кожи – дермы
- ниже показатели естественного фактора увлажнения
- более высокие значения pH кожи (кислее)
- меньше поверхностных липидов кожи и кожного сала
- кожа более рыхлая
- выше содержание воды в роговом слое
- быстрее всасывание с поверхности кожи
- иной, нежели у взрослого, состав микрофлоры
Факторы, влияющие на развитие пеленочного дерматита:
- легкая повреждаемость кожи
- недостаточное развитие потовых желез
- быстрое развитие контактного дерматита и воспаления
При ношении подгузника происходит:
- повышение влажности кожи
- повышение уровня pH (ощелачивание) кожи
- повышение чувствительности кожи к моче, калу и другим раздражителям
- усиление размножения грибков на коже
- повышение риска повреждения кожи
Лечение пеленочного дерматита
Задача лечения – устранить симптомы раздражения и покраснения кожных покровов и предотвратить рецидивы заболевания. Большую роль в правильном лечении пеленочного дерматита играет соблюдение гигиенических норм и использование эффективных средств по уходу за деликатной кожей младенца.
Лечение заболевания предусматривает применение медикаментозной терапии и внесение изменений в правила ухода за ребенком.
Чаще всего применение лекарственных препаратов потребуется при грибковом или бактериальном характере поражения кожных покровов. В этом случае применяют кремы, мази или лосьоны с антибиотиками широкого спектра действия.
При пеленочном дерматите, осложненном грибковой инфекцией, назначают мази для внешнего применения. Мазь наносится тонким слоем на чистую кожу только после тщательного подмывания ребенка и подсушивания его кожи мягким полотенцем. Мази с противогрибковым действием рекомендованы для нанесения два-три раза в день, обычно утром и вечером после проведения гигиенических процедур.
В отдельных случаях, при выраженном контактном пеленочном дерматите могут быть назначены кортикостериодные средства со слабой активностью. Их используют кратким курсом.
При использовании медикаментозных средств нужно учитывать:
- можно пользоваться только препаратами, назначенными врачом;
- нельзя использовать одновременно кремы и мази с различными составами;
- средства наружного применения имеют накопительный эффект;
- обращение к средствам народной медицины возможно только после согласования с лечащим врачом;
- самолечение может быть опасным для здоровья ребенка.
Для обработки кожи ребенку будут полезны отвары, приготовленные на основе ромашки, череды, шалфея, петрушки. Они обладают противовоспалительным, антисептическим, противозудным, обеззараживающим и обезболивающим действием.
Как же лечить опрелости на шее у малыша?
При возникновении опрелостей у ребенка важно как можно скорее начать их лечение. Соблюдение правил гигиены и ухода за кожей ребенка помогут быстро справиться с опрелостями и предотвратить развитие осложнений
Для купирования первых симптомов опрелостей кожи, вместо привычного детского крема необходимо использовать средства с такими активными веществами как: пантенол, бензалконий, цетримид.
Если у малыша, помимо покраснений уже появились прыщички, гнойнички и микротрещины, то кроме вышеперечисленных мероприятий, рекомендуется обрабатывать кожу подсушивающими средствами-болтушками на основе цинка и талька, а также можно использовать метилурациловую, таниновую и другие мази.
Сложнее всего поддаются лечению опрелости с трещинами и эрозиями. При таких проявлениях опрелостей кожи применяют примочки с различными растворами (например: танина, нитрата серебра).
После устранения мокнутия рекомендовано наносить цинкосодержащие препараты, а также антибактериальные мази.
При явном присоединении вторичной инфекции назначают топические средства на основе антибиотика (в случае, если речь идет о присоединении бак. инфекции), и противогрибковые наружные препараты (в случае грибковой инфекции).
В любом случае, постановкой диагноза и назначением лечения занимается либо врач педиатр, либо дерматолог, поэтому при появлении любых высыпаний на коже малыша следует обратиться к специалисту!
Самолечение, может привести к неприятным последствиям, а вовремя правильно поставленный диагноз сбережет нервные клетки мамы и здоровье малыша!
Список литературы:
Дерматовенерология. Национальное руководство / под ред. Ю. К. Скрипкина, Ю. С. Бутова, О. Л. Иванова. — М.: ГЭОТАР-Медиа, 2013.
Горланов И.А., Милявская И.Р., Леина Л.М., Заславский Д.В., Оловянишников О.В., Куликова С.Ю. Детская дерматовенерология. М.: ИГ ГЭОТАР-Медиа, 2017.
Европейское руководство по лечению дерматологических заболеваний:пер. с англ. / Под ред. А.Д. Касамбаса, Т.М. Лотти. — М.: МедПресс-информ, 2008.
Абек Дитрих, Бургдорф Вальтер, Кремер Хансйорг Болезни кожи у детей. Диагностика и лечение; Медицинская литература — Москва, 2017.
Блаво Рушель 256 проверенных способов победить болезни кожи; Веды, Азбука-Аттикус — Москва, 2019.
Гальперина Г. А. Болезни кожи. Диагностика, профилактика, методы лечения; АСТ — Москва, 2006.
Как выглядит пеленочный дерматит?
Пеленочный дерматит у грудничка проявляется в виде высыпаний в области промежности, включая ягодицы, зону вокруг заднего прохода, гениталии, а также внутреннюю поверхность бедер и талию5, то есть в тех участках, которые прикрыты подгузником.
Пеленочный дерматит встречается у 35-50% младенцев1,4 и является самым частым поражением кожи у детей первого года жизни3. В большинстве случаев он не представляет серьезной опасности, однако может стать причиной дискомфорта2 — малыш становится возбужденным, часто плачет, у него нарушается сон, снижается частота мочеиспускания и дефекации5.
Причины появления потнички у грудничка
И все же даже в жару потница у новорожденного может не появиться, если кожа ребенка всегда дышит. А вот места, куда воздух поступает плохо, являются зонами повышенного риска. Чаще всего к перегреву тела младенца приводит слишком теплая одежда или одеяло, а также тугое пеленание: без доступа воздуха пот не может вовремя испаряться, а при его накоплении и возникает раздражение.
Самые распространенные причины возникновения потницы:
- нахождение ребенка в душном, жарком и влажном помещении;
- нерегулярное купание ребенка;
- частое применение жирного крема, особенно — в жару;
- использование детской одежды не из натуральных, а из синтетических материалов;
- постоянное пребывание ребенка в подгузнике;
- сильное потоотделение из-за повышения температуры тела;
- одевание малыша в тесную и очень теплую (не по погоде) одежду;
- укутывание в теплые одеяла.
Кожа детей, которые родились недоношенными, а также у малышей с избыточным весом и болеющих сахарным диабетом чаще других склонна к высыпаниям, потому что в их коже практически не синтезируется пигмент меланин. В норме он вырабатывается специальными клетками – меланоцитами, «окрашивая» волосы, кожу и глаза человека в определенный цвет. Кроме того, меланин имеет особую функцию — защиты организма от солнечных лучей. Когда меланин синтезируется в коже недостаточно, она становится очень чувствительна к ультрафиолету.
Потница также может являться сопутствующим симптомом, когда грудничок заболеваниет ОРЗ, корью, ангиной, пневмонией.
Лечение потницы у грудничков
Чтобы лечение потницы у новорожденных быстро дало необходимый результат, надо сначала избавиться от причин, которые спровоцировали потницу:
- следите за температурой воздуха в помещении, где постоянно находится ребенок, она не должна быть выше 22 градусов, при более высокой температуре старайтесь чаще проветривать комнату;
- не используйте синтетические ткани для одежды и постельного белья ребенка;
- чаще оставляйте малыша без подгузника — особенно, когда он бодрствует дома;
- не бойтесь «застудить» ребенка в теплом помещении, постоянно кутая его в теплую кофточку и ползунки: при температуре 20-22 градуса здоровый ребенок не замерзнет;
- не пользуйтесь жирными кремами и маслами — особенно для паховых областей, лучше используйте присыпки;
Устранить симптомы потницы у новорожденных поможет:
- применение травяных отваров череды, ромашки и специальных сборов во время купания ребенка: можно заваривать травы по инструкции, заранее приготавливая около литра отвара и затем добавляя остуженный настой в ванну с водой; можно протирать участки кожи, где возникла потница, отваром после принятия ванны; слегка подсушивающим эффектом обладает слабый раствор марганцовки, добавленный в ванну;
- после принятия ванны кожу малыша необходимо тщательно высушить промокающими движениями — особенно в подмышечных и паховых областях, а также на шее. Места, пораженные потницей, можно обработать присыпкой, содержащей оксид цинка, крахмал, тальк, анестезин (для легкого охлаждения) и пантенол (для быстрого заживления ранок);
- по рекомендации врача можно применить кремообразные средства Бепантен, Деситин, Драполен: они быстрее помогут справиться с высыпаниями.
- при потнице у новорожденных могут быть эффективны и народные средства: протирание пораженных мест содой (1 ч.л.), растворенной в воде (1 ст.); присыпание сыпи крахмалом; протирание настоем лаврового листа (7 шт. на 1 ст. кипятка).
Когда необходима срочная помощь педиатра?
- если при соблюдении правил гигиены и лечении высыпания не проходят через 3 дня;
- если высыпания мешают нормальному сну ребенка, причиняют ему зуд, боль и беспокойство;
- если в месте высыпаний появилось серьезное воспаление и отек;
- если в пораженных местах образовались язвочки с неприятным запахом или трещинки;
- если у малыша поднялась температура;
- если потница у грудничка продолжается более трех дней, и вместо улучшений (подсыхания сыпи) происходит обратный процесс (внутри пузырьков появилась желтая или белая жидкость, масштабы сыпи увеличиваются, а ребенок ведет себя очень беспокойно), срочно обратитесь к педиатру;
- если из высыпаний выделяется кровяное содержимое, а у малыша появилась рвота — срочно вызовите Скорую помощь.
Подобные симптомы могут сигнализировать об инфекционном процессе, а справиться с ним без помощи врача будет сложно. Обратитесь к педиатру: либо он самостоятельно назначит лечение, либо направит ребенка на консультацию к дерматологу.
Причины и симптомы потницы
Потница обычно возникает при перегреве и переувлажнении кожи — например, в том случае, если вы носите слишком тесную одежду или пребываете в особенно жарком и влажном климате. Потница у новорожденных и грудничков часто возникает при слишком тугом пеленании или использовании некачественных подгузников. Из этого вытекает одно из главных отличий потницы от аллергии — ограниченная локализация сыпи. Обычно симптомы этого заболевания проявляются местно — там, где одежда скрывает кожу, на локтевых или коленных сгибах, в области кожных или жировых складок, под волосами. Аллергия же может затрагивать как небольшие участки кожи, так и всю поверхность тела, поскольку является системной реакцией организма. Кроме того, развитию потницы часто предшествует раздражение кожи — например, трение о тугой воротник или шарф.
Симптомы двух заболеваний весьма схожи: появление мелкой папулезной и/или пузырьковой сыпи. Чаще всего пораженная кожа краснеет и отекает, становится чувствительной и раздраженной.
Развитие и симптомы
Само заболевание развивается очень быстро, буквально за пару часов. В потовых и сальных железах вырабатывается секрет, который оказывает раздражающее действие. А повышенная температура и влажность в складках тела создают благоприятные условия для дальнейшего патологического процесса.
При игнорировании заболевания, могут присоединиться грибковые, вирусные и бактериальные инфекции, которые потребуют более длительного и трудоемкого лечения.
В самом начале опрелости представляют собой небольшое покраснение в кожных складках, могут присутствовать признаки мацерации ли небольшие трещины на кожном покрове. Но по мере прогрессирования могут появиться эрозии, которые со временем покрываются темно-серым налетом. Присоединяются зуд, жжение и боль, из-за которых движения пациентов становятся более ограничены.
По своему течению опрелости бывают острые и хронические. И выделят три стадии заболевания:
- появляется покраснение, но целостность кожи не нарушена;
- появляются эрозии;
- площадь поражения увеличивается, само течение усугубляется появление трещин и корок.
Лечение заболеваний
Каждое из этих заболеваний требует собственного подхода к лечению, однако в основе терапии лежит устранение факторов, вызывающих раздражение кожи. В случае с аллергией эффективным средством могут быть противовоспалительные препараты( местные, в том числе горомональные), а также десенсибилизация — постепенное снижение чувствительности к аллергену. Потница обычно не требует специального лечения — за исключением тех случаев, когда она вызвана системными нарушениями в работе эндокринной, нервной или сердечно-сосудистой системы.
Для того чтобы избавиться от самых неприятных симптомов болезни, следует использовать специальные косметические средства, в частности — средства «Ла-Кри». Они не содержат веществ, способных вызвать аллергическую реакцию, а основными действующими компонентами в них являются экстракты лекарственных растений. Средства «Ла-Кри» отлично подходят для ухода за раздраженной и болезненной кожей как у взрослых, так и у детей.
Народные методы лечения
На начальных стадиях патологии, когда потница локализуется в области подгузника и в складках кожи, можно лечить ее народными методами. Это отвары трав, которые добавляют в ванночки, применяют в качестве обтирания или примочек.
Для новорожденных травы нужно использовать с осторожностью, на них часто бывает аллергическая реакция. Есть всего несколько растений, которые разрешены в этом возрасте
Ромашка и череда используются чаще всего. Можно заваривать их вместе или по отдельности. Они снимают воспаление, успокаивают зуд и раздражение, обеззараживают. Заваривать их можно в пропорции 120 г травы на пол-литра кипятка. Остывший и процеженный отвар выливают в ванночку.
Тысячелистник обладает противовоспалительным действием, нормализует работу сальных желез и считается природным антибиотиком. Поэтому его применение эффективно при потнице. Нужно сделать отвар из 20 г сухой травы и стакана кипятка. После остывания процедить и добавить к воде для ванночки.
Кора дуба очищает, подсушивает ранки, дезинфицирует. Отвар снимает воспаление и нормализует работу потовых желез. Достаточно 20 г коры на 500 мл кипятка. После заваривания нужно прокипятить ее 5 минут, чтобы в воду перешло больше дубильных веществ.
- Для ванночек и протирания кожи применяется отвар лаврового листа. Он заживляет ранки, стимулирует процессы регенерации, обеззараживает. Нужно 7 листиков залить стаканом воды, довести до кипения и проварить 5 минут. Обмывать отваром пораженные потницей места с помощью ватных дисков.
Можно протирать кожу ребенка содовым раствором. В стакане теплой кипяченой воды растворить чайную ложку соды. Смачивать в растворе ватный диск и протирать пораженные места, не надавливая на кожу.
Как выглядит опрелость под подгузником
Для опрелости кожи в области подгузника существуют характерные проявления. Их выделяют в 3 степени тяжести:
Легкая степень- отмечаются слегка заметные покраснения на коже (гиперемия).
К средней степени тяжести относятся такие моменты как: ярко красный цвет высыпаний, наличие эрозий, микротрещин, иногда наличие мелких пустул.
Тяжелая степень характеризуется наличием эрозий, язвочек, трещин на сильно воспаленной коже, также, верхний слой кожи местами может отслаиваться.
Присоединение инфекций, как бактериальной, так и грибковой, является ситуацией нередкой
Чтобы предотвратить развитие осложнений банальных опрелостей важно соблюдать профилактические меры и правила

Как начать лечение?
Сыпь при потничке возникает из-за длительного контакта кожи с потом. Если ребенка кутают или одевают в вещи из синтетических тканей, это препятствует его испарению. Несмотря на то, что это состояние не опасно, лечение нужно начинать как можно скорее.
На раннем этапе потничка у новорожденных на спине, под волосами и в складках тела легко устраняется с помощью гигиенических процедур. Чаще всего даже не требуется применять лекарственные препараты. Так как появляется такая сыпь из-за перегревания, то нужно наладить температурный режим в помещении, правильно одевать малыша, чаще купать его.
Температурный режим
У новорожденных плохо развита терморегуляция, взрослые об этом часто забывают. Они стараются уберечь малыша от сквозняков и переохлаждения, но это часто приводит к перегреванию. Температура воздуха в детской комнате должна быть ночью в районе 18-20, днем – 20-22.
Чтобы этого добиться, желательно использовать регуляторы на систему отопления, чаще проветривать помещение. Не рекомендуется держать дверь в комнату новорожденного постоянно закрытой. Необходимо также поддерживать нормальный уровень влажности, который для ребенка должен быть не ниже 60%
Купание младенца
Новорожденного обязательно купать минимум раз в день. Родители часто об этом забывают, заменяя купание влажными салфетками и другими косметическими средствами.
При обнаружении потнички у новорожденного в области шеи, под волосами, на спине нужно купать его 3-4 раза в день. Но соблюдать при этом такие правила:
- мыло использовать не чаще 1 раза в день, желательно вечером, можно брать только детское гипоаллергенное;
- вода должна быть кипяченой;
- разрешается искупать малыша в слабом растворе марганцовки, но не чаще 1 раза в 2-3 дня;
- хорошо помогают ванночки на основе отваров лекарственных трав – ромашки, череды, шалфея, зверобоя.
Ванночку с травами или марганцовкой можно принимать не дольше 5-10 минут. После ванны аккуратно промокнуть кожу ребенка мягким полотенцем, лучше бумажным
Особенно важно хорошо просушить все складочки. Желательно не надевать сразу подгузник и не пеленать младенца
Воздушные ванны – это тоже эффективное средство от потницы.
Как одевать ребенка?
Часто потница у ребенка на ногах и руках появляется, если его неправильно одевают. Многие родители с рождения не пеленают младенца, надевают ему штанишки, кофточки. Если одежда сделана из синтетики, она препятствует нормальному теплообмену. Пот не испаряется, вызывая появление раздражения.
Одевая новорожденного, нужно следовать рекомендациям врачей:
- вся одежда должна быть из натуральных материалов;
- отказаться от плотных, сдавливающих вещей, которые мешают воздухообмену;
- при температуре 20-22 достаточно одного слоя легкой одежды;
не надевать дома шапочки, чепчики;
- обязательно несколько раз в день устраивать малышу воздушные ванны, оставляя его без одежды и без подгузника;
- нательное белье менять ежедневно, даже если оно кажется чистым.
Основная причина потницы – это перегревание. Часто родителям кажется, что холодно, поэтому они кутают ребенка. Но у детей ускоренный метаболизм, и выделяется много тепла. Если малыш замерзнет, это будет видно сразу. Он начнет беспокоиться, двигать ручками. Можно определить, холодно ли новорожденному, потрогав носик – если он теплый, все в порядке.
Поэтому на прогулку лучше одеть малыша легко, по погоде. Но взять с собой шапочку, кофточку, одеяльце. Так можно будет избежать перегревания и переохлаждения.
Правила использования подгузника
Особенно часто появляется потничка у новорожденных в области подгузника. Несмотря на заверения производителей, все подгузники нарушают теплообмен, препятствуют доступу воздуха. Особенно, если малыш уже сходил в него.
Чтобы избежать раздражения на ягодицах и в паху, подгузник рекомендуется менять как можно чаще. Сняв его, нужно обязательно подмыть малыша, потом просушить кожу.
Если уже появилась потничка, желательно не надевать сразу подгузник. Летом рекомендуется использовать его только ночью и при длительных прогулках.
Если не удается избежать использования подгузника, надевать его обязательно на чистую сухую кожу. Предварительно складочки обработать присыпкой или смазать гипоаллергенным кремом под подгузник. Это может быть «Джонсон Бэби» или «Бюбхен». Такие средства пропускают воздух, не создавая пленки. Нежелательно пользовать жирными кремами или маслами. Они не дают испаряться поту, приводя к усилению проявлений потницы.
Профилактика
Адекватный и регулярный уход за кожей новорожденного – важное условие поддержания здорового состояния кожи ребенка и профилактики пеленочного дерматита . Для профилактики дерматита необходимо соблюдать общие правила:
Для профилактики дерматита необходимо соблюдать общие правила:
- Не одевайте ребенка в плотно прилегающую одежду. Отдавайте предпочтение одежде из натуральных тканей;
- Максимально сократите время контакта кожи с мокрым подгузником. Меняйте подгузники каждые 1-2 часа (как можно быстрее по мере загрязнения) в течение дня и 1-2 раза в ночное время. Не забывайте подмывать малыша или очищать кожу влажными салфетками.
- Давайте ребенку как можно больше свободного от пеленок времени, чтобы его кожа могла оставаться сухой и не препятствовала естественному процессу ранозаживления;
- Наносите защитные, увлажняющие средства от опрелостей (по назначению врача);
- Исключите использование в зоне соприкосновения подгузника с кожей спиртосодержащих средств, присыпок;
- При смене подгузника наносите средства, обладающие барьерными свойствами . На поверхности кожи они образуют барьер, предотвращающий контакт с калом и мочой.
Источники:
- Berg, R. W. Etiologic factors in diaper dermatitis: A model for development of improved diapers. Pediatrician. – – Vol. 14. – №1. – P. 27–33.
- Blume-Peytavi U, * Tina Lavender, Ph. D., R. M., R.G.N., Dorota Jenerowicz, M.D., Irina Ryumina, M. D., Jean-Francois Stalder, M. D., Antonio Torrelo, M. D.,** and Michael J. Cork, M. D Recommendations from a European Roundtable Meeting on Best Practice Healthy Infant Skin Care, Pediatr Dermatol. –2016, May-Jun; 33(3): 311–321.
- Мурашкин, Н. Н. и соавт. Особенности течения и профилактики пеленочного дерматита у новорожденных и детей грудного возраста // Вопросы современной педиатрии. – 2015. – № 6. – С. 710–713.
- Atherton, D, Proksch, E, Schauber, J, Stalder, JF // Irritant Diaper Dermatitis. Supplement Part 1: Best Practice Management. SelfCare 2015;6(S1):1-11. https://selfcarejournal.com/article/irritant-diaper-dermatitis-supplement-part-1-best-practice-management/
- Proksch, E., de Bony, R., Trapp, S. and Boudon, S. (2017) Topical Use of Dexpanthenol: A 70th Anniversary Article. Journal of Dermatological Treatment, 28, 766-773.
- Василевский И.В. Клинико–фармакологические подходы к уходу за кожей у новорожденных и детей грудного возраста // Здравоохранение. – 2011. – № 1. – С. 46–51.
! Данная информация не может заменить консультацию специалиста. Необходимо обратиться к врачу.