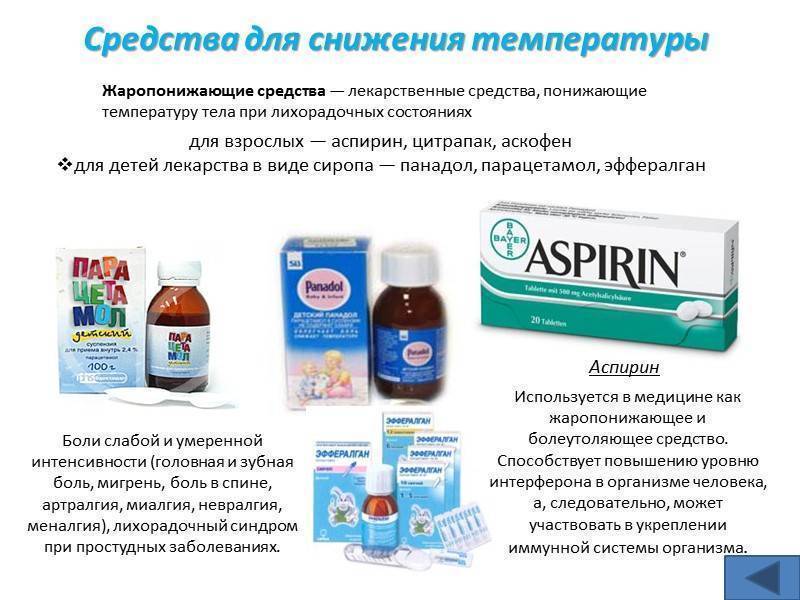
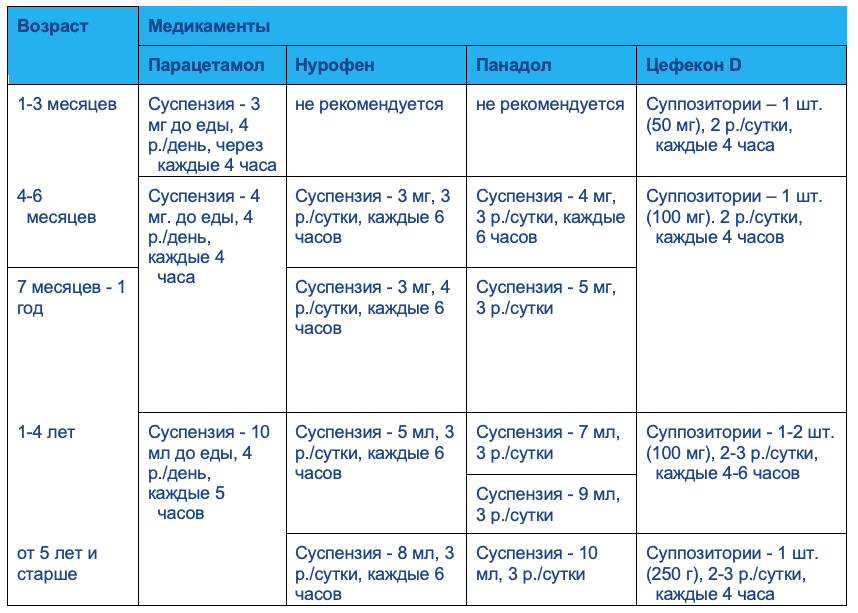
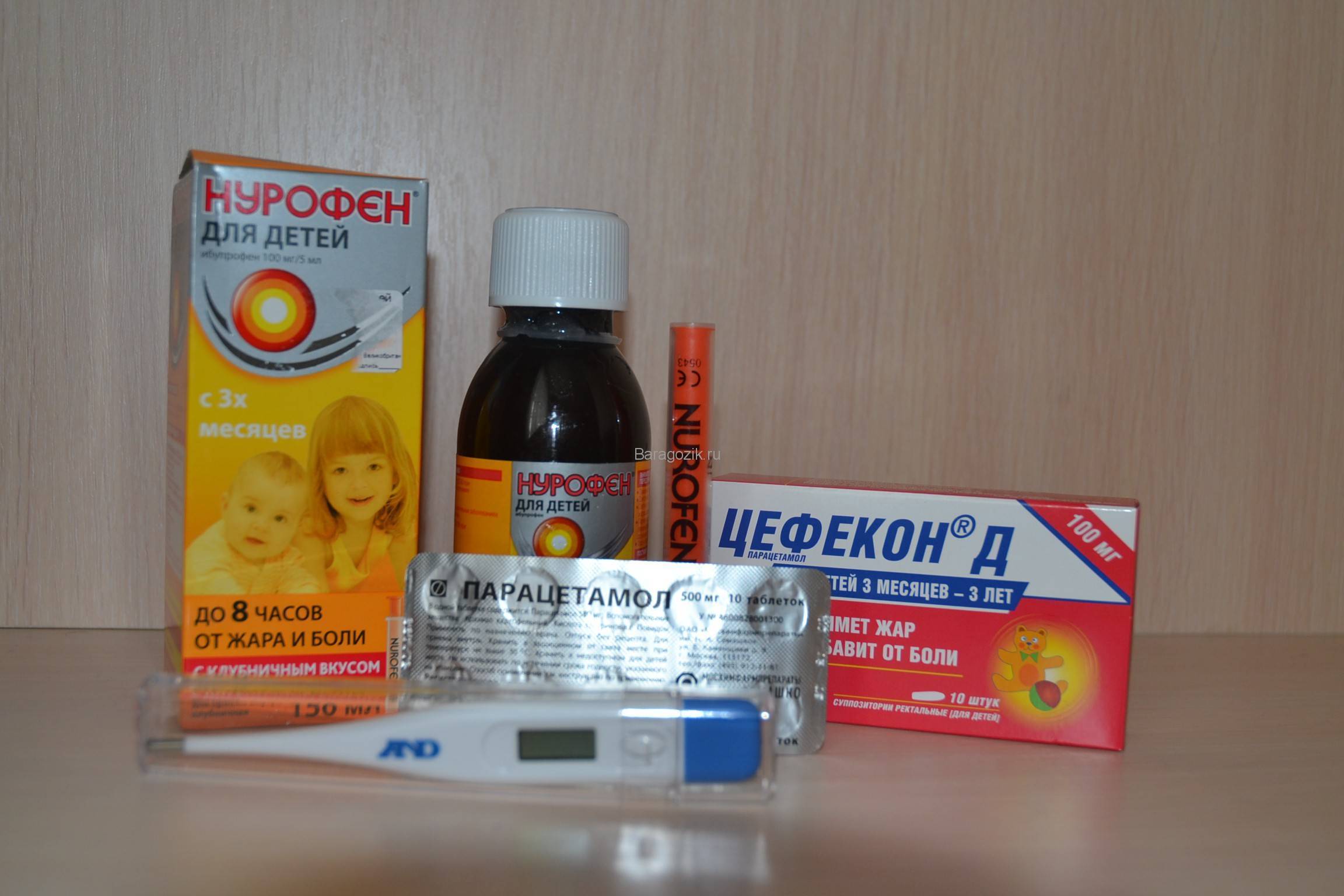
Причины увеличения лимфоузлов на шее у ребенка
Лимфоузлы тесно связаны с иммунной системой человека. Если они увеличились, это говорит о развитии патологии в организме. Когда поступает сигнал о попадании инфекции, начинает вырабатываться большое количество лимфоцитов и фагоцитов. Они перемещаются в лимфоузел, что и вызывает его увеличение. Причины возникновения шейного лимфаденита:
- Прорезывание зубов у детей грудного возраста. Организму ребенка непросто в этот период, узелки совместно с иммунной системой усиленно работают. Поводов для паники нет, со временем они придут в норму.
- Предшествующее возникновение инфицированных ран, абсцессов или фурункулов. При расположении в районе шеи они могут серьезно повлиять на работу лимфатической системы. Если иммунитет крепкий, организм справится самостоятельно, иначе без проведения терапии в узлах начинает скапливаться гной, распространяющийся вместе с лимфой по всему организму. Такое осложнение требует срочной медицинской помощи.
- Болезнетворные микробы, обитающие в глотке. При этом воспаляются заглоточные узлы. Расположены они в районе стыка края ушной раковины и нижней челюсти.
- Инфекции лица и рта, атипичные микобактерии. Чаще всего они вызывают воспаление узлов под челюстью с одной стороны – левой или правой.
- Воспаление гортани, дыхательных путей, кожные инфекционные заболевания. Их признаком являются увеличенные узелки по бокам или в задней части шеи.
- Простудные заболевания (аденовирусная инфекция, грипп, ОРВИ) провоцируют увеличение затылочных узлов (рекомендуем прочитать: как лечить аденовирусную инфекцию у детей в домашних условиях?). Такой вид лимфаденита является признаком хорошей работы иммунитета. Как правило, он проходит в течение 3-х недель, поэтому в лечении не нуждается.
- Мононуклеоз, вторичный сифилис, токсоплазмоз, другие острые вирусные инфекционные заболевания вызывают двустороннее воспаление надключичных лимфоузлов (рекомендуем прочитать: что это за болезнь мононуклеоз у детей, ее симптомы и причины). Если вы обнаружили такое у своего ребенка – это тревожный сигнал, требующий скорейшего обращения к врачу.
- Фелиноз, или болезнь кошачьих царапин. Часто встречается у владельцев кошек и собак. Возбудитель – бактерия бартонелла. Она проникает в кровоток через царапины, оставленные когтями животного. Ранка долго не заживает, а вокруг нее образуется покраснение. Заболевание не представляет опасности и часто проходит самостоятельно, без лечения.
Если лимфоузел увеличен с рождения, и при этом отсутствуют какие-либо жалобы – беспокоиться не стоит. Такой симптом исчезает за 1-2 года.
Причины ларингита
| ПРИЧИНЫ | КОММЕНТАРИЙ | ||
| причины: | Инфекции | комментарий: | Причиной возникновения острого ларингита может стать инфекция, которая проникает в слизистую глотки и гортани и легко активизируется на фоне снижения общего и местного иммунитета.К основным возбудителям острого и хронического ларингита относятся преимущественно стрептококки и стафилококки, которые могут активизироваться под влиянием неблагоприятных факторов. |
| причины: | Неинфекционные причины | комментарий: | – курение и алкоголь- химический и термический ожог гортани- аллергия- сильные голосовые нагрузки |
Факторы риска развития острого ларингита:
- снижение иммунитета
- общее и местное переохлаждение
- заболевания глотки и околоносовых пазух
- влияние вредных привычек
Острое воспаление слизистой оболочки гортани может являться следствием катарального воспаления слизистой оболочки носа, околоносовых пазух (синусит) или глотки (тонзиллит, фарингит).
Среди бактерий частыми возбудителями острого ларингита являются:
- гемофильная палочка (H. Influenzae)
- хламидии пневмония (Chlamydia pneumoniae)
- моракселла (Moraxella catarrhalis)
- пневмококк (S. pneumoniae)
Профилактика острого ларингита
- отказ от вредных привычек, таких как курение, прием алкоголя. Эти факторы часто являются причиной хронизации процесса
- защита органов дыхания при работе с химикатами
- своевременная диагностика и лечение заболеваний Лор-органов, таких как синусит, фарингит, тонзиллит
- профилактика ОРВИ и других вирусных заболеваний
Существуют меры индивидуальной профилактики, направленные на укрепление защитных свойств организма:
- избегание общего и местного переохлаждения
- закаливание организма, занятие физкультурой, регулярное пребывание на свежем воздухе
- потребление достаточного количества витаминов с пищей
- употребление витаминов и биологически активных добавок (БАДов), богатых различными витаминами, минералами, питательными элементами, веществами растительного происхождения для укрепления здоровья и иммунитета, профилактики простудных заболеваний.
Тантум Прополис
Немаловажно выбрать правильную биологическую добавку, ориентируясь на потребность организма и его проблему. Например, помочь укрепить иммунитет могут пастилки Тантум Прополис
Узнать больше
Не являясь лекарственным средством, пастилки ТантумПрополис способны поддержать иммунитет пациента в период сезонных ОРВИ и гриппа, снизить боль, раздражение и зуд в горле, а также восполнить недостаток витаминов в организме больного.
Тантум® Верде для лечения острого ларингита
Так как острый ларингит может развиваться вследствие воспалительных изменений в глотке, например тонзиллофарингитов, важно своевременно начать лечение с применения местных препаратов в этой области.Лечение обязательно должно быть комплексным и поэтому необходимо тщательно подойти к выбору лекарства. Препарат от боли в горле должен работать как антисептик, анестетик и обладать противовоспалительным эффектом.Всеми этими свойствами обладает препарат Тантум Верде, который рекомендован для лечения заболеваний глотки и профилактики острого ларингита Тантум Верде.Бензидамин – действующее вещество Тантум Верде, обладает противовоспалительным и обезболивающим эффектом
Он оказывает антибактериальное действие за счет быстрого проникновения внутрь микроорганизмов и повреждения их структуры жизнедеятельности.
Спрей ТантумВерде Форте
Специально для взрослых
подробнее
Спрей ТантумВерде
подробнее
Таблетки ТантумВерде
подробнее
Препарат Тантум Верде представлен в форме спрея , раствора для полосканий, таблеток для рассасывания.
Лечение пеленочного дерматита
Задача лечения – устранить симптомы раздражения и покраснения кожных покровов и предотвратить рецидивы заболевания. Большую роль в правильном лечении пеленочного дерматита играет соблюдение гигиенических норм и использование эффективных средств по уходу за деликатной кожей младенца.
Лечение заболевания предусматривает применение медикаментозной терапии и внесение изменений в правила ухода за ребенком.
Чаще всего применение лекарственных препаратов потребуется при грибковом или бактериальном характере поражения кожных покровов. В этом случае применяют кремы, мази или лосьоны с антибиотиками широкого спектра действия.
При пеленочном дерматите, осложненном грибковой инфекцией, назначают мази для внешнего применения. Мазь наносится тонким слоем на чистую кожу только после тщательного подмывания ребенка и подсушивания его кожи мягким полотенцем. Мази с противогрибковым действием рекомендованы для нанесения два-три раза в день, обычно утром и вечером после проведения гигиенических процедур.
В отдельных случаях, при выраженном контактном пеленочном дерматите могут быть назначены кортикостериодные средства со слабой активностью. Их используют кратким курсом.
При использовании медикаментозных средств нужно учитывать:
- можно пользоваться только препаратами, назначенными врачом;
- нельзя использовать одновременно кремы и мази с различными составами;
- средства наружного применения имеют накопительный эффект;
- обращение к средствам народной медицины возможно только после согласования с лечащим врачом;
- самолечение может быть опасным для здоровья ребенка.
Для обработки кожи ребенку будут полезны отвары, приготовленные на основе ромашки, череды, шалфея, петрушки. Они обладают противовоспалительным, антисептическим, противозудным, обеззараживающим и обезболивающим действием.
У вас появились вопросы?
Позвоните нам — мы ответим на все вопросы и при необходимости вместе с вами
подберем удобное для вас время первого приема.
Поделиться
Заказать обратный звонок
Записаться на прием
Оставить благодарность
Написать директору
Наши адреса: Казань, пр. Победы, 152/33
ул. Маяковского, 30
Уважаемые пациенты!
Часы работ клиник в праздники:
23 февраля с 9.00-14.00
5 марта с 9.00-18.00
6 марта с 9.00-14.00
7 марта с 9.00-18.00
8 марта с 9.00-14.00
График работы клиники в обычном режиме:
Пн.-Пт.: 7.30 – 20.00Сб.: 9.00 – 18.00Вс.: 9.00 – 14.00
Вся представленная на сайте информация, касающаяся стоимости, носит информационный характер и ни при каких условиях не является публичной офертой.
Точную стоимость можно уточнить у наших менеджеров по телефону +7 (843) 207-04-40
О возможных противопоказаниях необходимо проконсультироваться с врачом
Классификация пеленочного дерматита
Общепринятой классификации в медицине на данный момент не существует. В зависимости от факторов, спровоцировавших явление, а также от локализации и уровня тяжести раздражения, можно выделить следующие виды пеленочного дерматита:
- дерматит, возникший в результате трения – наиболее часто встречающаяся форма заболевания, вызванная контактом кожи ягодиц и внутренней стороны бедер с мочой и калом, обычно встречается у грудных детей второй половины первого года жизни (7-12 месяцев);
- контактный ирритантный пеленочный дерматит – покраснения и высыпания локализуются в области лобка, анального отверстия, внутренней части бедер и нижней части живота, уровень поражения может варьировать от слабого покраснения до сильного раздражения с появлением папул и эрозий;
- дерматит, осложненный кандидозом – причиной заболевания являются грибки кандида, для заболевания характерно наличие эриматозных пятен на выпуклых поверхностях и в паховых складках, высыпания локализуются на нижней части живота, на попе, могут выходить за пределы подгузника.
Для того, чтобы определить, чем лечить пеленочный дерматит, обращают внимание на причины, его спровоцировавщие. Иногда достаточно чаще менять памперс и уделить больше внимания гигиене кожи ребенка
Если пеленочный дерматит вызван грибками, требуется применение противогрибковых средств. Для этого нужно рассмотреть, почему возникает раздражение от подгузников.
Лекарственные препараты
Существуют таблетки и другие лекарственные средства, употребление которых можно начать без консультации врача.
От простуды при грудном вскармливании без опасений можно принимать Гриппферон. Он легко переносится организмом и не имеет противопоказаний при лактации.
Отличным жаропонижающим и безопасным средством станет Парацетамол. Исследования доказали, что таблетки быстро усваиваются и снижают жар
При этом они также быстро выводятся из организма, что так важно при грудном кормлении
Помните, что злоупотреблять лекарствами не стоит. А при температуре свыше 38 градусов обязательно обратитесь к врачу.
В данном случае помогут препараты местного действия, среди которых Гексорал и Стрепсил. Для снятия боли в органах дыхания врачи советуют сиропы с основой из трав (Грудной Эликсир или Доктор Мом).
При грудном кормлении лекарства с содержанием Бромгексина строго запрещены! Такие лекарства отлично заменят препараты растительного происхождения.
Насморк лучше лечить каплями на растительной основе, наподобие средства Пиносол. Также подойдут спреи с содержанием морской воды (Салин). При сильной заложенности используйте капли, которые суживают сосуды (Навизин, Фармазолин, Тизин).
Ни в коем случае не злоупотребляйте каплями! Часто такие препараты вызывают привыкание. Кроме того, они могут стать причиной возникновения артофического ринита.
Правильное дозирование – главный принцип во время лечения простуды при лактации. Если перечисленные средства не помогают в течение семи дней и температура не спадает, обязательно обратитесь к врачу!
https://youtube.com/watch?v=faDcrWovQDY
Высокая температура у детей: о чем может говорить этот симптом
Повышение температуры у детей и взрослых — естественная реакция организма на воспалительные процессы. Они развиваются вследствие размножения вирусной либо бактериальной инфекции, а также при ряде других процессов. В некоторых случаях незначительное изменение температурного показателя считается нормой и не является поводом для оказания медицинской помощи.
Среди самых распространенных причин лихорадки у ребенка можно выделить:
- острые либо хронические инфекционные заболевания (вирусные либо бактериальные);
- незаразные болезни внутренних органов, которые сопровождаются воспалением;
- период прорезывания зубов;
- длительное пребывание под открытым солнцем.
При повышении температуры следует в первую очередь исключить инфекционные заболевания. Лихорадка будет вторичным симптомом, а на первый план выходят основные клинические признаки: боль в горле и покраснение слизистой оболочки, кашель, насморк, слезотечение, увеличение регионарных лимфатических узлов. Инфекция также может локализоваться в органах пищеварительной системы, нижних дыхательных путей (бронхов либо легких), мочеполового тракта. Клиническая картина указывает на область поражения, но специфические симптомы могут проявляться позже, чем организм отреагирует на инфекцию повышением температуры. Возбудитель может присутствовать в организме длительное время, а проявляться только в периоды снижения активности иммунной системы. По этой причине риск ОРВИ и других заразных заболеваний особенно повышается при низкой температуре окружающей среды, дефиците витаминов в рационе и в других ситуациях.
Повышение температуры может не быть связано с инфекционными заболеваниями. В головном мозге находится нервный центр, который регулирует температуру тела человека (центр терморегуляции) и в норме позволяет организму адаптироваться к различным факторам. Так, при резком потеплении либо похолодании температура остается стабильной, также она не изменяется после физических нагрузок. Ряд факторов может повлиять на работу центра терморегуляции, в том числе нарушение гормонального баланса, неврозы, обезвоживание, переутомление и другие. Отличие такой лихорадки состоит в том, что антипиретики (жаропонижающие препараты) оказываются неэффективны, а специфические клинические признаки инфекционных заболеваний отсутствуют. Лечение может отличаться и направлено на устранение основного фактора, который спровоцировал нарушение работы нервного центра.
На период прорезывания зубов многие дети реагируют стойким повышением температуры тела, ознобом, слабостью и общим ухудшением организма. Процесс протекает с травмированием тканей, может осложняться присоединением бактериальной инфекции. Кроме того, зуд и болезненные ощущения ставятся причиной общего ухудшения самочувствия и снижения иммунной защиты. При прорезывании зубов допускается использование жаропонижающих препаратов, если температурные показатели значительно превышают границы нормы.
Причины появления перианального дерматита
Обычно возникновение дерматита в области анального отверстия провоцируют различные микроорганизмы (грибки и бактерии) или аллергические реакции.
Самые распространенные причины появления дерматита в области ануса:
- нарушение или несоблюдение правил личной гигиены и ухода за кожей;
- ношение тесного или узкого нижнего белья, которое может раздражать кожу в этой интимной зоне. Особенно часто к дерматиту приводят трусики-танго и стринги, а также синтетическое белье;
- длительное расстройство кишечника, проявляющееся диареей;
- плохо прополосканное от стирального порошка и других моющих средств белье;
- «влажная» кожа анальной зоны, которая вызвана избыточным весом, избыточной работой потовых желез и сидячим образом жизни.
В результате всех этих причин вкупе со сниженным иммунитетом патогенные микроорганизмы начинают активно размножаться и вызывать воспаления кожи в области анального отверстия.
Кроме того, такие заболевания как рак прямой кишки, язвенный колит, болезнь Крона, проктит также могут провоцировать дерматит в области ануса
Вот почему так важно не увлекаться самолечением, а пойти на прием к доктору, который – в случае подозрений на злокачественные или воспалительные процессы в организме – проведет соответствующие исследования.
Дерматит в области ануса: диагностика
Итак, как только вы почувствовали дискомфорт в области ануса, необходимо обратиться к специалисту. Это может быть дерматолог или проктолог.
Первый этап – устный опрос. Врачу необходимо выслушать жалобы и попробовать выяснить причины развития дерматита. Затем доктор осматривает анальную область.
Для того чтобы определить, какова этиология заболевания, то есть, каковы ее причины, специалист возьмет соскоб на наличие патогенных грибов для лабораторного анализа. Кроме того, могут понадобиться и другие диагностические мероприятия:
- анализ на гельминтоз,
- ультразвуковое исследование,
- аноскопия,
- колоноскопия,
- рентгенологическое исследование.
Перианальный дерматит: лечение
Терапия дерматита анального связана с устранением первопричины, которая вызывает воспаление кожных покровов в этой зоне.
Необходимо следить за гигиеной области ануса, перестать носить синтетическое нижнее белье, отдать предпочтение хлопчатобумажному.
Если дерматит анальной зоны выступает в качестве симптома какого-либо другого заболевания, терапия должна быть направлена на излечение от этого конкретного недуга. Параллельно с этим проводится лечение дерматита с помощью противовоспалительных средств, а также антигистаминных препаратов для снижения зуда и покраснения на коже.
При грибковой этиологии (причинах заболевания) специалист порекомендует использование местных противогрибковых средств. Если причина дерматита – бактерии, следует воспользоваться антибактериальными препаратами. Выбрать подходящую терапию поможет доктор.
Специалисты ОН КЛИНИК проведут все необходимые диагностические процедуры и предложат детально выверенную тактику лечения. Ждем Вас в наших медицинских центрах!
Автор статьи
Бисеков Саламат Хамитович
Медицинский директор холдинга, главный врач ОН КЛИНИК на Цветном, хирург, флеболог
Почему стоит присмотреться к Аквалору
Очень действенный и эффективный препарат нового поколения — Аквалор софт. Он рекомендуется для профилактики и комплексного лечения гриппа, применять его разрешено с полугодовалого возраста. Для детей с рождения можно использовать Аквалор беби в форме капель или спрея. В период сезонных обострений вирусных и респираторных заболеваний позаботьтесь о ежедневной гигиене носовой полости, вы избавите себя от нежелательных инфекций, вымывая вирусы и бактерии со слизистой оболочки.
Содержимое баллончика представляет собой стерильную морскую воду, а она, как известно, широко применяется в лечении всех видов насморка (аллергия, простуда), предупреждает попадание бактерий в организм и их размножение.
Часто задаваемые вопросы
1. Как лечить ларингит в домашних условиях?
При неосложненном течении острого ларингита и в первые дни заболевания рекомендовано:
- обеспечить голосовой покой, исключить шепотную речь, при которой голосовые складки напрягаются еще больше
- обильное теплое питье: можно пить теплое молоко с содой, теплую минеральную дегазированную воду, чаи и морсы
- если ларингит сопровождается воспалением в горле, рекомендовано полоскание раствором ромашки или календулы, а также применение спреев, растворов или таблеток для лечения горла
- ингаляции являются основным методом лечения ларингита. Самостоятельно ингаляции можно делать только с применением физиологического раствора. Остальные препараты для ингаляций назначаются исключительно врачом.
2. Можно ли быстро вылечить ларингит?
При остром катаральном ларингите, вызванном вирусами, выздоровление возможно в течение недели
Важно вовремя обратиться к врачу и не заниматься самолечением, чтобы не усугубить состояние
3. Какие сиропы и таблетки можно принимать при ларингите?
Применение местных препаратов для лечения горла в виде таблеток для рассасывания, спреев и растворов для полоскания допустимо, только если ларингит спровоцирован заболеваниями горла. Напрямую эти формы лекарств не попадают в просвет гортани.
4. Как лечить ложный круп у ребенка?
При появлении первых симптомов крупа необходимо вызвать скорую медицинскую помощь. Только врач сможет оценить степень тяжести состояния ребенка, а также определить дальнейшую тактику лечения и наблюдения. Амбулаторное наблюдение и лечение допустимо только при 1 степени стеноза.
Самолечение и применение народных средств в данном случае исключено!
5. Пропал голос, что делать?
Необходимо обратиться к врачу-оториноларингологу, который сможет тщательно опросить пациента, собрать анамнез, определить причину появления симптомов. Врач проведет осмотр гортани и голосовых складок. Причины дисфонии могут быть разными, соответственно лечение может сильно отличаться. Возможно привлечение гастроэнтеролога, невролога и других специалистов.
Прием Лизобакта при беременности
Женщина в период вынашивания ребенка особенно тщательно должна следить за своим здоровьем. В случае заболевания доктору необходимо подобрать эффективный, но в то же время безопасный препарат, как для мамы, так и для будущего малыша.
Лизобакт разрешается принимать во время беременности и грудного вскармливания. Благодаря местному антибактериальному действию и натуральным компонентам, он не представляет опасности для здоровья малыша.
Первый триместр
При наступлении беременности защитные функции организма снижаются, из-за чего будущая мама не редко болеет простудой или ОРВИ
Лечение в этом случае необходимо выбирать с осторожностью
У лизобакта нет ограничений при применении в первом триместре. Несмотря на это, специалисты советуют в первую очередь попытаться устранить симптомы заболевания, используя солевыми, содовыми растворами, а также настоями из лекарственных трав.
Второй триместр
Второй триместр – время активного развития плода. Пуповина и плацента уже способны надежно защитить будущего малыша от вредного воздействия каких-либо факторов. Лизобакт не нанесет вред малышу, и мама спокойно может лечить воспаленное горло (рекомендуем прочитать: чем можно эффективно лечить горло при грудном вскармливании?). Однако стоит помнить, что при тяжелых заболеваниях, к примеру, ангине, препарат эффективен лишь комплексной терапии.
Третий триместр
Витамин В6, являющийся активным компонентом Лизобакта имеет свойство проникать в кровь, а также в грудное молоко. Однако в этом нет ничего страшного. Пиридоксин не редко рекомендуют искусственникам и новорожденным с низкой массой тела. При соблюдении дозировки Лизобакт не представляет вреда на последних сроках беременности, также при кормлении грудью.
Лечение бронхита
Какие меры могут принять родители:
- обеспечить ребенку обильное питье, чтобы мокрота не скапливалась в бронхах и не присыхала к их стенкам;
- обеспечить прием рекомендованных врачом жаропонижающих препаратов при определенном уровне температуры тела (38-38,5 градусов);
- не стремиться согреть ребенка бытовыми обогревателями – они делают воздух слишком сухим и горячим, а при бронхите микроклимат должен быть прохладным (не выше 21 градуса) и с повышенной влажностью (примерно 70%);
- врач может научить вас специальному массажу, который нужно проводить с рекомендованной периодичностью (но не при высокой температуре!);
- не кормить ребенка силой, если он не хочет, – он и так испытывает большой стресс, плохо себя чувствует, поэтому не стоит усугублять.
Когда минует острая фаза, ребенку нужно гулять и дышать свежим воздухом. Причем даже при острой форме, когда больному тяжело выходить на улицу, можно и нужно организовывать «сеансы» свежего воздуха и солнечного света: например, выходить на балкон, предварительно тепло одев ребенка. Хорошая вентиляция легких снижает активность вирусов.
Какие препараты рекомендуются врачами?
Специалисты действуют очень осторожно с муколитическими средствами. При слабой грудной мускулатуре ребенку трудно отхаркивать большое количество мокроты, и она может буквально «залить» легкие
Препараты от кашля необходимы лишь в некоторых случаях:
- если у ребенка есть серьезные патологии легких (врожденные аномалии, малая выработка ферментов для разжижения мокроты и др.);
- при наличии обструктивного бронхита назначаются лекарства для расширения просвета бронхов;
- короткий курс муколитического препарата может быть назначен, если болезнь протекает тяжело, эта мера сочетается с массажем для отвода мокроты и лекарствами, которые стимулируют откашливание.
Помимо пероральных препаратов, могут быть прописаны ингаляции. Но только с использованием рекомендованных врачом лекарств и специальных приборов!
При бронхите исключить:
- горячие паровые ингаляции;
- перегрев грудной клетки горячими ванными, компрессами, одеждой, разогревающими мазями, горчичниками.
Меры профилактики
- Не курите рядом с ребенком, а лучше вообще в квартире.
- Своевременно делайте прививки от пневмококка и других бактерий-возбудителей этого недуга.
- Обеспечьте ребенку профилактику ОРВИ (не перегревайте его, надевайте ему одежду по погоде, проводите закаливания).
Распространенные капли для глаз: что можно и нельзя
Лечить глазные воспалительные или инфекционные заболевания следует оперативно. Многие из них передаются воздушно-капельным и контактно-бытовым путем (например, вирусный и бактериальный конъюнктивиты), а это значит, что от матери легко может заразиться и малыш.
Некоторые мамы все же опасаются, что глазные капли при грудном вскармливании могут нанести вред здоровью малыша. Рассмотрим самые популярные препараты для лечения воспалений зрительных органов.
«Вигамокс»
Эти капли для глаз рекомендованы при заболеваниях бактериальной природы, так как относятся к группе антибиотиков-фторхинолонов. «Вигамокс» эффективно и за короткий период способен справиться с возбудителями болезни. Препарат начинает действовать уже через 15 минут после инстилляции. В инструкции указано, что он в небольших количествах проникает в кровь и грудное молоко. Однако при назначении данных капель не стоит оказываться от них. Это сильный антибиотик, способный в короткое время устранить симптомы заболевания. Если специалист рекомендовал данный препарат кормящей маме, значит, более слабые средства бесполезны. На время приема лекарства нужно перевести малыша на искусственное питание. Использовать капли на свое усмотрение недопустимо.
«Тобрекс»
Содержат антибиотик-аминогликозид и применяются в офтальмологии для лечения многих бактериальных инфекций. «Тобрекс» может быть назначен даже детям первого года жизни с целью терапии гнойных конъюнктивитов, что свидетельствует об безопасности лекарства
Однако врач выписывает эти капли для глаз при грудном вскармливании с осторожностью, так как их основной действующий компонент может вызвать аллергию у матери, а при попадании в молоко — и у малыша. Впрочем, такая реакция сугубо индивидуальна и наблюдается в редких случаях. «Альбуцид»
«Альбуцид»
Эти распространенные капли для глаз — недорогое, но эффективное средство для лечения бактериальных глазных инфекций. Действующее вещество сульфаниламид «работает» вначале местно, а затем всасывается в кровоток через конъюнктиву. Данный вид антибиотиков также разрешен в период лактации и кормления. Как правило, капли для глаз «Альбуцид» назначают для устранения симптомов бактериальных конъюнктивитов, блефаритов, последствий травм роговицы.
Применение «Альбуцида» уменьшает степень покраснения, устраняет зуд и жжение, снижает болевые ощущения. Капли оказывают обеззараживающее действие на ткани органов зрения, постепенно нейтрализуя активность воспалительного процесса. Однако в некоторых случаях они могут вызвать аллергическую реакцию у мамы и малыша, поэтому назначать их должен только специалист.
«Левомицетин»
Данный препарат назначают в случаях, когда другие антибактериальные средства не оказывают должного действия. Во время приема этих капель при грудном вскармливании нужно перевести малыша на искусственное питание. Действующий компонент препарата — хлорамфеникол — проникает в молоко и может привести к расстройству пищеварения у малыша, вызвать аллергическую реакцию. После выздоровления матери можно вновь продолжить грудное кормление. «Левомицетин» назначают при терапии конъюнктивитов, блефаритов, кератитов.
«Визин»
Данное средство эффективно при лечении аллергического воспаления, а также для снятия сухости и усталости глаз. Действующее вещество — тетризолина гидрохлорид — помогает уменьшить отек, снизить слезотечение и воспаление слизистой оболочки глаз. Этот препарат почти не имеет противопоказаний, поэтому можно не прерывать кормление, если не использовать «Визин» более трех дней. Если по прошествии указанного периода ожидаемый результат не наступил, то нужно прервать инстилляции и обратиться к офтальмологу. Единственная реакция, которая может возникнуть у малыша от «Визина», — небольшая аллергия, но подобные случаи были зафиксированы весьма редко.
«Ципромед»
Капли относятся к группе фторхинолонов и эффективно воздействуют на многие грамотрицательные и грамположительные бактерии. Однако проникновение через молоко фторхинолонов опасно для малыша. Если офтальмологов назначил «Ципромед» кормящей матери, то ребенка нужно на период терапии перевести на искусственное питание. После окончания курса рекомендуется еще несколько дней сцеживать молоко, и лишь затем возобновлять кормление грудью.
Симптомы появления паразитов у детей
Один из основных симптомов глистов у детей — аппетит. Ребенок ест плохо или наоборот много ест, и при этом остается худым. Такая быстрая потеря веса случается часто. Это связано с тем, что паразиты поедают все полезные и питательные вещества, а потому организм испытывает авитаминоз. Зараженные дети, ведущие малоподвижный образ жизни, скучные, капризные, ведь черви питаются углеводами, придающими энергию, бодрость.
Еще один из симптом – нарушение функции пищеварительного тракта. Детей беспокоят запоры или диарея, развивается зоб, колит. Возникает тошнота, рвота и чувство тяжести в области пупка или печени. В процессе своей деятельности паразиты выделяют токсичные вещества, которые приводят к интоксикации организма. Это грозит появлением нервозности, повышенной возбудимости, головными болями, температура тела может подняться до 37,5°.
Признак наличия паразитов в детском организме — бессонница и скрежет зубами во время ночного отдыха. Из-за хронической усталости дети могут отставать в развитии от сверстников, учащаются заболевания ОРЗ, грипп, ангина, стоматит, гайморит. При заражении паразитами кожа тускнеет, часто возникают аллергические реакции в виде дерматита, экземы, которые трудно поддаются лечению. Может появиться сухой кашель, ринит, бронхиальная астма. Волосы и ногти портятся.
Если у годовалого ребенка есть глисты, их симптомы можно обнаружить только в кале. На стадии размножения паразитов в кале обнаруживаются круглые личинки паразитов или сам червь. Яйца сопровождается зудом кожи вокруг заднего прохода.
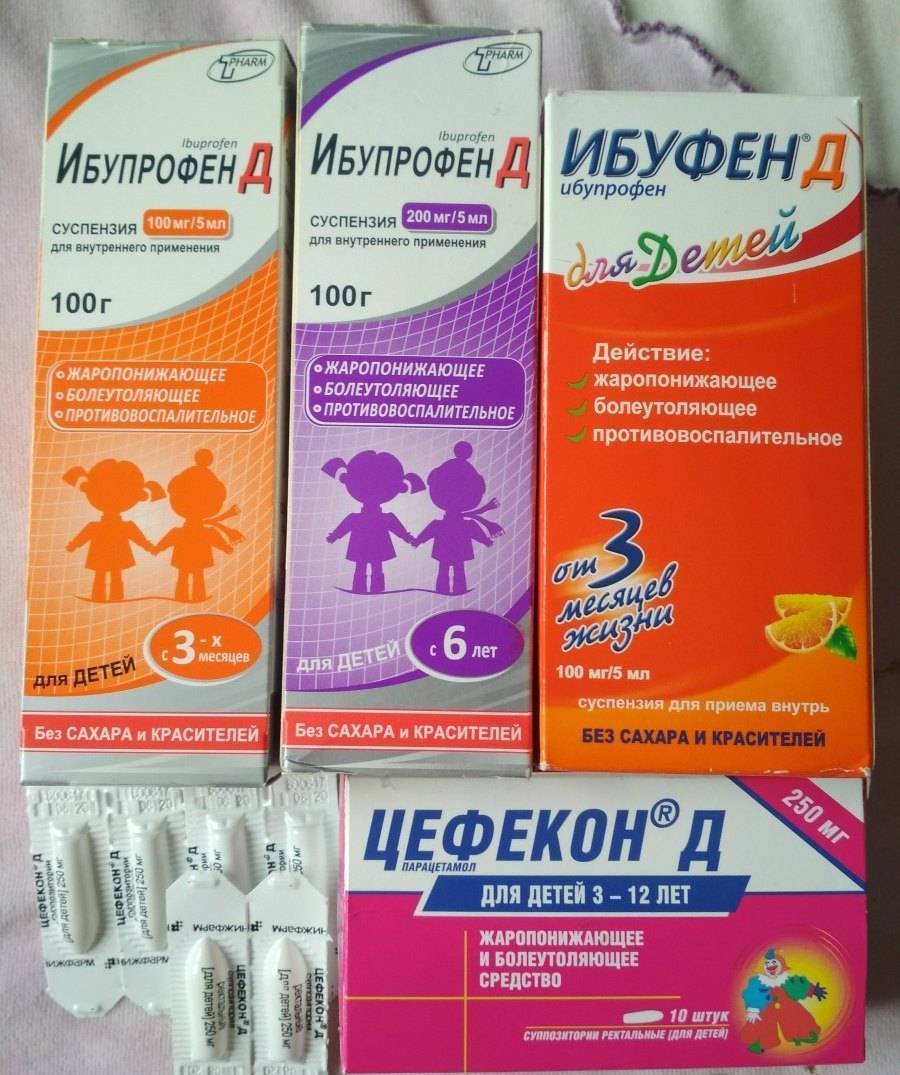
Что делать, чтобы понизить температуру?
Если у ребенка повышенная температура, то не следует его сильно кутать, чтобы не допустить перегрева. Воздух в комнате должен быть около 22 градусов. Проветривайте комнату. Обязательно обильное питье: морс, чай, вода, отвары шиповника, компот. Главное, чтобы ребенок пил с удовольствием. Нормальное потребление жидкости – 0,1л на килограмм веса в сутки. Температура питья должна быть комфортной: не выше температуры тела ребенка.
При ознобе следует согреть ребенка, растереть ему ручки и ножки, надеть носочки. Укрыть одеялом и дать теплое питье. Если озноба нет, то не кутайте его.
Обтирать водой можно лишь, если он не мерзнет и не дрожит. При повышении температуры снимите подгузник.