Содержание статьи
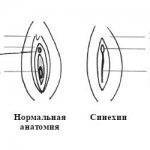
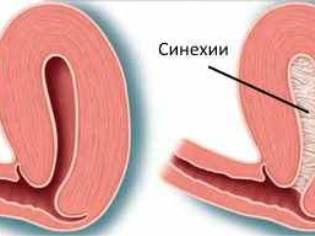
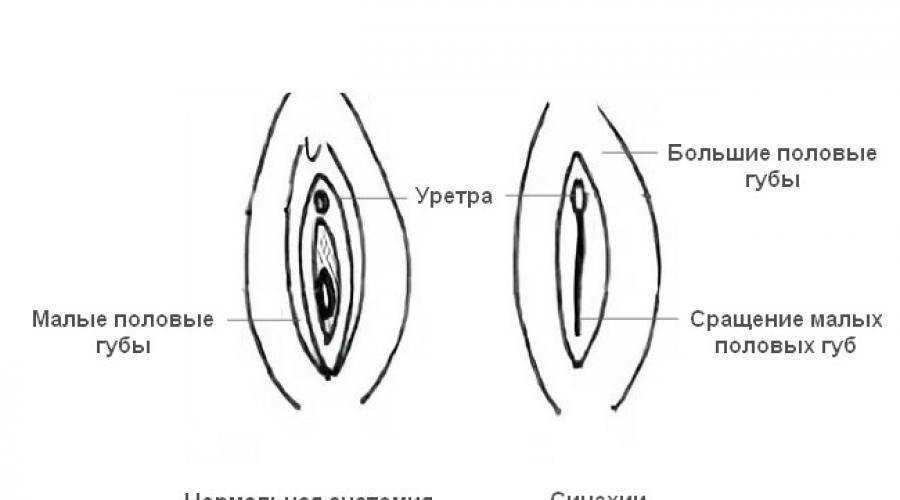
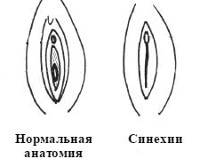
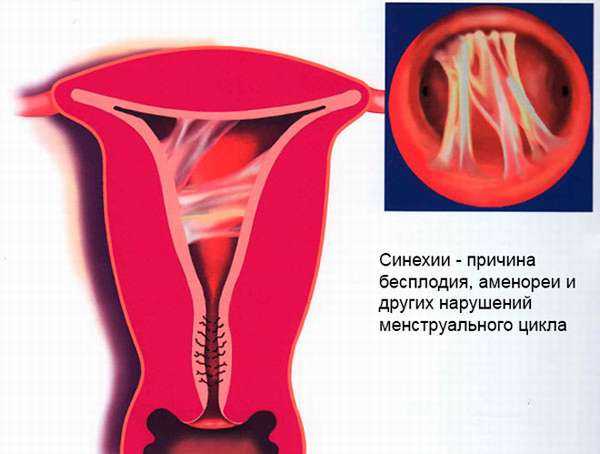
Синехии – это сращение у девочек половых губ. Чаще срастаются малые половые губы, реже – малые с большими. Это заболевание выявляется у 10% девочек в возрасте от 0 до 2 лет, однако возникать оно может до 7-8 лет. К нему приводят особенности строения малых половых губ (они покрыты тонкой и очень ранимой кожей) и их расположение – во влажной, теплой среде и в постоянно сомкнутом положении. Эти факторы повышают риск воспалений, результатом которых нередко становятся синехии.
Опасность такой патологии заключается в том, что, когда малые и большие половые губы склеены, в вульве формируется закрытая полость, и в ней скапливаются вагинальные выделения. Эти выделения формируют благоприятную среду для бактерий. В результате появляется воспаление, а затем развивается инфекционный процесс. Спайка на наружном половом органе также влечет за собой проблемы с мочеиспусканием. А это в свою очередь является фактором риска развития цистита.
Из-за синехий у младенцев неправильно формируются половые губы, оказывая воздействие на всю репродуктивную систему. В будущем из-за срастания могут быть проблемы с зачатием и вынашиванием. Появляется высокая вероятность бесплодия. Поэтому заболевание нужно своевременно вылечить.
Лечение синехий крайней плоти
Врачи утверждают, что если синехии крайней плоти клинически не проявляются (нет болей, трудностей при мочеиспускании или отека полового члена), то половой орган не стоит вообще трогать. Также специалисты не рекомендуют родителям самостоятельно разрабатывать детородный орган мальчика, промывать его, оттягивать или тренировать. Самостоятельное лечение родителей может способствовать обратному эффекту, который может оказать негативные последствия для здоровья ребенка. Необходимо придерживаться только рекомендаций врача, соблюдать все правила личной гигиены. Например, подмывать мальчику теплой водой только наружные половые органы. При этом мылом стоит пользоваться не чаще одного раза в несколько дней.
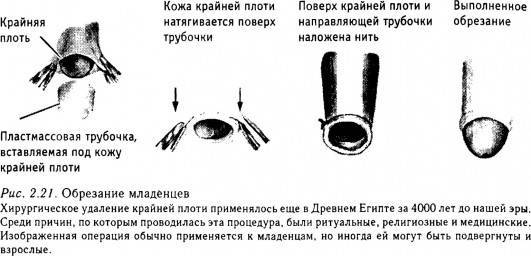
Назначается соответствующее лечение синехий крайней плоти только в случае, если наблюдается такое клиническое проявление данного заболевания, как затруднение при мочеиспускании.
Обычно синехии у мальчика самостоятельно рассасываются к семилетнему возрасту. В случае, когда спайки сами не рассосались, мальчику назначается хирургическое лечение по рассечению синехий крайней плоти полового органа, которое выполняется в условиях стационара. Данное оперативное лечение лучше выполнить не позже семи лет, так как после этого возрастного периода у мальчика начинается гормональная перестройка и увеличивается риск развития воспалительных процессов.
3.Лечение при разрыве мышц разной степени
В зависимости от тяжести травмы больному требуется разный объём медицинской помощи. Период восстановления также весьма индивидуален. Разрывы мышц классифицируются по двум критериям:
- открытый или закрытый разрыв;
- полный или частичный.
Первая помощь при травме мышечных волокон оказывается на месте и включает:
- фиксацию поражённой зоны в положении, обеспечивающем максимальное сближение разошедшихся частей мышцы;
- наложение льда для остановки кровотечения;
- при открытом разрыве необходимо обработать края раны антисептическими средствами.
Мер первой помощи может быть достаточно при частичном разрыве. В этом случае дальнейшее срастание поврежденных тканей происходит при условии полного покоя.
Однако оценить тяжесть травмы неспециалисту затруднительно.
Рекомендуется отвезти пострадавшего в ближайший травмпункт для диагностики и получения квалифицированной консультации. Лечебный план по итогам обследования может включать:
- наложение льда на зону травмы по определенной схеме;
- последующее лечение теплом;
- обезболивающие и противовоспалительные препараты;
- сначала покой, а затем физиопроцедуры, направленные на разработку и восстановление.
При разрыве мышц требуется от 4 до 12 недель для лечения и восстановления. Эта травма опасна тем, что мышцы могут срастись неправильно и сформировать пожизненный дефект. При любых подозрениях на то, что процесс реабилитации затягивается или не даёт должного результата, необходимо обратиться к травматологу.
Врач проведёт промежуточные исследования и внесёт коррективы в лечебную тактику.
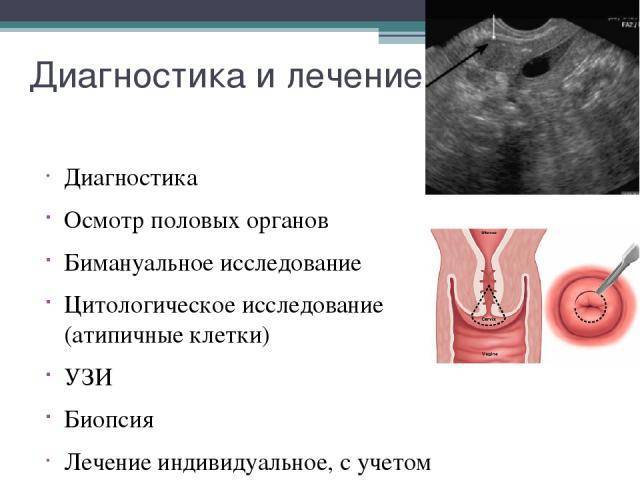
Диагностика внутриматочных синехий
Чтобы удалить синехии, необходимо четко установить их локализацию и степень поражения синехиями полости матки. Для диагностики синехий используют следующие методы исследования:
- Гистеросальпингографию;
- Ультразвуковое исследование органов малого таза;
- Гидросонографию;
- Диагностическую гистероскопию.
Обследование на наличие внутриматочных синехий начинают в тех случаях, когда имеются проблемы с зачатием. Определенного разработанного плана обследования таких женщин на сегодняшний день нет. Многие практикующие врачи считают, что лучше начинать диагностику внутриматочных синехий с гистероскопии, а в случае получения сомнительного результата необходимо проводить гистеросальпингографию.
Первичная профилактика рака шейки матки. Вакцинация от ВПЧ
Вирус папилломы человека (ВПЧ) вызывает рак шейки матки при длительной персистенции высокоонкогенных типов вируса в тканях. Одним из самых последних достижений науки явилось создание вакцины против ВПЧ.
Первичная профилактика рака шейки матки должна быть направлена на повышение сексуального образования подростков, а также вакцинацию мальчиков и девочек до начала половой жизни (оптимальный возраст 9-13 лет). Эти вакцины профилактические, они не содержат вирус, а состоят из вирусоподобных частиц, благодаря которым вырабатываются антитела (защитные клетки), работающие против вируса. Детям до 13 лет эта вакцина вводится двукратно, с 13 лет – трехкратно.
Напоследок хочется обратиться ко всем родителям девочек: если вы хотите в свое время понянчиться с внуками, позаботиться об этом важно уже сейчас, пока ваша доченька еще совсем маленькая. Дорогие мамы! Если у вас появились вопросы, напишите нам в соцсетях и приходите на прием! Будем рады помочь вам!
Дорогие мамы! Если у вас появились вопросы, напишите нам в соцсетях и приходите на прием! Будем рады помочь вам!
Профилактика
Чтобы в дальнейшем не случилось рецидивов, важно соблюдать меры профилактики
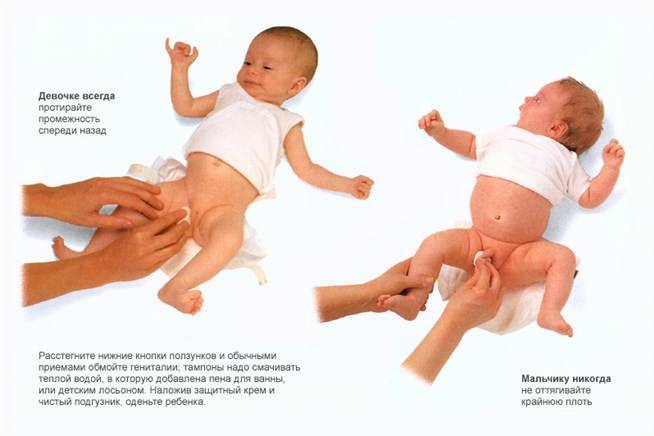
- Подмывать девочку нужно спереди назад.
- Для подмывания нельзя использовать губки или мочалки, только руки.
- Нельзя использовать часто мыло или специальные средства для подмывания. В случаях, когда они используются следите за тем, чтобы в этих средствах не было ароматизаторов и красителей. На слизистую гениталий девочки средство попадать не должно.
- Нельзя принимать ванны с пеной.
- После купания или бассейна следует надевать на девочку сухую одежду.
- Подгузники нужно менять вовремя, не допуская раздражения на коже ребёнка.
- Бельё девочки должно быть из 100% хлопка без красителей.
- После мочеиспускания на коже ног и промежности не должна оставаться моча, следует промакивать промежность бумажным полотенцем или туалетной бумагой без отдушки.
- Для увлажнения слизистых гениталий можно использовать эмоленты или вазелин.
Эти правила очень просты и помогут сохранить здоровье вашей дочери и ваши нервы.
Какими осложнениями опасна болезнь?
Когда паразит прикрепляется к стенке кишечника, он выделяет вредный секрет, повреждает слизистую оболочку. В последнем случае образуются плохо заживающие язвы, возникают кровоизлияния. Если ткани повреждаются глубоко, появляются воспаленные гранулемы. Они состоят из аномально разросшихся клеток, лимфы и крови. Из-за того, что острицы травмируют кишечник, дети испытывают боли в животе. Нарушается микрофлора, возникает дисбактериоз.
Когда самка выползает наружу, она повреждает мягкие ткани. Перианальная область раздражается секретом глиста – появляются ссадины, трещины, экзематозная сыпь, нейродермит. Если гельминт проникает у девочек в половые органы, возможно развитие эндометрита и других гинекологических заболеваний.
В присутствии остриц снижается кислотность желудка, хуже усваивается пища, усложняется течение кишечных заболеваний. Паразиты снижают иммунитет, из-за них снижается действенность прививок и растет число побочных эффектов от них. Медицине известны случаи, когда острицы протыкали прямую кишку насквозь и выходили в брюшную полость с последующим перитонитом.
Находясь в органах желудочно-кишечного тракта, паразиты вызывают следующие осложнения:
Лечение
Межреберная невралгия требует комплексного и нередко длительного лечения, включающего в себя медикаментозное воздействие, физиотерапию, массаж и т.п.
Медикаментозная терапия
В острой фазе заболевания терапия направлена на купирование болевого синдрома и улучшение состояния пациента. В зависимости от конкретной клинической ситуации назначаются:
- нестероидные противовоспалительные препараты (НПВС): средства на основе диклофенака, нимесулида, ибупрофена мелоксикама и их производных; используются в таблетированной, инъекционной и местной (кремы, мази, пластыри) форме;
- анальгетики: анальгин и средства на его основе; как и НПВС, снимают болевой синдром;
- миорелаксанты для устранения мышечного спазма: мидокалм и т.п.;
- витамины группы: мильгамма, нейромультивит и т.п.; необходимы для восстановления нормальной работы нервных волокон;
- седативные средства для уменьшения психоэмоциональной составляющей боли и улучшения сна.
При необходимости дополнительно могут быть назначены:
- противосудорожные средства: тормозят прохождение болевых импульсов;
- антидепрессанты для снятия напряжения;
- антигистаминные и диуретики: снимают отечность тканей, особенно актуальны при защемлении нервных корешков;
- противовирусные препараты при опоясывающем лишае;
- глюкокортикостероиды при стойком болевом синдроме и тяжелом воспалении, не снимающимся более мягкими средствами.
Физиотерапия и лечебная физкультура
Физиотерапевтические процедуры назначаются после стихания острого болевого синдрома. Ускорить выздоровление помогают:
- УВЧ;
- рефлексотерапия;
- магнитотерапия;
- электрофорез;
- лазерное лечение;
- парафиновые аппликации;
- грязелечение.
Эти процедуры способствуют улучшению кровообращения и обмена веществ в пораженной области и ускоряют регенерацию нервной ткани.
Упражнения лечебной физкультуры назначаются после полного выздоровления. Основная цель гимнастики – разгрузка мышц спины. Комплекс разрабатывается индивидуально. Первые занятия должны проходить под наблюдением специалиста, в дальнейшем допускаются домашние упражнения.
Другие методы лечения
Поскольку очень часто причиной межреберной невралгии является патология позвоночника и спинного мозга, в качестве дополнительных методов воздействия очень часто используются:
- иглоукалывание;
- мануальная терапия;
- лечебный массаж, в том числе с использованием согревающих средств;
- массаж Шиацу (точечный);
- остеопатия;
- подводное вытяжение и другие методики.
Как и все лечебные процедуры, эти методики используются только в условиях клиники и проводятся специалистами с медицинским образованием и соответствующим сертификатом.
Осложнения синехий полового члена
Как правило, синехии крайней плоти не оказывают на организм негативного воздействия, но при несвоевременном лечении воспалительного процесса могут развиться такие осложнения:
- Баланопостит;
- Генитальный герпес;
- Поражение пениса грибами рода кандида (кондиломы пениса);
- Парафимоз;
- Хроническое воспаление предстательной железы;
- Воспалительные процессы в мочевыводящих путях и мочевом пузыре;
- Сифилис;
- Злокачественное новообразование полового члена.
Таким образом, при возникновении даже незначительных проявлений воспалительного процесса родителям необходимо сразу же показать ребенка детскому хирургу. С консультацией затягивать не стоит, чтобы не развились никакие осложнения.
Послеоперационный период
После того, как атрезия влагалища будет устранена, пациентка должна регулярно наблюдаться у гинеколога и вести активную половую жизнь. Если же возникнет угроза повторного срастания влагалища – может проводиться кольпоэлонгация (растяжение и удлинение нижнего отдела влагалища методом бужирования).
Статьи о прерывании беременности:
- Абортивные таблетки
- Консультация гинеколога
- Как проходит прием гинеколога
- Хирургический аборт
- Диагностика половых инфекций у женщин
- Диагностика гинекологических заболеваний
- Лечение женских заболеваний
- УЗИ малого таза
- Вакуумный аборт
- Обследование перед абортом
- Медикаментозный аборт
- Аборт на ранних сроках
- Аборт на поздних сроках
- Внутриматочная спираль
Симптомы: как понять, что у ребенка кривошея?
При двусторонней патологии головка малыша может быть прижата к груди или запрокинута, при этом движения шейного отдела ограничены.
Если у ребенка остеогенная форма, зрительно заметен изгиб в одну сторону, укорочение. Голова низко посажена, ее движения ограничены.
В случае нейрогенной патологии скелетные мышцы имеют повышенный тонус с одной стороны, а с другой – пониженный. На стороне, где дефект, нога согнута, рука сжата, при этом голова свободно двигается.
Развитие по времени
При ранней форме проблемы заметны в первые дни, при поздней – на второй неделе от рождения. Ребенок держит голову набок, на ощупь чувствуется уплотнение. Спустя 2-3 месяца дефект проявляется в неправильном положении головы, гипертонусе шейных мышц и спины. На ногах асимметричные складки.
Уже к 4-5 месяцам, при наличии кривошеи, у ребенка медленнее растут зубы, он хуже реагирует на звуки. К 7 месяцам становится заметно косоглазие, гипертонус проявляется и в нижней части тела.
К 12 месяцам диагностируется искривление позвоночника, малыш отстает в развитии, снижается зрение и слух. Черты лица изменяются – глаз и ухо на наклоненной стороне располагаются ниже. Малыши плохо держат равновесие, позже начитают сидеть и ходить, асимметрично ползают.
К 5-6 годам асимметрия лица ярко выражена. На стороне дефекта щека более плоская, заметны нарушения в развитии челюстей. При врожденном заболевании выявляют сопутствующую дисплазию тазобедренных суставов, заячью губу, неправильный прикус, короткую уздечку. Проблемы с шеей провоцируют нарушения слуха и зрения с одной стороны, косоглазие, головные боли.
Лечение вульвита и вульвовагинита у девочек
Мы достигаем успеха с помощью природных лекарственных средств и физиотерапии.
Есть РЕЗУЛЬТАТЫ, есть ОПЫТ, есть пути ДОСТИЖЕНИЯ.
Лечение вульвита и вульвовагинита у девочек в нашей Клинике осуществляют детские гинекологи с большим опытом работы.
Мнение о самопроизвольном излечении вульвита, вульвовагинита у девочек с началом или регулярностью половой жизни является распространенным заблуждением.
ПЕРВИЧНЫЙ прием детского гинеколога, обследование и начало лечения необходимо осуществить как можно ранее с момента появления симптомов (признаков) вульвита, вульвовагинита у девочек.
Обследование и лечебные процедуры выполняются с первого дня обращения в Клинику.
Лечение вульвита и вульвовагинита у девочек в нашей Клинике осуществляют с помощью магнитофореза, лазерофореза и cонофореза с гелями, мазями и растворами лекарственных средств из природного сырья, БЕЗ АНТИБИОТИКОВ.
Дарсонвализация вульвы позволяет быстро купировать отёк и воспалительную реакцию слизистой оболочки и кожи вульвы, что является профилактикой осложнений вульвита и вульвовагинита. О физиотерапии подробно…
Лекарственные средства из природного сырья по рецептам врачей Курортной клиники женского здоровья оказывают выраженное ПРОТИВОВОСПАЛИТЕЛЬНОЕ, противоотечное и ОБЕЗБОЛИВАЮЩЕЕ действие, ВОССТАНАВЛИВАЮТ поврежденные клетки кожи и слизистой оболочки половых органов и позволяют избежать лекарственной нагрузки на организм. О гомеопатии подробно…
Наш опыт санаторно-курортного лечения показывает, что использование лекарственных средств на основе природного сырья является важным физиологическим (соответствующим физиологии человека) компонентом лечения вульвита и вульвовагинита у девочек.
| Лечение вульвита и вульвовагинита у девочек в Курортной клинике женского здоровья осуществляется с помощью влагалищного ирригатора — пластиковой трубочки 3 мм в диаметре. Ирригатор вводят через естественное отверстие в девственной плеве и через него БЕЗ БОЛИ и нетравматично вводят лекарственное средство. |
Девственная плева всегда имеет естественное отверстие 7-10 мм в диаметре и повредить влагалищным ирригатором для девственниц целостность девственной плевы невозможно.
Лечение вульвовагинита у девочек с помощью влагалищного орошения раствором лекарственных средств является безопасным и позволяет избежать перехода заболевания в хроническую форму.
Лечение вульвита и вульвовагинита у девочек в нашей Клинике быстрое и эффективное.
Консультация детского гинеколога Курортной клиники женского здоровья, обследование и физиотерапевтические процедуры выполняются безболезненно, психологически комфортно и бережно, профессионально подготовленными для работы с детьми и подростками акушерками. О детских гинекологах подробно…
О каждой физиотерапевтической процедуре и противопоказаниях к ней подробно на нашем сайте в соответствующем параграфе статьи «Физиотерапия».
Во время лечения вульвита и вульвовагинита девушкам, живущим половой жизнью, необходимо воздержаться от вступления в половую близость вследствие значительного субъективного дискомфорта, активного выхода инфекции из «депо» и повышения риска заражения полового партнера (друга).
В период лечения вульвита, вульвовагинита у девочек желательно ограничить физическую нагрузку.
Во время лечения вульвита, вульвовагинита у девочек не желательно посещение солярия, бассейна, прием общей ванны (исключить нахождение в ванне с горячей водой).
Профилактика кривошеи
Предупредить врожденную патологию у малышей невозможно. Чтобы не допустить приобретенную форму, необходимо избегать травмирования шеи, регулярно проходить обследование у хирурга.
При обнаружении признаков или при подозрении на патологию не прибегайте к самолечению – посетите опытного специалиста «СМ-Клиника». Наш детский хирург осмотрит малыша и при необходимости подберет лечение.
- Л.Ю. Ходжаева, С.Б. Ходжаева. Дифференциальная диагностика кривошеи у детей первого года жизни // Травматология и ортопедия России, 2011, №3(61), с.68-72.
- А.В. Губин. Алгоритм действий хирурга при острой кривошеи у детей // Травматология и ортопедия России, 2009, №1(51), с.65-69.
- Р.С. Алимханова. Ранняя диагностика и лечение врожденной кривошеи у детей // Медицина и экология, 2008, №3, с.41-42.
Автор статьи
Врач высшей квалификационной категории
Специальность: невролог
Стаж: 25 лет
4.Лечение
Говорить о консервативном лечении синдактилии, естественно, не приходится: ни таблетки, ни травки, ни заговоры – костей не разделят и суставно-хрящевую анатомию не восстановят. Необходима микрохирургическая операция, зачастую очень сложная, многочасовая или даже многоэтапная, требующая высочайшей квалификации от всей хирургической бригады.
Решение об устранении дефекта на ступне принимается, как правило, лишь в тех случаях, когда есть реальный риск нарушений нормальной мобильности (походки, бега и т.п.) в будущем. Сросшиеся пальцы на руках обычно разделяют по достижении пациентом 4-5 летнего возраста, однако более простые случаи могут быть прооперированы значительно раньше. Разработано и с успехом практикуется множество конкретных методик, включающих кожную пластику (а при необходимости – костную, сухожильную, мышечную), аутотрансплантацию и т.п. Период реабилитации и формирования полноценной мелкой пальцевой моторики может занять от нескольких месяцев до нескольких лет. Как правило, реабилитационные мероприятия начинают через полторы-две недели после вмешательства. По показаниям назначают особую гимнастику и массаж, комплексы развивающих упражнений для выполнения с родителями в домашних условиях, электромиостимуляцию, различные физиотерапевтические процедуры.
Причины и факторы риска синехий
Причины развития синехий не до конца изучены. Считается, что основным этиологическим фактором развития синехий является низкий уровень эстрогена. Дополнительными факторами риска развития синехий являются:
- низкая (или некачественная) гигиена
- инфекционно-воспалительные процессы
Основная роль низкого уровня эстрогена в крови в развитии синехий подтверждается следующими наблюдениями:
- синехии не выявляются у новорожденных девочек, т. к. в их крови высокое содержание материнского эстрогена. Этим же опровергается гипотеза о том, что синехии являются врожденной патологией
- в период полового созревания, когда у девочек растет уровень собственного эстрогена, 80% самых тяжелых форм синехий саморазрешается, и проходит без каких-либо остаточных явлений
Лечение
Уже первичные проявления болезни Бехтерева могут быть такими разнообразными, что потребуется лечение у нескольких специалистов. И хоть анкилозирующий спондилоартрит относят к ревматологическим заболеваниям, на разных этапах к наблюдению и лечению пациента должны подключаться другие специалисты, только в таком случае можно достичь хороших терапевтических результатов.
Оптимальная терапия ББ — обязательное сочетание лекарственного и нефармакологического подхода: лечебная физкультура, физиотерапия, массаж, акупунктура. Лекарственное лечение необходимо для купирования боли, замедления процесса сращения в суставе — анкилоза, сохранения физических возможностей пациента.
Сегодня существует только две основные группы препаратов, направленные на механизм развития заболевания, это нестероидные противовоспалительные средства (НПВС) и ингибиторы фактора некроза опухоли-альфа (иФНОα)
Терапия всегда начинается с НПВС, как максимально эффективных и, что немаловажно, недорогих препаратов. При исчерпании эффекта НПВС или нечувствительности к ним переходят к препаратам второго ряда — иФНОα, они высокоэффективны и очень дороги, что не может не ограничивать их применения
Анальгетики имеют вспомогательное значение, а часто использующиеся при других ревматологических заболеваниях суставов глюкокортикоидные гормоны, имеют очень ограниченное и, что важно, исключительно местное применение — в виде мази или внутрисуставного введения. В некоторых ситуациях может стать вопрос о хирургической помощи, как правило, для коррекции осложнений и деформаций скелета
Но без постоянных физических упражнений, физиотерапевтических процедур нельзя надеяться на максимально возможный результат, в случае анкилозирующего спондилоартрита физкультура означает жизненную необходимость.
3.Симптомы и диагностика
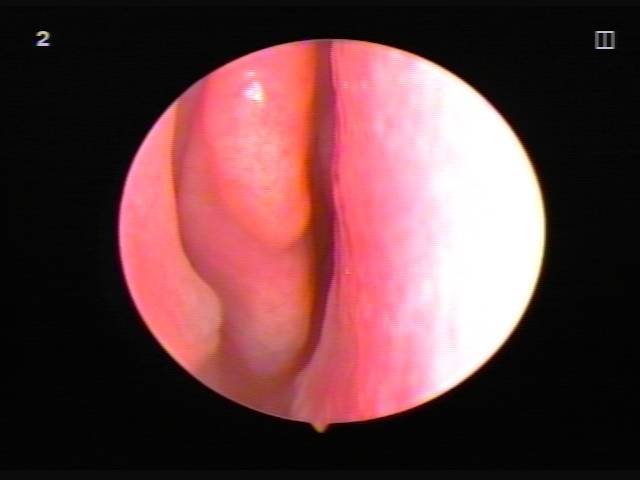
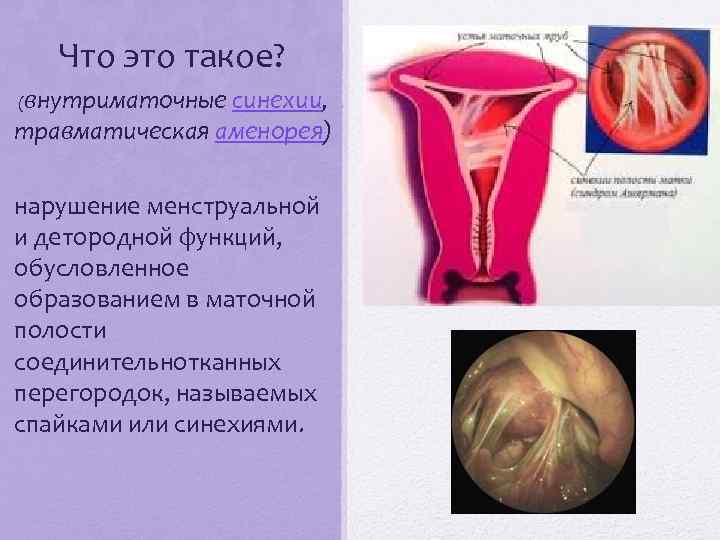
В различных классификациях отражена широкая вариативность клинической картины синдрома Ашермана. Так, по объемам спаечного процесса выделяют три степени, – от единичных тонких синехий, не перекрывающих устья маточных труб, до множественных сращений с вовлечением более 75% полости матки.
Различают также несколько степеней по биофизическим характеристикам синехий, сохранности менструальной функции, вовлеченности эндометрия, степени облитерации зоны трубных устьев: от синехий нежных и легко пресекаемых корпусом гистероскопа – до грубых плотных соединительнотканных спаек в сочетанием с массивным фиброзом эндометрия и тотальной аменореей.
Таким образом, основными симптомами являются нарушения менструальной и детородной функций. Некоторые пациентки ощущают тянущие боли в нижней части живота, усиливающиеся в дни менструаций. Возможны также бессимптомные варианты течения.
Риски при наличии нелеченных внутриматочных синехий примерно поровну делятся на три части: у более чем 30% пациенток в дальнейшем происходят выкидыши, такая же вероятность преждевременных родов, и с такой же частотой встречается в этой категории беременных плотное прикрепление или предлежание плаценты.
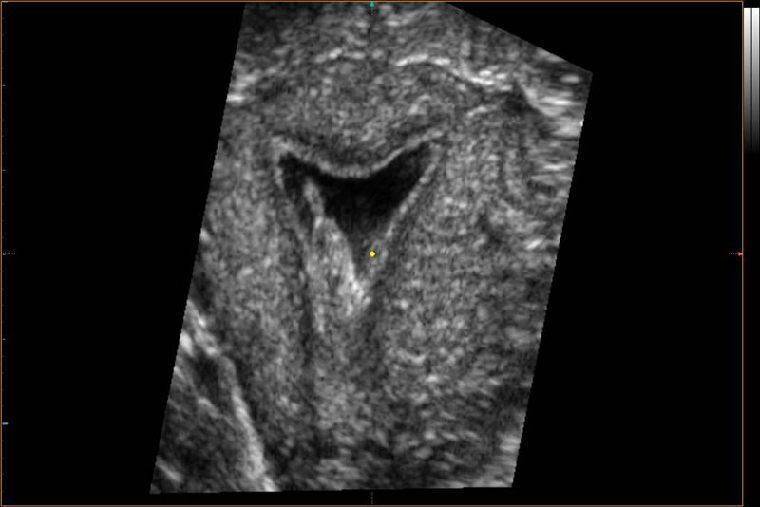
Диагностическим стандартом при подозрении на синдром Ашермана сегодня является гистероскопия. В случае остающихся сомнений рекомендуется назначать рентген-контрастное гистеросальпингографическое исследование, методическим недостатком которого является, однако, определенная вероятность ложноположительного результата. УЗ-исследования, при всех своих преимуществах, в данном случае малоинформативны.
При наличии признаков вторичной инфекции производят бактериологический или серологический анализ.