Эффективность терапии у грудных детей
При лечении анемии важно соблюдать щадящий режим. Ребенку нужно: больше отдыхать; осуществлять длительные прогулки на свежем воздухе; ограничить физические нагрузки; поддерживать психологический позитивный настрой; на время отказаться от посещения детских комнат и дошкольных учреждений; отрегулировать питание и изменить рацион (детям с анемией прикорм вводится на 2-4 недели раньше положенного)
Только после урегулирования всех вышеупомянутых факторов, можно приступать к медикаментозному лечению. И уже через 7-10 дней можно судить об эффективности лечения по приросту ретикулоцитов и гемоглобина. Нормализация уровня гемоглобина наблюдается через 3-5 недель. Однако не стоит прерывать лечение после достижения желаемых показателей. Лечение препаратами железа должно длиться минимум 3 месяца.
Если через 3-4 недели результатов лечения не наблюдается, то причины могут быть следующие:
- неверная доза препарата;
- сильная кровопотеря;
- наличие новообразований;
- воспалительные заболевания;
- дефицит витамина В12;
- ошибка в диагнозе;
- паразитарная инфекция.
После выяснения причин, педиатр назначает новое лечение.
Правила приема железосодержащих препаратов
Существуют общие правила приема железосодержащих препаратов:
– Принимать железо лучше до еды, при плохой переносимости – во время еды или через 1-1,5 часа после еды
– Лечение следует начинать с малых доз и при хорошей переносимости в течение недели достигать дозы, назначенной врачом
– Принимать железо вместе с препаратами, улучшающими его всасывание – аскорбиновая кислота по 0,1 г или запивать соком цитрусовых
– Для предупреждения диспепсических проявлений применяют панкреатин ( после еды), у детей с дисбактериозом кишечника – препараты, нормализующие микрофлору (витафлор, бификол и др.)
Критерии правильного лечения:
– Клиническое улучшение – уменьшение мышечной слабости уже через 5-6 дней
– Повышение уровня ретикулоцитов (молодых красных кровяных телец) через 8-12 дней
– Нарастание уровня гемоглобина через 3-3,5 недели после начала лечения
– Нормализация уровня гемоглобина в среднем через 1,5 месяца
Лечение препаратами железа должно проводиться под наблюдением врача, в достаточных дозах и длительно (не менее 3 мес) даже после нормализации уровня гемоглобина, с тем чтобы пополнить запасы железа в депо.
Если же в течение 3–4 недель не наблюдается значимого улучшения показателей гемоглобина, то необходимо выяснить, почему лечение неэффективно. Наиболее часто речь идет: о неадекватной дозе препарата железа; продолжающейся или неустановленной кровопотере; наличии хронических воспалительных заболеваний или новообразований; сопутствующем дефиците витамина В12; неверном диагнозе; глистной инвазии и других паразитарных инфекциях.
Как развивается железодефицитная анемия?
Этиология и патогенез железодефицитной анемии у детей тесно связаны с поступлением в организм с пищей ионов железа, а также с их усвоением. Причинный фактор развития анемии — это недостаток железа. Причём связан он либо с неполноценным рационом питания, либо с патологическими нарушениями в органах пищеварительной системы.
Анемия у грудных детей может возникать при неправильном подборе смесей, а также при их раннем введении. Почему? Малыши нуждаются в большем количестве железа, чем взрослые — суточная норма потребления этого элемента у них в разы выше. Считается, что именно материнское молоко обеспечивает организм новорождённого той формой железа, которую он хорошо усваивает. В дальнейшем дефицит железа может возникнуть, если несвоевременно и нерационально вводится прикорм.
Также дефицит железа может возникать, если у ребёнка есть заболевания органов желудочно-кишечного тракта. При этом может быть затруднено усвоение железа, даже если оно поступает в организм в достаточном количестве. Поскольку от момента попадания в организм до превращения в нужную форму железо проходит достаточно сложный путь, при возникновении нарушения на любом этапе будет возникать его дефицит. Играют роль и повреждения внутренних органов, благодаря которым происходит кровопотеря (даже если она незначительной степени). В таком случае будут возникать и потери гемоглобина, а с этим — снижение уровня железа, что будет проявляться синдромами анемии.
Железодефицитная анемия в своём развитии проходит 3 стадии:
- Уровень железа в крови поддерживается за счёт его выхода из тканей организма. Но это приводит к тому, что снижается активность ферментов, которые способствуют его усвоению в кишечнике.
- Поскольку запасы железа постепенно истощаются, расходуется его запас в депо. При этом его количество в крови также уменьшается.
- Наблюдается резкое уменьшение количества гемоглобина и эритроцитов, что проявляется симптомами анемии.
По каким признакам можно заподозрить железодефицитную анемию?
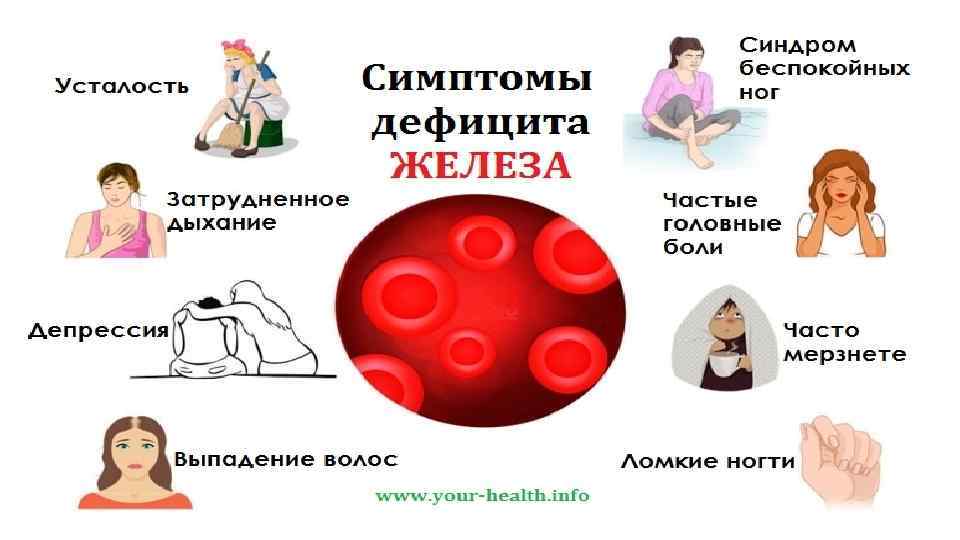
Во втором полугодии жизни и у детей старше года наблюдаются признаки поражения эпителиальной ткани — сухость кожи, шершавость, ангулярный стоматит, болезненные трещины в уголках рта, глоссит или атрофия слизистой оболочки ротовой полости, ломкость и тусклость волос, их выпадение, матовость и ломкость ногтей, разрушение зубов (кариес), отставание в физическом и психомоторном развитии.
В зависимости от степени тяжести заболевания выявляются симптомы поражения органов и систем: сердечно-сосудистой — в виде функционального шума в сердце, тахикардии; нервной системы — в виде головных болей, головокружений, обмороков, ортостатических коллапсов. Возможно увеличение размеров печени, селезенки. Со стороны ЖКТ наблюдается затрудненное глотание, вздутие кишечника, диарея, запоры, извращение вкуса — желание есть глину, землю.
При появлении перечисленных симптомов необходимо сделать анализ крови с определением уровня гемоглобина, эритроцитов и цветового показателя. Если показатели в норме, но у ребенка имеются клинические признаки проявления дефицита железа, необходимо определять уровень сывороточного железа. При снижении его уровня ниже 14,5 мкмоль/л врач ставит диагноз латентного дефицита железа и назначает лечение.
Как диагностируют железодефицитную анемию?
Выявить дефицит железа позволяет общий анализ крови. О железодефицитной анемии свидетельствует уровень гемоглобина 110 г/л и ниже. Еще один важный показатель – это гематокрит. Он отражает объем крови, который занимают эритроциты. Если гематокрит ниже 35 %, это также указывает на анемию. При гематокрите ниже 20 % показано переливание крови.
Для уточнения диагноза и исключения других заболеваний со схожими симптомами врачи назначают анализ на ферритин. Ферритин показывает, сколько железа накоплено в организме. Его норма для женщин репродуктивного возраста – от 50 до 150 мкг/л. Уровень ниже 30 мкг/л указывает на истощение запасов железа в организме, а концентрация меньше 15 мкг/л подтверждает анемию.
В развернутом исследовании крови на анемию указывают следующие показатели: сывороточное железо менее 12 мкмоль/л, насыщение железом трансферрина менее 16 %.
Чем опасен дефицит железа при беременности?
Если организм в условиях скрытой анемии может существовать достаточно долго, то во время беременности проблема обостряется. Дело в том, что у беременных женщин количество крови резко увеличивается. Во втором триместре объем кровотока возрастает на треть, в третьем – в два раза. А это значит, что железо при беременности требуется в увеличенной дозировке. Вот почему дефицит железа во время беременности развивается стремительно и может привести к железодефицитной анемии (ЖДА) с серьезными осложнениями.
Плохое самочувствие, слабость и постоянная сонливость доставляют женщине много проблем и сильно усложняют обычную жизнь. Но намного хуже другие последствия. Беременность на фоне железодефицита чревата самопроизвольным прерыванием, нарушениями развития плода и общим тяжелым течением.
- У 59 % женщин со скрытым дефицитом железа есть угроза прерывания беременности и гестоза.
- У 38 % женщин с железодефицитной анемией наблюдаются нарушение родовой деятельности и работы молочных желез, гнойно-воспалительные осложнения.
Кроме того, дефицит железа при беременности способствует развитию железодефицитной анемии у новорожденных детей.
В России железодефицитную анемию диагностируют у 40 % беременных.
Как известно, любую болезнь и тяжелое патологическое состояние проще предупредить, чем потом лечить. Именно поэтому так важна профилактика анемии.
Симптомы Геморрагической болезни новорожденных:
При ранней форме геморрагической болезни новорожденных в первые дни после рождения у грудничка появляется так называемый гематемезис. Попросту говоря, это рвота с кровью. Также среди симптомов выделяют опасное для жизни легочное кровотечение, кровоизлияния в органы брюшной полости и забрюшинного пространства (частые случаи излияния крови в печень, надпочечники, селезенку ребенка).
Геморрагическая болезнь новорожденных в некоторых случаях начинается, когда плод еще находится в утробе матери. После рождения у малыша находят кровоизлияния внутри черепа, кожные геморрагии. Внутричерепные кровоизлияния могут обнаружиться при помощи метода нейросонографии.
Классическая форма геморрагической болезни возникает у детей, которых матери кормят грудью. Проявления наступают на 3-5-м дне жизни: кровавая рвота, кишечное кровотечение (мелена), кожные геморрагии (петехии, экхимозы), кефалогематомы, кровотечения при отпадении остатка пуповины. Если у ребенка тяжелая гипоксия или родовая травма, то нехватка витамина К может быть диагностирована по кровоизлияниям под апоневроз, внутричерепным кровоизлияниям, внутренним кровотечениям и гематомам.
При мелене у новорожденного ребенка может появиться гипербилирубинемия, потому что в кишечнике происходит усиленный распад эритроцитов. Причиной мелены становится формирование язвочек небольшого размера на слизистой оболочке желудка и двенадцатиперстной кишки. В их генезе главная роль принадлежит избытку у новорождённого глюкокортикоидов (при родовом стрессе), ишемии желудка и кишки. Также причинами кровавой рвоты и кровавого кала становятся пептический эзофагит и гастроэзофагеальный рефлюкс.
Поздняя форма геморрагической болезни новорожденных проявляется такими симптомами:
- внутричерепные кровоизлияния
- мелена
- обширные кожные экхимозы
- кровотечение из пупочной раны
- гематемезис
- кефалогематома
- гематурия
Осложнения при геморрагической болезни у младенцев:
- бледность
- слабость
- снижение артериального давления
- снижение температуры
Все выше перечисленные осложнения объединяются под названием «гиповолемический шок».
Причина анемии у детей первого года жизни
Запасов железа в организме ребенку хватает на первые полгода жизни. Если дальше организм недополучает необходимое железо, то у грудничка может развиться анемия. Кроме того, заболевание может начаться в перинатальный период, т.е. когда младенец еще находится в утробе матери, по следующим причинам:
- недостаток фолиевой кислоты, меди, витамина В12. Для поддержания уровня витаминов и кислот врач прописывает будущей матери курсы специальных препаратов и витамины;
- кровотечения у беременной в период вынашивания;
- недостаток железа в организме будущей матери. Обычно эту проблему регулируют питанием, но также е прибегают и к специализированным препаратам с содержанием железа;
- неправильное питание матери в период вынашивания плода;
- плацентарные аномалии;
- травмы во время родов;
- недоношенность малыша;
- не вовремя перевязанная пуповина;
- резус-конфликт матери и плода;
- инфекционные заболевания матери.
Именно поэтому беременная женщина должна вовремя стать на учет по беременности в женскую консультацию и соблюдать все требования акушера-гинеколога. Некоторые беременные женщины считают, что ранняя постановка на учет обуславливается только лишь получением денежной выплаты (при постановке на учет по беременности до 12 недели). И если по каким-то причинам женщина не успела с этим, то в дальнейшем она просто не торопится отметиться в женской консультации.
Важно! Постановка на учет по беременности является важным и ответственным шагом беременной женщины, которая понимает всю серьезность своего положения и готова своевременно и ответственно сотрудничать со своим акушером-гинекологом вплоть до самых родов. Но понижение уровня гемоглобина не всегда является врожденным у грудных детей
Причинами приобретенной анемии могут быть следующие факторы:
Но понижение уровня гемоглобина не всегда является врожденным у грудных детей. Причинами приобретенной анемии могут быть следующие факторы:
- употребление ребенком адаптированной смеси;
излишнее употребление любого цельного молока малышом;
Вообще считается, что давать грудничку цельное молоко нельзя, т.к. оно может стать причиной развития аллергических реакций в детском организме и прочих патологических состояний, связанных с употреблением цельной лактозы.
- инфекционные заболевания, сопровождающиеся регулярными кровотечениями;
- заболевания желудочно-кишечного тракта;
- наследственность;
- ускоренное развитие костей и мышц;
- сбой в процессе всасывания железа;
- пороки синтеза эритроцитов;
- отравление свинцом;
- инфекционные заболевания дыхательных путей;
- неправильное питание матери при грудном вскармливании.
Все вышеперечисленные причины не просто влияют на число эритроцитов в крови, но и могут полностью изменить их форму (овальная) и цвет (становятся светлее).
Зачем организму железо?
Железо организм использует в основном для синтеза гемоглобина. Это вещество, которое переносит кислород ко всем нашим органам и тканям. Содержится гемоглобин в красных клетках крови – эритроцитах. Нехватка железа при беременности приводит к тому, что уровень гемоглобина в крови «падает», а с ним падает и обеспеченность кислородом на клеточном уровне. Замедляются все биохимические процессы. В результате развивается сильная слабость, снижается иммунитет, появляется сонливость. При длительном недостатке железа развивается анемия – болезнь, которая характеризуется дистрофией мышечных тканей и кожных покровов, выраженной слабостью и быстрой утомляемостью, одышкой, снижением когнитивных функций, сухостью и жжением кожи, слизистых, воспалением языка, затруднениями при глотании, обмороками.
Из-за ежемесячных кровопотерь у женщин часто наблюдается так называемый скрытый дефицит железа, когда симптомы не проявляются или проявляются слабо, и их списывают на образ жизни, «весенний авитаминоз» и «плохую экологию».
Online-консультации врачей
| Консультация эндокринолога |
| Консультация анестезиолога |
| Консультация массажиста |
| Консультация психолога |
| Консультация генетика |
| Консультация гомеопата |
| Консультация ортопеда-травматолога |
| Консультация специалиста в области лечения стволовыми клетками |
| Консультация маммолога |
| Консультация дерматолога |
| Консультация аллерголога |
| Консультация эндоскописта |
| Консультация уролога |
| Консультация пластического хирурга |
| Консультация диетолога-нутрициониста |
Новости медицины
Футбольные фанаты находятся в смертельной опасности,
31.01.2020
“Умная перчатка” возвращает силу хвата жертвам травм и инсультов,
28.01.2020
Назван легкий способ укрепить здоровье,
20.01.2020
Топ-5 салонов массажа в Киеве по версии Покупон,
15.01.2020
Новости здравоохранения
Глава ВОЗ объявил пандемию COVID-19,
12.03.2020
Коронавирус атаковал уже более 100 стран, заразились почти 120 000 человек,
11.03.2020
Коронавирус атаковал 79 стран, число жертв приближается к 3200 человек,
04.03.2020
Новый коронавирус атаковал 48 стран мира, число жертв растет,
27.02.2020
Симптомы Анемий у детей:
Эпителиальный синдром
Проявляется в следности кожи и слизистых. также наблюдают сухость и шелушение кожи, пигментирование, дистрофию волос и ногтевых пластин. Аппетит ребенка снижается, происходят нарушения в ЖКТ.
Астено-невротический синдром
Ребенок становится эмоционально неустойчивым, повышенно возбудимым, раздражительным. Родители могут заметить, что ребенок отстает в развитии физически, а также отстает его психомоторное развитие и речь. Может проявляться апатичность или повышенная утомляемость.
Сердечно-сосудистый синдром
Проявляется такими симптомами как одышка и сердцебиение, у ребенка появляется склонность к пониженному давлению. ЭКГ показывает функциональный систологический шум.
Мышечный синдром
Наблюдается слабость сфинктера мочевого пузыря, задержка физического развития, может быть энурез.
Увеличение печени и селезенки
Синдром сниженной местной иммунной защиты
По степени проявления и количеству выше перечисленных симптомов определяют степень развития анемии у детей. При легкой форме уровень гемоглобина в крови 110-91 г/л, при среднетяжелой он падает до 90-71 г/л, а при тяжелой его менее 70 г/л. Существует также редкая сверхтяжелая форма, при которой гемоглобина в крови 50 и менее г/л.
Фолиево дефицитная анемия
Эта болезнь типична для детей, подростков, а также для беременных женщин. Фиксируют неспецифический анемический синдром, но нет жалоб, которые были бы вызваны поражением нервной системы. Для этой формы также типичен такой симптом как бледность кожи. Селезенка может быть увеличена, но непродолжительное время. Что касается сердца, при этой форме анемии наблюдают такие симптомы:
- негромкий систолический шум на верхушке
- приглушенность сердечных тонов
- нарушение фазы реполяризации миокарда левого желудочка
Наследственная микросфероцитарная гемолитическая анемия
Болезнь имеет волнообразное течение. После гемолитического криза наступает ремиссия, длящаяся от 2-3 месяцев до 2 лет. Гемолитический криз может возникать после психоэмоционального напряжения, инфекции, смены климатического пояса.
Особенности микросфероцитоза у детей раннего возраста:
- выраженное нарушение билирубинового обмена
- постепенное начало заболевания
- течение в большинстве случаев тяжелое
- у детей первых 3 месяцев микросфероцитоз и ретикулоцитоз выражены незначительно и появляются в более позднем возрасте
- нередкое развитие паренхиматозного гепатита
- типично появление нормобластов, особенно при кризе
- повышение максимальной осмотической стойкости эритроцитов наряду со снижением минимальной осмотической стойкости эритроцитов
- выход из криза происходит медленно
Осложнения анемии у детей
У новорожденных может появляться ядерная желтуха, у детей от 1 месяца – хронический гепатит, желчнокаменная болезнь, цирроз печени. При частых гемотрансфузиях у лиц с тяжелым течением болезни может появиться гемосидероз.
Диагностика Гемолитической болезни плода и новорожденного:
Исследования следует проводить, когда у новорожденного снижается уровень гемоглобина, повышается содержание непрямого билирубина. Эритроциты ребенка содержат антитела, выявляемые по прямой пробе Кумбса. Сыворотка матери содержит неполные антитела, выявляемые по непрямой пробе Кумбса с пулом донорских резус-положительных эритроцитов той же группы или группы 0. Если резус-принадлежности ребенка и матери совпадают или ребенок резус-отрицательный, у матери группа крови 0, а у ребенка А, В или АВ и имеются признаки гемолитической анемии, то возникает предположение о несовместимости по системе АВ0. В пользу этого говорит обнаружение у матери в сыворотке антител против антигенов А или В (в зависимости от группы крови ребенка), относящихся к классу IgG. Проба на «иммунные» изоагглютинины, дающие гемолиз при 37°С в присутствии комплемента, недостаточно специфична, так как его могут давать иногда антитела класса IgM, не имеющие отношения к гемолитической болезни новорожденного. Имеют значение отрицательный результат пробы, а также определение в сыворотке ребенка группы А антител против этого антигена, а у ребенка группы В – антител против антигена В. Иногда бывает положительной прямая проба Кумбса, но антигены А и В на эритроцитах новорожденного находятся на большом расстоянии, поэтому у ряда больных прямая проба Кумбса оказывается отрицательной.
Антенатальная диагностика гемолитической болезни новорожденного, связанной с резус-несовместимостью, прежде всего предполагает динамическое исследование антител в сыворотке матери против резус-антигена (D). Нарастание титра антител в течение беременности говорит о возможности резус-несовместимости у плода. Для антенатальной диагностики используется трансабдоминальный амниоцентез. Данную процедуру следует проводить лишь после ультразвукового исследования плаценты и плода.
Имеют значение нарастание уровня билирубина и, следовательно, динамическое исследование этого показателя.
Дифференциальная диагностика гемолитической болезни новорожденного осуществляется с другими типами анемий у новорожденных, особенно с неонатальной анемией в результате кровопотери от различных причин, в том числе при проникновении крови от плода к матери или межблизнецовой трансфузии, когда у одного близнеца может быть анемия, а у другого – эритроцитоз. При острой кровопотере наблюдаются нормохромная анемия и шок, при хронической – выраженная гипохромная анемия с повышением уровня ретикулоцитов и появлением эритрокариоцитов. Не характерны увеличение селезенки, повышение уровня билирубина. Фетоматеринское кровотечение подтверждается обнаружением в крови матери большого количества фетального гемоглобина, выявляемого как химически, так и гистохимически по методу Клейхауэра. Гемолитическую болезнь приходится дифференцировать с другими видами гемолитической анемии у мальчиков с дефицитом активности фермента Г-6-ФД. Использование женщиной перед родами лекарств, способных вызвать гемолиз, смазывание пуповины такими лекарствами могут привести к гемолитическому кризу у ребенка с резким падением гемоглобина, повышением уровня ретикулоцитов и эритрокариоцитов, увеличением селезенки. При этом прямая проба Кумбса оказывается отрицательной, у матери не находят антител против эритроцитарных антигенов ребенка.
Анемия и ее виды
Анемия возникает по ряду причин, которые можно разделить на 4 группы:
- нарушение процессов образования крови;
- нарушение кроверазрушения;
- нарушение баланса между образованием и разрушением клеток крови;
- генетический сбой.
В зависимости от причины, вызвавшей патологическое состояние, различают следующие виды анемии:
- постгеморрагическая,
- гемолитическая,
- гипопластическая,
- апластическая,
- алиментарная.
Постгеморрагическая анемия
Бывает острой и хронической. Ее появление обусловлено кровотечениями – как внутренними, так и наружными. В результате этого и происходит уменьшение количества красных кровяных телец и гемоглобина.
Хроническое течение связано с длительной или периодической потерей небольшого количества крови при нарушении работы мочевого пузыря, печени, почек, желудка и т. д.
Немалую роль в развитие постгеморрагической анемии играют блохи и глисты. При большой степени инвазии, когда паразиты изо дня в день сосут кровь, постепенно происходит снижение ее общего объема. При этом костный мозг не в состоянии восполнить с должной скоростью необходимое количество красных кровяных телец.
Гемолитическая анемия
Разрушение клеток крови с последующим уменьшением количества гемоглобина и эритроцитов, сопровождается гемолитической желтухой.
Различают следующие формы:
- врожденная – наличие генетических изменений в клетках крови, которые не способны выполнять свою функцию;
- приобретенная – разрушающее воздействие на клетки крови токсинов, кровепаразитов (например, пироплазмоза), вирусов, случайного попадания в желудочно-кишечный тракт гемолитических ядов.
Развитию гемолитической анемии способствует действие некоторых лекарственных средств, которые в своем составе имеют вещества, растворяющие эритроциты. Одним из таких препаратов является Аспирин.
Гемолитическая анемия возникает и как признак заражения гемобартонеллезом, второе название болезни – инфекционная анемия кошек. Инфицирование происходит через укусы блох, являющихся резервуаром инфекции. Возбудитель со слюной проникает в кровяное русло и прикрепляется к поверхности эритроцита, где начинает усиленно размножаться, приводя к его разрушению. Болезнь имеет широкое распространение, но чаще всего протекает в скрытой форме.
Гипопластическая анемия
Нарушение образования клеток крови из-за недостатка строительного материала либо в результате нарушения функции костного мозга, участвующего в процессе кроветворения.
Причиной может служить недостаток поступления в организм кошки необходимых микроэлементов (железо, медь, кобальт), витаминов группы В и белка.
Кроме того, привести к гипопластической анемии могут и внутренние факторы, когда кровь не восполняется новыми элементами в результате разрушения их на стадии образования под действием тех же ядов, нарушенного обмена веществ, длительных инфекционных процессов.
Алиментарная анемия
Один из самых распространенных видов среди кошек, связан с элементарным нарушением правил и норм кормления питомца. Чаще всего алиментарная анемия встречается у молодняка, сопровождается количественным уменьшением эритроцитов и гемоглобина.
Основной причиной служит дефицит в рационе железа либо нарушение его всасывания и усвоения при сопутствующих болезнях (гастрит, гастроэнтерит, диарея и т. д.).
Чаще всего алиментарная анемия встречается у новорожденных котят, при этом первопричину следует искать в плохо сбалансированном рационе беременной кошки, когда наблюдается острая нехватка белка, фолиевой кислоты и микроэлементов.
Что провоцирует / Причины Геморрагической болезни новорожденных:
Биологическая роль витамина К в организме заключается в том, что он активирует процессы гамма-карбоксилирования остатков глутаминовой кислоты в факторах свёртывания крови:
- антигемофильном глобулине В
- протромбине
- факторе Стюарта-Прауэра
Также он активирует процессы в протеинах С и S плазмы, которые принимают участие в противосвёртывающих механизмах. Если в организме дефицит витамина К, в печени формируются неактивные акарбокси-факторы II, VII, IX и X, которые не связывают кальций и не принимают активного участия в процессах свертывания крови.
Через плаценту витамин К проникает слабо. Среди факторов, способствующих появлению первичной нехватке витамина К у младенца, выделяют:
- прием беременной женщиной антикоагулянтов непрямого действия
- рождение ребенка недоношенным
- прием антибиотиков широкого спектра действия, противосудорожных препаратов беременной
- гепато- и энтеропатии
- гестозы
- дисбактериозы кишечника
У недоношенных детей снижен синтез полипептидных предшественников плазменных факторов (ПППФ) свёртывания крови в печени.
При вторичной геморрагической болезни нарушение синтеза ПППФ свёртывания крови становится результатом болезней печени, например, гепатита. Также нехватка витамина К может быть вызвана назначением антагонистов витамина К – кумарина и неодикумарина. У ребенка может быть низкий уровень в крови витамина К или повышенное содержание PIVKA.
Негемовое железо
Содержится в растительной пище в виде солей и комплексов трехвалентного железа. Негемовое железо усваивается организмом значительно хуже, оно сначала должно перейти в растворимую форму и восстановиться до двухвалентного. На усвоение влияет множество факторов: пищевые волокна, танины, фитиновая кислота (содержащаяся в растениях), кислотность желудочно-кишечного тракта и т.д. Биодоступность негемового железа, то есть процент железа, который организм может усвоить, составляет всего 1–10 %. Это значит, что даже если женщина будет налегать на растительные продукты, богатые железом (гречка, яблоки, гранаты), это не поможет справиться с анемией.
В большинстве железосодержащих препаратов и витаминно-минеральных комплексов содержится негемовое железо в различных формах: неорганические соли (например, сульфаты и пирофосфаты) и органические соли (например, фумараты). Негемовое железо, к сожалению, имеет два недостатка: плохо усваивается и вызывает серьезные побочные эффекты. Самые неприятные из них – это раздражение слизистой желудочно-кишечного тракта, рвота сразу после приема, запоры, резкие боли в желудке. Частота побочных эффектов составляет около 25 %. Это основная причина отказа беременных и кормящих женщин от приема железа, несмотря на угрозу анемии.
Получается замкнутый круг. Для уменьшения риска побочных эффектов дозировку железосодержащих препаратов снижают. А чтобы организм все же получил нужное количество железа, дозировку следует наоборот увеличивать. Поэтому постоянно идет поиск наиболее усвояемых и наименее безопасных форм железа. Один из таких вариантов — липосомное железо.