Диета при аллергии
Если на коже у ребенка выявляют признаки аллергии и есть вероятность, что она была спровоцирована пищевым продуктом, то наряду с медикаментозным лечением назначается неспецифическая диета. Конечно, если конкретный пищевой продукт, вызвавший реактивность кожи известен, то диета подразумевает исключение этого продукта из рациона питания. Но чаще всего конкретный продукт неизвестен, поэтому назначается диета, исключающая из пищи все продукты, способные вызвать аллергию.
Чаще всего детям с аллергией на коже назначают диету по А.Д. Адо. Ее разработал советский патофизиолог и основоположник отечественной аллергологии. Согласно такой диете, из рациона рекомендуется исключить:
- цитрусовые (апельсины, мандарины, помело, лимоны);
- яйца и всевозможные соусы на их основе;
- орехи (арахис, фундук, миндаль);
- рыбу и рыбные продукты (в любом виде);
- птицу (курица, утка, индейка) и продукты, приготовленные из нее;
- горчицу, уксус и всевозможные специи;
- томаты, баклажаны;
- редис, редьку, хрен;
- грибы;
- цельное коровье молоко;
- сладости, содержащие какао-бобы, мед;
- кофейные напитки, какао;
- кондитерские изделия;
- клубнику, дыню, ананас, арбуз.
Такая система питания предполагает исключение из рациона питания ребенка всех потенциальных пищевых аллергенов. После стабилизации самочувствия эти специфические продукты поочередно вводят в меню. Диета по Адо помогает нейтрализовать симптомы аллергии и снизить риск их появления в дальнейшем. Также с ее помощью удается наверняка выявить конкретные пищевые аллергены.
Как вылечить бронхит у ребенка
Лечение бронхита у детей начинается с создания благоприятных условий для выздоровления. Основные рекомендации врача:
- соблюдение постельного режима;
- обильное теплое питье — мера позволяет уменьшить вязкость слизи, облегчать ее отхождение;
- увлажнение воздуха в помещении;
- поддержание температуры 18–23 °C в комнате;
- регулярная влажная уборка помещения, проветривание;
- легкая диета, по желанию ребенка — молочно-растительная, ограничение грубой пищи, специй, горячих блюд и напитков.
Основу лечения составляют препараты, направленные на облегчение симптомов болезни, т.к. в большинстве случаев острый бронхит проходит самостоятельно и без лечения
Важно облегчить состояние ребенка, сократить время болезни и предотвратить развитие осложнений
Бронхит бактериальной природы требует применения антибиотиков.
Эффективность применения противовирусных средств не доказана, за исключением применения специальных препаратов при гриппе.
Редко используется фунгицидная, или противогрибковая, терапия. Аллергическая форма бронхита обязывает применять антигистаминные (противоаллергические) средства
Важно изолировать ребенка от вредных факторов и при токсическом бронхите, и при других разновидностях заболевания.
Кашель у детей
Причины кашля1
Причины кашля1 и его проявления у детей отличаются от таковых у взрослых. У больного ребенка кашель может проявляться как в виде незаметного покашливания, практически не оказывающего влияния на его самочувствие и поведение, так и в виде сильного мучительного кашля, с рвотой, беспокойством, болевым синдромом, нарушающим сон, самочувствие и поведение.
Необходимо помнить про особенности кашля у детей.
У детей раннего возраста кашлевой рефлекс не позволяет очистить бронхи столь же эффективно, как у более взрослых, в силу ряда причин.
Во-первых, у детей слабая грудная мускулатура – и кашлевые движения недостаточно эффективны. Во-вторых, бронхи у детей относительно узкие, им сложнее вывести даже небольшое количество мокроты. В-третьих, слизистая оболочка бронхов относительно сухая, так как у детей не развит секреторный аппарат бронхов, а продуцируемый бронхиальными железами секрет более вязкий, чем у взрослых.
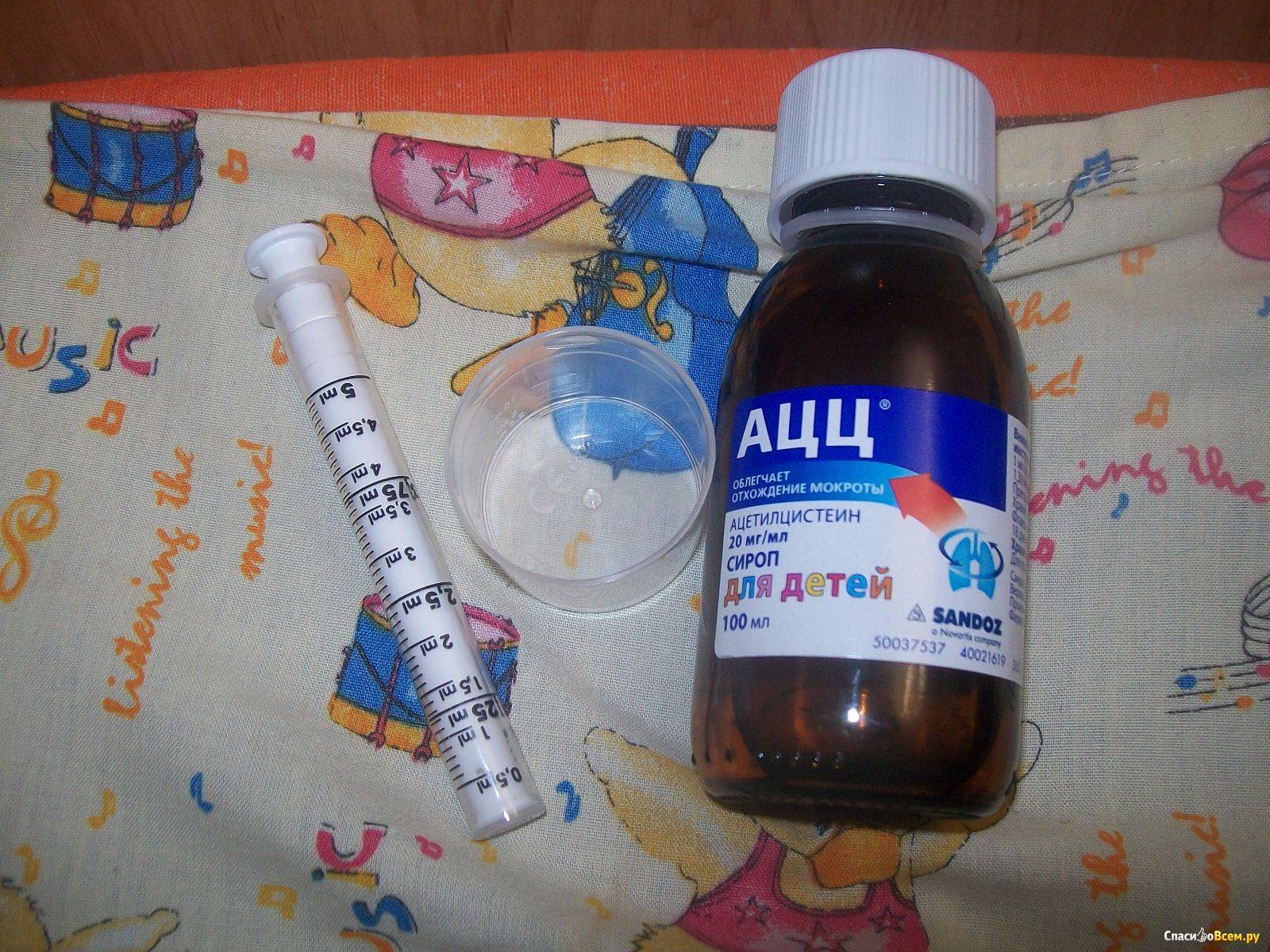
Поэтому целями назначения терапии кашля при ОРВИ являются прежде всего разжижение мокроты, снижение ее адгезивных свойств и усиление тем самым эффективности откашливания, то есть перевод малопродуктивного кашля в продуктивный. Для разжижения мокроты назначают муколитические препараты, например АЦЦ.
Как избавиться от першения в горле?
Немедикаментозные методы. Перед тем, как избавиться от першения в горле, необходимо выяснить точные причины, вызвавшие его появление. В ситуациях, когда диагноз простудного заболевания не вызывает сомнений (есть другие типичные симптомы), а сама инфекция протекает относительно легко, можно ограничиться немедикаментозной терапией и применением безопасных лекарственных, предпочтительнее натуральных средств.
- теплое питье. Рекомендуется прием именно теплой (не горячей и не холодной!) жидкости, температурой около 40°C. При неаллергическом воспалении раздражение слизистой гортани могут назначить отвары трав, чай с медом, молоко с небольшим количеством сливочного масла и содой (на кончике ножа). При склонности к аллергии предпочтительнее использовать подогретую минеральную воду, чай, простую кипяченую воду. Жидкость следует пить мелкими глотками, удерживая некоторое время во рту, как можно чаще;
- полоскания теплыми щелочными растворами, отварами противовоспалительных трав;
- согревающие, отвлекающие и физиопроцедуры (ножные ванны, ингаляции, КУФ и др.).
Как измерить частоту дыхания ребенка?
До прихода врача посчитайте количество вдохов-выдохов в минуту
Внимание! Дыхание очень неритмично, поэтому подсчет циклов за 15 или 30 секунд, умноженных на 4 или на 2 может дать очень высокую погрешность.. Если вас насторожила высокая частота дыхания, а грудь ребенка кажется впалой, немедленно вызывайте врача, который измерит частоту дыхания и сатурацию и примет решение о целесообразности госпитализации.
Если вас насторожила высокая частота дыхания, а грудь ребенка кажется впалой, немедленно вызывайте врача, который измерит частоту дыхания и сатурацию и примет решение о целесообразности госпитализации.
Справочно. Средние данные по частоте дыхания даны по публикации Berkowitz s Pediatrics: A Primary Care Approach, которая признана большинством педиатров.
Новорожденные. Частота дыхания — 30-60 раз в минуту. Пульс – от 100 до 160.
Дети в 6 месяцев. Частота дыхания — 25-40 раз в минуту. Пульс — от 90 до 120.
Дети в 1 год. Частота дыхания 20-40 раз в минуту. Пульс — от 90 до 120.
Дети в 3 года. Частота дыхания 20-30 раз в минуту. Пульс — от 80 до 120.
Дети в 6 лет. Частота дыхания 12-25 раз в минуту. Пульс — от 70 до 110.
Дети в 10 лет. Частота дыхания — 12-20 раз в минуту. Пульс — от 60 до 90.
Симптомы острого трахеита
Острый трахеит проявляется прежде всего приступами кашля – сухого, болезненного, достаточно грубого и навязчивого. Он усиливается ночью и утром, что связано со скоплением в дыхательных путях мокроты. Приступ кашля при трахеите могут спровоцировать и другие факторы: смех, крик, глубокие вдохи, контрастная температура воздуха, резкие ароматы и дым.В первые дни мокрота почти не образуется либо остается такой вязкой, что отходит с большим трудом. Поэтому в начале заболевания кашель сухой, надсадный, не приносящий облегчения. По мере развития трахеита и при вовлечении в воспалительный процесс бронхов выделение мокроты увеличивается, она разжижается. При этом кашель становится влажным, более продуктивным и не таким изматывающим, его приступы повторяются реже. Самочувствие пациента существенно улучшается.
Помимо кашля, нередко наблюдаются и другие симптомы при остром трахеите:
- боль, чувство саднения и жжения за грудиной, особенно сильно выраженные после очередного приступа кашля;
- изменение частоты и глубины дыхания;
- повышенная температура тела (обычно до 38°С), что характерно в основном для инфекционного и осложненного трахеита;
- головные боли;
- общая слабость, быстрая утомляемость, разбитость и другие признаки общей интоксикации.
Важно знать!
Воспалительный процесс при трахеите нередко распространяется на соседние участки дыхательной системы, ведь между ними нет четкой границы, слизистая оболочка плавно переходит из одного отдела респираторного тракта в другой. Стекание мокроты или ее заброс вверх при кашле способствуют раздражению тканей и распространению возбудителя.При вовлечении в воспаление бронхов развивается трахеобронхит. Это сопровождается ухудшением состояния пациента: у него повышается температура тела, учащаются приступы кашля, боль в грудной клетке становится сильнее, может появиться одышка.Если же трахеиту сопутствует ларингит, нужно быть готовым к осиплости или даже временной потере голоса. А при сопровождающем отеке подскладочного пространства гортани (оно находится примерно под голосовыми связками) может развиться острая дыхательная недостаточность с затруднением вдоха и чувством страха.
Как помочь ребенку справиться с кашлем?
Соблюдайте правила приема муколитиков
Не давайте ребенку муколитики перед сном. 18:00 – это время последнего приема муколитического средства, так как до отхода ко сну нужно успеть провести дренаж легких.
Применять препарат непосредственно перед сном нельзя, так как в положении лежа начинается активное отхождение мокроты, появляется кашель, ночь проходит в беспокойстве как для ребенка, так и для взрослого, который ухаживает за ним.
Проводите регулярный дренаж легких
Помните, кашлевой рефлекс у детей развит не так хорошо как у взрослых! Малышу нужно помочь откашляться
После приема муколитиков (через 30—60 минут) важно организовать дренаж легких. Можно попросить ребенка откашляться, сделать с ним дыхательную гимнастику, надувать воздушные шарики, пускать мыльные пузыри, громко петь, попрыгать, посмеяться, сделать ему перкуссионный массаж
Во время такого массажа возникает вибрация бронхов, мокрота отделяется от внутренней поверхности бронхов и легче откашливается.
Как сделать ребенку лечебный массаж7
Легкий массаж можно начинать с самого начала болезни.
1. Положите ребенка к себе на колени вниз животом таким образом, чтобы его грудь и голова оказались опущенными относительно ног и нижней половины туловища. Можно подложить плотную подушку или валик.
2. В первую очередь массируйте спину, применяя поглаживание, растирание подушечками или костяшками согнутых пальцев, «пиление» ребром ладони. Поглаживания проводите от позвоночника по ходу ребер. После этого применяйте так называемое граблеобразное растирание, то есть массаж подушечками разведенных пальцев.
3. Когда кожа покраснеет, можно переходить к массажу груди. Массируйте грудную область легкими движениями. Поглаживания следует выполнять от центра грудной клетки в направлении надключичных ямок и от середины груди в стороны и вниз к подмышечным впадинам. Затем проведите граблеобразное растирание по межреберным промежуткам, не затрагивая при этом область грудины.
4. Применяйте вибрационные движения (похлопывания ладонью, легкие постукивания) в направлении от нижних участков грудной клетки к верхним, «выталкивая» мокроту. Постукивания нужно выполнять ритмично и быстро.
5. Чередуйте поглаживание и постукивания, старайтесь не вызывать у ребенка неприятных ощущений.
6. Общая продолжительность массажа – от 2 до 6 минут, частота — до 10 раз в день.
ВАЖНО! Противопоказаниями к проведению массажа у ребенка с ОРВИ являются высокая температура тела, сердечно-сосудистая или дыхательная недостаточность, неудовлетворительное общее состояние малыша. Помните о том, что поставить правильный диагноз и выбрать необходимое лечение может только специалист
Причины аллергии на коже у ребенка
Ученые продолжают проводить исследования в отношении того, почему именно развиваются аллергические реакции. При этом они уже четко могут выделить ряд факторов, значительно повышающих риск возникновения патологии как у взрослых, так и у детей:
- предрасположенность, заложенная на генетическом уровне;
- склонность к частым респираторным заболеваниям;
- неблагоприятная экологическая обстановка того региона, где проживает ребенок;
- постоянные попытки родителей создать для своего ребенка «стерильные условия» проживания;
- ранний отказ от лактации, слишком раннее и неконтролируемое введение прикорма.
Непосредственно аллергическая реакция развивается при проникновении в детский организм аллергенов, которые выступают веществами раздражителями. Они могут попадать в организм одним из способов: пероральный (ребенок потребляет их с пищей, питьем или лекарствами), респираторный (малыш вдыхает аллергены), контактный (ребенок напрямую соприкасается с раздражителем).
У детей, которым еще не исполнился один год, развитие патологического состояния прежде всего провоцируют пищевые аллергены: коровье молоко, яйца, рыба, злаковые, овощи и оранжевые или красные фрукты.
У детей постарше и у взрослых лиц в ответе за аллергию на коже выступают другие раздражители:
- бытовые (пыль, скапливающаяся на различных предметах в доме, пылевые клещи);
- пыльцевые (пыльцевые зерна различных трав, деревьев и злаковых культур);
- животные аллергены (частицы кожного покрова, шерсть, протеины, вырабатываемые сальными или слюнными железами);
- грибковые (плесневые или дрожжевые грибы);
- бактериальные (токсины, продуцируемые золотистым стафилококком).
Уязвимость детских организмов перед воздействием аллергенов повышают: ухудшающаяся экологическая обстановка, изменение климатических условий, несбалансированное питание, злоупотребление лекарственной терапией (бесконтрольное употребление антибактериальных средств и НПВС), гиподинамия, частая подверженность стрессовым ситуациям.
Важно! В том что у ребенка формируется непереносимость определенных веществ большую роль играет наследственный фактор. В большинстве случаев склонность к атопии передается от родителей.
Механизм развития и причины бронхита у детей
У детей бронхит встречается чаще — они больше подвержены ему из-за особенностей строения дыхательной системы и постепенного становления иммунной системы. Узкие дыхательные пути способствуют застою слизи, быстрому распространению инфекции. К тому же у детей сравнительно более слабая дыхательная мускулатура и меньший объем легких, чем у взрослых.
Все причины развития бронхита можно условно разделить на две категории: инфекционные и неинфекционные. К первой группе относят вирусы и, значительно реже, бактерии, еще реже – — грибки или сочетанные инфекции. Самыми распространенными источниками воспаления бронхов являются респираторно-синцитиальные вирусы, грипп и парагрипп, аденовирусы, риновирусы. Бактериальная инфекция часто развивается на фоне ОРВИ.
К основным бактериальным агентам относят стрептококки, стафилококки, гемофильную палочку, микоплазмы и пр. Значительно реже присоединяется грибковая инфекция, обычно речь идет о грибах рода Кандида.
Основная причина развития инфекции — снижение защитных сил: здоровый организм справляется с инфекционным агентом, но при ослаблении местного или общего иммунитета со своими задачами он справляется хуже, в результате развивается воспаление. К факторам, ослабляющим защиту, относят следующие:
- переохлаждение;
- дефицит витаминов в рационе;
- длительная антибиотикотерапия;
- недавно перенесенные инфекции или операции;
- умственное или физическое перенапряжение;
- эмоциональный стресс и др.
Инфекционный бронхит развивается на фоне заражения воздушно-капельным или бытовым путем, при близком контакте ребенка с носителем инфекции или через общие предметы гигиены, игрушки и пр.
Неинфекционные причины бронхита у детей — это главным образом токсическое воздействие определенных факторов или аллергия.
Аллергический бронхит развивается на фоне аллергической реакции. Самыми распространенными аллергенами выступают ингаляционные вещества — пыльца растений, шерсть питомцев, пыль, летучие химические вещества и пр. Такая форма болезни может развиваться у детей с атопическим дерматитом, пищевыми аллергиями, астмой аллергической природы, диатезом в анамнезе.
Токсический бронхит возникает под влиянием неблагоприятных факторов — табачного дыма, загрязнений воздуха, химических веществ, строительной пыли и пр.
Причины трахеита
Как правило, трахеит имеет инфекционное происхождение, и вызывается вирусами, бактериями или грибами. Возможно развитие трахеита аллергического происхождения. Чаще всего причиной трахеита являются вирусы (ОРВИ).
Респираторная инфекция (ОРВИ) атакует верхние дыхательные пути. Чтобы попасть глубже, ей нужно проделать более длительный путь, а значит, концентрация возбудителей заболевания там оказывается ниже. Но если заболевание развивается бурно, очаг воспаления распространяется все шире. Как говорят, инфекция «спускается» по дыхательным путям. Так трахеит присоединяется к риниту и фарингиту (ринофаринготрахеит) или к ларингиту (ларинготрахеит). Довольно часто трахеит наблюдается при гриппе.
Инфекция может спуститься ниже трахеи – в бронхи. Если воспалительный процесс присутствует и в трахее и в бронхах, то такая разновидность заболевания называется трахеобронхитом.
Различают острый (до 2-х недель) и хронический трахеит. При хроническом трахеите заболевание проявляется в виде периодов обострений, которые сменяются периодами ослабления или временного исчезновения симптомов.
Почему возникает острый трахеит?
Инфекция
К развитию заболевания чаще всего приводят вирусные инфекции – грипп и другие вирусы, поражающие респираторный тракт и дыхательную систему. Возбудителями могут выступать и бактерии: пневмо-, стрепто-, стафилококки и прочие. Нередко встречается так называемая микст-инфекция, когда воспаление обусловлено несколькими различными возбудителями сразу. При этом чаще всего бактериальная инфекция является вторичной, она осложняет течение ОРВИ.
Неинфекционные факторы
Острый трахеит у взрослого может иметь и неинфекционную природу, хотя это встречается реже.
- Механические травмы. Травматический трахеит возможен при попадании в дыхательные пути инородных тел, например в результате недостаточно аккуратного проведения эндоскопического исследования бронхиальной системы и интубации трахеи во время операционного наркоза.
- Термические воздействия – вдыхание холодного или (реже) очень сухого раскаленного воздуха. При этом ключевым моментом в развитии воспаления является не раздражение стенок трахеи, а возникающий в них спазм сосудов. Это приводит к нарушению функционирования желез в стенках трахеи и снижению защитной функции ее слизистой оболочки.
- Химические ожоги, которые возникают при вдыхании испарений от щелочных или кислотных средств. Это могут быть агрессивная бытовая химия, промышленные отходы, лакокрасочные изделия, продукты нефтепереработки, химические реактивы. Такой трахеит протекает особенно тяжело.
- Раздражение слизистой оболочки дыхательных путей загрязненным, запыленным или чрезмерно сухим воздухом. Особое значение имеет табачный дым, в том числе при пассивном курении.
- Аллергическая реакция в ответ на попадание в дыхательные пути индивидуально значимых аллергенов. При этом трахеит обычно сочетается с ларингитом, обструктивным бронхитом (полным нарушением проходимости бронхов) или даже с отеком легких.
Иногда трахеит становится профессиональным заболеванием, то есть его появление связывается с вредными факторами на производстве. Поэтому в группе риска находятся работники горячих цехов, ферм, химических и нефтеперерабатывающих производств, а также шахтеры и камнетесы.
Клиническая картина патологии
При обследовании вирус все чаще выявляется у взрослых собак, имеющих признаки острой респираторной инфекции (ринотрахеит), а так же баланопостита, везикулярного вагинита, инфекционного поражения глаз. При этом в 70-80% случаев герпес у собак не имеет характерных признаков. Иногда владельцы собак пытаются показать ветврачу фото, видео состояния собаки, но так диагноз не ставится, нужно очное присутствие питомца в ветеринарной клинике.
Типичные симптомы патологии:
- Расстройство работы ЖКТ (понос, рвота).
- Обильная саливация (слюни).
- Поражение ЦНС (судороги).
- Язвочки, «болячки» на слизистой половых органов.
У кобелей в виде баланопостита и при открытии крайней плоти видны поражения
слизистой. У сук язвочки видны на внутренней стороне петли.
При сильном поражении ЖКТ, профузном поносе, обильной рвоте
происходит быстрая потеря воды, собака худеет, появляются симптомы
обезвоживания.
У беременных самок происходит рассасывание плодов на ранней
стадии, выкидыши, мертворождение. Щенки от герпеса погибают очень быстро, через
12-36 часов от начала первых симптомов недомогания. Особенно опасен герпесвирус
для молодняка 1-3 недель. После 6 мес. и при своевременном обращении владельца
собаки к ветеринарному врачу, гибель щенков наступает редко.
Не исключено
лихорадочное состояние, повышение температуры тела до 40С и выше.
Поражение вирусом верхних дыхательных путей выражается
симптомами ринита, бронхита, а при осложнениях – признаками воспаления легких
(катаральная бронхопневмония).
Если герпесвирус затрагивает слизистую пасти, развивается
стоматит, при переходе на конъюнктиву – конъюнктивит. Кожные поражения
выглядят как опоясывающий лишай, скопление пузырьков с признаками сильного
зуда. А при повреждении, лопании высыпаний, присоединяется вторичная инфекция,
развивается дерматит с гнойным отделимым, алопециями, мокнутиями.
В этом случае герпес у собак на фото схож со многими кожными патологиями иного генеза, в том числе аллергическими реакциями, системными заболеваниями. Поэтому собаку нужно обязательно показать ветеринарному врачу, чтобы выявить истинную причину болезни.
Важно! После
переболевания собака остается вирусоносителем с латентным течением патологии.
Видимых симптомов нет, но питомец является носителем вируса, способным
передавать герпесвирус другим особям
Как помочь при кашле у грудничка без повышенной температуры
Если ребенок кашляет часто и это мешает ему дышать и употреблять пищу – необходима помощь врача-педиатра. При редких приступах необходимо попытаться найти причину проявления кашлевого рефлекса из вышеперечисленных и :
- возьмите малыша на руки и успокойте его;
- освободите его грудную клетку от тесной одежды;
- дайте ребенку теплой воды;
- обеспечьте в комнату доступ свежего воздуха, погуляйте с ребенком на улице;
- при наличии большого количества слизи и корок в носу у ребенка их необходимо аккуратно убрать мягкой салфеткой и аспиратором.
Кормящей маме стоит пересмотреть свое питание, стараться чаще делать влажную уборку в комнате малыша, не включать на полную мощь батареи в холодное время года и пользоваться увлажнителем воздуха.
В случае заболевания малыша ОРВИ необходимо подключать противовирусную терапию.
Симптомы сухого кашля у детей при различных заболеваниях дыхательных путей
Сухой детский кашель сигнализирует о том, что дыхательные пути не освобождаются от мокроты, а значит, происходит ее застой, который может привести к бронхиту или пневмонии. Распознать его легко: першение в горле, невозможность откашляться, приступы сухого кашля у ребенка, которые повторяются снова и снова. Такой кашель усиливается в теплой комнате и непосредственно после того, как малыш ложится спать.
ОРЗ и ОРВИ
При ОРЗ, ОРВИ сухой непродуктивный кашель причиняет ребенку много страданий. Может повышаться температура до высоких значений, и тогда родителям приходится вызывать неотложную помощь, чтобы нормализовать состояние малыша. Сухой кашель раздражает слизистую глотки, от него повышается давление.
- ломотой в теле;
- головными болями;
- расстройством стула;
- насморком;
- осиплостью голоса;
- увеличением глоточных миндалин;
- заложенностью носа;
- повышением температуры;
- увеличением аденоидов;
- ознобом, признаками лихорадки;
- потерей аппетита;
- покраснением горла, появлением белого налета на языке.
Чем младше ребенок, тем сложнее он переносит вирусные инфекции наподобие ОРВИ и ОРЗ, которые без лечения могут осложняться болезнями верхних дыхательных путей, протекающими, как правило, хронически, с частыми обострениями и упорным кашлем. Вылечить его бывает довольно сложно. Каждый родитель стремится помочь своему ребенку, приобретая средства от сухого кашля у детей, но с медикаментами лучше не шутить. Назначать их должен только врач.
Бронхиты и трахеиты
Трахеит и бронхит — распространенные осложнения ОРЗ, гриппа, ОРВИ и других вирусных инфекций. Иногда заболевания протекают самостоятельно, но это случается редко. При трахеите инфекционные возбудители вызывают воспаление трахеи — трубочки, соединяющей бронхи и гортань. Кашель при этом заболевании сухой, мучительный, усиливается ночью и утром. Температура остается в пределах нормы, могут возникать боли за грудиной.При бронхите кашель сухой обычно первые дни болезни, а потом он становится влажным, и мокрота начинает активно отходить. Дополнительно у ребенка наблюдаются насморк, першение в горле, головные боли, слабость, повышенная утомляемость.
Ларингит и фарингит
При ларингите (воспаление слизистой гортани) кашель у ребенка сухой, приступообразный и мучительный, мокрота плохо отделяется из-за ее повышенной вязкости. При этом может развиться саднение в горле, нередко появляется головная боль. При обострении ларингита температура тела часто повышается, миндалины могут быть отечными и красными, как и голосовые связки.Фарингит (воспаление глотки) протекает с сухим кашлем, покраснением задней стенки глотки, повышением температуры и чувством першения в горле. Мокрота в большинстве случаев не выделяется, если только заболевание не протекает на фоне других инфекций.
Особенности детского бронхита
У детей нередко наблюдаются такие виды бронхита, как аллергический или токсический. Симптомы этих форм болезни могут отличаться. В первом случае симптомы начинают проявляться, как правило, после контакта с аллергеном: пыльцой растений, шерстью животного, пылью и пр. Обычно кашель сухой, без мокроты, а температура тела сохраняется в пределах нормы или длительно держится на уровне до 38 °C.
При токсическом бронхите симптомы развиваются после контакта с химическим веществом в воздухе, загазованном или, например, содержащем табачный дым. Дыхание при этом жесткое, кашель непродуктивный, а температура тела повышается незначительно. Ребенок может жаловаться на головокружение.