Структура сна
- REM-сон (парадоксальный сон или стадия быстрых движений глаз) данная стадия наступает примерно через 85-90 минут после того как вы заснули и длиться примерно 10-15 минут. Во время этого периода, активность головного мозга возрастает, и вы можете видеть сны. REM-сон может появляться с периодичностью от 3 до 5 раз за время сна.
- Медленный сон (ортодоксальный сон) данная стадия сна наступает сразу после засыпания и длится в течение 80-90 минут. Медленный сон в свою очередь состоит из 4х стадии:
- 1я стадия – обычно наступает после засыпания и длится примерно 5-10 минут. Во время этого периода ваши мышцы расслабляются и ваш сон может быть очень легко нарушен в течении этого периода. Также в этом периоде сна могут появляться ощущения падения, это называется «гипногогическое подергивание»
- 2я стадия (легкий сон) – во время этого периода движение глаз останавливается, пульс замедляется, а температура тела снижается – это необходимая подготовка организма для глубокого сна.
- 3я и 4я стадии (глубокий сон) – во время глубокого сна происходит восстановление организма и укрепление иммунной системы. Во время глубокой стадии разбудить человека довольно сложно, но если разбудить человека в этот период сна или по какой-либо причине он сам проснется то в течении нескольких минут человек будет дезориентирован.
О причинах нарушения сна читайте в статье: Нарушение сна
Pavor nocturnes или ночные страхи
Pavor nocturnus или ночные страхи возникают примерно через 90 минут от момента засыпания, в стадии 3 или 4 NREM сна. Ребенок внезапно садится и начинает безудержно кричать. Может пройти до 30 минут с тем, чтобы он успокоился и снова заснул. Это сопровождается тахикардией, учащенным дыханием и другими признаками вегетативной активации. Ночные страхи обычно возникают у детей в возрасте от 3 до 8 лет. Их необходимо отличать от ночных кошмаров (Таблица 1). Ночные страхи чаще возникают в периоды стресса или переутомления. Несмотря на их пугающий характер, родителям необходимо удостовериться, что они самокупируются. Надо попытаться выяснить, имеет ли место какая-либо стрессовая ситуация в жизни ребенка и убедиться, что у ребенка есть возможности для отдыха и восстановления. Детям, у которых ночные страхи не купируются сами по себе и эти эпизоды крайне разрушительны, можно назначить диазепам (валиум).
Таблица 1. Сравнение ночных страхов и ночных кошмаров
| Фактор | Ночные страхи | Ночные кошмары |
|---|---|---|
| Возраст | От 3 до 8 | Любой возраст |
| Пол | Чаще у мальчиков | Не имеет значения |
| Возникает в фазе сна | NREM | REM |
| Пробуждение | Нет | Да |
| Память на событие | Нет | Да |
| Усиливается при стрессе | Да | Да |
Несколько случайных отзывов
29.03.2021Виктория
Требовать купить маску при заполнении документов? Не самоуправство ли это? В платной клинике, такой расходный материал выдают бесплатно, если вы требуете ее наличие. Ни в одной платной клинике с таким не сталкивалась.
«Маску мы включим в окончательный счёт», сказала администратор))))
25.12.2019Анна
Хочу поблагодарить врача Смирнову Анну Андреевну. Сегодня удалили ребенку два зуба, все прошло замечательно и быстро. Спасибо за ваш профессионализм и подход к работе!
Здравствуйте!
С радостью передадим врачу благодарность от вашего имени.
С уважением, «Эдкарик».
25.11.2015Анонимно
Уважаемые Татьяна и Эдуард, спасибо Вам огромное за замечательную стоматологическую клинику. Персонал всегда вежлив, внимателен, относится с пониманием. Хочу выразить благодарность нашему лечащему врачу Семеновой Марианне Владимировне. Мой сын без ума от нее, всегда ходит на прием с удовольствием и ждет новых посещений. Он профессиональная стоматолог, приятная женщина и жизнерадостный человек. Только такие люди должны работать в детских клиниках.
18.08.2017Анонимно
Неделю назад моему сыну вылечили 7 зубов под общим наркозом. Сказать, что я благодарна за полученный результат, это ничего не сказать. Я бесконечно благодарна доктору Рубанову Сергею Сергеевичу и анестезиологу Шарову Александру Викторовичу за то, с каким профессионализмом, заботой и чуткостью они провели лечение моему ребенку. Все прошло замечательно. Ощущение, что с такими замечательными зубами мой сын и родился. Спасибо! С чистой совестью советую вашу клинику и доктора Рубанова своим знакомым, у кого есть проблемы с детскими зубами.
Смотреть все
Оставить отзыв
В чем заключается скрытая опасность?
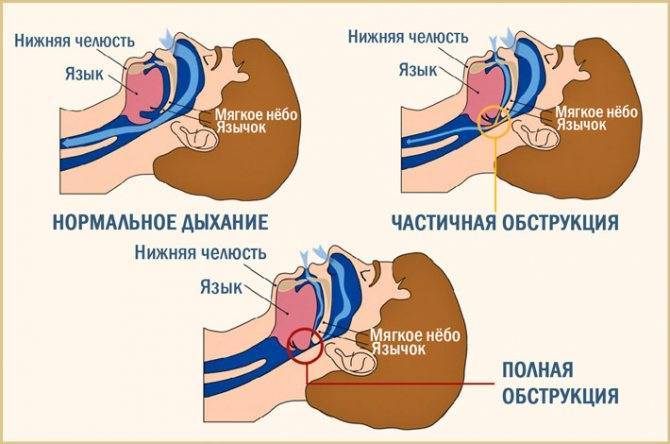
Сам по себе факт появления храпа уже говорит о сужении дыхательных путей, а значит о нарушении воздухообмена и недостаточном поступлении воздуха в легкие ребенка. Негативное влияние храпа выражается в следующих проявлениях:
- Недостаток кислорода в крови (временная гипоксия). Сон не приносит отдыха, вялость и сонливость ребенка, рассеянность внимания и снижения памяти – все это последствия гипоксии.
- Кратковременная остановка дыхания во сне (апноэ). Во время паузы резко снижается концентрация кислорода в периферической системе, после чего следует громкий всхрап. Особенно опасны остановки дыхания на 10 секунд и более.
В обоих случаях в наибольшей степени от кислородного голодания страдает мозг и сердце. Поэтому мы настоятельно рекомендуем показать ребенка врачу, если родители во время сна заметили храп и задержки дыхания.
Если храп является следствием простудного заболевания или аллергии, то он не несет тяжелых последствий для здоровья ребенка. При своевременном обращении к врачу и устранении возбудителя или аллергена, он исчезнет вместе с заболеванием.
Вторичные расстройства сна
Вторичные нарушения встречаются гораздо чаще, чем первичные, и характеризуются нормальными показателями данных полисомнографии. Нарушение паттерна сна часто носит преходящий характер, однако может вызвать серьезные проблемы в семье, если продолжается в течение длительного времени. Наиболее часто встречающимся вторичным расстройством сна являются ночные пробуждения и нежелание засыпать в назначенное время, что чаще всего наблюдается у только начинающих ходить детей и вообще в дошкольном периоде. Хотя 95% новорожденных плачут после ночного пробуждения и требуют родительского внимания для повторного засыпания, к возрасту одного года от 60 до 70% детей могут уже в принципе заснуть вновь самостоятельно
Важной является концепция ассоциаций сна. Ребенок, который укладывается в постель в бодрствующем состоянии и учится засыпать используя комфортные для него меры, как правило, способен успокаиваться сам, если вдруг просыпается посередине ночи
И напротив, ребенок, который засыпает при помощи родителя, например покачиванием или просто благодаря физическому присутствию, может испытывать сложности к самостоятельному засыпанию после ночного пробуждения. В таких случаях родителям можно порекомендовать изменить поведение, перестать укачивать ребенка и т.д., ждать дольше обычного, когда ребенок плачет после пробуждения, пока ребенок постепенно не научится успокаиваться и засыпать самостоятельно.
Проявления
Симптоматика преимущественно определяется основным заболеванием. Наиболее распространенным является простуда:
- малыш часто дышит, нередко ртом;
- носовое дыхание затруднено из-за отека слизистой либо наличия соплей;
- повышается температура;
- отмечается потливость или озноб;
- на фоне лихорадки учащается сердцебиение;
- наблюдаются кашель, сопение, похрюкивание во сне;
- кашлевой рефлекс может быть вызван не только трахеитом, бронхитом или ларингитом, но и затеком слизи из носоглотки;
- возникает ухудшение общего самочувствия (сонливость, вялость, раздражительность).
Нередко выявляется закономерность между возрастом пациента и проявлениями патологии. Чем меньше ребенок, тем выраженнее интоксикационный синдром с сопутствующим учащением пульса и дыхания.
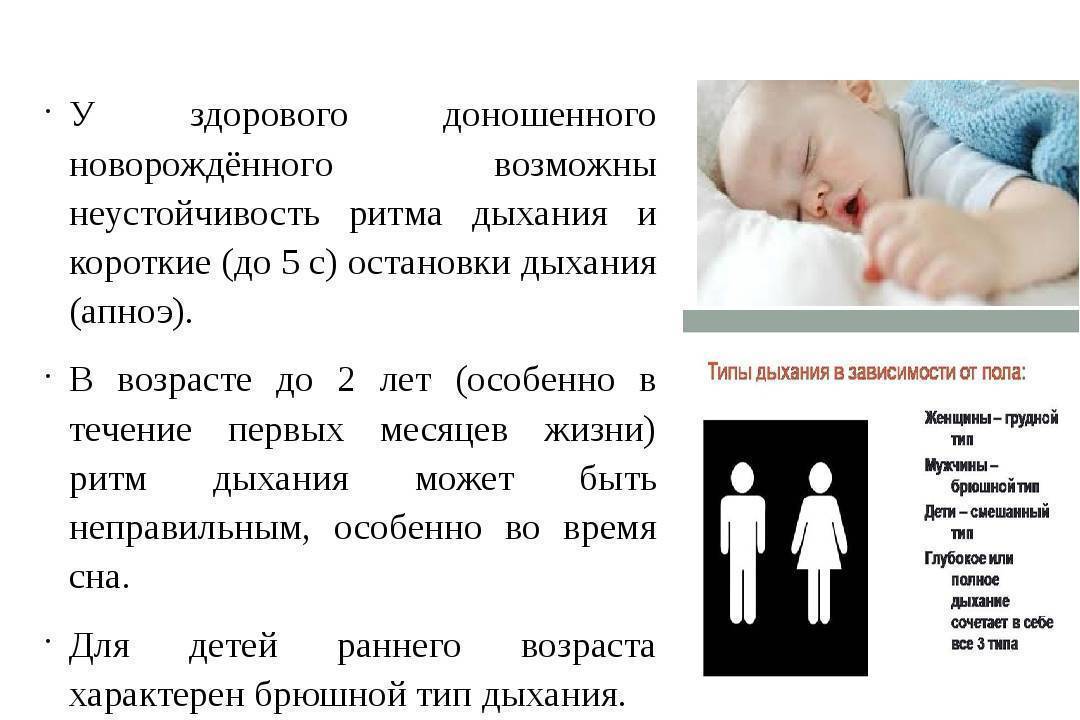
Особенности дыхания малыша
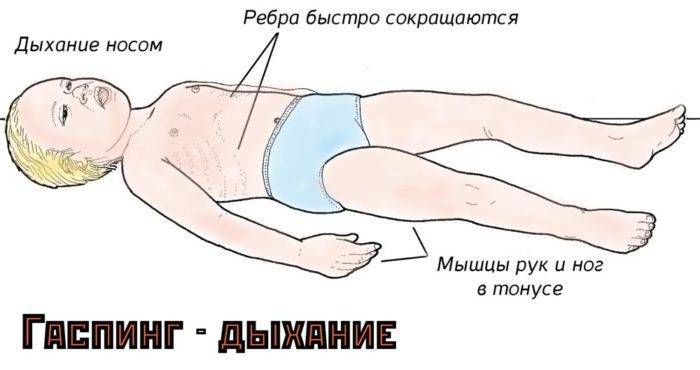
Для малыша типичен брюшной тип дыхания, когда ребенок вдыхает и выдыхает, его животик активно движется. Все люди рождаются с брюшным типом дыхания, но по мере взросления переходят на грудное дыхание. Также для малышей типичны паузы в дыхании: ребенок может быстро дышать и затем перестает дышать максимум на десять секунд, прежде чем возобновляется нормальное дыхание. Родители, которые постоянно следят за своим ребенком, как он дышит во время сна, могут беспокоиться об этом, но это абсолютно нормально. Такая картина дыхания называется периодическим дыханием.
Дыхание у малыша может сопровождаться звуками. Маленькие дети могут дышать только через нос. Небольшие носовые ходы и наличие слизи могут сделать дыхание ребенка немного шумным, с «похрюкиванием». Некоторый шум при дыхании даже без насморка является обычным явлением. Если блокировка носовых ходов из-за скопившейся слизи серьезная, тогда малыш будет чихать. Это естественный рефлекс, чтобы очистить нос.
Диагностика и ее трудности
Выявить болезнь у ребенка сложнее, чем у взрослого. Причиной является то, что дети, особенно самого младшего возраста, не могут точно и правильно описать свое состояние. При этом диагностика тем труднее, чем умереннее симптоматика и дискомфорт, испытываемый пациентом.
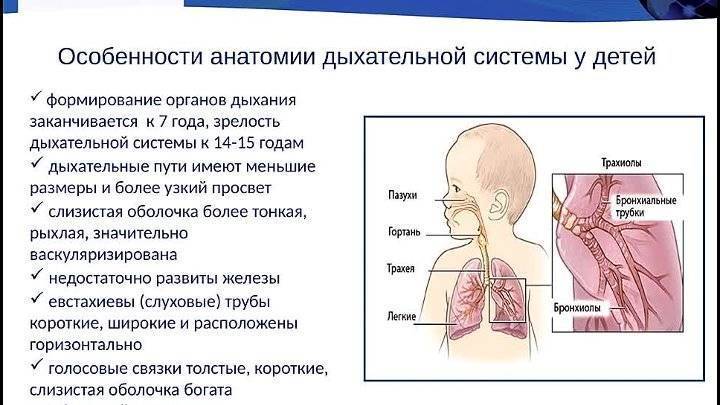
Трудность связана и с особенностью строения бронхов у малыша. До пяти лет они имеют более узкий просвет, а у ребенка в целом менее развиты мышцы. Из-за этого главные проявления болезни – это активный отход густой мокроты и отек слизистой, а не удушье или бронхоспазм. На основе этого бронхиальную астму часто путают с ОРВИ и другими аналогичными заболеваниями не только родители, но и врачи. Зачастую заболевание прогрессирует несколько лет, прежде чем его верно диагностируют.
В целом для диагностики астмы важны следующие главные параметры:
- наличие симптоматики (свистящий хрип, одышка, кашель, ощущение нехватки воздуха и заложенности грудной клетки);
- обратимость приступов;
- чрезмерная активность бронхов;
- локальные воспалительные процессы.
У маленьких детей не всегда возможно объективно оценить все эти параметры
Поэтому наибольшее внимание уделяется:
- сбору анамнеза ребенка и его семьи. Принимают в расчет предрасположенность, частые простудные симптомы, наличие атопического дерматита, аллергии на продукты питания, аллергического насморка;
- анализу симптоматики – ее наличию и интенсивности;
- физиологическим обследованиям (исследование функции легких – пикфлоуметрия, определение их объема, измерение уровня сопротивляемости бронхов и др.);
- лабораторным исследованиям (в первые два года жизни у детей и без астмы часто встречаются кашель и свистящее дыхание, поэтому подтверждение наличия специфических антител к аллергенам может служить поводом для постановки диагноза «бронхиальная астма»);
- пробному лечению в течение 2-3 месяцев – если на фоне него наступает улучшение, а без него – новое ухудшение, это позволяет говорить о наличии астмы;
- рентгенографии грудной клетки – она не дает возможности диагностировать бронхиальную астму, но исключает ряд других похожих заболеваний.
Также проводится дифференциальная диагностика для исключения болезней, сопровождающихся свистящими хрипами: врожденных аномалий, инфекций, механических факторов, например, наличия инородного тела в бронхах.
Причины патологии
В группе риска – недоношенные младенцы. Основная причина апноэ у детей, появившихся на свет раньше времени – недоразвитость центров дыхательной регуляции. По мере созревания ЦНС приступы обычно сходят на нет. У доношенных младенцев, а также малышей старше 1 года приступы, в основном, возникают из-за обструкции дыхательных путей в силу врождённых или приобретённых заболеваний. Самая распространенная причина ОАС – гипертрофия аденоидов. Среди прочих:
- ожирение;
- ДЦП;
- синдром Дауна;
- гипертрофия миндалин;
- врождённые аномалии развития дыхательных путей;
- другие заболевания, провоцирующие сужение просвета дыхательных путей.
Частое и затрудненное дыхание
Затруднение вдоха и/или выдоха может сочетаться с тахипноэ и носит название одышки. Этот симптом сопровождает множество бронхо-легочных и сердечных заболеваний.
Причины нарушений:
Отек гортани при инфекциях (истинный и ложный круп), заглоточный абсцесс или инородное тело верхних дыхательных путей. Пациент не может сделать спокойный вдох. На фоне учащенного дыхания отмечается втяжение податливых мест в области грудной клетки. Раздуваются крылья носа. Кожа бледнеет
Обращает на себя внимание неестественного цвета носогубный треугольник. Все укладывается в картину инспираторной одышки.
Бронхиальная астма, обструктивный бронхит, бронхиолит
Затрудняется выдох. Грудная клетка «раздута», дыхательные движения мало или практически незаметны. Больному не хватает воздуха. Принимается вынужденное положение сидя или полусидя с опорой на руки. В зависимости от тяжести, проявления варьируют от минимальных до выраженных (ребенок задыхается). Меняется окраска кожных покровов (бледная, бледно-цианотичная). Одышка квалифицируется как экспираторная.
Пневмонии, простые бронхиты, плевриты. Сердечная недостаточность. Сочетает разные признаки. Проявляется смешанной одышкой.
У маленьких детей затруднение состоит в невозможности малыша оценить свое состояние и пожаловаться. Внимательное отношение позволяет своевременно заподозрить ухудшение и начать оказание помощи.
Появление учащенного дыхания должно рассматриваться в совокупности всей картины. При хорошем самочувствии, активности ребенка, отсутствии отклонений со стороны других органов нет причин для беспокойства. Возникновение раздражительности, плохой сон, ухудшение в познавательной и учебной деятельности становятся поводом для углубленного внимания. Подозрительным станет изменение цвета кожи и слизистых вместе с увеличением частоты дыхания. Приобретение синюшного оттенка с одышкой указывает на болезни сердца или легких.
Тахипноэ при простудных заболеваниях проходит совместно с нормализацией температуры. Поэтому при ОРВИ использование ибупрофена или парацетамола вместе с обильным питьем улучшает состояние и нормализует жизненные показатели пациента
В состоянии психоэмоционального возбуждения важно переключить внимание ребенка, напоить чаем или дать что-то рассосать или погрызть
Многие родители переживают из-за того, что новорожденный часто дышит во сне
Очень важно контролировать этот процесс, ведь во сне ребенок может принять неудобную позу или случайно накрыть себя простынкой, закрыв при этом доступ для кислорода. Многих родителей беспокоит частое дыхание во сне их новорожденного малыша
Что это такое, каковы причины подобного состояния?
Как отличить сопение от храпа?
Родителям следует различать эти два схожих понятия, так как иногда они воспринимают сопение за храп. Сопение появляется в результате того, что высушиваются слизистые оболочки полости носа и носоглотки, образуя в них корочки. По этой причине прохождение воздуха через носовые ходы может вызывать свистящие звуки, то есть сопение.
Это может происходить по причине жаркого климата или слишком сухого воздуха в детской комнате и легко устраняется при помощи увлажнения воздуха и промывания носа.
Храп – это результат расслабления мягких тканей глотки или гортани, что вызывает их вибрацию и появление характерных гортанных звуков. Причин появления храпа несколько, мы их рассмотрели выше: от банального ринита до различных анатомических патологий, которые не устранить путем проветривания комнаты или промыванием полости носа.
Кроме того, сопение может наблюдаться на протяжении всего сна, вне независимости от его фаз, тогда как храп проявляется только на стадии глубокого сна. Таким образом, различия между храпом и сопением очевидны. Они заключаются:
- в механизме звукоизвлечения;
- природе происхождения (причинах появления);
- длительности и фазе проявления.
Каковы причины учащенного дыхания?
Теперь следует выяснить, отчего же новорожденный малыш часто дышит во сне. Когда во время сна у ребенка тяжелое дыхание со свистом и хрипотцой, то не нужно откладывать поход к врачу. Причиной этого может быть бронхит или пневмония. Открытый рот может означать забитость носовых проходов. Это, пожалуй, самая распространенная причина. Как только малыш пробудится, нужно прочистить ему носик и после этого смазать кремом или вазелином. Если же данная процедура не помогла и дышится ребенку все так же тяжело, следует обратиться к врачу-отоларингологу. Если младенец спит, открывая при этом ротик, то следует измерить температуру тела: она может быть повышена. А если заметна сильная отечность, то это может быть сигналом о сердечной патологии.
Кроме того, во сне у новорожденного могут наблюдаться изменения в темпе дыхания. В таком случае не стоит волноваться. Это происходит по причине излишней рефлекторной активности ребенка во сне.
Подтверждено, что множество болезней у ребенка обычно развивается до годика, поэтому стоит внимательно отнестись к процессу его дыхания. Это, прежде всего, поможет предотвратить возможные патологии и позволит развиваться организму без каких-либо осложнений.
Что могут сделать мать и отец
Ночные истерики у ребенка 2 лет — это явление нормальное. В большинстве случаев, к 4–5 годам кошмары и страхи проходят сами, без профессиональной помощи. Но если ночные истерики часто повторяются, они продолжительны, наполнены тревожностью, паникой, нужно задуматься о нездоровом состоянии чада. Что могут сделать родители?
Проанализировав возможные причины кошмаров, важно максимально устранить все возможные риски. Ребенок должен расти в тишине и спокойствии
Атмосфера в семье — это основа, на которой строится психическое здоровье ребенка.
Близкие люди малыша также должны:
Нормализовать дневной режим.
Уменьшить время на просмотр телевизора, особенно в вечернее время.
Уделять ребенку больше внимания (важными для психического здоровья будут совместные игры, прогулки, занятия).
Давать ребенку высыпаться и не создавать условий для переутомления (особенно важно для детей в возрасте до 3 лет).
Детское воображение не имеет границ. Ребенок может сам придумать себе объекты страха, увериться в их существовании и использовать их против себя. Помочь беспокойному чаду можно тем же оружием
Силы малыша важно направить не на создание новых пугающих образов, а на их разрушение
При уже имеющейся проблеме важно войти в контакт с малышом и сделать так, чтобы он сам поведал своему родителю о волнующих его проблемах. Когда опасность будет установлена, нужно помочь своему чаду преодолеть собственные страхи
Работа с воображением может быть разной.
Чтобы малыш не просыпался по ночам, не будоражил сонных родителей своими истерическими приступами, важно правильно обустроить пространство его комнаты. Все здесь должно быть создано для сна и отдыха
Как бы ни проводилась работа с воображением, на дому или же с помощью специалистов, малышу ничего не должно мешать спать:
- Позаботьтесь о шумоизоляции комнаты.
- Проветривайте комнату регулярно, поддерживайте в ней температуру воздуха 18–20°C.
- Используйте постельное белье только из натуральных тканей. Приветствуются принадлежности с изображением любимых персонажей сказок и мультфильмов или ткани пастельных, светлых цветов.
- Позаботьтесь о безопасности спального места, а также об освещенности комнаты. На мебели не должно быть острых выступов, должен быть установлен ночник.
- Отправляйте малыша спать с любимой игрушкой. Даже такая мелочь может защитить ребенка от проявления его страхов.
Если комната родителей находится далеко от детской, важным будет приобретение радионяни. Такое устройство бесценно для родителей маленьких детей, т. к. позволяет своевременно узнавать о ночных пробуждениях чада и реагировать на них.
Как следить за дыханием новорожденного
Чтобы самостоятельно отслеживать частоту респирации, родителям предлагается использовать электронные устройства. Выбор обычно падает на радионянь. При помощи этих аппаратов, которые работают в основном на радиоволнах, мать и отец услышат ребенка даже из другой комнаты.

Устройства с использованием иной технологии – DECT – имеют больший радиус действия (до 300 метров).

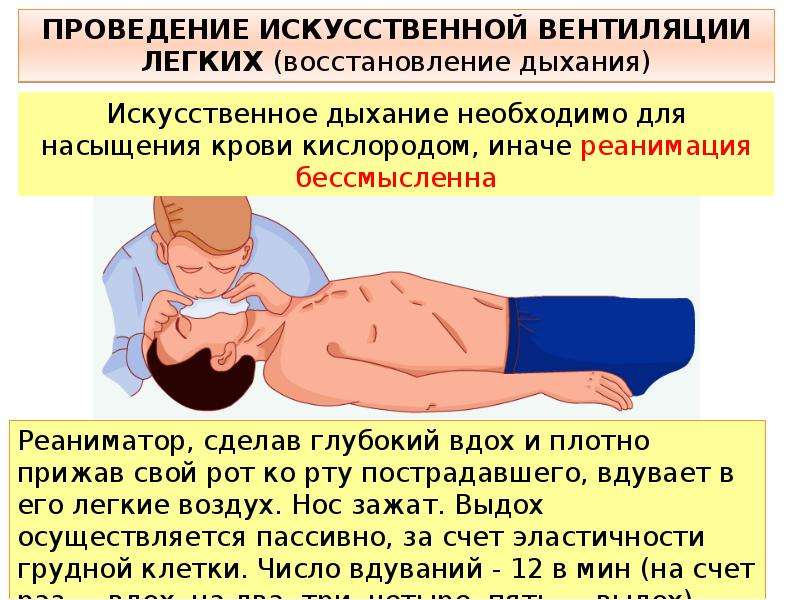
Еще одна вещь, подходящая для отслеживания респирации – монитор дыхания. Прибор контролирует частоту вдохов и выдохов. В случае если пауза между ними от 20 секунд и выше, монитор дыхания подает сигнал. Благодаря таким устройствам можно спасти малыша от серьезных приступов и синдрома внезапной детской смерти.

Некоторые мониторы выпускаются как отдельный прибор, другие же совмещены с электронными нянями. Их удобно вешать над кроватью ребенка, ставить на полках в детской и даже вешать на памперс. Часть устройств соединена с датчиком движения, благодаря этому родители смогут следить за перемещениями младенца.
Принципы лечения насморка
Главная задача врача-отоларинголога выявить и устранить первопричину, которая вызвала нарушение носового дыхания, а также купировать симптомы воспаления. В зависимости от этиологии заболевания применяется различный подход к лечению:
- При рините, вызванном попаданием аллергена на слизистую оболочку полости носа, необходим прием антигистаминов или кортикостероидов местного действия, а также полное исключение раздражающего фактора.
- При вирусной природе происхождения насморка ребенку будут назначены противовирусные и иммуномоделирующие препараты, промывание полости носа антисептическими растворами.
- Бактериальный ринит устраняется противовоспалительными и антибактериальными средствами в форме капель или спреев и, при необходимости, прием жаропонижающие средств.
Напоминаем родителям, что сосудосуживающие капли необходимо применять не чаще 2 раз в день и не более 5 дней в общей сложности. Злоупотребление ими разрушает местный иммунитет полости носа и превращает вирусный насморк в затяжной медикаментозный ринит, который впоследствии очень сложно вылечить.
В комплексе с медикаментозным лечением успешно применяются физиотерапевтические процедуры, такие как ингаляции, УФО и УВЧ-терапия. Прием поливитаминных препаратов и прогулки на свежем воздухе помогут укрепить общий иммунитет и быстрее восстановить носовое дыхание.
Нарколепсия
Нарколепсия нехарактерна для детского возраста, хотя может встречаться у подростков. Основным симптомом, как и у взрослых, является повышенная дневная сонливость. Очевидно, что это может создавать сложности в процессе обучения. У детей катаплексия или гипнагогические галлюцинации встречаются значительно реже, чем у взрослых. Вначале ребенок начинает испытывать сложности при утреннем пробуждении. После пробуждения может отмечаться некоторая спутанность, ребенок может быть даже агрессивным в словах и поступках. Диагноз может быть довольно трудным, начальная полисомнография может быть нормальной. Если диагноз остается под сомнением, показаны повторные полисомнографии. Таким детям может помочь регулярный короткий дневной сон. Иногда может потребоваться медикаментозная стимуляция. Поскольку это пожизненное заболевание с повышенной смертностью, дети с нарколепсией должны находиться под контролем специалиста-сомнолога.
Частое и затрудненное дыхание
Затруднение вдоха и/или выдоха может сочетаться с тахипноэ и носит название одышки. Этот симптом сопровождает множество бронхо-легочных и сердечных заболеваний.
Причины нарушений:
Отек гортани при инфекциях (истинный и ложный круп), заглоточный абсцесс или инородное тело верхних дыхательных путей. Пациент не может сделать спокойный вдох. На фоне учащенного дыхания отмечается втяжение податливых мест в области грудной клетки. Раздуваются крылья носа. Кожа бледнеет
Обращает на себя внимание неестественного цвета носогубный треугольник. Все укладывается в картину инспираторной одышки.
Бронхиальная астма, обструктивный бронхит, бронхиолит
Затрудняется выдох. Грудная клетка «раздута», дыхательные движения мало или практически незаметны. Больному не хватает воздуха. Принимается вынужденное положение сидя или полусидя с опорой на руки. В зависимости от тяжести, проявления варьируют от минимальных до выраженных (ребенок задыхается). Меняется окраска кожных покровов (бледная, бледно-цианотичная). Одышка квалифицируется как экспираторная.
Пневмонии, простые бронхиты, плевриты. Сердечная недостаточность. Сочетает разные признаки. Проявляется смешанной одышкой.
У маленьких детей затруднение состоит в невозможности малыша оценить свое состояние и пожаловаться. Внимательное отношение позволяет своевременно заподозрить ухудшение и начать оказание помощи.
Появление учащенного дыхания должно рассматриваться в совокупности всей картины. При хорошем самочувствии, активности ребенка, отсутствии отклонений со стороны других органов нет причин для беспокойства. Возникновение раздражительности, плохой сон, ухудшение в познавательной и учебной деятельности становятся поводом для углубленного внимания. Подозрительным станет изменение цвета кожи и слизистых вместе с увеличением частоты дыхания. Приобретение синюшного оттенка с одышкой указывает на болезни сердца или легких.
Тахипноэ при простудных заболеваниях проходит совместно с нормализацией температуры. Поэтому при ОРВИ использование ибупрофена или парацетамола вместе с обильным питьем улучшает состояние и нормализует жизненные показатели пациента
В состоянии психоэмоционального возбуждения важно переключить внимание ребенка, напоить чаем или дать что-то рассосать или погрызть
Многие родители переживают из-за того, что новорожденный часто дышит во сне
Очень важно контролировать этот процесс, ведь во сне ребенок может принять неудобную позу или случайно накрыть себя простынкой, закрыв при этом доступ для кислорода. Многих родителей беспокоит частое дыхание во сне их новорожденного малыша
Что это такое, каковы причины подобного состояния?

Совместный сон
Совместный сон – это термин, который относится к родителям и детям, которые спят в одной постели. Многие эксперты неодобрительно относятся к такой практике из-за озабоченности возможными сексуальными домогательствами или нарушением личностной независимости. Однако статистические исследования не подтверждают достоверно этих опасений. Совместный сон особенно развит в ряде культур, считается, что он способствует чувству безопасности и любви у ребенка. Независимо от вышесказанного, можно утверждать, что частота совместного сна гораздо выше, поскольку родители могут просто не говорить об этом или даже скрывать из-за опасения, что врач неодобрительно отнесется к этому. По разным данным, 33-55% дошкольников и 10-23% школьников спят в одной постели с одним из родителей. Нельзя не учитывать вероятность драматических последствий, не связанных собственно с нарушениями сна. Недавно специальная комиссия в США опубликовала доклад, в котором за 8 лет описаны 515 смертей детей в одной кровати со взрослыми. Примерно каждая четвертая смерть была вызвана механическим сдавлением ребенка взрослым. Три четеврти случаев были вызваны механическими нарушениями кровати, матраса, которые привели к странгуляции и удушению ребенка.