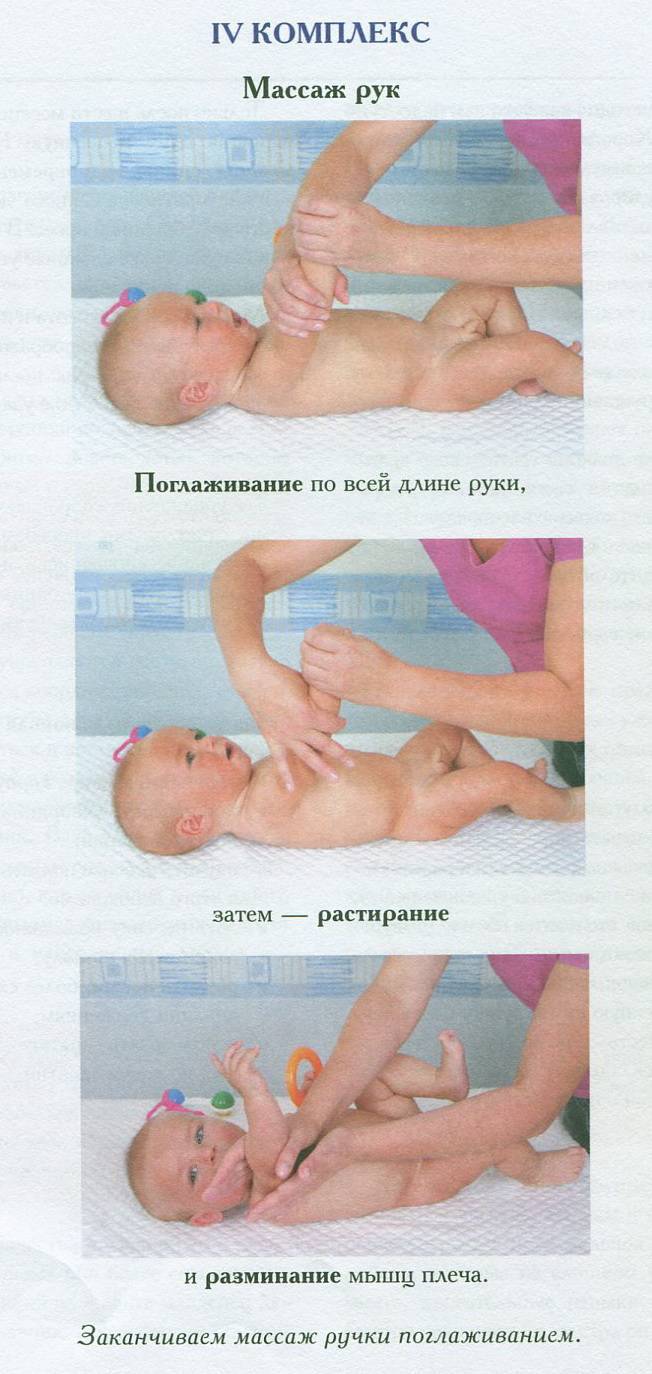
Лечение гипертонуса и гипотонуса мышц у младенцев
Чтобы назначить адекватное лечение гипер- или гипотонуса у малыша, необходимо обратиться к врачу-неврологу, который проведет детальное исследование и назначит комплекс процедур, в которые входят:
- массаж;
- остеопатическое лечение;
- гимнастика;
- плавание;
- физиотерапевтические процедуры, водо- и грязелечение, магнитотерапия, электрофорез, ультразвук, теплолечение;
- препараты, чтобы снять спазмы мышц, витамины, травяные сборы, гомеопатические средства.
Для лечения гипертонуса необходимо снять лишнее напряжение мышц. При несложных формах гипертонуса рекомендуется чередовать ванны с расслабляющими травяными сборами и массаж. Если родители освоили основные приемы массажа, они могут проводить его дома самостоятельно: массажные движения включают поглаживания (при помощи ладоней и обхватываний), легкие растирания, покачивания на фитболе. Ни в коем случае нельзя применять резкие (хлопающие, рубящие) движения, раньше времени помешать малыша в прыгунки и ходунки — все это только усилит мышечное напряжение и нагрузку на позвоночник.
При гипотонусе, наоборот, все вышеназванные «запрещения» являются разрешенными, ведь главная цель массажа — стимуляция работы мышц. Помимо тонизирующего массажа, врач может рекомендовать занятия плаванием и специальные упражнения на фитболе, чтобы привести мышцы в тонус.
Мышечный тонус у грудничка
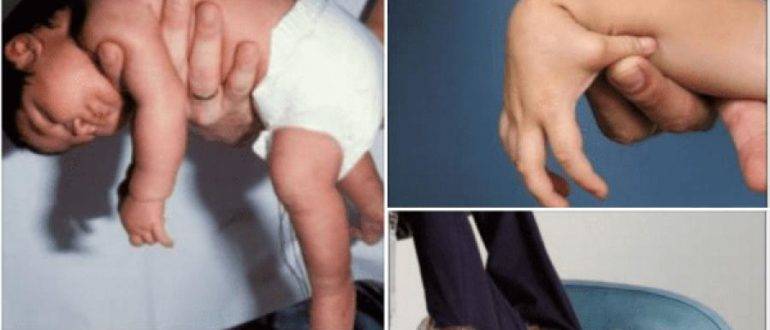
Постоянное излишнее напряжение мускулатуры носит название гипертонуса. Гипертонус чаще всего бывает асимметричным. Причина перенапряжения кроется в деятельности ЦНС. Согнутые ручки и ножки здорового малыша, сжатые в кулачок пальчики легко разжать. Если же выпрямить конечности не удается, максимальный угол раскрытия составляет не более 45⁰, это сигнализирует о патологии. Малыш, у которого наблюдаются дефекты в развитии ЦНС, как правило, малоподвижен – он сохраняет позу эмбриона, рефлексы нарушены. Часто такой младенец с первых дней жизни может удерживать на весу головку, но это не признак опережающего развития, а следствие гипертонуса.
Не следует самостоятельно ставить своему ребенку страшный диагноз. Находится ли тонус в пределах нормы, может определить только специалист – необходимо обратиться за консультацией к врачу-педиатру, а также показать ребенка невропатологу.
https://youtube.com/watch?v=5Gs0AiwbxoI
НЕКОТОРЫЕ УПРАЖНЕНИЯ И ПРИЁМЫ МАССАЖА ПРИ АСИММЕТРИИ МЫШЕЧНОГО ТОНУСА ТУЛОВИЩА И КОНЕЧНОСТЕЙ
внимательное наблюдение за малышом позволяет отметить малейшие признаки асимметрии мышечного тонуса, если туловище ребёнка чаще изогнуто в какую-либо одну сторону, это повод для беспокойства. При асимметрии тело ребёнка представляет собой как бы дугу с выпуклостью в сторону меньшего мышечного тонуса, ноги и таз повёрнуты в сторону повышенного мышечного тонуса, иногда надплечье с этой стороны ниже, и голова нередко наклонена в эту же сторону, движения конечностей со стороны повышенного мышечного тонуса могут быть либо более, либо менее выражены, чем на другой стороне. Специальный массаж и лечебная гимнастика проводятся на фоне общеукрепляющих занятий по возрастным комплексам, основная задача- нормализовать тонус мышц всего тела ребёнка, то есть расслабить напряжённые и укрепить ослабленные мышцы. На стороне повышенного мышечного тонуса (вогнутая сторона дуги) применяются расслабляющие приёмы массажа: поглаживание, лёгкое растирание и нежное разминание, вибрация, потряхивание. На стороне пониженного тонуса делается укрепляющий массаж: поглаживание, более энергичное растирание и разминание, стимулирующее пощипывание и ударные приёмы. Массировать надо всё тело ребёнка (спину, грудь, живот, ручки и ножки), соблюдая вышеописанный принцип. Специальные упражнения обязательно перемежаются и сочетаются с расслабляющими приёмами массажа, так, вибрация мышц туловища и ноги (со стороны повышенного тонуса) сопровождается растягиванием этих мышц. Это делается следующим образом: положите ребёнка на живот выпуклым боком к себе, ближе к краю стола, обеими руками обхватите ребёнка со стороны спастически сокращённых мышц и, прижимая его к себе, проводите вибрацию и растягивание туловища и ноги, как бы опоясывая себя ребёнком, при этом ладони, пальцами друг к другу, лежат плашмя на боковой поверхности туловища, производя одновременно растягивание и вибрацию, ладони движутся, одна- к подмышечной впадине, другая- к ноге ребёнка и по ней вниз, к стопе. Голова малыша оказывается между вашим предплечьем и плечом и мягко отклоняется в противоположную сторону, таз занимает положение небольшой гиперкоррекции, в этом положении можно носить ребёнка на руках. Кроме этого упражнения следует больше заниматься с той рукой и ногой, которые напряжены, расслабляя их, при движениях конечностей широко используется потряхивание. Повороты со спины на живот также могут способствовать выравниванию мышечного тонуса, если их выполнять чаще через вогнутый бок, задержите малыша во время поворота на несколько секунд, проведите пальцами вдоль позвоночника
Очень важно, чтобы во время сна в кроватке и на прогулке ребёнок лежал в строго симметричном положении (мысленно проведите прямую линию: нос- подбородок- грудина- пупок- лобок), сохранить это положение помогут укладки, простейший вариант которых- две скатки из пелёнок или одеял, расположенные по бокам от подмышечной впадины до ноги ребёнка
Пробы
Чтобы не упустить время, когда нужно обращаться к врачу, попытайтесь сделать следующие нижеописанные пробы. Их проводят неврологи на диагностических приёмах младенцев, но пробы не такие трудные и для самостоятельного проведения.

Диагностическая проба 1, не упражнение:
из положения на спине потянуть ребенка за обе ручки. Ребенок в сильном тонусе излишне сгруппируется, и не разгибая рук в локтях подтянется за ручки, пытаясь «сесть». Не надо повторять это действие, оно наращивает тонус, а не мышцы, это диагностическая проба.
Если же при проведении такой пробы ваш ребенок, будучи сытым и не сонным, вообще не группируется и даже запрокидывает голову назад, не в силах её удержать, то у ребенка можно заподозрить гипотонус, то есть снижение тонуса. Это тоже требует своевременного лечения.
Диагностическая проба 2, не упражнение:
обхватив его подмышки, «поставьте» на стол, не опираясь, а касаясь стола. Не давая весь вес ребенку, постарайтесь, чтобы он встал, распрямив стопы, а не на мыски. В зависимости от успешности такого действия можно судить о гипертонусе в ножках. Если пальчики ног никак и никогда не разжимаются, “в кулачке”, то у ребенка старше 3-х месяцев можно заподозрить гипертонус. Не надо повторять это действие, оно увеличивает тонус, а не учит стоять, это диагностическая проба.
Если же при проведении такой пробы ваш ребенок, будучи сытым, неуставшим, доношенным и не после какой-либо болезни, вообще не опирается на ножки, не понимает, что от него хотят, то лучше обратиться к врачу на предмет слабого тонуса мышц.
Если лёжа на животе, ребенок напряжённо держит голову в одной плоскости со спиной, не может повернуть её в сторону, то можно заподозрить гипертонус мышц шеи, спины и всей задней поверхности тела. Лишнее напряжение шеи чувствуется уже в 1 месяц, когда младенцы только учатся держать голову, ребенок с гипертонусом её уже держит. Хуже, когда шея всегда переразгибается назад и взгляд ребенка, находящегося на руках, направлен вверх.
Такой гипертонус может усугубиться лежанием ребенка на животе на мягкой поверхности, где у ребенка проваливается в мягкое живот, и для удержания равновесия сжимается и напрягается поясница и шея. Родительская кровать с одеялами на ней – это мягкая поверхность, она противопоказана формирующемуся позвоночнику.
99% корень зла – это неправильное ношение на руках, вызывающее перенапряжение отдельных мышц или групп мышц ребенка, оно провоцирует гипертонус мышц. Понаблюдайте, при каком ношении на руках ребёнок переразгибает позвоночник назад или сжимает шею с одной стороны. Чаще всего тогда, когда носите лицом к своей груди или много на одной руке. Носите ребенка спиной к себе с поддержкой ножек. Изучите хэндлинг – правила ношения ребенка на руках
В возрасте после 1-2 месяцев движения ног в тазобедренных суставах малоамплитудны. Ноги, согнутые в бедрах и коленях, не поддаются разведению суммарно более, чем на 90, даже, когда ребенок лежит на животе. При этом нет никаких костных нарушений. Это мышечный зажим мышц нижних конечностей, который тоже должен ослабевать. начиная с 3-х месяцев.
Попробуйте по этим критериям определить не нарушен ли тонус малыша. Не судите по однократным пробам! У вас есть возможность понаблюдать за ребенком и провести пробы несколько раз, в разные дни и разные настроения ребенка.
Если вы не заметите грубых изменений тонуса, то можно, не беспокоясь, ждать планового приёма врача в поликлинике. На приёме у врача-невролога обязательно поинтересуйтесь, задайте вопрос о тонусе мышц ребенка. Врач-невролог всегда отличит физиологический гипертонус от патологического ещё в возрасте и до 3-х месяцев.
Будьте внимательны к своему ребенку, особенно в первый год жизни ребенка, самый важный, золотой год для закладки всего его развития.
Симптомы гипертонуса
Видео:
Осложнения во время беременности, родовые травмы, резус-конфликт, несовместимость крови родителей, местожительство с плохой экологической обстановкой и еще множество других факторов станут причиной возникновения гипертонуса. Стоит внимательно отнестись к симптомам гипертонуса, ведь это может быть выражением серьезного неврологического заболевания.
Признаки выраженного гипертонуса:
- Беспокойный и короткий сон.
- В положении лежа голова запрокинута назад, а руки и ноги поджаты.
- При попытке развести ноги или руки малыша чувствуется сильное сопротивление. Ребенок при этом плачет. Вторичное разведение усиливает сопротивление мышц.
- Вертикально на твердой поверхности ребенок пытается встать на переднюю часть стопы, то есть стоит на цыпочках (Информация: если ребенок ходит на цыпочках).
- При плаче ребенок запрокидывает голову назад, выгибается и при этом у него дрожат мышцы подбородка (См статью о треморе подбородка).
- Частые срыгивания.
- Болезненная реакция на разные раздражители: свет, звук.
- С рождения малыш “удерживает” голову за счет постоянного напряжения мышц шеи.
Важно как можно раньше определить что у ребенка гипертонус. Обнаружение у малыша хотя бы одного из вышеперечисленных симптомов – веский повод обратится к детскому неврологу. Диагноз “гипертонус” поставят если сгибательный тонус выше, чем положено в данном возрасте
Диагноз “гипертонус” поставят если сгибательный тонус выше, чем положено в данном возрасте.
Определяют гипертонуса мышц по нескольким рефлекторным тестам:
- Присаживание за руки: невозможно отвести руки малыша от груди.
- Шаговый рефлекс. При вертикальном положении ребенок как-бы пытается сделать шаг. Сохраняется после двух месяцев.
- Рефлекс опоры: стоя ребенок опирается на пальцы стопы.
- Сохранение после трех месяцев ассиметричного и симметричного рефлексов. При наклонении головы к груди лежа на спине у ребенка сгибаются руки и разгибаются ноги. При повороте головы налево в этом же положении левая рука вытягивается вперед, левая нога разгибается, а правая сгибается. При наклоне в правую сторону все повторяется в зеркальном отображении.
- Сохранение после трех месяцев тонического рефлекса: лежа на спине, ребенок распрямляет конечности, а на животе сгибает их.
Если к определенному возрасту эти рефлексы не ослабевают, а в дальнейшем не исчезают, значит у ребенка выраженный гипертонус мышц. Следовательно, необходимо обращаться к врачу.
Подробно о рефлексах новорожденных
Последствия и опасность
Чем же так опасен гипертонус, если его возникновение обусловлено самим положением плода? Физиологический гипертонус проходит после трех месяцев бесследно. Патологический гипертонус обусловлен поражением тканей мозга, которые отвечают за состояние мышц. Такие нарушения возникают при повышенном внутричерепном давлении, перинатальной энцефалопатии, повышенной возбудимости и других патологиях.
 гипертонус мышц
гипертонус мышц
Если после трех месяцев гипертонус у детей сохраняется, последствия, при отсутствии лечения плачевны. Отсутствие регулирования тонуса мышц скажется на дальнейшем развитии ребенка:
- Нарушение координации движений;
- Формирование неправильной походки;
- Неправильное формирование осанки;
- Отставание в развитии, особенно двигательных навыков;
- Нарушение речи.
Гипертонус ног
Особенно опасно если у ребенка возникает сильный гипертонус ног. Он влияет на скорость развития двигательной активности. Малыши с таким диагнозом позже начинают ползать и ходить. Для малышей с гипертонусом ног особенно противопоказано применение ходунков и прыгунков. Эти приспособления усиливают состояние напряжения мышц ног и позвоночника за счет неравномерного распределения силы тяжести. Нагрузка увеличивается именно на мышцы таза и позвоночника.
Гипертонус рук
Гипертонус рук выражается в сопротивлении мышц при отведении ручек от груди, сильно сжатых кулачках. Такое состояние чаще всего наблюдается при физиологическом гипертонусе. Однако длительное сохранение напряженности в мышцах должно обеспокоить родителей ребенка.
См видео:
Методы лечения и необходимые обследования
Для лечения нарушений мышечного тонуса у детей первого года жизни мы применяем следующие методы:
- миофасциальная коррекция (коррекция мышечного тонуса),
- специальный комплекс лечебной гимнастики,
- физиотерапия,
- кинезиотейпирование.
Для выявления причин нарушений тонуса и составления программы лечения могут понадобиться данные нейросонографии (УЗИ головного мозга через родничок).

Всем известно, что мамам просто жизненно необходим отдых (впрочем, как и другим людям, регулярно ухаживающим за маленьким ребенком). Сегодня поднимем тему о том, что может произойти, если мама длительное время не отдыхает и, как следствие, выгорает.
Малыши в первый год жизни очень много плачут. Иногда мамы не выдерживают и в ответ на длительный плач начинают делать вещи, о которых ранее не могли даже подумать: сильно трясут ребенка или обо что-то его кидают.
После этого может последовать 2 варианта развития событий:
1. Малышу повезет – он отделается лишь небольшим испугом, парой синяков и ссадин.
2. Малышу не повезет – у крохи возникнет синдром детского сотрясения, представляющий угрозу для его здоровья и жизни.
Что такое синдром детского сотрясения?
Маленький ребенок имеет слабые мышцы шеи, и если малыш подвергается тряске, его голова начинает свободно болтаться, а ее содержимое – биться о черепную коробку. От этого возникают множественные повреждения ткани мозга и питающих сосудов.
Отметим, что последствия от встряхиваний значительно серьезнее, чем от удара при падении ребенка с небольшой высоты.
Безусловно, синдром детского сотрясения также может развиться при усиленном качании, подбрасывании вверх и других ситуациях из повседневной жизни. Однако это встречается несравнимо реже в сравнении с тем, что определяется, как жестокое обращение с детьми.
Что следует дальше?
У ребенка нарушается дыхание, проявляются судороги, вялость и сонливость. При обращении родителей в медицинское учреждение правильный диагноз ставится, в лучшем случае, через сутки.
Поздняя диагностика, как правило, связана со следующими причинами:
1. Родители даже не поняли, что возникшие у ребенка симптомы могли быть следствием тряски, поэтому они умолчали об этом факте.
2. Родители осознали, что от тряски у ребенка возникли симптомы и, опасаясь последствий, умолчали об этом факте.
Без правдивых показаний диагностировать патологию довольно трудно, ведь при сотрясении обычно никаких наружных повреждений нет. Но именно на этом этапе потерянное время может стать причиной летального исхода.
Малыша обычно привозят в больницу с неспецифическими симптомами: нарушением дыхания, сонливостью, рвотой, судорогами, потерей сознания. При этом факт наличия травмы отрицается, и отсутствуют какие-либо внешние повреждения.
Значительно позже все-таки выясняется, что симптомы появились сразу же после тряски (более чем в 90% случаев) и трясли ребенка далеко не в первый раз (в 70% случаев).
Какая диагностика необходима?
Для диагностики синдрома детского сотрясения используются следующие методы:
1. Методы нейровизуализации (МРТ или КТ) – необходимы для выявления кровоизлияний и участков ишемии.
2. Анализ ликвора – используется для подтверждения наличия кровоизлияния и исключения менингита (из-за схожести симптомов).
3. Общий и биохимический анализ крови.
4. УЗИ и рентгенография – необходимы при подозрении на наличие дополнительных повреждений.
Самая главная и в то же время сложная задача врача – доказать, что повреждения головного мозга связаны с актом жестокого обращения, а не просто с травмой, полученной в результате падения (например, когда кроха только учится ходить и часто ударяется).
И невозможно определить, что страшнее – не распознать взрослого человека, приносящего вред ребенку или обвинить невиновного, тем самым разрушив семью.
Как помочь ребенку?
Синдром детского сотрясения нередко сопровождается кровоизлиянием в сетчатку глаз, а также другими проявлениями домашнего насилия – переломами, гематомами, повреждениями внутренних органов и т.д.
Ребенок, подвергшийся сотрясению, должен лечиться в реанимации. Врачам необходимо при первых же минутах постараться сохранить как можно больше мозговой ткани (убрав скопление крови, иногда хирургическим путем, устранить нарушения дыхания и кровообращения). Отметим, что около 39% детей нуждаются в экстренных реанимационных действиях уже по приезду в медицинское учреждение.
К большому сожалению, медицинская помощь далеко не всегда может помочь избежать трагедии:
- около 23% детей с синдромом детского сотрясения погибают;
Таким образом, самый лучший вариант – не доводить до такого состояния и стараться находить достаточно времени для полноценного отдыха.
Полезные советы
СОВЕТ №1
Проводите регулярные сеансы массажа для младенца, чтобы помочь расслабить его мышцы. Обратитесь к специалисту, чтобы узнать правильные методики массажа и избежать неправильных движений.
СОВЕТ №2
Используйте техники растяжки, чтобы помочь уменьшить гипертонус мышц. Это может включать в себя нежные упражнения по растяжке и плавные движения, направленные на улучшение гибкости и уменьшение напряжения в мышцах.
СОВЕТ №3
Обратитесь к врачу, чтобы получить рекомендации по физической терапии или упражнениям, специально разработанным для младенцев с гипертонусом мышц. Профессиональный физиотерапевт сможет помочь разработать индивидуальную программу для вашего ребенка.
Что должно насторожить
Синдром гипертонуса препятствует дальнейшему развитию ребенка, нарушается формирование суставов и связок. Сохранение состояния может привести к нарушению моторики, двигательной активности и формирования позвоночника, осанки.
Если после первого месяца жизни гипертонус мышц у младенца сохраняется, в дальнейшем он имеет следующие признаки.
- Ребенок беспокойно себя ведет, плохо спит, просыпается менее чем через час и часто плачет.
- Малыш обильно срыгивает после каждого приема пищи.
- Во время сна ребенок выгибает спинку и запрокидывает голову. Это является характерной чертой для гипертонуса. При этом его руки и ноги согнуты и прижаты к телу.
- Во время истерики ребенок напряжен и изгибается. В нервном состоянии отмечается дрожание подбородка.
- Младенец способен удерживать голову в вертикальном положении с рождения.
- При разведении ножек в стороны ощущается сильное мышечное напряжение. При повторной попытке напряжение усиливается. Ребенок сопротивляется, протестует криком.
- В вертикальном положении малыш не опирается о поверхность всей стопой, стоит на носочках.
Имеющиеся признаки гипертонуса должны побудить родителей обратиться за консультацией к неврологу.
Диагностика
При осмотре врач выявляет наличие или отсутствие у ребенка определенных рефлексов и их соответствие возрастной норме.
- Рефлекс ходьбы. В вертикальном положении малыш стремится делать шаги. В норме эта способность пропадает после 2-месячного возраста.
- Симметрия рефлексов. В положении лежа на спине подбородок ребенка прижимается к груди. При этом наблюдают за поведением конечностей – должно происходить сгибание рук и разгибание ног. При наклоне головы вправо наблюдается выпрямление конечностей с правой стороны и напряжение с левой. При повороте головы в другую сторону все происходит с точностью наоборот. Этот рефлекс должен исчезнуть после 3 месяцев.
- Способность к тонусу. В положении лежа на животе малыш должен поджать конечности. В положении лежа на спине происходит расслабление рук и ног. После трех месяцев способность исчезает.
- При осмотре новорожденного врач располагает ребенка на руке лицом вниз. В этой позе у малыша должно наблюдаться сокращение рук и расслабление ног. Голова и спина при нормальном состоянии должны вытянуться в одну линию.
Родители могут обнаружить симптомы самостоятельно. При подозрении на нарушения им стоит обратиться к врачу. Невролог сможет определить наличие или отсутствие диагноза и установить его разновидность.
Причины возникновения гипертонуса
Повышенный тонус может появиться вследствие совершенно невинных причин, но бывает и признаком серьезной болезни. Чтобы вовремя распознать заболевание, не следует относиться к этому явлению равнодушно.
Основные причины, которые могут привести к перенапряжению мышц у младенцев:
- Младенческая физиология. У новорожденных может наблюдаться так называемый физиологический гипертонус, связанный с тем, что в утробе матери ребенок находился в характерной «сгруппированной» позе – позе эмбриона. После рождения требуется некоторое время, чтобы мышцы расслабились и начали функционировать нормально. Согнутые ноги со слегка разведенными коленями, прижатые к животу, согнутые руки, прижатый к груди подбородок могут сохраняться и у шестимесячного малыша, и в год. Длительность физиологического гипертонуса по оценкам разных специалистов сильно различается, но приведенные выше сроки считаются не выходящими за пределы нормы.
- Гипертонус у новорожденных может объясняться и индивидуальными особенностями. Мышечный тонус у различных детей различен от природы, у кого-то он выше, у кого-то – ниже, но это никак не отражается на их здоровье. Отличить индивидуальный уровень мышечного напряжения от патологического состояния самостоятельно невозможно, поэтому при возникновении подозрений следует обратиться к врачу и пройти полное обследование.
- Повышенный тонус мышц может возникнуть и вследствие родовой травмы. Долгие тяжелые роды, асфиксия плода, повышенное внутричерепное давление и кровоизлияние могут привести к таким последствиям.
- Патология внутриутробного развития, врожденные нарушения работы центральной нервной системы, связанные как со здоровьем будущей матери, так и с условиями ее жизни и особенностями поведения, также могут быть причинами гипертонуса новорожденного. Особенно опасно для нервной системы младенца, когда беременная употребляет никотин и алкоголь.

Нарушение тонуса
Выделяются несколько видов нарушений – гипертонус, чрезмерное напряжение мышц, гипотонус, недостаточное напряжение мышц и дистония, разрозненное напряжение различных групп мышц.
Гипертонус возникает в результате различных повреждений головного мозга и нервной системы – кровоизлияний, родовых травм, гипоксии в родах, менингитах. Кроме того, гипертонус возникает у чрезмерно возбудимых детей.
Обычно отмечается скованность и зажатость малыша, чрезмерное напряжение тела, во сне ребенок не расслабляется, конечности согнуты, руки прижаты к груди, ноги подтянуты к животу, кулачки плотно сжаты, иногда формируя «дулю». С рождения отмечается удержание головы за счет гипертонуса мышц шеи. Родители отмечают повышенное беспокойство ребенка, плохой сон, частые крики, колики. У таких малышей на любой незначительный раздражитель или в покое происходит тремор (дрожание подбородка), у них часты обильные срыгивания. При исследовании рефлексов повторное разведение ног или рук усиливает тонус мышц, что сразу же позволяет отличить физиологию от патологического гипертонуса. При вызывании рефлекса опоры происходит установка на «цыпочки» и поджимание пальчиков. При потягивании за руки ребенок совершенно не разгибает рук, полностью поднимаясь всем телом. Гипертонус может проявляться и формированием кривошеи, особенно в ответ на родовую травму шейного отдела – когда оказывалось пособие в родах или КС.
Гипертонус снижает темп развития ребенка, такие дети позже формируют положенные по возрасту навыки – ползание, сидение, хождение.
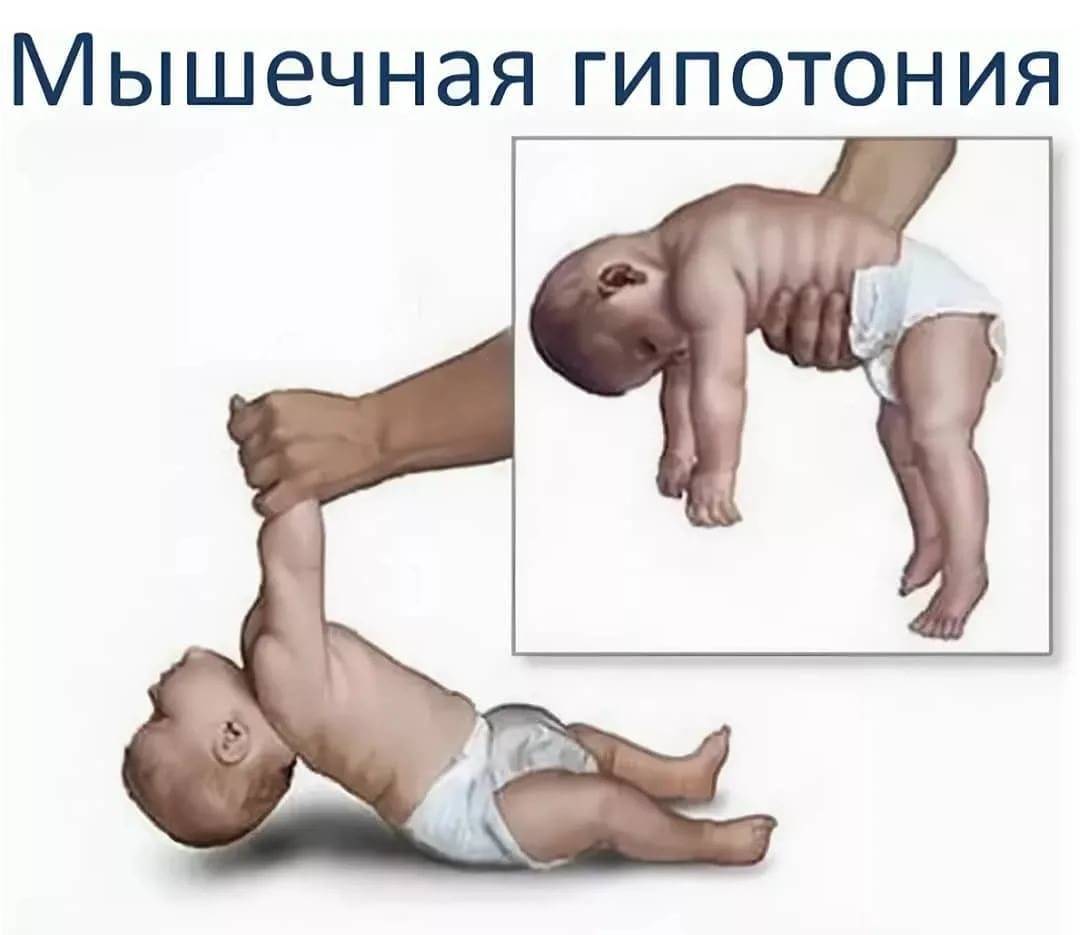
Гипотонус или снижение мышечного тонуса явление противоположное, встречается у малышей реже, чаще у недоношенных или с патологиями головного мозга, при эндокринных болезнях, инфекциях. Диффузная мышечная гипотония может быть признаком внутриутробного инфицирования, тяжелой родовой травмы, внутричерепных гематом и т.д. В тяжелых случаях из-за слабости мышц нарушается глотание, сосание и даже дыхание. При гипотонии отдельных групп мышц или конечности следует подозревать поражение нервов.
Малыш с гипонусом обычно тих и спокоен, не доставляет родителям хлопот. Большую часть времени вял или спит. Он мало плачет, мало двигается, плохо сосет и набирает вес. Ребенок очень долго не держит голову, ноги и руки у него при положении на спине вытянуты вдоль тела, живот распластан – «лягушачий». Угол разведения бедер достигает 180 градусов. При выкладывании ребенка на живот он не сгибает рук и утыкается лицом в поверхность, выглядит обмякшим.
Несимметричный тонус – дистония – это состояние, когда одни группы мышц в повышенном, а другие в пониженном тонусе. При таком состоянии ребенок лежит в неестественных позах, кожные складки выражены неравномерно. Ребенок может заваливаться на бок, где тонус более выражен, а головка и таз будут развернуты в сторону напряжения мышц, туловище выгнуто дугой.
Норма или патология?
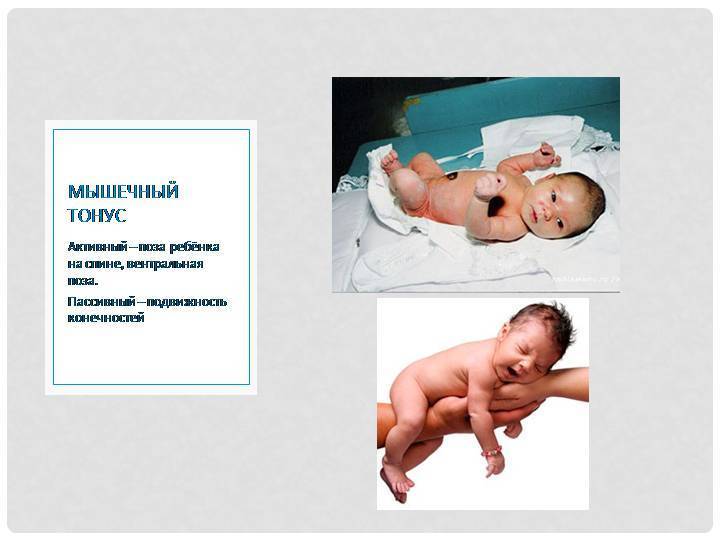
Повышенный тонус у новорожденного является абсолютно физиологичным явлением. Малыш 9 месяцев находился в позе эмбриона, поэтому не удивительно, что при рождении ручки и ножки сжаты, подведены к туловищу. Вы, наверное, замечали, что головка у младенца слегка запрокинута назад. А бедра, хотя их и можно развести каждое на 45 градусов, несколько напряжены.
Мышечный гипертонус у новорожденных сохраняется на протяжении первого месяца жизни. Но при желании кулачки получится разжать, равно как и разогнуть ручки. То есть нет слишком большого напряжения. К 3-м месяцам, как правило, наступает нормотония, когда все сгибатели и разгибатели работают хорошо.
Но если мышечный тонус к 6-ти месяцам не ослабевает, обязательно стоит обратиться к врачу-невропатологу. Должны насторожить следующие симптомы:
- малышу только 1 месяц, а он уж очень уверенно держит голову;
- в 3 месяца карапуз не открывает кисть, чтобы захватить игрушку;
- голова наклонена почти всегда в одну сторону;
- становясь на ножки, малыш опирается на носочки, а не на полную стопу;
- достигнув полугода, кроха предпочитает переворачиваться только в одну сторону.
У самых маленьких подозревают гипертонус по таким признакам:
- ребенок нервный, часто плачет, беспокойно реагирует на звуки, даже негромкие, и на неяркий свет;
- во время плача подбородок дрожит;
- сильно запрокидывает головку назад, выгибаясь всем телом;
- все время срыгивает после кормления;
- плохо спит, сон поверхностный;
- в сонном состоянии ручки и ножки напряжены, сомкнуты; оказывает сопротивление, если их пытаются развести.

Вторая группа симптомов требует особого внимания, так как может свидетельствовать о развитии серьезной болезни, например, детского церебрального паралича, энцефалопатии, или врожденного нарушения обмена веществ. Справедливости ради стоит сказать, что в подобных случаях повышенный тонус мышц — далеко не единственный симптом.
Итак, гипертонус у новорожденных проявляется в повышенном мышечном напряжении, причина которого кроется в нарушении мозговых функций и периферического нерва. Различают:
- общий гипертонус, затрагивающий весь организм;
- гипертонус по гемиту — ограничения затрагивают одну руку и ногу;
- повышенный тонус только ног или только рук.
Причины гипертонуса у детей до года

Каждый малыш рождается с согнутыми в кулачок ручками, прижатыми к тельцу ручками. За 2-3 недели своей жизни, при благоприятных условиях, это проходит. Если же тонус вызван кислородным голоданием внутриутробно, то его будет сложнее излечить. Кислородное голодание, возникшее из-за тонуса матки беременной женщины, обвития пуповиной, угроза выкидыша, затяжные или же быстрые роды — ведёт к нарушению насыщения головного мозга кислородом. Причины могут крыться ещё в перенесённых женщиной во время беременности инфекций, при травме шейного позвоночника малыша во время родов, при гипоксии во время родов, когда кроха проходил сквозь узкий таз матери. Как следствие возникает гипертонус мышц.