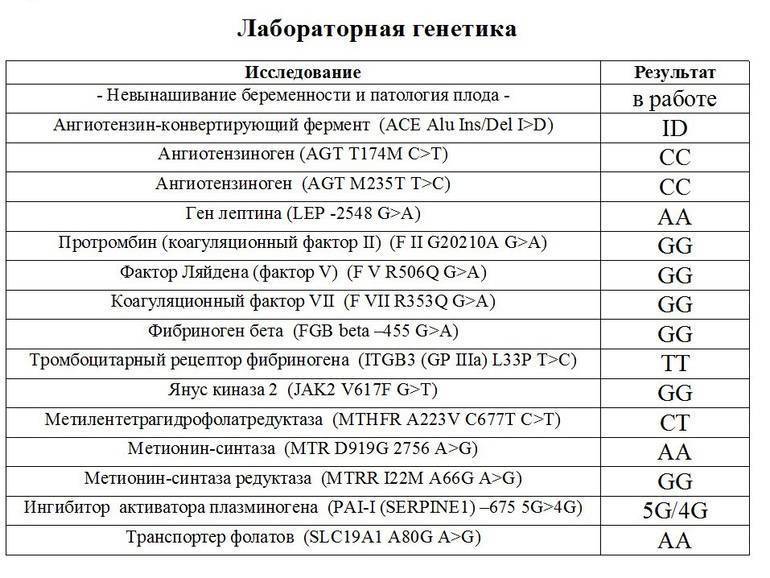
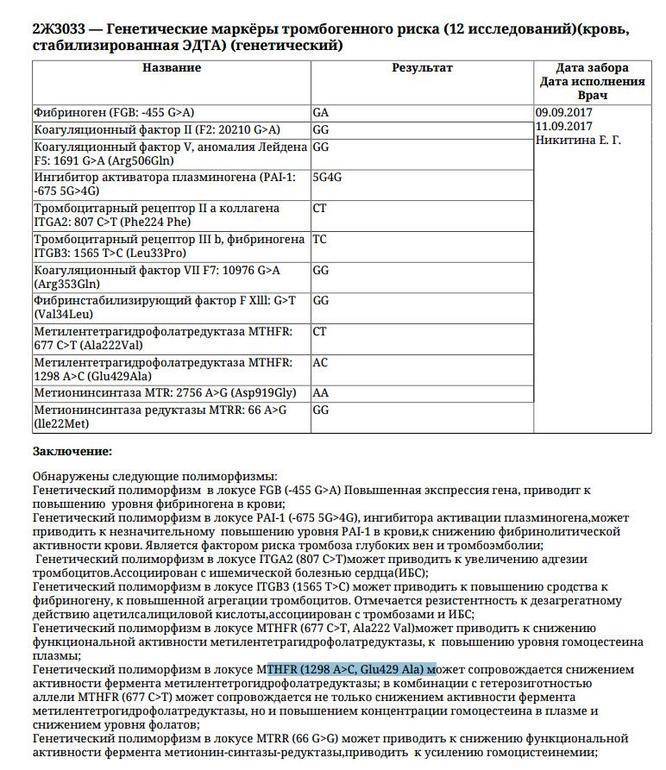
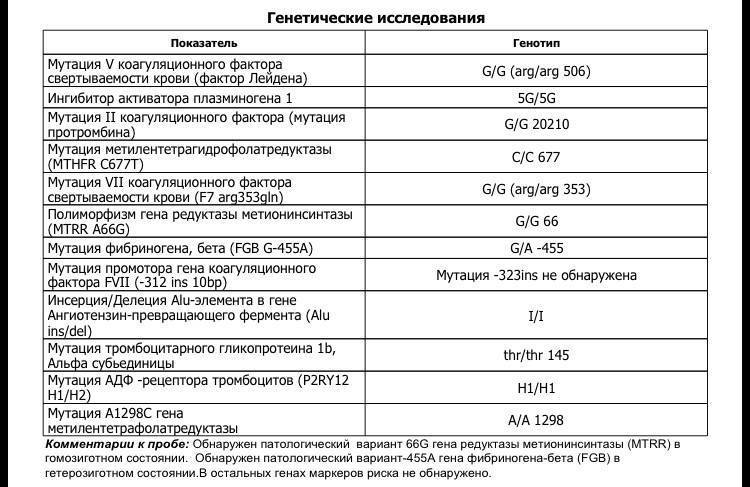
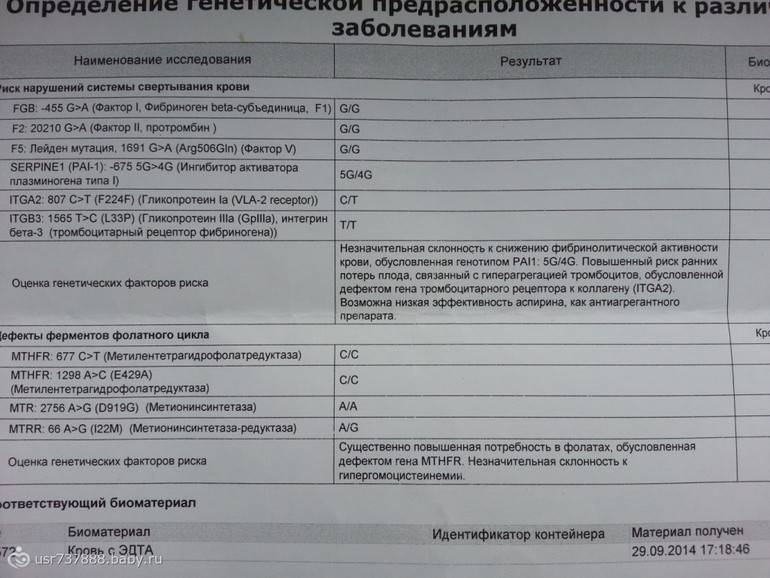
Какие именно анализы при планировании беременности надо сдавать?
Анализ на определение TORCH-инфекции. Проведение данных лабораторных исследований точно определяет наличие в крови будущих родителей антител к таким опасным для плода заболеваниям как краснуха, гепатит С, токсоплазмоз и т.п. Если в организме нет антител, которые противостоят заражению краснухой, женщине необходимо сделать прививку от этой болезни и после определенного периода снова начать планирование беременности. Делать прививки от других ТОРТЧ-инфекций нет смысла. Если анализ показал, что в организме женщины протекает болезнь, то беременность придется отложить до полного выздоровления.
Анализы на наличие хламидиоза, гонореи и других распространенных венерических инфекций. Наличие венерических инфекций может препятствовать зачатию, провоцировать развитие врожденных патологий у плода, внематочную беременность, преждевременные роды, внутриутробную гибель плода.
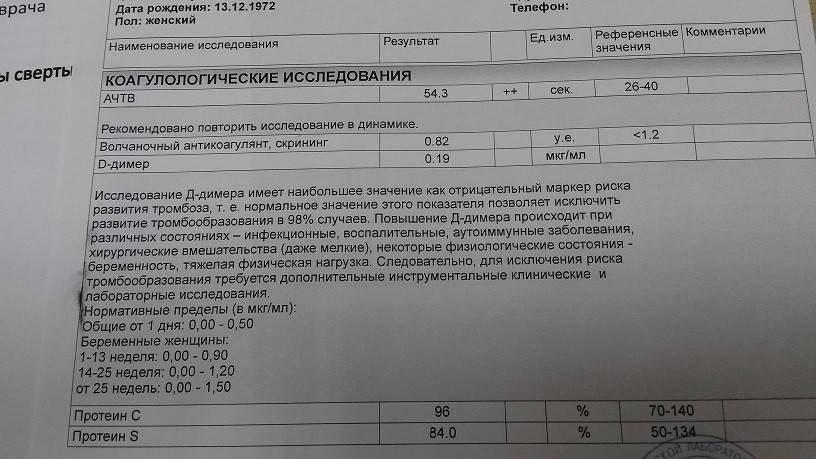
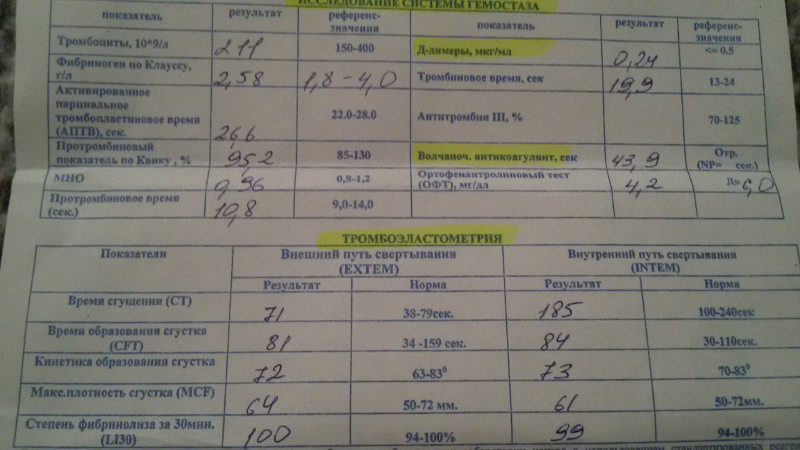
Также при планировании беременности нужно сдать анализ крови с целью определения параметров свертываемости и резус-фактора. Резус-фактор партнеров является одним из ключевых моментов при планировании беременности, хотя сам по себе не влияет на вероятность зачатия. Но если резус крови родителей разный, во время беременности может развиться резус-конфликт матери и плода. Сегодня развитие возможного резус-конфликта часто удается предотвратить при использовании специальной вакцины, которая блокирует антитела. Вакцина вводится сразу после первых родов, или прерванной беременности.
Если будет обнаружено, что в организме будущих родителей протекает какое-то заболевание, то партнерам придется отложить планирование беременности и пройти соответствующее лечение. Если повторные результаты оказались отрицательными, пара может снова приступить к планированию беременности
После окончания лечения очень важно уточнить у лечащего врача, когда именно можно перестать предохраняться, ведь разные лекарственные препараты выводятся из организма в разные сроки
Если у женщины нерегулярный цикл, проблемы с оплодотворением, или предыдущие беременности преждевременно заканчивались выкидышами или абортами, врач назначает дополнительные исследования – на показатели проходимости маточных труб, а также комплексную проверку эндокринной системы.
Причины патологии
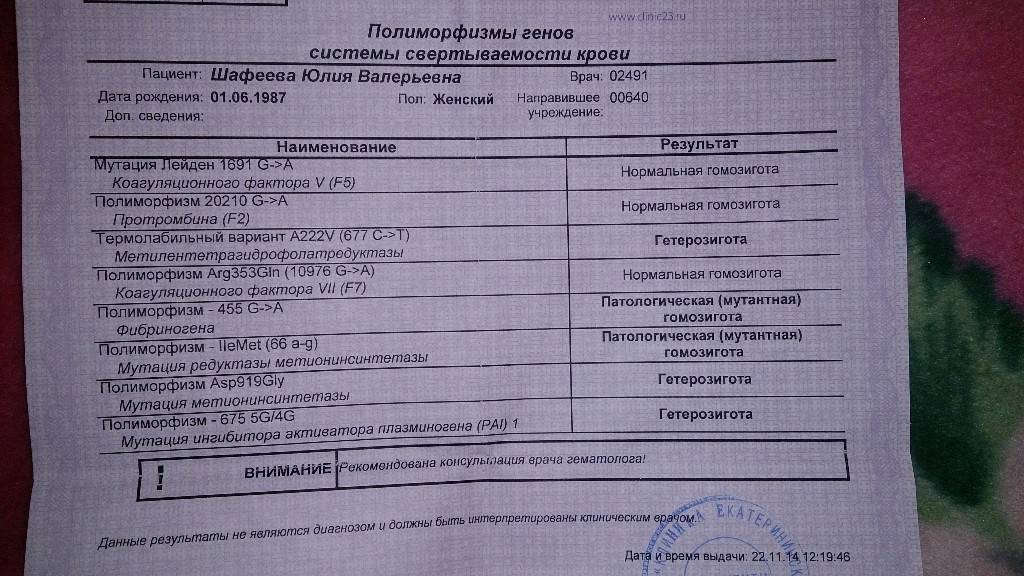
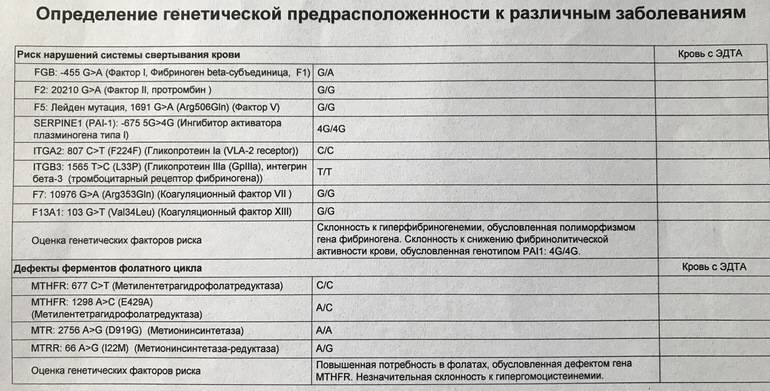
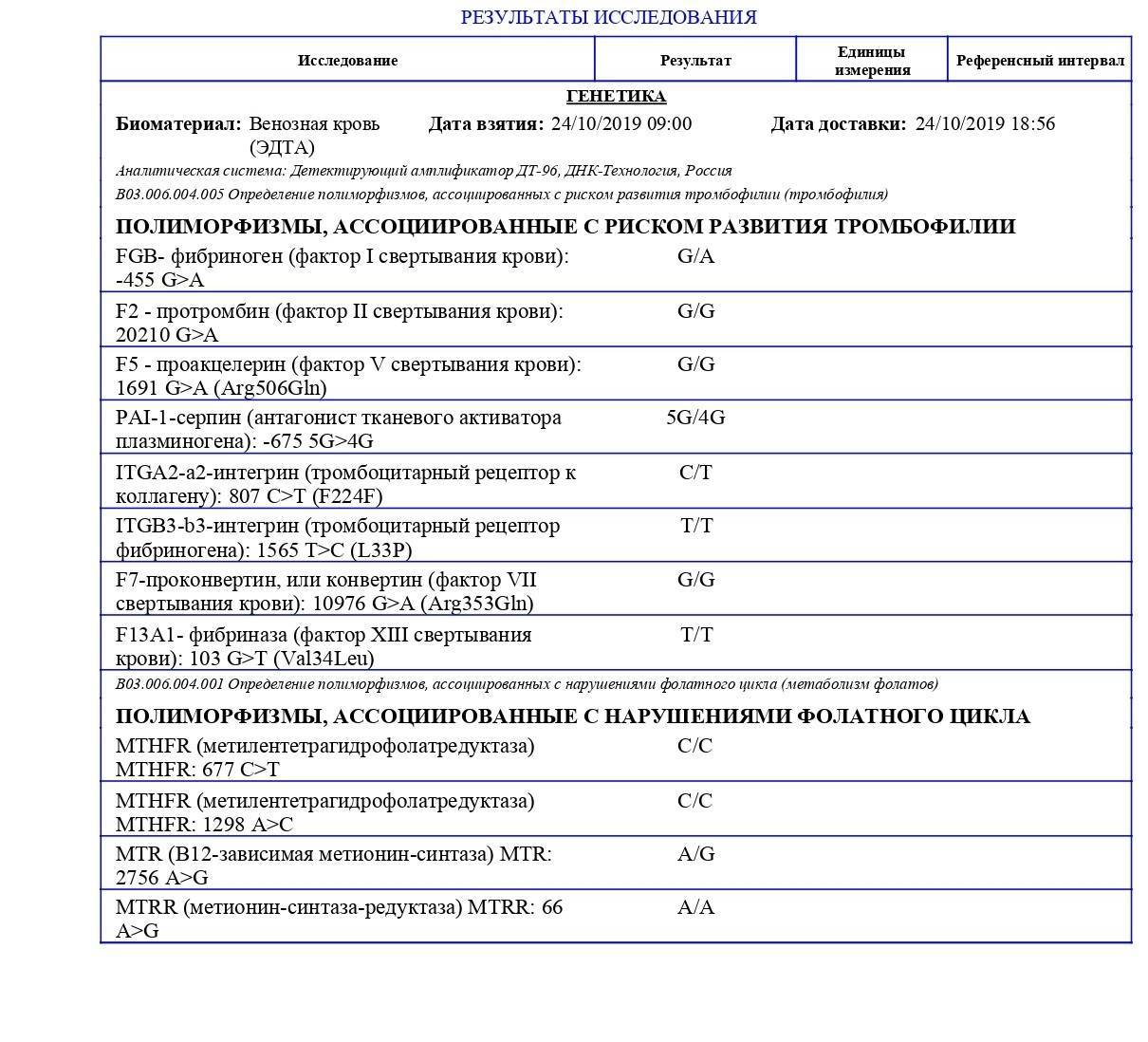
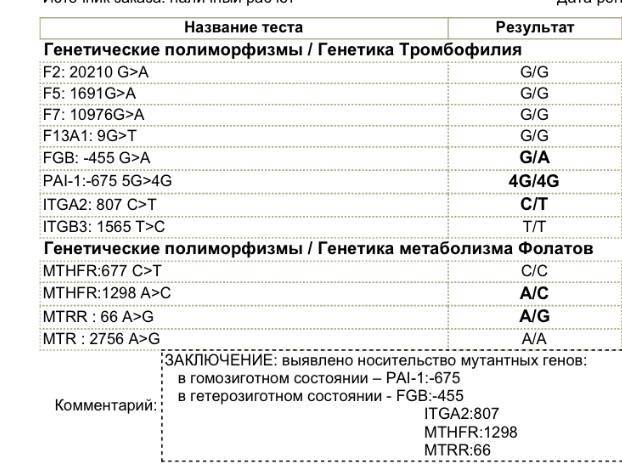
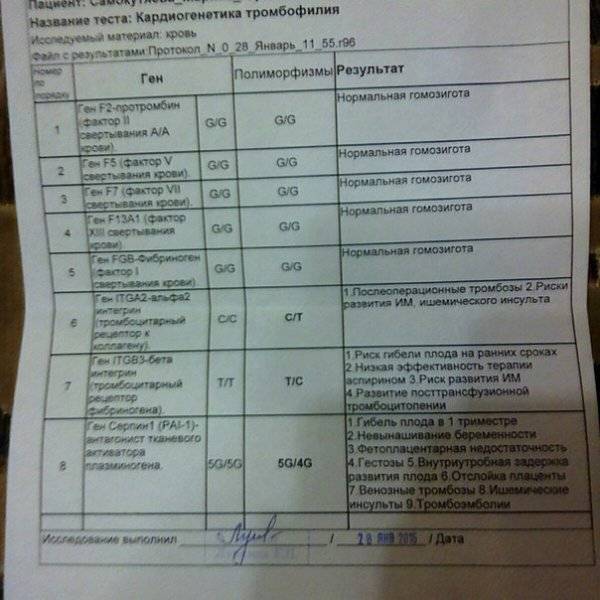
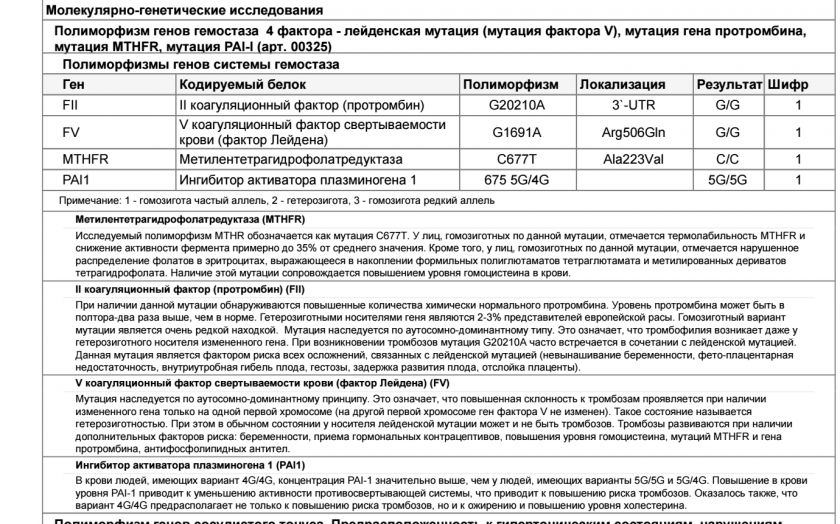
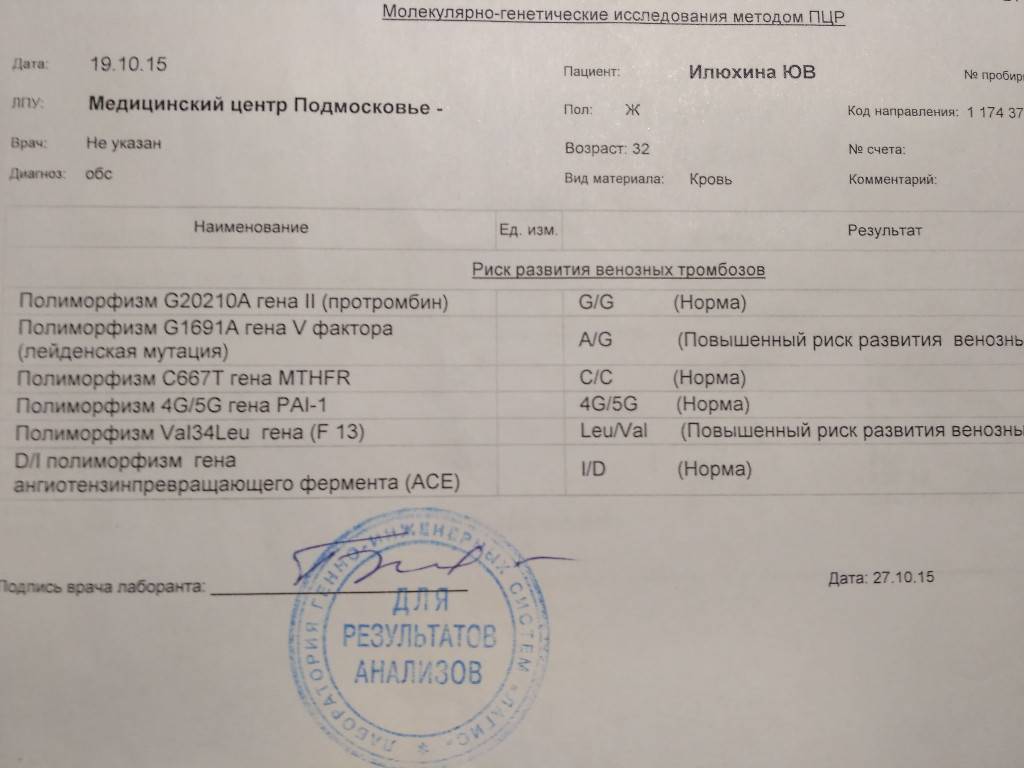
В результате различных патологических процессов в организме могут образовываться тромбы, блокирующие кровоток. Чаще всего к подобному явлению приводит мутация в гене фактора свертываемости (или, как ее еще называют, Лейденская). Также привести к развитию патологии может мутация в гене протромбина.
Если у пациента имеется даже одна из данных мутаций, то риск появления тромбофилии возрастает в несколько раз. Ухудшить ситуацию могут и различные провоцирующие факторы:
- лишний вес;
- прием оральных контрацептивов;
- курение;
- малоподвижный образ жизни;
- онкологические патологии;
- протоколы ЭКО;
- период беременности.
Анализы на гормоны перед беременностью
Обычно показанием для анализов на гормоны становятся: нерегулярный менструальный цикл, бесплодие, выкидыши. Если женщина столкнулась с одной из этих проблем, надо обратиться к гинекологу-эндокринологу и сдать комплекс анализов перед беременностью.
Гормоны гипофиза необходимо проверить при исчезновении месячных или больших перерывах между ними
Это очень важно.
Фолликулостимулирующий гормон стимулирует работу яичников и влияет на созревание яйцеклетки. Лютеинизирующий гормон запускает процесс овуляции и образования желтого тела
Кровь для исследования нужна на 5 день менструального цикла.
Антимюллеров гормон необходимо сдать при подозрении на снижение овариального резерва (запаса яйцеклеток). Проведение анализа рекомендуется на 2 — 3 день цикла.
Тестостерон — мужской гормон. Он нужен женскому организму, но его избыток может привести к исчезновению овуляции, а в случае наступления беременности — к выкидышу. О повышенном содержании этого гормона, а также других андрогенов может сигнализировать угревая сыпь, выпадение волос на голове и избыточный их рост в нетипичных для женщины местах (на лице, груди). Анализ сдают на 7 — 9 день менструального цикла.
Эстрадиол регулирует менструальный цикл, управляет овуляцией и подготовкой матки к имплантации плодного яйца. Этот гормон можно сдавать в любой день цикла.
Пролактин влияет на развитие фолликула. Отклонение от нормальных показателей может нарушить созревание яйцеклетки. Анализ делают на 5 — 6 или 18 — 22 день цикла.
Прогестерон отвечает за подготовку матки к прикреплению оплодотворенной яйцеклетки. Дефицит прогестерона может быть причиной безуспешных попыток зачать ребенка. Оптимальное время для анализа — 19 — 23 день цикла.
Анализы на гормоны сдают утром натощак, не позднее 10 часов утра. Накануне избегайте стрессов и физических нагрузок, откажитесь от секса и горячей ванны. Все это может повлиять на уровень гормонов. Если принимаете антибиотики, гормональные препараты, БАДы, сделайте перерыв на 1- 2 недели и только после этого сдавайте кровь.
Если результаты исследований говорят о дисбалансе, надо приступать к лечению. В качестве терапии, нормализующей гормональный фон, врачи рекомендуют противозачаточные таблетки. После курса лечения сдайте анализы повторно.
Роль 3D УЗИ при перинатальном скрининге: 3Д или 2Д?
На сегодняшний день уже ни у кого не вызывает сомнений, что методики ультразвуковой диагностики — важнейший аспект контроля внутриутробного развития, возраста и положения плода. При этом техническая база медицины не стоит на месте и в дополнение к классическому, двухмерному УЗИ пришла такая, во всех отношениях полезная диагностическая практика, как 3D УЗИ или трехмерная эхография. Преимущества этого способа исследования заключаются в возможности получения объемного изображения, которое во всех красках демонстрирует специалисту и будущим родителям, все аспекты внешних проявлений и органов малыша.
Отличия 3D УЗИ от классического ультразвукового исследования
Все ультразвуковые способы исследования имеют общий принцип, который основан на использовании ультразвукового излучения, частота волн которого не превышает 20 кГц. Подача такой волновой нагрузки в импульсном режиме позволяет оценить функциональную нормальность и морфологическое строение тканей, органов и систем плода. При этом традиционный двухмерный способ выдает на монитор приборной панели плоское изображение, которое понятно врачам, но не обладает информативностью для непрофессионалов, а именно для родителей ребенка, которые с нетерпением ждут первого знакомства с крохой
При этом следует отметить, что такой способ диагностического контроля важен для медицинских специалистов, ведущих беременность, так как он дает возможность полноценно оценить строение внутренних органов плода, что невероятно важно при организации комплексного контроля
Трехмерная эхография выдает полноценное объемное изображение, которое не требует расшифровки и отчетливо отражает внешние особенности и положение малыша в утробе матери.
Преимущества 3Д УЗИ при перинатальном скрининге
3D УЗИ предоставляет медикам ряд очевидных преимуществ:
- Более четкое изображение дает возможность установить ряд пороков, которые невозможно выявить при проведении классического ультразвукового скрининга: аномалии кистей, расщелины лица, пороки развития скелета, нарушения формирования передней брюшной стенки, аномалии последа, особенности строение наружных половых органов, незаращивание спинного мозга и т.д. Выявление всех перечисленных отклонений требует изменения стратегии ведения подобной беременности.
- 3D УЗИ позволяет определить пол малыша более точно на ранних сроках беременности, что может быть необходимо не только для удовлетворения любопытства будущих родителей, но и с точки зрения исключения вероятности наследственных патологий, связанных с половым признаком.
- Психологическая готовность матери и отца к рождению долгожданного чада, безусловно, возрастает после первичного знакомства с малышом, пусть даже посредством монитора и фотографии, которая по желанию родителей может быть предоставлена после прохождения данной манипуляции.
Особенности трехмерной эхографии
Согласно результатам многочисленных медицинских исследований, 3D УЗИ абсолютно безопасный способ диагностики, который применяется по медицинским показаниям. К особенностям проведения УЗИ 3Д при скринингах во время беременности можно отнести следующие факторы:
- Наиболее информативна трехмерная эхография на сроке 22-33 недели беременности, так как в этот период внешние признаки плода уже достаточно сформированы, а его размеры не препятствуют визуальному обзору.
- Продолжительность трехмерного УЗИ составляет около 40 минут, что гораздо дольше, чем временной показатель, необходимый для проведения классического двухмерного скрининга.
- Мочевой пузырь перед проведением 3D УЗИ не обязательно должен быть наполнен.
- Диагностические возможности методики существенно падают при наличии таких особенностей пациентки или течения беременности, как выраженное ожирение будущей матери, маловодие, наличие рубцов на брюшной стенке женщины, неудобное положение плода.
Трехмерная эхография – диагностическая практика, которая заслужила доверие врачей и пациентов всего мира, подтвердив свою исключительную эффективность и безопасность, как для женщины, так и для малыша. При этом, на сегодняшний день, именно 3D УЗИ остается «золотым стандартом» внутриутробного изучения строения лицевых структур, конечностей, половых признаков и объемных образований у плода, а также резервным способом выявления таких хромосомных аномалий как синдром Дауна, Патау и т.д.
Инвазивные методы
2) Амниоцентез – аспирация (“взятие”) амниотической жидкости (плод находится в плодном пузыре и как бы плавает в окружающей его жидкости). Клетки подвергаются специальному культивированию, ответ может быть получен только через 2-3 недели. Но это самый безопасный метод из инвазивных (около 1% осложнений).
3) Кордоцентез –пункция пуповины плода (выполняется в 22-25 недель беременности), самый высокоинформативный метод из вышепредложенных. Все инвазивные методы проводятся врачами в стационаре под контролем ультразвука. После процедуры беременная должна несколько часов находится также в стационарных условиях для предотвращения осложнений и прерывания беременности.
I этап перинатального скрининга (11-13 недель)
Обследование будущей мамы в этот период позволяет получить огромный объем информации относительно состояния малыша и общего течения беременности. Ультразвуковое исследование на сроке 11-13 недель беременности в современных клиниках проводят методом трехмерной эхографии — УЗИ 3Д (3D), получая тем самым следующие данные относительно беременности:
- Количество жизнеспособных эмбрионов, имплантированных в матке.
- Определение точного срока беременности.
- Наличие или отсутствие грубых пороков развития.
- Толщина воротникового пространства ТВП (используется в качестве индикатора некоторых хромосомных синдромов).
- Визуализация носовой кости – важна для исключения вероятности синдрома Дауна.
После прохождения классического УЗИ, беременная женщина сдает биохимический анализ крови, который на данном этапе носит название «двойной тест», в связи с тем, что измеряются количественные уровни двух белковых компонентов: РАРРА и ХГЧ (свободная β субъединица).
ХГЧ (хорионический гонадотропин человека) — один из главных гормонов беременности, содержащийся в сыворотке крови матери. Его пониженный уровень указывает на плацентарные патологии, а повышенное содержание может говорить об имеющихся у плода хромосомных отклонениях.
РАРР-А – называют еще белком А. Его концентрация в материнской крови, может указывать на наличие таких хромосомных заболеваний как синдромы Дауна и Эдвардса.
Беременность после внематочной беременности
В случае внематочной беременности перед новой попыткой врачи рекомендуют выждать около года для полноценного восстановления детородных органов женщины.
Обязательно проводится ультразвуковое исследование, с помощью которого проверяется проходимость маточных труб, вероятность образования спаек
Кроме того, УЗИ позволит убедиться в отсутствии доброкачественных опухолей, фибромы, кисты – все эти проблемы могли привести к внематочной беременности или стать ее итогом.
Важно пройти обследование у эндокринолога, риск встретиться с эндокринологическими нарушениями увеличивается при внематочной беременности.
Обязательно проводится обследование на хронические воспаления, сдаются анализы на половые инфекции.
Какие исследования проводят в генетической консультации?
Специалист по генетике, прежде всего, тщательно беседует с будущими родителями, составляет родословную. Это, так называемое, генеалогическое исследование . Составляется “генеалогическое древо” – кто родители, бабушки и дедушки, близкие и дальние родственники, какими болезнями страдали, причины смерти, были ли нарушения репродуктивной функции у них и т д. По совокупности полученных данных производится их анализ и определяется группа риска для данной конкретной пары появления у них самих и их будущего потомства определенных генетических аномалий
Обращают внимание на наличие мертворождений, задержку внутриутробного развития, умственную отсталость, бесплодие.
Далее необходимо провести цитогенетическое исследование (для исследования берется кровь пациентов) у супругов и консультирование, задачами которого являются:
1) Выяснение хромосомного набора. Это исследование также привычно в некоторых странах как анализ крови. Здоровые люди могут быть носителями хромосомных сбалансированных перестроек, естественно не зная об этом. Они же здоровы. Но если ребенку достанется такой “не очень полноценный участок хромосомы”, возможно нарушение, которое будет иметь свои проявления. А если оба родителя носители схожих участков? Тогда риск заболевания будет гораздо выше. Именно поэтому не приветствуются родственные браки или союзы внутри замкнутых сообществ. Это резко повышает процент рождения нездоровых детей, самопроизвольных выкидышей и мертворождений. Если аномалии в хромосомном наборе супругов выявлены вовремя, то специальные обследования во время беременности уточнят ситуацию и предотвратят появление неполноценного потомства в самые ранние сроки.
2) Оценка степени риска для последующих беременностей при наличии в прошлом у пары самопризвольных выкидышей или рождения ребенка с аномалиями развития.
3) Разъяснение необходимости пренатальной диагностики при последующих беременностях (ряд исследований во время беременности, о которых будет сказано ниже)
4) Возможны рекомендации по донации донорских яйцеклеток (берется яйцеклетка другой женщины, оплодотворяется спермой мужа и полученный эмбрион переносят в матку пациентки) и спермы донора при наличии грубой генетической патологии у одного из супругов.
Еще недавно одним из информативных методов исследования в генетике считалась дерматоглифика (изучение узоров и структуры кожного рисунка ладони). У людей с нарушением репродуктивной функции и генетическими отклонениями были выявлены некоторые особенности ладонного рисунка, но с совершенствованием цитогенетических методов и появления возможности более точного анализа генетических проблем, этот метод представляет скорее исторический интерес.
Беременность после 40
Возможности современной медицины позволяют добиться успешного течения беременности у женщины после 40 лет, если она уделит максимум внимания ее планированию.
- В этом возрасте возрастает угроза развития у ребенка таких отклонений, как синдром Дауна, поэтому генетические скрининги выходят на первое место.
- Обязательно нужно пройти комплексное медицинское обследование, сдать при планировании беременности все необходимые анализы, которые позволят определить скрытые проблемы со здоровьем и предпринять шаги по их устранению.
- Рекомендуется сбросить лишний вес (если он есть), уделить максимум внимания составлению правильного рациона питания. Приветствуются спортивные занятия (умеренной интенсивности), частые прогулки на воздухе, 8-часовой сон.
Успешно забеременеть и стать матерью здорового малыша в наши дни женщина может и при сахарном диабете, и после 40 лет и в других сложных случаях. Главное вовремя позаботиться о здоровье малыша, не допустив у него генетических заболеваний. Обследоваться, сдав генетические скрининги при планировании беременности и во время беременности, и пройти экспертное УЗИ, показывающее почти все генетические проблемы у плода можно в клинике Диана в Санкт-Петербурге.
Анализ на ХГЧ β – единица при перинатальной диагностике
ХГЧ (хорионический гонадотропин) — гормон, концентрация которого резко возрастает во время беременности
Его увеличение свидетельствует о произошедшем зачатии, что крайне важно при беременности, наступившей в результате лечения бесплодия. ХГЧ — не строго «женский» гормон
Это вещество специально вводят мужчинам с целью улучшения показателей спермограммы при подозрении на мужское бесплодие.
Что такое ХГЧ и β – ХГЧ
Это вещество состоит из двух компонентов:
- α- единица, похожая на другие гормоны;
- β – единица – уникальная для ХГЧ, отличающая его от других гормональных веществ.
Именно поэтому анализируется именно β – единица, а сам анализ часто называют β – ХГЧ.
Гормон вырабатывается клетками зародышевой оболочки для стимуляции гормонов, поддерживающих беременность – прогестерона и эстрогенов. Это предотвращает наступление менструации и позволяет эмбриону «прижиться». Именно поэтому при бесплодии врачи анализируют уровень ХГЧ в организме пациентки. Если его содержание падает или отстаёт от нормы женщине назначают гормональные препараты, поддерживающие беременность. Следить за уровнем гормона необходимо женщинам, склонным к привычному невынашиванию и имевшим замершие беременности.
Концентрация ХГЧ быстро увеличивается, пока не образовалась плацента, которая позже принимает на себя гормональную функцию. Стремительный рост уровня гормона свидетельствует о том, что беременность сохранилась и эмбрион развивается. В дальнейшем содержание гормона снижается, оставаясь повышенным до родов и некоторое после них.
Нормальное содержание ХГЧ у разных женщин сильно различается. Врач определяет, все ли нормально, по динамике изменения показателя у конкретной пациентки.
Примерные показатели концентрации гормона при беременности приведены в таблице
| Срок, нед. | Концентрация, мЕД/мл |
| 1 | 20-155 |
| 2 | 100-4850 |
| 3-4 | До 82 000 |
| 5-6 | До 151 000 |
| 7-8 | До 230 000 |
| 9-10 | До 290 000 |
| 11-16 | Снижается с 290 000 до 245 000 и менее |
| 17-25 | Снижается до 50 000-80 000 |
| 25-37 | постепенно понижается до 40 000 и меньше |
Несоответствие уровня ХГЧ сроку наблюдается при патологиях беременности и неправильном развитии плода
| повышение | понижение |
| пузырный занос | замершая беременность, гибель эмбриона |
| многоплодная беременность | угроза выкидыша |
| токсикоз | недоразвитие плода |
| врожденные наследственные болезни и пороки развития плода | внематочная имплантация эмбриона |
| гормональные патологии у матери | на поздних сроках указывает на перенашивание |
В отличие от беременности, при болезнях, вызывающих повышение уровня ХГЧ, (раке яичников, желудка и молочных желез), уровень гормона повышается постепенно и не снижается. Поэтому женщине несколько раз во время беременности насколько раз назначают такой анализ
Как проводится скрининговый анализ β – ХГЧ
Для этого исследования сдается кровь из вены или моча, но в урине гормон определяется позже, а результат не так точен. Поэтому лучше положиться на анализ крови, показывающего наличие гормона и его концентрацию.
Забор материала проводят утром натощак, если требуется сдать анализы срочно, нужно поголодать 4-6 часов. Желательно в это время не принимать лекарственных средств. Если уровень ХГЧ на ранних сроках стал стремительно снижаться или повышаться, нужно обратиться к врачу и выявить причину.
МИКРОДЕЛЕЦИИ AZF – РЕГИОНОВ (А, B,C) Y-ХРОМОСОМЫ , ЧТО ЭТО?
Данное исследование позволяет установить генетические причины нарушения репродуктивных функций у мужчин, оценить эффективность лечебных процедур. AZF – регионы мужской Y-хромосомы включают в себя большое количество генов, ответственных за выработку сперматозоидов. Делеции, т.е. утраты этих генов приводят к нарушению сперматогенеза. Наиболее изучены AZFа, AZFb и AZFс. Данные мутации обнаруживают у 11% мужчин с азооспермией и у 8% мужчин с олигоспермией тяжелой степени.
Срок исполнения анализа, как правило, не менее 19 рабочих дней.
Материал для исследования: цельная кровь.
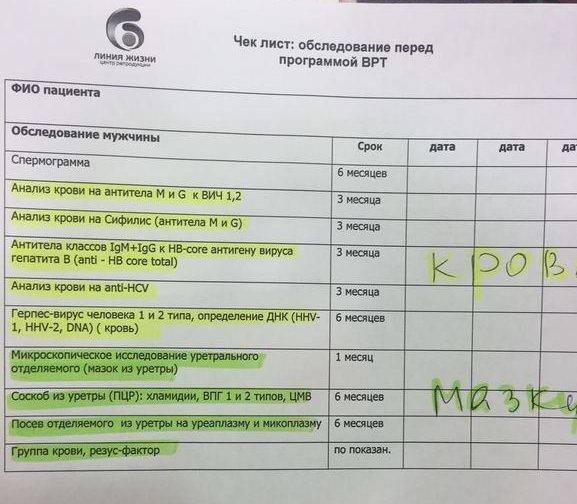
Обследование перед планированием беременности — программа максимум
Если есть показания или сомнения, можно пройти полноценное медицинское обследование по максимальной программе. Этот список включает все рекомендуемые мероприятия, начиная от консультации всех профильных специалистов, до анализов, которые можно сдать в нашей лаборатории.

Консультация гинеколога. Врач осматривает будущую маму на предмет полноценной функции детородных органов, собирает анамнез, в котором учитывает перенесенные заболевания, наследственные патологии, предыдущие беременности и их течение (если таковые были). Данные хранятся в полной конфиденциальности. После осмотра составляется и согласовывается программа обследования женщины.
Консультация уролога. Мужчине рекомендуется посетить уролога и пройти ряд анализов на скрытые инфекции и патологии. Если таковые будут найдены, специалист назначит эффективное лечение.
Консультация репродуктолога, эндокринолога. Если у супругов существуют какие-либо сложности с зачатием либо репродуктивным здоровьем, то им необходимо посетить данных специалистов
Важно понимать, что обследование мужчины перед беременностью женщины — это очень важный и нужный этап, от которого зависит очень многое, в частности возможность зачатия здорового ребенка, наличие возможных осложнений при беременности и риски ее вынашивания.
Консультация генетика. Пары, где один из супругов уже преодолел возраст 35 лет, или имеющие в роду генетические патологии, должны обязательно пройти генетическое обследование перед беременностью
ГЕнетик составляет прогноз относительно здоровья будущего малыша и дает рекомендации, как снизить риски генетических отклонений.
Полное обследование перед беременностью включает целый цикл важнейших анализов. Например, сюда можно отнести анализы на инфекции, группу крови и резус-фактор. По необходимости могут быть назначены анализы на гормоны, хчг и т.д.
УЗИ. Для оценки возможности организма перенести беременность проводится общее обследование, включающее помимо осмотра и анализов УЗ-исследование всех органов малого таза.
После того, как вы пройдете все обследования перед беременностью, гинеколог расскажет вам как дальше действовать. Если специалисты обнаруживают какие-либо отклонения в здоровье — не нужно пугаться и переживать, современная медицина оперативно справляется с любой проблемой.
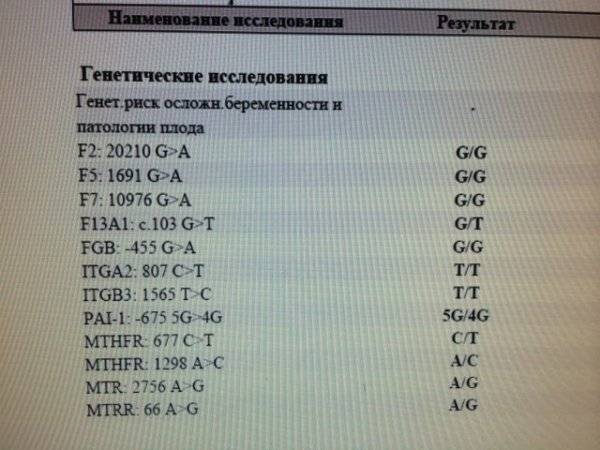
Генетическое обследование: анализы перед планированием беременности
Генетическое тестирование не входит в список обязательных анализов перед беременностью. Обычно к нему обращаются в случае бесплодия, причины которого выявить не удалось, неудачных попыток ЭКО, спонтанного прерывания нескольких беременностей или рождения больного ребенка. Генетические анализы не требуют специальной подготовки. Лекарства или физические перегрузки никак не скажутся на ДНК, которая необходима для исследования. Кровь из вены можно сдать в любое время вне зависимости от приема пищи. Какие анализы нужны перед беременностью, подскажет генетик.
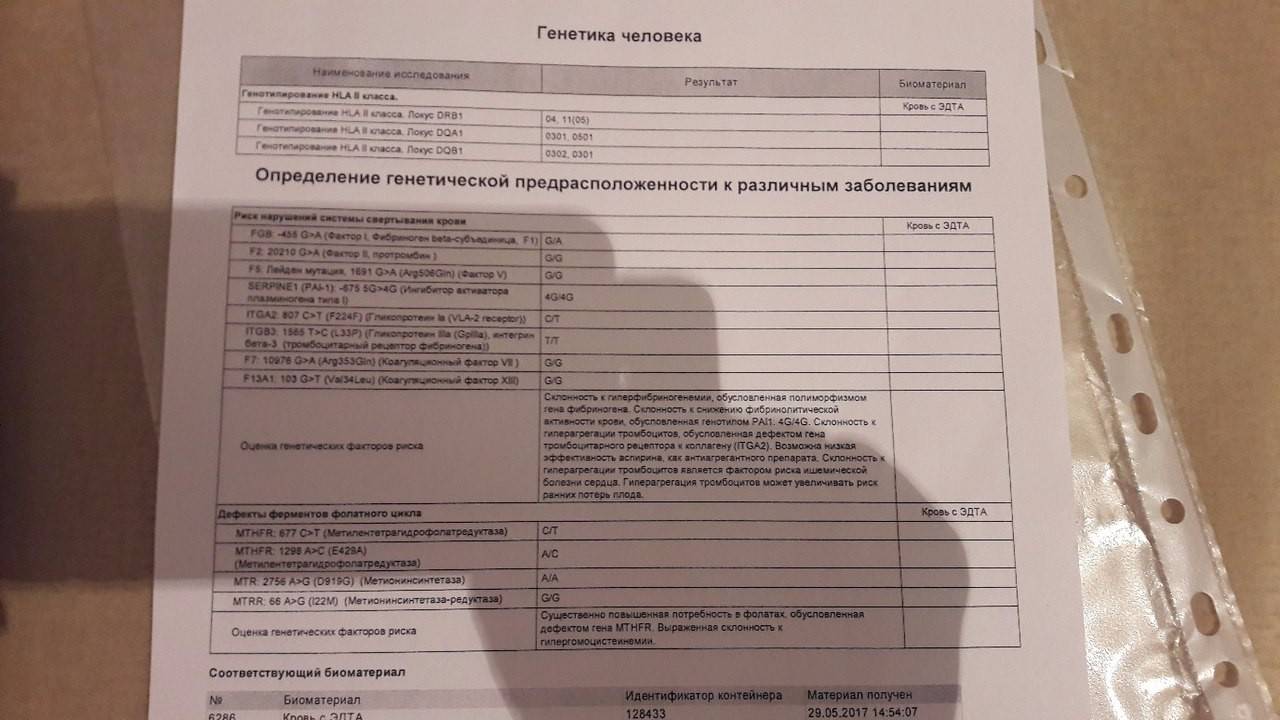
- HLA-типирование позволяет определить совместимость мужчины и женщины. Совпадение генов HLA-системы, отвечающих за распознавание аномальных клеток, может блокировать развитие беременности. Это связано с тем, что материнский организм принимает HLA-антигены, полученные эмбрионом от отца, за свои больные клетки и поэтому разрушает их.
- Анализ хромосомного набора (кариотипа) дает возможность спрогнозировать риск возникновения у ребенка аномалий. Сдать анализы перед беременностью нужно обоим партнерам. В список показаний для генетического тестирования входят: бесплодие, выкидыши, наличие у одного или обоих партнеров генетических заболеваний, планирование беременности после рождения ребенка с хромосомными аномалиями. Также этот тест рекомендуется зрелым парам. Чем старше мать и отец — тем выше вероятность сбоя в хромосомном наборе половых клеток.
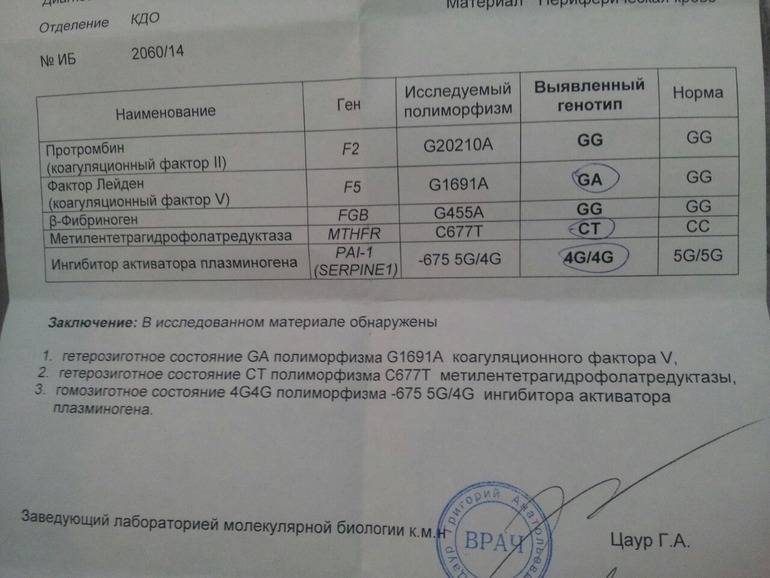
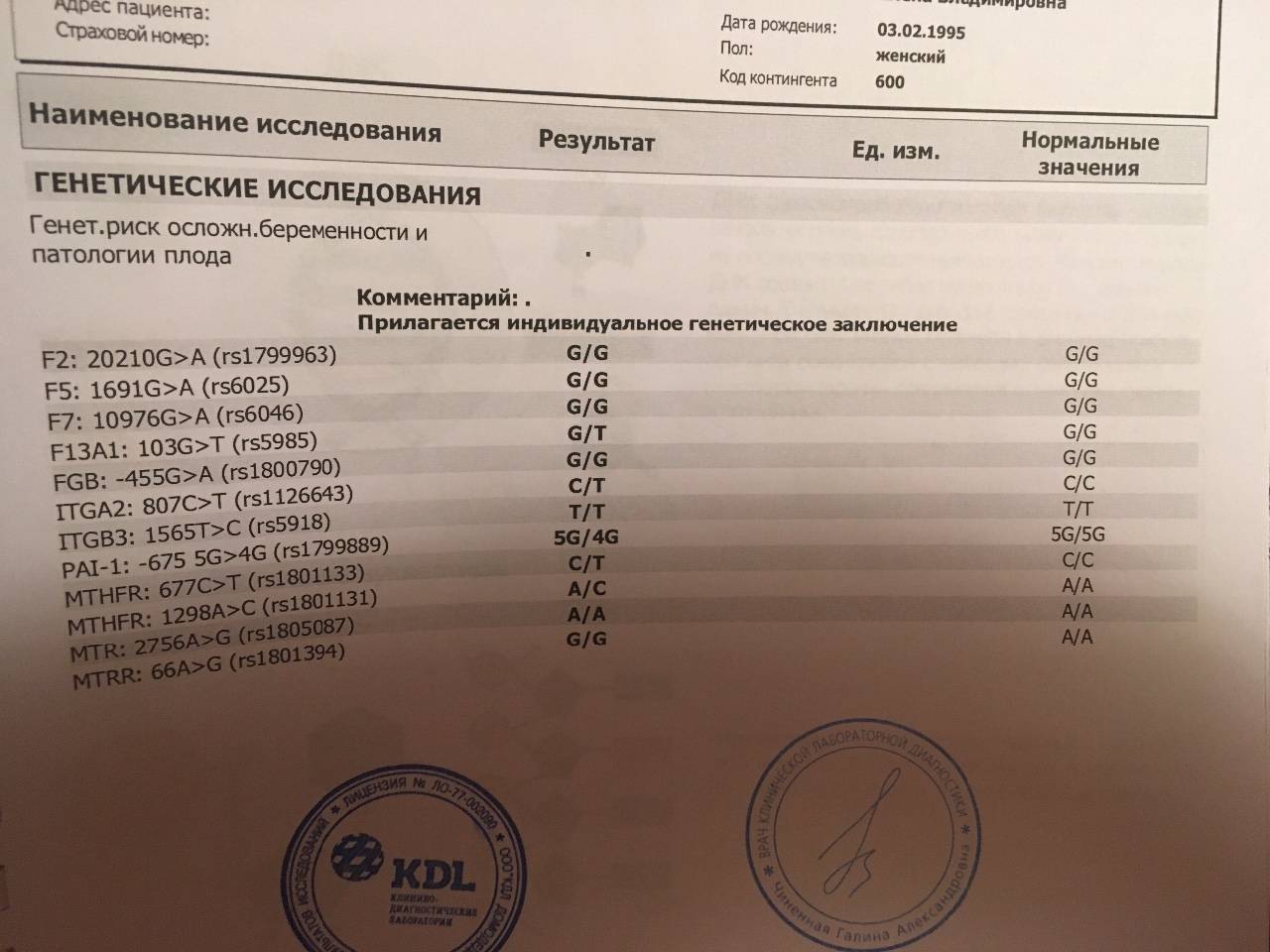
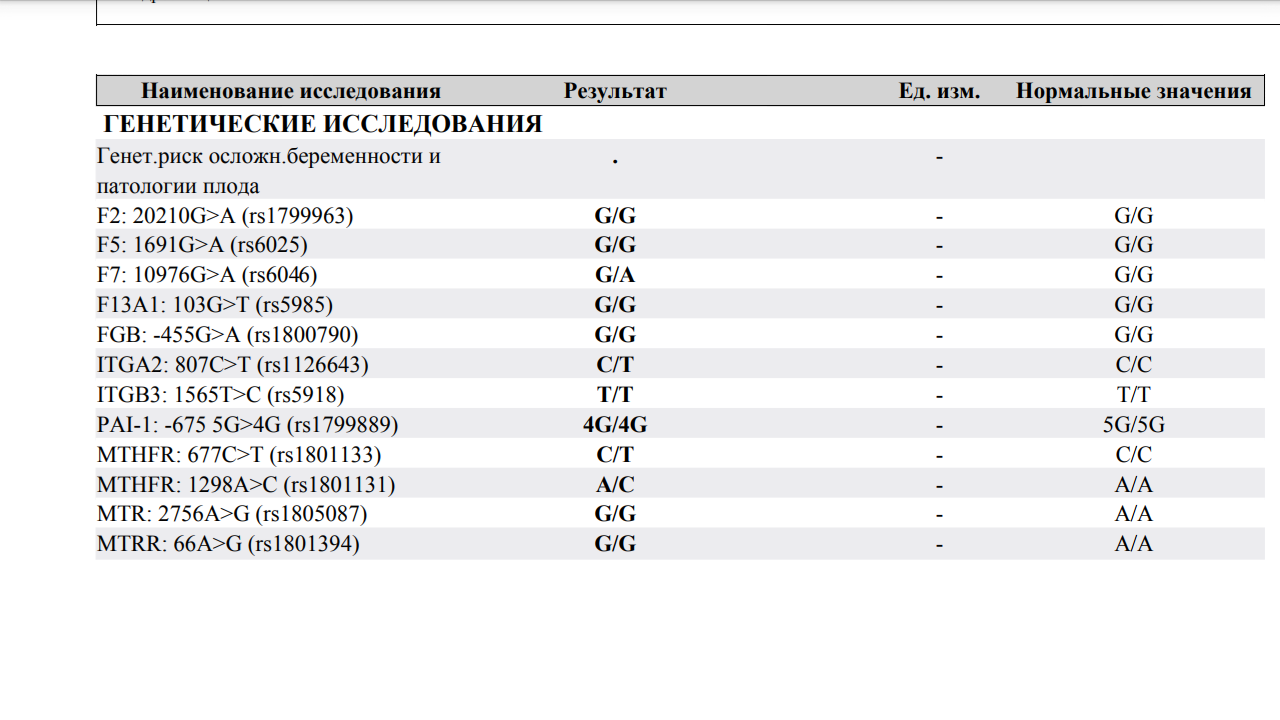
- Анализ мутаций в генах фолатного цикла обычно рекомендуют женщинам, родившим ребенка с врожденными пороками развития, пережившим несколько выкидышей или имевшим осложнения беременности (преждевременная отслойка плаценты, преэклампсия). Возникшие проблемы могут объясняться мутацией, которая приводит к нарушению обмена фолиевой кислоты и синтеза аминокислот. В результате возникает дисбаланс, который часто оказывается роковым для развивающейся беременности. Содержание фолиевой кислоты необходимой для процессов, характеризующихся высокой скоростью образования РНК и ДНК, снижается. А уровень пагубной для беременности аминокислоты — гомоцистеина — повышается.
- Анализ мутаций в генах CFTR, PAH, SMN1, GJB2 необходим семьям, в которых есть больные фенилкетонурией, муковисцидозом, спинальной амиотрофией, нейросенсорной несиндромальной тухоугостью, синдромом кератита-ихтиоза-тугоухости. Генетический анализ перед беременностью дает возможность оценить вероятность рождения больного ребенка.
Подготовка к беременности требует немало времени и затрат, но это того стоит. 3 — 6 месяцев, которые пара потратит на анализы перед планированием беременности, позволят избежать многих осложнений. Ведь профилактика, как известно, всегда эффективнее, чем лечение и реабилитация.
Обследования во время беременности
А если беременность (желанная беременность!) уже наступила? А женщина или входит в вышеописанные группы риска, или старше 35 лет, или просто её супруг намного старше её самой? Какие действия следует предпринять, чего серьёзно надо опасаться?
Прежде всего, как можно раньше надо встать на учет по беременности в медицинском учреждении. Это позволит получить медико-генетическую консультацию, о которой оворилось выше. И далее, если беременность благополучно развивается, все беременные женщины проходят ряд скринингов (массовое исследование для выявления групп риска). Первый скрининг производят в 11-12 недель беременности: берется кровь из вены, её анализ и параллельно с этим проводится ультразвуковое исследование. Во время УЗИ можно выявить некоторые пороки развития и изменения, которые могут свидетельствовать о хромосомных аномалий у плода. Утолщение воротниковой зоны на ультразвуковой картине свидетельствует о синдроме Дауна в 70% случаев. При получении такого результата УЗИ все женщины подлежат направлению на дополнительные исследования. Однако, если женщина изначально входит в группы риска (пороки развития у предыдущих детей, генетические аномалии родителей или возраст после 35 лет, а нередко и сочетание этих факторов), ей может быть предложен ряд инвазивных (необходимость вмешательства внутрь организма) методов исследования. Так как эти методы имеют риск осложнений в 2-3 % случаев, они проводятся исключительно после письменного согласия беременной на проведение манипуляции.
В более поздние сроки (16-20 недель беременности) всем беременным также проводят ультразвуковой скрининг на наличие пороков развития и биохимический скрининг (анализ крови на ряд белков – маркеров хромосомной патологии и аномалий развития). Бывают ситуации, когда во время первого исследования до 12 недель патологию не заметили или женщина встала на учет по беременности в поздние сроки, тогда аномалии можно диагностировать после 16 недель. Наличие пороков развития или подозрения на них, ситуации, требующие уточнения, также являются показанием для инвазивной пренатальной диагностики. Рассмотрим, что это за методы?