Многоплодие на УЗИ
Многоплодная беременность заключается в том, что в полости матки развивается не один, а несколько эмбрионов. Такое случается в 1,5% беременностей, и значительную роль играет популярность метода ЭКО. Двуяйцовые близнецы развиваются каждый в своём плодном пузыре и имеет собственную плаценту, независимую от другого эмбриона. То же самое происходит, если после оплодотворения зигота разделяется на две или несколько частей в течение трёх суток, пока оплодотворённая яйцеклетка не достигла матки.
При оплодотворении на 3-8 сутки, когда плодное яйцо находится в матке, у эмбрионов формируется два (три) плодных пузыря, но плацента у эмбрионов будет общей. Если деление произошло на 8-13 сутки, то у зародышей будет как общая плацента, так и общий плодный пузырь. Это вызывает некоторые сложности при вынашивании беременности. При запоздалом делении после 13 суток в матке развиваются сиамские близнецы, являющиеся одним телом. Чем раньше женщина узнает о многоплодии, тем скорее ей будет оказана соответствующая медицинская помощь в сопровождении беременности.
Многоплодную беременность установить довольно легко. Это можно сделать на ранних сроках (от 2 недель беременности) с помощью анализа крови на ХГЧ. Гормон образуется в крови только у беременной женщины, а при многоплодии концентрация ХГЧ превышает норму в несколько раз. В то же время метод не совсем точен, потому что высокие показатели хорионического гонадотропина человека характерны и в том случае, если у плода имеется синдром Дауна.
100% эффективность при многоплодии имеет ультразвуковая диагностика. Ожидая не одного, а нескольких малышей, у женщины в 6-7 раз больше увеличивается нагрузка на организм, чем при одноплодной беременности.
К другим проблемам многоплодия относят:
- Анемия, поэтому будущей маме нужно назначать специализированные препараты, компенсирующие нехватку железа.
- Тяжёлая форма гестоза (потеря питательных веществ из организма, повышение давления, отёки и пр.);
- Большой набор веса матерью (более 20 кг);
- Разница в весе и росте малышей более 20%, что приводит к рождению ослабленного ребёнка;
- Преждевременные роды (двойня появляется на свет на 36-й неделе, тройня — на 34-й, и это в лучшем случае);
- Внутриутробная гибель одного из плодов;
- Фето-фетальный трансфузионный синдром (нарушение кровообращения в плаценте);
- Врождённые пороки.
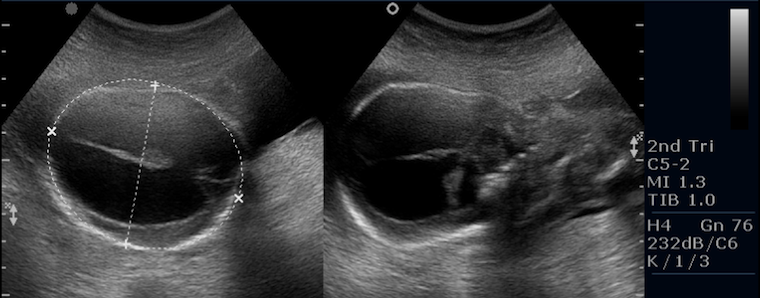
На УЗИ врач уже на 6-й неделе беременности видит несколько эмбрионов. С помощью ультразвуковой диагностики устанавливается хориальность (количество плацент) и амниотичность (количество плодных пузырей). Наиболее сложный вариант, когда плоды имеют одну плаценту и один плодный пузырь. В этом случае возникает риск отслойки плаценты и гибели малышей.
Женщины, имеющие многоплодную беременность, под контролем УЗИ контролируют состояние своего здоровья и развитие плодов. Метод позволяет избежать многих осложнений и опасных ситуаций.
Классификация: происхождение, течение, патогенез
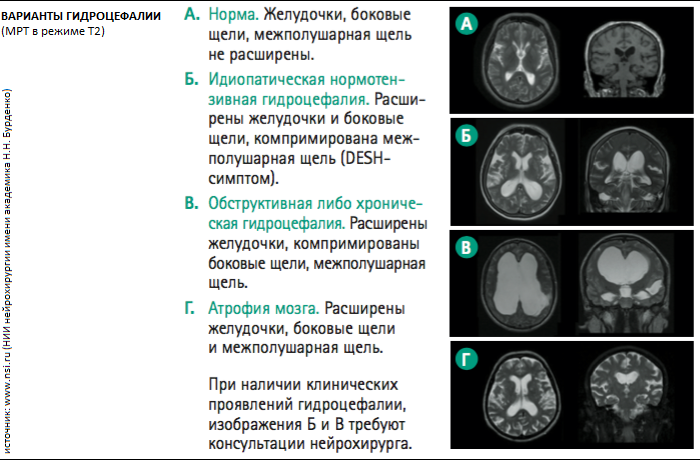
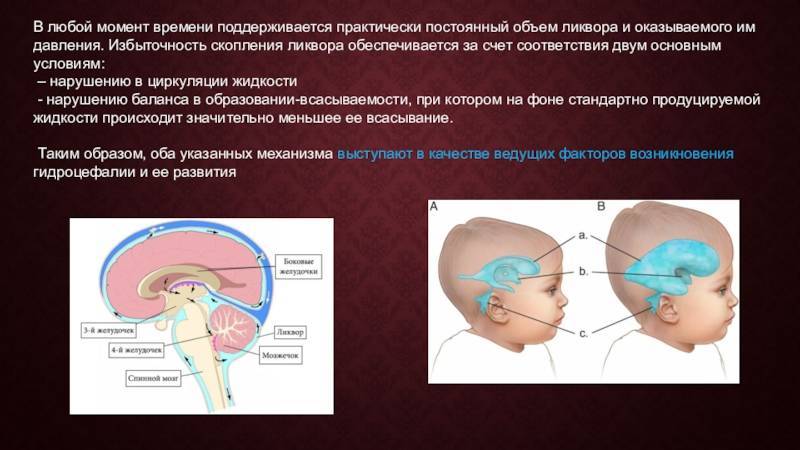
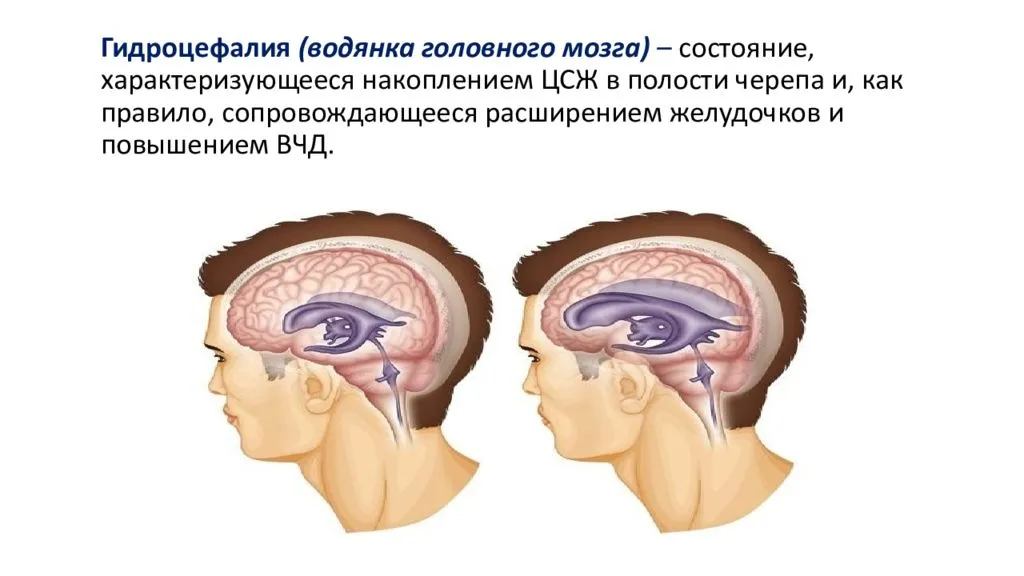
Спинномозговая жидкость или цереброспинальная жидкость (ликвор), постоянно продуцируется, циркулирует в отделах головного мозга (желудочки), всасывается и обновляется. Все эти процессы взаимосвязаны и находятся в определенном равновесии. В случае возникновения нарушений на каком-то из этапов ликвор может накапливаться в желудочках или субарахноидальном пространстве и увеличивать внутричерепное давление. Подобное состояние называется гидроцефалией (ГЦ), которая бывает врожденного и приобретенного происхождения.
По характеру течения болезнь разделяют на стадии:
- Острую, стремительно развивающуюся в течение 3 дней и несущую информацию о причинах, вызвавших заболевание;
- Хроническую, имеющую только симптомы основной патологии, но не указывающую на факторы, отдаленные во времени (до полугода), спровоцировавшие ее;
- Компенсированную, характеризуемую восстановлением нормального внутричерепного давления, хотя полости, содержащие спинномозговую жидкость, по-прежнему пребывают в расширенном состоянии;
- Декомпенсированную форму, при которой водянка с повышением внутричерепного давления при определенных обстоятельствах в виде травм, инфекционных процессов и прочих факторов, возвращается вновь.
Патогенез гидроцефалии предусматривает тоже свои варианты:
- Сообщающуюся или открытую гидроцефалию со свойственным ей свободным перемещением по отделам избыточного количества ликвора, которое могло образоваться в результате излишней продукции или нарушения всасывания;
- Закрытую форму, возникающую в случаях, когда цереброспинальная жидкость не может беспрепятственно циркулировать по отделам. Ее еще называют окклюзионной. При остром течении она оборачивается тяжелой симптоматикой и проявляется:
- тошнотой и рвотой;
- выраженной утренней головной болью;
- сонливостью (важный прогностический критерий для неврологов, поскольку является признаком грядущего ухудшения);
- угнетением сознания с переходом в коматозное состояние, длящееся непродолжительное время;
- застойными явлениями на диске зрительного нерва;
- стремительным нарастанием дыхательной и сердечно-сосудистой недостаточности, приводящим к гибели больного.;
- Гиперсекреторный вариант водянки головного мозга, обусловленный чрезмерной выработкой спинномозговой жидкости.
Что может и что не может выявить УЗИ плода
1 триместр: УЗИ выявляет следующие патологии:
- пороки ЦНС (например, анэнцефалию – отсутствие мозга);
- отсутствие брюшинной стенки (тяжелейшая патология — гастрошизис);
- аномалии позвоночника — отсутствие, горб и т.д.;
- синдром Дауна;
- пупочную грыжу (диагноз омфалоцеле);
- отсутствие конечностей.
2 триместр: можно выявить все видимые отклонения, поскольку все органы у плода уже практически сформированы к этому времени.
3 триместр: подтверждаются или опровергаются пороки, выявленные ранее анализами крови, хорионбиопсии и другими методами.
С помощью ультразвука диагностировать невозможно:
- слепоту и глухоту — УЗИ не может показать качество передачи нервных импульсов к зрительным и слуховым рецепторам
- умственную отсталость, так как это свойства мозга, а не его строение;
- мелкие нарушения развития органов (например, непроходимость протоков печени или дефекты сердечных перегородок);
- некоторые генетические болезни (например, не диагностируются миопатия Дюшена, фенилкетонурия, муковисцидоз);
- сами хромосомные аномалии (синдромы Эдвардса, Патау, Тернера), врач может наблюдать лишь результат их развития.
Лечение
При подозрении на наличие гидроцефалии нужно обратиться за медицинской помощью. При своевременном лечении удастся минимизировать осложнения болезни.
При наличии гидроцефалии, которая спровоцирована травмой или инфекционным заболеванием, показан приём медикаментозных средств. При этом подбираются препараты, которые способны приостанавливать выработку ликвора. Эффективны и диуретики, которые активизируют процесс выведения избыточной жидкости из организма.

В отдельных случаях беременным женщинам дополнительно назначают и витаминно-минеральные комплексы, лекарства, способствующие улучшению кровоснабжения головного мозга.
Благодаря современным достижениям медицины можно лечить гидроцефалию плода внутриматочно. Есть два эффективных метода:
- при помощи пункции откачивают избыточную жидкость из пространства, расположенного возле мозга плода. При этом прокол делается в животе беременной женщины. Подобную процедуру необходимо выполнять один раз;
- в мозг будущего ребёнка вставляется шунт, предназначенный для выведения ликвора. Трубка должна оставаться в мозге плода до момента родов.
Почему это происходит?
В основе отечности плода происходит скопление жидкости, которая влияет на организм плода, часто причина этого:
- причины тяжелого осложнения;
- инфекционные заболевания;
- иммунологические отклонения.
Первое важное различие, которое можно сделать, касается иммунного или неиммунного характера этого клинического состояния:
- Иммунная водянка: происходит из-за реакции, происходящей между антителами к эритроцитам плода, продуцируемыми матерью, и антигенами (мишенью этих антител), которые очень часто присутствуют в клетках крови плода (также называемых эритроцитами) по поводу несовместимости с материнским резус-фактором;
- Неиммунная водянка: обычно это состояние вызвано увеличением интерстициальной жидкости или лимфатической обструкцией, потенциально вызванной несколькими факторами.
В том числе:
- сердечно-сосудистые заболевания;
- аритмии;
- эмболии;
- миокардит;
- врожденные аномалии, такие как тетралогия Фалло или порок развития Эбштейна;
- хромосомные аномалии, такие как синдром Тернера, трисомия 21 или синдром Нунана;
- инфекции, в основном;
- токсоплазмоз;
- краснуха;
- ветряная оспа;
- сифилис;
- цитомегаловирус;
- вирус герпеса;
- парвовирус;
- СПИД и болезнь Лайма;
- пороки развития мочевыводящих путей или пороки развития легких.
Гематологические причины: в том числе:
- талассемии;
- кровотечение;
- артериовенозные шунты;
- железодефицитная анемия;
- врожденные диафрагмальные грыжи;
- врожденные пороки обмена веществ;
- дефицит трансальдолазы;
- мукополисахаридоз;
- Болезнь Ниманна-Пика;
- беременность двойней с синдромом трансфузии плода;
- тяжелые патологические состояния матери;
- сахарный диабет;
- гипопротеинемия;
- анемия;
- преэклампсия.
Приобретённые патологии плода
Приобретенные патологии возникают под воздействием негативных факторов (радиация, токсическое отравление) и образа жизни матери (алкоголизм, курение, наркомания).
Врождённые пороки органов и костей
Редко у плода развивается один такой порок, обычно это комплекс патологий, затрагивающих несколько жизненно важных органов.
Врождённые пороки имеют следующие разновидности:
- аплазия — полное отсутствие органа с сохранением сосудистой ножки;
- агенезия — полное отсутствие органа без сохранения сосудистой ножки;
- гипоплазия — недоразвитость органа;
- дистопия — расположение органа в неположенном месте.
Ультразвуковая диагностика врождённых пороков проводится трижды:
- 1-я диагностика — 10-13 недель;
- 2-я диагностика — 19-20 недель;
- 3-я диагностика — 31-32 недели.
Исследование позволяет выявить большинство патологий:
- отсутствие или деформацию органа;
- анэнцефалию (отсутствие головного мозга);
- атрезию (отсутствие) конечностей;
- аномалия скелета лица (заячья губа, волчья пасть);
- незаращение спинномозгового канала;
- пороки сердца;
- гидроцефалия (скопление жидкости в головном мозге).
Гипертензионно-гидроцефальный синдром
Это патология, при которой спинномозговая жидкость скапливается под мозговыми оболочками. Осложнение выявляется на УЗИ на поздних этапах беременности.
Характеризуется большим объёмом головы плода, диспропорцией между мозговыми долями, выпиранием родничка. Чем раньше выявлена патология, тем больше шансов на благоприятный исход.
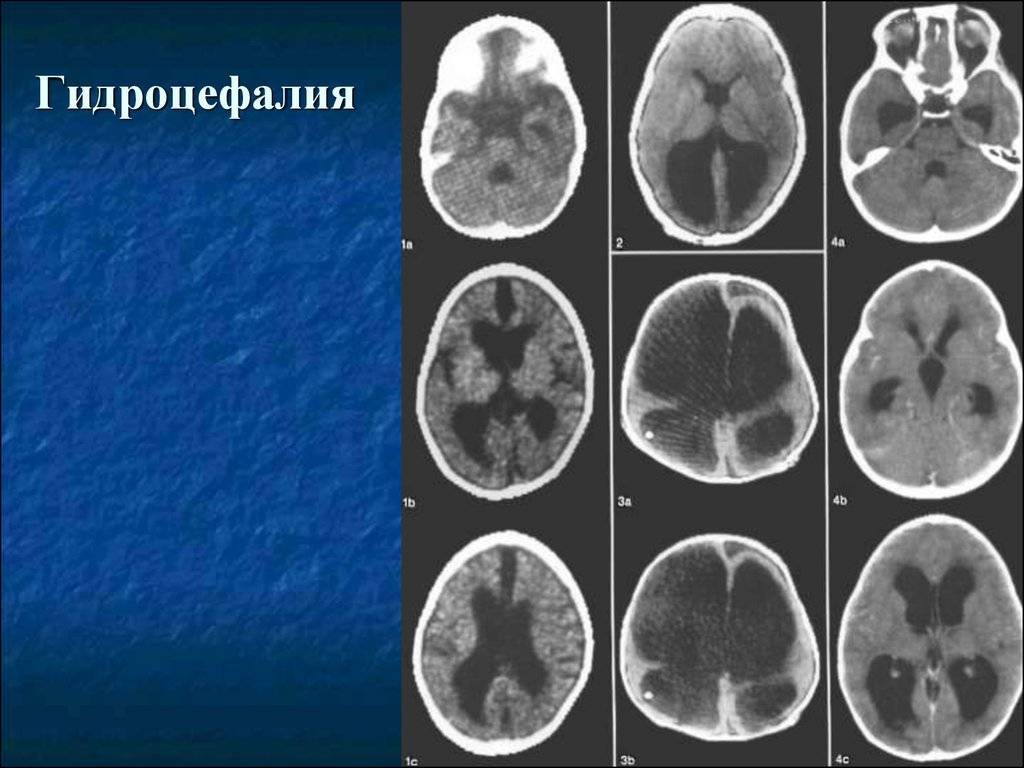
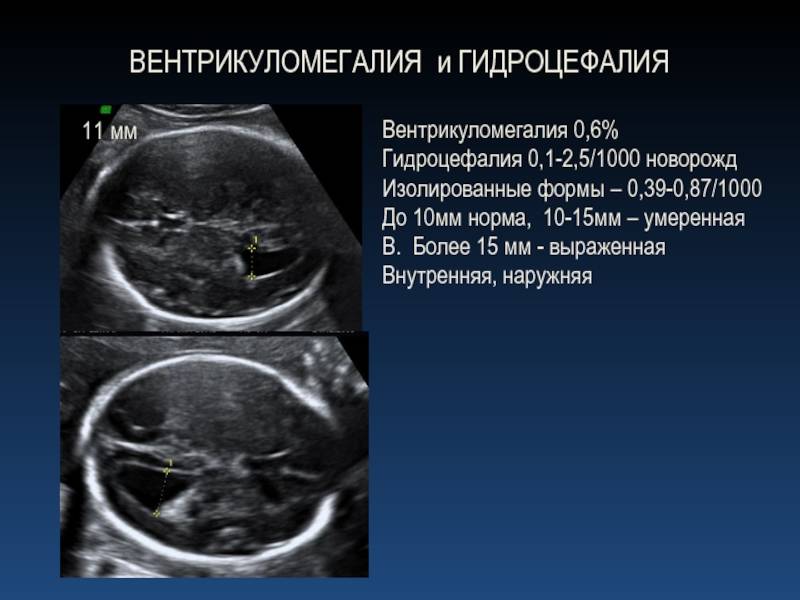
Гидроцефалия
Это скопление спинномозговой жидкости в желудочках головного мозга, в результате чего они увеличиваются в размерах, и возрастает внутричерепное давление.
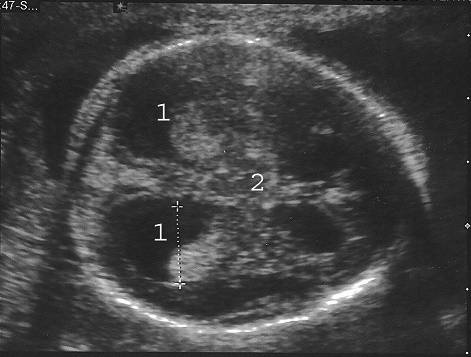
Гидроцефалию выявляют на 2 семестре беременности. Главным показателем является увеличение высоты тела желудочка головного мозга выше нормы (свыше 1,1 см). При этом снижается эхогенность межполушарной щели при одновременном увеличении ширины щели свыше 5 мм.
Пороки сердца
Пороки сердца у плода — не редкость. На УЗИ они обнаруживаются на 2-м плановом осмотре (скрининговом УЗИ второго триместра).
К ним относятся:
- гипоплазия левой стороны сердца;
- отсутствие сообщения между правыми камерами сердца;
- отсутствие одного из желудочков сердца;
- патология сердечной мышцы;
- аритмия;
- брадикардия;
- сужение просвета аорты;
- сужение лёгочной артерии;
- порок трикуспидального клапана;
- тетрада Фалло (сочетанная аномалия сердца).
Большая часть сердечных патологий исправляется хирургическим путём. Чем раньше проведена операция, тем больше шансов на успешное выздоровление.
Сопутствующие симптомы
Заподозрить водянку у плода самостоятельно не так трудно, если обращать внимание на самочувствие. Постоянная тошнота и рвота, не зависящие от срока беременности, упадок сил, головокружение, понижение или повышение артериального давления, сильные головные боли и нарушение сна являются первыми сигналами
Не нужно беспокоиться раньше времени, ведь тошнота или рвота часто являются следствием токсикоза. Особенно сильно он беспокоит будущую маму на ранних сроках, но иногда сопровождает длительное время. При постоянном упадке сил, продолжительной рвоте, мигрени, скачках давления рекомендуется обратиться к специалисту.
Дополнительные материалы
Для просмотра видео необходимо войти на сайт
видеоролик 1
Для просмотра изображений необходимо войти на сайт
к видеоролику 1. Выраженный, напряженный асцит, кишечник, желудок.
Для просмотра видео необходимо войти на сайт
видеоролик 2.
Для просмотра видео необходимо войти на сайт
видеоролик 3.
Для просмотра изображений необходимо войти на сайт
к видеоролику 3. Почки уменьшены (в 16 нед были нормальных размеров), маловодие, (вероятно из-за снижения кровотока через почек).
Для просмотра видео необходимо войти на сайт
видеоролик 4.
Для просмотра изображений необходимо войти на сайт
к видеоролику 4. Выпирающий в грудную клетку диафрагма, из-за повышения давления в брюшной полости за счет асцита.
Для просмотра изображений необходимо войти на сайт
к видеоролику 4. нижняя полая вена впадает в правое предсердие.
Для просмотра видео необходимо войти на сайт
видеоролик 5.
Для просмотра изображений необходимо войти на сайт
к видеоролику 5. Направленный, в каудокраниальном направлении сосуд, к воротам печени – портальная вена.
Для просмотра видео необходимо войти на сайт
видеоролик 6.
Для просмотра изображений необходимо войти на сайт
к видеоролику 6. Аорта (грудной и брюшной отделы, окрашена в красный цвет)
Для просмотра изображений необходимо войти на сайт
к видеоролику 6. Нижняя полая вена (окрашена в синий цвет)
Для просмотра видео необходимо войти на сайт
видеоролик 7.
Для просмотра изображений необходимо войти на сайт
к видеоролику 7. Пупочная вена (окрашена в красный цвет)
Для просмотра видео необходимо войти на сайт
видеоролик 8.
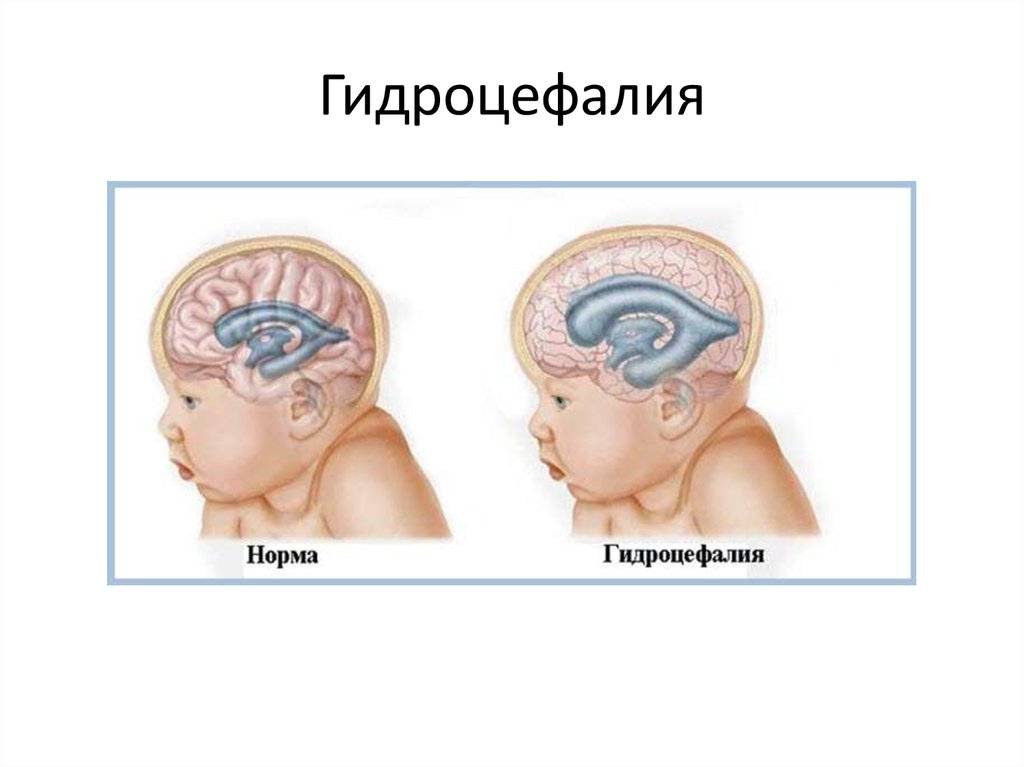
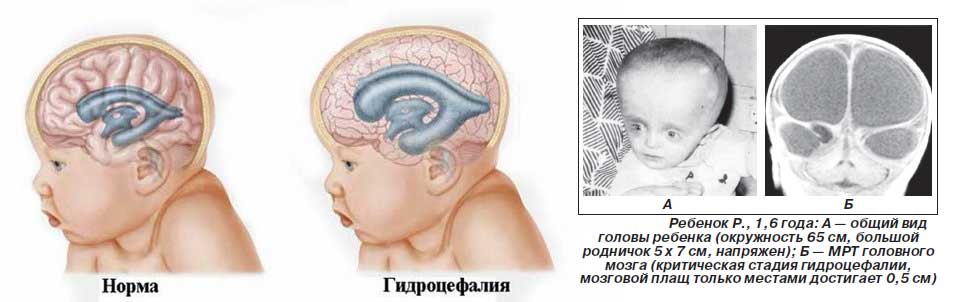
Гидроцефалия
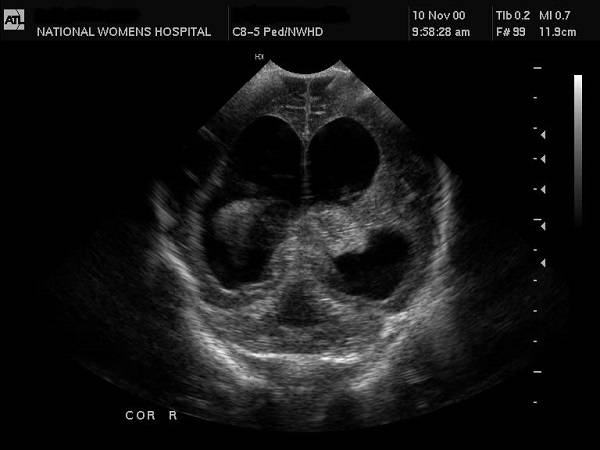
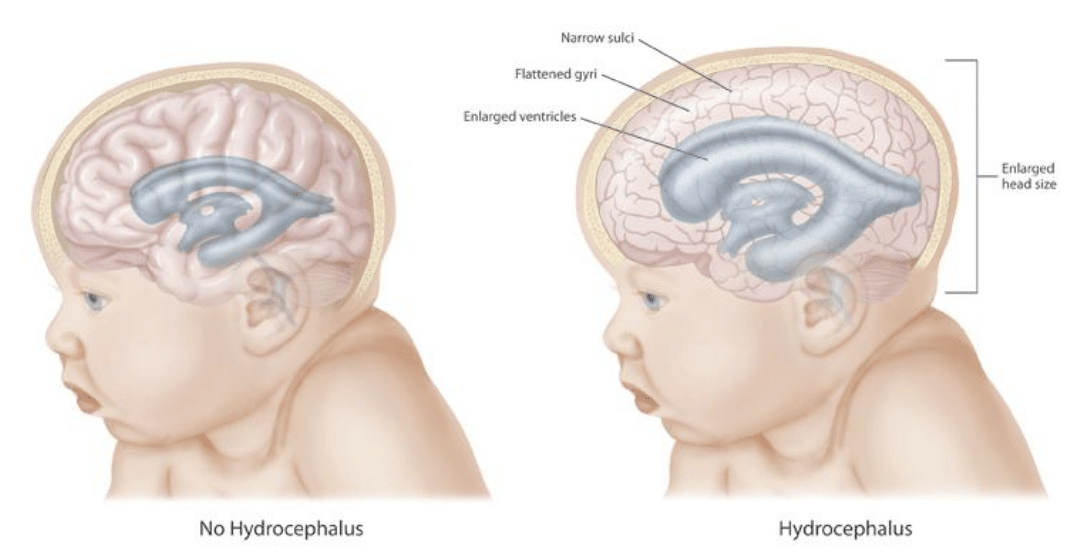
Гидроцефалия — это аномалия развития плода, при которой увеличивается количество желудочков головного мозга. В норме их должно быть четыре, и через них происходит циркуляция ликвора — спинномозговой жидкости. При нарушении выработки или всасывания ликвора в кровеносную систему жидкость скапливается в желудочках, расширяя их.
Причиной патологии служит неправильное развитие нервной трубки эмбриона. Это случается на ранних сроках до 4 недель, и в 20% случаев причиной служат внутриутробные инфекции.
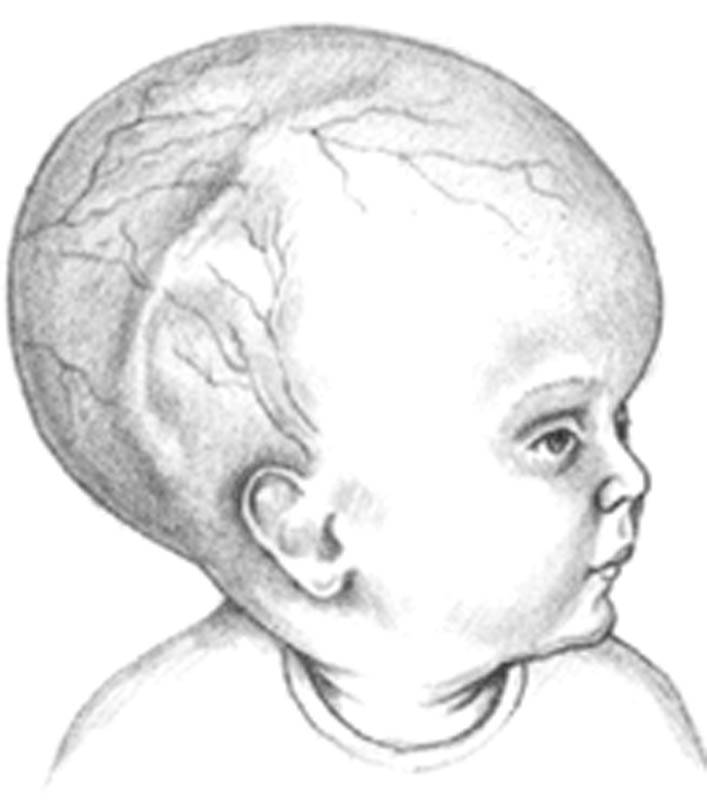
При гидроцефалии, скапливающаяся спинномозговая жидкость растягивает желудочки, они давят на головной мозг. Вследствие этого черепная коробка расширяется, голова обретает неправильную форму.
На ранних сроках порок сложно заметить, он выявляется, начиная с 10 недели беременности. На УЗИ заметно расширение лобных долей, родничок становится более выпуклым, а голова непропорционально большой.
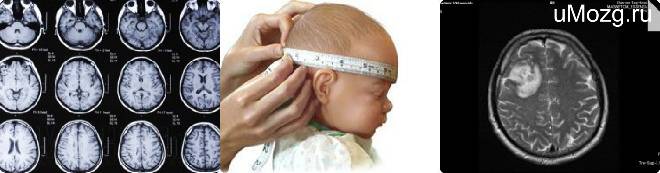
Гинеколог, проводя скрининговое УЗИ, делает замеры между висками по надбровной линии (БПР) и, начиная с 16 недели, измеряет расстояние между лбом и затылком (ЛЗР). Сравнивая результаты с нормальными показателями, характерными для данного срока беременности, врач делает и другие замеры.
Увеличение показателей БПР и ЛЗР не всегда указывает на патологии. Вполне возможно, что малыш сам по себе крупный, если остальные замеры его тела также превышают норму. Только если параметры головы значительно увеличены при нормальных параметрах тела, врач диагностирует «гидроцефалию».
Именно замеры головы позволяют отличать гидроцефалию от врождённого увеличения размеров мозговых желудочков. При этом заболевании внутричерепного давления нет, поэтому размеры черепа соответствуют норме.
Часто гидроцефалия сопровождается другими пороками развития. На УЗИ заметно сглаживание извилин головного мозга, неправильное формирование сосудов, аномалия различных отделов спинного мозга, увеличение полушарной щели.
Ещё один признак гидроцефалии у плода — гипертонус матки на протяжении всей беременности. Если причиной развития патологии является инфекция, то женщину будет беспокоить плохое самочувствие.
Специалист оценивает степень развития гидроцефалии и даёт рекомендации и прогнозы относительно будущего малыша. В некоторых случаях аномалия нервной трубки у плода настолько выражена, что лечение ребёнка окажется малоэффективным. В этом случае женщине предлагается аборт. Однако бывает противоположная ситуация, и после лечения малыш будет вести полноценный образ жизни.
Зрелость плаценты
В норме на УЗИ нулевая степень зрелости соответствует 27-28 неделе беременности. Плацента имеет однородную структуру, ровные контуры, без кальцинатов. 1 степень соответствует 30-34 неделе. На этом сроке плацента несколько неоднородна по структуре, имеет небольшие уплотнения. Кальциевые отложения незначительные. 2 степень зрелости встречается на 35-37 неделе.
Плацента имеет повышенную эхоструктуру в связи с увеличением плотности. Кальцинаты довольно выразительны. 3-я степень наблюдается с 37 недели до родов. Отложения кальция значительны, имеются кисты и углубления. Если имеется преждевременное созревание плаценты, можно говорить о плацентарной недостаточности. В этом случае назначают допплеровское исследование, с помощью которого выявляют кровоток и сердцебиение плода.
Развитие ребенка на разных этапах беременности

Беременность длится 40 недель, или 10 акушерских месяцев. Этот срок делится на три триместра, каждый их которых приносит определенные изменения. Развитие органов и систем будущего малыша происходит в строго заданном порядке. За весь период беременности зародыш трансформируется из одноклеточной зиготы в человека.
Ранние сроки гестации
На 2 неделе беременности зигота уже прикреплена к стенке матки. Вокруг будущего малыша формируется оболочка для его защиты и питания. Зарождаются клетки плаценты, пуповины и нервной трубки.
На 3 неделе зародыш приобретает С-образную форму и увеличивается в размерах до 1,26 мм. Возникает нервная хорда, клетки начинают группироваться для создания различных органов. На 21 день гестации начинает пульсировать будущее сердце.
На 4-5 неделе сердечко уже имеет две камеры. Формируются глазницы, закладываются желудок и сосуды. 5 неделя знаменует резкий скачок роста: размер эмбриона теперь составляет около 1 см. Исчезает хвостик, который имеется у всех живых существ на ранних этапах развития. Сердцебиение ребенка уже можно услышать на УЗИ. Появляются первые очертания лица.
На 6 неделе органы брюшной полости начинают перемещаться, стремясь занять нужное место в формирующемся организме. Развиваются конечности, которыми ребенок уже может слегка шевелить. Размеры головы превышают габариты туловища.
На 7 неделе активно развиваются головной мозг и кровеносная система. Сосудистая сеть становится более разветвленной, конечности укрепляются. На УЗИ хорошо видны пальчики.
На 8 неделе размер эмбриона составляет 4 см. Его тело приобретает более правильные пропорции, а на лице хорошо видны щеки, ноздри и веки.
В 9-10 недель длина эмбриона может достигать 7 см. Развивается желудочно-кишечный тракт, появляется тонкий кишечник. Ребенок может открывать и закрывать ротик, морщиться.
В 11 недель кожа ребенка покрывается первым пушком. Очертания лица все больше приближаются к человеческим: глаза становятся ближе друг к другу, формируются уши, надбровные дуги. Размер эмбриона — около 10 см.
На финальной 12 неделе первого триместра длина плода составляет 12 см, вес — около 50 г. Хорошо видна шея, начинают развиваться мышцы. Головной мозг еще не развит.
Второй триместр
В 13-14 недель кожа малыша еще недостаточно плотная: через нее видны сосуды и внутренние органы. Формируется костно-мышечная система, появляются ногти. В это время уже можно узнать пол ребенка.
На 15-16 неделе развиваются кора головного мозга и ЦНС. Возникает жировая прослойка, а рост малыша немного приостанавливается. Длина тела составляет около 20 см, вес — 210 г. Ребенок легко перемещается в утробе матери.
В 17-18 недель активно развивается дыхательная система. Ребенок различает свет и тьму в утробе матери. Развиваются нервные окончания, благодаря чему малыш ощущает свои ножки и ручки.
К 19-20 неделе рост плода достигает 28 см, масса — 0,5 кг. Развивается эндокринная система. Головной мозг продолжает свое формирование.

В 21-22 недели активно развивается сердечно-сосудистая система. Кожа уплотняется, в головном мозге появляются извилины.
В 23-24 недели сосуды уже достаточно сформированы для того, чтобы снабжать кислородом организм малыша. В этот период с ребенком уже можно разговаривать — он различает звуки.
В 25-26 недель малыш весит около 1 кг, рост — в среднем 36 см. На голове растут волосы, на веках — ресницы. Ребенок может различать цвета и вкусы. К концу второго триместра активизируется собственный иммунитет малыша.
Последний триместр
К третьему триместру малыш просыпается и засыпает по определенному режиму. Есть предположение, что в это время ему уже снятся сны. Ребенок различает мамин голос: его сердцебиение учащается, когда он слышит этот звук.
В возрасте 28-31 недель желудочно-кишечный тракт плода активно работает. После сна малыш потягивается. Он заметно вырос, и его перемещение в утробе матери затруднено. Рост ребенка составляет около 41 см, вес — 1,5 кг.
В 32-36 недель большинство детей занимает положение головой вниз, готовясь к рождению. Происходит совершенствование всех систем. К концу этого периода масса тела ребенка достигает 2,5 кг, рост — 47 см.
Ближе к предполагаемой дате родов органы и системы малыша готовы функционировать вне материнского тела. Кожа становится более гладкой, пушок (лануго) постепенно исчезает. Вес плода — 3-3,5 кг, рост — 49-55 см.
Тактика ведения беременности с гидроцефалией плода
Последствия гидроцефалии плода могут быть разными. Они зависят от размеров нарушения и сопутствующих дефектов развития. В случае, когда величина боковых желудочков не превышает 15 мм, других аномалий не выявлено и назначено лечение, прогноз относительно благоприятный – у новорожденного может не возникнуть никаких отклонений. Неблагоприятный прогноз складывается, если размеры желудочков превышают 15 мм и интенсивно нарастает водянка, гидроцефалия выявлена в первой половине беременности, отмечаются множественные поражения органов, которые характерны для хромосомных заболеваний. В таком случае врачи рекомендуют выполнить прерывание беременности из-за гидроцефалии плода.
В настоящее время проводят внутриутробное лечение гидроцефалии. С помощью пункции передней стенки живота матери из пространства около головного мозга плода откачивают излишнюю жидкость, оказывающую давление на мозг плода. Процедуру выполняют 1 раз. Вторым методом лечения является внутриутробное шунтирование. Система остаётся в мозге плода до окончания срока беременности
Профилактика гидроцефалии у плода заключается в недопущении инфекционных заболеваний, осторожности при приёме любых лекарственных средств во время беременности, здоровом образе жизни женщины, планирующей беременность
Что делать, если выявлена гидроцефалия плода при беременности? Запишитесь на приём к неврологу, позвонив по телефону Юсуповской больницы. После установления диагноза тактику ведения беременности вырабатывают коллегиально. Женщине предлагают оптимальный вариант решения проблемы.
Автор
Ирина Геннадьевна Смоленцева
Руководитель НПЦ болезни Паркинсона, врач-невролог, доктор медицинских наук, профессор
Сопутствующие симптомы
Заподозрить водянку у плода самостоятельно не так трудно, если обращать внимание на самочувствие. Постоянная тошнота и рвота, не зависящие от срока беременности, упадок сил, головокружение, понижение или повышение артериального давления, сильные головные боли и нарушение сна являются первыми сигналами
Не нужно беспокоиться раньше времени, ведь тошнота или рвота часто являются следствием токсикоза. Особенно сильно он беспокоит будущую маму на ранних сроках, но иногда сопровождает длительное время. При постоянном упадке сил, продолжительной рвоте, мигрени, скачках давления рекомендуется обратиться к специалисту.
Что приводит к болезни
Чтобы понять, что такое гидроцефалия у новорожденных, важно знать, что зачастую она развивается из-за перенесенных инфекций, поразивших плод еще в утробе. Есть случаи, когда водянкой заболевали младенцы вследствие травм, полученных при рождении
Практически ¾ заболевших грудничков уже имеют другие патологии (опухоль мозга). У плода гидроцефалию вызывают:
- Патология развития нервной системы.
- Генетические дефекты.
- Внутриутробные инфекционные заболевания.
Голова так сильно увеличивается, что появиться на свет естественным путем ребенок с водянкой не может. Если гидроцефалию не диагностировать перед родами, и не применить кесарево сечение, проходя по родовым путям, череп будет сжат, что вызовет необратимые последствия для новорожденного.
У новорожденных водянка головы развивается из-за:
- Внутриутробного инфицирования.
- Патологий развития мозга.
- Родовых травм.
- Новообразований, недоразвитости сосудов, питающих мозговые клетки.
Дети, старше года могут заболеть гидроцефалией из-за:
- Новообразований, папиллом, менингиом.
- Кровоизлияний, сотрясений, черепно-мозговых травм.
- Сосудистых пороков развития.
- Генетических дефектов.
- Последствий инфекционных заболеваний.
Ребенку угрожает врожденная гидроцефалия новорожденных, если мама при беременности заболела:
- Цитомегаловирусом.
- Краснухой.
- Герпесом 1 или 2 типа.
- Токсоплазмозом.
- ВИЧ.
- Нейросифилисом.
- Свинкой.
К патологиям, провоцирующим водянку головного мозга, относят:
- Мальформацию Арнольда-Киари.
- Сужение путей, связывающих желудочки мозга.
- Недоразвитие межполушарной щели.
- Арахноидальные кисты.
- Аномальное развитие вен мозга.
- Болезнь Денди-Уокера.
К группе риска относятся:
- Недоношенные дети, рожденные до 35 недели.
- Младенцы с дефицитом веса.
- Когда в процессе родов использовались акушерские щипцы, вакуум-экстрактор.
- В родах возникла асфиксия и гипоксия плода.
- У роженицы узкий таз.
- Мама при вынашивании перенесла токсоплазмоз, хламидиоз, мононуклеоз, цитомегаловирус.
Курение, наркозависимость, алкоголизм при вынашивании ребенка, часто стают причиной аномального развития головного мозга.
Лечение Гидроцефального синдрома у детей:
Выбор методов и схем лечения зависит от причин, степени выраженности и степени прогрессирования гидроцефального синдрома. В некоторых случаях нужна этиотропная терапия. В части случаев прибегают к патогенетическому или симптоматическому лечению, цель, прежде всего – устранить внутричерепную гипертензию. Консервативные методы лечения при рассматриваемой болезни не эффективны, их можно применять только в начале болезни или как курсы дегидратационной терапии.
В основе всех действенных методов лечения лежат хирургические вмешательства. К хирургии прибегают, если синдром прогрессирует или нет воспаления мозговых оболочек. В основном операции заключаются в формировании пути постоянного отведения ликвора в одну из сред организма, где он утилизируется по тем или иным причинам.
При открытом гидроцефальном синдроме нужно постоянное выведение избытка ликвора из полости черепа. Могут применять пояснично-субарахноидально-перитонеальное шунтирование, соединение при помощи шунта поясничной цистерны и перитонеальный полости.
Сегодня актуально шунтирование полости бокового желудочка с канализацией ликвора в полость правого предсердия или в перитонеальную полость. На большом протяжении шунт проводят под кожной оболочкой. Операция вентрикулоцистерностомии проводится при окклюзионной гидроцефалии. Шунтирование желудочков делают детям при прогрессирующем гидроцефальном синдроме. При любом из шунтов есть риск осложнения в виде инфекции. Периодически нужно проводить контроль при помощи компьютерной томографии и УЗИ.
Осложнения методов лечения гидроцефального синдрома у детей:
- гипо- и гипердренажные состояния
- окклюзия шунта на различных уровнях и формирование его несостоятельности
- эпилептические припадки
- инфицирование шунта с развитием менингита, вентрикулита, сепсиса, менингоэнцефалита
- псевдоперитонеальная киста
На сегодня в некоторых случаях окклюзионной гидроцефалии проводится эндоскопическая операция для восстановления проходимости ликворных путей. Шунты удаляют в редких случаях.
Причины возникновения патологии
Первичная (истинная) водянка плода у беременных часто обусловлена наследственной предрасположенностью, спровоцированной генетическими мутациями. В 30% случаев, спровоцированных хромосомными мутациями, увеличение диаметра головы плода наблюдается в период гестации, в 50% случаев гидроцефальный синдром развивается спустя 3 месяца после рождения ребенка. Вторичная форма – результат нарушения оттока цереброспинальной жидкости. Вторичная форма водянки у плода во время беременности возникает как следствие многих причин:
- Воспалительные, инфекционные заболевания, перенесенные матерью в период беременности, в том числе вирусные инфекции (уреаплазмоз, хламидиоз, токсоплазмоз, ЦМВ – цитомегаловирусная инфекция).
- Внутрижелудочковые кровоизлияния травматической или гипоксически-ишемической этиологии (25-70% случаев).
- Врожденные пороки формирования мозга (аномалия развития Водопровода мозга в 43% случаев, аномалия развития отверстий Мажанди, Лушки в 3-5% случаев).
- Воспаление лептоменинкса (паутинная и мягкая оболочки).
- Платибазия (уплощение основания черепа, вдавление нижнего отдела затылочной кости в черепную ямку сзади).
Особенно опасны случаи заражения матери инфекционными агентами на ранних сроках беременности, когда структуры мозга начинают формироваться. Гидроцефалия может развиться как следствие синдрома Арнольда-Киари (аномалия формирования черепа, при которой происходит уменьшение размеров или деформация отдела, содержащего мозжечок).

В заключение…
Только врач (невролог) способен предотвратить прогрессирование патологического процесса и усугубление степени тяжести заболевания, поскольку обладает необходимыми знаниями и квалификацией.
Что касается детей, то здесь требуется особое внимание и ответственность и врачей, и, конечно, родителей. Следует помнить, что ранняя диагностика и своевременное лечение могут обеспечить малышу нормальное развитие и полноценную дальнейшую жизнь
Нельзя опускать руки ни при каких обстоятельствах, нужно использовать все методы, предложенные современной медициной. И болезнь будет побеждена!