ИМОДИУМ® Экспресс в борьбе с диареей
ИМОДИУМ Экспресс — препарат, который разрешен к использованию в рамках симптоматического лечения острого и хронического поноса различного происхождения. Активное вещество, лоперамид, оказывает следующее действие:
- помогает восстановить моторную функцию кишечника – замедляет продвижение каловых масс и сокращает частоту позывов к дефекации;
- способствует снижению объема воды, выделяемого в просвет кишечника;
- помогает регулировать и восстановить нормальный уровень поглощения воды и растворенных в ней солей стенками кишечника.
Перед приемом препарата ИМОДИУМ Экспресс следует ознакомиться с инструкцией и проконсультироваться со специалистом.
Основные причины поноса

Нарушения правил питания могут привести к диарее
Есть несколько весьма распространенных причин появления поноса, которые провоцируют жидкий стул. Они неопасны, не требуют лечения. К таким причинам относят такие:
- сбои в режиме питания;
- изобилие съедаемых фруктов, овощей;
- смена климата;
- возбужденное состояние;
- ОРВИ;
- прием препаратов для понижения температуры;
- прорезывание зубок.
Ведущим показателем того, что специальное лечение не требуется, является хорошее состояние ребенка. Если ребенок на грудном питании, а у него развился понос, вероятно, мать употребляет в пищу нежелательные продукты или ее молоко не стерильно. В таком случае требуется обследование кормящей женщины.
Есть и другие причины детского поноса. Они требуют консультации специалиста и комплексного лечения. К этому типу причин относят такие:
- гастроэнтерит;
- непереносимость глютена, коровьего молока, энтероклит;
- лактазная недостаточность;
- переедание.
Характеристики состояния
С момента проникновения вируса в организм и до момента появления клинических симптомов кишечного коронавируса проходит от 2 до 5 суток. Данное состояние не протекает в бессимптомной форме. В отличие от респираторной формы, после того как человек переболел кишечной формой коронавируса, в его организме вырабатывается неустойчивый иммунитет. Клиническая картина данного состояния во многом напоминает гастроэнтерит.
У пациентов, имеющих хронические заболевания желудочно-кишечного тракта, клиническая симптоматика кишечного коронавируса выражена в большей степени.
Причины
Диарея при коронавирусной инфекции может быть как первичной, так и вторичной, Первичный вариант заболевания развивается от непосредственного влияния вируса на организм. При передаче вируса фекально-оральным способом, в просвете кишечника патогенный микроорганизм прикрепляется к клеткам эпителия слизистой оболочки органа и провоцирует развитие воспалительного процесса.
Вторичный вариант кишечной формы коронавируса является осложнением, возникающим после комплексного лечения Covid-19. В 90% случаев, комплексная терапия данного инфекционного заболевания включает прием антибиотиков, так как это позволяет предотвратить присоединение вторичной бактериальной инфекции. Антибиотики, в свою очередь, оказывают губительное влияние не только на болезнетворные микроорганизмы, но и на полезную кишечную микрофлору. Человек сталкивается с таким явлением, как дисбактериоз.
Профилактика желтого поноса
У новорожденного понос легче предупредить, чем лечить. С этой целью необходимо придерживаться правил:
- кормящая мама должна находиться на гипоаллергенной диете,
- соблюдать правила введения прикорма (в 6 мес. — овощное пюре, в 8-9 мес. — нежирное протертое
- мясо, в 10-12 мес. — паровые рыбные котлетки),
- держать средства по уходу за детьми в чистоте,
- соблюдать сроки годности пищи,
- тщательно термически обрабатывать продукты питания,
- не допускать кормления ребенка коровьим молоком.
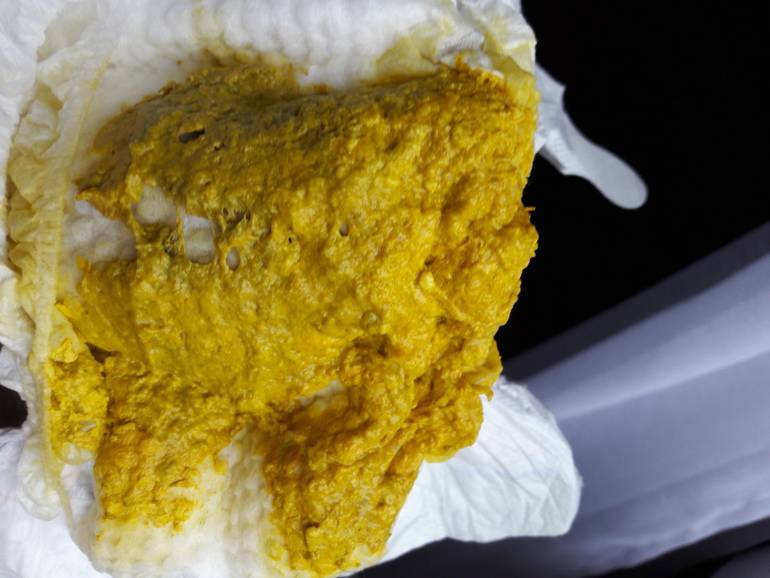
Жидкий желтый стул у новорожденного является нормой. Если возникла диарея, появился пенистый, водянистый или зеленоватый кал, стоит обратиться к педиатру.
Лечебная тактика

Диета и даже голодание как лечение диареи
Выбор лечения зависит от причин, вызвавших заболевание:
- Диета – это обязательное условие выздоровления
- Детоксикационные мероприятия – если причина диареи в воздействии лекарственных средств или токсических препаратов
- Антибиотики – если болезнь вызвана бактериями
- Регидратация – восполнение потери жидкости
- Препараты для восстановления нормальной моторики кишечника
Если при осмотре выявлены опухолевые новообразования, то больной передается врачу советующего профиля – эндокринологу, онкологу-гастроэнтерологу. В этом случае без лечения основного заболевания секреторную диарею остановить не удастся. Все лекарственные препараты назначаются лечащим врачом и подбираются индивидуально.
Почему стул становится жидким?
Кал, который поступает в толстый кишечник из тонкого, имеет жидкую консистенцию. Продвигаясь по толстой кишке, он теряет примерно 50–90% воды и приобретает нормальную плотность. Скорость всасывания жидкости зависит от скорости движения каловых масс. Если они продвигаются слишком быстро (при интенсивных сокращениях стенки кишки), вода не успевает всосаться, и стул становится жидким.
Другая возможная причина — попадание в кишку большого количества осмотически активных веществ, которые вытягивают жидкость в просвет. Такие вещества могут не только попасть извне, но и выделяться самой стенкой кишечника при разных заболеваниях.
Наш эксперт в этой сфере:
Сергеев Пётр Сергеевич
Заместитель главного врача по лечебной работе. Врач-онколог, хирург, химиотерапевт, к.м.н.
И еще один механизм возникновения жидкого стула — воспаление в стенке кишечника. Воспалительный процесс вызывает реакцию со стороны мелких сосудов: они на несколько секунд сужаются, а затем расширяются, кровоток замедляется, давление крови повышается, и её жидкая часть начинает выходить в ткани, в просвет кишки.
Аномалии кишечника
Лактобактерии — для нормализации микрофлоры кишечника
Пороки развития системы ЖКТ развиваются еще во внутриутробном периоде, но проявляются уже после рождения малыша.
Чаще всего диагностирует:
- патологии, связанные с вращением кишечника;
- сужение просвета кишки или полное его закрытие;
- сращение прямой кишки, ануса;
- нарушение проводимости периферической нервной системы, курирующей работу кишечника;
- удвоение органа;
- дивертикулит.
Эти процессы редко сопровождаются диареей, чаще развивается непроходимость кишечника. Заболевания сопровождаются болевым синдромом, возможны кровотечения из ануса. Лечение всех этих состояний исключительно хирургическое.
Как это проявляется
Стул при поносе может иметь различную степень разжиженности: от кашицеобразного до водянистого. Причем обычно чем жиже выделения, тем они обильнее. В целом характер выделений зависит от преобладающего механизма развития диареи.
При поносе всегда происходит усиленная потеря жидкости, что чревато обезвоживанием различной степени.
Именно это является самым, потенциально опасным для ребенка проявлением болезни, которое может стать причиной тяжелых, угрожающих жизни нарушений работы головного мозга и других жизненно важных органов.
Причем, чем младше ребенок, тем быстрее обнаруживаются и нарастают у него признаки обезвоживания. Поэтому если ребенку месяц, то развитие у него поноса – повод для скорейшего обращения к врачу.
При поносе обычно появляются и сопутствующие признаки, которые часто помогают врачу еще до анализов, предварительно определить уровень поражения и возможную причину кишечного расстройства:
- Боли в животе. Они могут быть интенсивные схваткообразные по типу кишечных колик, тянуще-ноющие, распирающие. В большинстве случаев они усиливаются перед очередной дефекацией. У маленьких детей болевой синдром выявляется по косвенным признакам: повышенному двигательному беспокойству и плаксивости ребенка, поджимания им ножек к животу, плачу при прикладывании к груди (что объясняется усилением активности кишечника в ответ на поступление пищи). Но встречается и понос у ребенка без боли – например, такое возможно при синдроме раздраженного кишечника или функциональной детской диарее.
- Усиленная кишечная перистальтика (сокращения стенки кишечника), что нередко бывает слышно на расстоянии и даже видно через переднюю брюшную стенку.
- Появление в кале патологических примесей. Чаще всего у ребенка отмечается понос слизью, но возможно обнаружение крови (свежей или уже частично измененной под действием пищеварительных ферментов), непереваренных пищевых остатков.
- Повышенное газообразование (метеоризм), что придает жидкому стулу пенистость, увеличивает напор выделений, приводит к вздутию живота и частому выделению газов с подтеканием жидкости из анального отверстия.
- Рвота. Может появляться одновременно с кишечными расстройствами или предшествовать им. Сочетание рвоты и поноса у ребенка существенно усиливает обезвоживание и утяжеляет состояние.
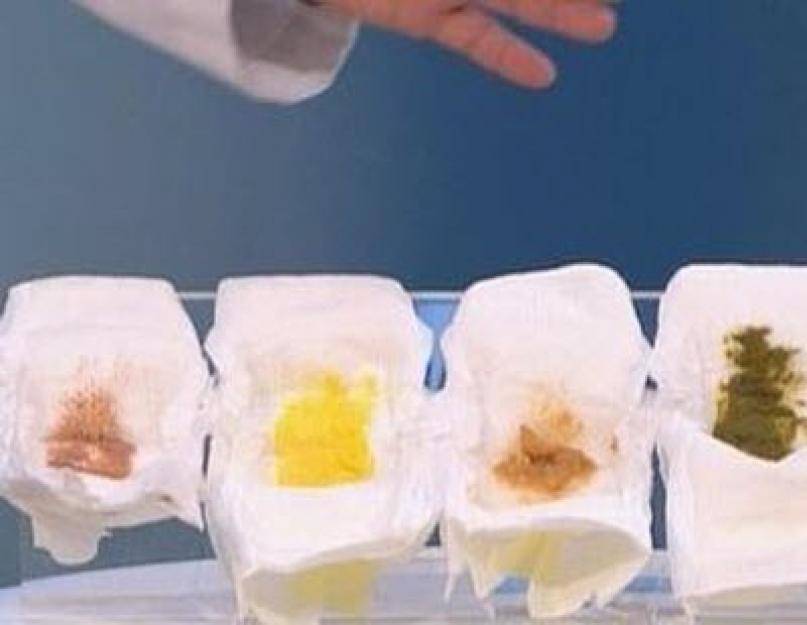
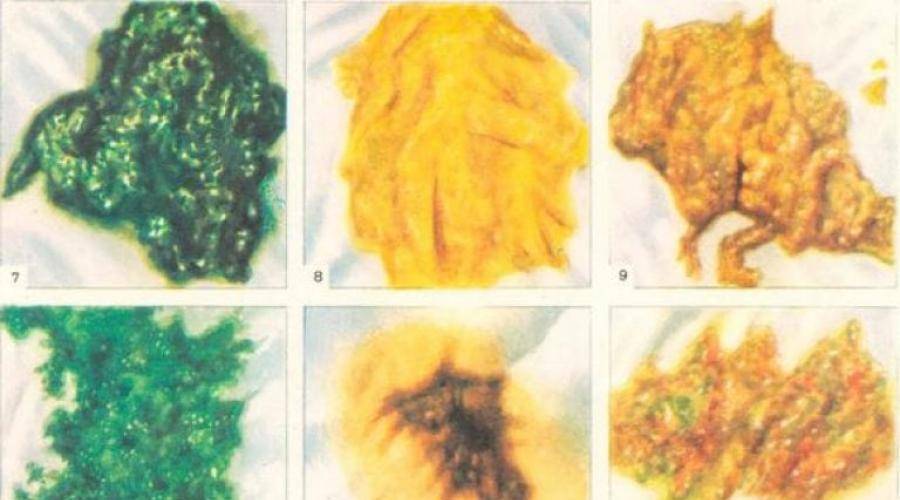
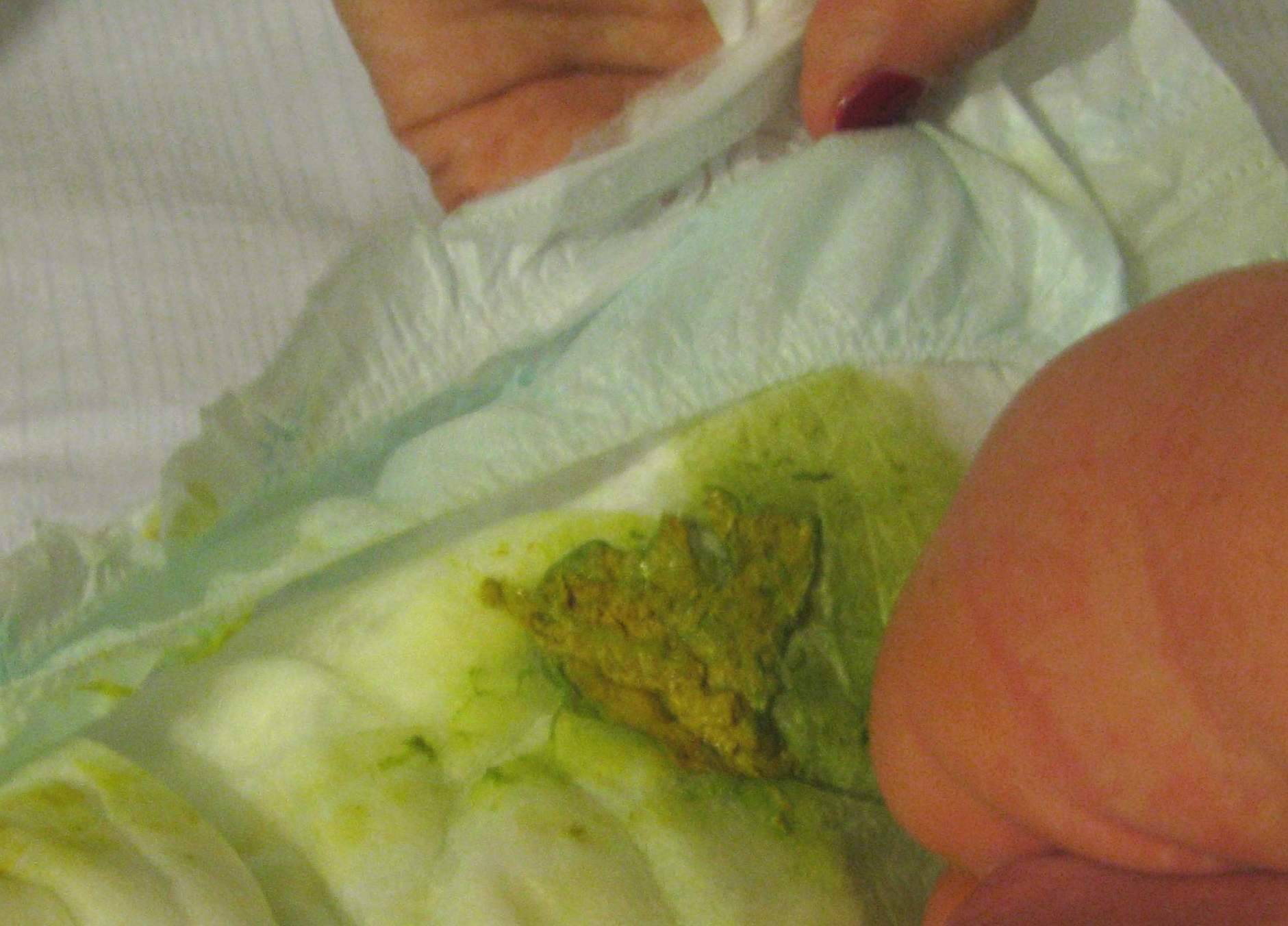
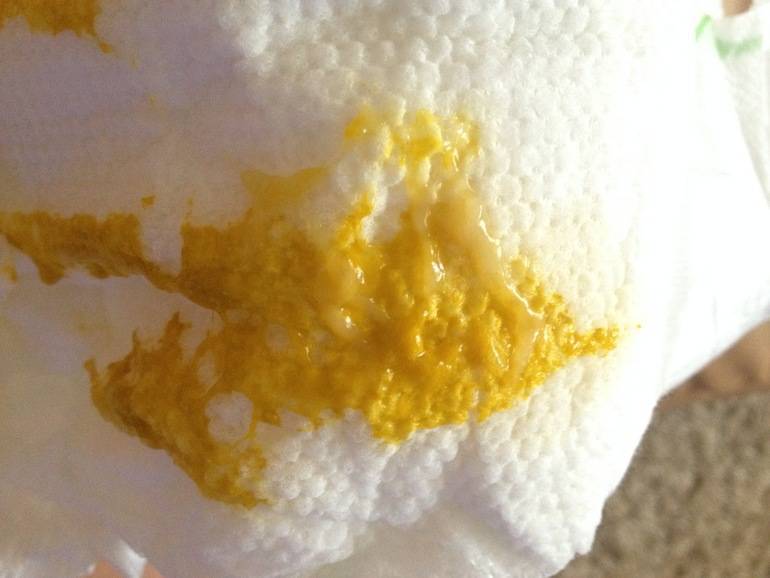
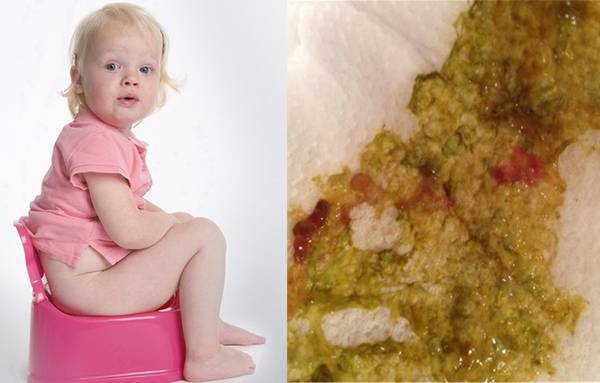
- Изменение цвета стула, чаще всего отмечаются характерные для тонкокишечного содержимого желтые оттенки. Зеленый понос у ребенка может свидетельствовать о бактериальной инфекции, но этот симптом все же нельзя отнести к ключевым и однозначным диагностическим признакам.
- Повышение температуры, что может быть проявлением интоксикации и воспаления. Но достаточно часто встречается понос без температуры у ребенка, даже если расстройство кишечника имеет инфекционную природу.
Возбудитель паразитарной инфекции – острица
Энтеробиоз провоцируется паразитом острицей. Этот гельминт – круглый червь, относящийся к классу нематодов. Он имеет некоторые особенности внешнего вида. Самки вырастают до длины 9-12 мм, у них есть «хвост» – заостренный конец. Он сильно травмирует слизистую оболочку кишечника, когда глист находится в организме. Самцы меньше самок в 2-3 раза, а их «хвосты» загнуты по спирали.
Взрослые гельминты живут в слепой кишке и в конце тонкого кишечника. Ночью самки из слепой кишки выползают через анальное отверстие. В это время анальный сфинктер у человека расслаблен, поэтому глистам ничего не мешает. Когда самка острицы выползает, она откладывает яйца в перианальных складках. Яиц очень много – до 15 тысяч. Отложив их, самка погибает. Весь цикл ее жизни – примерно месяц. Яйца устойчивы к факторам внешней среды и способны до 3 недель сохранять жизнеспособность. Они пачкают одежду и постельное белье.
Через несколько часов зародыш из яйца становится личинкой, которая уже сама начинает паразитировать. Таким образом энтеробиоз распространяется. Острицы могут проникать в толщу слизистых покровов кишечника, провоцируя образование гранулем. Иногда глисты переползают во влагалище, матку и яичники. Из-за этого женские органы воспаляются.
Лечение
При лечении диареи важно устранить причину этого симптома и нормализовать работу кишечника, чтобы прекратить потери воды и электролитов и развитие других негативных последствий. Для понимания общей клинической картины и ключевых аспектов состояния здоровья пациента проводится медицинское обследование, по результатам которого врач назначает лечение
Оно может включать в себя прием различных групп лекарственных препаратов, в том числе антибиотиков, антидиарейных препаратов, лакто- и бифидобактерий, регидратирующих растворов, энтеросорбентов и пр. Конкретные наименования препаратов, их комбинацию в составе комплексного лечения, дозировку и длительность курса терапии назначает врач.
Лактазная недостаточность на фоне аллергического воспаления в кишечнике
В тех случаях, когда ребенок слишком рано начинает получать чужеродный белок (чаще всего это белки коровьего молока или сои, содержащиеся в смесях для искусственного вскармливания), в кишечнике нередко развивается аллергическое воспаление. В результате этого нарушается выработка лактазы.
Аллергическое воспаление в кишечнике не всегда сопровождается изменениями на коже, и внешне у ребенка может не быть никаких признаков аллергии. Помимо нарушения переваривания лактозы, у таких детей нарушается всасывание многих других веществ в кишечнике. Поэтому у ребенка на искусственном вскармливании при продолжительной диарее рекомендуется провести аллергологическое обследование.
Основные причины поноса у детей
Все возможные варианты поноса у детей разного возраста, можно разделить на инфекционные и неинфекционные.
| Инфекционный понос | Неинфекционный понос |
|---|---|
| Условно-патогенная бактериальная флора (стрептококки, стафилококки, кишечная палочка и другие). Избыточный рост их колоний связан в основном с дисбалансом кишечной микрофлоры (дисбактериозом), в том числе после приема антибиотиков. | Ферментная недостаточность, приводящая к неполному перевариванию питательных веществ с накоплением в кишечнике продуктов с повышенной осмолярностью. Наибольшее значение в детском возрасте имеют:1. Лактазная недостаточность;2. Целиакия;3. Нарушение переваривания жиров с формированием стеатореи (жирного кала), что связано со сниженным количеством липазы (фермента для расщепления жиров) и расстройствами выделения желчи.Сюда же можно отнести и последствия переедания, сопровождающиеся относительным дефицитом нормально секретирующихся ферментов. |
| Болезнетворные бактерии (холерный вибрион, сальмонеллы, эшерихии, патогенные формы стафилококков, клостридии, иерсинии, кампилобактерии). Груднички заражаются ими от матери-носителя или заболевших взрослых, при погрешностях в уходе. У более старших детей причиной инфицирования становятся нарушения правил личной гигиены, пищевые отравления, эпидемические вспышки кишечных инфекций в детских коллективах. Встречаются и особые формы бактерий (туберкулезная палочка). К счастью, в настоящее время туберкулез кишечника диагностируется редко. | Срыв адаптационных механизмов при резкой смене привычного рациона, быстром переходе в другую климатическую зону. |
| Вирусы: энтеровирусная, ротавирусная и другие инфекции. | Синдром раздраженного кишечника – хроническое расстройство деятельности кишечника функционального характера. Его симптомы склонны к рецидивированию и не связаны с какими-либо органическими (структурными дефектами) или инфекционными причинами, ухудшения состояния часто связаны со стрессовыми ситуациями и нервно-эмоциональными перегрузками. |
| Глистные инвазии с размножением в кишечнике различных паразитических червей (остриц, аскарид, цепней и пр.). | |
| Простейшие (амебы, лямблии). | Поражение стенки толстой кишки неинфекционного происхождения: болезнь Крона, неспецифический язвенный колит, ишемический колит (на фоне нарушения кровоснабжения кишечника). |
| Наличие особых опухолей, которые вырабатывают биологически активные вещества со стимулирующим действием (ВИПома, гастринома). Относятся к редким причинам упорных поносов у детей. | |
| Системные заболевания (амилоидоз, склеродермия). |
У детей старшего дошкольного и школьного возраста встречаются преимущественно инфекционные формы диареи, как и у взрослых. А у новорожденного и ребенка 1–2 лет понос чаще имеет неинфекционную природу или развивается на фоне дисбактериоза.
Причины секреторной диареи
Экзогенные
- Лекарственные препараты. К поносу водой приводит прием некоторых медикаментов. Они повышают осмотическое давление внутри кишечника или меняют транспорт ионов в кишечной стенке. Водная диарея часто возникает при приеме слабительных, диуретиков, средств для лечения бронхиальной астмы и заболеваний щитовидной железы. Большое влияние оказывают препараты с холинэргическим действием. К ним относятся некоторые миастенические, кардиотонические и антигипертензивные средства, а также антидепрессанты и средства для лечения деменции.
- Токсины. Секреторная диарея может возникнуть на фоне отравлений грибами, мышьяком, фосфорорганическими соединениями, инсектицидами, алкоголем и еще рядом средств.
- Вирусные и бактериальные инфекции. Ряд инфекций вызывает жидкую диарею водой из-за воздействия самих возбудителей и их токсинов. Это холера, иерсиниоз, некоторые штаммы кишечной палочки и стафилококков, вырабатывающие энтеротоксины.
Эндогенные
- Наследственные заболевания. Существует врожденная секреторная патология (хлоридорея, натриевая диарея), причина которой кроется в мутации генов транспортных белков кишечной стенки. Заболевание проявляется у ребенка с рождения.
- Гормонпродуцирующие опухоли. Патологической секреции ионов и воды в кишечнике могут способствовать некоторые опухоли – медуллярная карцинома щитовидной железы, ВИПома, гастринома, мастоцитома и другие.
- Соли желчной кислоты. Поступление в толстый кишечник неадсорбированных желчных кислот и свободных длинноцепочечных жирных кислот приводит к секреции воды в просвет кишечника. Причиной этого является нарушение всасывания желчных кислот при заболеваниях (например, при болезни Крона) или вследствие снижения площади всасывания. Так бывает после резекции более 100 см подвздошной кишки.
Причины и виды
Запор у ребенка может быть одним из проявлений заболеваний, не связанных непосредственно с патологией желудочно-кишечного тракта (таких как рахит, гипотиреоз).
Однако в подавляющем большинстве случаев запор обусловлен проблемами с самим кишечником.
В процессе пищеварения стенки кишечника волнообразно сокращаются, проталкивая содержимое к выходному отверстию, — это явление называют перистальтикой или моторикой кишечника.
Возможны два основных варианта нарушения моторики кишечника:
Если стул ребенка очень редкий, сопровождается вздутием живота, при опорожнении кишечника объем каловых масс большой (как у взрослого) — можно предположить, что у него так называемый атонический запор. Атоническими называются запоры, связанные с недостаточной сократительной активностью кишечника. При этом у ребенка может долго отсутствовать позыв на дефекацию. Принудительные меры (длительное высаживание на горшок) обычно лишь усугубляют ситуацию и закрепляют негативное отношение ребенка к происходящему.
Плотный стул, состоящий из твердых гладких катышков (так называемый «овечий кал»), боли в животе, а порой и боли при дефекации свидетельствуют, как правило, о спастическом запоре. Спастические запоры у детей возникают вследствие спазмов (повышенной сократительной активности) кишечника.
В некоторых случаях стул выделяется в виде ленты или тонкой струйкой. В подобной ситуации ребенка следует проконсультировать у хирурга для исключения органической патологии прямой кишки (сужения, новообразования).
Сопутствующие симптомы
При появлении у ребенка жидкого стула с примесями крови необходимо определить другие, сопутствующие симптомы. Это поможет в дальнейшем описать врачу полную картину состояния малыша и оказать ему полноценную помощь.
Температура тела
Если привычный стул у ребенка сменил понос с кровью без температуры, это может быть свидетельством:
- аллергической реакции;
- несварения желудка после переедания;
- резкой смены привычного рациона;
- раннего неправильного введения прикорма;
- сильного стресса, испуга;
- легкой степени пищевого отравления.
Однако подобное расстройство может обуславливаться и более серьезными причинами. Поэтому появление в каловых массах даже незначительных кровяных примесей является веским основанием для обращения к врачу.
Рвота и понос с кровью у ребенка с температурой – это первый признак острой кишечной инфекции. Таким симптомам обычно сопутствует слабость, головокружение, ломота в теле, боли, урчание и спазмы в животе, ложные позывы к дефекации.
Изменение цвета каловых масс, наличие слизи
При развитии расстройства следует очень внимательно присмотреться к каловым массам. Иногда родители принимают за прожилки крови не полностью переваренные красные продукты (томаты, свеклу, паприку, чернику, смородину и пр.).
Самым опасным состоянием, требующим безотлагательной врачебной помощи, является красный понос у детей. Появление алой крови может означать быстрое массивное кровоизлияние в толстой кишке или других участках кишечника.
Наличие жидких каловых масс темно-коричневого или черного цвета (так называемая мелена) говорит о присутствии источника кровотечения в верхних отделах ЖКТ или о воспалительных изменениях в стенках тонкого кишечника.
Пенистый желто-зеленый, зеленоватый, светло-коричневый и других цветов понос у ребенка с прожилками крови и слизи обычно развивается на фоне острой кишечной инфекции.
Анальный зуд
Если кровяной понос у ребенка сопровождается зудом в области заднего прохода, это может быть свидетельством травмирования внутреннего геморроидального узла.
Профилактика

Правильное питание малыша поможет избавиться от диареи.
Избавившись от жидкого стула один раз, лучше всего повторно его не допускать.
Для этого необходимо придерживаться некоторых профилактических мер, которые помогут поддерживать микрофлору ЖКТ в стабильном виде. Как правило, профилактика состоит из:
- Соблюдения полной гигиены малыша и принимаемой им пищи. То есть, как можно чаще мойте ребенку руки, не допускайте с его стороны приема пищи грязными руками и из сомнительных источников.
- Грамотной техники питания. Что это значит? Все просо – во время пищи отучите ребенка одновременно и есть, и пить, между данными действиями должна быть некоторая пауза. В ином случае и вода, и еда попадает одновременно в ЖКТ, что ухудшает расщепление пищи и формирует жидкий стул намного быстрее.
- Правильной организации терапии препаратами, способными вызвать жидкий стул. Как минимум, давая своему ребенку такие лекарства, необходимо параллельно давать ему стабилизаторы микрофлоры ЖКТ (пробиотики, к примеру). Терапия, организованная по-другому, может спровоцировать дисбактериоз и, соответственно, появление жидкообразного стула.
Помимо этого, желательно свести до минимума контакт ребенка с переносчиками различных кишечных инфекций (домашние животные, больные люди и т.д.), а также долечивать все имеющегося у него недуги и поддерживать иммунитет организма в норме. Соблюдение подобных мер в несколько раз снижает риск появления жидкого стула у малыша.
Как видите, жидкий стул у ребенка 2 лет – не столь опасное явление, как могло показаться на первый взгляд. Нередко оно провоцируется нормальными физиологическими процессами, но случается и так, что расстройство ЖКТ вызвано инфекцией.
В любом случае, важно незамедлительно и правильно организовать терапию недуга, после чего поддерживать «кишечное здоровье» малыша. В этом каждому родителю поможет представленный сегодня материал
Надеемся, он был для вас полезен и дал ответы на интересующие вопросы.
О жидком стуле у ребенка — в тематическом видеосюжете:
https://www.youtube.com/watch?v=yjonCrBViSQ
Когда говорят о поносе
Поносом называют патологически учащенный разжиженный стул, причем для постановки диагноза важно наличие обоих признаков. Если у ребенка уже установившийся режим дефекации (1 раз в 1-2 дня, с выделением оформленного стула), диагностика диареи не представляет особых сложностей
Появление кашицеобразных и тем более жидких выделений 3 и более раз в сутки – однозначный признак поноса, требующий выяснения наиболее вероятной причины и начала лечения.
Если же умеренно выраженная диарея развивается у младенца первого полугодия жизни, родители не всегда своевременно распознают такое расстройство. Ведь для детей, находящихся на естественном (грудном) вскармливании, нормальным является выделение кашицеобразного стула до 10 раз в день. Как же в этом случае различить диарею? Диагностический критерий поноса у младенцев – увеличение количества дефекаций в 2 и более раз.
Патологии желчевыводящих путей
Обесцвечивание стула может быть следствием патологии желчевыводящих путей и поджелудочной железы, таких, как:
- холецистит
- перегиб желчного пузыря
- панкреатит
Воспаление желчного пузыря, или холецистит, может проявляться кроме светлого цвета стула, еще и болями в подложечной области после острой и жирной пищи, нарушением аппетита, тошнотой, рвотой. Причиной его могут быть осложнения после перенесенной ангины, гриппа, скарлатины, гастрита, проявлением реакции на лямблий, глистов.
Нередко холецистит возникает, как следствие злоупотребления жирной, жареной пищей в сочетании с малоподвижным образом жизни, исключением из рациона овощей и фруктов. Гастроэнтеролог назначит диету, лечение, даст рекомендации поведению здорового образа жизни.
Еще одним заболеванием, при котором может появиться светлый стул, является перегиб желчного пузыря. Он может возникнуть, как осложнение холецистита, а может появиться при несоблюдении режима питания, поднятии ребенком непосильных тяжестей, переживании им длительного стресса.
Проявлениями перегиба могут быть боли в правом подреберье, тошнота и рвота после приема пищи, повышенное газообразование, трещинки во внешних уголках рта, налет на языке. При перегибе желчного пузыря происходит скопление желчи, ее застой, нарушение обмена веществ. Это состояние чревато такими осложнениями, как сахарный диабет, ухудшение тонуса мышц и сосудов, снижение зрения.
Перламутровый или светло-серый цвет стула появляется при таком заболевании, как панкреатит, или воспаление поджелудочной железы. Он возникает большей частью в результате частого употребления острой, жирной, жареной и копченой пищи. Помимо острой формы этого заболевания, проявляющейся острыми опоясывающими болями, может возникнуть хронический панкреатит, который непросто диагностировать.
Могут быть горечь или сухость во рту, хронические или приступообразные боли, тошнота и рвота, изжога, запоры. Эти симптомы облегчаются в положении сидя или в наклонном положении вперед. Лечение в стационаре, соблюдение диеты может привести к полному выздоровлению ребенка.
Увидев светлый стул у ребенка, нужно постараться уточнить причину его появления. Для этого необходимо проанализировать рацион его питания, применяемые лекарства, исключить прорезывание зубов. Если состояние малыша не внушает опасений, нет симптомов вирусных, инфекционных и других заболеваний, достаточно просто понаблюдать за ним несколько дней. При подозрении на патологию ЖКТ, при возникновении болей, повышения температуры, нужно немедленно обратиться за медицинской помощью.