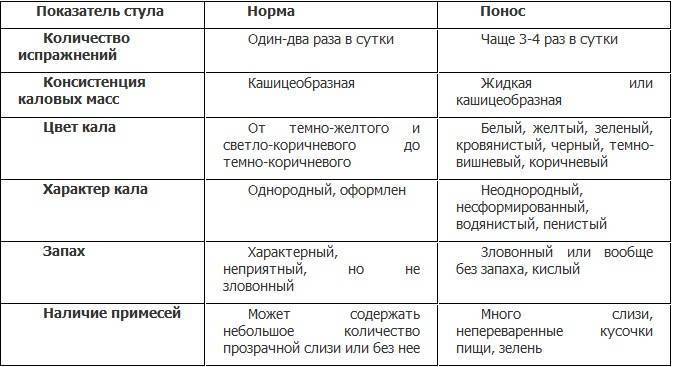
Дополнительные симптомы
Обычно у ребенка понос с кровью и слизью сопровождают дополнительные симптомы, о которых следует рассказать врачу: (рекомендуем прочитать: эффективное лечение поноса со слизью и кровью у ребенка?)
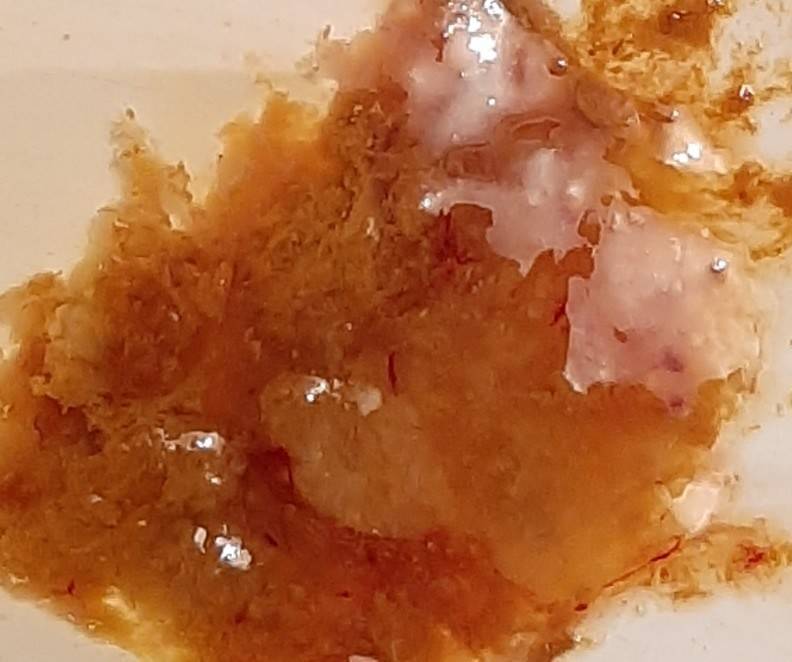
- Цвет крови в испражнениях. Диарея с примесью алой крови – свидетельство энтерколита и дизентерии. Бордовый оттенок бывает при язве (редкость для ребенка).
- Наличие слизи. Понос с нею – частый предвестник ротавирусной инфекции. Однако если хлопья имеют зеленый, оранжевый и красный оттенок, это говорит о сальмонеллезе и коли-инфекции.
- Повышение температуры. Повышение температуры и слизь при поносе – свидетельство кишечной инфекции. При этом наблюдается рвота, тошнота, вялость, зловонный стул, рези в животе, головная боль. Понос с кровью, который проходит без температуры, вызван не инфекцией и воспалением. Его причины нужно уточнять.
- Покраснение и зуд в области заднего прохода. Это частое свидетельство внутреннего геморроя.
Иногда понос ребенка содержит красные прожилки съеденных накануне овощей (томатов, свеклы)
Волнение мамы при этом необоснованно, однако важно дифференцировать остатки красных продуктов и действительное наличие крови в испражнениях.
ЧИТАЕМ ТАКЖЕ: что дать ребенку до года от поноса?. Во втором случае потребуется срочное медицинское вмешательство и корректное лечение (мнение, что детская диарея пройдет сама, ошибочно)
Во втором случае потребуется срочное медицинское вмешательство и корректное лечение (мнение, что детская диарея пройдет сама, ошибочно).

Когда бить тревогу?
Кровавые каловые массы появляются по различным причинам. Родителям не нужно впадать в панику и сильно пугаться, расспрашивая всех знакомых и проводя часы в интернете по поисковой фразе «почему у ребенка кровь в кале. Если наблюдаются следующие симптомы, то обращаться к специалисту нужно незамедлительно:
- непрекращающееся кровотечение;
- кровавая рвота;
- повышенная температура;
- боли в животе;
- отсутствие стула на протяжении нескольких дней.
Если самочувствие малыша в норме, можно понаблюдать за ним несколько дней. Возможно, красное окрашивание кала связано с употреблением тех или иных продуктов, которые были в рационе у ребенка или мамы, если малыш на ГВ.
Диагностика постхолицистэктомического синдрома
Сложности в точном определении причин, приведших к развитию ПХЭС, и размытость самого определения синдрома требуют
тщательного обследования пациента. Чтобы правильно выбрать лечение, необходимо четко установить, что привело к
появлению ПХЭС.
Вот почему эффективная диагностика постхолицистэктомического синдрома включает сразу несколько методов:
сбор данных анамнеза – врач внимательно изучает старые медицинские заключения и записи, уделяя пристальное
внимание дооперационной диагностике и протоколу проведенной операции;
клинический осмотр пациента;
лабораторные исследования – клинический и биохимический анализ крови, анализ кала на простейших и яйца глист,
общий анализ мочи;
ультразвуковое исследование;
эндоскопию желчных протоков;
магнитно-резонансная томография или компьютерная томография брюшной полости6.
Лечение детской диареи
Прежде всего надо всегда помнить, что самостоятельное лечение детского поноса с кровью и слизью чревато осложнениями, а при появлении опасных симптомов необходимо вызвать лечащего педиатра (при высокой температуре и рвоте – скорую помощь). До приезда врачей можно оказать следующую помощь:
- восполнение потери жидкости: младенцу рекомендуется 15-25 мл через каждые 4-6 минут, но одновременное обильное питье малышу давать не следует (вызовет рвоту);
- жидкость для питья: теплая вода с солью и сахаром (по 1 чайной ложке на 1 л воды) или из специального порошка Регидрон и Оралит;
- при высокой температуре жаропонижающие лекарства с учетом возраста;
- после каждой дефекации подмывание области ануса для исключения раздражения;
- временно исключить прием пищи.
//www.youtube.com/watch?v=NbaiUE2Uh-w
Непосредственное лечение проводится только по назначению врача. В схему лечения входят следующие мероприятия:
- оптимизация кормления: правильный подбор смеси и рациональное питание кормящей матери;
- прием детского чая на базе аптечной ромашки и фенхеля;
- назначение пробиотиков: Лактовит, Биогая, Лактомун, Бифиформ, Энтерол;
- прием ферментированных средств: Креон;
- введение кишечных антисептиков и антибиотиков строго по назначению врача: Нифуроксазид;
- прием сорбентов: Атоксил, Смекта;
- обильный питьевой режим: Регидрон, вода, детский чай, а при отказе от приема жидкости инъекции глюкозно-солевых растворов.
Для ускорения лечения детей старше 3 лет можно рекомендовать препараты Аттапульгит, Каопектат или Неоинтестопан. Если при усиленной терапии у ребенка появляется дисбактериоз, то для нормализации микрофлоры следует давать детям морковь, чернику, малину, смородину, шиповник и кисломолочные продукты. Не следует пугаться рвоты и поноса: так организм защищается и очищается от токсинов. Поэтому, начиная лечение, в течение суток не принимайте лекарства от рвоты и поноса.
//www.youtube.com/watch?v=QiLSpa2Myyg
Понос у ребенка с кровью и слизью является очень опасным симптомом. В случае его обнаружения необходимо сразу обратиться к врачу, а не пытаться лечить самостоятельно. Все препараты следует принимать только по назначению специалиста.
Характеристики состояния
С момента проникновения вируса в организм и до момента появления клинических симптомов кишечного коронавируса проходит от 2 до 5 суток. Данное состояние не протекает в бессимптомной форме. В отличие от респираторной формы, после того как человек переболел кишечной формой коронавируса, в его организме вырабатывается неустойчивый иммунитет. Клиническая картина данного состояния во многом напоминает гастроэнтерит.
У пациентов, имеющих хронические заболевания желудочно-кишечного тракта, клиническая симптоматика кишечного коронавируса выражена в большей степени.
Причины
Диарея при коронавирусной инфекции может быть как первичной, так и вторичной, Первичный вариант заболевания развивается от непосредственного влияния вируса на организм. При передаче вируса фекально-оральным способом, в просвете кишечника патогенный микроорганизм прикрепляется к клеткам эпителия слизистой оболочки органа и провоцирует развитие воспалительного процесса.
Вторичный вариант кишечной формы коронавируса является осложнением, возникающим после комплексного лечения Covid-19. В 90% случаев, комплексная терапия данного инфекционного заболевания включает прием антибиотиков, так как это позволяет предотвратить присоединение вторичной бактериальной инфекции. Антибиотики, в свою очередь, оказывают губительное влияние не только на болезнетворные микроорганизмы, но и на полезную кишечную микрофлору. Человек сталкивается с таким явлением, как дисбактериоз.
Виды диареи
Клиническая классификация диареи учитывает несколько признаков:
- Длительность кишечных расстройств. Выделяют острую (до 2 недель), затяжную (свыше 14дней и до 2–3 месяцев) и хроническую (свыше 3 месяцев) диарею.
- Степень тяжести диареи. Она может быть легкой, среднетяжелой, тяжелой, что определяется частотой и обильностью стула, общим состоянием заболевшего ребенка и выраженностью дополнительных симптомов.
- Причинный фактор. Диарея бывает инфекционной и неинфекционной.
К разжижению и учащению стула могут приводить различные факторы. Но их действие можно уложить в 5 (пять) ключевых патогенетических механизмов: секреторный, осмолярный, экссудативный, гиперкинетический, гипокинетический. Два последних типа, часто объединяют, говоря о моторном механизме развития диареи.
| Механизм кишечных нарушений | Чем обусловлено | Вид диареи |
|---|---|---|
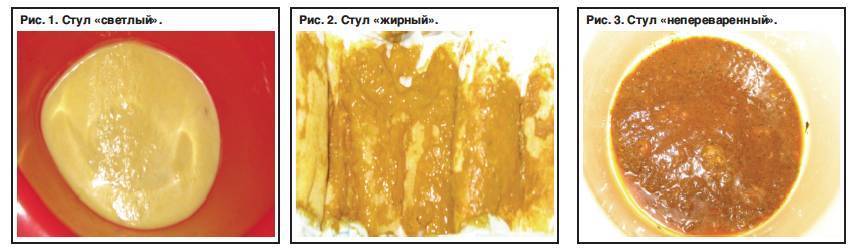
| Секреторный тип, связанный с гиперсекрецией электролитов и воды в просвет кишечника. | Нарушение работы энтероцитов (клеток слизистой оболочки кишечника) под действием бактериальных и других токсинов, вирусов, избытка желчных кислот и некоторых биологически активных веществ. | Выделения обильные, водянистые, безболезненные (водная диарея). |
| Осмолярный тип, связанный с накоплением в просвете кишечника веществ с повышенной осмолярностью, которые «притягивают» большое количество воды и электролитов. | Нарушение переваривания и всасывания пищи, обычно на фоне недостатка ферментов или их сниженной активности. Реже причиной такой диареи становится поступление веществ с повышенной осмолярностью (например, лактулозы). | Стул обильный, с большим количеством недостаточно переваренных пищевых остатков (диарея по типу полифекалии). Выраженность кишечных расстройств зависит от количества и состава потребляемой пищи, а голодание способно полностью ликвидировать понос. |
| Экссудативный тип, при котором повышенный выход воды в просвет кишечника обусловлен появлением множественных эрозивно-язвенных дефектов слизистой оболочки или нарастанием давления лимфы. | Воспаление стенки кишечника или ее деструкция под действием некоторых инфекционных агентов. | Стул жидкий, средней обильности, с обязательной примесью крови и слизи и болезненной дефекацией. |
| Гиперкинетический тип, характеризующийся усиленной моторикой кишечника с ускоренной эвакуацией его содержимого | Нарушение нейрогенной регуляции, повышенное количество биологически активных веществ со стимулирующим действием. | Стул частый, жидкий, но необильный, с непродуктивными позывами и схваткообразными болями |
| Гипокинетический тип – самый редкий у детей. Характеризуется замедленным продвижением пищевой кашицы по кишечнику с присоединением гиперсекреции воды. | Стойкие нарушения нервной регуляции работы кишечника на фоне тяжелых системных заболеваний (склеродермии, амилоидоза) или осложненного сахарного диабета. | Стул умеренно разжиженный, вязкий, застойный, необильный |
Общие правила
Наиболее часто встречающимся симптомом при заболеваниях кишечника является диарея — учащенное (более 3 раз) опорожнение кишечника с жидкими или кашицеобразными испражнениями. При поносе содержание воды в кале увеличивается до 85%. Данный симптом отмечается при острых кишечных инфекциях, целиакии, синдроме раздраженной толстой кишки, язвенном колите, болезни Крона, гастроэнтеритах, хронических колитах, онкологических заболеваниях кишечника. Острая диарея наблюдается при кишечных инфекциях, и ее продолжительность не более 2–3 недель. Все остальные заболевания протекают хронически с периодами обострений и ремиссий.
При всех заболеваниях кишечника, протекающих с поносом, назначается Стол №4. Целью его назначения при этом состоянии является уменьшение воспаления, бродильных и гнилостных процессов и нормализация пищеварения.
Диета при расстройстве кишечника и желудка в значительной степени ограничивает все возможные раздражители кишечника: механические, химические и термические. Исключены продукты, которые симулируют секрецию органов ЖКТ (желудка, поджелудочной железы, печени), усиливают процессы брожения и гниения. Блюда варятся или готовятся на пару, подаются в жидком, или протертом виде.
Исключаются очень горячие, а также холодные блюда. Ограничений в отношении соли нет (8-10 г), питьевой режим 1,5-2 л в лень. Прием пищи организуется до 5-6 раз в день, дробными порциями и только в теплом виде. За счет уменьшения жиров (до 70 г) и углеводов (250 г) рацион имеет пониженную энергоценность (2000 ккал). При этом сохраняется нормальное содержание белка (90 г).
Питание при расстройстве желудка (кишечника) имеет ряд особенностей:
- шестиразовое питание, основа которого — протертые, пюреобразные, кашицеобразные блюда, слизистые супы, что исключает механическое раздражение кишечника;
- включение продуктов, ослабляющих моторику: богатые танином (черника, черемуха, чай, кагор, какао на воде), вязкие вещества (слизистые супы, кисели, протертые каши) и теплые блюда. Также допустимы индифферентные блюда из нежирных сортов мяса и птицы, отварной нежирной рыбы, черствого пшеничного хлеба, сухарики, свежеприготовленный творог;
- отварной и паровой способы приготовления всех блюд;
- запрещена холодная пища, усиливающая перистальтику кишечника. Температура блюд 20-40°С (теплые);
- исключение продуктов, которые усиливают бродильные и гнилостные процессы, также богатых эфирными маслами (редис, репа, редька, шпинат, щавель, чеснок, лук, грибы).
Особенности лечения диареи у малышей
Для регидратации иприменяют Регидрон.
Поскольку понос – это не самостоятельная болезнь, а отдельный симптом, нужно поставить правильный диагноз. Если врач считает, что большой опасности понос не представляет и можно лечиться в амбулаторных условиях, он назначает лечение.
Ни в коем случае нельзя самостоятельно давать ребенку лекарственные препараты. Возможно, врач назначит:
- энтеросорбенты для вывода токсинов,
- цитомутопротекторы для защиты стенок кишечника,
- жаропонижающие,
- спазмолитики,
- препараты для восстановления водно-электролитного баланса.
Самое главное мероприятие при лечении частого поноса у ребенка в 1 год – восстановление потерянной жидкости. Для регидратации используют Регидрон, Оралит – аптечные препараты. Их разводят и дают малышу в соответствии с инструкцией. Ребенка нужно поить каждые 7-15 минут, давая ему разведенное средство по 1-2 чайные ложки.
При необходимости такой раствор можно приготовить самостоятельно. Для этого размешивают в литре кипяченой воды чайную ложку мелкой соли, половину чайной ложки соды, столовую ложку сахара. Можно заменить соду соком двух апельсинов или грейпфрутов. При этом норма сахара увеличивается вдвое. При поносе безопасными средствами без побочных эффектов считаются энтеросорбенты:
- Микросорб. Аналог активированного угля, выпускается в различных лекарственных формах: капсулах, таблетках, гранулах, в виде порошка или пасты для приготовления суспензии. Для детей до года удобнее всего использовать препарат в виде водной взвеси. Его доза на сутки рассчитывается в зависимости от веса ребенка: 0,5 г на кг, если врач не пропишет другую дозировку.
- Полисорб. Мощное средство для очищения детского организма от вредных токсинов. Оно имеет специфический вкус, не впитывается через стенки слизистой желудка и кишечника, однако сам аналогично губке впитывает вредные вещества. Полисорб для детей 1 года применяется в виде разведенной в компоте или чае суспензии. На один прием требуется неполная чайная ложка, за день можно повторить такой прием лекарства еще 2-3 раза. Давать лекарство удобнее через шприц со снятой иглой. Неиспользованную суспензию в конце дня нужно утилизировать.
- Энтеросгель. Очень удобный в применении препарат, выпускаемый в виде геля или пасты, готовой к применению, сладковатой на вкус и обладающей приятным запахом. Средство обволакивает стенки кишечника, предохраняя его от повреждений. В кровоток не попадает, действует, как губка, захватывающая продукты распада из кишечника и выводящая их наружу. Для детей в 1 год нужна доза препарата в 5-10 г, разделенная на два приема.
- Смекта. Препарат действует, как адсорбент, создавая защитную оболочку на слизистой, предохраняя ее от ротавирусов и других микроорганизмов. Выпускается в виде порошка, расфасованного в пакетики. Детям в 1 год нужно принимать один пакетик в сутки. Его разводят соком или компотом и дают ребенку, разделив средство на два приема.
Что нужно делать при поносе
Давайте ребенку как можно больше пить. Понос часто ведет к большой потере жидкости, а это вредно влияет
на кровообращение и общее состояние организма. Полезны морковный отвар и травяные чаи.
Эфирные масла тимьяна оказывают дезинфицирующее действие на кишечник, дубильные вещества черники, лапчатки помогают
слизистой оболочке кишечника противостоять вредным бактериям.
При остром поносе хорошо давать следующий чай:
цветки ромашки аптечной – 3 части, листья мелиссы – 3 части, трава тимьяна – 2 части; ягоды черники – 1 часть,
лапчатка прямостоячая – 1 часть. 2 ч.л. сбора залить 0,5 л кипятка, дать настояться 8–10 минут, процедить. Давать пить ребенку
в течение дня по несколько глотков.
Можно поить ребенка зеленым чаем. Зеленый чай содержит дубильные вещества, обладает противомикробным действием.
Настаивать его надо подольше, чтобы извлечь танины.
Хорошо в чаи добавлять перечную мяту, мелиссу, фенхель.
При поносе из организма выводятся минеральные соли. Баланс минеральных солей следует
восстанавливать специальными аптечными средствами (глюкосолан, регидрон, оралит, элотранс ).
Можно самим приготовить следующий раствор: 3/4 чайной ложки соли, 1 чайная ложка соды, 8 чайных ложек сахара,
1 стакан апельсинового сока на 1 литр воды. Давайте ребенку по 1–2 чайные ложки через 10–15 минут.
Причины поноса с кровью
Почему возникает диарея с кровью? Обычно она вызвана внутренними и инфекционными заболеваниями. Недуг провоцируют энтеробактерии Campylobacter, колиты, воспалительные заболевания кишечника. Возбудителями могут служить вирусы, кишечная палочка, проникшая в организм с грязными руками, некачественными продуктами. Среди других причин, требующих срочной медицинской помощи, выделяются:
- отравление;
- заселение кишечника патогенными микроорганизмами;
- лактазная и ферментативная недостаточность;
- колит язвенный;
- гельминты;
- воспаление слизистой пищеварительного тракта;
- болезнь Крона;
- геморроидальный узел;
- онкологические заболевания.
Кровянистый понос – частый признак воспаления, локализуемого в прямой кишке. Его также могут вызвать неудачное хирургическое вмешательство, стрессовые ситуации, прием некоторых лекарственных препаратов, аллергические реакции
При недуге важно исключить попадание в желудок ребенка мелких деталей, которые могут травмировать слизистую пищеварительного тракта
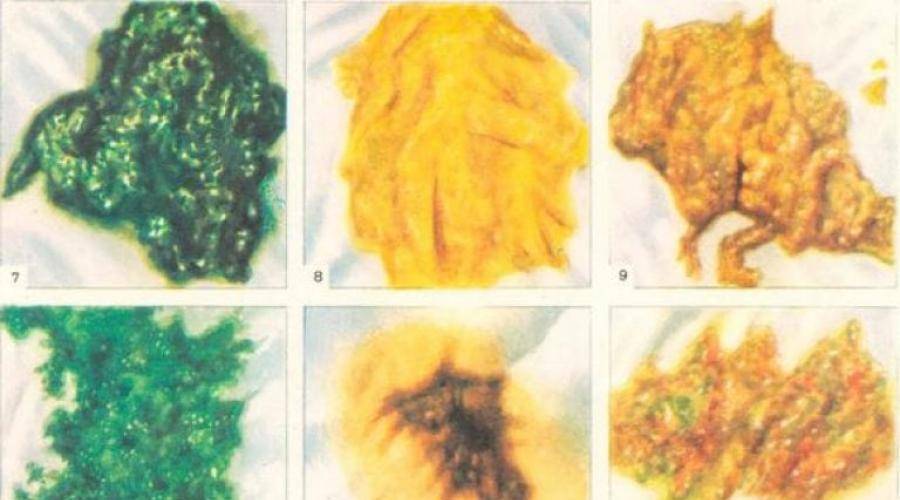
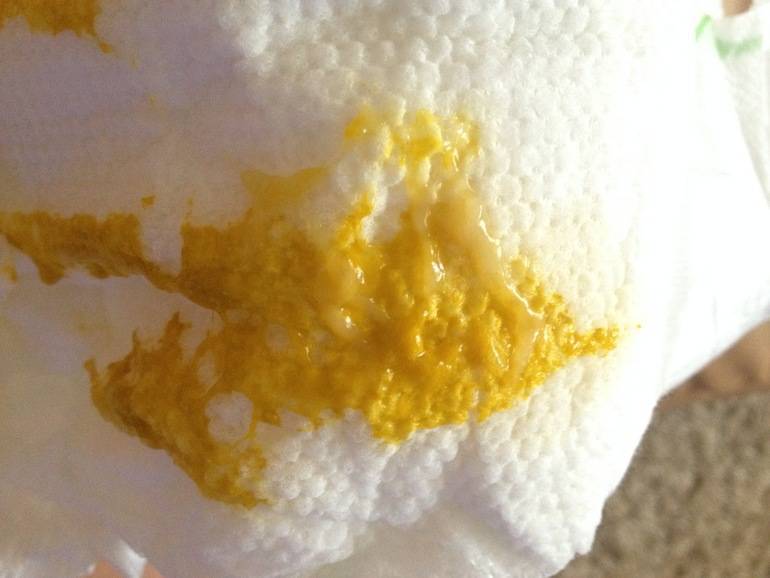
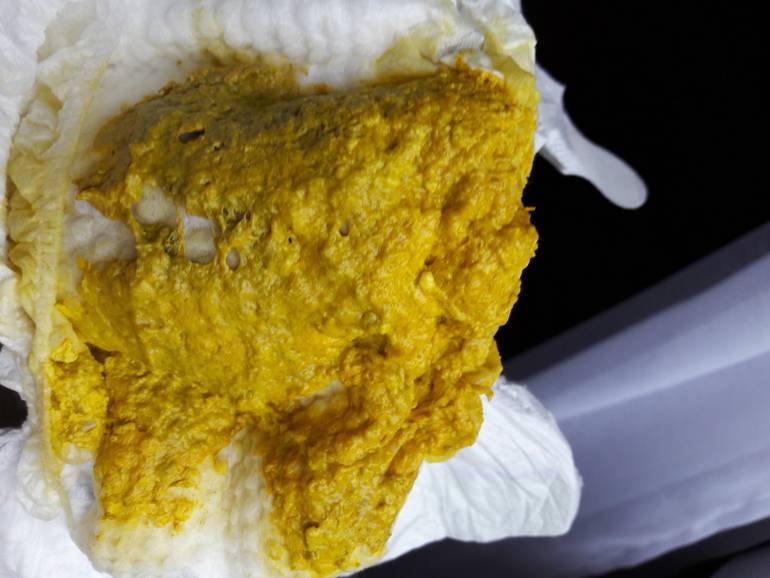
Кровянистый понос может вызывать дизентерия. В этом случае в стуле присутствуют зеленоватые комочки слизи с прожилками крови. При сальмонеллезе и коли-инфекциях слизь имеет вид желтых и оранжевых хлопьев
При наличии таких симптомов важно пройти медицинское обследование и правильно определить возбудителя
ЧИТАЕМ ТАКЖЕ: прожилки крови в кале у грудничка на грудном вскармливании: причины и лечение
Почему развивается у ребенка понос со слизью и какое лечение требуется?
Расстройство процесса пищеварения у детей не бывает беспричинным – ему предшествует определенное обстоятельство. И довольно сложно бывает выявить его в минимальные сроки: для диагностики требуется время, терять которое в случае, если у ребенка понос со слизью – опасно.
Целесообразно сразу отправиться к врачу и разобраться в действительном состоянии организма малыша, сдав необходимые анализы. На основании их результатов, специалист сможет объяснить родителям, что именно происходит с пищеварением ребенка и почему возник жидкий стул со слизью.
Лапчатки корни
Сопутствующие симптомы
Практически все острые воспалительные заболевания пищеварительного тракта, помимо поноса со слизью, вызывают у ребенка тошноту, рвоту, повышение температуры тела, боли в области живота, головокружение, слабость и другие симптомы общей интоксикации организма.
Аутоиммунные патологии характеризуются лихорадкой, болевым синдромом по ходу пораженного участка кишки, изъязвлением слизистой оболочки ротовой полости и суставными воспалениями.
При синдроме раздраженного кишечника, протекающем без воспалительных изменений кишечной стенки, у ребенка наблюдается понос со слизью без температуры.
Если понос развивается на фоне наружного или внутреннего геморроя, после акта дефекации из заднего прохода может выходить небольшое количество слизи.
Причины развития диареи со слизью
Жидкий стул со слизью у детей нередок. Это связано с тем, что родители постепенно вводят новые продукты питания, а когда ребёнку месяц, могут появляться нежелательные реакции. Иногда по недосмотру взрослых малыш тянет в рот что-то вредное или грязное, что также ведёт к расстройству кишечника.
Сам по себе понос у ребёнка не считается заболеванием. Это лишь симптом, предупреждающий родителя о неполадках в организме.
Почему может содержаться слизь в кале? Специалисты выделяют несколько причин:
- сбои в режиме питания;
- введение прикорма;
- лактазная недостаточность;
- перекорм;
- кишечный дисбактериоз;
- проникновение кишечной инфекции;
- индивидуальная непереносимость какого-либо продукта или ингредиента;
- врождённые аномалии развития органов пищеварительного тракта.
Слизистый понос на первом году жизни может начаться из-за прорезывания первых зубиков. Обычно процесс не обходится без высокой температуры и беспокойного поведения крохи.
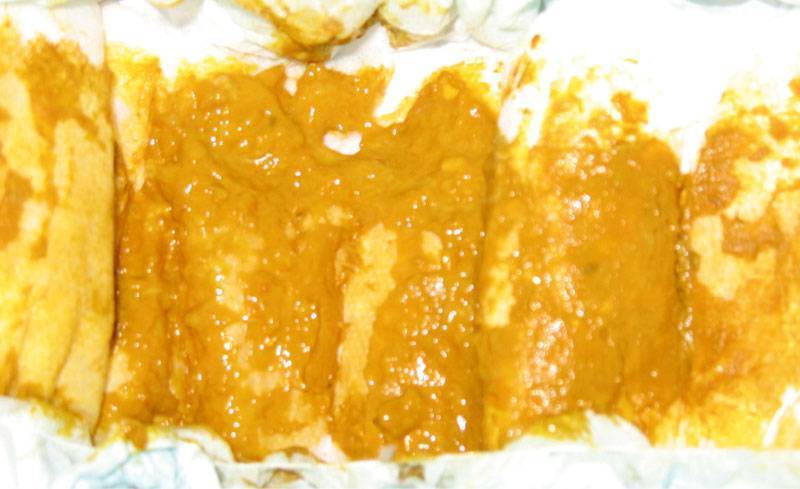
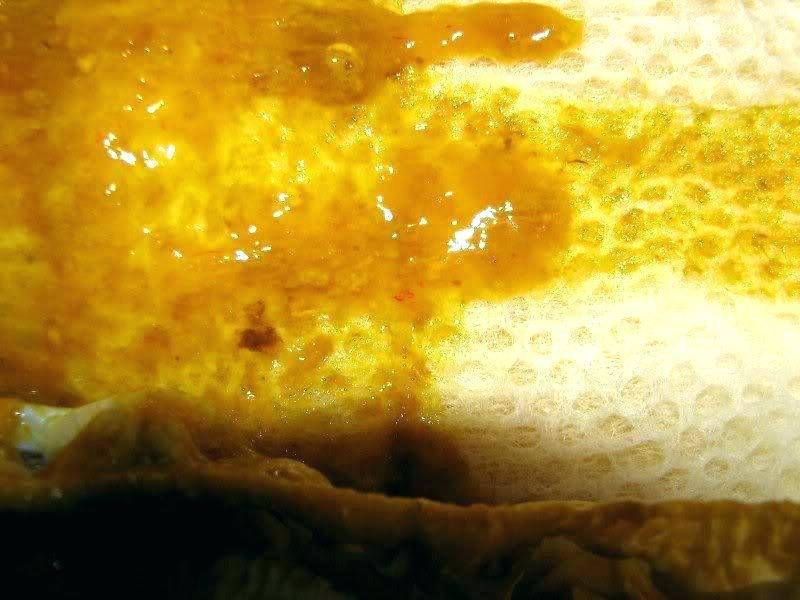
Понос жёлтого цвета со слизью может появиться после перенесённого инфекционного заболевания. Иногда для восстановления может потребоваться больше времени, чем кажется на первый взгляд.
Когда ребёнку месяц, его кишечник очень восприимчив ко всем переменам. Если мама покормила малыша немного раньше или позже обычного, неприятные симптомы могут легко развиться.
Когда ребёнку больше чем 2 года и у него наблюдается понос зелёного цвета со слизистыми включениями, причины явления могут быть в следующем:
- ферментная недостаточность;
- паразитарное заболевание;
- попадание в рацион просроченных продуктов питания;
- эмоциональный стресс;
- энтероколиты;
- острые кишечные инфекции;
- дисбактериоз из-за применения лекарственных препаратов;
- болезни желудка или кишечника.
Если у ребёнка зелёный понос в 1 год или старше, это явление ни в коем случае нельзя оставлять без внимания
Важно своевременно обратиться к хорошему специалисту, сделать обследование и начать грамотное лечение
Зелёный стул со слизью может быть признаком заражения дизентерией, что требует неотложной медицинской помощи. Жёлтый понос с сильным запахом обычно появляется при поражении сальмонеллезом
Всегда, когда кал приобретает необычную окраску, родители должны обращать на это внимание и анализировать, что стало причиной явления
Симптомы гастроэнтерита у детей
Основные симптомы гастроэнтерита — понос и рвота. Рвота должна прекратиться в течение 1-3 дней, а понос — через 5-7 дней, но у некоторых детей может длиться и до двух недель. У ребенка также могут быть и другие проявления, вызванные инфекцией, например, высокая температура (жар) и боль в животе.
Подобно гастроэнтериту — с рвоты и поноса — могут начинаться и более серьезные детские болезни
Чтобы вовремя заподозрить опасность и принять меры, обратите внимание на следующие тревожные симптомы:
- температура 38°C или выше у детей младше трех месяцев;
- температура 39°C или выше у детей старше трех месяцев;
- одышка, затрудненное дыхание;
- учащенное дыхание;
- изменение обычного психического состояния, например, спутанность сознания;
- ригидность затылочных мышц (невозможно приблизить подбородок к груди);
- припухлость в области большого родничка у малышей;
- появление сыпи в виде красных пятен, которые не бледнеют при надавливании;
- кровь или слизь в кале;
- зеленая рвота;
- интенсивная боль в животе;
- увеличение в размерах, припухлость живота;
- рвота дольше трех дней;
- понос дольше недели;
- симптомы обезвоживания, которые не проходят или усиливаются, несмотря на восполнение жидкости и прием раствора для пероральной регидратации.
Если вы замечаете любые из вышеперечисленных симптомов или признаков, немедленно обратитесь к педиатру или позвоните по телефону скорой помощи — 03 со стационарного телефона, 112 или 911 — с мобильного.
Гастроэнтерит может вызывать обезвоживание, что оказывается тяжелее самой инфекции
Очень важно знать симптомы обезвоживания, чтобы вы могли опознать их у своего ребенка:
- сухость во рту и глазах;
- отсутствие слез, когда ребенок плачет;
- запавшие глаза;
- раздражительность;
- более редкое мочеиспускание(реже одного раза в восемь часов);
- сонливость или замутненное сознание;
- холодные руки и ноги;
- бледность или мраморный рисунок на коже;
- впалый родничок (мягкий участок на голове младенца);
- учащенное дыхание.
- ребенок до 1 года (особенно первые 6 месяцев);
- дети, рожденные с пониженной массой тела, до 2 лет;
- жидкий стул был 5 и более раз за сутки;
- рвота была 2 и более раз за сутки;
- принятое питье тут же выходит со рвотой, ребенок не может удерживать жидкость;
- малыш отказывается от грудного молока.